PHYSIOTHERAPY IN GAIT REHABILITATION AND BALANCE IN INDIVIDUALS WITH DIABETIC NEUROPATHY: AN INTEGRATIVE REVIEW
REGISTRO DOI: 10.69849/revistaft/dt10202504302334
Lísya Rodrigues Costa Lamas1; Gláucia Cópio Vieira1; Rosana Gabriella de Vasconcelos Novaes1; Fábio Pereira Gomes1; Maria Priscila Wermelinger Ávila1
RESUMO
Introdução: Indivíduos com Diabetes Mellitus tipo 2 (DM2) tendem a apresentar complicações como a Neuropatia Periférica, que causa déficits de sensibilidade vibratória, propriocepção, cinestesia e sensibilidade tátil que levam a perda de percepção articular e do movimento. Essa perda de sensibilidade se torna um fator que contribui para a diminuição do equilíbrio, alterações na marcha e propriocepção. As alterações na marcha tornam os indivíduos com Neuropatia diabética mais suscetíveis a quedas. O objetivo do presente estudo foi integrar o conhecimento sobre as intervenções que tem resultados sobre indivíduos com Neuropatia Diabética. Material e Métodos: Trata-se de uma revisão integrativa da literatura, com inclusão de ensaios clínicos publicados entre 2013 e 2021. Utilizou-se a escala Physiotherapy Evidence Database (PEDro) para avaliação da qualidade metodológica dos artigos. Nove estudos foram incluídos e analisados. Resultados e Discussão: foram encontrados um total de 184 artigos, destes 162 foram excluídos, resultando em um montante de 22 para inserção na análise. Dentre os estudos elegíveis após a leitura do resumo sobraram 11 e após a aplicação da escala PEdro, foram incluídos 09.Os estudos dos ensaios clínicos apresentados abordaram principalmente intervenções fisioterapêuticas para melhora do equilíbrio e marcha, entretanto alguns ensaios também mostraram benefícios para as outras sintomatologias como dor, sensibilidade e fraqueza muscular. Conclusão: Concluiu-se que a Fisioterapia para pacientes com Neuropatia Diabética Periférica apresentou um impacto significativamente positivo nos resultados de equilíbrio e outros achados inerentes à condição estudada.
Palavras chaves: Neuropatia Diabética; Reabilitação; Equilíbrio postural; Marcha.
ABSTRACT
Introduction: Individuals with type 2 Diabetes Mellitus (DM2) tend to present complications such as Peripheral Neuropathy, which causes deficits in vibratory sensitivity, proprioception, kinesthesia and tactile sensitivity that lead to loss of joint and movement perception. This loss of sensitivity becomes a factor that contributes to decreased balance, changes in gait and proprioception. Changes in gait make individuals with Diabetic Neuropathy more susceptible to falls. The objective of the present study was to integrate knowledge about interventions that have results on individuals with Diabetic Neuropathy. Material and Methods: This is an integrative review of the literature, including clinical trials published between 2013 and 2021. The Physiotherapy Evidence Database (PEDro) scale was used to assess the methodological quality of the articles. Nine studies were included and analyzed. Results and Discussion: a total of 184 articles were found, of which 162 were excluded, resulting in a total of 22 for inclusion in the analysis. Among the eligible studies after reading the abstract, 11 remained and after applying the PEdro scale, 09 were included. The clinical trial studies presented mainly addressed physiotherapeutic interventions to improve balance and gait, however some trials also showed benefits for other symptoms. such as pain, tenderness and muscle weakness. Conclusion: It was concluded that Physiotherapy for patients with Diabetic Peripheral Neuropathy had a significantly positive impact on balance results and other findings inherent to the condition studied.
Keywords: Diabetic Neuropathies; Rehabilitation; Postural balance; Gait.
INTRODUÇÃO
O Diabetes Mellitus é uma patologia multisistêmica e crônica decorrente de um distúrbio no metabolismo da glicose no organismo, que provoca o aumento dessa substância no sangue em valores superiores ao normal, a hiperglicemia. Esse acúmulo de glicose ocorre por deficiência total ou parcial do hormônio insulina, ou da incapacidade da mesma em atuar na metabolização da glicose pelas células, e envolve outros processos como, a destruição de células que sintetizam a insulina, bem como resistência à ação da insulina pelas células provocando uma série de complicações micro e macrovasculares que afetam o sistema nervoso e muscular entre outros órgãos.1
O Diabetes é classificado em Tipo 1, Tipo 2, e outros tipos. O Diabetes Mellitus (DM) Tipo 1 é decorrente da destruição das células Beta pancreáticas em maioria por processo autoimune que provoca a deficiência total da insulina. O DM tipo 2 que prevalece em cerca de 90% dos casos, diferencia-se pela resistência à insulina, que provoca defeitos na ação e secreção da insulina, que está associado à obesidade, sendo mais frequente após 40 anos.2
O DM tipo 2 representa um grande problema de saúde pública por apresentar alta prevalência, altos índices de morbidade associados e por ser sempre associado a riscos cardiovasculares e cerebrovasculares. No Brasil, o número de diabéticos na população é estimado entre 12 e 13,5%.3
Os maus hábitos de vida estão entre os principais fatores de risco para desenvolvimento de doenças crônicas como Hipertensão e Diabetes.1 De acordo com dados da Organização Mundial de Saúde, o Brasil está entre os 10 países com maior prevalência de casos de DM, possuindo em média 10 milhões de indivíduos com o diagnóstico4. Além disso, o crescimento de casos se deve a diversos fatores de risco como, urbanização, aumento da expectativa de vida, consumo de dietas hipercalóricas, estilo de vida sedentário, e obesidade.1,4,5
Segundo Cunha et al. (2002), a maior parte das morbidades e mortalidade relacionadas ao Diabetes Mellitus é devido a suas complicações crônicas microvasculares, macrovasculares e neurológicas. Sendo a principal complicação a Neuropatia Diabética Periférica por causar dor, dormência, lesões cutâneas e incapacidades que afetam a qualidade de vida dos pacientes.6
A Neuropatia Diabética periférica (NDP) é causada por atrofia e degeneração axonal e por alterações nas células de Shuwann que acarreta desmielinização nos axônios. Dessa forma o transporte neuronal é comprometido, diminuindo também a velocidade da condução nervosa. Os sintomas decorrentes dessas alterações incluem, fraqueza muscular, quando as fibras nervosas motoras forem lesionadas, diminuição da sensibilidade, dor, dormência e sensações anormais como formigamento e queimação, quando as fibras nervosas sensitivas forem danificadas, além de comprometimento nos órgãos internos, quando as fibras danificadas forem as do sistema nervoso autônomo.6
A Neuropatia Diabética (ND) é uma complicação crônica predominante do DM, afetando cerca de 80% dos indivíduos diabéticos. Essa complicação resulta em alterações neuropáticas que incluem diminuição da sensibilidade cutânea dos pés que podem provocar deformidades musculoesqueléticas, diminuição do equilíbrio estático e dinâmico e consequente alteração na marcha e funcionalidade.4
Segundo o estudo de Oliveira et al., (2012), indivíduos idosos com DM tipo 2 (DM2) e complicações como neuropatia periférica, defeitos visuais, possuem maior probabilidade de quedas, onde foi encontrado maior número de quedas entre pacientes com DM2 do que entre os sem DM2. Dessa forma, podemos inferir que indivíduos com Neuropatia diabética periférica apresentam instabilidade postural em decorrência de déficits dos sistemas de controle do equilíbrio, com redução de informações proprioceptivas e diminuição de informações somatossensoriais, sistema visual e vestibular que causam aumento das oscilações posturais.3,7
Conforme Ambili (2017), o equilíbrio é a capacidade de se manter em postura ereta, ele é composto pelo equilíbrio estático e dinâmico, onde um é a capacidade de se manter em uma posição estática e outro é a capacidade de se manter estável durante mudanças de posições, respectivamente. O conjunto de características estáticas e dinâmicas é que determinam o controle postural, e que no caso de indivíduos com Neuropatia Diabética, está comprometido e seu comprometimento maior está sobre o plano frontal (médio/lateral).8
Segundo Cenci et. al (2013), pacientes com ND apresentam déficits de sensibilidade vibratória, propriocepção, cinestesia e sensibilidade tátil que levam a perda de percepção articular e do movimento. Essa perda de sensibilidade se torna um fator que contribui para a diminuição de aferências para o controle motor e que por isso ocorre diminuição do equilíbrio, alterações na marcha e propriocepção. Esses comprometimentos geram na marcha dos indivíduos, menor cadência, passos mais curtos, menor aceleração e dificuldade em corrigir erros motores durante a deambulação, que tornam os indivíduos com Neuropatia diabética mais suscetíveis a quedas.9,10
Além disso, por essas falhas os pacientes podem não sentir quando lesiona o pé o que leva a formação de úlceras que caracteriza o “Pé Diabético’’. O pé diabético é causado por um desequilíbrio nos músculos intrínsecos do pé, onde as alterações como os dedos em “garra” e a fraqueza causada pela própria neuropatia motora e a falta de sensibilidade protetora levam a mudanças no suporte do pé sobre o chão. Essa condição pode causar áreas de muita pressão em determinadas áreas do pé, que aumentam as chances de desenvolver deformidades. Essas deformidades são suscetíveis a lesões e por conta dessas lesões é que aparecem as úlceras nos pés que são mais prováveis de serem de origem neuropática nos países em desenvolvimento, como o Brasil. Além do risco de amputação que são precedidas na grande maioria dos casos, por úlceras não tratadas.3,11
Segundo a Diretriz da Sociedade Brasileira de Diabetes, a prevenção do diabetes, envolve a prevenção primária, prevenção secundária de suas complicações agudas e crônicas ou reabilitação e limitação das incapacidades produzidas pelas suas complicações (prevenção terciária. A fisioterapia, portanto, participa do modo ativo em todos os âmbitos da assistência ao diabetes e suas complicações como a neuropatia diabética.1
A compreensão da extensão do problema e as diferentes formas de atuação da fisioterapia a fim de minimizar as complicações da ND é de suma importância. A prática de exercício físico proporciona benefícios na tolerância à glicose e na sensibilidade à insulina, melhora a circulação sanguínea nos nervos periféricos que por consequência, melhora a condução nervosa e a sensibilidade .12
A fisioterapia é uma área do campo da saúde que tem o objetivo de desenvolver, manter e restaurar o movimento e a capacidade funcional dos indivíduos. O profissional fisioterapeuta atua tanto na prevenção em saúde, quanto na promoção e reabilitação de pessoas com disfunções agudas ou crônicas e, portanto, também podem atuar em conjunto com uma equipe multidisciplinar no tratamento da Neuropatia Diabética (ND).13
A fisioterapia, portanto, é necessária devido a vários fatores: os exercícios fortalecem os músculos enfraquecidos, alivia a dor neuropática decorrente das lesões nos nervos sensitivos através do estímulo a regeneração nervosa, e melhora a circulação sanguínea nos membros inferiores (MI), o que contribui para diminuição do risco de desenvolver úlceras, e amputações nos MI.6
O fisioterapeuta atua frente a um indivíduo com diabetes desde a prevenção de úlceras até em seu controle e reabilitação, para tanto é preciso avaliar o indivíduo individualmente e de forma detalhada. A intervenção fisioterapêutica pode ainda colaborar com ações em educação em saúde sendo importante para o conhecimento do paciente sobre sua condição e para orientar na modificação de hábitos de vida e autocuidado frente a complicação da neuropatia diabética.13
Levando em consideração as diferentes intervenções da fisioterapia em pacientes com ND existe a necessidade de melhor avaliar diferentes intervenções que podem trazer melhor resultado no tratamento desses indivíduos. Sendo assim, o objetivo da pesquisa é investigar os efeitos das intervenções fisioterapêuticas na reabilitação da Neuropatia Diabética, tendo em vista a recuperação da marcha, equilíbrio e propriocepção.
MATERIAL E MÉTODOS
Foi realizada uma revisão integrativa da literatura de cunho exploratório e qualitativo. A pesquisa foi baseada nas seguintes bases de dados: PubMed, SciELO, PEDro e Google acadêmico, utilizando os seguintes descritores Decs/MeSH em inglês “Diabétic Neuropathies” AND “physiotherapy” AND/OR “Rehabilitation” AND “Postural Balance” AND/OR ‘’Gait’’, que traduzidas para o português são, Neuropatia Diabética e Fisioterapia e/ou Reabilitação e equilíbrio postural e/ou marcha respectivamente. Foram incluídos artigos publicados no intervalo de 2013-2021 no idioma da língua portuguesa e inglesa. Não houve restrição quanto ao tipo de intervenção fisioterapêutica utilizada, não foram inseridos estudos de revisão ou que não apresentassem intervenção fisioterapêutica para pelo menos uma das variáveis propostas para análise (equilíbrio, marcha e qualidade de vida).
Para execução da revisão integrativa foi acrescentado uma avaliação da qualidade dos artigos através da escala PEdro (ANEXO A), levando em consideração os 10 pontos da escala que entram na soma de pontuação, foram incluídos apenas estudos que pontuavam 6 ou mais pontos.
RESULTADOS
Foram encontrados um total de 184 artigos, destes foram selecionados a partir da leitura de títulos e resumo 22 artigos, sendo 11 excluídos por não completarem os critérios de inclusão deste estudo, resultando em 11 para análise através da escala PEdro. Entretanto, no fim somente 9 artigos foram inseridos no estudo como segue abaixo (Figura 1)
Figura 1. Organograma da seleção dos artigos utilizados na revisão integrativa:
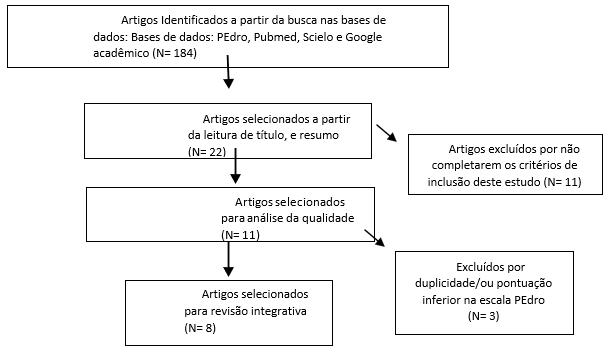
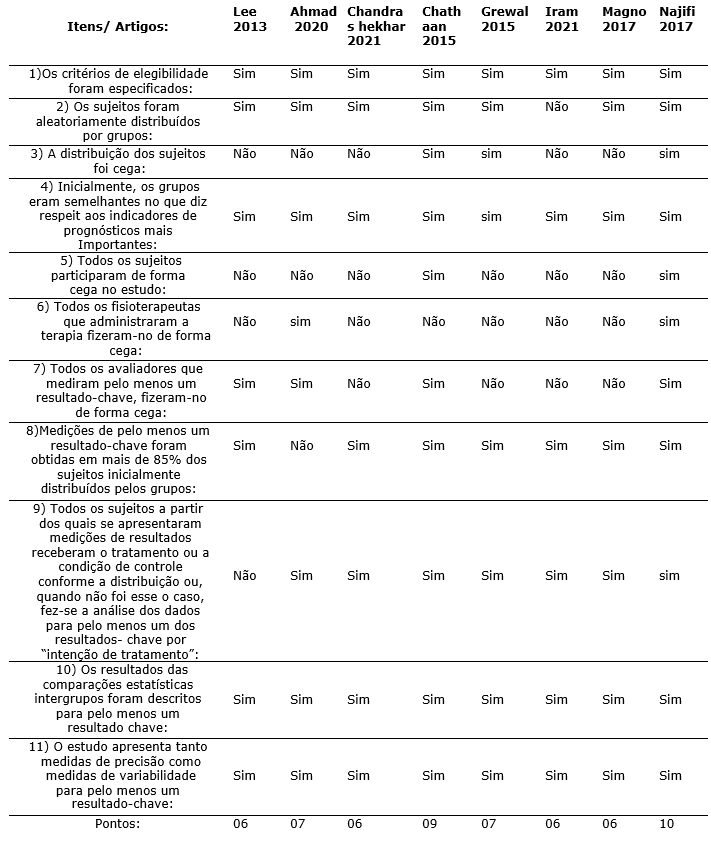
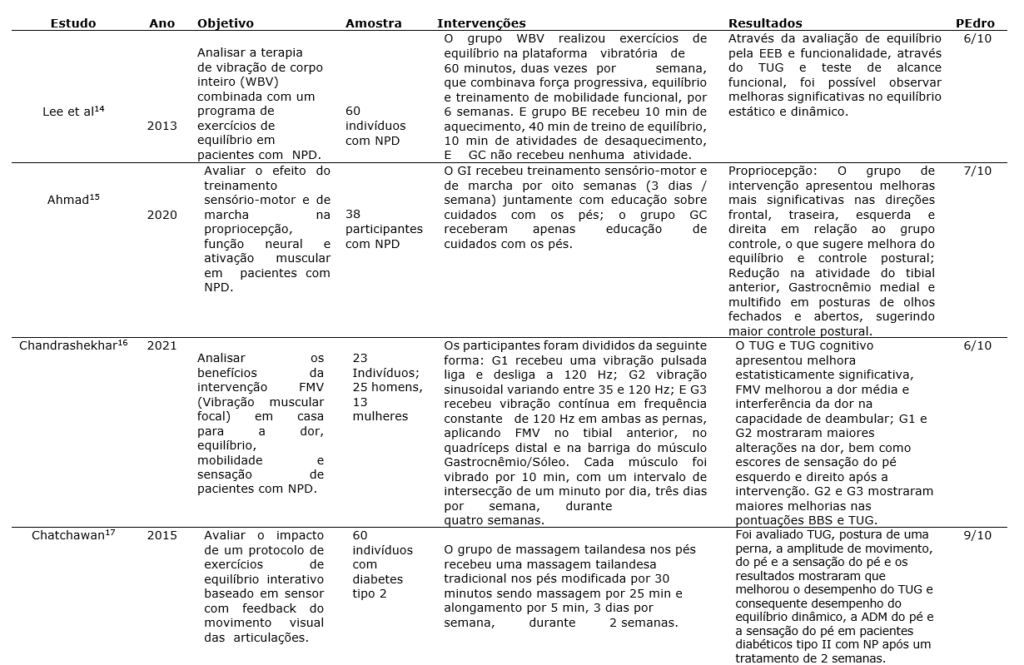
A plataforma de buscas PEdro (Physiotherapy Evidence Database) é o maior banco de dados em fisioterapia do mundo, que inclui ensaios clínicos randomizados (RCTs), revisões sistemáticas e diretrizes de prática clínica em fisioterapia. Além de reunir artigos, todos os estudos inseridos no PEDro são avaliados quanto à qualidade metodológica usando a Escala PEDro que considera os seguintes pontos de avaliação: Critérios de elegibilidade e origem dos participantes; alocação aleatória; alocação oculta; semelhança de prognóstico inicial; cegamento dos sujeitos; cegamento dos terapeutas; cegamento dos avaliadores; medidas de resultados-chave de mais de 85% dos participantes; análise de intenção de tratar; comparações estatísticas entre grupos; medidas pontuais e medidas de variabilidade. Dessa forma, os 11 artigos que foram incluídos para essa revisão foram avaliados pelos 11 itens da escala e somente foram incluídos os artigos que recebiam pelo menos seis pontos, no qual restaram 8 artigos (Tabela 1).
Tabela 1. Avaliação da qualidade dos artigos através da escala PEdro.
DISCUSSÃO
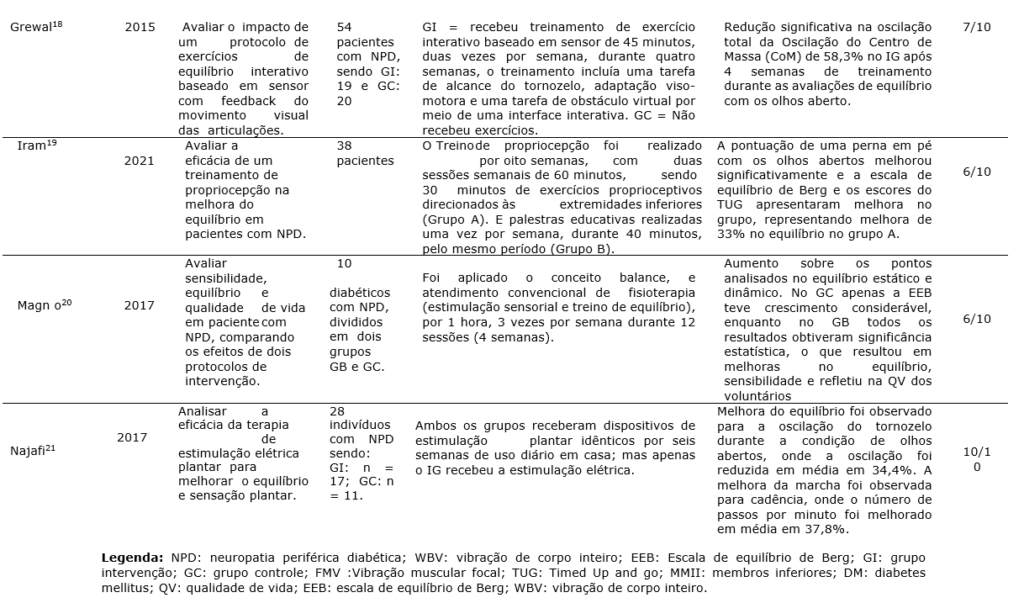
Esta revisão inclui estudos que abordaram vários tipos de intervenções de exercícios adotados no grupo experimental com potencial para melhorar o equilíbrio, e marcha em pacientes com NPD, sendo elas, terapia de vibração de corpo inteiro (WBV), treinamento sensório-motor e de marcha, vibração muscular focal (FMV), massagem tailandesa, conceito balance, estimulação elétrica plantar e intervenções gerais com exercícios e protocolos diferentes. Os estudos incluídos apresentaram um montante de 449 participantes. O tamanho da amostra variou de 10 a 143.O período de intervenção de exercício variou de 2 a 8 semanas.15-21
Houve grande diferença no tipo das medidas de resultados, onde as principais formas de avaliação das intervenções propostas foram: Escala de equilíbrio de Berg, Timed Up and go (TUG), avaliações com sensores de angulações que medem as oscilações em diferentes direções, condução nervosa motora através de eletromiografia, sendo que dos 9 artigos, 5 compararam o desempenho no TUG entre grupo controle e grupo experimental.14,16,17,21
Um estudo anterior comprovou que exercícios de vibração do corpo todo contribuíram para melhorar o equilíbrio estático em uma população idosa, e diminuição das instabilidades posturais.22 Portanto, o estudo de Lee et al. (2013), se propôs a avaliar se o treinamento de vibração do corpo inteiro (WBV), em comparação com um grupo de programa de exercícios convencionais (BE) e um grupo controle (GC), traria efeitos também sobre a população idosa e com neuropatia diabética, os resultados mostraram- se significativos nessa população.14,22
Neste estudo, o TUG que avalia o equilíbrio dinâmico no grupo WBV foi reduzido em 13% após 6 semanas, com uma diferença média de 1,79 s, um resultado maior do que o observado no grupo BE. Também encontraram efeito positivo sobre o equilíbrio estático, avaliado por meio de oscilação postural e a postura unipodal (OLS), o tempo postura unipodal mostrou aumento significativo de 36% com os olhos abertos e 39% com os olhos fechados no grupo WBV e a avaliação das oscilações também mostrou reduções significativas nas oscilações. Dessa forma, é possível concluir que a combinação de exercícios de equilíbrio com a WBV traz benefícios na melhora do equilíbrio de indivíduos idosos com neuropatia diabética que possuem risco de quedas.14
As melhorias de equilíbrio também podem ser comparadas a outros estudos que usam a vibração e exercícios como intervenção para pacientes com neuropatia diabética. Por exemplo, Chandrashekhar (2021) que se utilizou da FMV (Vibração muscular focal) para os músculos tibial anterior, no quadríceps e Gastrocnêmio/Sóleo, no qual obteve para ambos os grupos de intervenção resultados positivos em relação ao equilíbrio avaliados através do TUG e TUG cognitivo, com diferença média da pontuação do TUG de 1,10 s, que comparada ao estudo de Lee, 2013, sugerem que a WBV é tão benéfica quanto a FMV para melhora do equilíbrio e consequente melhora no desempenho da marcha dos indivíduos tratados.16,14
O ensaio clínico de Ahmad (2020), inclui exercícios que tinham como objetivo a estimulação dos mecanorreceptores, órgão tendinoso de Golg que são estruturas responsáveis pela propriocepção do corpo. Ainda segundo o autor, quanto mais aumenta a dificuldade dos exercícios, ocorre aumento da propriocepção pelo efeito da aprendizagem, que é um dos fatores que contribuem para a melhora da propriocepção. Foram avaliados neste estudo a propriocepção por meio de uma plataforma com sensores que mediam as adaptações dos pacientes nas direções frontal, traseira, esquerda e direita, função nervosa dos músculos o tibial anterior, Gastrocnêmio medial, tibial anterior e multífidos. Os resultados mostram redução na atividade do tibial anterior (41,64%), Gastrocnêmio medial (30,94%) e Multífido (31,07%) durante os olhos abertos e diminuição na atividade do tibial anterior (22,14%, mas não significativo), Gastrocnêmio medial (30,9%) e multífidos (27,63%) durante postura de olhos fechados em plataforma instável, sugerindo maior controle postural após as intervenções. Já em relação a propriocepção o GI apresentou mais melhora em todas as direções em relação ao GC.15
ChatchaWan (2015), demonstrou que através da massagem Tailandesa nos pés, após o tratamento de 2 semanas, comparando-se os dois grupos, o TUG para o grupo de massagem tailandesa nos pés (FM) foi mais rápido, de 8,31 para 7,06, em relação ao grupo controle que recebeu apenas educação em saúde e autocuidado com os pés (de 8,80 para 8,56 segundos). Também encontraram resultados positivos para o grupo FM em relação ao teste de uma perna só (OLS), sendo que tanto com olhos abertos quanto fechados obteve aumento da permanência em apoio unipodal (de 33,62 para 69,3 segundos lado direito com olhos abertos e de 2,74 para 9,68 segundos também no lado direito).17
Além disso, houve melhorias também na Amplitude de Movimento (ADM) de tornozelo e joelho e redução do déficit de sensibilidade. Dessa forma, o estudo demonstrou que existe uma relação entre melhora da ADM e sensibilidade plantar e um melhor desenvolvimento no teste TUG, ou seja, no equilíbrio dinâmico dos participantes. Em consonância com esses resultados, um outro estudo anterior também demonstrou uma melhora no TUG após mobilização do tornozelo, com variável de 2,54 segundos em relação ao grupo controle.17,23
O estudo de Grewal (2015) utilizou um protocolo de exercícios de equilíbrio interativo baseado em sensor que avaliava as oscilações, as tarefas envolviam adaptação visuo-motora e obstáculos virtuais. Determinaram que em relação ao grupo controle, o grupo intervenção obteve menos oscilações do Centro de Massa (CoM) com os olhos fechados, após 4 semanas, reduzindo 62,68%. Além disso, através do teste de equilíbrio Romberg (pés juntos) com os olhos abertos as oscilações de tornozelo e quadril também apresentaram reduções, em 62,7% e 72,4% respectivamente, e com os olhos fechados redução de 58,80% para tornozelo e 62,41%, o que demonstra adaptações proprioceptivas após as intervenções. Dessa forma, os resultados se mostraram positivos para melhorar significativamente o equilíbrio com indivíduos com NPD.18
O estudo de Iram (2021), utilizou de exercícios simples para melhora da propriocepção e consequente melhora do equilíbrio estático e dinâmico. Os exercícios envolvem sequências simples como, ficar em pé sobre espuma e arremessar objetos ou passar objetos um para o outro, primeiro com olhos abertos e progredindo para as mesmas atividades com os olhos fechados. Com esse treinamento demonstraram que com exercícios simples houve uma melhora significativa no equilíbrio estático percebido pelo tempo em que os pacientes conseguiam ficar em um pé só com olhos abertos de 25,86 segundos para 32,78 segundos, e no equilíbrio dinâmico, onde através da avaliação do TUG que de 12,73 segundos passou para 9,052s no grupo intervenção após 8 semanas de treinamento, contribuindo para uma melhora significativa no equilíbrio dinâmico.19
Magno et al, (2017) comparou dois grupos que realizaram diferentes intervenções, o grupo experimental (GB) realizou exercícios conforme o conceito Balance que se baseiam em estratégias de proteção e o outro grupo controle (GC) realizou exercícios tradicionais para ganho de equilíbrio. As variáveis analisadas pelo estudo em relação ao equilíbrio foram o Teste de marcha Tandem (TMT) e Escala de equilíbrio de Berg (EEB). O grupo GB apresentou resultados positivos tanto em TMT quanto em EEB após as 4 semanas de intervenção, já o grupo GC apresentou resultado positivo somente em EEB. Dessa forma, o estudo demonstra que com a aplicação do conceito Balance os indivíduos analisados tiveram melhora tanto no equilíbrio estático quanto no dinâmico e não somente em uma das avaliações como no grupo controle, sendo então a técnica balance mais eficiente no presente estudo.20
Conforme o estudo de Najafi (2017), estudos sugerem que a estimulação elétrica plantar é benéfica para a melhora do equilíbrio. Neste estudo foi utilizado um dispositivo para estimulação elétrica na região plantar de uso em casa por 6 semanas, os grupos foram divididos de GC (grupo controle) e GI (grupo intervenção) ambos receberam o aparelho de estimulação, porém somente os dispositivos do GI foram programados para liberar estimulação elétrica. Com relação a marcha, todas as variáveis analisadas apresentaram resultados positivos, sendo que a cadência foi o efeito mais significativo, onde o número de passos por minuto foi 37,8% maior no GI após 6 semanas de intervenção. Em relação ao equilíbrio, foi observado uma redução na oscilação do tornozelo com olhos abertos de 34,4%, o que demonstra que os indivíduos passaram a ter maior controle postural após a estimulação plantar.21
CONSIDERAÇÕES FINAIS
Essa revisão integrativa avaliou os efeitos das intervenções fisioterapêuticas na reabilitação da Neuropatia Diabética, tendo em vista a recuperação da marcha e equilíbrio. Ainda, foi possível verificar a grande diversidade de técnicas e tratamentos possíveis para a melhora das variáveis analisadas nesta revisão. Atualmente as intervenções fisioterapêuticas em pacientes com Neuropatia diabética vão além dos exercícios convencionais, existem diversos protocolos quando se trata de exercícios terapêuticos e demais técnicas utilizadas. Os estudos dos ensaios clínicos apresentados abordaram principalmente intervenções fisioterapêuticas para melhora do equilíbrio e marcha, entretanto alguns ensaios também mostraram benefícios para as outras sintomatologias como dor, sensibilidade e fraqueza muscular. Dessa forma, é perceptível através dos resultados obtidos nesta revisão que, a fisioterapia é eficaz em proporcionar melhora significativas no equilíbrio e marcha de pacientes com neuropatia diabética, e que, existem várias possibilidades de tratamento que trazem resultados positivos, destacando a importância das condutas da fisioterapia para esse perfil de pacientes. Contudo, observa-se a importância de mais pesquisas que relacionam essa temática a fim de enriquecer evidências com estudos atuais e inovadores, já que a Neuropatia Diabética é uma patologia comum em indivíduos com diabetes tipo 2 crônico. Ainda se destaca como limitação deste estudo a indisponibilidade de alguns artigos na íntegra, impossibilitando assim, o pleno desenvolvimento da revisão.
REFERÊNCIAS
1BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Diabetes Mellitus. Cadernos de Atenção Básica n. 16 série A. Normas e Manuais Técnicos. Brasília, 2006.
2Gross JL, Silveiro SP, Camargo JL, Reichelt AJ, Azevedo MJ. DM: Diagnóstico e Avaliação do Controle Glicêmico. Arq. Bras. Endocrinol. Metab. 2002; 46(1).
3Oliveira PP, Fachin SM, Tozatti J, Ferreira MC, Marinheiro LPF. Análise comparativa do risco de quedas entre pacientes com e sem diabetes mellitus tipo 2. Revista da Associação Médica Brasileira. 2012; m58 (2).
4Santos MDL, Santos VA, Santos WF, Silve JS, Wanderley AMPS, Freitas RPA. Comparação dos valores do índice tornozelo-braço entre idosos diabéticos e não diabéticos. Revista Humano Ser. 2015; 1(1):18-31.
5Souza JM, Pedrosa RS, Oliveira FS, Oliveira ME. Conhecimentos e atitudes dos acadêmicos concludentes de fisioterapia quanto aos cuidados preventivos no pé diabético. Revista interdisciplinar. 2013; 6(4):124-131.
6Cunha RPF, Brito MMT, Prazeres EMB, Filho NTP. Plasticidade neural e a neuropatia periférica diabética. Fisioter Bras. 2002; 3(2):108-15.
7Mustapa A, Justine M, Mustafah NM, Jamil N, Manaf H. Postural control and gait performance in the diabetic peripheral neuropathy: a systematic review. BioMed research international. 2016; 20(16).
8Ambili KP. Effectiveness of Lower Extremity Weight Bearing Training along with the Conventional Training to Improve Balance, Vibration Perception and Ankle Mobility in Diabetic Peripheral Neuropathy Patients: A Quasi Experimental Study; KMCH College of Physiotherapy: Coimbatore, India, 2017.
9Cenci DR, Silva MD, Gomes EB, Pinheiro HA. Análise do equilíbrio em pacientes diabéticos por meio do sistema F-Scan e da escala de equilíbrio de Berg. Fisioterapia em Movimento.2013; 26(1): 55-61.
10Anjos DMC, Araújo IL, Barros VM, Pereira DAG, Pereira DS. Avaliação da capacidade funcional em idosos diabéticos. Fisioter. Pesq. 2012; 19(1):73-80.
11Boulton AJM, Vileikyte L, Tennvall GR, Apelqvist J. The global burden of diabetic foot disease. Lancet, Department of Medicine, University of Manchester, Manchester. 2005; 3661719–24, UK. November 12, 2005.
12Barrile SR, Ribeiro AA, Costa APR, Viana AP, Conti, MHS, Martinelli B. Comprometimento sensório-motor dos membros inferiores em diabéticos do tipo 2. Fisioterapia em Movimento. 2013; 26(3): 537-548.
13Furieri FPM. Atuação fisioterapêutica com ultrassom em pacientes com neuropatia periférica diabética. [Monografia]. Faculdade de Educação e Meio Ambiente – FAEMA. 2015.
14Lee K, Lee S, Song C. whole-body vibration training improves balance, muscle strength and blycosylated hemoglobin in elderly patients with diabetic neuropathy. journal of experimental medicine. 2013; 231(4):305-314.
15Ahmad I, Verma S, Noohu MM, Shareef MY, Hussain ME. Sensorimotor and gait training improves proprioception, nerve function, and muscular activation in patients with diabetic peripheral neuropathy: a randomized control trial. J Musculoskelet Neuronal Interact. 2020; 20(2):234-248.
16CHANDRASHEKHAr, R.; WANG, H.; DIONNE, C.; JAMES, S.; BURZYCKI, J. Wearable Focal Muscle Vibration on Pain, Balance, Mobility, and Sensation in Individuals with Diabetic Peripheral Neuropathy: A Pilot Study. Int. J. Environ. Res. Public Health, 18, 2415, 2021. https://doi.org/10.3390/ ijerph18052415
17Chatchawan U, Eungpinichpong W, Plandee P, Yamauchi J. Effects of thai foot massage on balance performance in diabetic patients with peripheral neuropathy: a randomized parallel-controlled trial. Med Sci Monit Basic Res. 2015; 20(21):68-75.
18Grewal GS. Sensor-Based Interactive Balance Training with Visual Joint Movement Feedback for Improving Postural Stability in Diabetics with Peripheral Neuropathy: A Randomized Controlled Trial. Gerontology. 2015; 61(6):567-74.
19Iram H, Kashif M, Hassan HMJ, Bunyad S, Asghar S. Effects of proprioceptiontraining programme on balance among patients with diabetic neuropathy: A quasi-experimental trial. J Pak Med Assoc. 2021; 71(7):1818-1821.
20Magno LD. Fisioterapia convencional versus conceito balance sobre alterações sensorio- motoras da neuropatia diabética. reserch medical journal. 2017; 1 (1),).
21Najafi B, Crews RT, Wrobel J.S. A novel plantar stimulation technology for improving protective sensation and postural control in patients with diabetic peripheral neuropathy: a double- blinded, randomized study. Gerontology. 2013;59(5):473-80.
22Rees SS, Murphy AJ, Watsford ML. Effects of whole body vibration on postural steadiness in an older population. J Sci Med Sport. 2009; 12(4):440-4.
23Cho B, Ko T, Lee D. Effect of ankle joint mobilization on range of motion and functional balance of elderly adults. J Phys Ther Sci. 2012; 24(4): 331–333.
1Hospital Universitário da Universidade Federal de Juiz de Fora/ Empresa Brasileira de Serviços Hospitalares (HU-UFJF/EBSERH)
Autor para correspondência: Lisya Rodrigues Costa Lamas
E-mail: lisyarodrigues3010@gmail.com
