FACTORS THAT CONTRIBUTE TO THE ONSET OF PHLEBITIS
REGISTRO DOI: 10.69849/revistaft/ra10202505191643
Gisela Portela Rocha¹
Isabella Jesus Campos de Santana²
Resumo: O presente estudo trata da flebite, uma inflamação da veia comumente associada ao uso de cateteres intravenosos periféricos (CIP), que buscou identificar os aspectos assistenciais e fisiológicos que contribuem para o surgimento dessa complicação. Método: É uma revisão integrativa descritiva da literatura entre os anos de 2020-2025. Resultados: Os resultados nos apontam que, além das características individuais dos pacientes, protocolos de inserção, manutenção e avaliação diária do cateter que incluem a escolha de calibre, técnicas assépticas rigorosas e monitoramento de sinais flogísticos, são cruciais para minimizar a incidência e gravidade da flebite
Palavras-chave: Flebite; Assistência ao paciente; Cuidados de enfermagem; Grupos etários; Fisiologia; Patologia.
Abstract: This study deals with phlebitis, an inflammation of the vein commonly associated with the use of peripheral intravenous catheters (PIC), which sought to identify the care and physiological aspects that contribute to the emergence of this complication. Method: This is a descriptive integrative review of the literature between the years 2020-2025. Results: The results indicate that, in addition to the individual characteristics of the patients, protocols for insertion, maintenance and daily evaluation of the catheter that include the choice of caliber, rigorous aseptic techniques and monitoring of phlogistic signs, are crucial to minimize the incidence and severity of phlebitis.
Keywords: Phlebitis; Patient care; Nursing care; Age groups; Physiology; Pathology.
1. INTRODUÇÃO
A maioria dos pacientes hospitalizados necessitam de terapia intravenosa, principalmente com uso de Cateteres Intravenosos Periféricos (CIP), pois proporcionam acesso eficiente ao sistema vascular, sendo a intervenção invasiva mais frequente, devido suas contribuições para a administração de fármacos, fluidos, componentes sanguíneos e nutricionais. Devido à recorrência da terapia intravenosa, a inserção de CIP tornou-se uma das mais frequentes intervenções da prática clínica da enfermagem (Simões et al, 2022).
Em âmbito mundial, a apresentação de alguns eventos adversos têm chamado a atenção pela incidência que ocorrem indicando a necessidade de implantar medidas eficazes de gerenciamento de risco na prevenção de novos casos, um deles é a flebite – um processo inflamatório da camada íntima da veia. Os sinais que indicam a ocorrência são: edema, calor local, hiperemia, cordão fibroso no trajeto do vaso, dor e pode haver a presença de secreção purulenta em sítio de inserção do cateter, nomeado por sinais flogísticos, se apresentando em graus diferentes, sendo: em mecânica, química, bacteriana ou pós-infusão. Sendo categorizada segundo a gravidade, indicando-se o uso de escalas (Fulan et al, 2024).
Destaca-se que esse evento é de suma importância, sua recorrência expõe a necessidade da inclusão de boas práticas de avaliação, inserção e manutenção da CIP, sendo considerados indispensáveis para a eficiência do dispositivo de acesso vascular até não ser mais relevante para o enfermo. O treinamento dos profissionais de saúde sobre as indicações para o uso de cateter, procedimentos adequados para a inserção e manutenção e medidas de controle de infecção devem ser amplamente oferecidos e fiscalizados nas instituições (Junges, 2021).
A incidência elevada desses eventos adversos ressalta a importância de destacar os aspectos que o ocasionam, portanto as classificação da flebite vai nos indicar quais os motivos principais de seu surgimento, dentro delas, o papel da assistência de enfermagem está ligado principalmente ao surgimento da mesma, pois é onde será observado os fatores de risco, sendo: a classificação do medicamento, diluição, fragilidade do doente, técnicas de assepsia, entre outros a serem abordados nesse estudo. É fundamental o conhecimento para uma adequada intervenção, impedindo assim que a inflamação se desenvolva e evolua para complicações irreparáveis.
2. MATERIAIS E MÉTODOS
Esta pesquisa refere-se a uma revisão da literatura do tipo integrativa, com abordagem descritiva. Avaliando assim, a flebite e seus aspectos. Sendo direcionada pela seguinte pergunta: “Quais aspectos assistenciais e fisiológicos contribuem para o surgimento da flebite?”. Como fonte de dados foi utilizada a BVS (Biblioteca Virtual em Saúde) utilizando artigos publicados no intervalo de 5 (cinco) anos, 2020-2025, no idioma da língua portuguesa (Português BR). Onde houve um selecionamento das publicações no quais apresentavam aspectos relevantes para as questões apresentadas no presente estudo.
3. RESULTADOS E DISCUSSÕES
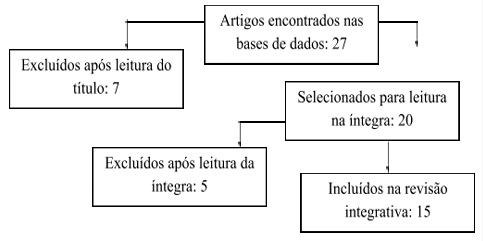
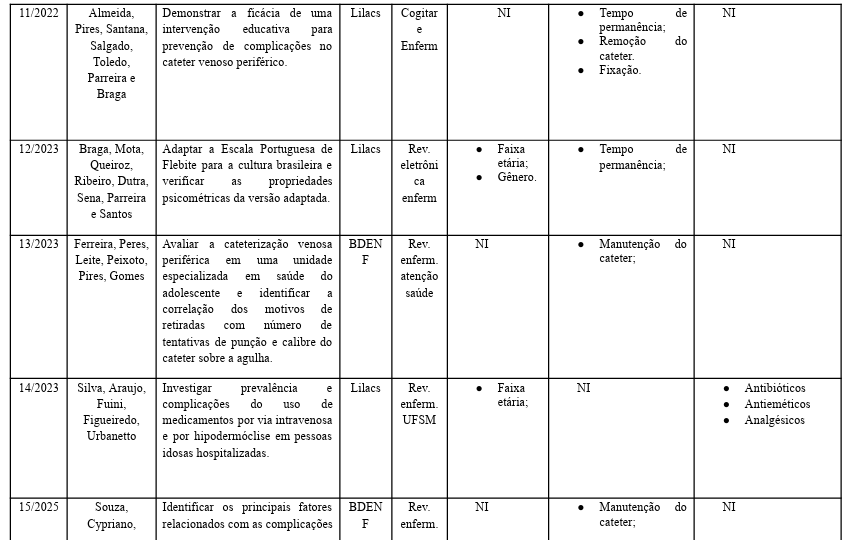
A filtração de dados apresentou-se através dos descritores contidos no DeCS (Descritores em Ciências da Saúde), sendo utilizado o termo “Flebite”, onde apresentou o resultado de 27 documentos, após leitura, extraído 15 para a formação deste artigo. Conforme tabela abaixo:
Tabela 1. Sistematização de busca eletrônica na BVS.

Dados da presente pesquisa, 2025.
O processo de seleção demonstrado na tabela¹ estabeleceu-se da seguinte maneira:
Figura 1.
Na tabela 2, estão os artigos listados em ordem de ano (data).
Tabela 2:
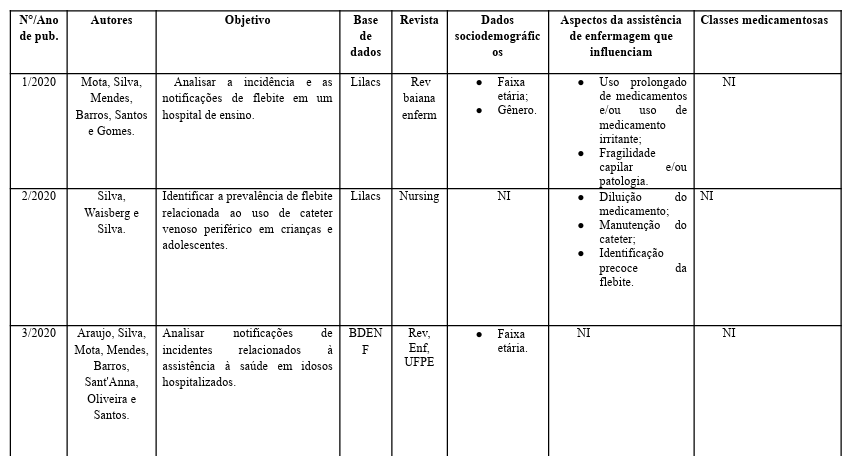
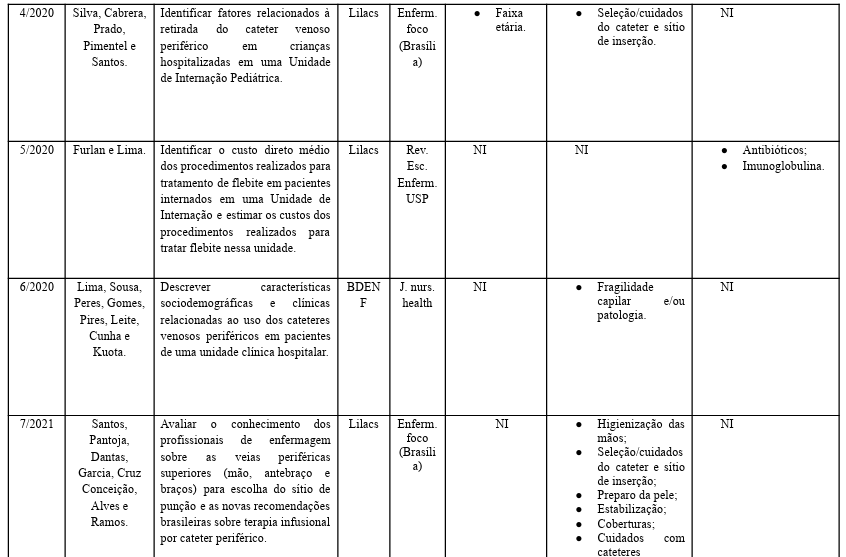
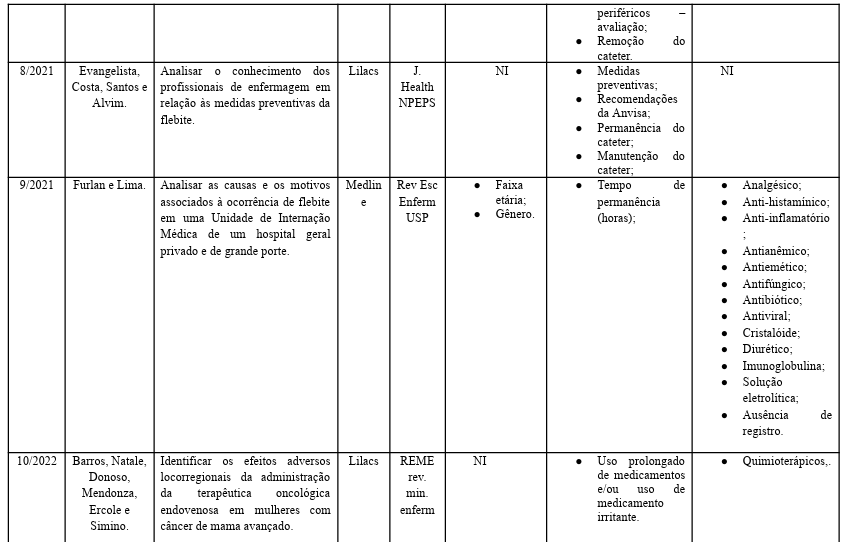

Portanto, a flebite é a inflamação de uma veia associada à inserção ou manutenção de dispositivos intravenosos periféricos, fatores de risco incluem o tempo de permanência do cateter e o tipo de medicamento administrado, mas a experiência do profissional não é um fator determinante. Para prevenir a flebite, é importante evitar a utilização de veias dos membros inferiores e usar cateteres de menor calibre. A ANVISA recomenda a troca do cateter a cada 96 horas, a utilização de coberturas estéreis e a realização de técnicas assépticas. Além disso, a prática de flushing adequada antes de cada infusão medicamentosa é essencial para a manutenção do cateter (Alvim et al, 2021).
Referente às variáveis sociodemográficas foi unificada os dados dos artigos Mota et al, 2020 e Fulan et al, 2021. A partir das notificações analisadas verificou-se, conforme apresentado na Tabela 3, a flebite ocorreu em indivíduos adultos (60,27%); em crianças (2,46%); adolescentes (3,01%) e idosos (34,24%). A maioria (50,27%) dos pacientes era do sexo feminino e (49,72%) do sexo masculino.
Tabela 3. Caracterização sociodemográfica desses pacientes.
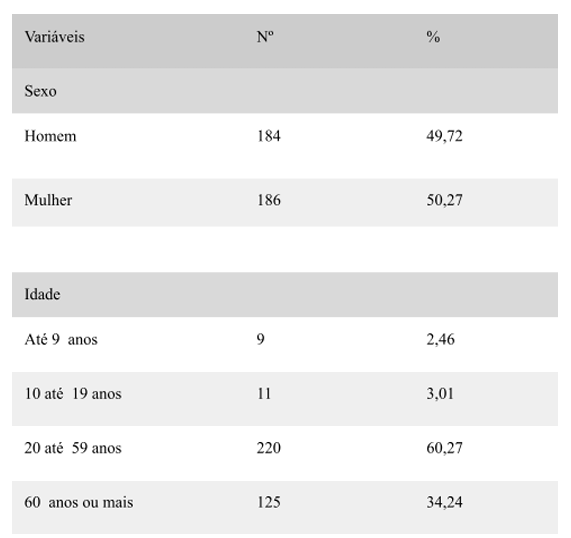
Elaborado pelos autores Gisela Portela e Isabella Santana
O estudo corrobora resultados de outras pesquisas, que indicam a prevalência maior de flebite na população adulta (60,27%). No entanto, em segundo lugar, destaca-se a elevada proporção de idosos (34,24%) entre os casos notificados. Destacando-se devido às comorbidades relacionadas com maior fragilidade capilar desse público, característica pontual do processo de envelhecimento, a elevada proporção de flebite em idosos também foi identificada em outros estudos brasileiros (Mota, 2020).
Com base em pesquisas nacionais e internacionais, os pacientes idosos tem maior risco de sofrer eventos adversos, como quedas e complicações, em comparação com pacientes mais jovens. Esse aumento de risco pode ser atribuído a fatores ligados ao envelhecimento, doenças e hospitalização, como a diminuição de células musculares, alterações na elasticidade dos tecidos, redução da massa óssea, mudanças posturais e articulares. Os incidentes mais notificados entre os idosos foram flebites (28,21%), complicações cirúrgicas, lesões de pele, quedas e erros relacionados ao uso de medicamentos. De modo geral, os eventos adversos mais comuns envolvem o uso inadequado de medicamentos, quedas, remoção não planejada de dispositivos terapêuticos, lesões por pressão, infecções relacionadas à assistência e complicações em acessos venosos (Araújo et al, 2020).
Em algum momento da vida, o idoso precisará de assistência. Realizar tratamento através de uma terapia intravenosa requer o uso de conhecimento técnico-científico específico devido às mudanças anatômicas e fisiológicas habituais nessa população, que podem afetar a seleção dos aparelhos. do ponto e método de punção, da escolha de aparelhos especiais para a infusão e da progressão dos tratamentos (Lima et al, 2020).
Continuamente na análise aplicada, como demonstrado na tabela 3, a prevalência maior deu-se na população do sexo feminino (50,27%). Porém, no resultado encontrado na literatura a predominância é masculina. Em pesquisa realizada na UIC de um hospital universitário, 51,5% dos pacientes com flebite eram homens (Furlan, 2021).
Na coleta de dados referente a influência dos aspectos assistenciais que influenciam no desenvolvimento da flebite destaca-se a manutenção/fixação/escolha/local do cateter (29,2%), o tempo de permanência (16,6%), Recomendações da Anvisa/ Medidas/ Protocolos (16,6%), diluição do medicamento/medicamentos irritantes (12,5%), técnicas de assepsia (8,3%), remoção do cateter (8,3%), particularidades do paciente (4,2%), coberturas (4,2%).
Tabela. 4 – Analítico quantitativo dos aspectos citados:
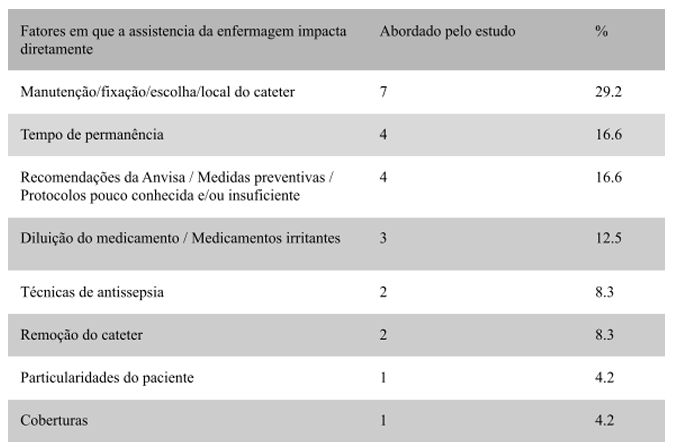
Elaborado pelos autores Gisela Portela e Isabella Santana
A maioria das flebites ocorreu durante a internação acometendo (91,34%), destaca-se que os medicamentos vesicantes estavam relacionados a 34,30% dos casos de flebite, sendo que 52% dos profissionais apontaram o uso prolongado de medicamentos ou irritantes como causa principal (Gomes et al, 2020). Conforme também evidenciado por Mota, 2021, o uso prolongado desses medicamentos é apontado como uma das causas desse evento adverso, onde evidencia a necessidade de utilização do cateter por um período maior, o que tem sido apontado como fator associado ao desenvolvimento de flebite. Barros et al, 2022 destaca que a segurança na administração dos fármacos compreende não só a verificação do protocolo de tratamento, bem como o preparo do fármaco, o cálculo de dosagens e a identificação precisa do enfermo e de suas condições clínicas, considerando sua rede venosa.
Para a seleção do calibre do cateter, deve se considerar a terapia (tipo, duração, veia de inserção), medicamentos (viscosidade, componentes, entre outros) e paciente (condições de saúde, rede venosa), priorizando-se cateteres com menor diâmetro e comprimento. Souza et al, 2025 enfatiza a necessidade de cuidados rigorosos para a prevenção de infecções associadas ao sítio de punção. Em contrapartida, a escolha do melhor sítio sofre influência pelas características do doente e viabilidade venosa (Santos et al, 2021). Gomes et al, 2023 nos evidencia que complicações ocorreram em 7 casos , principalmente por obstrução do cateter. A obstrução exige cuidados de enfermagem como a técnica de flushing pulsátil com solução fisiológica e o clampeamento com pressão positiva para evitar refluxo sanguíneo. Houve relação entre o maior número de tentativas e uso de calibres maiores com aumento de complicações. Em Portugal os estudos indicaram incidência de obstrução entre 27,7% e 74,2%, associadas à prática profissional no manuseio dos dispositivos.
Em crianças a recomendação da INS sugere o uso do antebraço, que possui maior fluxo sanguíneo, diminuindo complicações locais. Embora o dorso da mão seja frequentemente utilizado, as crianças pequenas tendem a levar a mão à boca, o que pode aumentar o risco de remoção do cateter venoso periférico (CVP). Em relação à punção em membros inferiores, embora seja comum, ela eleva o risco de retirada não planejada do CVP, principalmente por complicações como infiltração e flebite. Além disso, cerca de 36% das crianças apresentaram complicações relacionadas ao CVP, como infiltrações, flebites e obstruções. Infiltrações/extravasamentos foram as principais causas de retirada não planejada, com complicações que podem causar dor e lesões. A não padronização na estabilização e curativo do CVP, como o uso de fita microporosa ou esparadrapo, foi apontada como um fator que pode aumentar o risco dessas complicações. (Silva et al, 2020).
O tempo de permanência é de atenção indispensável, segundo o estudo realizado em um Centro de Terapia Intensiva adulto de um Hospital do Vale do Paraíba (SP) identificou que a troca rotineira dos cateteres em tempo inferior a 96 horas, segundo orientações da Agência Nacional de Vigilância Sanitária (ANVISA), expande o desconforto do paciente, os custos das unidade de saúde e não minimiza as complicações associadas ao uso de dispositivos intravenosos (Evangelista et al, 2021).
Em pacientes pediátricos, a troca de rotina do cateter venoso periférico não é recomendada, sendo essencial a adoção de boas práticas clínicas. Já em unidades clínicas, não há necessidade de troca antes de 96 horas, a menos que haja indicação clínica, desde que as boas práticas sejam seguidas. Com base em estudos, a escolha do calibre do cateter é importante: calibres menores (gauges menores) estão associados a menor incidência de flebite mecânica. A Infusion Nurses Society (INS) aponta que a taxa esperada de flebite deve ser ≤ 5%. Entre 67 punções venosas analisadas, o principal motivo de retirada foi eletivo, seguido por remoção acidental (Ferreira et al, 2023).
A principal problemática observada foi na avaliação da área de inserção do cateter, a escolha do cateter depende de fatores como tipo de terapia, medicamentos e condições do paciente. É recomendado pela ANVISA a avaliação diária de adultos hospitalizados para identificar sinais como rubor, edema e secreção na área de punção, por meio de inspeção visual e palpação. Essa avaliação identifica sinais de eventos adversos que possam exigir intervenção imediata ou remoção do dispositivo. Além disso, o uso inadequado de fita adesiva não estéril compromete a avaliação e a remoção adequada do cateter (Ramos et al, 2021). Em contrapartida evidenciado Gomes, 2020 a ausência de protocolo institucional para prevenção foi mencionada em 28,18% das notificações e 21,30% referiram fragilidade capilar e/ou alguma patologia de base como possíveis causas.
Na distribuição de dados, a fim de resumir e ficar mais didático, enfatizamos que dentro do campo “Técnicas de antissepsia” estão inclusos: Higienização das mãos e preparo da pele. Conforme demonstrado por Ramos, 2021, apesar dos profissionais terem um conhecimento sobre os protocolos voltados à terapia intravenosa, não o aplicam adequadamente no dia a dia, há falhas na prática, como na higienização das mãos, o que aumenta os riscos de mortes por infecções, conforme as recomendações da ANVISA de 2017 onde os profissionais da saúde tem conhecimento. Por outro lado, a Evangelista, 2021 destaca que realizar técnica asséptica para a inserção do cateter não sejam condutas adequadas que visam a prevenção da flebite.
A remoção do dispositivo é um fator que pode desencadear a flebite, a acidental foi uma complicação evidenciada nesta investigação (pré e pós-intervenção respectivamente), similar a outros estudos e com taxas entre 3,8 a 10%. Porém, essa complicação é pouco abordada, alvo de análise e discussão nos estudos, Pode se estabelecer à umidade e ao tipo e qualidade da cobertura utilizada na fixação do cateter na pele (Almeida et al, 2022).
Um dos equívoco observado quanto ao curativo a ser abordado na maioria da equipe pode estar relacionado a padronização do uso de fita adesiva não estéril e não transparente na instituição, portanto é imensurável a ressalva da necessidade do uso de curativos estéreis e enfatizar que a prática de cortar a fita e pregar as tiras no uniforme ou bandejas expande consideravelmente o risco de infecção do acesso, fora que o uso desse tipo de fita ainda interfere na visibilidade do sítio de inserção do cateter e influência na cautela quanto aos sintomas que indiquem a necessidade de remoção e tratamento. Evidências apontam que apenas 45,5% dos participantes reconhecem que curativos transparentes ajudam na avaliação dos riscos inflamatórios do dispositivo (Santos et al, 2021).
A terapia intravenosa (TIV) é indicada para cerca de 80% dos pacientes hospitalizados, e 20% a 70% desenvolvem flebite, evento adverso com sintomas como dor, edema e calor no local da infusão. A flebite pode ser mecânica, química, bacteriana ou pós-infusional e é classificada em quatro graus de gravidade. Em relação às flebites, observou-se que a maioria ocorreu em pacientes com dispositivo intravenoso Jelco, com tempo de permanência de 24 horas, e prevalência de flebite grau 2. Estudos indicam que a flebite está relacionada ao tempo de permanência do cateter e ao uso de medicamentos como corticosteróides (Furlan et al, 2021).
Na coleta de dados referente a categoria dos fármacos infundidos, destaca-se antibióticos (46,7%), analgésicos (8,4%), anti-histamínico (0,9%), anti-inflamatório (1,9%), antianêmico (0,9%), antiemético (2,8%), antifúngico (2,8%), antiviral (6,5%), cristaloide (0,9%) diurético (0,9%), imunoglobulina (9,3%), solução eletrolítica (14%) e ausência de registro (3,7%). Sendo abordado brevemente os quimioterápicos que não estão incluídos na tabela pela ausência de quantitativo comparativo nos estudos selecionados para análise.
Tabela. 5 – Caracterização das flebites quanto a categoria do fármaco :
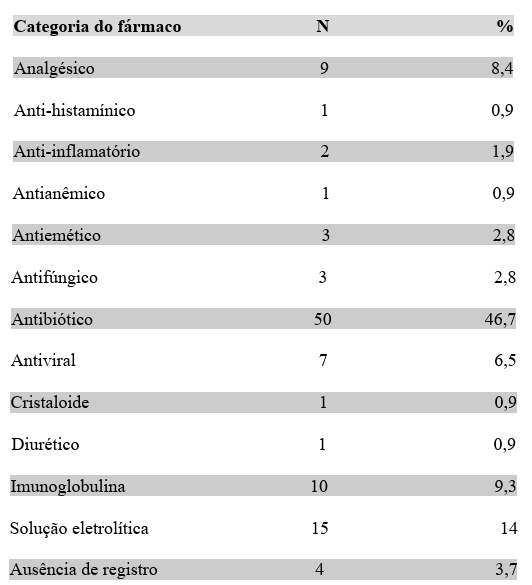
Elaborado pelos autores Gisela Portela e Isabella Santana
Embora os medicamentos sejam eficazes e seguros, podem ocorrer efeitos colaterais sistêmicos e locais. Assim, é imprescindível que o enfermeiro define procedimentos específicos de enfermagem para preservar a qualidade de vida, seja na prevenção ou na redução dos efeitos colaterais (Barros, et al, 2022). Conforme demonstrado por Lima et al, 2021 a classificação de danos e os fármacos infundidos, a análise mostrou que apenas a Oxacilina, da classe dos antibióticos, apresentou diferença significativa em relação ao dano leve. Dos 10 pacientes que utilizaram imunoglobulina, 50,0% apresentaram flebite grau 3. Entre os 50 pacientes que receberam antibiótico, 42% apresentaram flebite grau 2 e 28% grau 3. Técnicos de enfermagem notificaram apenas duas flebites grau 1. Já os pacientes que se encontravam distantes do posto de enfermagem, (50,0%) apresentaram flebite grau 2, seguidos do grau 3 (17,9%) e do grau 4 (3,6%).
As medicações mais usadas nas pessoas idosas hospitalizadas foram analgésicos, os dados observacionais reforçam que relação à flebite na TIV destacou maior ocorrência na administração dos antibióticos (46,1%), antieméticos (25%) e analgésicos não opióides (20%) na terapia intravenosa periférica (Urbanetto et al, 2023).
4. CONSIDERAÇÕES FINAIS
Com base nos dados analisados, observamos que os principais fatores que contribuem para o desenvolvimento da flebite, destacam-se o tempo de permanência, tipo de medicamento administrado, técnicas de assepsia, escolha do cateter e o tipo de cobertura utilizada. Observou-se que os antibióticos, imunoglobulinas e soluções eletrolíticas estão entre os principais medicamentos associados à ocorrência de flebite, especialmente em pacientes com maior vulnerabilidade, como idosos e crianças. A prevalência maior deu-se na população do sexo feminino, porém, no resultado encontrado na literatura a predominância é masculina, a despeito da tendência à feminização do envelhecimento no Brasil, pela menor procura de homens idosos pelos serviços de saúde para a prevenção de doenças.
As falhas na prática assistencial, como o uso de curativos inadequados, ausência de protocolos institucionais e higienização incorreta das mãos, também se mostraram fatores significativos. Apesar dos profissionais terem um conhecimento sobre os protocolos voltados à terapia intravenosa, não o aplicam adequadamente no dia a dia, há falhas na prática, como na higienização das mãos, o que aumenta os riscos de mortes por infecções, conforme as recomendações da ANVISA de 2017 onde os profissionais da saúde tem conhecimento. A utilização de escalas de avaliação padronizadas, a escolha criteriosa do cateter e o monitoramento constante do sítio de inserção são estratégias indispensáveis para a prevenção de complicações.
Portanto, conclui-se que a flebite pode ser amplamente evitada mediante a adoção de práticas baseadas em evidências, protocolos atualizados e atuação proativa da equipe de enfermagem. Investir na formação e no aperfeiçoamento dos profissionais, bem como promover uma cultura de segurança do paciente, é essencial para minimizar os riscos e garantir uma assistência de qualidade e livre de danos evitáveis.
5. REFERÊNCIAS
– Almeida ACN, Pires MH, Santana IS, Salgado PO, Toledo LV, Parreira P, Braga LM. Eficácia de uma intervenção educativa para prevenção de complicações no cateter venoso periférico. Cogitare Enferm. 2022, v27:e83329. Dísponível em: https://www.scielo.br/j/cenf/a/FD3SPWDP9pVxbZtqvKhgmbc/?lang=pt.
– Araújo ACQ, Silva VA, Mota RS, Mendes AS, Barros AS, Sant’Anna MV, Oliveira MJ, Santos KR. Incidentes relacionados à assistência à saúde em idosos hospitalizados. Revenferm UFPE online. 2020;14:e244639. Disponível em: https://periodicos.ufpe.br/revistas/revistaenfermagem/article/view/244639/35727.
– Barros LLE, Natale P, Donoso MT, Mendoza IYQ, Souza AD, Ercole FF, Simino GPR. Efeitos adversos locorregionais da terapêutica oncológica em mulheres com câncer de mama avançado: revisão integrativa. REME – Rev Min Enferm. 2022;26:e-1470. Disponível em: https://www.revenf.bvs.br/scielo.php?script=sci_arttext&pid=S1415-27622022000100408
– Braga LM, Mota DDCF, Queiroz ACCM, Ribeiro FC, Dutra HS, Arreguy-Sena C, Parreira P, Santos SLV. Escala Portuguesa de Flebite: adaptação transcultural, validade e confiabilidade para uso no Brasil. Rev. Eletr. Enferm. 2023;25:74036. Disponível em: https://revistas.ufg.br/fen/article/view/74036.
– Evangelista ACS, Costa BHC, Santos BR, Alvim ALS. Prevenção de flebites: conhecimento dos profissionais de enfermagem. Journal Health NPEPS. 2021 jan-jun; 6(1):205-217. Disponível em: https://periodicos.unemat.br/index.php/jhnpeps/article/view/5219.
– Ferreira MG, Peres EM, Leite DC, Peixoto IC, Pires BMFB, Gomes HF. Motivos de retirada e principais complicações em cateteres venosos periféricos: estudo descritivo. Rev Enferm Atenção Saúde 2023; 12(1):e202366. Disponível em: https://docs.bvsalud.org/biblioref/2023/05/1435167/9-motivos-de-retirada-e-principais-co mplicacoes-em-cateteres-v_HdaLiF2.pdf.
– Furlan MS, Lima AFC. Avaliação da ocorrência do evento adverso flebite em pacientes de uma Unidade de Internação Clínica. Rev Esc Enferm USP 2021;55:e03755. Disponível em: https://www.scielo.br/j/reeusp/a/q9c3fCB8kjxCbwbP7DjGL8D/?lang=pt.
– Furlan MS, Lima AFC. Custo direto dos procedimentos para o tratamento do evento adverso flebite em Unidade de Internação Clínica. Rev Esc Enferm USP. 2020;54:e03647. Disponível em: https://doi.org/10.1590/S1980-220X2019011403647. – Lima NO, Sousa MOF, Peres EM, Gomes HF, Pires BMFB, Leite DC, Cunha CV, Kubota TM. Caracterização da utilização de cateteres venosos periféricos em unidade clínica de um hospital universitário. J. nurs. health. 2020;10(3): e20103003; Disponível em: https://periodicos.ufpel.edu.br/index.php/enfermagem/article/view/18367.
– Mota RS, Silva VA, Mendes AS, Barros AS, Santos OMB, Gomes BP. Incidência e caracterização das flebites notificadas eletronicamente em um hospital de ensino. Rev baiana enferm. 2020;34:e35971. Disponível em: https://www.revenf.bvs.br/scielo.php?script=sci_arttext&pid=S2178-86502020000100327
– Santos AVAJ, Pantoja ACR, Dantas ASF, Garcia JV, Cruz ER, Conceição CM, Alves RES, TRamos AMPC.. Recomendações nacionais a cateteres periféricos: análise do conhecimento da equipe de enfermagem em um hospital universitário na amazônia brasileira. Enferm Foco. 2021;12(3):448-53. Disponível em: http://revista.cofen.gov.br/index.php/enfermagem/article/view/3457/1186.
– Silva JB, Cabrera VF, Prado TP, Pimentel SM, Santos LF. Fatores associados à remoção do dispositivo de acesso vascular periférico em pacientes pediátricos. Enferm. Foco 2020; 11(6):21-7. Disponível em: http://revista.cofen.gov.br/index.php/enfermagem/article/view/3297/1051.
– Silva RM, Araújo ACM, Furini CG, Figueiredo AEPL, Urbanetto JS. Análise do uso de medicamentos por via intravenosa periférica e hipodermóclise em pessoas idosas hospitalizadas. Rev. enferm. UFSM 2023. v.13, e57, p.1-19. Disponível em: https://periodicos.ufsm.br/reufsm/article/view/84049.
– Silva WCR, Waisbeg J, Silva GM. Flebite em crianças e adolescentes que utilizaram cateter venoso periférico. Revista Nursing, 2020; 23 (264): 4072-4076. Disponível em: https://revistanursing.com.br/index.php/revistanursing/article/view/716.
– Souza WM, Cypriano VHB, Sousa RA, Lino RLB, Mroczinski AL, Garbuio DC. Fatores relacionados às complicações no sistema de pressão arterial invasiva em pacientes adultos e idosos: estudo prospectivo. Rev. Latino-Am. Enfermagem. 2025;33:e4443. Disponível em: SciELO Brasil – Factors related to complications of the invasive blood pressure system among adult and elderly patients: a prospective study Factors related to complications of the invasive blood pressure system among adult and elderly patients: a prospective study.
¹ Gisela Rocha 2º ano de Graduação em Enfermagem, no Centro Universitário LS, Taguatinga – DF. Gisela.p.rocha@lseducacional.com.
² Isabella Santana 2º ano de Graduação em Enfermagem, no Centro Universitário LS, Taguatinga – DF. Isabella.santana@lseducacional.com.
