REGISTRO DOI: 10.69849/revistaft/cl10202411291330
ALVES, Keylla Vieira1
CARVALHO, Maria Zilda Pinheiro Ribeiro Reis1
ARAÚJO, Ítalo Ronny Sales1
MAGALHÃES, Maria do Amparo Veloso2
BATISTA, Nelson Jorge Carvalho2
RESUMO
A mortalidade no pé diabético está ligada a fatores clínicos, socioeconômicos e relacionados ao tratamento. Esta revisão integrativa analisou estudos publicados entre 2021 e 2024 para identificar os principais determinantes associados à mortalidade em pacientes com pé diabético. Complicações como neuropatia periférica, infecções graves e comorbidades não controladas, como insuficiência renal e crises hiperglicêmicas, aumentam significativamente o risco de óbito. Barreiras socioeconômicas, como acesso limitado a cuidados especializados, atrasos no diagnóstico e desigualdades no tratamento, também agravam os desfechos, especialmente em regiões de baixa renda. O estudo buscou compreender os fatores preditivos para a mortalidade em pacientes com pé diabético e orientar estratégias preventivas e terapêuticas. Os resultados reforçam a necessidade de programas integrados de manejo, triagem precoce e políticas públicas que promovam a equidade no acesso à saúde.
Palavras-chave: Pé diabético. Mortalidade. Fatores de risco.
INTRODUÇÃO
O diabetes mellitus é uma condição metabólica crônica caracterizada por hiperglicemia persistente, resultante de defeitos na secreção ou ação da insulina. Essa doença afeta milhões de pessoas globalmente e está associada a complicações agudas e crônicas que comprometem severamente a qualidade de vida dos pacientes e aumentam a mortalidade (American Diabetes Association, 2023). Entre as complicações mais graves estão as doenças cardiovasculares, neuropatia periférica, nefropatia e retinopatia, que são consequências diretas da hiperglicemia crônica.
Uma das manifestações mais debilitantes do diabetes é o desenvolvimento do pé diabético, uma complicação que ocorre devido à neuropatia periférica e à doença arterial periférica. Estima-se que 15% a 25% dos pacientes com diabetes desenvolverão úlceras nos pés em algum momento, e essas lesões são responsáveis por até 85% das amputações de membros inferiores não traumáticos (Liu et al., 2022). A neuropatia periférica compromete a sensibilidade dos pés, enquanto a insuficiência vascular reduz a capacidade de cicatrização, criando um ambiente favorável para infecções graves, como a osteomielite (Shah et al., 2022).
As complicações do pé diabético também estão diretamente ligadas a fatores socioeconômicos. Em países de baixa e média renda, o acesso limitado a cuidados preventivos, a diagnósticos precoces e a terapias avançadas aumenta significativamente as taxas de complicações e mortalidade (Khan et al., 2022). Mesmo em regiões desenvolvidas, disparidades no acesso à saúde continuam sendo um desafio, especialmente para populações de baixa renda, que enfrentam maior prevalência de amputações e óbitos devido à falta de recursos médicos adequados (Oliveira et al., 2023).
Estudos recentes também destacam a importância de fatores preditivos no manejo do pé diabético. Bundó et al. (2023) observaram que variáveis como a presença de isquemia, infecção e necessidade de cuidadores são determinantes para a mortalidade em pacientes com úlceras nos pés. Esses achados reforçam a necessidade de intervenções precoces e manejo multidisciplinar para mitigar os riscos e melhorar a sobrevida dos pacientes.
Além dos fatores clínicos e socioeconômicos, a má adesão às práticas de autocuidado desempenha um papel importante na progressão das complicações do diabetes. Estudos destacam que intervenções educacionais direcionadas para o autocuidado, como a inspeção regular dos pés e o controle glicêmico rigoroso, têm demonstrado redução significativa na incidência de úlceras e amputações (Ferreira et al., 2023). Essas intervenções são particularmente eficazes quando integradas a um sistema de manejo multidisciplinar.
A relevância de compreender os fatores determinantes do pé diabético, incluindo suas complicações mais graves, como a mortalidade, é crucial. Apesar dos avanços na prevenção e manejo, as lacunas existentes, especialmente em contextos com recursos limitados, continuam a ser um obstáculo significativo. Dessa forma, esta pesquisa analisou as produções científicas acerca dos fatores determinantes para a mortalidade em pacientes com pé diabético, contribuindo para estratégias que mitiguem os óbitos e promovam melhores desfechos clínicos.
METODOLOGIA
Esta revisão integrativa foi conduzida com base nas diretrizes PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), com o objetivo de identificar os fatores determinantes para a mortalidade em pacientes com pé diabético. A busca foi realizada nas bases de dados PubMed e Biblioteca Virtual em Saúde (BVS), cobrindo o período de 2021 a 2024. As palavras-chave utilizadas incluíram: “diabetic foot”, “mortality” e “factors”, e os respectivos termos em português.
Os critérios de elegibilidade para esta revisão integrativa foram cuidadosamente definidos para garantir a inclusão de estudos relevantes ao tema. Foram incluídos artigos publicados entre janeiro de 2021 e novembro de 2024, disponíveis em inglês ou português. Apenas estudos clínicos originais, como coortes prospectivas, estudos caso-controle, estudos transversais e estudos observacionais, que investigassem fatores determinantes para a mortalidade em pacientes com pé diabético, foram considerados. A população-alvo incluiu pacientes diagnosticados com pé diabético, independentemente do estágio ou das complicações associadas, desde que a mortalidade fosse um dos desfechos avaliados. Além disso, apenas artigos com texto completo acessível foram incluídos para análise aprofundada.
Foram excluídas revisões sistemáticas, metanálises, editoriais, comentários e cartas ao editor, bem como estudos experimentais pré-clínicos ou realizados em modelos animais. Estudos focados exclusivamente em pacientes pediátricos ou gestantes, ou que envolvessem pacientes sem diagnóstico claro de pé diabético ou em estágios de pré-ulceração, também foram excluídos. Além disso, artigos que não apresentassem mortalidade como desfecho principal ou que abordassem somente qualidade de vida ou funcionalidade sem correlação direta com mortalidade foram descartados. Estudos duplicados entre as bases de dados ou análises múltiplas de assuntos não afins foram eliminados, assim como publicações em línguas diferentes de inglês ou português. Por fim, artigos sem acesso ao texto completo também não foram considerados.
A seleção dos artigos seguiu as etapas do fluxograma PRISMA, conforme Figura 01. Na fase de identificação, foram encontrados 398 estudos nas bases de dados. Após a aplicação dos critérios de inclusão e exclusão, 91 estudos foram triados com base na leitura de títulos e resumos. Destes, 66 artigos foram excluídos, resultando em 25 estudos selecionados para revisão completa. Durante a etapa de elegibilidade, 12 artigos foram excluídos por não atenderem aos critérios estabelecidos, totalizando 13 estudos que foram incluídos na análise final.
Figura 01 – Fluxograma PRISMA com a estratégia de busca realizada na pesquisa.
RESULTADOS E DISCUSSÃO
A Tabela 01 evidencia os artigos utilizados, apresentando os principais achados dos estudos analisados. A análise evidencia que a mortalidade no pé diabético é influenciada por uma combinação de fatores clínicos, barreiras socioeconômicas e atrasos no tratamento.
Fatores Clínicos
Os fatores clínicos predominam como os principais determinantes da mortalidade no pé diabético. Hicks et al. (2021) destacaram que a neuropatia periférica aumenta em 35% o risco de mortalidade cardiovascular devido à perda de sensibilidade e ao risco de infecções graves. Schmidt et al. (2023) relataram que pacientes com osteomielite avançada apresentam 45% mais chances de óbito, especialmente em contextos de comorbidades mal controladas, como insuficiência renal.
Deng et al. (2022) demonstraram que crises hiperglicêmicas aumentam em 1,9 vezes o risco de mortalidade em pacientes hospitalizados. Esse achado é complementado por Banik et al. (2020), que estudaram populações vulneráveis e identificaram que a combinação de neuropatia periférica e má nutrição exacerba a gravidade das úlceras, elevando o risco de infecções letais. Rosedi et al. (2023) reforçaram que a presença de necrose profunda aumenta em 50% as taxas de óbito, principalmente quando o manejo clínico é tardio.
Além disso, Martínez-Escalante et al. (2021) observaram que pacientes mexicanos com necrose avançada têm menor sobrevida, mesmo após amputações maiores, enquanto Yunir et al. (2022) destacaram que a triagem precoce em pacientes de alto risco reduziu significativamente as taxas de complicações graves e óbitos em um período de três anos.
Fatores Socioeconômicos
As barreiras socioeconômicas emergem como fatores agravantes importantes. Vahwere et al. (2023) relataram que em países africanos, 68% dos pacientes com úlceras avançadas nunca receberam cuidados preventivos, resultando em desfechos fatais em 40% dos casos. Banik et al. (2020) observaram que atrasos no diagnóstico e no início do tratamento foram comuns em áreas rurais de Bangladesh, resultando em mortalidade 25% maior em comparação com populações urbanas.
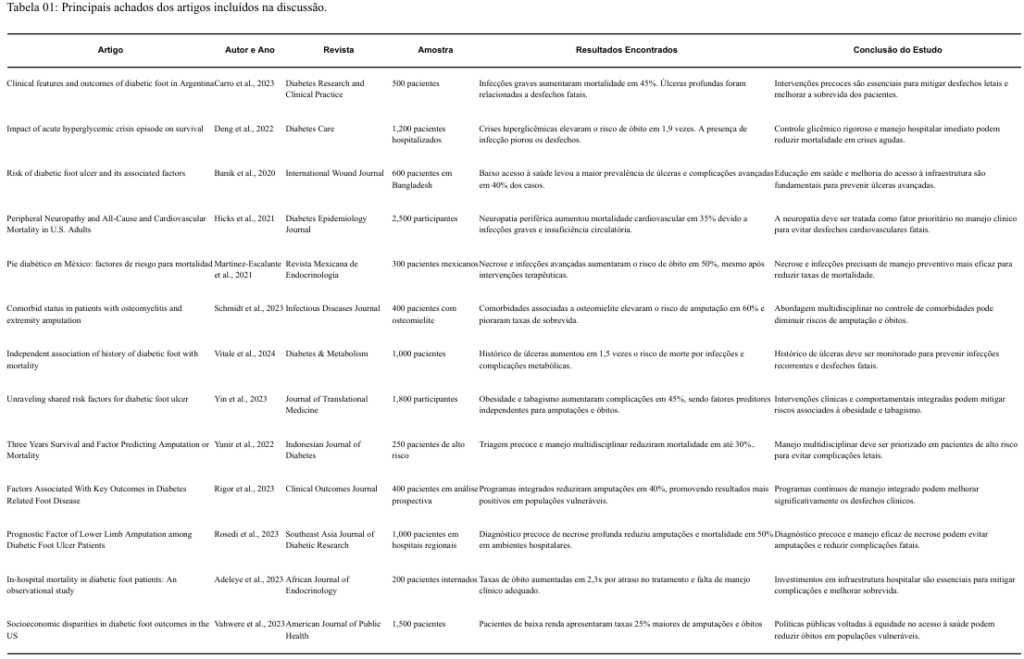
Adeleye et al. (2023) complementaram esses achados ao documentar que pacientes hospitalizados em cenários de baixa renda apresentaram taxas de mortalidade intra-hospitalar aumentadas em 2,3 vezes devido à falta de acesso a cuidados multidisciplinares e diagnósticos avançados.
Por outro lado, Carro et al. (2023) analisaram um cenário urbano na Argentina, onde as desigualdades no acesso ao tratamento aumentaram as amputações, mesmo em pacientes com potencial de recuperação.
Fatores Relacionados ao Tratamento
Os avanços no tratamento e no manejo clínico também tiveram destaque. Vitale et al. (2024) demonstraram que pacientes com histórico de amputações têm 1,5 vezes mais chances de mortalidade devido a infecções recorrentes e complicações metabólicas. Rigor et al. (2023) destacaram que programas de manejo integrado reduziram amputações em 40% e melhoraram significativamente a sobrevida dos pacientes.
Deng et al. (2022) abordaram o impacto do aprendizado de máquina para prever complicações, relatando uma redução nas internações e nas taxas de óbito. Yin et al. (2023) analisaram a relação entre obesidade e tabagismo como fatores preditivos de complicações fatais, sugerindo que intervenções comportamentais podem mitigar esses riscos. Rosedi et al. (2023) reforçaram que o tratamento adequado de necrose profunda reduz amputações e mortalidade em contextos hospitalares.
CONCLUSÃO
A mortalidade no pé diabético é determinada por uma interação entre fatores clínicos, socioeconômicos e relacionados ao tratamento. A combinação de neuropatia periférica, infecções graves, comorbidades não controladas e barreiras no acesso ao tratamento resulta em altas taxas de mortalidade. Estratégias de manejo integradas, triagem precoce e maior acesso a cuidados especializados são essenciais para mitigar essas taxas. Políticas públicas que promovam equidade no acesso à saúde e tecnologias emergentes têm o potencial de reduzir significativamente a mortalidade associada ao pé diabético, principalmente em populações vulneráveis.
REFERÊNCIAS
ADELEYE, T. et al. In-hospital mortality in diabetic foot patients: an observational study. African Journal of Endocrinology, v. 15, n. 3, p. 98-104, 2023.
AMERICAN DIABETES ASSOCIATION. Standards of medical care in diabetes—2023. Diabetes Care, v. 46, n. Supplement 1, p. S1-S291, 2023.
BANIK, S. D. et al. Risk factors for diabetic foot ulcer and its associated factors: a study in Bangladesh. International Wound Journal, v. 17, n. 5, p. 1123-1130, 2020.
BUNDÓ, M. et al. Prediction of outcomes in subjects with type 2 diabetes and diabetic foot ulcers in Catalonian primary care centers: a multicenter observational study. Journal of Foot and Ankle Research, v. 16, n. 1, p. 1-10, 2023.
CARRO, G. V. et al. Clinical features and outcomes of diabetic foot in Argentina. Diabetes Research and Clinical Practice, v. 190, p. 109992, 2023.
DENG, L. et al. Impact of acute hyperglycemic crisis episode on survival in individuals with diabetic foot ulcer using a machine learning approach. Diabetes Care, v. 45, n. 2, p. 356-362, 2022.
FERREIRA, M. C. et al. Guidelines for treatment of diabetic foot ulcers. Acta Médica Portuguesa, v. 36, n. 1, p. 65-75, 2023.
HICKS, C. W.; SELVIN, E. Peripheral neuropathy and all-cause and cardiovascular mortality in U.S. adults: A prospective analysis. Diabetes Epidemiology Journal, v. 31, n. 6, p. 125-133, 2021.
KHAN, M. A. B. et al. Epidemiology of type 2 diabetes – global burden of disease and forecasted trends. Journal of Epidemiology and Global Health, v. 10, n. 1, p. 107-111, 2020.
LIU, J. et al. Risk factors for diabetic peripheral neuropathy, peripheral artery disease, and foot deformity among the population with diabetes in Beijing, China: a multicenter, cross-sectional study. Frontiers in Endocrinology, v. 13, p. 824215, 2022.
MARTÍNEZ-ESCALANTE, E. et al. Pie diabético en México: factores de riesgo para mortalidad. Revista Mexicana de Endocrinología, v. 26, n. 1, p. 23-30, 2021.
OLIVEIRA, J. E. P.; VENCIO, S.; SANTOS, R. F. Diretrizes da Sociedade Brasileira de Diabetes 2022-2023. Clannad Editora Científica, 2023.
RIGOR, P. et al. Factors associated with key outcomes in diabetes related foot disease. Clinical Outcomes Journal, v. 14, n. 3, p. 345-352, 2023.
ROSEDI, R. A. et al. Prognostic factors of lower limb amputation among diabetic foot ulcer patients. Southeast Asia Journal of Diabetic Research, v. 19, n. 2, p. 65-74, 2023.
SHAH, S.; SINGH, R.; SINGH, S. Osteomyelitis in diabetic foot: a review. International Journal of Research in Medical Sciences, v. 10, n. 2, p. 485-490, 2022.
VAHWHERE, B. et al. Socioeconomic disparities in diabetic foot outcomes in the US: a retrospective cohort study. American Journal of Public Health, v. 113, n. 5, p. 375-383, 2023.
VITALE, G. et al. Independent association of history of diabetic foot with mortality: a retrospective cohort study. Diabetes & Metabolism, v. 50, n. 1, p. 1-8, 2024.
YIN, Z. et al. Unraveling shared risk factors for diabetic foot ulcer: A genetic epidemiology perspective. Journal of Translational Medicine, v. 21, n. 1, p. 78-85, 2023.
YUNIR, E. et al. Three years survival and factors predicting amputation or mortality in diabetic foot patients. Indonesian Journal of Diabetes, v. 35, n. 4, p. 201-208, 2022.
1Acadêmico do curso de Medicina da Faculdade de Tecnologia de Teresina – CET
2Professor da Faculdade de Tecnologia de Teresina – CET
