RISK FACTORS FOR THE DEVELOPMENT OF CUTANEOUS MELANOMA
REGISTRO DOI: 10.5281/zenodo.8417377
Gabriel Moreira Testa
Lariane Garcia de Carvalho
Prof. Drª. Clarissa Torresan
RESUMO
O câncer de pele é o tipo de câncer mais frequente no Brasil e no mundo e pode ser classificado em não melanoma e melanoma. Apesar de mais raro, o melanoma cutâneo é bastante agressivo devido à sua alta possibilidade de provocar metástase, podendo levar à morte. A seguinte pesquisa pretende analisar os fatores de risco envolvidos com a disseminação metastática do melanoma cutâneo, através de uma revisão integrativa realizada nas bases de dados PubMed e Lilacs, com a análise de artigos publicados nos últimos 10 anos. Com base na pesquisa, espera-se identificar fatores de risco genéticos e ambientais e verificar se apresentam influência na disseminação metastática. E, assim, espera-se aperfeiçoar os conhecimentos sobre os fatores de risco a fim de contribuir para identificação de grupos de risco para disseminação metastática desse tipo de tumor, proporcionando um rastreio dessa população. Também é esperado um impacto direto na conscientização do ponto de vista de hábitos de vida que influenciam nos fatores de risco modificáveis.
Palavras-chave: câncer de pele; malignidade; proliferação
ABSTRACT
Skin cancer is the most frequent type of cancer in Brazil and in the world and can be classified as non-melanoma and melanoma. Although rarer, cutaneous melanoma is quite aggressive due to its high possibility of causing metastasis, which can lead to death. The following research aims to analyze the risk factors involved in the metastatic dissemination of cutaneous melanoma, through an integrative review carried out in the PubMed and Lilacs databases, with the analysis of articles published in the last 10 years. Based on the research, it is expected to identify genetic and environmental risk factors and verify whether they have an influence on metastatic dissemination. And it is expected to improve the knowledge about risk factors in order to contribute to the identification of risk groups for the dissemination of this type of tumor, providing a screening of this population. A direct impact on awareness from the point of view of life habits that influence modifiable risk factors is also expected.
Keywords: skin cancer; malignancy; proliferation
1. ABREVIAÇÕES
CP: câncer de pele
CA: câncer
TC: tomografia computadorizada
PET-CT: tomografia computadorizada com emissão de pósitrons
2. INTRODUÇÃO
O câncer de pele é o tipo de câncer mais frequente no Brasil, sendo que o mesmo ocorre por uma multiplicação sem controle das células da pele. Esse tipo de câncer pode ser classificado em não melanoma, forma mais frequente e menos grave, e melanoma, mais grave e em menor frequência (INCA, 2022). O câncer de pele não melanoma está ligado à exposição principalmente em áreas fotoexpostas (rosto, pescoço e orelhas), podendo seguir o padrão de manchas que sangram, descamam e ardem; apresentando uma cicatrização que não melhora mesmo em 4 (quatro) semanas. Quando se trata do melanoma é o tumor de pele mais frequente e a forma mais agressiva do câncer de pele, sendo o maior causador de óbitos e com isso o diagnóstico precoce é o segredo de tudo (López et al., 2021).
O INCA (2022) aborda que o melanoma cutâneo tem sua origem nos melanócitos (células produtoras de melanina), enquanto o câncer de pele não melanoma tem sua origem nas células basais ou nas escamosas. Apesar de mais raro, representando apenas 3% das neoplasias malignas do órgão, o melanoma cutâneo é bastante agressivo devido à sua alta possibilidade de provocar metástase (disseminação do câncer para outros órgãos), podendo levar à morte. Anualmente, ele é responsável por 8,4 mil casos novos no Brasil. Apresenta uma maior incidência no sexo masculino (10,05 casos a cada 100 mil habitantes) do que no sexo feminino (7,99 casos a cada 100 mil habitantes). De maneira geral, observam-se maiores números de casos em regiões litorâneas, em que os indivíduos tendem a ter uma maior exposição solar.
O artigo de Zuluaga-Sepúlveda (2016) elucida que esse tipo de tumor pode aparecer em qualquer parte do corpo, sendo que quanto mais claro a pele, olhos e cabelos maior o risco para melanoma. Podemos ter um incremento de risco se presentes nevos. Caso os nevos sejam congênitos, com tamanhos elevados podemos ter um maior risco, uma vez que 20-25% acabam por evoluir para um melanoma, enquanto que o restante dos casos acabam por aparecer na pele toda. Acomete indivíduos maiores de 15 anos, apresentando um pico entre 25-29 anos, com maior prevalência pelo sexo masculino, isso se deve a uma alteração nos padrões de beleza da sociedade, em que os indivíduos buscam cada vez mais preencher os requisitos do século XX, a busca incessável pelo bronzeamento. Voltando ainda mais no tempo, mais precisamente para o século XIX, devido a crença instaurada de que os indivíduos deveriam ser expostos à luz natural ou artificial à radiação ultravioleta mesmo em crianças. Tais dados podem ser observados quando comparamos a mortalidade no século XIX e XX, apresentando uma mortalidade bruta de 2,17 casos por 100.000 pessoas/ano (Tejera-Vaquerizo et al., 2020).
O melanoma cutâneo é um tumor de grande capacidade de metástase linfática e hematogênica, possuindo ainda um potencial de cura elevado se diagnosticado de maneira precoce. Pode estar relacionado com fatores genéticos e ambientais, os quais são capazes de influenciar a manifestação genética para o seu surgimento, sendo a análise da história familiar do indivíduo importante para o seu diagnóstico (American Cancer Society, 2019). Uma boa anamnese e exame clínico eram suficientes para se realizar o diagnóstico de um melanoma cutâneo. Entretanto, com o avançar dos anos e com as inovações tecnológicas, a dermatoscopia passou a integrar o diagnóstico do melanoma cutâneo, se voltando a analisar os padrões das lesões e quando somadas ao papel da análise histopatológica, conseguimos confirmar o diagnóstico e indicar o tratamento mais correto como abordado por Morgado-Carrasco et al., 2020. O prognóstico do melanoma pode ser considerado bom, quando detectado em sua fase inicial. Nos últimos anos, houve grande melhora na sobrevida dos pacientes, principalmente devido à detecção precoce do tumor e à introdução dos novos medicamentos imunoterápicos (INCA, 2022b).
Em relação aos fatores de risco, segundo Tejera-Vaquerizo (2020) existem fatores ambientais e fatores genéticos. A maior exposição solar, seja devido à ocupação econômica ou recreações e atividades de cunho estético, somada aos principais agentes cancerígenos presentes no ambiente de trabalho, são capazes de agir de maneira desencadeadora para o desenvolvimento do melanoma cutâneo.
3. METODOLOGIA
Trata-se de um estudo de revisão integrativa sobre os fatores de risco para a disseminação metastática do melanoma cutâneo. Para determinar os artigos acerca de tal assunto será realizada uma busca no banco de dados National Library of Medicine (PUBMED)Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS).
Conforme descrito na figura 1, como estratégia de busca foram utilizados os Descritores em Ciências da Saúde (DeCS/MeCS) na língua inglesa, portuguesa e espanhola: “melanoma cutâneo”, “melanoma”, “fatores de risco”, “metástase”e “disseminação metastática”.
Para os critérios de inclusão foram escolhidos os artigos de maior relevância, publicados entre janeiro de 2012 e setembro de 2022, nos idiomas portugues, inglês, espanhol, com textos disponíveis na íntegra.
Selecionados os registros pelo título, cada revisor fez a leitura dos resumos em busca de informações que colaborassem para reconhecer principalmente os fatores de risco envolvidos na patologia do melanoma cutâneo. Após cada revisor fazer o rastreio dos resumos, os trabalhos selecionados por ambos foram comparados e iniciada a busca pelos textos na íntegra. Temas muito próximos ou semelhantes ainda foram selecionados com o intuito de realizar uma comparação das amostras para maior relevância no desenvolvimento deste trabalho. Foram selecionados 13 artigos no total para a elaboração da presente revisão, elucidados na tabela 1.
Figura 1- Identificação de estudos por base de dados
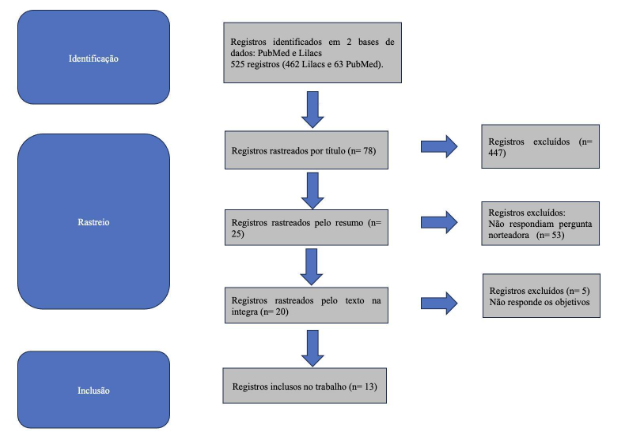
Fonte: Dos autores, 2023.
Tabela 1- Artigos utilizados
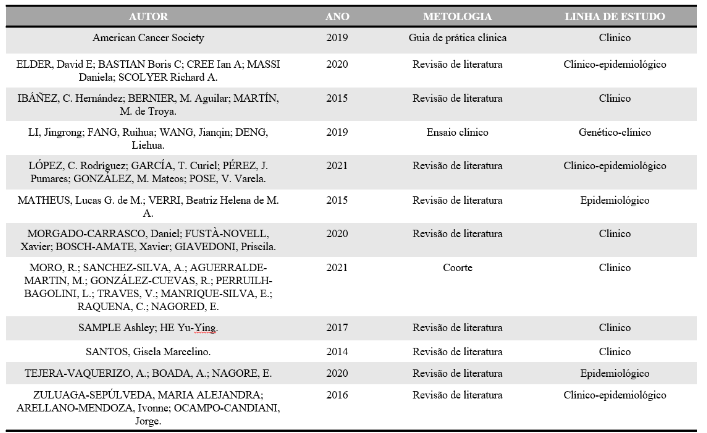
Fonte: Dos autores, 2023.
4. RESULTADOS E DISCUSSÃO
4.1. FATORES DE RISCO
Em relação aos fatores de risco, existem fatores ambientais e fatores genéticos. A maior exposição solar, seja devido à ocupação econômica (pescadores, ambulantes, salva vidas e outros) ou recreações e atividades de cunho estético (bronzeamento em câmaras artificiais), somada aos principais agentes cancerígenos presentes no ambiente de trabalho (alcatrão, óleo mineral não tratado, fuligem e outros), são capazes de agir de maneira desencadeadora para o desenvolvimento do melanoma cutâneo. Observa-se um impacto significativo no que diz respeito ao aparecimento do melanoma cutâneo, uma vez que tem ocorrido um aumento significativo nos últimos anos, devido a mudança de hábito da população em se expor aos raios solares (UV), podendo estar associado até mesmo as mudanças nos padrões de beleza impulsionados do século XX (Tejera-Vaquerizo et al, 2020).
Elder (2020) aborda que o melanoma também pode estar relacionado a alterações benignas já presentes na pele, com um número alto, de cerca de 30% a 50% surgindo a partir de um nevo melanocítico. Entretanto, a maioria dos nevos é estável e tem uma chance de cerca de 1:33.000 de evoluir para um melanoma cutâneo, sendo mais provável sua regressão do que progressão. Além disso, os autores ainda acrescentam que, por outro lado, pessoas com maiores quantidades de nevos de fato têm maior chance de desenvolver esse tipo de câncer de pele.
Outro fator de risco, elucidado por Sample (2018), seria a exposição à radiação UV ainda na infância. O estudo ressalta como exposições, principalmente em altas doses, ao ponto de causar queimaduras, podem até mesmo dobrar o risco de desenvolver melanoma cutâneo no futuro. Entretanto, o efeito depende do fototipo da criança, sendo um exemplo citado o de pessoas ruivas e com sardas, que tem uma disposição mais alta para desenvolver esse tipo de tumor no futuro caso tenha histórico de queimaduras solares na infância. A teoria mais aceita é a de que as queimaduras solares na infância iniciam o processo de mutação no gene BRAF, enquanto exposições mais tardias estão mais relacionadas à mutação no gene NRAS.
Para Moro (2021) foi realizada a dosagem de vitamina D para que pudesse se avaliar o prognóstico dos indivíduos e a capacidade do tumor evoluir para um quadro de metástase com o decorrer do tempo. Foram encontrados assim, que os valores de vitamina D quando < 9,25 ng/mL de vitamina D, acarretaria em quadros de ulcerações e uma menor sobrevida global se comparados aqueles com dosagens superiores a 9,25 ng/mL de vitamina D. Aparentemente o estudo sugere que se tenha maiores pesquisas na área para que se possa determinar se a reposição de vitamina culminaria em um melhor prognóstico para o curso do melanoma cutâneo.
4.2. FATORES GENÉTICOS E PATOGÊNESE
O melanoma cutâneo é um tumor de grande capacidade de metástase linfática e hematogênica, possuindo ainda um potencial de cura elevado se diagnosticado de maneira precoce. Pode estar relacionado com fatores genéticos, em que 7% dos casos estão associados a algum grau de risco familiar com múltiplos episódios de melanoma em parentes de primeiro grau. Dentre esses fatores a associação múltipla de melanomas em um mesmo indivíduo ou o aparecimento do CA de pâncreas parecem influenciar, uma vez que temos estudos realizados com o gene CDKN2A que estabelece uma conexão entre o melanoma e o CA de pâncreas, além desse, temos ainda o CDK4 (melanoma) e M1CR (relacionado com a pigmentação da pele), sendo que mutações em qualquer um deles parecem aumentar o risco quando portadores de mutação CDKN2A (López et al., 2021). Além dos fatores genéticos, temos a influência dos fatores ambientais, os quais são capazes de impactar a manifestação genética para o seu surgimento, sendo a análise da história familiar do indivíduo importante para o seu diagnóstico, que quanto mais precoce for realizado melhores serão os desfechos clínicos (Tejera-Vaquerizo et al, 2020).
Na atualidade, o estudo de Tejera-Vaquerizo (2020) informa que pode-se classificar o melanoma cutâneo em três tipos clínicos, os quais vão sofrer tanto a demanda de fatores ambientais como genéticos: tipo “non CSD – sem dano solar”, tipo “CSD – dano solar crônico” e tipo “acral- acometimentos na região palmar, plantar e sublingual”. Os fatores anteriormente citados, parecem sofrer influências de mutações nos genes BRAF e KIT. O gene BRAF é responsável por codificar a proteína BRAF, que participa de vias de sinalização intracelulares -MAPK/ERK- em que vai atuar regulando tanto o crescimento, diferenciação e proliferação celular, quanto a morte celular. Mutações genéticas em proto-oncogenes, como o citado anteriormente (BRAF), resultam na ativação espontânea destas vias e ocorre assim uma desregulação do ciclo celular, resultando em uma proliferação e crescimento desordenado do tecido (Matheus; Verri, 2015).
Como elucidado por Jingrong (2018) o melanoma cutâneo é um câncer com alto teor de metástase para os vasos linfáticos, estudos passaram a ser realizados com o intuito de compreender melhor qual o processo que estaria envolvido para a ocorrência de tal fator. Mediante a isso, se voltaram para o papel da genética no que diz respeito ao progredir do quadro do câncer de pele melanoma cutâneo. Assim, foi identificada a proteína nucleolar NOP14, que aparenta apresentar uma regulação negativa no caso de melanoma cutâneo em comparação com nevos melanocíticos. Desta forma, uma superexpressão de NOP14, em células de melanoma, indica uma supressão de sua proliferação, de maneira que ciclo celular para na fase G1. A proteína NOP14 também apresenta uma influência muito grande no que diz respeito a expressão de outros genes, como por exemplo: Wnt3a, b-catenina e GSK-3b (via Wnt/b-catenina), sendo essa via muito importante no que diz respeito a metástase do melanoma cutâneo e, através da NOP14, poder ser feita sua regulação para inibir sua proliferação e metástase.
Outra teoria sobre a patogênese do melanoma seria a de que existem duas vias de crescimento: a RGP, ou fase de crescimento radial, e a VGP, ou fase de crescimento vertical. A primeira via se caracteriza por lesões em placas ou manchas pigmentadas, que crescem de forma horizontal e irregular em sua própria circunferência. A segunda, por outro lado, se caracteriza pela formação de um tumor que pode ter um potencial infiltrativo na derme ou de elevação na epiderme, formando um nódulo com crescimento de maneira vertical, sendo mais profundo que na via RGP. Devido ao potencial de invasão maior do melanoma VGP, ele tem maior propensão a se disseminar e formar metástases que o RGP. Essa chance do VGP metastizar ainda aumenta se ele estiver relacionado a lesões ulceradas, que tiverem aumento de espessura e microssatélites, além de ausência de células de defesa, como os linfócitos, no tumor, uma maior taxa de mitoses e invasão nos vasos linfáticos e sanguíneos (Elder, 2020).
4.3. DIAGNÓSTICO CLÍNICO E COMPLEMENTAR
O diagnóstico deixou de ser realizado único e exclusivamente pelos profissionais da área da saúde e com o desenvolvimento de uma técnica básica, os próprios pacientes são capazes de realizar um diagnóstico precoce, sendo assim a tecnica do ABCDE do câncer permite diferenciar casos normais de um caso de melanoma cutâneo, através dos seguintes critérios: A demarcado pela assimetria da lesão que quando dividida apresenta alteração entre ambos os lados, B se arremete as bordas em que geralmente apresentam-se bem irregulares nos casos de malignidade, C analisa-se o padrão de cor da lesão, uniformidade ou variedade de coloração, D o acompanhamento do diâmetro, uma vez que melanomas cutâneos geralmente estão relacionados com lesões superiores a 6 milímetros e, por fim, o E que se trata da evolução das características de uma lesão (American Cancer Society, 2019; López et al., 2021)
Uma boa anamnese e exame clínico eram suficientes para se realizar o diagnóstico de um melanoma cutâneo. Entretanto, com o avançar dos anos e com as inovações tecnológicas, a dermatoscopia passou a integrar o diagnóstico do melanoma cutâneo, quando associado ao ABCDE do câncer se voltando a analisar os padrões das lesões e quando somadas ao papel da análise histopatológica, conseguimos confirmar o diagnóstico e indicar o tratamento mais correto. Conforme discutido por Ibáñez (2015), os avanços tecnológicos a ecografia passou a ser uma boa opção para a investigação dos CP, tanto no âmbito privado quanto no público, ganhando espaço por ser uma ferramenta rápida, acessível e não invasiva. Após ter a comprovação do provável diagnóstico, parte-se então para a biópsia excisional de lesões com bordas irregulares, cor variada, diâmetro igual a 6 mm, mudanças recentes ou aparecimento de uma nova lesão (López et al., 2021).
Zuluaga-Sepúlveda (2016) conclui que por mais que a exérese da lesão encaminhada para o histopatológico seja o padrão ouro, tem-se alguns fatores que não são indicativos para sua realização, sendo um deles a presença de lesões na palma da mão, região plantar dos pés, face, dedos, lesões de tamanho significativo, pavilhão auditivo.
4.4. VARIAÇÕES CLÍNICAS
Existem quatro subtipos mais comuns do melanoma cutâneo, segundo López (2021). O primeiro seria o melanoma superficial, sendo o mais frequente, visto principalmente na região do pescoço em pacientes do sexo masculino e em extramidades nas pacientes do sexo feminino, com um formato de bordas irregulares formando um placa pigmentar. Em seguida, tem-se o melanoma nodular, caracterizado por um nevo de coloração escurecida e com relevo ou como pápula com mais de uma tonalidade. Além dos subtipos citados, o mais comum em áreas que sofrem exposição à radiação solar de forma crônica seria o lentigo maligno, ou melanoma in situ, sendo mais visto em idosos, sendo definido por lesões com crescimento gradual, de maneira horizontal, que pode gerar focos pigmentares assimétricos elevados e escurecidos. Por último, tem-se o melanoma lentiginoso acral, sendo o mais raro entre os quatro e sem relação com a exposição solar, acometendo principalmente áreas de extremidades, como planta dos pés, palmas das mãos e subungueal, caracterizado como mácula hipercrômica e irregular com áreas de sangramento e ulcerações.
Além disso, Tejera-Vaquerizo (2020) aborda que com o diagnóstico estando estabelecido parte-se para o estadiamento do paciente, de maneira que seja baseado na espessura, extensão e característica do melanoma. Pode-se categorizar o melanoma em três (3) estágios, melanoma tipo I, conhecido como melanoma de crescimento rápido, geralmente são espessos e com pouca relação a exposição a radiação ultravioleta, acometendo assim com maior frequência pessoas com poucos nevos; melanoma tipo II, pode ser caracterizado como crescimento intermediário, de maneira que se distribua em áreas fotoexpostas de maneira intermitente, se voltando mais para regiões de tronco e extremidades, neste tipo parece estar mais relacionado em jovens e com maior prevalência de mutação BRAF e por fim melanoma tipo III, apresentando um crescimento lento localizados em indivíduos idosos, com maior exposição solar, como pescoço e cabeça, sendo áreas de exposição solar crônica.
4.5. PROGNÓSTICO E TRATAMENTO
A linfadenectomia veio para dar continuidade aos avanços de tratamento e diagnóstico e tratamento, uma vez que passou a ser assim utilizada ao longo dos anos nos casos de quadros em que o melanoma cutâneo acabava por atingir os vasos linfáticos (Morgado-Carrasco et al., 2020).
Sendo assim, Santos (2015) relata que o exame visual ainda é um dos fatores mais usados para o diagnóstico e, a biópsia seguida pela realização da estratificação é utilizada para o tratamento adjuvante, uma vez que de 30-60 % dos casos parecem apresentar uma metástase oculta e, desta forma, quando em estágios mais avançados relaciona-se com uma menor sobrevida em 5 anos. Além disso, o INCA (2022) informa que o prognóstico melanoma pode ser considerado bom, quando detectado em sua fase inicial. Nos últimos anos, houve grande melhora na sobrevida dos pacientes, principalmente devido à detecção precoce do tumor e à introdução dos novos medicamentos imunoterápicos.
Para López (2021) quando apresentado metástase em outros pontos quando a exérese da lesão já tendo sido realizado ou em pós cirúrgico que apresenta um uma recidiva com novo focus, passou a ser implementado o uso de medicamentos inibidores de PD1 e ANTI-CTLA4, além destes e de conhece uma terapia baseada em inibidores de BRAF e MEK. Os inibidores de PD1 passaram a ganhar destaque por se tratar de um imunoterápico que se liga à célula T e estimula a resposta, apresentando um bom resultado se comparado aos quimioterápicos. Desta maneira passou a ser usado naqueles casos em que a exérese encontra-se de forma dificultosa ou que ainda se metastiza principalmente acometendo os linfonodos pós cirúrgicos. O esquema terapêutico pode ser realizado ainda com a combinação do PD1 + inibidor CTLA 4 (responsável assim por realizar uma inibição ao CTLA 4, o qual atua inibindo as células T).
O artigo de Li (2019) estudou 40 amostras de melanoma para avaliar os efeitos do NOP14 nesse tipo de tumor. O estudo chegou à conclusão de que tecidos com superexpressão do NOP14 teve resultados benéficos, como indução da apoptose e a supressão da proliferação celular pela parada do ciclo em G1, além de ter mostrado efeito positivo acerca da inibição da migração e invasão de células afetadas para outros tecidos, tendo efeito protetor contra metástases desse tipo de tumor, sendo um promissor futuro alvo de tratamentos para melanoma cutâneo.
Outro ponto de discussão seriam as políticas públicas acerca do tema. Sample (2018) relata que as recentes políticas estão se voltando cada vez mais para jovens, grupo que tem maior chance de buscar por formas de bronzeamento, seja natural ou artificial. Relacionado a isso, o artigo destaca que campanhas através de mensagens de texto e nas próprias mídias sociais estão cada vez mais frequentes, e, aparentemente, surtiram efeito nesse grupo, relatando que nas famílias que tiveram acesso a essa divulgação, as filhas demonstraram menor vontade de realizar o bronzeamento principalmente artificial. Por outro lado, as autoras ainda destacam como faltam políticas para atingir os homens, um grupo muito afetado pelos efeitos solares e com chance mais elevada para o surgimento de melanoma cutâneo (Sample, 2018).
5. CONCLUSÃO
De acordo com os dados apresentados no seguinte estudo pode-se concluir que o melanoma cutâneo é um CP de alta malignidade, porém, quando diagnosticado precocemente, tem um bom prognóstico. Pode-se considerar como principais grupos de risco para o desenvolvimento de melanoma cutâneo e de metástases para outros sistemas desse tumor seriam idosos, pessoas com fototipos mais susceptíveis a danos da radiação solar, além de pacientes com história familiar positiva, exposição crônica a radiação solar, principalmente no lentigo maligno, e sexo masculino. Entretanto, todos os tipos de pacientes devem estar atentos ao surgimento de lesões características devido aos outros tipos do tumor que não sofrem influência da exposição solar, como o lentiginoso acral.
Acerca do rastreamento, conclui-se que a consulta com exame físico dermatológico com dermatoscópio ainda se mostra superior aos demais métodos para diagnóstico da lesão primária. Entretanto, diversos estudos vêm relatando a relevância de métodos de imagem para a investigação de metástases em órgãos-alvos, como a TC e o PET-CT, depois da lesão primária já ter sido diagnosticada, demonstrando resultados positivos na detecção da disseminação do melanoma.
Por fim, o presente estudo então ressalta a importância de consultas frequentes com o dermatologista, principalmente dos grupos de risco, para avaliação de nevos e demais lesões cutâneas visando o diagnóstico precoce do melanoma cutâneo. Também ressalta a importância de políticas públicas de conscientização da população, como o Dezembro Laranja, para popularizar o conhecimento acerca do tema e estimular as pessoas a procurarem atendimento clínico. Portanto, o presente artigo reafirma a importância do exame dermatológico feito por profissional qualificado com auxílio do dermatoscópio, além da utilização de métodos de imagem para investigação de possíveis metástases, além do seguimento e tratamento adequados para prevenir a disseminação ou recidiva da lesão.
6. REFERÊNCIAS
AMERICAN CANCER SOCIETY. How to do a skin self -exam. Atlanta: American Cancer Society, 2019. Available at: https://www.cancer.org/healthy/be-safe-in-sun/skin- exams.html#written_by.
ELDER DE, BASTIAN BC, CREE IA, MASSI D, SCOLYER RA. The 2018 World Health Organization Classification of Cutaneous, Mucosal, and Uveal Melanoma: Detailed Analysis of 9 Distinct Subtypes Defined by Their Evolutionary Pathway. Arch Pathol Lab Med. 2020 Apr;144(4):500-522. doi: 10.5858/arpa.2019-0561-RA. Epub 2020 Feb 14. PMID: 32057276.
IBÁÑEZ, C. Hernández; BERNIER, M. Aguilar; MARTÍN, M. de Troya. Ecografía aplicada al manejo del cáncer cutáneo no melanoma. Actas Dermo-Sifiliográficas, [S.L.], v. 106, p. 21-28, nov. 2015. Elsevier BV. http://dx.doi.org/10.1016/s0001-7310(16)30004-7.
INSTITUTO NACIONAL DO CÂNCER (Brasil). Câncer de pele não melanoma. In: INSTITUTO NACIONAL DO CÂNCER (Brasil). Tipos de câncer. [Brasília, DF]: Instituto Nacional do Câncer, 2022. https://www.gov.br/inca/pt-br/assuntos/cancer/tipos/pele-nao-melanoma.
INSTITUTO NACIONAL DO CÂNCER (Brasil). Câncer de pele melanoma. In: INSTITUTO NACIONAL DO CÂNCER (Brasil). Tipos de câncer. [Brasília, DF]: Instituto Nacional do Câncer, 2022b. https://www.gov.br/inca/pt-br/assuntos/cancer/tipos/pele-melanoma.
LI, Jingrong; FANG, Ruihua; WANG, Jianqin; DENG, Liehua. NOP14 inhibits melanoma proliferation and metastasis by regulating Wnt/β-catenin signaling pathway. Braz. J. Med. Biol. Res., v. 52, n. 1, e7952, Jan. 2019.
LÓPEZ, C. Rodríguez; GARCÍA, T. Curiel; PÉREZ, J. Pumares; GONZÁLEZ, M. Mateos; POSE, V. Varela. Melanoma cutáneo. Medicine – Programa de Formación Médica Continuada Acreditado, [S.L.], v. 13, n. 27, p. 1493-1505, mar. 2021. Elsevier BV. http://dx.doi.org/10.1016/j.med.2021.03.001.
MATHEUS, L. G. de M.; VERRI, B. H. de M. A. Aspectos epidemiológicos do melanoma cutâneo. Revista Ciência e Estudos Acadêmicos de Medicina, [S. l.], v. 1, n. 03, 2015. Disponível em: https://periodicos.unemat.br/index.php/revistamedicina/article/view/62. Acesso em: 13 set. 2022.
MORGADO-CARRASCO, D.; FUSTÀ-NOVELL, X.; BOSCH-AMATE, X.; GIAVEDONI, P.. FR – Nuevas tecnologías que prometen revolucionar el diagnóstico del melanoma cutáneo. Actas Dermo-Sifiliográficas, [S.L.], v. 111, n. 4, p. 329-330, maio de 2020. Elsevier BV. http://dx.doi.org/10.1016/j.ad.2018.08.017.
MORO, R.; SÁNCHEZ-SILVA, A.; AGUERRALDE-MARTIN, M.; GONZÁLEZ-CUEVAS, R.; PERUILH-BAGOLINI, L.; TRAVES, V.; MANRIQUE-SILVA, E.; REQUENA, C.; NAGORE, E.. Efecto de los niveles séricos de vitamina D en el pronóstico del melanoma cutáneo. Actas Dermo-Sifiliográficas, [S.L.], v. 113, n. 4, p. 347-353, abr. 2022. Elsevier BV. http://dx.doi.org/10.1016/j.ad.2021.11.001.
SAMPLE A, HE YY. Mechanisms and prevention of UV-induced melanoma. Photodermatol Photoimmunol Photomed. 2018 Jan;34(1):13-24. doi: 10.1111/phpp.12329. Epub 2017 Aug 2. PMID: 28703311; PMCID: PMC5760354.
SANTOS, Gisela Marcelino. Melanoma cutâneo: perspectivas atuais e futuras. 2014. Tese de Doutorado.
TEJERA-VAQUERIZO, A.; BOADA, A.; NAGORE, E.. ¿Por qué no disminuye la mortalidad por melanoma cutáneo? Actas Dermo-Sifiliográficas, [S.L.], v. 111, n. 6, p. 450-452, jul. 2020. Elsevier BV. http://dx.doi.org/10.1016/j.ad.2019.05.006.
ZULUAGA-SEPÚLVEDA, MARIA ALEJANDRA; ARELLANO-MENDOZA, Ivonne; OCAMPO-CANDIANI, Jorge. Update on surgical treatment of primary and metastatic cutaneous melanoma. Cirugía y Cirujanos (English Edition), [S.L.], v. 84, n. 1, p. 77-84, jan. 2016. Elsevier BV. http://dx.doi.org/10.1016/j.circen.2015.12.007.
Artigo apresentado ao curso de graduação em Medicina da Universidade Cesumar – UNICESUMAR como requisito parcial para a obtenção do título de bacharel(a) em Medicina, sob a orientação do Prof. Dra. Clarissa Torresan
