DRUG-INDUCED DELIRIUM IN OLDER ADULTS: A LITERATURE REVIEW
REGISTRO DOI: 10.69849/revistaft/cl10202411211818
Isabela da Silva Coimbra1
Luís Octávio Furtado Azevedo de Melo Pires1
Brenda de Moura Meneses1
Hellen Araújo Queiroz1
José Lopes Pereira Junior2
Ana Rachel Oliveira de Andrade2
Resumo
Introdução: O delirium é um dos quadros agudos mais frequentemente visualizados na rotina dos profissionais da saúde, sendo frequentemente uma síndrome clínica subdiagnosticada. A causa medicamentosa é uma das mais comuns causadoras de episódios de delirium, especialmente na população idosa devido à frequência com que se utilizam de polifarmácia. Tendo isso em mente, é necessária a realização de um estudo que torne mais nítida a relação entre esses fármacos e a ocorrência de episódios de delirium nessa faixa etária. Frente ao exposto, este trabalho buscará, através de uma revisão bibliográfica, elucidar as relações entre os grupos de fármacos mais utilizados nessa faixa etária e a ocorrência de episódios de delirium atrelados a seu uso. Metodologia: Trata-se de revisão sistemática, de caráter qualitativo e descritivo, que tem como temática foco a correlação entre grupos de fármacos utilizados na população idosa e sua relação causal com episódios de delirium. As informações serão obtidas por meio da busca sistemática de artigos científicos indexados nas bases de dados U.S. National Library of Medicine (PubMed), Biblioteca Virtual em Saúde (BVS) e Scientific Electronic Library Online (SciELO). Serão incluídos artigos que contenham dados primários utilizados no Brasil e em outros países, publicados em periódicos nacionais e internacionais no período de 2019 a 2024, em língua portuguesa, espanhola e inglesa, indexados em uma das bases de dados citadas anteriormente. Resultados e Discussão: O delirium é uma síndrome neuropsiquiátrica caracterizada por alterações agudas na atenção, consciência e cognição, frequentemente associada ao uso de medicamentos em populações vulneráveis. Classes como anticolinérgicos, benzodiazepínicos, opioides, antipsicóticos e antidepressivos destacam-se pelo potencial de induzir ou exacerbar o quadro, especialmente em idosos e pacientes com déficits cognitivos. Estratégias preventivas incluem revisão medicamentosa, redução de doses e substituições terapêuticas. Apesar de avanços no entendimento dos mecanismos envolvidos, a complexidade multifatorial do delirium requer abordagens individualizadas e pesquisas adicionais para aprimorar práticas clínicas e reduzir a morbidade associada. Conclusão: O delirium, associado a diversas classes medicamentosas, impacta especialmente idosos e pacientes vulneráveis. Revisão medicamentosa e tratamento individualizado são cruciais para minimizar riscos, destacando a necessidade de mais estudos.
Palavras-chave: Delirium; Fármacos; Idosos
1 INTRODUÇÃO
O delirium é uma síndrome neuropsiquiátrica caracterizada por alterações agudas em atenção, cognição e alerta, com flutuações de sintomas que incluem delírios, alucinações e alterações de humor. É causado por fatores variados, como doenças médicas, uso de drogas, trauma e cirurgia, e pode durar dias a meses. O termo “delirium subsindrômico” descreve casos com sintomas parciais. Termos inconsistentes prejudicam as pesquisas sobre o tema, levando à recomendação de usar “delirium” e “encefalopatia aguda” como designações padrão. O DSM-5 define critérios amplos para diagnóstico, enfatizando a complexidade de sua etiologia e a necessidade de manejo multidisciplinar.21
Os fatores de risco para o delirium são classificados em dois grupos principais: predisponentes e precipitantes. Os fatores predisponentes são características do paciente que aumentam sua vulnerabilidade ao delirium, como idade avançada, comprometimento cognitivo, fragilidade, comorbidades, histórico de doenças psiquiátricas, consumo de álcool, deficiências sensoriais e desnutrição. Além disso, a atrofia cerebral também é um fator de risco importante. Já os fatores precipitantes são condições agudas que desencadeiam o delirium, como infecções, trauma, cirurgias, desidratação, estresse psicológico, uso ou retirada de medicamentos e fatores hospitalares, como internações prolongadas ou uso de ventilação mecânica. A interação entre esses fatores aumenta significativamente o risco de delirium, especialmente em pacientes com múltiplos fatores predisponentes.21 Sua complexa etiologia e esparsa similaridade a outros diagnósticos diferenciais levam ao caso atual em relação ao combate desse quadro, onde é prevalente o subdiagnóstico desses pacientes.
Idosos são frequentemente afetados por fragilidade física e delirium, condições associadas a desfechos negativos, como mortalidade e perda funcional. A fragilidade aumenta a vulnerabilidade ao delirium, e ambos compartilham fatores de risco semelhantes, como o envelhecimento e a presença de comorbidades.22 O atendimento a idosos na prática clínica é complexo devido à manifestação atípica das doenças e ao uso frequente de múltiplos medicamentos, o que aumenta o risco de complicações. A polifarmácia, principalmente o uso de antidepressivos e ansiolíticos, exige monitoramento cuidadoso devido aos efeitos colaterais, como comprometimento cognitivo, delirium e quedas. As mudanças fisiológicas do envelhecimento, somadas aos medicamentos, tornam os idosos mais vulneráveis a complicações graves.23
Considerando o exposto, o objetivo deste estudo é delinear e tentar esclarecer a correlação entre diversos grupos de fármacos e a ocorrência de episódios de delirium, com especial ênfase na população idosa, a qual é a maior consumidora de medicamentos. Este estudo propõe uma análise qualitativa dos fármacos indutores de delirium em indivíduos idosos, identificando os principais medicamentos envolvidos e suas características específicas. A compreensão aprofundada da relação causal entre certos fármacos e o delirium é fundamental para os profissionais da saúde, pois, apesar de sua alta frequência, o delirium é frequentemente subdiagnosticado. Além disso, tal entendimento facilita a comunicação com as famílias, alertando para a possibilidade de alterações cognitivas nos pacientes em uso dessas medicações, frequentemente observadas em sua prática clínica.
A escolha deste tema foi orientada pela conscientização sobre a alta subnotificação do delirium e pela reflexão acerca dos impactos que essa condição pode ter na saúde da pessoa idosa. Seus efeitos, frequentemente associados à polifarmácia, são capazes de causar prejuízos significativos à qualidade de vida dos idosos. A incidência de delirium nesta faixa etária é particularmente elevada, seja em razão da maior vulnerabilidade fisiológica decorrente do processo de envelhecimento, seja pela maior propensão desse grupo etário a necessitar de acompanhamento médico constante, internações hospitalares frequentes e o uso concomitante de múltiplos medicamentos. O envelhecimento, aliado a esses fatores, configura um cenário de risco elevado para o desenvolvimento de condições como o delirium, que, apesar de sua alta prevalência, muitas vezes não é adequadamente diagnosticado.
2 METODOLOGIA
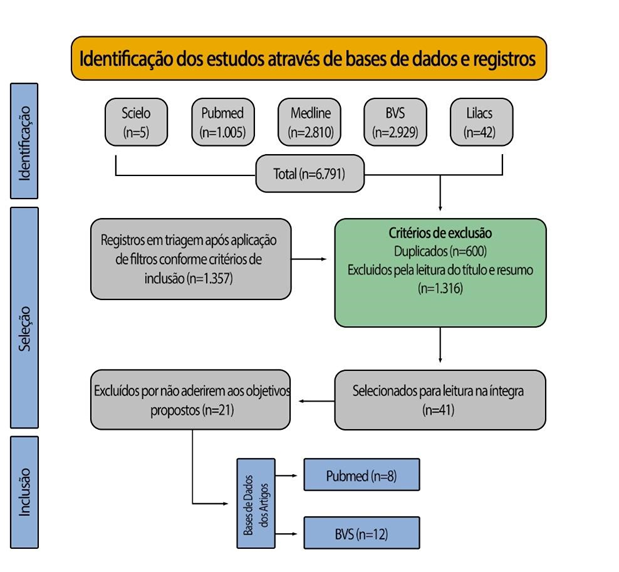
Trata-se de uma revisão sistemática de literatura, de caráter qualitativo e descritivo, cujas etapas são: delimitação de tema, seleção de critérios para fontes utilizadas, análise de dados, seleção de material, apresentação dos aspectos relevantes resultantes da revisão. A temática diz respeito aos fármacos indutores de delirium em idosos. A busca por informações será realizada de forma sistemática em várias bases de dados, incluindo PubMed, Medline, LILACS, Scielo e Biblioteca Virtual em Saúde. Os descritores utilizados seguirão os termos do tesauro multilíngue DeCS/MeSH, relacionados aos componentes da estratégia PICO: “Transtornos mentais orgânicos induzidos por substâncias”, “Idoso” e “Delirium”, em português, inglês e espanhol. Serão incluídos artigos que contenham dados primários e relatos de tratamentos de casos de delirium induzido por fármacos em pacientes idosos, com idades entre 60 e 90 anos, publicados em periódicos nacionais e internacionais no período de 2019 a 2024, em língua portuguesa, espanhola e inglesa, indexados em uma das bases de dados citadas previamente. A seleção dos artigos será realizada após a leitura dos títulos e a posterior leitura completa dos trabalhos, utilizando critérios de inclusão e exclusão relacionados à clareza do tema principal e ao acesso restrito. Os estudos que atenderem aos objetivos propostos serão selecionados para a presente revisão de literatura.
3 RESULTADOS E DISCUSSÃO
Autor, ano Título Objetivos Contribuição Katharina Rump, 2022 Mecanismos epigenéticos de comprometimento cognitivo pós-operatório induzido por anestesia e neuroinflamação. Resumir a literatura existente que relaciona o comprometimento cognitivo pós-operatório à anestesia. O estudo investigou o comprometimento cognitivo pós-operatório, frequentemente visto em idosos, que pode se manifestar como delírio ou disfunção cognitiva. Os anestésicos podem causar impactos cognitivos de longo prazo por meio de alterações epigenéticas, como metilação do DNA e modificação de histona, afetando genes relacionados à neuroinflamação e ao desenvolvimento neuronal. Anestésicos comuns, como midazolam, propofol, desflurano e sevoflurano, demonstraram alterar marcadores epigenéticos, contribuindo para problemas cognitivos. Medicamentos epigenéticos que inibem a histona desacetilase podem aliviar o comprometimento cognitivo reduzindo a neuroinflamação. Pesquisas futuras devem confirmar essas descobertas em humanos para explorar potenciais vias terapêuticas. Jorge López-Álvarez, 2019 Medicamentos anticolinérgicos em psicofarmacologia geriátrica. Apresentar diferentes aspectos do uso de anticolinérgicos na terceira idade com foco em pacientes psicogeriátricos. A medição dos efeitos anticolinérgicos envolve atividade anticolinérgica sérica e várias escalas, embora estas tenham limitações. Os resultados incluem declínio cognitivo, deterioração funcional, aumento da hospitalização e mortalidade.A descontinuação pode melhorar os resultados, mas a reversão dos efeitos cognitivos não é garantida. A prescrição segura em adultos mais velhos requer avaliação cuidadosa dos riscos e terapias alternativas, particularmente para condições como demência, problemas cardiovasculares e incontinência urinária. Hiroki Nagasawa, 2022 Efeitos potenciais do uso regular de medicamentos anti-hipertensivos para delírio hospitalar em pacientes geriátricos com trauma. Explorar o impacto do uso regular de medicamentos anti-hipertensivos em pacientes com trauma geriátrico, com foco na mortalidade em 28 dias e nas complicações hospitalares, analisando 637 pacientes por meio de correspondência de pontuação de propensão. Os pesquisadores não encontraram nenhuma diferença significativa na mortalidade entre aqueles que usaram anti-hipertensivos e aqueles que não usaram. No entanto, os pacientes que receberam regularmente esses medicamentos tiveram uma menor incidência de delírio (13,9% vs. 25,1%). Embora os anti-hipertensivos não tenham melhorado a sobrevivência, eles podem ajudar a reduzir o risco de delírio, o que é crítico no tratamento geriátrico. O estudo sugere que mais pesquisas são necessárias para entender o uso de anti-hipertensivos pós-trauma. As limitações incluem design retrospectivo e potenciais variáveis de confusão. Paul J Harrison, 2020 Taxas de delírio associadas a bloqueadores dos canais de cálcio em comparação com diuréticos, agentes do sistema renina-angiotensina e betabloqueadores: um estudo de rede de registros eletrônicos de saúde. Medir as taxas de delírio ao longo de um período de dois anos em pacientes prescritos com bloqueadores dos canais de cálcio em comparação com as outras principais classes demedicamentos anti-hipertensivos. Os tamanhos das coortes variaram de 54.000 a 577.000. O delírio foi mais comum com bloqueadores dos canais de cálcio do que com agentes do sistema renina-angiotensina (~40% maior), mas menos comum do que com betabloqueadores (~20% menores). Essas diferenças permaneceram quando pacientes com uma série de outros fatores de risco para delírio foram excluídos, e não foram acompanhados pelos resultados do controle negativo. As comparações entre bloqueadores dos canais de cálcio e diuréticos produziram resultados inconclusivos. Junqing Xie, 2021 Associação da dispensação de prescrição de Tramadolvs Codeína com mortalidade e outros resultados clínicos adversos. Avaliar as associações do tramadol, em comparação com a codeína, com mortalidade e outros resultados clínicos adversos, conforme usado em ambientes ambulatoriais. Dos 1.093.064 pacientes com dispensação de tramadol ou codeína durante o período do estudo (326.921 para tramadol, 762.492 para codeína, 3.651 para ambos os medicamentos concomitantemente), um total de 368.960 pacientes (184.480 pares de pontuação de propensão correspondentes) foram incluídos após exclusões do estudo e correspondência de pontuação de propensão (idade média, 53,1 [DP, 16,1] anos; 57,3% mulheres). Em comparação com a codeína, a dispensação de tramadol foi significativamente associada a um risco maior de mortalidade por todas as causas (incidência, 13,00 vs 5,61 por 1000 pessoas-ano; HR, 2,31 [IC 95%, 2,08-2,56]; DRA, 7,37 [IC 95%, 6,09-8,78] por 1000 pessoas-ano), eventos cardiovasculares (incidência, 10,03 vs 8,67 por 1000 pessoas-ano; HR, 1,15 [IC 95%, 1,05-1,27]; DRA, 1,36 [IC 95%, 0,45-2,36] por 1000 pessoas-ano) e fraturas (incidência,12,26 vs 8,13 por 1000 pessoas-ano; HR, 1,50 [IC 95%, 1,37-1,65]; ARD, 4,10 [IC 95%, 3,02-5,29] por 1000 pessoas-ano). Nenhuma diferença significativa foi observada para o risco de quedas, delírio, constipação, abuso/dependência de opioides ou distúrbios do sono. Shin Yi Ng, 2020 SPICE de Singapura: práticas de sedação na avaliação de cuidados intensivos em Singapura – um estudo de coorte prospectivo do sistema de saúde pública. Descrever as práticas de sedação em unidades de terapia intensiva (UTIs) em Cingapura em termos de uso de medicamentos, profundidade da sedação e incidência de delírio nos períodos inicial (< 48 horas) e tardio (> 48 horas) de admissão na UTI. Inscrevemos 198 pacientes em um período de cinco meses. A pontuação média do Acute Physiology and Chronic Health Evaluation (APACHE) II foi de 25,3 ± 9,2, e 90,9% foram admissões hospitalares de emergência. Os pacientes foram acompanhados por 1.417 dias de internação em UTI, dos quais 396 dias foram no período inicial e 1.021 dias foram no período tardio. Foram realizadas 7.354 avaliações RASS. Propofol e fentanil foram os agentes sedativos de escolha nos períodos inicial e tardio, respectivamente. Os pacientes estavam principalmente na faixa de sedação leve, especialmente no período tardio. Pelo menos um episódio de delírio foi observado em 23,7% dos pacientes. Eric William Lutz, 2021 Delírio recorrente de abstinência de clonazepam em paciente neurocirúrgico pós-operatório: relato de caso. Apresentar um caso de delírio de abstinência de benzodiazepínicos em um homem de meia-idade submetido a cirurgia de coluna. Embora haja uma escassez geral de literatura sobre delírio de abstinência de benzodiazepínicos, a revisão das literaturas disponíveis mostra que a dependência pode ocorrer dentro de 4 semanas de uso contínuo, o início típico dos sintomas é de 3–7 dias após a interrupção abrupta, e a abstinência pode ocorrer em pacientes que estão tomando a medicação conforme prescrito, mesmo em doses baixas a moderadas. Além disso, os pacientes podem se apresentar sem muitos dos sintomas cardinais do delírio de abstinência. Um exame completo para descartar outras causas, incluindo abuso de drogas ilícitas, deve ser considerado. Se nenhuma causa subjacente for encontrada, a maioria dos casos de delírio de abstinência de benzodiazepínicos responde a uma reinicialização de benzodiazepínicos seguida por uso contínuo quando apropriado ou descontinuação usando uma redução gradual. Yu Yong Shin, 2021 Delírio causado pela administração tópica de ciclopentolato para cirurgiade catarata em comprometimento cognitivo leve devido à doença de Alzheimer: relato de caso. Demonstrar um caso raro de delírio hiperativo causado pela administração tópica de ciclopentolato em um paciente com comprometimento cognitivo leve (CCL) amnésico devido à doença de Alzheimer (DA). O MCI é conhecido por ser um estado de transição entre as mudanças cognitivas do envelhecimento normal e a demência, mas é uma condição clínica heterogênea com vários subtipos e etiologias múltiplas. Mas o paciente mostrou evidências de PET de deposição de Aβ no cérebro e achados estruturais de ressonância magnética para lesão neuronal que sugerem processos fisiopatológicos de DA no declínio cognitivo que levaram ao diagnóstico de MCI devido à DA. É bem conhecido que vários medicamentos com efeitos anticolinérgicos usados em períodos perioperatórios tornam os pacientes suscetíveis ao delírio, mas mesmo a administração tópica de ciclopentolato para cirurgia de catarata também produz efeitos adversos no SNC em um paciente vulnerável com DA prodrômica neste caso. Rebecca Adams, 2020 Encefalopatia induzida por ertapenem. Apresentar um paciente com eGFR basal de 30–59 mL/min/1,73 m2 com lesão renal aguda que desenvolveu neurotoxicidade não convulsiva após exposição ao ertapenem. Este paciente é um homem caucasiano de meia-idade que recebeu ertapenem intravenoso para tratamento de empiema. Embora o empiema tenha melhorado, ele desenvolveu delírio a partir do dia 7 de ertapenem. Este é um caso de encefalopatia induzida por ertapenem apresentando agitação, insônia e delírio. O rápido início e resolução da encefalopatia do paciente foram altamente correlacionados temporalmente com o início e descontinuação do ertapenem e sem qualquer outra alteração significativa no tratamento. A Escala de Naranjo, que estima a probabilidade de uma reação adversa ao medicamento, foi usada para avaliar essa potencial causalidade. O Algoritmo/Escala de Naranjo é sugerido como menos propenso a variações subjetivas em relação ao cálculo de causalidade, dadas suas perguntas relativamente objetivas e pontuação numérica. Neste caso, a pontuação da Escala de Naranjo foi 6, indicando a encefalopatia deste paciente como uma provável reação adversa ao medicamento ao ertapenem. Alexandre Decros, 2024 Associação entre exposição a inibidores da bomba de prótons e delírio: uma análise descritiva e de desproporcionalidade do VigiBase. Descrever a associação entre relatos de delírio e exposição ao IBP e avaliar a associação entre IBP e delírio com e sem hiponatremia. A maioria dos relatos de delírio em que o envolvimento de IBPs foi suspeito não incluiu hiponatremia concomitante. No entanto, nenhum sinal significativo de relato desproporcional de delírio foi observado para IBPs em comparação com outros medicamentos, exceto em casos de delírio associado à hiponatremia. A hiponatremia pode ser o principal mecanismo que liga a exposição a IBPs ao delírio, e essa possibilidade deve ser mais explorada em estudos prospectivos. Danielle Moreira Marques, 2024 Fatores predisponentes e precipitantes para o desenvolvimento de delírio pós-operatório em pacientes críticos em uma unidade de terapia intensiva universitária. Detectar a incidência de delírio pós-operatório em pacientes gravemente enfermos admitidos em uma unidade de terapia intensiva cirúrgica e avaliar os fatores predisponentes e precipitantes associados ao delírio pós-operatório em pacientes gravemente enfermos admitidos em uma unidade de terapia intensiva cirúrgica. A incidência de delirium foi de 28% (n=44). A idade foi um fator predisponente significativo (p=0,001), seguida pelo tempo de cirurgia (p<0,001), transfusão sanguínea (p=0,043), administração de cristaloides (p=0,008) e anti-inflamatórios (p=0,037), que foram os fatores precipitantes identificados. Os modelos mais bem ajustados foram: idade, tempo de cirurgia, não administração de antieméticos, uso de sufentanil e transfusão sanguínea. MassimilianoFedecostante, 2024 Delirium em residentes de casas de repouso: existe um papel para os antidepressivos? Um estudo transversal. Avaliar a prevalência de delirium e seus fatores associados, em particular a prescrição farmacológica, neste ambiente de cuidado. Foram incluídos 955 residentes de 32 NHs italianos com idade média de 84,72 ± 7,78 anos. De acordo com o 4AT, o delírio estava presente em 260 (27,2%) residentes de NHs, principalmente hiperativos (35,4%) ou subtipos mistos (20,7%). O tratamento antidepressivo com inibidores seletivos de recaptação de serotonina (ISRS) foi associado a menor prevalência de delírio em análises univariadas e multivariadas. Elise-Marie Minoc, 2024. Associação entre uso de antidepressivos e delírio em idosos: uma análise do banco de dados global de farmacovigilância da Organização Mundial da Saúde. Investigar a associação entre prescrição de antidepressivos e relatos de farmacovigilância de delírio em adultos mais velhos. Nossa análise principal incluiu 87.524 casos de delírio. Após o ajuste para fatores de confusão, uma associação significativa foi encontrada entre delírio e todas as classes de antidepressivos, exceto SNRIs. Disparidades intraclasse foram encontradas para a associação entre os antidepressivos mais frequentemente prescritos e relatos de delírio. Um risco elevado de relatos de delírio e hiponatremia concomitantes foi encontrado para ISRSs (4,46 [4,01-4,96]), SNRIs (1,25 [1,07-1,46]), IMAOs (1,72 [1,41-2,09]) e a classe “outros antidepressivos” (1,47 [1,30-1,65]). Shao-Hsien Liu, 2023 Segurança comparativa da adição de inibidores de recaptação de serotonina e norepinefrina (IRSNs) versus anti-inflamatórios não esteroides (AINEs) a opioides de curta ação para dor não maligna em casas de repouso. Compararar os efeitos dos SNRIs versus anti-inflamatórios não esteroides (AINEs) no delírio entre residentes de casas de repouso quando SNRIs ou AINEs foram adicionados a regimes estáveis de opioides de curta ação. Entre os residentes de casas de repouso, adicionar SNRIs a opioides de curta ação não parece aumentar o risco de delírio em relação ao início de AINEs. Entender a segurança comparativa dos regimes de dor é necessário para informar decisões clínicas em uma população clinicamente complexa, frequentemente excluída da pesquisa clínica. Matthew S Duprey, 2022. Associação entre uso de medicamentos perioperatórios e delírio e cognição pós-operatórios em idosos submetidos à cirurgia eletiva não cardíaca. Este estudo buscou avaliar a associação entre o uso de medicamentos e delírio pós-operatório e DPN em idosos submetidos a cirurgias eletivas de grande porte. Este estudo, utilizando uma grande coorte clínica de adultos mais velhos submetidos a grandes cirurgias, descobriu que o uso de benzodiazepínicos em regime de internação pós-cirúrgico está significativamente associado a maior delírio. Letty Oudewortel, 2021 Associação de medicamentos anticolinérgicos e delírios em pacientes de asilos com demência: resultados do estudo SHELTER. Avaliar a associação entre o uso desta classe de medicamentos em pacientes de asilos (AL) e a prevalência de delírio, particularmente em pessoas com demência. 54% dos pacientes com demência e 60% sem demência receberam pelo menos 1 medicamento anticolinérgico de acordo com o ACB. A prevalência de delírio foi maior no grupo com demência (21%) em comparação com o grupo sem demência (11%). No geral, a carga anticolinérgica de acordo com o ACB e ARS foi associada ao delírio em pacientes com e sem demência, com odds ratios variando de 1,07 [intervalo de confiança de 95% (IC) 0,94-1,21] a1,26 (IC de 95% 1,11-1,44). Essas associações atingiram significância estatística apenas no grupo de pacientes com demência. Entre os pacientes com demência, a prevalência de delírio aumentou apenas modestamente com o aumento da carga anticolinérgica de acordo com o ACB, de 20% (com nenhuma ou carga anticolinérgica mínima) para 25% (com carga moderada) e 27% de delírio (com pontuações de carga fortes). Te-Yuan Chyou, 2021 Identificação de combinações frequentes de medicamentos associadas ao delírio em adultos mais velhos: aplicação do método de regras de associação a um delineamento caso-tempo-controle. Aplicar a análise de regras de associação para identificar combinações de medicamentos que contribuem para o risco de delírio em adultos com 65 anos ou mais usando um modelo de caso-tempo-controle. Identificamos 28.503 indivíduos (idade média de 84,1 anos) de 2005 a 2015 com delirium. Nossa regra de associação combinada e análise caso-tempo-controle identificaram várias classes de medicamentos, incluindo antipsicóticos, benzodiazepínicos, opioides e diuréticos associados ao delirium. Nossa análise também identificou combinações de medicamentos frequentemente usados que estão associadas ao delirium. Exemplos incluem exposições combinadas à quetiapina e furosemida (MOR = 6,17; IC 95% = [2,05–18,54]), haloperidol (MOR = 4,81; IC 95% = [3,16–6,69]), exposições combinadas à furosemida, omeprazol e lorazepam (MOR = 3,94; IC 95% = [3,03–5,10]) e exposição ao fentanil (MOR = 3,46; IC 95% [2,05–9,21]). Maria Heinrich, 2021 Comparação pré-operatória de três escalas de medicamentos anticolinérgicos em pacientes idosos e desenvolvimento de delírio pós-operatório: um estudo observacional prospectivo. Avaliar a carga anticolinérgica da medicação pré-operatória em pacientes idosos e sua associação com o desenvolvimento de DPO. No total, 837 participantes foram incluídos para análise, e 165 pacientes (19,7%) preencheram os critérios de DPO. Após o ajuste para fatores de confusão, não encontramos associação entre a carga anticolinérgica pré-operatória e o desenvolvimento de DPO (ADS [pontos] odds ratio [OR] 0,928; intervalo de confiança [IC] de 95% 0,749–1,150; ARS [pontos] OR 0,832; IC de 95% 0,564–1,227; ACBS [pontos] OR 1,045; IC de 95% 0,842–1,296). Alessandra Soler Bastos, 2020 Prevalência de delirium em pacientes de terapia intensiva e associação com sedoanalgesia, gravidade e mortalidade. Estabelecer a prevalência de delirium e sua subsíndrome emterapia intensiva e associá-la ao uso de sedativos e analgesia, gravidade e mortalidade. O uso de sedoanalgesia está associado à presença de delirium e delirium subsindromático. Não foram encontradas associações estatísticas significativas entre os escores de gravidade e mortalidade. Gizat M. Kassie, 2019 Uso de medicamentos que podem precipitar delírio antes da hospitalização em idosos australianos com delírio: um estudo observacional. Avaliar o uso de medicamentos associados ao delírio antes da admissão hospitalar em pacientes australianos idosos com diagnóstico registrado de delírio. Três quartos do total de 22.923 pacientes idosos incluídos estavam tomando pelo menos um medicamento associado ao delírio, o número mediano de medicamentos por paciente era dois (intervalo interquartil, 1-3). Os medicamentos mais frequentemente usados conhecidos por estarem associados ao delírio foram psicolépticos, opioides e antidepressivos tricíclicos.
O delirium é uma síndrome caracterizada por uma mudança aguda na atenção, consciência e cognição, causada por uma condição médica que não pode ser melhor explicada por um transtorno neurocognitivo preexistente.21 Os medicamentos relacionados ao delirium podem ser divididos em dois grupos principais: os claramente associados e os suspeitos de causar o transtorno. Entre os associados, destacam-se antipsicóticos, sedativos, ansiolíticos, hipnóticos, antidepressivos, opioides e anticolinérgicos. Esses fármacos, embora essenciais para tratar diversas condições, como transtornos psiquiátricos e dor, apresentam potencial para exacerbar ou precipitar delirium, especialmente em pacientes com fragilidade clínica. Uma abordagem que inclui a redução de doses, a substituição por alternativas terapêuticas ou a descontinuação temporária desses medicamentos pode ser essencial para mitigar riscos.20
Substâncias anticolinérgicas, como os antidepressivos tricíclicos (como a amitriptilina) 20, antipsicóticos (como a clorpromazina e a olanzapina), antiparkinsonianos (como o biperideno), além de benzodiazepínicos, opioides e certos fármacos para incontinência urinária (como a oxibutinina), estão associadas à indução de delirium.2, 14
A deficiência colinérgica torna idosos com déficit cognitivo leve ou demência especialmente vulneráveis ao agravamento do comprometimento cognitivo, destacando um risco significativamente maior de delirium nesses pacientes em comparação com aqueles cognitivamente saudáveis. A prevalência do delirium é duas vezes maior em indivíduos com demência, sugerindo que o status cognitivo exerce um papel preponderante nessa suscetibilidade, superando parcialmente o impacto isolado da carga anticolinérgica Essa vulnerabilidade decorre da estreita associação entre a carga anticolinérgica e alterações cognitivas, incluindo prejuízos na memória, disfunções das funções executivas e atrofia cerebral, caracterizada por reduções no volume cortical total, na espessura cortical temporal e no volume do lobo temporal inferior lateral. O mecanismo subjacente a essa correlação está relacionado à disfunção dos receptores muscarínicos, cuja ativação é inibida pelos agentes anticolinérgicos. Esse bloqueio compromete funções cognitivas cruciais, como atenção, memória e processamento sensorial, resultando nos sintomas característicos do delirium, como confusão mental aguda e desorientação. Adicionalmente, as interações medicamentosas desempenham um papel significativo, uma vez que a combinação de fármacos com diferentes cargas anticolinérgicas pode amplificar os efeitos deletérios sobre a neurotransmissão colinérgica, intensificando a cadeia bioquímica que culmina na manifestação do delirium. Como estratégia clínica preventiva, a aplicação de escalas de carga anticolinérgica tem sido proposta. No entanto, essas ferramentas possuem limitações importantes, como a incapacidade de abarcar todas as possíveis interações medicamentosas ou de considerar adequadamente as variações de dose, o que reforça a necessidade de uma abordagem criteriosa na prescrição de medicamentos em populações vulneráveis 2,8,16, 20.
A interação entre medicamentos anticolinérgicos e inibidores da colinesterase representa outro fator de risco relevante. Essa combinação, comum no manejo de demências, pode amplificar o risco de delirium, refletindo os efeitos opostos desses medicamentos no sistema colinérgico. Apesar disso, a prevalência de delirium em pacientes sem demência não apresentou aumento proporcional à carga anticolinérgica, enquanto em pacientes com demência, o aumento foi modesto, com uma relação dose-resposta pouco expressiva. Esses achados indicam que a carga anticolinérgica isolada pode não ser uma explicação robusta para o risco de delirium em casos individuais, sendo necessário considerar outros fatores associados, como a própria condição cognitiva de base. Estratégias como a revisão regular de medicamentos, a redução da carga anticolinérgica e a individualização do tratamento são fundamentais para mitigar os riscos associados e promover um cuidado mais seguro e eficaz.16
Um relato adicional encontrado na literatura descreve a ocorrência de delirium após a administração tópica de agentes anticolinérgicos. Em um estudo de caso, foi documentado um episódio de delirium em um paciente submetido à administração tópica de ciclopentolato, um agente anticolinérgico sintético utilizado para induzir midríase e cicloplegia devido à sua rápida ação e recuperação, em preparação para uma cirurgia de catarata. O paciente apresentava comprometimento cognitivo leve associado à doença de Alzheimer. O ciclopentolato, quando administrado na forma de colírio, é prontamente absorvido através do ducto nasolacrimal, conjuntiva e mucosa nasal, atingindo a circulação sistêmica. Relatos de toxicidade sistêmica incluem comportamento inadequado, alucinações visuais e auditivas, além de disfunções cerebelares, sendo mais frequentemente descritos em crianças e adolescentes, dependendo da dose empregada. Em idosos, especialmente aqueles com demência, a instilação de múltiplas gotas de solução de ciclopentolato pode desencadear deterioração mental, como demonstrado em casos específicos na literatura. Embora a relação causal direta entre o delirium e o ciclopentolato, bem como seu mecanismo exato, permaneçam incertos, há evidências de que medicamentos com propriedades anticolinérgicas utilizados no período perioperatório aumentam a suscetibilidade ao delirium. No caso relatado, até mesmo a administração tópica de ciclopentolato para cirurgia de catarata foi suficiente para produzir efeitos adversos no sistema nervoso central de um paciente vulnerável, com doença de Alzheimer em estágio prodrômico. Esse achado ressalta a necessidade de cautela ao utilizar agentes anticolinérgicos em populações sensíveis.8
O período pós-operatório configura-se como uma fase de notável vulnerabilidade, frequentemente associada ao surgimento de delirium, uma complicação prevalente entre os indivíduos idosos submetidos a intervenções cirúrgicas. Uma possível explicação para essa correlação reside no uso de agentes anestésicos, cujo mecanismo de ação se fundamenta em alterações nos níveis de neurotransmissores e no incremento da neuroinflamação, proveniente da liberação de citocinas pró-inflamatórias, como IL-1β, IL-6 e TNF-α. Estas substâncias comprometem a integridade da barreira hematoencefálica, facilitando a penetração de células inflamatórias no sistema nervoso central e exacerbando a resposta inflamatória cerebral. Tal processo resulta em disfunções nas vias de neurotransmissão excitatória e inibitória, levando às comprometidas funções cognitivas observadas. Além disso, os anestésicos podem reduzir a produção de fatores neurotróficos essenciais para a manutenção e reparo neuronal, como o BDNF, o que contribui para déficits cognitivos persistentes. Anestésicos, como midazolam, propofol, desflurano e sevoflurano, estão associados a uma maior incidência de delirium quando comparados a alternativas como a dexmedetomidina, fármaco sedativo e analgésico que atua predominantemente como um agonista seletivo dos receptores alfa-2 adrenérgicos. A dexmedetomidina apresenta também propriedades anti-inflamatórias e imunomoduladoras, favorecendo a redução do delirium pós-operatório. O fentanil, por sua vez, demonstra menor probabilidade de induzir déficits cognitivos.¹
Porém, estudos destacam que a toxicidade associada ao uso de opioides, particularmente o fentanil, merece atenção devido a seus efeitos anticolinérgicos centrais e ação em receptores muscarínicos. Os achados experimentais, que indicam uma toxicidade dose-dependente, reforçam a importância do monitoramento rigoroso e da individualização da terapia analgésica em idosos. Uma análise sobre a associação entre o uso de medicamentos no pós-operatório e a ocorrência de delirium em adultos mais velhos confirma a relação entre uso de benzodiazepínicos no período pós-cirúrgico e delirium. Esse achado reforça o impacto negativo que esses medicamentos podem ter sobre a cognição em indivíduos vulneráveis, sendo necessário um manejo criterioso desses fármacos, especialmente em populações geriátricas. Por outro lado, não foi identificado uma associação significativa entre o uso de antipsicóticos ou opioides no pós-operatório e o delirium. Esse resultado sugere que, ao contrário do esperado, esses medicamentos podem ter um impacto menor no risco de delirium quando utilizados dentro de protocolos controlados. Contudo, foi observado que os opioides administrados de forma injetável estavam relacionados a um aumento inesperado na incidência de delirium, diferentemente dos opioides administrados por via oral. Esse dado destaca a necessidade de mais investigações para compreender os mecanismos que podem estar envolvidos nessa diferença, como o efeito da farmacocinética ou a intensidade da analgesia.15, 17
A literatura não mostra associação entre o uso pré-cirúrgico de medicamentos como betabloqueadores, estatinas e opioides e o delirium pós-operatório, fator indicativo de que o risco de delirium pode estar mais relacionado ao manejo intra e pós-operatório do que aos medicamentos utilizados previamente à cirurgia, embora o uso de benzodiazepínicos em populações idosas, especialmente quando crônico, mereça atenção especial em futuras investigações.15 É importante destacar que os benzodiazepínicos possuem um elevado potencial de causar dependência, motivo pelo qual seu uso deve ser manejado com cautela, especialmente em tratamentos prolongados. Estudos indicam que a dependência pode se desenvolver em até quatro semanas de uso contínuo desses ansiolíticos. Nesse contexto, a interrupção abrupta ou inadequada do medicamento pode atuar como um fator desencadeante para o delirium.7 Além disso, foi destacado que os antipsicóticos não foram eficazes na prevenção do delirium, sugerindo que eles não exercem um papel protetor significativo nesse contexto. Além disso, ainda em relação aos antipsicóticos, cerca de 13% dos pacientes idosos hospitalizados com diagnóstico primário de delirium estavam utilizando esses medicamentos, frequentemente prescritos para transtornos bipolares, esquizofrenia e manejo de sintomas comportamentais da demência. Isso reflete a necessidade de equilíbrio entre o manejo dos sintomas primários e os riscos associados ao delirium.20 Esse dado reforça a necessidade de buscar estratégias mais eficazes para prevenir o delirium em pacientes de alto risco. A adoção de protocolos ERAS (Enhanced Recovery After Surgery) foi sugerida como uma abordagem potencial para melhorar o manejo pós-operatório, reduzindo o uso de opioides e otimizando o controle da dor.15
Em outro estudo, a relação entre a carga anticolinérgica e o desenvolvimento de delirium pós-operatório (POD) em pacientes idosos submetidos a cirurgias eletivas não foi confirmada, sugerindo que outros fatores podem ter maior influência no surgimento desse quadro. Embora estudos anteriores tenham identificado associações entre a carga anticolinérgica e delirium em contextos específicos, como em idosos frágeis, pacientes gravemente enfermos e residentes de cuidados paliativos, os resultados deste estudo não replicaram tais achados. Isso pode refletir diferenças nas características das populações avaliadas, nos métodos utilizados ou na natureza do delirium em distintos cenários clínicos. O uso de diferentes escalas para mensurar a carga anticolinérgica (ADS, ARS e ACBS) permitiu uma análise abrangente, mas os resultados reforçam a complexidade do papel dessa variável no contexto cirúrgico. Em particular, enquanto algumas escalas apontaram correlações em outros estudos, a ausência de associação neste caso sugere que a carga anticolinérgica isolada pode não ser um determinante robusto para o desenvolvimento de POD. A heterogeneidade entre as populações alvo também é um fator relevante. A generalização limitada de estudos nacionais contrasta com os resultados de estudos multicêntricos, que abrangem diferentes sistemas de saúde e perfis demográficos, podendo explicar variações nos achados. Além disso, a natureza multifatorial do delirium implica a necessidade de considerar uma interação mais ampla de fatores, incluindo a condição basal dos pacientes, características da cirurgia, manejo anestésico e intervenções pós-operatórias. Os resultados sublinham a importância de direcionar futuras pesquisas para explorar outros potenciais preditores de POD, como fragilidade, estresse inflamatório, manejo da dor e exposição a medicamentos específicos durante o período perioperatório. Estratégias preventivas e manejo individualizado devem focar em uma abordagem multimodal, com base em fatores de risco abrangentes, em vez de limitar a atenção à carga anticolinérgica pré-operatória.18
O manejo de pacientes com delirium ou delirium subsindromático (DSS) em unidades de terapia intensiva apresenta desafios significativos, especialmente em relação ao uso de sedoanalgésicos. Esses medicamentos, embora essenciais para o conforto e manejo clínico, podem contribuir para o agravamento do quadro de delirium. Entre eles, mais uma vez, os benzodiazepínicos têm sido amplamente associados ao aumento da incidência e gravidade dos sintomas de delirium. Isso se dá, em parte, devido à sua capacidade de prolongar a ventilação mecânica e a internação hospitalar, criando um ciclo vicioso: o sedativo exacerba os sintomas de delirium, que, por sua vez, são frequentemente tratados com mais sedação. Um exemplo claro é o Midazolam, cuja relação com o delirium tem sido amplamente documentada. Este benzodiazepínico não apenas contribui para o surgimento do delirium, mas também dificulta sua resolução, especialmente quando seu uso não é interrompido precocemente. Essa dinâmica sublinha a necessidade de estratégias que minimizem ou substituam o uso de benzodiazepínicos em pacientes de alto risco. Alternativas como a Clonidina, um alfa-2-agonista, têm sido empregadas em UTIs, principalmente para sedação superficial. Apesar de seu uso em casos de delirium hiperativo associado à hipertensão, essa medicação também apresenta uma relação significativa com o delirium, destacando a complexidade de seu manejo. Já o Fentanil, um opioide amplamente utilizado, está frequentemente associado ao DSS. Esse vínculo parece ser influenciado por desafios na avaliação precisa da dor, especialmente em pacientes sob ventilação mecânica, onde sinais de desconforto podem ser mascarados.19
O uso regular de anti-hipertensivos, especialmente quando administrados antes de eventos traumáticos, está associado a uma redução substancial na incidência de delirium hospitalar. Tal associação pode ser atribuída a um potencial efeito anti-inflamatório das drogas pertencentes a essa classe terapêutica, o que contribui para atenuar as respostas inflamatórias sistêmicas e as disfunções endoteliais frequentemente vinculadas ao delirium. Estudos indicam que os agentes do sistema renina-angiotensina tem um efeito neuroprotetor sobressalente às outras classes de drogas para controle pressórico 4 – inibidores da enzima conversora de angiotensina (IECA) e bloqueadores dos receptores de angiotensina II (BRA) -, enquanto betabloqueadores, bloqueadores dos canais de cálcio (BCC) e diuréticos tiazídicos apresentam esse efeito neuroprotetor suposto. Os resultados demonstraram uma tendência à redução na incidência de delirium em pacientes que faziam uso de BRAs e BCCs, embora os dados não tenham mostrado significância estatística para todas as classes, sugerindo que o efeito preventivo pode variar conforme o tipo específico de anti-hipertensivo utilizado. Além disso, não foram observadas diferenças significativas nos desfechos de mortalidade entre os pacientes que utilizavam anti-hipertensivos e aqueles que não os utilizavam.³ Por outro lado, outros autores defendem a existência de uma associação entre os fármacos anti-hipertensivos e o delirium. Em indivíduos cognitivamente saudáveis, ao longo de um período de dois anos, os betabloqueadores demonstram a maior taxa de incidência de delirium. Os bloqueadores dos canais de cálcio (BCCs) apresentam uma taxa significativa de ocorrência desse evento, especialmente quando comparados aos agentes do sistema renina-angiotensina. Já os diuréticos revelaram variações nas taxas de delirium, sem uma especificidade clara, possivelmente em decorrência da influência de fatores adicionais. Além disso, as taxas de ocorrência desse distúrbio neuropsiquiátrico estão correlacionadas com outros fatores, como o uso de glicosídeos digitais.4 Entre os diuréticos, os de alça se destacam por sua associação com desequilíbrios hidroeletrolíticos, que frequentemente precipitam quadros de delirium.17
Os opioides, embora essenciais para o manejo da dor, requerem cautela devido à sua associação frequente com delirium em grande parte da literatura. Cerca de um em cada seis pacientes diagnosticados com delirium já fazia uso de opioides antes da admissão hospitalar. Contudo, a dor não controlada também é um fator de risco importante, demandando um ajuste criterioso da terapia analgésica.20 O tramadol foi associado a um risco elevado de mortalidade, eventos cardiovasculares e fraturas, quando comparado à codeína, sem que houvesse diferença significativa nos riscos de delirium no ano subsequente ao início do tratamento. Os resultados permaneceram consistentes e robustos em análises de subgrupos e de sensibilidade. A comparação entre tramadol e codeína reveste-se de relevância clínica, pois ambos são considerados “opióides fracos”, ou seja, possuem uma dose equivalente à morfina mais baixa, sendo utilizados no segundo degrau da escada analgésica da Organização Mundial da Saúde para o tratamento da dor moderada, não relacionada ao câncer. No entanto, os resultados devem ser interpretados com cautela, em razão da possibilidade de confusão residual, como a subestimação de efeitos adversos.5
Foi realizado um estudo de coorte prospectivo e multicêntrico envolvendo pacientes com expectativa de serem submetidos a sedação e ventilação mecânica por mais de 24 horas, distribuídos em sete unidades de terapia intensiva (UTIs) de quatro grandes hospitais públicos em Singapura. Os pacientes foram acompanhados por um período máximo de 28 dias ou até a alta da UTI, com monitoramento da sedação a cada quatro horas e avaliação diária de delirium conduzida por enfermeiros treinados. Para a mensuração dos níveis de sedação e identificação de delirium, foram utilizadas a Richmond Agitation and Sedation Scale (RASS) e o Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). De acordo com os dados da coorte, o propofol e o fentanil destacaram-se como os agentes sedativos de escolha nos períodos inicial e tardio, respectivamente. Observou-se que a maioria dos pacientes permaneceu em níveis de sedação leve, com maior prevalência durante o uso de fentanil no período tardio. Ademais, verificou-se uma redução no uso de midazolam, o que pode ter influenciado a incidência de delirium nos pacientes avaliados. No entanto, o impacto da intensidade da sedação não foi analisado, ou seja, não se investigou o efeito da exposição a níveis mais leves ou intensos de sedação sobre os desfechos relacionados à ocorrência ou à mortalidade associada ao delirium. 6
Diversos antibióticos beta-lactâmicos estão associados a efeitos neurológicos significativos, incluindo convulsões e alucinações. Entre esses, o ertapenem e a piperacilina destacam-se pela indução de atividade convulsiva e alucinações como principais manifestações, enquanto o ceftazidime e a cefepima são frequentemente relacionados a movimentos anormais, embora sem relatos consistentes de alucinações. O ertapenem, em particular, é uma molécula altamente lipofílica, o que lhe confere uma elevada capacidade de atravessar a barreira hematoencefálica. Uma vez no sistema nervoso central (SNC), sua ação antagoniza os receptores GABA tipo A, responsáveis pela neurotransmissão inibitória. Esse antagonismo reduz de forma difusa a transmissão inibitória no SNC, favorecendo a ocorrência de sintomas neurológicos. Cerca de 40% a 50% do ertapenem circulante é eliminado pelos rins, enquanto o restante é metabolizado em derivados ativos pela enzima renal dipeptidil peptidase-1 (DHP-1). Esses metabólitos mantêm a capacidade de antagonizar os receptores GABA-A, intensificando a supressão da neurotransmissão inibitória no SNC. Tal sequência bioquímica explica não apenas a encefalopatia com sintomas de delirium induzida pelo ertapenem, mas também outros efeitos adversos neuropsiquiátricos, como alterações do estado mental, agitação, neuropatia periférica, comportamentos suicidas agudos e características distônicas. Em pacientes com insuficiência renal crônica (IRC), o risco de tais manifestações é significativamente ampliado. Devido à redução da excreção renal do ertapenem e de seus metabólitos ativos, ocorre acúmulo sistêmico, potencializando seus efeitos no SNC. Adicionalmente, indivíduos com IRC apresentam maior permeabilidade basal da barreira hematoencefálica, o que os torna particularmente vulneráveis aos efeitos neurotóxicos do ertapenem. Este contexto estabelece um ambiente propício ao desenvolvimento de delirium e outras complicações neuropsiquiátricas relacionadas a esse fármaco.9
Entre os inibidores da bomba de prótons (IBPs), o omeprazol foi o único associado de forma significativa a eventos de delirium e hiponatremia, o que pode ser parcialmente explicado pela diferença no poder estatístico, considerando que o número de relatos envolvendo o omeprazol foi superior ao de outros IBPs. Em um estudo que analisou relatos de delirium registrados na Vigibase, nos quais os IBPs foram considerados suspeitos, observou-se que, em aproximadamente metade dos casos, o IBP era o único medicamento implicado. A prevalência desses eventos foi maior em indivíduos idosos, e a suspensão do IBP resultou na resolução dos sintomas em muitos casos. Durante a análise de desproporcionalidade, não foram detectados sinais significativos de risco de delirium atribuídos aos IBPs, exceto em situações de hiponatremia concomitante. Esse achado sugere uma possível relação bioquímica entre a hiponatremia induzida pelos IBPs e o desenvolvimento de delirium. Uma hipótese aponta que, devido à inibição do citocromo CYP2C19 pelos IBPs, pode haver aumento nas concentrações plasmáticas de fármacos metabolizados por essa via, como o diazepam, o que potencialmente contribui para os episódios de disfunção cognitiva. A associação entre IBPs e delirium parece ser mediada por fatores como a hiponatremia e características inerentes aos pacientes mais velhos, como polifarmácia e a presença de comorbidades, que podem influenciar os resultados. É importante destacar que, em adultos mais velhos, a suspensão do IBP após um episódio de delirium está associada a uma maior taxa de resolução dos sintomas, embora o diagnóstico neste grupo seja frequentemente subnotificado devido à dificuldade de reconhecimento clínico. Dessa forma, embora os dados atuais sugerem uma associação potencial entre IBPs e delirium, principalmente na presença de hiponatremia, são necessários estudos adicionais para estabelecer com maior clareza a relação causal e os mecanismos subjacentes. 10
Foi observada na literatura uma taxa de delirium de 28%, porcentagem ligeiramente superior àquela documentada em outras investigações envolvendo idosos submetidos a cirurgias não cardíacas e ortopédicas. Tal aumento pode ser atribuído à fisiopatologia inerente ao envelhecimento, como a apoptose neuronal, a redução do fluxo sanguíneo cerebral e as alterações nos neurotransmissores, fatores que predispõem os idosos ao desenvolvimento de delirium. O incremento do risco a cada ano de vida reforça a necessidade de uma abordagem rigorosa na gestão de pacientes geriátricos durante intervenções cirúrgicas. Outrossim, a utilização de certos anti-inflamatórios, como os inibidores seletivos (parecoxibe) e não seletivos da ciclooxigenase-2 (cetoprofeno), foi associada ao aumento do risco de delirium. Esse efeito pode ser explicado pelo impacto desses fármacos sobre a permeabilidade da barreira hematoencefálica, o que favorece a entrada de substâncias neurotóxicas no cérebro. Tais resultados indicam que a seleção de analgésicos e anti-inflamatórios deve ser realizada com extrema cautela em pacientes com maior vulnerabilidade ao delirium. Ademais, observou-se uma correlação entre o uso de sufentanil e o aumento do risco de delirium. Este opioide, devido aos seus efeitos sobre o sistema nervoso central, pode contribuir para alterações neurológicas que favorecem o aparecimento de delirium, especialmente em indivíduos mais suscetíveis. Dessa forma, é imprescindível que a analgesia perioperatória seja manejada com discernimento, a fim de minimizar esse risco. A não utilização de ondansetrona, um antagonista específico do receptor de serotonina, também foi associada ao aumento do risco de delirium. A serotonina desempenha um papel crucial na manifestação do delirium, e a ondansetrona, ao bloquear o receptor 5-HT3, pode atuar como medida preventiva. Este achado destaca a importância de se considerar o perfil neuroquímico dos pacientes na escolha das medicações a serem administradas no perioperatório. Entretanto, o estudo apresenta limitações significativas, como a ausência de individualização das doses medicamentosas e a falta de dados sobre as características pré-cirúrgicas dos pacientes. Essas informações seriam de suma importância para uma análise mais detalhada dos fatores de risco específicos para o delirium, possibilitando um planejamento mais acurado do manejo anestésico e pós-operatório. Assim, estudos futuros, que levem em consideração tais variáveis, são necessários para confirmar os achados e aprimorar as práticas clínicas.11
A análise dos eventos de delirium em idosos residentes em lares específicos para essa população revelou que o uso de antipsicóticos representa um fator de risco significativo para o desenvolvimento desse quadro. Esse achado é particularmente relevante, pois os antipsicóticos, embora amplamente utilizados para tratar distúrbios psiquiátricos, podem induzir efeitos adversos sobre o sistema nervoso central, favorecendo a ocorrência de delirium, especialmente em indivíduos mais vulneráveis, como os idosos. 12
Além disso, o estudo também apontou o uso de antidepressivos mais antigos como outro fator de risco importante para o delirium. Esses medicamentos, frequentemente prescritos para tratar sintomas de depressão e ansiedade em idosos, podem ter efeitos colaterais que impactam negativamente o funcionamento cognitivo, contribuindo para o surgimento de delirium. A escolha de antidepressivos, portanto, deve ser feita com cautela, levando-se em consideração tanto os benefícios terapêuticos quanto os riscos de efeitos adversos, especialmente em pacientes geriátricos. Por outro lado, a pesquisa sugere uma relação inversa entre o uso de Inibidores Seletivos da Recaptação de Serotonina (ISRS) e a ocorrência de delirium. Os ISRS, ao modular a serotonina no cérebro, podem exercer efeitos anti-inflamatórios e neuroprotetores, reduzindo a neurotoxicidade e potencialmente protegendo os pacientes contra o declínio cognitivo. 12 Entretanto, há divergências na literatura quanto ao efeito neuroprotetor dos ISRS, pois uma investigação da relação entre o uso de antidepressivos e a ocorrência de delirium, identificou que, com exceção dos Inibidores da Recaptação de Serotonina e Norepinefrina (IRSN), todas as outras classes de antidepressivos estavam associadas ao aumento de relatos de delirium. Os inibidores seletivos da recaptação de serotonina , como a paroxetina e fluvoxamina, apresentam atividade anticolinérgica, que é conhecida por ser um fator de risco para delirium. Por outro lado, o citalopram e o escitalopram, devido às propriedades distintas de seus enantiômeros, apresentaram um perfil diferente, o que sugere que as variações estruturais dos medicamentos podem influenciar o risco de delirium de maneira significativa. Ainda há a relação dos ISRS com um aumento do risco de delirium pós-operatório em adultos mais velhos, especialmente aqueles com 85 anos ou mais. Esse achado é consistente com estudos anteriores que indicam que, em populações mais idosas, a modulação da serotonina promovida pelos ISRS pode ter efeitos adversos sobre a função cognitiva.13, 14, 20
A classe dos IRSN se destacou por não apresentar associação com o delirium, possivelmente devido à sua maior seletividade farmacológica, que evita o bloqueio de receptores colinérgicos e histamínicos, os quais são frequentemente responsáveis por efeitos adversos relacionados ao delirium. Esse dado sugere que os IRSN podem ser uma opção mais segura para pacientes com risco elevado de delirium, embora mais pesquisas sejam necessárias para confirmar esses achados.13
Os antidepressivos não seletivos de monoaminas (ANSM), que possuem efeitos anticolinérgicos e sedativos devido à interação com os receptores muscarínicos e H1 de histamina. No entanto, a doxepina, um antidepressivo dessa classe, apresentou um risco reduzido de delirium, possivelmente devido à sua afinidade menor pelos receptores muscarínicos, sugerindo que a intensidade da ação anticolinérgica pode influenciar diretamente a ocorrência do delirium.13
Além disso, os antagonistas alfa-2 adrenérgicos, como mianserina e mirtazapina, também foram associados ao delirium, o que pode ser atribuído às suas propriedades sedativas, principalmente a interação com os receptores H1 de histamina. Essas características sedativas podem induzir efeitos adversos no sistema nervoso central, predispondo os pacientes a eventos de delirium, especialmente em indivíduos mais suscetíveis, como os idosos.13
Ademais, o estudo observou uma associação entre o uso de antidepressivos, como ISRS, SNRI, antagonistas alfa-2 adrenérgicos e IMAOs (inibidores da monoamina oxidase), e o desenvolvimento concomitante de hiponatremia, a mesma via de indução de delirium suposta para os inibidores da bomba de prótons. A hiponatremia, mediada pela secreção inapropriada de hormônio antidiurético, pode contribuir significativamente para o desenvolvimento de delirium, destacando a importância de monitorar os níveis de sódio em pacientes em uso dessas classes de antidepressivos. Isso sugere que, além das propriedades anticolinérgicas e sedativas dos medicamentos, a desregulação eletrolítica pode ser um fator crucial para a ocorrência de delirium, exigindo uma vigilância rigorosa sobre os parâmetros bioquímicos desses pacientes.13
Ainda sobre a população de idosos residentes de casas de repouso, os resultados indicaram que um em cada dez pacientes apresentou delirium durante o uso de opioides de ação curta para o tratamento de dor não maligna, independentemente dos diferentes níveis de dosagem administrada. Essa taxa, embora significativa, foi influenciada pela heterogeneidade da amostra, que variou em termos de idade e presença de demência, fatores conhecidos por aumentar a vulnerabilidade ao delirium. A associação entre o uso de opioides e o delirium não é nova, e pode ser atribuída aos efeitos centrais desses medicamentos, que podem alterar o funcionamento cognitivo, principalmente em pacientes mais sensíveis. Para o tratamento de dor não maligna, em doses terapêuticas padrão, os ISRS e AINEs podem não ser tão impactantes no risco de delirium. 14
Além disso, os resultados do estudo indicaram que não houve diferença significativa na ocorrência de delirium entre os pacientes, independentemente da categoria de dosagem diária dos opioides de base, medidos em equivalentes de morfina oral. Isso sugere que, mesmo com diferentes intensidades de analgesia, o risco de delirium pode ser mais influenciado por fatores individuais, como idade e presença de demência, do que pela dose exata de opioide administrado.14
O estudo sobre combinações medicamentosas e sua associação ao risco de delirium em idosos destaca os efeitos adversos de classes farmacológicas amplamente utilizadas nessa população. Antipsicóticos, diuréticos de alça, opioides e benzodiazepínicos emergem como agentes significativos no aumento do risco de delirium, refletindo a vulnerabilidade cognitiva dos indivíduos mais velhos a essas substâncias.17 Certas combinações de medicamentos, como psicotrópicos com anti-hipertensivos, antidepressivos com anti-hipertensivos, e opioides com anti-hipertensivos, estão entre as mais frequentemente associadas ao delirium.20 Em específico, combinações de medicamentos, como furosemida, omeprazol e lorazepam, mostraram-se associadas a um risco aumentado de delirium, destacando a relevância de avaliar interações medicamentosas em regimes terapêuticos complexos. Além disso, os antipsicóticos, como quetiapina, e seu metabólito, norquetiapina, olanzapina e haloperidol, possuem efeitos anticolinérgicos significativos, que contribuem para o comprometimento cognitivo e o delirium em idosos. Esses achados ressaltam a necessidade de estratégias de prescrição baseadas em risco, buscando minimizar o uso de agentes conhecidos por predispor ao delirium, especialmente em populações vulneráveis. A individualização do tratamento, com revisão regular de medicamentos e consideração de alternativas terapêuticas, é essencial para reduzir a morbidade associada a esse quadro em idosos.17
4. CONCLUSÃO/CONSIDERAÇÕES FINAIS
Concluindo, o estudo evidenciou a relevância das classes medicamentosas no risco e manejo do delirium, com destaque para agentes anticolinérgicos, opioides, benzodiazepínicos, antidepressivos e antipsicóticos. Medicamentos com propriedades anticolinérgicas, como antidepressivos tricíclicos e certos antipsicóticos, demonstraram forte associação com o agravamento cognitivo. Opioides, embora essenciais para o manejo da dor, requerem cautela devido ao seu impacto no sistema nervoso central, especialmente em idosos. Benzodiazepínicos emergiram como importantes desencadeadores de delirium, destacando a necessidade de minimizar seu uso prolongado. Por outro lado, os Inibidores Seletivos da Recaptação de Serotonina (ISRS) e da Serotonina e Norepinefrina (IRSN) apresentaram perfis distintos, sugerindo que a seletividade farmacológica pode influenciar a segurança cognitiva. Esses achados reforçam a importância de estratégias individualizadas de prescrição e monitoramento, especialmente em populações mais suscetíveis, como idosos e pacientes com demência.
REFERÊNCIAS
- RUMP, Katharina; ADAMZIK, Michael. Epigenetic mechanisms of postoperative cognitive impairment induced by anesthesia and neuroinflammation. Cells, v. 11, n. 19, p. 2954, 2022. Disponível em: https://doi.org/10.3390/cells11192954. Acesso em: 15 nov. 2024.
- LÓPEZ-ÁLVAREZ, Jorge; SEVILLA-LLEWELLYN-JONES, Julia; AGÜERA-ORTIZ, Luis. Anticholinergic drugs in geriatric psychopharmacology. Frontiers in Neuroscience, v. 13, p. 1309, 2019. Disponível em: https://doi.org/10.3389/fnins.2019.01309. Acesso em: 15 nov. 2024.
- NAGASAWA, Hiroki; OMORI, Kazuhiko; OTA, Soichirou; MURAMATSU, Ken-ichi, ISHIKAWA, Kouhei. Potential effects of regular use of antihypertensive drugs for in‑hospital delirium in geriatric patients with trauma. Nature Portfolio, v. 12, 2022. Disponível em: https://doi.org/10.1038/s41598-022-17182-3 . Acesso em: 15 nov. 2024.
- HARRISON, Paul J; LUCIANO, Sierra; COLBOURNE, Lucy. Rates of delirium associated with calcium channel blockers compared to diuretics, renin-angiotensin system agents and beta-blockers: An electronic health records network study. Journal of Psychopharmacology, v. 34, n. 8, p. 848–855, 2020. DOI: 10.1177/0269881120936501. Acesso em: 15 nov. 2024.
- XIE, Junqing; STRAUSS, Victoria Y.; MARTINEZ-LAGUNA, Daniel; et al. Association of Tramadol vs Codeine Prescription Dispensation With Mortality and Other Adverse Clinical Outcomes. JAMA, v. 326, n. 15, p. 1504-1515, 19 out. 2021. DOI: 10.1001/jama.2021.15255. Acesso em: 15 nov. 2024
- NG, Shin Yi; PHUA, Jason; WONG, Yu Lin; et al. Sedation practices in intensive care: evaluation in Singapore – a prospective cohort study of the public healthcare system. Singapore Medical Journal, v. 61, n. 1, p. 19-23, 2020. DOI: 10.11622/smedj.2019055. Acesso em: 15 nov. 2024.
- LUTZ, Eric William; HINES, Christopher. Recurrent clonazepam withdrawal delirium in a postoperative neurosurgical patient: a case report. BMJ Case Reports, v. 14, e240804, 2021. DOI: 10.1136/bcr-2020-240804. Acesso em: 15 nov. 2024.
- SHIN, Yu Yong; LEE, Jin San; PARK, Key-Chung; RHEE, Hak Young. Delirium caused by topical administration of cyclopentolate for cataract surgery in mild cognitive impairment due to Alzheimer’s disease: a case report. Medicine, v. 100, n. 8, e24394, 2021. Disponível em: http://dx.doi.org/10.1097/MD.0000000000024394. Acesso em: 15 nov. 2024.
- ADAMS, Rebecca; CHOPRA, Priya; MIRANDA, Richard; CALDERON, Aaron. Ertapenem-induced encephalopathy. BMJ Case Rep, 2020, v. 13, e231875. doi:10.1136/bcr-2019-231875. Acesso em: 15 nov. 2024.
- DECROS, Alexandre; MINOC, Elise-Marie; LELONG-BOULOUARD, Véronique; et al. Association between exposure to proton pump inhibitors and delirium: a descriptive and disproportionality analysis of VigiBase. BMJ Open, v. 14, e081911, 2024. DOI: 10.1136/bmjopen-2023-081911. Disponível em: https://doi.org/10.1136/bmjopen-2023-081911. Acesso em: 15 nov. 2024.
- MARQUES, Danielle Moreira; ALVES, Davi da Silveira Barroso; VERNAGLIA, Taís Veronica Cardoso. Predisposing and precipitating factors for the development of postoperative delirium in critically ill patients in a university intensive care unit. Revista Latino-Americana de Enfermagem, Ribeirão Preto, v. 32, e4233, 2024. DOI: 10.1590/1518-8345.7113.4233. Disponível em: http://www.eerp.usp.br/rlae. Acesso em: 15 nov. 2024.
- EDECOSTANTE, Massimiliano; BALIETTI, Paolo; DI SANTO, Simona Gabriella; ZAMBON, Antonella; MARENGONI, Alessandra; MORANDI, Alessandro; BECCACECE, Alessia; BELLELLI, Giuseppe; CHERUBINI, Antonio. Delirium in nursing home residents: is there a role of antidepressants? A cross-sectional study. BMC Geriatrics, [S. l.], v. 24, p. 767, 2024. Disponível em: https://doi.org/10.1186/s12877-024-05360-z. Acesso em: 15 nov. 2024.
- MINOC, Elise‑Marie; VILLAIN, Cédric; BENBRIKA, Soumia; CHRÉTIEN, Basile; DESCATOIRE, Pablo; HERAUDEAU, Marie; SASSIER, Marion; PIERRE, Mélissa; MARTINAUD, Olivier; DOLLADILLE, Charles; LELONG‑BOULOUARD, Véronique. Association between antidepressant use and delirium in older adults: an analysis of the World Health Organization’s global pharmacovigilance database. BMC Geriatrics, v. 24, n. 600, 2024. DOI: https://doi.org/10.1186/s12877-024-05022-0. Acesso em: 15 nov. 2024.
- LIU, Shao-Hsien; YUAN, Yiyang; BAEK, Jonggyu; NUNES, Anthony P.; PAWASAUSKAS, Jayne; HUME, Anne L.; LAPANE, Kate L. Comparative safety of adding serotonin and norepinephrine reuptake inhibitors (SNRIs) versus nonsteroidal anti-inflammatory drugs (NSAIDs) to short-acting opioids for non-malignant pain in nursing homes. Journal of the American Geriatrics Society, v. 71, n. 11, p. 3390–3402, Nov. 2023. DOI: 10.1111/jgs.18519. Acesso em: 15 nov. 2024.
- DUPREY, Matthew S. et al. Association between Perioperative Medication Use and Postoperative Delirium and Cognition in Older Adults Undergoing Elective Non-Cardiac Surgery. Anesthesia & Analgesia, v. 134, n. 6, p. 1154–1163, jun. 2022. DOI: 10.1213/ANE.0000000000005959. Disponível em: https://doi.org/10.1213/ANE.0000000000005959. Acesso em: 15 nov. 2024.
- OUDEWORTEL, Letty; VAN DER ROEST, Henriëtte G.; ONDER, Graziano; WIJNEN, Viona J. M.; LIPEROTI, Rosa; DENKINGER, Michael; FINNE-SOVERI, Harriet; TOPINKOVÁ, Eva; HENRARD, Jean-Claude; VAN GOOL, Willem A. The association of anticholinergic drugs and delirium in nursing home patients with dementia: results from the SHELTER study. JAMDA, v. 22, p. 2087-2092, 2021. DOI: https://doi.org/10.1016/j.jamda.2021.05.039. Acesso em: 15 nov. 2024.
- CHYOU, Te-Yuan; NISHTALA, Prasad S. Identifying frequent drug combinations associated with delirium in older adults: Application of association rules method to a case-time-control design. Pharmaceutical Development and Technology, v. 26, n. 6, p. 642-648, 2021. DOI: 10.1002/pds.5292. Acesso em: 15 nov. 2024.
- HEINRICH, Maria; MÜLLER, Anika; CVIJAN, Andela; MÖRGELI, Rudolf; KRUPPA, Jochen; WINTERER, Georg; SLOOTER, Arjen J. C.; SPIES, Claudia D. Preoperative comparison of three anticholinergic drug scales in older adult patients and development of postoperative delirium: a prospective observational study. Drugs & Aging, [s. l.], v. 38, n. 7, p. 579–590, 2021. Disponível em: https://doi.org/10.1007/s40266-021-00839-5. Acesso em: 16 nov. 2024.
- BASTOS, Alessandra Soler; BECCARIA, Lúcia Marinilza; SILVA, Daniele Cristiny da; BARBOSA, Taís Pagliuco. Prevalência de delirium em pacientes de terapia intensiva e associação com sedoanalgesia, gravidade e mortalidade. Revista Gaúcha de Enfermagem, Porto Alegre, v. 41, e20190068, 2020. Disponível em: https://doi.org/10.1590/1983-1447.2020.20190068. Acesso em: 16 nov. 2024.
- KASSIE, Gizat M.; ELLETT, Lisa M. Kalisch; NGUYEN, Tuan A.; ROUGHEAD, Elizabeth E. Use of medicines that may precipitate delirium prior to hospitalisation in older Australians with delirium: An observational study. Australasian Journal on Ageing, v. 38, p. 124-131, 2019. Disponível em: https://doi.org/10.1111/ajag.12608. Acesso em: 16 nov. 2024.
- WILSON, Jo Ellen; MART, Matthew F.; CUNNINGHAM, Colm; SHEHABI, Yahya; GIRARD, Timothy D.; MACLULLICH, Alasdair M. J.; SLOOTER, ArjenJ. C.; ELY, E. Wesley. Delirium. Nature Reviews Disease Primers, v. 6, n. 90, 2020. DOI: https://doi.org/10.1038/s41572-020-00223-4. Acesso em: 17 nov. 2024.
- CECHINEL, Clovis; LENARDT, Maria Helena; RODRIGUES, João Alberto Martins; BINOTTO, Maria Angélica; ARISTIDES, Márcia Marrocos; KRAUS, Rosane. Fragilidade e delirium em idosos hospitalizados: revisão sistemática com metanálise. Revista Latino-Americana de Enfermagem, v. 30, e3688, 2022. DOI: 10.1590/1518-8345.6120.3688. Disponível em: www.eerp.usp.br/rlae. Acesso em: 17 nov. 2024.
- RODRIGUES, Gabrielle Froz et al. Riscos associados ao uso de fármacos psicoativos na população idosa. Revista Eletrônica Acervo Científico, [S.l.], v.3, n. 7, 2021. DOI: https://doi.org/10.25248/REAC.e8826. Disponível em: https://www.reac.org.br. Acesso em: 17 nov. 2024.
1Discente do Curso Superior de Medicina da FAHESP/IESVAP e-mail: isabelacoimbra21@gmail.com
2Docente do Curso Superior de Medicina da FAHESP/IESVAP(PPGMAD/UNIR)
