ANATOMICAL STUDY ON THE FEASIBILITY OF ADAPTING A TMJ PROSTHESIS SYSTEM
REGISTRO DOI: 10.69849/revistaft/ni10202411301339
Paulo Afonso Tassi Junior1; Julio Cesar da Silva1; Luciane Yumi Suzuki de Oliveira3; Erton Massamitsu Miyasawa4; Luis Eduardo Marques Padovan4; Leandro Eduardo Klüppel4
RESUMO
Introdução: Verificar a adaptação anatômica dos componentes fossa temporal e mandibular das próteses de ATM de estoque (objetivo do estudo). Métodos: O estudo foi conduzido através da confecção dos componentes fossa temporal e mandibular adquiridos através de imagens DICOM de 10 pacientes masculinos e de 10 pacientes femininos. As imagens destes 20 pacientes foram mescladas para realizar a confecção do protótipo bilateral. Os protótipos são do material polimérico e foram adaptados em 15 crânios secos e 17 mandíbulas secas no Setor de Ciências Biológicas, no Departamento de Anatomia, no Centro Politécnico da UFPR. Os crânios foram numerados, verificou-se o gênero de cada crânio e na sequência a adaptação dos componentes fossa temporal e mandibular. Foi dado para cada crânio os seguintes parâmetros: 1) adaptado ou não adaptado e 2) com presença de gap ou com ausência de gap (descrever como o estudo foi conduzido). Resultados: Foi calculado a porcentagem dos crânios que tiveram adaptação/não adaptação e também para a presença ou ausência de gap (descrever os resultados principais). Conclusões: As próteses de ATM tipo Estoque apresentam boa adaptação e baixa incidência de gaps no estudo proposto, sendo uma excelente opção para reconstrução da articulação temporomandibular, apresentando melhor disponibilidade, menor custo e boa adaptação em condições anatômicas normais.
Palavras-chave: Prótese de ATM, Anatomia, Côndilo, Mandíbula.
ABSTRACT
Introduction: To verify the anatomical adaptation of the temporal fossa and mandibular components of stock TMJ prostheses (study objective). Methods: The study was conducted by creating the temporal fossa and mandibular components obtained from DICOM images of 10 male and 10 female patients. The images of these 20 patients were merged to create the bilateral prototype. The prototypes, made of polymeric material, were adapted to 15 dry skulls and 17 dry mandibles in the Department of Anatomy, Biological Sciences Sector, at the Polytechnic Center of UFPR. The skulls were numbered, and the gender of each skull was identified, followed by the adaptation of the temporal fossa and mandibular components. Each skull was given the following parameters: 1) adapted or not adapted, and 2) presence of gap or absence of gap. Results: The percentage of skulls that had adaptation/non-adaptation was calculated, as well as the presence or absence of gaps (main results to be described). Conclusions: Stock-type TMJ prostheses demonstrate good adaptation and a low incidence of gaps in the proposed study, making them an excellent option for reconstructing the temporomandibular joint, offering better availability, lower cost, and good adaptation under normal anatomical conditions.
Keywords: TMJ Prosthesis, Anatomy, Condyle, Mandible.
INTRODUÇÃO
A articulação temporomandibular (ATM) é uma articulação sinovial diartrodial capaz de realizar conjuntamente tanto movimentos de translação como de rotação formados através do côndilo mandibular e da fossa glenóide da parte escamosa do osso temporal e são separadas por cavidades superior e inferior pela presença do disco articular fibrocartilaginoso.1 As patologias de estágio final da articulação temporomandibular resultam em mudanças anatômicas, com restrição da função mandibular. As indicações para reconstrução das ATM`s incluem: artrite reumatoide, anquilose da articulação, neoplasias, osteoartrites severas, desordens pós-traumáticas, síndromes ou problemas congênitos.2–4 Desde 1946, materiais aloplásticos foram inseridos dentro da articulação, mas somente em 1960 que uma prótese de ATM foi utilizada. Ao longo dos anos vários tipos de reconstruções da ATM foram desenvolvidos com resultados variados, desde enxertos aloplásticos, como também enxertos autógenos.2,5 Em 1980 a prótese Vitek-Kent se tornou bastante popular, mas os materiais utilizados apresentaram propriedades de desgaste inadequados ao uso.6 A reconstrução da ATM é complexa em função dos movimentos de rotação e translação, além das funções diárias de mastigação, fala, suporte aéreo de deglutição.4
O uso da prótese de ATM, quando comparado com enxertos costocondrais, reduz o tempo cirúrgico, a morbidade do procedimento por não ter área doadora, diminui o tempo de hospitalização, promove função imediata sem uso de fixação intermaxilar pós-operatória, sendo por isso a melhor escolha terapêutica promovendo segurança e viabilidade.1,4
O uso de enxertos autógenos para reconstrução da ATM tradicionalmente foi repostado como “padrão-ouro”. Vários tipos de enxertos autógenos foram propostos, incluindo: calvária, esternoclavicular e crista ilíaca. Entretanto, enxerto costocondral tem sido mais frequentemente utilizado para este fim, devido ao tamanho compatível com a articulação e em especial para uso em crianças devido ao potencial de crescimento. Porém, o potencial de crescimento é imprevisível, além de outros riscos como: pneumotórax iatrogênico, anquiloses e aumento de tempo cirúrgico.4
Atualmente existem 2 sistemas de prótese de ATM disponíveis: TMJ Concepts Inc. (Ventura, CA) e Zimmer Biomet (Microfixation – Jacksonville, Florida).7
O objetivo deste estudo é verificar a adaptação e gaps dos componentes fossa temporal e mandibular de um sistema de prótese de estoque de ATM.
MATERIAIS E MÉTODOS
Para este estudo foram selecionadas 10 imagens de DICOM de pacientes masculinos e mais 10 imagens de pacientes femininos. Estas imagens foram mescladas para realização de um protótipo bilateral. O protótipo foi confeccionado através de impressão 3D com impressora Anycubic Photon Mono X6K e resina fotopolimerizável (resina Anycubic 405nm).
A partir do protótipo, foram confeccionados o componente mandibular e o componente da fossa temporal através de resina fotopolimerizável da impressora 3D. O componente mandibular e fossa temporal que compõem a prótese de ATM do sistema de estoque são da marca NeoOrtho® (Curitiba, Brasil)
O componente mandibular da prótese de estoque Sistema NeoOrtho® é confeccionado em Titânio liga, sendo a cabeça condilar em cobalto-cromo- molibdênio e corpo em titânio e apresenta de 6 a 10 furos para fixação rígida sistema 2.0. Esta variação de furos depende do tamanho deste componente, se é pequeno, médio ou grande. Já o componente fossa temporal é composto em titânio liga e (UHMWPE) polietileno de ultra alto peso molecular e tem 5 furos de fixação rígida sistema 2.0.
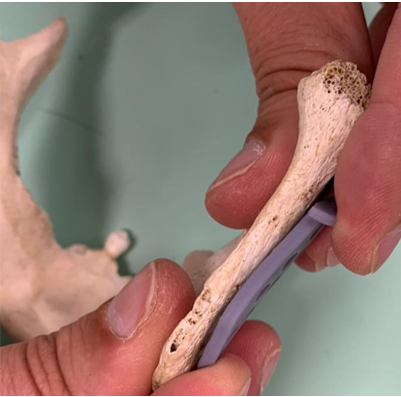
O componente mandibular e da fossa temporal foram adaptados em 15 crânios e 17 mandíbulas secas no Setor de Ciências Biológicas, no Departamento de Anatomia, no Centro Politécnico da UFPR. O componente mandibular foi adaptado no lado direito das mandíbulas e componente fossa temporal foi adaptado bilateralmente nos crânios. Para as mandíbulas foram avaliados a adaptação do componente mandibular, seguindo os seguintes parâmetros: Ok – quando a adaptação está perfeita, não sendo necessário nenhum ajuste; P – quando a adaptação exige um ajuste de 0,1 a 2,0 mm; M – quando a adaptação exige um ajuste de 2,1 a 4,0 mm e G – quando a adaptação exige um ajuste maior ou igual a 4,1 mm (Ver tabela 1).
Figura 1: Mandíbulas do estudo.

Figura 2: Crânios do estudo.
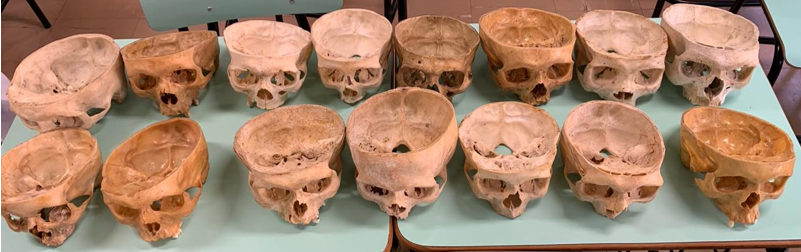
Figura 3: Adaptação do componente mandibular
Para o componente fossa temporal foram utilizados os seguintes itens: gênero do crânio; Lado do crânio; Adaptação Asa Temporal x Zigomático; Desadaptação da Furação (por furos); Adaptação da Base; Customização.
Figura 4: Adaptação componente temporal
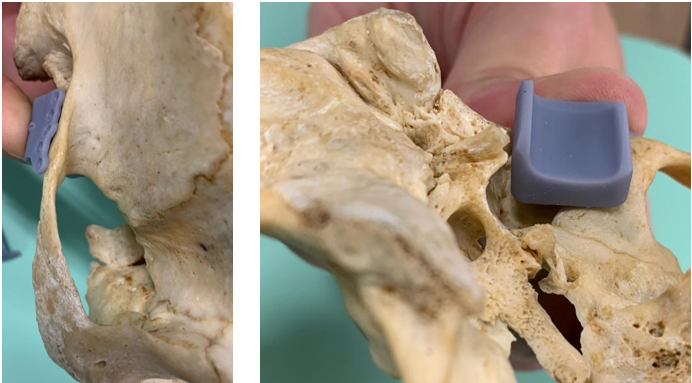
No item gênero do crânio foram considerados os seguintes parâmetros: Masculino e Feminino. No lado do crânio foram considerados os seguintes parâmetros: Lado Direito e Esquerdo. No item Adaptação da Asa Temporal x Zigomático foram considerados os parâmetros: Ok – quando há adaptação e N – quando não há adaptação. No item desadaptação da Furação (por furos) os parâmetros foram: Ok – quando há a adaptação dos furos dos parafusos de fixação e o número do furo seguindo de número 1 da região mais posterior próximo do conduto auditivo externo até o mais anterior de número 5 na raiz do arco zigomático, sendo que o componente fossa temporal tem 5 furos. Os parâmetros para Adaptação da Base foram: Ok – quando há adaptação; P – quando há desadaptação de 0,1 a 2,0 mm; M – quando há desadaptação de 2,1 a 4,0 mm e G – quando a desadaptação é maior ou igual a 4,1 mm. E por último, no item Customização foram considerados os parâmetros: N/A – quando não há necessidade de customização e SIM – quando exige customização (Ver tabela 2).
RESULTADOS
Tabela dos resultados para o componente mandibular:
Tabela 1
Mandíbula Lado Adaptação no Ramo- Desgaste Escala P =0,1 a 2,0 mm M= 2,1 a 4,0 mm G = ≤ 4,1 mm 1 LD OK 2 LD P 3 LD P 4 LD OK 5 LD P 6 LD P 7 LD P 8 LD OK 9 LD OK 10 LD P 11 LD P 12 LD M 13 LD OK 14 LD P 15 LD OK 16 LD P 17 LD OK
Com relação aos resultados do componente mandibular, observamos que a adaptação é excelente em 41,17% das mandíbulas avaliadas, não necessitando ajustes. 52,94% das mandíbulas avaliadas apresentam a necessidade de uma pequena adaptação (P) e somente 5,88% com necessidade de média adaptação.
Tabela de resultados para o componente fossa temporal:
Tabela 2
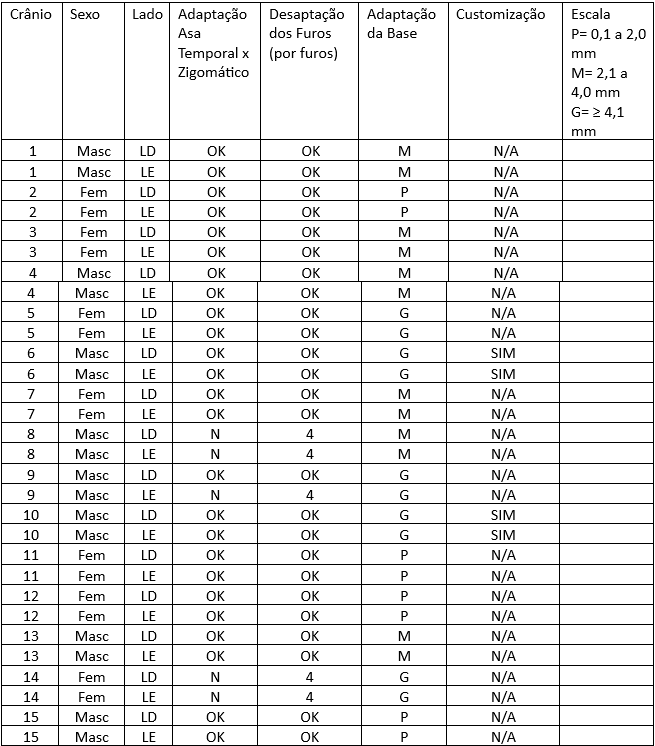
Na avaliação do componente fossa temporal, no item adaptação da asa temporal x zigomático verificou-se que 83,33% dos crânios avaliados possuem adaptação, sem necessidade de ajustes e que 16,66% não apresentavam adaptação.
No item Desadaptação por furos, verificamos os mesmos dados acima, sendo que todas as desadaptações ocorreram no furo de número 4.
Já para a adaptação da base, constatamos a necessidade de um pequeno ajuste (P) em 26, 66% dos crânios avaliados, de médio ajuste (M) em 40% dos crânios e de grandes ajustes (G) em 33,33% dos crânios.
Com relação ao item Customização (quando existe uma desadaptação total), existe a necessidade de customização (necessidade de confecção de componente personalizado ao caso) em 13,33% dos crânios avaliados.
DISCUSSÃO
Doenças da articulação temporomandibular são bastante comuns na população, porém a ressecção e reposição da articulação temporomandibular com uso de prótese não é tão comum. A complexidade da anatomia e a variedade de movimentos de uma articulação temporomandibular normal ainda não é reprodutível para as próteses atuais. A substituição total da ATM caiu em descrédito em função de falha das primeiras próteses decorrentes da seleção de materiais considerados pobres para esta finalidade. Este fato retardou o desenvolvimento de outros tipos de sistemas de próteses de ATM.5 Próteses de articulações totais são recomendadas quando a fossa glenóide está exposta devido ao estresse excessivo (desordens degenerativas, artrites, anquiloses, pacientes com dor multi operados).8,9 Existem várias técnicas para reposição da articulação temporomandibular que podem utilizar tanto enxertos autógenos quanto materiais aloplásticos, oferecendo sucesso variado.2 Por muitos anos a reposição da articulação temporomandibular foi realizada com uso de enxertos autógenos, porém este procedimento está associado com diversas desvantagens e complicações, tais como: aumento da morbidade, aumento do período de internamento hospitalar, crescimento imprevisível de enxertos costocondrais, mal oclusão e anquilose recorrente, podendo resultar em falha terapêutica, levando a busca de outra opção cirúrgica.1 Pacientes que apresentam anquilose da articulação temporomandibular e que foram submetidos a reconstrução com enxertos costocondrais, tiveram reanquilose, sendo necessário prótese de ATM para resolução do caso.10 Quando comparado aos enxertos autógenos, os sistemas de prótese apresentam inúmeras vantagens como: ausência de morbidade no sítio doador, redução do tempo cirúrgico, manutenção de oclusão pós-operatória estável e diminuição do tempo de hospitalização 1 e não apresenta risco de reabsorção.9 São indicações para próteses aloplásticas: anquilose e reanquilose com severas anormalidades anatômicas, fratura de côndilo irreparável, necrose avascular, neoplasia requerendo ressecção extensiva, falha dos enxertos autógeno, inflamação severa, doença degenerativa da articulação como artrite reumatóide, artrite psoríatica, osteoartrite e algumas desordens congênitas como a microssomia hemifacial.8,9,11 A literatura ortopédica relata problemas potenciais de próteses metal com metal, incluindo grande torque friccional que pode resultar em falha.
Ao apresentar sua experiência de reintervenção de próteses totais de ATM metal com metal, Wolford descobriu metalose de detritos de desgaste e em pelo menos 10% dos casos uma rachadura ou fratura do componente da fossa articular estava presente.1 Na literatura há um debate sobre a eficácia da substituição total da articulação. As articulações feitas com liga de CrCoMo articuladas com UMWPE cumprem os requisitos que os cirurgiões ortopédicos têm utilizado para substituição de quadril, ombro e joelho.5 Baseado nos resultados da Ortopedia, Biomet/Lorenz incorporou a composição dos componentes ortopédicos para as próteses de ATM, apresentando o componente mandibular com liga de Cromo-Cobalto-Molibidênio e o componente temporal composto de UHMWE .1 Estudos de Wolford, Mercuri e Quinn mostraram que o design e fabricação atual da prótese total de ATM da TMJ Concepts® e Biomet Lorenz® que utilizaram estes materiais foram bem-sucedidas nos 14 anos de acompanhamento dos pacientes submetidos a esta terapia.5
Nos Estados Unidos existem 2 sistemas de reposição total de articulação temporo-mandibular aprovados para uso: Biomet Microfixation stock joint prothesis (Biomet Microfixation, Jacksonville, FL, USA) e TMJ Concepts prótese adaptada ao paciente (TMJ Concepts Inc., Ventura, CA, USA). Ambos os sistemas mantêm a ênfase na reposição total da articulação temporomandibular com um componente fossa e um componente condilar. O sistema de prótese de estoque Biomet é mais barato e não necessita de aguardar tempo para sua fabricação.9 O componente fossa do sistema Biomet é construído somente com polietileno ultra-hight-molecular-weight (UHMWPE) enquanto o componente fossa da TMJ Concepts é construído com polietileno (UHMWPE) inserido numa base de malha de titânio.11 Já o componente fossa articular do sistema da NeoOrtho é composto de liga de titânio e polietileno (UHMWPE), sendo similar ao componente fossa da TMJ Concepts. Entretando, este sistema apresenta alto custo e um tempo maior para design e fabricação.9 O componente condilar do sistema Biomet é composto de uma superfície articular de Cr-Co e possui 3 comprimentos: pequeno (45 mm), médio (50 mm) e grande (55 mm). O componente condilar do sistema TMJ Concepts pode ser confeccionado para a anatomia do paciente ou de acordo com o design do cirurgião e é Cr-Co-Mo. Apesar destas diferenças, ambos os sistemas têm provado sucesso a longo prazo restaurando a forma e a função. Uma taxa de 74% de adaptação de prótese de estoque (178/241 articulações) foi encontrada. Para este estudo anatômico foi encontrado uma taxa de adaptação de 41,17% (sem nenhum tipo de ajuste) e 52,94% com necessidade de pequenos ajustes para uma perfeita adaptação. A causa mais comum de falha foi a falha na adaptação da prótese de estoque ao modelo estereolitográfico quando realizada artroplastia de grande porte (18/63 articulações), proximidade com o nervo alveolar inferior (16/63 articulações) e projeção mediolateral ou ântero-posterior do côndilo na fossa (14/63 articulações).
O componente mandibular da prótese avaliada NeoOrtho apresenta cabeça condilar em CrCoMo, assim como o da Biomet. Outras razões foram a ausência de arco zigomático (8/63 articulações), mandíbula displásica (5/63 articulações) e artroplastia de pequenos intervalos (2/63 articulações).11 A Biomet recomenda que sua prótese de articulação temporomandibular deve ter no mínimo de 4 a 6 parafusos no componente mandibular para adequada fixação. 65% das articulações com artroplastia ≥ 35 mm falharam na adaptação das próteses de estoque. 100% das articulações com artroplastia ≥ 40 mm falharam na adaptação das próteses de estoque, sendo nestes casos necessários próteses customizadas. Pacientes que tem necessidade de movimento mandibular através de cirurgia ortognática concomitantemente com prótese de ATM e que a artroplastia > 35 mm não devem receber próteses de estoque com risco de não adaptação de fixação do componente condilar. O componente fossa da prótese de estoque deve possuir stop posterior para prevenir o deslocamento posterior da articulação. Com um ângulo mais agudo, há maior probabilidade de luxação posterior e falha na adaptação articular.11
Num estudo verificou-se que 95,5% dos cirurgiões consultados preferem realizar a reconstrução da ATM com uso de próteses aloplásticas. Esta preferência é baseada em menores complicações pós-operatórias e resultados mais previsíveis. Ainda, dos cirurgiões que responderam ao questionário, 86,4 % preferem próteses customizadas, enquanto 9,1 % optam por próteses de estoque. Apenas 4,5 % preferem enxertos costo-condrais para reconstrução da ATM. Em casos em que a revisão de próteses com enxertos costo-condrais, a prótese aloplástica é utilizada, indicando que os cirurgiões devem indicar a prótese aloplástica como primeira opção para reconstrução da ATM na maioria das doenças de estágio final que acometem esta articulação.4
Em certas situações a prótese customizada não é viável e que a prótese de estoque é a opção remanescente viável. O processo associado a fabricação de uma prótese customizada baseada num modelo feito de tomografia computadorizada é lento e caro. Restaurações de amálgama ou mesmo metal intracranial podem causar dispersão. Embora a dispersão pode algumas vezes ser minimizada de acordo com o programa de radiologia utilizado, a varredura pode não ser útil para a fabricação da articulação. Se um dispositivo é previamente removido, o paciente é mantido em fixação maxilo mandibular até que a nova prótese seja confeccionada. Esta condição pode gerar dor e problema psicossociais, especialmente quando existem comorbidades e várias anormalidades crânio faciais. Se a prótese de estoque é capaz de alcançar a estabilidade de tripé, há mínimo micromovimento. Oponentes do sistema de próteses de estoque afirmam que estas têm um maior potencial de infecção, devido a tentativas repetitivas de ajuste dos componentes da prótese a anatomia remanescente. Isso pode ser drasticamente diminuído estimando o tamanho antes da cirurgia ou simplesmente sobrepondo os componentes da prótese em superfícies planas de radiografias. Ainda podem ser utilizados os templates intraoperatórios para determinar o encaixe e após esta etapa que será inserida a prótese final. Para os pacientes que tem mínimas intervenções cirúrgicas e possuem uma anatomia normal, a prótese de estoque é uma opção aceitável.3 Entretanto, não existe evidência que mostra que a prótese de estoque Biomet é mais susceptível a falha do que a prótese customizada TMJ Concepts. Os resultados de um estudo mostraram que as próteses de estoque Biomet possui bons resultados e baixas taxas de falhas. Apenas 1 dos 67 dispositivos falhou num período de 9 anos de estudo. Forças mecânicas são partes do processo de reparo ósseo e reabsorção. Reduzindo o estresse dos parafusos com o aumento do número desses pode consequentemente impactar numa adequada integração óssea e levar numa instabilidade protética e gerar falha. Este estudo verificou bons resultados de longos períodos obtidos com uso se apenas quatro parafusos bicorticais, sem evidência de perda de parafusos protéticos. Mostrou ainda que próteses de estoque Biomet, com côndilos de liga de titânio fixados no ramo mandibular com 4 ou 5 parafusos bicorticais com componentes de fossa não reforçados, não resulta em maiores taxas de falhas.7 Num estudo de análise de elementos finitos, verificou-se que o máximo estresse no componente côndilo/ramo durante a função é concentrado no parafuso mais superior do ramo,12 corroborado também pelo estudo de Ramos et al., que são enfáticos em afirmar que a geometria do implante temporo-mandibular define o número necessário de parafusos e a posição de fixação na mandíbula.13 Em outra investigação observou-se que a fixação do parafuso ao longo do aspecto lateral do ramo mandibular é importante para manter uma fixação estável. Qualquer sistema que não utiliza o comprimento total do ramo mandibular vertical para fixação com parafusos, pode ter problemas de estabilidade podendo gerar micromovimentos, osteólise e falhas. 12
No presente estudo observou-se uma baixa porcentagem de necessidade de customização dos crânios analisados (13,33%), corroborando a maior utilização das próteses de estoque. Os crânios que tinham a necessidade de realização de customização possuíam alterações anatômicas importantes que não permitiam a resolução protética sem o uso desta tecnologia.
Num período de 10 anos, foram acompanhados clínica e radiograficamente 300 pacientes que foram submetidos a reconstrução total da ATM com instalação do sistema de reconstrução Biomet/Lorenz TMJ Reconstruction System (total de 399 próteses). Após a cirurgia, todos os pacientes mostraram melhoras significativas em quatro variáveis estudas (MIO – Máxima abertura interincisal, função e fala, dieta e dor) no período de 7 dias de pós-operatório.1
A perda dos movimentos de translação é a grande desvantagem dos sistemas de próteses da ATM existentes. Futuras próteses devem imitar o movimento anterior do côndilo quando a boca é aberta e permitir alguma translação mediolateral.6 Nenhuma reposição de articulação irá reproduzir exatamente a função de uma articulação sadia ou sem doença. A perda da função do músculo pterigoideo lateral com a ressecção condilar elimina excursões mandibulares laterais e protrusivas.12
O PEEK é um polímero derivado do petróleo. Ele tem sido utilizado previamente em implantes ortopédicos e espinhais. É classificado como um material de alto desempenho. Com um desenho modificado da prótese glenoidal e do ramo, uma nova prótese de ATM foi desenvolvida.14 Entretanto, os críticos citam muitas preocupações sobre o uso do PEEK em conjunto com sistemas de substituição de articulações; não menos importante é a ausência de dados a longo prazo. A boa estabilidade primária proporcionada por um sistema (a biocompatibilidade “grau ouro” de alto grau liga de titânio e UHMWPE), métodos de fabricação que minimizam a rugosidade e porosidade na superfície e projetos que são adaptados ao paciente, são elementos que contribuem para a longevidade de qualquer dispositivo.12
Num trabalho de revisão sistemática e de meta-análise mostrou que os procedimentos de prótese temporomandibular resultam em significativo decréscimo de dor e restrições de dieta, melhorando a função e a máxima abertura interincisal e a qualidade de vida dos pacientes. Foi relatado que o uso de dispositivos de próteses de ATM continua a funcionar bem 21 anos após a cirurgia sem diferenças estatisticamente significantes entre o uso de próteses de estoque e customizadas. Até o momento, nenhum estudo relatou caso de falha ao longo do tempo de prótese temporomandibular de titânio e polietileno UHMWPE devido ao desgaste. A revisão dos dispositivos protéticos deve ser considerada em casos de infecção aguda, em alguns casos de ossificação heterotópica, luxação e componentes de implantes mal posicionados com má oclusão. Substituição por um novo dispositivo protético de articulação temporomandibular deve ser considerado em casos de infecção crônica, reconstrução fracassada, componentes da prótese de ATM soltos ou quebrados, desgaste do material ou hipersensibilidade ao material. 15
Onde e quanto aparar o osso para adaptação dos componentes da prótese articular não estão claros. Nos últimos anos, cirurgia assistida por computador tem sido amplamente utilizadas e tem segurança operatória muito melhoradas. Por simulação, pode-se escolher o tamanho das próteses e a área de corte e de enxerto ósseo pode ser planejada por modelos digitais. Dessa maneira, as próteses de estoque podem ser implantadas dependendo de situações individuais com orientação de modelos digitais e podem adaptar melhor a cada paciente. Recursos de modificações computadorizadas de prótese do tipo Biomet requer menos desgaste ósseo e não tem necessidade de enxertos ósseos do que próteses originais Biomet. Isto pode reduzir o risco de injúria a base do crânio e do nervo alveolar inferior e diminuir o tempo da cirurgia (15). 9
CONCLUSÃO
A prótese do tipo estoque da Neoortho® apresentou possibilidade de adaptação/uso em 86,6% dos crânios avaliados. Mais estudos com este formato sobre a adaptação anatômica dos componentes fossa temporal e mandibular devem ser realizados para verificar a adaptação dos mesmos aos ossos onde serão inseridos.
REFERÊNCIAS
1. Lobo Leandro LF, Ono HY, De Souza Loureiro CC, Marinho K, Garcia Guevara HA. A ten-year experience and follow-up of three hundred patients fitted with the Biomet/Lorenz Microfixation TMJ replacement system. Int J Oral Maxillofac Surg. 2013 Aug;42(8):1007–13.
2. Lee WY, Park YW, Kim SG. Comparison of Costochondral Graft and Customized Total Joint Reconstruction for Treatments of Temporomandibular Joint Replacement. Maxillofac Plast Reconstr Surg. 2014 Jul 31;36(4):135–9.
3. Abramowicz S, Barbick M, Rose SP, Dolwick MF. Adaptability of stock TMJ prosthesis to joints that were previously treated with custom joint prosthesis. Int J Oral Maxillofac Surg. 2012 Apr;41(4):518–20.
4. Hawkins A, Mercuri LG, Miloro M. Are Rib Grafts Still Used for Temporomandibular Joint Reconstruction? Journal of Oral and Maxillofacial Surgery. 2020 Feb 1;78(2):195–202.
5. Jones RHB. Temporomandibular joint reconstruction with total alloplastic joint replacement. Aust Dent J. 2011 Mar;56(1):85–91.
6. Van Loon JP, De Bont LGM, Boering G. Evaluation of Temporomandibular Joint Prostheses: Review of the Literature From 1946 to 1994 and Implications for Future Prosthesis Designs. Vol. 9, J Oral Maxillofac Sur. 1995.
7. Kanatsios S, Breik O, Dimitroulis G. Biomet stock temporomandibular joint prosthesis: Long-term outcomes of the use of titanium condyles secured with four or five condylar fixation screws. Journal of Cranio-Maxillofacial Surgery. 2018 Oct 1;46(10):1697–702.
8. Driemel O, Braun S, Müller-Richter UDA, Behr M, Reichert TE, Kunkel M, et al. Historical development of alloplastic temporomandibular joint replacement after 1945 and state of the art. Vol. 38, International Journal of Oral and Maxillofacial Surgery. 2009. p. 909–20.
9. Zhao J, Zou L, He D, Ellis E. Comparison of bone adaptation after modification in biomet standard alloplastic temporomandibular joint prostheses. Journal of Cranio-Maxillofacial Surgery. 2018 Oct 1;46(10):1707–11.
10. Westermark A. Total reconstruction of the temporomandibular joint. Up to 8 years of follow-up of patients treated with Biomet® total joint prostheses. Int J Oral Maxillofac Surg. 2010 Oct;39(10):951–5.
11. Brown ZL, Sarrami S, Perez DE. Will they fit? Determinants of the adaptability of stock TMJ prostheses where custom TMJ prostheses were utilized. Int J Oral Maxillofac Surg. 2021 Feb 1;50(2):220–6.
12. Elledge R, Mercuri LG, Attard A, Green J, Speculand B. Review of emerging temporomandibular joint total joint replacement systems. Vol. 57, British Journal of Oral and Maxillofacial Surgery. Churchill Livingstone; 2019. p. 722–8.
13. Ramos A, Completo A, Relvas C, Mesnard M, Simões JA. Straight, semi-anatomic and anatomic TMJ implants: The influence of condylar geometry and bone fixation screws. Journal of Cranio-Maxillofacial Surgery. 2011;39(5):343–50.
14. Genovesi W, Comenale IC, Genovesi Filho W, Veloso Fernandes M. Biomechanical comparative analysis of temporomandibular joint, glenoid fossa and head of the condyle of conventional models prothesis with new PEEK design. J Oral Biol Craniofac Res. 2022 Sep 1;12(5):529–41.
15. Amarista FJ, Mercuri LG, Perez D. Temporomandibular Joint Prosthesis Revision and/or Replacement Survey and Review of the Literature. Journal of Oral and Maxillofacial Surgery. 2020 Oct 1;78(10):1692–703.
1Doutorando do Programa de Pós-graduação da Faculdade ILAPEO
2Aluno de Mestrado do Programa de Pós-graduação da Faculdade ILAPEO
3Doutora do Programa de Pós-graduação da Universidade Federal do Paraná – UFPR
4Professor Doutor do Programa de Pós-graduação da Faculdade ILAPEO
