REGISTRO DOI: 10.5281/zenodo.7717203
Anna Karla Sena Santos1
Maderlyn Ximena Salgado Ortega de Lima1
Mirlen Érica da Silva1
Amanda Lucci Franco da Matta Campos2
RESUMO
INTRODUÇÃO: A Hipertensão pulmonar persistente do recém-nascido (HPPRN) é um distúrbio circulatório decorrente de uma alta resistência vascular pulmonar (RVP) relacionada à complicações na transição da circulação fetal. As terapêuticas propostas visam a vasodilatação pulmonar sendo o Óxido nítrico inalatório reconhecido como um potente e rápido vasodilatador com efeito local minimizando os efeitos adversos do uso de vasodilatadores sistêmicos. OBJETIVOS: Atualizar os conhecimentos acerca dos efeitos do Óxido Nítrico Inalatório (ONI) e de suas repercussões no organismo do neonato com HPPRN. MÉTODOS: Trata-se de uma revisão integrativa da literatura baseada no Guideline Prisma. As pesquisas foram realizadas nas bases de dados Pubmed, Scielo e Pedro. RESULTADOS: Foram encontrados 243 artigos apenas na base de dados Pubmed. Após uma análise com base nos critérios de inclusão e exclusão, sete artigos foram elegíveis para esse estudo. CONCLUSÃO: De acordo com os resultados dessa pesquisa, o ONI permanece sendo uma terapia bastante promissora e com muitas respostas positivas para o tratamento dos pacientes com HPPRN, podendo ser associado a outras terapias, conseguindo potencializar efeito necessário, para um tratamento mais eficaz.
Palavras-chave: Óxido nítrico. Hipertensão pulmonar persistente do recém-nascido. Recém-nascido. Unidades de terapia intensiva neonatal. Doenças do prematuro.
INTRODUÇÃO
A Hipertensão Pulmonar Persistente do Recém-Nascido (HPPRN) é uma síndrome caracterizada por elevação sustentada da resistência vascular pulmonar (RVP). Essa condição leva à hipoxemia grave devido ao shunt extrapulmonar de sangue desoxigenado da direita para a esquerda através do canal arterial e do forame oval patente. As causas da HPPRN incluem asfixia ao nascimento, síndrome de aspiração de mecônio, pneumonia e síndrome do desconforto neonatal.1,2
A HPPRN tem uma incidência de até 6,8 casos a cada mil nascidos vivos, com uma taxa de mortalidade de 7,6% nos recém-nascidos com HPPRN. Os bebês que sobrevivem com HPPRN têm um risco aumentado de morbidades a longo prazo, podendo levar ao comprometimento do neurodesenvolvimento nos dois primeiros anos de vida.1
O tratamento da HPPRN inclui cuidados gerais como a manutenção da temperatura corporal e correção da hipercapnia, hipoxemia e distúrbios gasométricos e eletrolíticos. Visa adequar a pressão arterial sistêmica e a RVP além de otimizar o débito cardíaco e a função ventricular esquerda. As estratégias utilizadas incluem ventilação mecânica, uso de surfactante exógeno e também de vasodilatadores pulmonares como o óxido nítrico inalatório (ONI).1,3
O óxido nítrico possui efeito vasodilatador e aumenta o fluxo sanguíneo pulmonar otimizando as trocas gasosas, reduzindo o descompasso da relação ventilação/perfusão, além de possuir propriedades angio gênicas e anti-inflamatórias. As principais indicações do uso de ONI em prematuros incluem HPPRN por insuficiência respiratória hipoxemia, HPPRN associada a ruptura prematura de membranas e oligodrâmnio e HPPRN associada à displasia broncopulmonar.4
Uma vez que a HPPRN apresenta altos índices de incidência com uma mortalidade consideravelmente alta, é importante que o fisioterapeuta esteja atualizado a respeito de todas as formas de tratamento possíveis para essa patologia. Assim são necessários cada vez mais estudos à respeito dessa doença, com objetivo de divulgar informações cada vez mais recentes para conhecimento e segurança no tratamento da HPPRN. Dessa forma, essa pesquisa tem como objetivo, atualizar as informações acerca do tratamento da HPPRN com o uso do ONI.
OBJETIVO
Atualizar o conhecimento acerca dos efeitos do Óxido Nítrico Inalatório e de suas repercussões no organismo do neonato com Hipertensão Pulmonar Persistente do Recém-Nascido.
MÉTODOS
Trata-se de uma revisão integrativa da literatura, porém como não foram encontradas Guidelines direcionados para este tipo de pesquisa, os pesquisadores se basearam no Guideline Prisma.
As pesquisas foram realizadas nas bases de dados Pubmed, Scielo e Pedro, utilizando-se os descritores Persistent Fetal Circulation Syndrome e Nitric Oxide. Os critérios de inclusão foram artigos disponíveis nas línguas portuguesa e inglesa, artigos do tipo ensaio clinico e/ou estudo de caso e que o público estudado fosse de recém-nascidos com diagnóstico de HPPRN que receberam tratamento com óxido nítrico inalatório. Foram excluídos artigos duplicados na mesma base de dados, artigos com mais de dez anos de publicação e artigos que abordassem outras metodologias de pesquisa.
A coleta de dados foi realizada em julho de 2022. Segundo os critérios de inclusão e exclusão, inicialmente a pesquisa analisou os títulos e resumos para obtenção de artigos potencialmente relevantes para a revisão. Em uma análise posterior, os artigos foram lidos na íntegra e foram excluídos aqueles que não se encaixavam nos critérios dessa pesquisa.
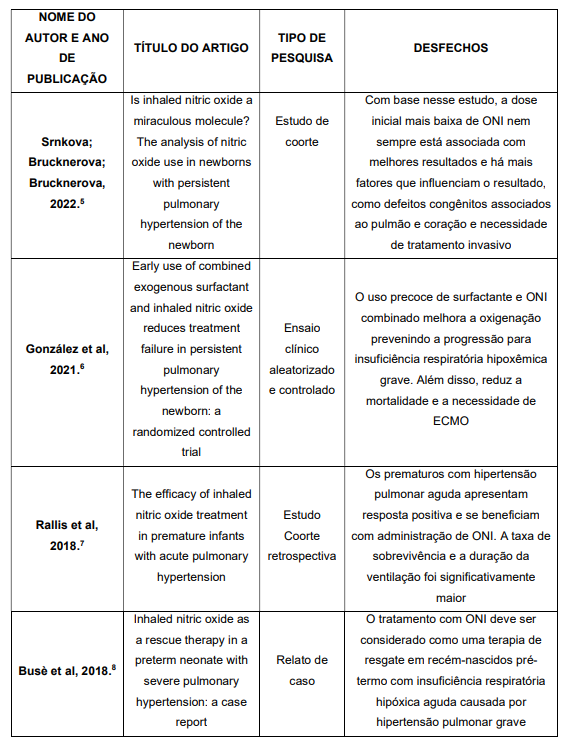
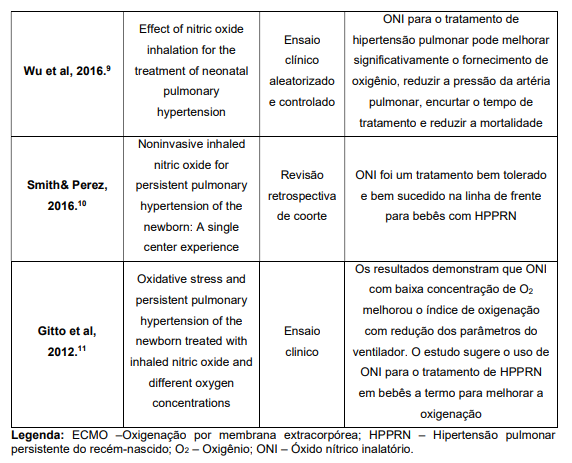
Os artigos selecionados tiveram seus dados apresentados em forma de quadro abordando os itens nome dos autores, ano de publicação, título do artigo, tipo de pesquisa e desfecho (quadro 1).
RESULTADOS
Foi utilizado o fluxograma de três etapas (identificação, triagem e inclusão) que possibilita controlar o número de relatos encontrados sobre o tema pesquisado.
De acordo com a metodologia aqui proposta, foram encontrados 243 artigos apenas na base de dados Pubmed. Essa pesquisa inicial passou por uma ativação de filtragem já existente na base de dados (ferramentas de automação) e todos os estudos que não se enquadraram nos critérios de inclusão, no qual foram excluídos automaticamente (173 artigos).
Foi realizada então uma análise dos títulos e resumos dos 70 artigos pré-selecionados, sendo eliminadas dez pesquisas por estarem em duplicidade e outras 45 por não estarem de acordo com a metodologia desta pesquisa. A leitura na íntegra dos 15 artigos restantes ainda excluiu outros nove artigos que não se encaixavam nos critérios escolhidos para esta pesquisa.
Os sete artigos selecionados passaram por releitura, interpretação e análise da construção dos resultados do estudo e seus dados estão disponíveis no quadro 1.
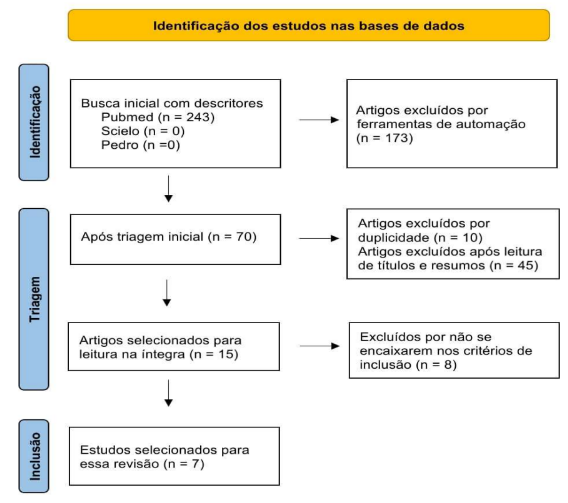
Figura 1 – Fluxograma da busca dos artigos nas bases de dados.
Quadro 1 – Distribuição dos artigos que mostram os efeitos do óxido nítrico
inalatório e suas repercussões no organismo do neonato com hipertensão
pulmonar persistente do recém-nascido (n= 7).
DISCUSSÃO
Diferentemente da circulação extrauterina, a circulação fetal possui a placenta como conexão entre o feto e o meio externo. Ela assume as funções dos intestinos ofertando suprimento de nutrientes, dos rins enquanto desempenha a retirada dos produtos degradados e também dos pulmões uma vez que é a responsável pelo fornecimento de oxigênio ao organismo em formação.12,13
A HPPRN é um distúrbio circulatório resultante de uma alta resistência vascular pulmonar (RVP) com shunt extrapulmonar da direita para a esquerda causando hipoxemia. Os pulmões fetais encontram-se com uma alta resistência ao fluxo sanguíneo pulmonar (FSP). Estudos recentes com doppler fetal humano relatam um FSP de cerca de 13% do débito ventricular na vigésima semana gestacional, progredindo para 25% na trigésima semana e 21% na trigésima oitava semana de gestação. Já a placenta possui seios venosos grandes, que atuam como uma fístula arteriovenosa com uma baixa resistência ao fluxo sanguíneo sistêmico.
Além desses fatores, uma compressão das arteríolas pulmonares devido ao preenchimento dos alvéolos por líquido e falta de distensão rítmica, as baixas tensões alveolares e arteriolares de oxigênio e uma falta de vasodilatadores contribuem para um aumento do tônus vascular pulmonar.13,14
Ao nascimento ocorrem vários eventos simultâneos que asseguram a transição da vida fetal para a vida extrauterina, reduzindo a pressão arterial pulmonar e aumentando o FSP. Como parte desses eventos, o início da ventilação alveolar e o aumento da tensão de oxigênio que, ao distender os alvéolos com ar, melhoram a oxigenação do leito vascular pulmonar iminuindo a RVP e aumentando o FSP, que consequentemente aumenta a pressão atrial esquerda, fechando o forame oval. À medida que a RVP cai abaixo da resistência vascular sistêmica, há uma reversão do fluxo sanguíneo através do canal arterial. O pinçamento do cordão umbilical remove a circulação placentária aumentando a pressão arterial sistêmica.
Finalizando a transição vascular pulmonar neonatal, a redução da RVP é seguida de uma rápida remodelação estrutural de todo o leito pulmonar.14
Dessa forma, caso alguma condição interfira nesse processo de transição da circulação sanguínea, a RVP elevada encontrada no feto é mantida mesmo após o nascimento levando à HPPRN de forma primária ou secundária quando causada por alguma condição patológica associada. A RVP elevada provoca um desvio de sangue da direita para esquerda através do forame oval e do canal arterial, levando sangue não oxigenado para circulação sistêmica, o que provoca hipoxemia e labilidade da saturação arterial de oxigênio. Entendendo que o aumento da RVP é a principal alteração relacionada à HPPRN, o tratamento visa a vasodilatação pulmonar que pode ser alcançada com diferentes terapias. O óxido nítrico é um potente e rápido vasodilatador e, quanto ofertado de forma inalatória, possui efeito local se difundindo rapidamente através da membrana alvéolo-capilar e minimizando os efeitos adversos do uso de vasodilatadores sistêmicos. Um dos principais papéis do ONI nos pulmões em desenvolvimento é a regulação do tônus vascular pulmonar.12,14,15,16,17
Em 2018, foi conduzido um estudo de coorte retrospectivo que incluiu todos os recém-nascidos com menos de 24 semanas gestacionais em duas unidades neonatais da Inglaterra no período de 2010 a 2016. Foram avaliados 2.840 pré-termos dos quais 2% (n = 55) receberam ONI e se encaixavam nos critérios de inclusão e exclusão do estudo. Na população estudada, 71% tiveram resposta positiva ao INO, ou seja, tiveram uma redução da fração inspirada de oxigênio (FiO2) maior ou igual a 20% em até três horas após início da administração de ONI. Além disso, no grupo que respondeu à terapia com ONI houve maior taxa de sobrevivência do que no geral. Uma análise de regressão revelou que as crianças que tinham HPPRN precoce e oligodrâmnio foram significativamente relacionadas à maior resposta positiva. Os autores corroboram que o óxido nítrico é uma importante molécula neurotransmissora de múltiplos efeitos reguladores em todo o organismo, atuando em diversas áreas. Sua ação imunoreguladora, está presente na inflamação e nos mecanismos de auto-imunidade. Nos pulmões tem um efeito vasodilatador seletivo, onde diminui a resistência da vascularização pulmonar, promovendo a melhora do fluxo sanguíneo pulmonar, melhorando também a relação ventilação/perfusão. Neste artigo, sugerem que a administração de ONI é uma estratégia dinâmica e tem um papel de suma importância na gestão de lactentes prematuros que desenvolvem HPPRN aguda em situações de insuficiência respiratória. A síndrome do desconforto respiratório tornou-se uma causa menos frequente de insuficiência respiratória quando administrado ONI. Além disso, o ONI pode melhorar a estrutura das vias aéreas e diminuir a remodelação vascular e a inflamação pulmonar.7
Em um estudo mais recente foi realizada uma análise retrospectiva de recém-nascidos hospitalizados em UTIN entre janeiro de 2017 e dezembro de 2019, selecionando aqueles que tivessem sido diagnosticados com HPPRN e que foram submetidos ao tratamento com ONI. Foram correlacionados dados da idade gestacional, peso e altura ao nascimento, tipo de parto, dose máxima de ONI recebida, índice de oxigenação e tipo de HPPRN. Em dois anos, foram selecionados apenas 11 bebês com HPPRN tratados com ONI, porém os dados da pesquisa não trazem o número total de crianças hospitalizadas no mesmo período, não sendo possível uma análise da taxa de HPPRN quando correlacionada ao total de crianças hospitalizadas. As associações mostram que duas crianças nasceram de parto normal, quatro eram prematuras e sete apresentavam alguma alteração no líquido amniótico, porém não foram realizadas análises de significância estatística na pesquisa. A dose usada de ONI variou de 15ppm a 40ppm e sete crianças ainda fizeram uso associado de Sildenafil para vasodilatação sistêmica. A maior parte das crianças avaliadas tiveram um curso curto de uso do ONI, sendo reduzido com o passar das horas, sendo que o tempo de uso dessa terapêutica foi de três a 95 horas. Mesmo com as falhas metodológicas da pesquisa, os autores afirmam que o ONI pode ser usado com diversas aplicações com foco na vasodilatação pulmonar de recém-nascidos com HPPRN e também concluem que doses iniciais mais baixas de ONI nem sempre estão associadas à resultados melhores e existem outros fatores, além da dosagem ofertada, que influenciam no resultado como alterações congênitas pulmonares e cardíacas.5
Assim como nas pesquisas anteriores, um relato de caso publicado em 2018, traz a história clínica de um bebê, do sexo feminino, nascido com 30 semanas gestacionais e um dia, diagnosticada com HPPRN grave e tratada com ONI. A paciente em questão, apresentava sofrimento, hipotonia e atividade reduzida; a SatO2 era de 93-94% com FiO2 de 45%. Houve a emissão de mecônio com sangue que foram aspirados via oral e, consequentemente, uma piora significativa do quadro clínico. No seu terceiro dia de vida, oito horas após o início do tratamento com ONI, os parâmetros de SatO2 e gasometria estavam praticamente normalizados. Houve uma significativa melhora no quadro clínico após 48 horas dessa terapia. Os autores concluem que mesmo que ainda não haja diretrizes ou protocolos padronizados, o tratamento com ONI deve ser considerado como terapia de resgate em recém-nascidos prematuros, com insuficiência respiratória hipóxica aguda causada por HPPRN grave e que não estão respondendo as terapias convencionais, incluindo esteróides.8
Na revisão de coorte retrospectiva realizada na Flórida (Estados Unidos) foram coletados dados de todos os bebês nascidos de outubro de 2009 a outubro de 2014 com idade gestacional maior que 34 semanas, com evidência ecocardiográfica de HPPRN na primeira semana de vida e com tratamento não invasivo de ONI.
Foram incluídos 24 bebês que tinham de 35 a 41 semanas gestacionais com média de peso de 3.410 gramas. Os participantes do estudo tiveram de 16,75 a 164,50 horas de exposição ao ONI e 88% deles recebeu ONI em ventilação mecânica não invasiva. A média de exposição ao oxigênio foi de 6,5 dias e a taxa de sobrevivência foi de 100%. Os autores enfatizam os benefícios da ventilação mecânica não invasiva em comparação com a ventilação mecânica invasiva e concluem que, mesmo de forma não invasiva, o tratamento com ONI é possível, bem tolerado e mostra efeitos positivos para recém-nascidos prematuros tardios e a termo, com a vantagem adicional de reduzir o tempo de exposição ao oxigênio e, consequentemente, reduzindo seus efeitos adversos.10
Existem outras evidências de que o uso de ONI reduz a exposição ao oxigênio. Em 2016, Wu e colaboradores publicaram um estudo com 86 bebês com HPPRN separados em grupos aleatoriamente. Um grupo foi tratado com ventilação oscilatória de alta frequência (VOAF) e outro grupo foi submetido à VOAF e ONI.
Dentre os resultados encontrados, observou-se que a FiO2 diminuiu em ambos os grupos, porém foi ainda menor no grupo com ONI. O mesmo aconteceu com a pressão arterial de oxigênio (PaO2) e a saturação periférica de oxigênio (SpO2), que aumentaram nos dois grupos mas tiveram um incremento ainda maior no grupo com ONI. O índice de oxigenação (IO) também aumentou no grupo VAOF, e a pressão da artéria pulmonar foi reduzida pouco a pouco, sendo que os níveis no grupo que recebeu ONI também foram menores do que as do grupo controle. A duração da ventilação mecânica, a oxigenoterapia e a mortalidade no grupo com ONI foram expressivamente inferiores aos do grupo controle e as diferenças foram estatisticamente significativas. Os autores concluíram que o ONI é um vasodilatador pulmonar eficiente e, por terem encontrados resultados positivos com diferenças estatisticamente significativas, afirmam que é uma terapêutica digna de aplicação clínica.9
Em 2012 foi publicado um estudo cujo objetivo era avaliar os efeito do ONI quando associado à diferentes concentrações de oxigênio sendo o desfecho principal, a análise da cascata inflamatória. O estudo foi conduzido de janeiro de 2007 a janeiro de 2011 e os critérios de inclusão foram recém-nascidos com mais de 37 semanas gestacionais que tivessem desenvolvido desconforto respiratório nas primeiras seis horas de vida, admitidos na UTI neonatal e com diagnóstico por ecocardiograma de HPPRN em até 12 horas após o nascimento com necessidade de administração de ONI. Os participantes da pesquisa foram separados em dois grupos sendo que 30 recém-nascidos foram tratados com FiO2 em 45% e 30 foram tratados com FiO2 em 80%. Os grupos foram semelhantes para idade gestacional, peso ao nascer, índice de Apgar no 1o e 5o minutos, sexo, administração de esteroides pré-natal, tipo de parto e tempo de intubação. Os recém-nascidos de ambos os grupos apresentaram melhora da taxa de oxigenação e do gradiente alveolar/arteriolar que resultou em redução dos parâmetros ventilatórios (FiO2 e pico de pressão inspiratória) em 72 horas, porém o grupo exposto à menores concentrações de oxigênio teve uma redução significativa dos marcadores inflamatórios.11
Os benefícios do ONI ainda podem ser associados à outras terapias. Um estudo aleatorizado controlado duplo-cego e multicêntrico comparou a oferta precoce de surfactante exógeno ou placebo associada ao tratamento com ONI.
Foram incluídos 100 recém-nascidos com mais de 35 semanas gestacionais, peso ao nascimento maior que 2.000 gramas e menos de 72 horas de vida, que estivessem em ventilação mecânica com ONI maior que 20ppm e diagnóstico por ecocardiograma de HPPRN. Eles concluíram que a adição do surfactante exógeno leva à uma melhora maior e mais rápida da oxigenação evitando a progressão insuficiência respiratória hipoxemia grave, além de reduzir a necessidade de ECMO e as taxas de óbito. Apesar disso, a oferta de surfactante precoce não modificou os desfechos de tempo de ventilação mecânica, tempo de oxigenoterapia e duração da internação. Vale ressaltar que os eventos adversos praticamente não aconteceram em nenhum dos dois grupos.6
CONCLUSÃO
De acordo as variáveis estudadas, embora a terapia com ONI em recém-nascidos a termo com HPPRN tenha demonstrado muitos benefícios, a metodologia proposta por essa pesquisa não encontrou boas evidências dessa terapia em recém-nascidos prematuros.
Os dados principais referem-se ao efeito vasodilatador pulmonar seletivo que, comprovadamente diminui a resistência vascular dos pulmões, e que tem feito parte do conjunto de tratamentos possíveis em lactentes com HPPRN e, desde então, tornou-se uma ferramenta importante para o tratamento de recém-nascidos a termo e prematuros tardios com HPPRN aguda.
De acordo com os nossos resultados, o ONI permanece sendo uma terapia bastante promissora e com muitas respostas positivas para o tratamento dos pacientes com HPPRN, podendo ser associado à outras terapias o que possibilita potencializar efeito necessário para um tratamento mais eficaz.
Ainda assim, mesmo com dados bem promissores, novas pesquisas se fazem necessárias para que sejam avaliadas melhor dosagem, momento ideal para início da terapia, efeitos indesejados associados e, principalmente, sua aplicabilidade na população prematura.
REFERÊNCIAS
1.Mandell E, Kisella JP, Abman SH. Persistent pulmonary hypertension of the newborn. PediatrPulmonol. 2021 Mar; 56(3):661-669. Disponível em: https://doi.org/10.1002/ppul.25073.
2.Lakshminrusimha S, Neonatal andPostneonatalPulmonaryHypertension. Children 2021, 8, 131. Disponível em: https://doi.org/10.3390/children8020131.
3.Cabral JE, Belik J. Persistent pulmonary hypertension of the newborn: recente advances in pathophysiology and treatment. J Pediatr (Rio J). 2013 Jun; 89(3):226-42. Disponível em: https://doi.org/10.1016/j.jped.2012.11.009.
4.Stritzke A, Bhandari V, Lodha A, Use of Inhaled Nitric Oxide in Preterm Infants: Is There Sufficient Evidence?.Indian J Pediatr. 2022 Mar; 89(3):262-266. Disponivel em: https://doi.org/10.1007/s12098-021-03827-0.
5.Srnkova P, Brucknerova J, Brucknerova I, Is inhaled nitric oxide a miraculous molecule? The analysis of nitric oxide use in newborns with persistent pulmonar hypertension of the newborn. Bratislava Medical Journal. 2022 Feb. 123(3):153-159. Disponível em: https://doi.org/10.4149/BLL_2022_026.
6. González A, Bancalari A, Osorio W, Luco M, González A, Pérez H, Kattan J, Early use of combined exogenous surfactant and inhaled nitric oxide reduces treatment failure in persistent pulmonary hypertension of the newborn: a randomized controlled trial. J. Perinatol. 2021 Jan; 41(1):32-38. Disponível em: https://doi.org/10.1038/s41372-020-00777-x.
7. Rallis D, Deierl A, Atreja G, Chaban B, Banerjee J, The efficacy of inhaled nitric oxide treatment in premature infants with acute pulmonary hypertension. Early Human Development. 2018 Set; 127, 1–5. Disponível em: https://doi.org/10.1016/j.earlhumdev.2018.09.004 10.1016.
8.Busè M, Graziano F, Lunetta F, Sulliotti G, Duca V, Inhaled nitric oxide as a rescue therapy in a preterm neonate with severe pulmonar hypertension: a case report. Italian JournalofPediatrics. 2018 Mai, 44:55. Disponível em: https://doi.org/10.1186/s13052018-0494-9
9. Wu HW, Li ZG, Liu G, Lu GZ, Liang HY. Effect of nitric oxide inhalation for the treatment of neonatal pulmonary hypertension. Eur Rev Med Pharmacol Sci. 2016 Nov; 20(21):4607-4611.
10. Smith DP, Perez JÁ, Noninvasive inhaled nitric oxide for persistent pulmonar hypertension of the newborn: A single center experience. Journalof Neonatal- Perinatal Medicine, 2016 Dez, 9(2), 211–215. Disponível em: https://doi.org/10.3233/npm-16915092.
11.Gitto E, Pellegrino S, Aversa S, Romeo C, Trimarchi G, Barberi I, Calabró MP, Salpietro CD, Reiter RJ, Oxidative stress and persistent pulmonary hypertension of the newborn treated with inhaled nitric oxide and different oxygen concentrations. J Matern Fetal Neonatal Med. 2012 Sep; 25(9):1723-6. Disponível em: https://doi.org/10.3109/14767058.2012.663020.
12. Singh Y, Lakshminrusimha S. Pathophysiology and Management of Persistent Pulmonary Hypertension of the Newborn. Clin Perinatol. 2021 Aug; 48(3):595-618. Disponível em: https://doi.org/10.1016/j.clp.2021.05.009.
13. Mattos SS. Fisiologia da circulação fetal e diagnóstico das alterações funcionais do coração do feto. Arq. Bras. Cardiol. 1997 Set; 69 (3):205-207. Disponível em:https://doi.org/10.1590/S0066-782X1997000900013.
14. Nair J, Lakshminrusimha S. Update on PPHN: mechanisms and treatment. Semin Perinatol. 2014 Mar; 38(2):78-91. Disponível em: https://doi.org/10.1053/j.semperi.2013.11.004.
15. Sherlock LG, Wright CJ, Kinsella JP, Delaney C. Inhaled nitric oxide use in neonates: Balancing what is evidence-based and what is physiologically sound. Nitric Oxide, 2020 Feb; 95, 12–16. Disponível em: doi:10.1016/j.niox.2019.12.001
17 Steinhorn RH. Neonatal pulmonary hypertension. Pediatr Crit Care Med. 2010 Mar; 11(2 Suppl):S79-84. Disponível em: https://doi.org/10.1097/PCC.0b013e3181c76cdc.
16. Steinhorn RH. Neonatal pulmonary hypertension. Pediatr Crit Care Med. 2010 Mar; 11(2 Suppl):S79-84. Disponível em: https://doi.org/10.1097/PCC.0b013e3181c76cdc.
17.Ichinose F, Roberts JD, Zapol WM. Inhaled Nitric Oxide. A Selective Pulmonary Vasodilator: Current Uses and Therapeutic Potential. Circulation. 2004 Jun; 109(25):3106-3111. Disponível em: https://doi.org/10.1161/01.CIR.0000134595.80170.62.
1,2São José dos Campos, Faculdade Humanitas
1annakarlafisioterapia@hotmail.com
