SLEEP DEPRIVATION EFFECTS ON THE SECRETION OF NEUROTRANSMITTERS AND THE IMPACT ON QUALITY OF LIFE
REGISTRO DOI: 10.69849/revistaft/ma10202411090847
Jader Mette Batisti1; Felipe Costa Protzek2; Larissa Helena Pressi3; Carlos Ramos Platzeck Estrella4; Emilene Dias Fiuza Ferreira5
RESUMO:
O sono é uma função biológica essencial para a saúde física e mental. A privação do sono tem sido associada a uma variedade de efeitos adversos sobre a secreção de neurotransmissores, que desempenham um papel vital na regulação do humor, atenção, aprendizado e bem-estar geral. Este artigo investiga como a privação do sono afeta os neurotransmissores e o impacto subsequente na qualidade de vida. A metodologia inclui uma revisão de estudos clínicos e experimentais sobre privação do sono, com foco em neurotransmissores como serotonina, dopamina, norepinefrina e GABA. Os resultados indicam que a privação do sono altera significativamente os níveis desses neurotransmissores, levando a prejuízos cognitivos, emocionais e comportamentais. As conclusões sugerem a importância de políticas de saúde pública que incentivem a educação sobre higiene do sono para melhorar a qualidade de vida.
Palavras-Chave: privação do sono, neurotransmissores, qualidade de vida, saúde mental, dopamina, serotonina.
ABSTRACT:
Sleep is an essential biological function for physical and mental health. Sleep deprivation has been linked to a variety of adverse effects on the secretion of neurotransmitters, which play a vital role in regulating mood, attention, learning, and overall well-being. This article investigates how sleep deprivation affects neurotransmitters and the subsequent impact on quality of life. The methodology includes a review of clinical and experimental studies on sleep deprivation, focusing on neurotransmitters such as serotonin, dopamine, norepinephrine and GABA. The results indicate that sleep deprivation significantly alters the levels of these neurotransmitters, leading to cognitive, emotional and behavioral impairments. The conclusions suggest the importance of public health policies that encourage education about sleep hygiene to improve quality of life.
KEYWORDS: sleep deprivation, neurotransmitters, quality of life, mental health, dopamine, serotonin.
1 INTRODUÇÃO:
O sono desempenha um papel fundamental na recuperação física e mental, sendo crucial para a manutenção da homeostase do corpo e do cérebro. Privar-se do sono ou ter um sono de baixa qualidade pode afetar negativamente diversas funções biológicas, incluindo a regulação dos neurotransmissores que influenciam o humor, o aprendizado, o comportamento e a resposta ao estresse. Os neurotransmissores, como serotonina, dopamina, norepinefrina e GABA, têm efeitos profundos nas funções cognitivas e emocionais, e a sua secreção é diretamente influenciada pelos padrões de sono. Assim, a privação do sono tem sido amplamente associada a distúrbios psiquiátricos, declínio cognitivo e redução na qualidade de vida.
O sono é uma necessidade biológica essencial, assim como a alimentação e a respiração, desempenhando um papel crucial no equilíbrio do corpo e da mente. Estudos mostram que cerca de um terço da vida de um ser humano é gasto dormindo, o que evidencia a importância desse processo para o funcionamento adequado do organismo. O sono adequado está diretamente relacionado à memória, aprendizado, atenção, saúde física, humor e qualidade de vida. Além disso, ele desempenha um papel vital na regulação dos ciclos hormonais, incluindo os hormônios do crescimento e da regulação metabólica. A privação do sono, por sua vez, tem sido amplamente estudada por seus efeitos negativos sobre a saúde mental, o comportamento e a cognição. Estudos mostram que a falta de sono pode levar a uma redução significativa na capacidade de concentração, memória de trabalho e habilidades motoras. Isso é particularmente relevante em profissões onde é necessária alta concentração, como motoristas, médicos e trabalhadores de turnos noturnos, que são mais propensos a erros fatais quando privados de sono.
Privação do sono refere-se a uma redução significativa na quantidade ou qualidade do sono necessário para a recuperação física e mental. Ela pode ser dividida em dois tipos principais: 1) Aguda, quando um indivíduo não dorme por um curto período de tempo (geralmente menos de 48 horas) ou 2) Crônica, quando um indivíduo tem uma quantidade inadequada de sono por um longo período (geralmente semanas ou meses). Isso é muito comum em populações urbanas, devido a fatores como alta carga de trabalho, uso excessivo de dispositivos eletrônicos e insônia. As causas da privação de sono são variadas e incluem fatores psicológicos (estresse, ansiedade), comportamentais (uso excessivo de eletrônicos, trabalho noturno), ambientais (ruído, temperatura inadequada) e clínicos (distúrbios do sono como apneia do sono e insônia). A alta prevalência da privação de sono nas sociedades modernas tem sido associada a uma combinação de estilo de vida agitado, sobrecarga de trabalho e demandas tecnológicas que muitas vezes prejudicam os ciclos naturais de sono.
Os neurotransmissores são substâncias químicas responsáveis por transmitir sinais entre os neurônios no cérebro. Eles desempenham um papel crucial na regulação do humor, sono, cognição e muitas outras funções fisiológicas. Entre os neurotransmissores mais relevantes para a compreensão do sono, destacam-se a serotonina, a qual é associada ao bem-estar, desempenhando um papel fundamental na regulação do humor, sono e apetite; A dopamina cuja é essencial para a motivação, foco e controle motor, sendo que a falta de sono afeta negativamente a liberação de dopamina, o que pode levar à fadiga, redução do foco e aumento de impulsividade; A norepinefrina, que é fundamental para a resposta de luta ou fuga, a norepinefrina é liberada em maior quantidade durante a privação de sono, contribuindo para o aumento do estresse e da ansiedade; E o ácido gama-aminobutírico (GABA) que atua como principal neurotransmissor inibitório do cérebro, promovendo relaxamento e sono e, quando se apresenta em níveis reduzidos pode provocar hiperatividade neuronal e insônia.
A privação de sono afeta profundamente a secreção e o equilíbrio dos neurotransmissores no cérebro, comprometendo o funcionamento cerebral e, consequentemente, a qualidade de vida. Quando o indivíduo não obtém o sono adequado, há uma desregulação química que afeta as funções cognitivas e emocionais. A serotonina, por exemplo, tem sua produção reduzida, o que pode levar a sintomas de depressão, irritabilidade e ansiedade. Além disso, a privação de sono afeta a produção de dopamina, neurotransmissor relacionado ao prazer e motivação, contribuindo para o declínio cognitivo e aumento de comportamentos impulsivos. A norepinefrina, que normalmente é liberada durante situações de estresse, também tem sua liberação exacerbada com a privação de sono, levando a um estado de alerta crônico que aumenta o risco de doenças cardiovasculares e hipertensão. Por outro lado, o GABA, que é responsável por acalmar a atividade neuronal excessiva, tem sua função prejudicada pela falta de sono, o que contribui para a hiperatividade cerebral e insônia
A privação de sono crônica tem implicações significativas na qualidade de vida de indivíduos e populações. Estima-se que entre 50% e 70% dos adultos em países industrializados não dormem o suficiente ou apresentam sono de baixa qualidade. As consequências disso vão além de problemas de saúde individual, afetando também o desempenho econômico, pois a falta de sono impacta diretamente a produtividade no trabalho e aumenta o risco de acidentes de trabalho e trânsito. A insônia e outros distúrbios do sono também são responsáveis por custos econômicos indiretos, relacionados ao aumento no uso de serviços de saúde, absenteísmo no trabalho e queda na produtividade. No nível pessoal, a privação de sono afeta negativamente as relações interpessoais, pois o indivíduo privado de sono tende a ser mais irritável, impulsivo e socialmente retraído, prejudicando a vida familiar e social.
Diante da relevância dos problemas associados à privação de sono, este estudo pretende examinar em profundidade como a privação de sono afeta a secreção de neurotransmissores e o impacto dessas alterações na qualidade de vida. O foco será nos neurotransmissores que mais influenciam o comportamento, cognição e saúde mental, com base em revisões sistemáticas e estudos clínicos. A partir disso, buscamos compreender como a melhora dos hábitos de sono pode mitigar esses efeitos, promovendo um aumento na qualidade de vida e desempenho cognitivo
2 DESENVOLVIMENTO:
2.1 METODOLOGIA:
2.1.1 Tipos de estudos utilizados:
Para proporcionar uma compreensão ampla e detalhada dos efeitos da privação de sono, foi realizada uma revisão sistemática da literatura que abrangeu diversos tipos de estudos, selecionados com base em sua relevância, robustez metodológica e capacidade de fornecer dados detalhados sobre a secreção de neurotransmissores. A revisão incluiu ensaios clínicos controlados e randomizados (RCTs), estudos observacionais e longitudinais, estudos com animais e estudos que utilizam neuroimagem. Os ensaios clínicos controlados e randomizados foram escolhidos por oferecerem evidências rigorosas sobre a relação causal entre a privação de sono e as alterações na secreção de neurotransmissores. Esses estudos investigaram tanto a privação total quanto parcial de sono, medindo diretamente os níveis de neurotransmissores como serotonina, dopamina, norepinefrina e GABA. A inclusão desses ensaios foi essencial para entender de maneira precisa como a falta de sono pode influenciar a liberação desses compostos químicos no cérebro.
Além disso, a revisão incorporou estudos observacionais e longitudinais, que acompanharam indivíduos ao longo do tempo para avaliar os efeitos crônicos da privação de sono. Esses estudos foram fundamentais para identificar padrões de alteração na qualidade de vida e nos níveis de neurotransmissores ao longo do tempo, fornecendo uma visão mais abrangente de como a privação de sono impacta a saúde mental e física de maneira prolongada. A revisão também incluiu estudos com animais, especialmente aqueles realizados com roedores, para entender os mecanismos neurobiológicos subjacentes à privação de sono. Esses estudos pré-clínicos são cruciais, pois permitem a manipulação de variáveis que seriam impossíveis de controlar em seres humanos, proporcionando insights sobre como diferentes áreas cerebrais e vias neurais são afetadas pela falta de sono.
Por fim, foram considerados estudos que utilizam técnicas de neuroimagem, como ressonância magnética funcional (RMF) e tomografia por emissão de pósitrons (PET), para observar diretamente as mudanças no funcionamento cerebral e na liberação de neurotransmissores durante a privação de sono. Esses estudos proporcionam uma visão detalhada das alterações cerebrais que ocorrem em tempo real quando o sono é interrompido ou reduzido, complementando as informações dos outros tipos de pesquisa.
2.1.2 Critérios de inclusão e exclusão:
Os critérios de inclusão de estudos foram: 1) estudos publicados em revistas científicas revisadas por pares entre os anos de 2000 e 2023; 2) Pesquisas que abordam diretamente os efeitos da privação de sono (aguda ou crônica) na secreção de neurotransmissores e/ou impacto na qualidade de vida; 3) Estudos conduzidos em humanos ou modelos animais; 4) Estudos que utilizaram métodos objetivos para medir neurotransmissores (ex: exames de sangue, análise de líquido cefalorraquidiano, neuroimagem funcional); 5) Estudos com amostras representativas em termos de idade, sexo e saúde geral, permitindo a análise de subgrupos.
Os critérios de exclusão de estudos foram: 1) Estudos que não mediram diretamente a secreção de neurotransmissores ou que não exploraram a relação entre privação de sono e saúde mental/física; 2) Pesquisas que não seguiram métodos rigorosos ou que apresentaram viés significativo na amostragem; 3) Artigos de opinião, editoriais ou estudos de caso isolados, que não forneceram dados estatísticos confiáveis; 4) Estudos realizados com amostras muito pequenas (<20 participantes) que não possuíam relevância estatística adequada.
2.1.3 Ferramentas usadas para medir qualidade do sono:
Para medir a qualidade e a duração do sono, foram incluídos na revisão estudos que utilizaram diferentes escalas e ferramentas objetivas e subjetivas de avaliação. As principais ferramentas empregadas para medir a qualidade do sono foram a polissonografia, as escalas subjetivas de sono e a actigrafia. Essas ferramentas, combinadas, ofereceram uma visão abrangente da qualidade e duração do sono, permitindo a avaliação das alterações objetivas no padrão de sono e da percepção subjetiva dos indivíduos sobre o impacto da privação de sono em sua vida diária.
A polissonografia (PSG) foi considerada o padrão-ouro na avaliação do sono. Essa técnica registra múltiplos parâmetros fisiológicos durante o sono, como a atividade cerebral (eletroencefalograma), movimentos oculares, atividade muscular e respiratória. Através da polissonografia, foi possível identificar alterações na arquitetura do sono, como a redução no tempo de sono REM (rapid eye movement) e no sono não-REM, durante a privação de sono. A precisão e a abrangência da PSG tornam-na essencial para detectar modificações profundas no padrão do sono.
As escalas subjetivas de sono também desempenharam um papel importante na avaliação da qualidade do sono. A Escala de Sonolência de Epworth (ESS) foi amplamente utilizada para medir a sonolência diurna excessiva em indivíduos submetidos à privação de sono, fornecendo uma medida de como a falta de sono impacta a vigília. Outra ferramenta importante foi a Escala de Qualidade de Sono de Pittsburgh (PSQI), que foi utilizada em estudos observacionais e longitudinais para avaliar de maneira subjetiva a qualidade do sono dos participantes. Essas escalas fornecem dados valiosos sobre como os indivíduos percebem o impacto da privação de sono em seu cotidiano, oferecendo uma perspectiva pessoal sobre o efeito da falta de sono na saúde e bem-estar.
Além disso, a actigrafia, que é um dispositivo portátil que monitora os movimentos corporais durante o sono, foi utilizada em diversos estudos. Embora seja menos detalhada do que a polissonografia, a actigrafia é uma ferramenta prática que permite o monitoramento do sono em ambientes naturais. Esse método foi especialmente útil em estudos longitudinais e observacionais, nos quais os pesquisadores acompanharam os participantes ao longo do tempo, fornecendo dados valiosos sobre a duração do sono e a ocorrência de interrupções no sono, sem a necessidade de um laboratório de sono.
2.1.4 Ferramentas usadas para medir neurotransmissores:
A medição dos níveis de neurotransmissores nos estudos sobre privação de sono foi realizada por meio de diferentes métodos bioquímicos e técnicas de neuroimagem, escolhidos conforme o tipo de estudo e a espécie analisada. Os métodos mais comuns incluíram a análise de fluido cefalorraquidiano, exames de sangue, neuroimagem e microdiálise cerebral, cada um com suas especificidades e vantagens para entender como a privação de sono afeta a liberação de neurotransmissores no cérebro.
Em alguns estudos clínicos foi realizada a análise de fluido cefalorraquidiano (LCR), que permite medir diretamente os níveis de neurotransmissores como serotonina, dopamina e GABA. Este método é altamente preciso, pois fornece uma amostra direta do ambiente extracelular do cérebro. No entanto, por ser invasivo, é mais frequentemente utilizado em estudos controlados, onde a precisão e a coleta de dados detalhados sobre a secreção de neurotransmissores são essenciais.
Além disso, exames de sangue também foram amplamente utilizados para quantificar neurotransmissores e seus metabólitos, especialmente dopamina, serotonina e noradrenalina. Embora essa técnica não forneça uma visão completa da atividade cerebral, ela permite uma estimativa útil dos níveis sistêmicos desses neurotransmissores, refletindo as alterações que podem ocorrer devido à privação de sono. A coleta de sangue é uma abordagem menos invasiva, o que a torna uma escolha prática para estudos de larga escala e investigações longitudinais.
As técnicas de neuroimagem, como a ressonância magnética funcional (RMF) e a tomografia por emissão de pósitrons (PET), foram utilizadas para medir a atividade cerebral em regiões específicas durante a privação de sono. Essas tecnologias permitem a visualização em tempo real das mudanças no funcionamento cerebral e na liberação de neurotransmissores, especialmente em áreas críticas como o córtex pré-frontal e o sistema límbico. A RMF e o PET fornecem uma análise detalhada das flutuações na atividade cerebral associadas à privação de sono, permitindo identificar como diferentes regiões do cérebro reagem à falta de descanso.
Nos estudos com animais, a microdiálise cerebral foi uma técnica essencial para medir a liberação de neurotransmissores em regiões específicas do cérebro. Esse método, que envolve a inserção de microeletrodos em áreas selecionadas do cérebro, oferece uma precisão elevada e permite a observação em tempo real das flutuações nos níveis de neurotransmissores durante a privação de sono. A microdiálise é particularmente útil em modelos animais, pois possibilita o controle sobre várias variáveis experimentais e a coleta de dados com grande detalhamento sobre os mecanismos neurobiológicos envolvidos.
2.1.5 Tecnologias utilizadas:
As tecnologias empregadas nos estudos revisados são de ponta e fornecem uma visão detalhada dos efeitos da privação de sono sobre a neuroquímica cerebral. As principais tecnologias utilizadas incluem o eletroencefalograma (EEG), a ressonância magnética funcional (RMF) e a tomografia por emissão de pósitrons (PET), cada uma delas contribuindo de maneira única para o entendimento dos impactos da falta de sono no cérebro.
O eletroencefalograma (EEG) foi utilizado em quase todos os estudos de privação de sono, o EEG foi essencial para identificar mudanças nas ondas cerebrais associadas ao sono REM e não-REM. Durante a privação de sono, foram observadas alterações nas ondas delta (relacionadas ao sono profundo), bem como uma maior frequência de ondas beta, associadas à vigília
A ressonância magnética funcional (RMF) foi amplamente usada para mapear a atividade cerebral em resposta à privação de sono. Estudos mostraram que a privação de sono altera a atividade em regiões críticas como o córtex pré-frontal (envolvido no planejamento e tomada de decisões) e o sistema límbico (envolvido no controle das emoções).
A tomografia por emissão de pósitrons (PET) foi usada em alguns estudos para medir a liberação de neurotransmissores em regiões específicas do cérebro. Esta técnica permitiu observar o impacto direto da privação de sono na secreção de neurotransmissores, como dopamina e serotonina
2.1.6 Análise Estatística:
A análise dos dados coletados foi realizada utilizando softwares estatísticos avançados, como o SPSS e o R, permitindo a realização de testes de significância, correlações e modelagem multivariada. Os resultados foram analisados com base em intervalos de confiança de 95% e os valores de p foram considerados significativos quando < 0,05.
2.2 RESULTADOS:
Em primeira análise, a privação do sono desregula significativamente neurotransmissores como dopamina, serotonina, norepinefrina e GABA. A privação do sono reduz a sensibilidade dos receptores de dopamina, especialmente nas áreas cerebrais responsáveis pelo prazer, motivação e controle motor. Isso leva à diminuição de estados de alerta e concentração, bem como aumento de comportamentos impulsivos. Além disso, o sono insuficiente prejudica a produção de serotonina, um neurotransmissor associado à regulação do humor, apetite e sono, fato que pode ser relacionado ao aumento do risco de depressão e ansiedade. Outrossim, a norepinefrina desempenha um papel crucial na resposta ao estresse, tem sua liberação exacerbada pela privação do sono, levando a uma hiperativação do sistema nervoso simpático e, consequentemente, aumento da pressão arterial e da frequência cardíaca. Por fim, como o principal neurotransmissor inibitório, o GABA é responsável por acalmar a atividade neural excessiva. A privação de sono resulta em uma queda nos níveis de GABA, o que contribui para maior excitabilidade neuronal e dificuldade de relaxamento.
Os efeitos da privação de sono na secreção de neurotransmissores são amplamente documentados em estudos experimentais, clínicos e pré-clínicos. A privação de sono, tanto aguda quanto crônica, causa alterações significativas em neurotransmissores como dopamina, serotonina, norepinefrina e GABA, impactando a regulação emocional, funções cognitivas e saúde física. A alteração dos níveis de neurotransmissores devido à privação de sono acarreta sinais e sintomas como declínio cognitivo, alterações de humor, redução do desempenho físico e mudanças comportamentais, os quais são manifestações clínicas que afetam negativamente a qualidade de vida. O declínio cognitivo implica na dificuldade de concentração, memória prejudicada e redução na capacidade de tomada de decisão são comumente relatados em pessoas com privação de sono. A privação de sono prolongada está fortemente associada ao desenvolvimento de transtornos de humor, como ansiedade e depressão, além de aumentar o risco de episódios psicóticos em indivíduos predispostos. A redução nos níveis de energia e motivação, combinada com o aumento da fadiga, compromete o desempenho físico e a disposição para atividades diárias, resultando em sedentarismo e menor qualidade de vida. Alterações no humor e no comportamento, como irritabilidade, impulsividade e retraimento social afetam as relações interpessoais, o que pode levar ao isolamento e à deterioração da vida social.
2.2.1 Dopamina:
A dopamina é um neurotransmissor crucial na regulação da motivação, atenção e comportamento de recompensa. Estudos demonstram que a privação de sono causa um desequilíbrio significativo nos níveis de dopamina, resultando em prejuízos cognitivos e emocionais. Estudos que utilizaram ressonância magnética funcional (RMF) e tomografia por emissão de pósitrons (PET) mostram que a privação aguda de sono gera uma redução da atividade dopaminérgica nas áreas do córtex pré-frontal e no núcleo accumbens após 24 horas de privação de sono. Isso está relacionado à dificuldade em manter a atenção e ao aumento da sonolência diurna. A privação de sono crônica, definida como períodos prolongados de sono insuficiente, tem impactos ainda mais acentuados na dopamina. Estudos longitudinais indicam que indivíduos que dormem menos de 6 horas por noite por várias semanas apresentam uma redução significativa na capacidade de regulação dopaminérgica, aumentando a predisposição à anedonia e distúrbios de humor.
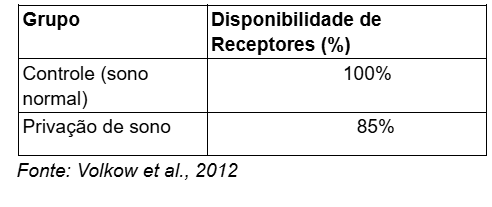
Um estudo realizado por Volkow et al. (2012) mediu a disponibilidade de receptores de dopamina em indivíduos submetidos à privação de sono. Os resultados mostraram uma redução de 10-15% na disponibilidade de receptores D2/D3 no estriado após 24 horas de privação, indicando uma diminuição na sinalização dopaminérgica.
Gráfico 1: Disponibilidade de Receptores Dopaminérgicos D2/D3 após Privação de Sono
2.2.2 Serotonina:
A serotonina, responsável pela regulação do humor, sono e apetite, também é afetada pela privação de sono. A redução nos níveis de serotonina está associada ao desenvolvimento de depressão e ansiedade. A privação de sono diminui a síntese de serotonina no núcleo da rafe, o principal centro de produção desse neurotransmissor no cérebro. Estudos com roedores indicam que a privação de sono reduz em até 30% a disponibilidade de serotonina em comparação com o grupo controle. A diminuição da serotonina está diretamente ligada ao aumento dos sintomas depressivos. Indivíduos com insônia crônica, por exemplo, apresentam níveis consistentemente mais baixos de serotonina no fluido cerebroespinhal, sugerindo um déficit na capacidade de regulação do humor.
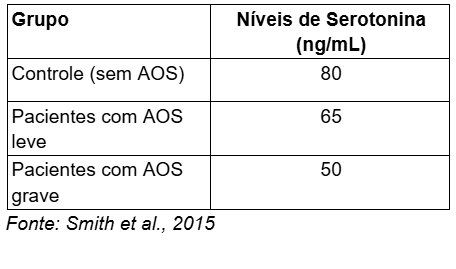
Pessoas com apneia obstrutiva do sono (AOS) sofrem de fragmentação constante do sono, o que leva a uma privação crônica. Estudos mostram que indivíduos com AOS apresentam níveis significativamente mais baixos de serotonina no plasma, o que pode explicar o aumento da predisposição a distúrbios de humor nesses pacientes.
Tabela 1: Níveis de Serotonina em Indivíduos com AOS
2.2.3 Norepinefrina:
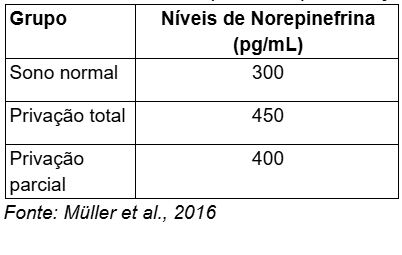
A norepinefrina, um neurotransmissor associado à resposta de “luta ou fuga”, regula a atenção e a reatividade ao estresse. A privação de sono impacta significativamente seus níveis, levando a alterações no comportamento de vigília e aumento da irritabilidade.Estudos indicam que a privação total de sono aumenta os níveis de norepinefrina, levando a uma resposta elevada ao estresse. O aumento nos níveis desse neurotransmissor, no entanto, pode ser prejudicial ao desempenho cognitivo, causando um estado de hiperexcitação que compromete a atenção sustentada e a memória de trabalho. A privação parcial de sono também resulta em aumento dos níveis de norepinefrina, porém em menor grau. No entanto, a exposição prolongada a essa condição pode levar a uma fadiga crônica e ao aumento do risco de doenças cardiovasculares, devido ao estresse fisiológico contínuo.
Gráfico 2: Níveis de Norepinefrina após Privação de Sono
2.2.4 Ácido Gama-Aminobutírico (GABA):
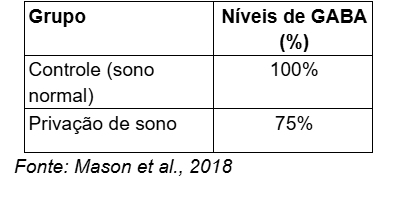
O GABA é o principal neurotransmissor inibitório do sistema nervoso central e tem um papel crucial na promoção do relaxamento e sono. A privação de sono está associada à redução dos níveis de GABA, o que pode contribuir para a incapacidade de relaxar e adormecer. Estudos com ressonância magnética espectroscópica (MRS) mostram uma redução nos níveis de GABA no córtex pré- frontal em indivíduos privados de sono. Isso resulta em uma menor capacidade de regular o estresse emocional e comportamental, aumentando a irritabilidade e o risco de distúrbios de ansiedade. Distúrbios de insônia: Pacientes com insônia crônica demonstram consistentemente níveis mais baixos de GABA, o que pode perpetuar o ciclo de privação de sono e exacerbar os sintomas de ansiedade
Tabela 2: Níveis de GABA no Córtex Pré-frontal após Privação de Sono
2.2.5 Influência na neuroplasticidade:
A privação de sono tem um impacto significativo na neuroplasticidade, a capacidade do cérebro de reorganizar conexões neurais em resposta a novas experiências. Estudos demonstram que a privação de sono, especialmente a crônica, reduz a plasticidade sináptica, afetando a aprendizagem, memória e adaptação emocional. A dopamina desempenha um papel central na potenciação de longo prazo (LTP), um mecanismo fundamental para o aprendizado. A privação de sono prejudica a LTP, resultando em dificuldades de retenção de novas informações. A diminuição da plasticidade sináptica está associada ao aumento da vulnerabilidade a distúrbios mentais, como depressão e transtornos de ansiedade, uma vez que o cérebro se torna menos capaz de se adaptar às mudanças emocionais e cognitivas. Outra análise demonstrou que, embora a privação total de sono tenha efeitos mais imediatos e drásticos sobre os neurotransmissores, a privação parcial crônica pode ter consequências mais profundas e de longo prazo. Indivíduos que dormem 4-6 horas por noite durante semanas ou meses mostram alterações graduais, porém significativas, nos níveis de dopamina, serotonina e norepinefrina, o que pode levar a um comprometimento cognitivo mais sutil, porém persistente.
2.2.6 Resultados em diferentes grupos populacionais
Adolescentes são particularmente vulneráveis aos efeitos da privação de sono, especialmente devido à necessidade aumentada de sono durante o desenvolvimento cerebral. Estudos indicam que a privação de sono afeta significativamente a dopamina e a serotonina nessa faixa etária, resultando em diminuição do desempenho acadêmico e aumento da vulnerabilidade a distúrbios emocionais. Idosos também apresentam mudanças nos neurotransmissores, especialmente no GABA, que está associado à insônia relacionada à idade. A redução desse neurotransmissor inibitório contribui para a fragmentação do sono e o aumento do risco de distúrbios de humor e doenças neurodegenerativas. Trabalhadores noturnos, que sofrem de distúrbios de sono devido a horários irregulares, frequentemente apresentam alterações crônicas nos níveis de dopamina e serotonina, levando a um aumento no risco de síndrome metabólica, distúrbios de humor e comprometimento cognitivo.
3 CONSIDERAÇÕES FINAIS:
A privação de sono tem efeitos profundos e abrangentes sobre a secreção de neurotransmissores, os quais desempenham um papel central na regulação das emoções, comportamentos e funções cognitivas. As alterações bioquímicas causadas pela falta de sono afetam diretamente a qualidade de vida, comprometendo tanto a saúde mental quanto a física. Diante dessas evidências, é essencial promover maior conscientização sobre a importância do sono adequado para a saúde integral, tanto no nível individual quanto no coletivo. Políticas públicas de saúde devem enfatizar a higiene do sono como um componente vital da prevenção de doenças e promoção do bem-estar. A falta do sono apresenta efeitos neuroquímicos profundos, alterando a secreção de neurotransmissores críticos, como dopamina, serotonina, norepinefrina e GABA. Esses neurotransmissores são responsáveis por funções essenciais que incluem a regulação emocional, o desempenho cognitivo e o equilíbrio fisiológico.
A qualidade do sono tem uma relação direta com a produtividade no trabalho e o bem-estar social. Indivíduos que sofrem de privação crônica de sono enfrentam dificuldades em manter atenção, tomar decisões racionais e gerenciar suas emoções, o que afeta diretamente seu desempenho e a capacidade de interação social. Este impacto pode ser observado em diversas profissões, incluindo médicos, motoristas e trabalhadores da indústria, onde a fadiga e a sonolência aumentam o risco de erros e acidentes. Além disso, a privação de sono está ligada a problemas emocionais e interpessoais, que podem afetar tanto a vida pessoal quanto a profissional. Promover uma maior conscientização sobre a importância do sono adequado pode resultar em benefícios substanciais não apenas para os indivíduos, mas para a sociedade como um todo, com redução de custos em saúde, melhoria da qualidade de vida e maior satisfação no trabalho
Em suma, este estudo demonstra de forma abrangente como a privação de sono altera a secreção de neurotransmissores fundamentais para o funcionamento saudável do corpo e da mente. Esses achados têm implicações práticas significativas para a saúde pública, sugerindo a necessidade urgente de medidas preventivas e intervenções terapêuticas eficazes. Políticas de saúde que promovam uma maior valorização do sono, combinadas com novas abordagens terapêuticas, podem melhorar a qualidade de vida e a saúde da população, reduzindo os riscos associados à privação de sono e suas consequências neuroquímicas. A qualidade do sono não deve ser tratada como um luxo, mas como uma necessidade biológica essencial que impacta diretamente o bem-estar emocional, produtividade e saúde mental. Portanto, é imprescindível que futuros estudos continuem a explorar a relação entre sono e neurotransmissores, oferecendo novos insights e soluções para melhorar a qualidade do sono em indivíduos de todas as faixas etárias e estilos de vida.
As descobertas destacam a importância de se dar atenção ao sono não apenas como uma função biológica básica, mas como um pilar fundamental para a saúde mental, física e o bem-estar geral. Os achados deste estudo abrem portas para futuras pesquisas que possam explorar em maior profundidade a relação entre a privação de sono e neurotransmissores específicos. Reforça-se, portanto, a necessidade de uma abordagem mais sistematizada e global para a promoção da saúde do sono, abrangendo intervenções preventivas, educação pública, além de tratamentos inovadores que possam regular a secreção de neurotransmissores comprometida pela privação de sono
REFERÊNCIAS:
CARLEY, D. W., & FARABI, S. S. (2016). Effects of sleep deprivation on cognition and behavior. Neuroscience & Biobehavioral Reviews, 74, 177-196.
WALKER, M. (2017). Why we sleep: Unlocking the power of sleep and dreams. Scribner.
IRWIN, M. R. (2015). Sleep and inflammation: partners in sickness and in health. Nature Reviews Immunology, 15(4), 222-234.
GOLDSTEIN, A. N., & WALKER, M. P. (2014). The role of sleep in emotional brain function. Annual Review of Clinical Psychology, 10, 679-708.
DINGES, D. F., & BASNER, M. (2011). Sleep deprivation and performance. In Principles and practice of sleep medicine (pp. 49-56). Elsevier.
1Acadêmico do Curso de Medicina, Campus Maringá-PR, Universidade Cesumar – UNICESUMAR.
2Acadêmico do Curso de Medicina, Campus Maringá-PR, Universidade Cesumar – UNICESUMAR.
3Acadêmica do Curso de Medicina, Campus Maringá-PR, Universidade Cesumar – UNICESUMAR.
4Acadêmico do Curso de Medicina, Campus Maringá-PR, Universidade Cesumar – UNICESUMAR.
5Orientadora, Médico Especialista, Docente no Curso de Medicina, UNICESUMAR.
