DIAGNOSIS AND MANAGEMENT OF ANAPHYLAXIS AMONG MEDICAL STUDENTS
REGISTRO DOI: 10.5281/zenodo.10073703
Gustavo Sousa Monteiro1
Marilia Mendes Vasconcelos2
Mariana Lima Mousinho Fernandes3
Pedro Giavina-Bianchi4
RESUMO
Anafilaxia é definida como uma reação imunológica de início rápido, que afeta vários órgãos e sistemas simultaneamente, a qual pode evoluir para um amplo espectro de gravidade. Este estudo teve como objetivo verificar o nível de conhecimento entre os estudantes concludentes do curso de medicina sobre o diagnóstico e tratamento da anafilaxia. A presente pesquisa possui caráter quantitativo, qualitativo e descritivo, em que, por meio de um questionário elaborado pelos autores e de um questionário validado na literatura médica portuguesa, estudantes de medicina foram investigados quanto a aspectos sociodemográficos (idade, sexo, estado civil, realização de curso preparatório para residência médica) e quanto ao domínio sobre o quadro clínico, diagnóstico e manejo da anafilaxia. Foi observado que, dentre os participantes (60 acadêmicos do último ano de medicina), 77% nunca presenciaram um atendimento de anafilaxia. No que se refere às repercussões clinicas, 45% responderam que o acometimento cutâneo-mucoso seria a manifestação clínica mais frequente em uma reação anafilática. Quanto ao manejo terapêutico, 93,3% escolheram a adrenalina como medicação de escolha e, no que diz respeito a via de administração preferencial da adrenalina, 82% afirmaram ser intramuscular. Concluiu-se que, apesar dos alunos que participaram da pesquisa terem conhecimento satisfatório acerca do diagnóstico e manejo da anafilaxia, há uma escassez de estudos clínicos e epidemiológicos sobre essa condição clínica.
Palavras-chave: Anafilaxia. Diagnóstico clínico. Tratamento. Conhecimento. Estudantes de medicina.
1. INTRODUÇÃO
A anafilaxia é definida, em geral, como reação imunológica grave que afeta vários órgãos e sistemas simultaneamente, decorrente de mediadores liberados por mastócitos e basófilos ativados. Essa condição apresenta um amplo espectro de gravidade, tendo assim desde sintomas leves à asfixia, choque circulatório e/ou colapso. O quadro clínico é baseado, principalmente, na forma com que a IgE e outros mecanismos envolvidos são acionados em cada indivíduo e, dessa forma, torna-se uma reação imprevisível. (PFLIPSEN; COLON, 2020). A reação é caracterizada pela sua evolução abrupta e potencialmente fatal, podendo levar à morte caso não haja reversão ou interrupção do quadro. (DODD et al., 2021).
A anafilaxia pode apresentar mais de 40 combinações de sintomas sejam eles cutâneos, respiratórios, orais, cardiovasculares, gastrointestinais, neurológicos e oculares. (PFLIPSEN; COLON, 2020). Devido a sua variedade de apresentações clínicas e a sua imprevisibilidade, o quadro do paciente pode progredir rapidamente ou não, além da possibilidade de evolução para uma reação bifásica. As características clínicas e a velocidade de aparição variam de acordo com a sensibilização do sujeito, a concentração e a via de entrada do alérgeno. (CAMPBELL; KELSO, 2020).
Embora haja uma prevalência de 0,3 a 0,6 mortes/ milhão de pessoas/ ano, o manejo dessa emergência médica depende de um diagnóstico e manejo clínico de forma rápida e eficiente por parte da equipe médica (TURNER et al., 2020). Com isso, o diagnóstico da anafilaxia deve ser imediato e com base nos critérios, propostos pela Organização Mundial de Alergia (WAO), os quais estão exibidos no quadro 1 abaixo:
QUADRO 1 – CRITÉRIOS DIAGNÓSTICOS DE ANAFILAXIA
Critérios diagnósticos de anafilaxia, de acordo as últimas orientações da Organização Mundial de Alergia (WAO) Início agudo de uma reação (entre minutos e horas) com envolvimento simultâneo da pele, mucosa ou ambos (urticária generalizada, prurido ou rubor, inchaço de lábios, língua, úvula) e pelo menos um das seguintes condições: Acometimento respiratório (dispneia, broncoespasmos, estridor, redução do pico de fluxo respiratório, hipoxemia) Redução da pressão arterial ou sintomas associados a disfunções de órgãos alvos (hipotonia –colapso-, síncope, incontinência). Sintomas gastrointestinais severos (dor abdominal, como cólica intensa, vômitos repetitivos), especialmente após exposição a alergénos não alimentares. Início agudo de hipotensão ou broncoespasmo ou acometimento laríngeo após a exposição a um alérgeno conhecido ou muito muito provável para o indivíduo (dentre minutos a horas), mesmo na ausência de sinais típico de envolvimentos da pele. i. Hipotensão é definida quando há um diminuição na pressão arterial sistólico superior a 30% da linha de base do indivíduo ii. Em bebês e crianças menores que 10 anos, há hipotensão quando a pressão arterial sistólica é menor que 70mmHg + 2 x idade em anos. iii. Em adultos e crianças com mais de 10 anos, há hipotensão quando a pressão arterial sistólica é menor que 90mmHg.
FONTE: Adaptado de Cardona et al. (2020).
O tratamento da anafilaxia, devido a sua gravidade e por seu efeito multissistêmico, deve ser imediato. A droga de escolha é a adrenalina, administrada via intramuscular (IM), sendo aplicada na face anterolateral da coxa (MUNDIM et al., 2018). A fatalidade da reação está associada à inacessibilidade da epinefrina ou erro na sua administração (SICHERER, 2022). Embora estudos mostrem que a maioria dos profissionais da saúde reconhecem que a anafilaxia é ameaçadora à vida, há uma dificuldade na identificação e reconhecimento de sinais e sintomas para seu diagnóstico e tratamento adequado (MUNDIM et al., 2018).
Segundo o II Fórum Nacional dos Médicos (FENAM) de 2010, sobre educação médica, o setor de urgência e emergência é uma das principais formas de trabalho médico do setor público. Os pronto-atendimentos comportam uma quantidade significativa de médicos recém-formados, visto que são um dos acessos iniciais ao mercado de trabalho para médicos não especialistas. Logo, questiona-se assim se dúvidas e inseguranças que possam surgir, principalmente entre médicos recém-egressos, poderiam afetar ou não o manejo de casos de anafilaxia (CAMPOS; SENGER, 2013).
Nesse contexto, vê-se a importância em analisar o entendimento dos estudantes de medicina sobre o diagnóstico e manejo clínico da anafilaxia, a fim de contribuir com a elaboração de estratégias para melhor qualificação dos profissionais de saúde.
Com o propósito de avaliar o conhecimento acerca do diagnóstico e tratamento de anafilaxia por parte de médicos portugueses especialistas, comparando diferentes grupos incluindo os alergistas e imunologistas, Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) propôs um questionário com cinco perguntas de múltipla escolha, cada uma delas com somente uma resposta correta. Dentre as perguntas, três tratam sobre aspectos diagnósticos e duas sobre aspectos terapêuticos. A sexta pergunta solicita a citação dos nomes dos dispositivos autojetáveis de administração de adrenalina disponíveis em Portugal.
João Miguel do Nascimento Brás (BRÁS, 2017), em sua tese de mestrado, fez uso do instrumento de pesquisa elaborado por Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007), já validado, para avaliar o grau de informação sobre anafilaxia entre médicos de um serviço de urgência e realizou também comparação entre especialidades.
O questionário configura-se como uma ferramenta para aferir o aprendizado entre a população avaliada, uma vez que é fundamental um conhecimento teórico apropriado a fim de tratar corretamente os casos de anafilaxia. (ALVES; FERREIRA; BARBOSA, 2007). Os estudantes concludentes do curso de medicina estão concluindo sua trajetória acadêmica para ingressarem no mercado de trabalho e atuarão nas diferentes portas de acesso ao atendimento para a população seja como especialistas seja como generalistas, logo, é importante que, durante a sua capacitação profissional, estejam aptos para manejar adequadamente essa condição ameaçadora à vida, a anafilaxia.
Diante disso, o presente estudo tem como objetivo analisar o diagnóstico e o manejo da anafilaxia entre os alunos do sexto ano do curso de medicina de uma instituição privada de ensino superior em Teresina- Piauí, bem como investigar a percepção a respeito dos sinais clínicos e descrever o grau de informação sobre o tratamento da anafilaxia entre os acadêmicos participantes.
2. REFERENCIAL TEMÁTICO
A anafilaxia é uma reação de hipersensibilidade de caráter agudo, multissistêmica e com potencial risco de vida, sendo caracterizada por edema em vários tecidos e uma hipotensão decorrente da vasodilatação. (ABBAS; LICHTMAN; PILLAI, 2019). Os endótipo da anafilaxia, baseados em mediadores biológicos e moleculares, podem ser classificados de acordo com os mecanismos e células envolvidas na efetuação da reação. Assim, as reações anafiláticas podem ser divididas em: reações tipo I, reações do tipo tempestade de citocinas, reações mistas e reações mediadas pelo complemento. (BILÒ et al., 2021).
Representando a grande maioria das reações de anafilaxia, as reações tipo I apresentam mecanismo de patogênese imunomediados e não imunomediados. As reações anafiláticas que incluem os anticorpos IgE – existem anafilaxias medidas por IgG, porém não existem registros da ocorrência dessas em humanos – advém da interação entre um alérgeno com o IgE específico do alérgeno (sIgE), o qual está acoplado em seu receptor de alta afinidade (Fce RI) presente em células efetoras (mastócitos e basófilos) (BILÒ et al., 2021). Mastócitos, localizados no espaço perivascular, sofrem um processo de desgranulação, resultando na exocitose de grânulos que formam lisossomos secretores. Desse modo, ocorre a liberação de mediadores pré-formados (histamina, heparina, triptase, quimase, carboxipeptidase, catepsina G e TNF- α), mediadores lipídicos (cisteinil leucotrienos-LTC 4, LTD 4, LTE 4), PAF, citocinas, fatores de crescimento – como fator de crescimento transformador beta 1 (TGF-β1), fator de células-tronco (SCF) e fator de crescimento endotelial vascular (VEGF) – os quais são responsáveis pelas alterações a nível celular (Histamina: aumento da permeabilidade vascular, contração de células musculares lisas, danos teciduais. Mediadores lipídicos: vasodilatação, quimiotaxia, secreção de muco, broncoconstrição prolongada e broncoespasmo, adesão leucocitária. Citocinas: proliferação de mastócitos) e repercussões clínicas da clássicas da anafilaxia como urticária, angioedema, prurido, falta de ar, aperto na garganta, náuseas, vômitos, diarreia e lterações cardiovasculares. (NGUYEN et al., 2021)
As reações do tipo tempestade de citocinas e as reações mistas são processos que envolvem a liberação de mediadores pró-inflamatórios, tais como o TNF-a, IL-1B e IL-6 e células-alvo (monocitos, macrófagos, mastocitos). Diante disso, os principais gatilhos geralmente ocorrem em quimioterapias, terapia com anticorpos monoclonais, oxalilplatina (tratamento de câncer de intestino) ou por agentes biológicos. A tempestade de citocinas direciona o surgimento de calafrios, febre, mal-estar generalizado seguido de hipotensão, dessaturação e comprometimento do sistema cardiovascular. Nas reações mistas, além desses sintomas, também pode ser observado urticária e angioedema. (BILÒ et al., 2021).
A anafilaxia mediada pelo sistema complemento envolve a ativação da cascata do complemento e consequente geração da anafilatoxinas C3a e C5a, as quais possuem receptores expressos em mastócitos/basófilos e monócitos/macrófagos, liberando mediadores lipídicos, histamina, proteases, PAF e citocinas. Nessas reações anafiláticas, a ativação do complemento atua em sinergia com a ação de mastócitos dependentes de IgE, logo, podem ser difíceis de se distinguir da alergia mediada por IgE. Os principais fatores que predispõem ao princípio dessa reação são infusão de drogas lipossomais, meio de radiocontraste, infusão de polietilenoglicol e solventes micelares contendo lipídios anfifílicos e a hemodiálise. (LOVERDE et al., 2018).
DIAGNÓSTICO DE ANAFILAXIA
O diagnóstico de anafilaxia segue uma avaliação sobre o quadro clínico do indivíduo bem como sobre a exposição a possíveis alérgenos. Diante disso, os critérios diagnósticos de anafilaxia estão apresentados no quadro 1, na qual exibem – em concordância com as últimas orientações da Organização Mundial de Alergia (WAO) – especificadamente as manifestações clínicas que caracterizam uma reação anafilática (CARDONA et al., 2020).
PRINCIPAIS ALÉRGENOS E FATORES DE RISCO PARA ANAFILAXIA
Entre os alérgenos mais conhecidos desencadeadores de reações anafiláticas estão os alimentos, os venenos de insetos e fármacos. (CARDONA et al., 2020). No Brasil, foi constatado, com base em relatos de caso, o predomínio de reações desencadeadas por medicamentos, seguido de alimentos e de insetos (PASTORINO et al., 2013).
A gravidade da anafilaxia está relacionada com a idade, história de anafilaxia prévia, histórico médico complexo, condições que requerem uso frequente de antibiótico, além de asma e doenças cardiovasculares (MIKHAIL; STUKUS; PRINCE, 2021).
MANEJO DA REAÇÃO ANAFILÁTICA
Anafilaxia é uma condição médica de emergência que requer rápida identificação e tratamento. Logo, uma vez que uma pessoa sofre de uma reação anafilática, devem ser feitas medidas para otimizar o estado do paciente como: remover/afastar do gatilho/alérgeno (por exemplo, comida, droga e veneno), se possível realizar “ABCDE” – avaliar as vias aéreas, a respiração, a circulação, a estado mental e pele -, e simultaneamente chamar serviços de emergência. (CARDONA et al., 2020).
Diante disso, a primeira e principal droga de escolha é a epinefrina intramuscular (0,01 mg/kg), aplicada na região do músculo vasto lateral do quadríceps, no qual amplia a resistência vascular periférica e causa efeitos cardíacos inotrópicos e cronotrópicos, levando a melhora da perfusão tecidual. (PFLIPSEN; COLON, 2020). Além disso, ocorre broncodilatação e diminuição do edema da mucosa pela vasodilatação do esqueleto e músculos lisos nas vias aéreas e estabilização de mastócitos e basófilos. (BROWN; SIMONS; RUDDERS, 2020). Ademais, a maioria dos pacientes devem ser posicionados, a menos que haja desconforto respiratório, em decúbito dorsal durante a anafilaxia e gestantes podem ser colocadas na posição de decúbito lateral esquerdo, caso estejam conscientes. (CARDONA et al., 2020).
Os desfechos fatais da anafilaxia são raros, ocorrendo menos de 20% dos casos. A grande maioria das reações tem um desfecho positivo – mesmo sem o uso de epinefrina-, no entanto, a anafilaxia não é um quadro previsível e precisa sempre ser tratada como uma condição de risco à vida (DODD et al., 2021).
Apesar de serem utilizados por pacientes que possuem algum tipo de atopia, anti-histamínicos e corticóides não são efetivos como tratamento de primeira linha da anafilaxia. (PFLIPSEN; COLON, 2020). Tais medicamentos podem ser utilizados como coadjuvantes, visto que anti-histamínicos e os corticoides podem ajudar a diminuir os sintomas cutâneos (eritema e prurido) e prevenir sintomas prolongados – reduz o tempo de hospitalização-, especialmente em pacientes com sintomas asmáticos, além de atuar na prevenção das reações bifásicas (geralmente ocorrem nas primeiras 6-12 horas após anafilaxia). Contudo, tais fármacos adjuvantes não devem ser usados em tratamento emergenciais iniciais pois não possuem grande efeito sobre o quadro clínico potencialmente fatal – estudos apontam evidência muito fraca com uso de anti-histamínicos e os corticoides no manejo inicial do paciente. (DODD et al., 2021). Além disso, a possível administração de anti-histamínicos atrasam o uso oportuno e adequado da adrenalina no tratamento emergencial da anafilaxia. (CARDONA et al., 2020).
Pacientes que possuem distúrbios de reatividade das vias aéreas ou broncoespasmos ativo são candidatos a serem medicados com agonistas ß2. Além disso, em indivíduos que não responderam adequadamente à epinefrina (hipotensão refratária), especialmente aqueles que fazem uso de beta bloqueadores, deve ser realizada a administração de glucagon parenteral, pois possui efeitos inotrópicos e cronotrópicos não mediados pelos receptores beta. (TANNO; ALVAREZ-PEREA; POUESSEL, 2019). Ademais, deve-se ter a devida atenção em circunstâncias que pacientes que fazem uso de certos medicamentos, pois alguns podem esconder ou atenuar a aparição de manifestações clínicas de uma reação anafilática. Os betabloqueadores podem postergar uma hipotensão e quando usados em conjuntos com inibidores da enzima conversora de angiotensina causam resistência aos efeitos da administração da epinefrina. Corticoides e anti-histamínicos são drogas que podem ocultar manifestações cutâneas, como urticária e angioedema, e o broncoespasmo, todavia, não afetam o desenvolvimento da hipotensão. (DE FEO; PARENTE; TRIGGIANI, 2018).
Durante uma reação de anafilaxia a vasodilatação e o aumento da permeabilidade vascular podem levar a um choque distributivo decorrente do deslocamento do líquido intravascular para o espaço extravascular. Logo, para os pacientes com sintomas respiratórios, diminuição da saturação de oxigênio ou hipotensão, deve-se ofertar oxigênio e estabelecer dois locais para acesso venoso quando surgirem sinais ou sintomas de choque. (PFLIPSEN; COLON, 2020).
Após a reação anafilática, é crucial a observação do paciente por no mínimo 6 horas, visto que cerca de 10-20 % dos pacientes podem apresentar reação bifásica. (SILVA; CASTRO, 2014). Essa reação corresponde ao reaparecimento dos sintomas com maior intensidade, mesmo sem ter tido uma nova exposição. (SANTOS et al., 2014).
Orientações devem ser dadas quanto aos riscos e cuidados em relação a anafilaxia a necessidade de evitar o risco de exposição a alérgenos, educar comunidades sobre as alergias e seus impactos. (BARTNIKAS; SICHERER, 2020). É fundamental o treinamento contínuo de prestadores de serviços, cuidadores, médicos e pacientes sobre os autoinjetores de epinefrina, seus cuidados necessários, além dos benefícios do seu uso. (POSNER; CAMARGO JR, 2017).
O médico concludente comumente apresenta dúvidas e inseguranças quanto ao manejo de urgências. (CAMPOS; SENGER, 2013). As discussões e a prática clínica atuam como ferramentas de aprendizado importantes na formação médica e contribuem para a familiarização dos estudantes às condições ameaçadoras à vida. (MEDICINA, 2021). Logo, o ensino da anafilaxia deve ser explorado durante o curso de medicina para formação de médicos com conceitos sólidos quanto ao seu diagnóstico e tratamento, contribuindo para menor mortalidade nos pronto- atendimentos. Os estudos acerca do desempenho desses profissionais diante da anafilaxia são escassos na literatura.
Diante disso, a elaboração desse estudo visa contribuir para a análise do domínio do diagnóstico e manejo da anafilaxia entre estudantes de medicina em seu último ano de formação. Para isso, utilizará como instrumento de coleta um questionário modificado a partir do validado e estruturado por Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) no trabalho intitulado “Sabemos diagnosticar e tratar a anafilaxia?” e também aplicado na tese de mestrado “ Anafilaxia: o conhecimento dos profissionais de saúde” por João Miguel do Nascimento Brás (BRÁS, 2017). A autorização da utilização do questionário foi concedida por Rodrigo Rodrigues Alves. (ALVES; FERREIRA; BARBOSA, 2007). (Anexo 5).
O questionário é composto por cinco questões de múltipla escolha, cada um delas com uma resposta certa, sendo três sobre conhecimentos diagnósticos (abordam sintomas clínicos presentes, manifestação clínica mais frequente, etiologia) e duas sobre tratamento (medicação de escolha e sua via preferencial de administração). A sexta questão do questionário original aborda a menção dos nomes dos dispositivos injetáveis de auto-administração de adrenalina em Portugal, logo, foi excluída, visto que, no Brasil, não há venda comercial de adrenalina autoinjetável, sendo necessária a importação de outros países com auxílio de empresas transportadoras.
3. METODOLOGIA
Estudo de caráter quantitativo e qualitativo, descritivo, através da coleta de dados por meio de um questionário sobre aspectos sociodemográficos elaborado pelos pesquisadores (Apêndice A) e através de um questionário modificado a partir do estruturado e validado proposto por Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) (Apêndice B). Desse modo, a pesquisa quantitativa permite a sistematização e classificação dos dados, o fator qualitativo da pesquisa viabiliza analisar o domínio do tema e a qualificação sobre o tema abordado. Assim, foi possível investigar o entendimento entre os alunos a respeito do diagnóstico e manejo da anafilaxia, registrando e interpretando as variáveis do estudo, sem interferências na pesquisa. O presente estudo foi realizado em uma instituição privada de ensino superior em Teresina-PI, durante o período de abril de 2023 a junho de 2023. Foram convidados a participar da investigação todos os estudantes de medicina do sexto ano de uma instituição privada de ensino superior de Teresina- PI, que estavam regularmente matriculados e frequentando o 11° e 12° período do curso de medicina no semestre letivo de 2023.1. Estavam dentro dos critérios de inclusão acadêmicos de medicina que no semestre letivo de 2023.1 do 11° e o 12° e nos critérios de exclusão aqueles participantes que se recusaram a participar da pesquisa. O estudo foi realizado com 137 estudantes de medicina da instituição em que é realizada a pesquisa, em Teresina-PI, selecionados, aleatoriamente, entre os 211 matriculados no último ano na faculdades no semestre 2023.1. Esse número foi calculado através da fórmula:
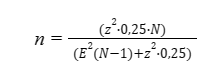
Na qual, z é o valor crítico, E a margem de erro e N o tamanho da população, n a amostra, considerando o grau de confiança de 95% (z=1,96), margem de erro E = 5%, N = 211, temos como n =137. A coleta dos dados foi realizada através da aplicação, pelos pesquisadores, de dois questionários: o primeiro desenvolvido pelos autores do estudo sobre variáveis sociodemográficas (Apêndice A), e o segundo instrumento foi modificado a partir do questionário estruturado e validado para médicos portugueses elaborado por Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) (Apêndice B) que consiste em cinco questões de múltipla escolha, cada uma com cinco alternativas e uma sexta questão discursiva. Na versão utilizada pelo presente estudo, a sexta questão discursiva foi excluída, visto que a sua aplicabilidade é para o contexto de Portugal, logo foram aplicadas cinco questões de múltipla escolha. Para o uso do questionário, foi concedida a autorização do seu autor, Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) (Anexo 2). A pesquisa em questão foi feita por meio da aplicação de dois formulários online (Apêndices A e B), desenvolvidos por meio da plataforma Google Forms. Foram aplicadas 7 questões sobre as seguintes variáveis: gênero, idade, semestre do curso, estado civil, se realiza curso preparatório para prova de residência médica, se apresenta graduação em outro curso da área da saúde e se, durante a formação, foi vivenciado pelo aluno o atendimento de anafilaxia. Ademais, foram aplicadas 5 questões do questionário modificado a partir do validado e elaborado por Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) e aplicado pela tese de João Miguel do Nascimento Brás (BRÁS, 2017), o qual consiste na avaliação de conhecimentos práticos sobre manejo de anafilaxia pelos médicos portugueses, totalizando 12 questões. A escolha da amostra deu-se por amostragem não probabilística intencional, ou seja, os dados serão levantados à medida que os alunos do último ano de medicina, dentro nos critérios de inclusão, responderem voluntariamente as perguntas do questionário. A pesquisa foi enviada e apresentada aos estudantes, pelos pesquisadores via Google Forms, e, os alunos que aceitaram participar da mesma, assinaram o Termo de Consentimento Livre e Esclarecido (TCLE) via online. Após a concordância, o acadêmico responderia às perguntas dos questionários (Apêndices A e B), feitas pelos pesquisadores participantes, mediante a devida e clara exposição das informações sobre o estudo e com a disponibilização do contato dos pesquisadores em caso de dúvidas. O tempo de execução do preenchimento do questionário foi de aproximadamente entre 10 a 15 minutos. Os dados coletados foram submetidos a uma análise estatística descritiva através das frequências absolutas, relativas, médias e desvio padrão. Para estabelecer relações entre variáveis, foi aplicado o teste Qui-quadrado e para comparar médias, foi utilizado o teste t, ambos com grau de confiança de 95%. O processamento foi feito por meio da planilha Excel e do Programa SPSS. Os resultados foram apresentados em forma de tabelas e gráficos. Todos os alunos que entraram no estudo como voluntários foram esclarecidos sobre os objetivos e os métodos que foram realizados para a execução do mesmo.. Aos participantes foi assegurado o sigilo das informações e, também, a liberdade para desligar-se do estudo a qualquer momento, sem quaisquer punições. Esta pesquisa não gerou gastos para os seus voluntários e não proporcionou remuneração para a sua participação.
4. RESULTADOS
A população amostral calculada a partir de 211 estudantes de medicina, matriculados no último ano letivo do curso de medicina de uma instituição privada de Teresina-Piauí, correspondia a 137 estudantes de medicina. Entretanto desse total, 60 participantes (43,7%) aceitaram e responderam adequadamente o questionário, sendo então incluídos no estudo. Logo, 77 estudantes foram considerados perda amostral, pois não responderam adequadamente ao questionário e/ou se recusaram a participar da pesquisa.
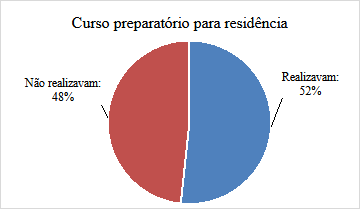
Dentre os participantes da pesquisa, 24 são do sexo masculino (40%) e 36 do sexo feminino (60%), sendo a média de idade de 26,3 anos (Gráfico 1). Além disso, em relação a realização de curso preparatório para residência, 31 (51,7%) dos acadêmicos participantes realizavam esse recurso para estudo e 29 (48,3%) não realizavam (Gráfico 2).
Gráfico 1: Gênero dos acadêmicos participantes da pesquisa.
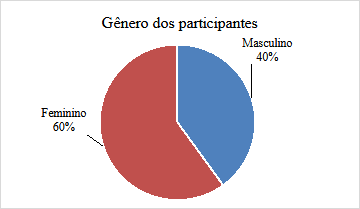
Gráfico 2: Porcentagem de acadêmicos em relação a realização de curso preparatório.
Sobre a graduação prévia em área da saúde, 8 (13,3%) possuíam outra formação de nível superior na área e 52 (86,7%) não possuíam (Gráfico 3). Em relação ao acompanhamento de atendimento e manejo do quadro clínico de anafilaxia, 14 (23,3%) já presenciaram essa condição e 46 (76,7%) nunca vivenciaram essa circunstância (Gráfico 4).
Gráfico 3: Porcentagem de acadêmicos em relação à graduaçãp prévia em área da saúde
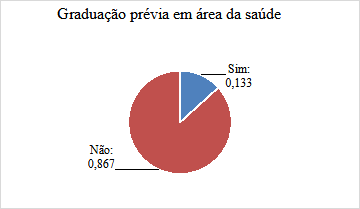
Gráfico 4: Porcentagem de acadêmicos que tiveram experiência em atendimento de quadro de anafilaxia
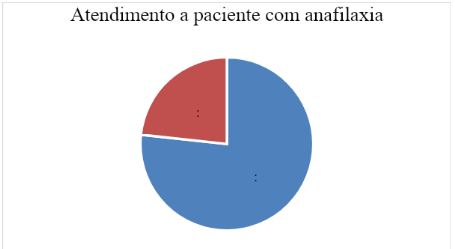
Em relação às respostas dos participantes sobre as repercussões clínicas da anafilaxia, os gráficos abaixo ilustram os resultados obtidos pela pesquisa. Quando questionados sobre quais sinais a anafilaxia frequentemente apresenta, 40 (66,7%) responderam corretamente broncoespasmo, 2 paresia de membros inferiores (3,3%), 3 (5%) bradicardia, 4 (6,7%) hipertensão e 11 (18,3%) consideraram todas as alternativas anteriores corretas (Gráfico 5).
Gráfico 5: Respostas dos acadêmicos em relação aos sinais frequentes da anafilaxia
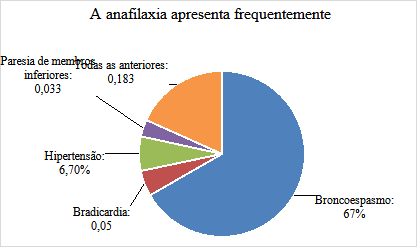
No que se refere às manifestações mais frequentes da anafilaxia, 27 (45%) responderam corretamente cutâneo-mucosas, 11 (18,3%) vias aéreas inferiores, 21 (35%) trato respiratório alto, 1 (1,7%) gastrointestinais e nenhum participante considerou manifestações cardiovasculares (Gráfico 6).
Gráfico 6: Respostas dos acadêmicos em relação as manifestações mais frequentes da anafilaxia.
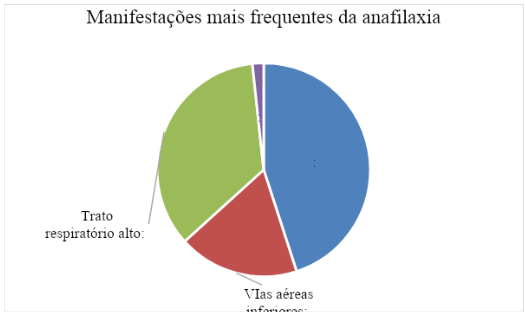
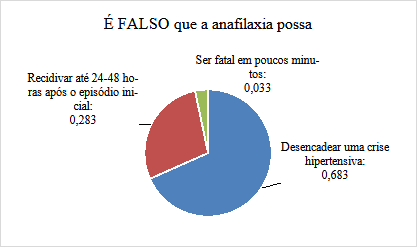
Sobre a questão em que seria falsa a possibilidade de determinados desfechos clínicos da anafilaxia, 41 (68,3%) responderam corretamente que é falso que a anafilaxia poderia desencadear uma crise hipertensiva, 17 (28,3%) apontaram que não seria possível uma recidiva até 24-48 horas após o episódio inicial e 2 (3,3%) apontaram que a anafilaxia não seria fatal em poucos minutos. Nenhum participante respondeu que seria falsa a possibilidade da anafilaxia ser desencadeada por fármacos ou alimentos (Gráfico 7).
Gráfico 7: Respostas dos acadêmicos em relação a falsa possibilidade de desfecho clínico da anafilaxia.
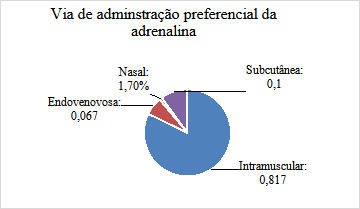
Em referência às atitudes no manejo terapêutico na anafilaxia, os estudantes participantes responderam perguntas sobre qual seria o fármaco de primeira linha para o tratamento da anafilaxia e qual seria sua via de administração. Cinquenta e seis (93,3%) estudantes apontaram corretamente o uso de adrenalina como medicação de escolha, 3 (5%) escolheram anti-histamínicos e 1 (1,7%) corticosteroides injetáveis. Nenhum participante escolheu dopamina e corticosteroides orais (Gráfico 8). Na questão de escolha da via preferencial de administração da droga correta, 49 (81,7%) definiram corretamente a via intramuscular como preferencial, 4 (6,7%) endovenosa, 1 (1,7%) nasal e 6 (10%) subcutânea. Nenhum participante considerou indiferente a via de administração do fármaco (Gráfico 9).
Gráfico 8: Escolha dos acadêmicos sobre a medicação de 1° linha no tratamento da anafilaxia
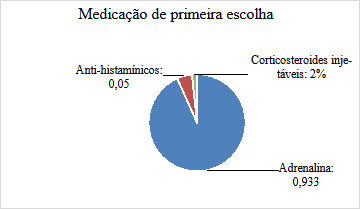
Gráfico 9: Escolha dos acadêmicos pela via preferencial da droga correta no tratamento da anafilaxia
Para o entendimento da possibilidade de correlação entre a realização de curso preparatório para residência e a escolha correta da adrenalina como primeira opção farmacológica correta, foi realizada o teste Qui-quadrado para avaliar a associação entre essas duas variáveis. O resultado do teste mostrou um valor de p=0,269 (p>0,05), evidenciando que não houve correlação entre essas variáveis na realização da pesquisa, ou seja, a opção da adrenalina como droga de escolha ocorreu de modo independente (Tabela 1).
Tabela 1: Relação entre realização de curso preparatório para residência e escolha da adrenalina como primeira escolha farmacológica.
Valor Significância (valor de p) Qui-quadro de Pearson 1,220 0,269 Número de casos válidos 60
Além disso, foi realizada uma análise para avaliação de uma possível ligação entre a variável relacionada a graduação prévia em área da saúde e a escolha da adrenalina como primeira droga a ser administrada. Diante disso, verificou-se que não existe dependência entre as duas, ou seja, não houve correlação entre a graduação em outro curso da saúde e a escolha correta pela adrenalina, haja vista que apenas 8 participantes possuíam graduação prévia e o teste do Qui-quadro evidenciou um valor de p=0,477 (p>0,05), corroborando a não correlação entre as duas variáveis (Tabela 2).
Tabela 2: Relação entre graduação prévia em curso da área da saúde e escolha da adrenalina como primeira escolha farmacológica.
Valor Significância (valor de p) Qui-quadro de Pearson 0,505 0,477 Número de casos válidos 60
5. DISCUSSÃO
O objetivo principal desse estudo foi analisar o conhecimento sobre o diagnóstico e o manejo da anafilaxia entre os alunos do sexto ano do curso de medicina de uma instituição privada de ensino superior, em Teresina- Piauí. A maioria dos estudantes respondeu corretamente a respeito das manifestações clinicas e a droga de escolha, bem como a via de administração.
No presente estudo, percebe-se que a maioria dos entrevistados respondeu corretamente, o que reflete na identificação adequada da anafilaxia por parte dos estudantes egressos. Sob essa perspectiva, o guideline da Academia Europeia de Alergia e Imunologia Clínica (EAACI) esclarece que os sintomas mais frequentes em pacientes que sofrem de anafilaxia são os cutaneomucosos (>90% dos casos) e os de vias respiratórias (em até 50% dos casos) (MURARO et al., 2022).
Em alusão aos desfechos clínicos, cerca de 68,3% dos estudantes responderam corretamente que a anafilaxia não causaria uma crise hipertensiva. Entretanto, cerca de 28,3% apontaram que não seria possível uma recidiva em até 24-48h, porém é de suma importância que os estudantes saibam sobre a reação bifásica. As reações bifásicas podem acontecer após a manifestação inicial, onde há período livre de sinais e sintomas que, no entanto, podem recidivar em um segundo momento, independente de nova exposição ao alérgeno. Em uma revisão sistemática e metanálise de 27 estudos observacionais, de Lee S. et al, dentre 4114 pacientes com anafilaxia, 192 (4,7%) apresentaram reação bifásica, e ainda mostrou que o tempo médio de início da reação bifásica foi de 11 horas e que gatilhos desconhecidos para anafilaxia e hipotensão precoce são fatores de risco para o desenvolvimento dessa condição (LEE et al., 2015). Diante disso, mesmo com as baixas taxas de ocorrência desse quadro clínico e com boa parte das respostas obtidas no questionário considerarem a possibilidade de recrudescência dos sintomas, a educação continuada e os estudos sobre observação dos pacientes pós reação anafilática são necessários a fim de previnir desfechos clínicos graves e/ou fatais.
Quanto ao manejo da anafilaxia, 93% dos estudantes responderam que a primeira medicação de escolha seria a epinefrina e 81,7% referiram como preferencial a via de administração sendo a intramuscular. Já em um estudo feito com 43 médicos intensivistas pediátricos no Brasil – Anaphylaxis Knowledge Among Pediatric Intensivists in Brazil: A Multicenter Survey -, cerca de 83,8% apontaram a epinefrina como droga de escolha, mas apenas 41,9% escolheram a via intramuscular (IM) (COLLETI JUNIOR; DE CARVALHO, 2017). No entanto, vários estudos demonstraram que a via IM é a mais segura que a via endovenosa e mais rápida que a subcutânea e, em alinhamento a isso, a diretriz sobre anafilaxia da Organização Mundial de Anafilaxia de 2020 determina a adrenalina / epinefrina intramuscular como sendo o tratamento de primeira linha para a anafilaxia (CARDONA et al., 2020).
A escolha da medicação e o via de administração adequada é essencial para um desfecho satisfatório ao paciente. Dessa maneira, consideramos importante aferir a escolha terapêutica entre os estudantes, visto que constatamos – a partir de outras pesquisas – déficits em médicos formados. Em estudos feitos no Japão de Choin, et al, foi evidenciada uma baixa taxa de injeção de epinefrina em pacientes devido a uma falta de confiança dos médicos no diagnóstico de anafilaxia (CHOI et al., 2019).
Ademais, procedeu-se uma análise a fim de investigar a possível associação entre a primeira escolha farmacológica e a realização de curso preparatório para residência médica. No âmbito deste estudo, 51,7% dos participantes estavam matriculados em um curso preparatório para residência, enquanto 48,3% não estavam. Empregou-se o teste do Qui-quadrado para analisar possibilidade de associação entre as variáveis, demonstrando-se que a escolha de utilizar adrenalina ocorreu independentemente da influência desta variável.
Além disso, foi avaliado entre os alunos se a graduação prévia em outro curso da área da saúde poderia ser associada com a escolha e o uso correto da droga, de modo que, por meio do coeficiente de Pearson, não foi revelada nenhuma correlação entre as variáveis. Um estudo desenvolvido na Espanha com 425 prestadores de cuidados de emergência pediátricos foi evidenciado que 99,7% dos seus prestadores de cuidados de saúde aplicariam epinefrina como primeira linha de tratamento para anafilaxia, 92,6% por via intramuscular, 86,1% local de aplicação anterolateral da coxa e 81,6% a dose correta de epinefrina.(OLABARRI et al., 2017). Por outra perspectiva, González Díaz et al em 2021, no artigo “Knowledge of healthcare providers in the management of anaphylaxis”, mostrou grandes divergências no manejo terapêutico de anafilaxia entre diferentes profissionais da área da saúde, em que médicos especialistas em Alergia e Imunologia tiveram a maior aprovação no questionário do estudo (62,9%) em comparação a clínicos gerais (25%) e enfermeiros (23,5%) (GONZÁLEZ-DÍAZ et al., 2021). Desta maneira, diante de duas realidades distintas apresentadas pelos estudos, entende-se a necessidade da ampliação do conhecimento sobre a anafilaxia e padronização de protocolos assertivos entre profissionais que trabalham diretamente nos departamentos de urgência e emergência.
Conquanto o resultado do estudo tenha sido satisfatório em sua maioria, visto que o diagnóstico e manejo foram respondidos corretamente pela maior parte dos estudantes, o presente estudo tem algumas limitações. Uma delas foi a perda amostral de cerca de 56,3%, bem como há uma ausência de um questionário padronizado na literatura nacional para analisar o conhecimento sobre anafilaxia.
Perante a isso, para avaliação do manejo e diagnóstico entre os a acadêmicos do nosso estudo, utilizamos como referência – com autorização do autor – um questionário validado na literatura portuguesa do artigo “Sabemos diagnosticar e tratar a anafilaxia?”.Esse questionário foi aplicado para analisaros conhecimentos práticos de diagnóstico e da terapêutica de anafilaxia por parte de médicos portugueses especialistas de medicina da família, do serviço de urgência de um hospital central, e em médicos especialistas ou internos de imunoalergologia. O resultado de Alves et al demonstrou um desconhecimento significativo por parte destes profissionais de saúde – principalmente dentre os médicos da medicina da família e dos serviços de urgência – em relação a aspectos relacionados com o tratamento da anafilaxia (ALVES; FERREIRA; BARBOSA, 2007)
Dessa forma, compreendendo a falha a respeito do conhecimento da identificação e manejo da anafilaxia, entre uma parcela significativa de médicos, entende-se que é fundamental a qualificação profissional acerca do tema. Além disso, são necessários novos estudos a fim de solidificar e mostrar o impacto dessa condição clínica bem como de criar instrumentos validados a nível nacional para analisar o conhecimento dos profissionais da saúde sobre a reação anafilática.
Além disso, é importante ressaltar certas lacunas nos dados epidemiológicos, já que o atual CID 10 não contem a palavra anafilaxia, dificultando assim especificações do quadro. O estudo “Anaphylaxis: Data Gaps and Research Needs” aborda essa temática ao destacar a necessidade de apoio na avaliação das tendências de anafilaxia em populações diversas e amplas para intervenção adequada. A escassez de estudos prospectivos para acelerar as descobertas científicas, como também a necessidade de desenvolvimento de um consenso de classificação para gravidade nas reações alérgicas agudas, incluindo anafilaxia e não anafiláticas, inclui a modificação dos critérios diagnósticos para se explicar sinais e sintomas de anafilaxia infantil, tal como padronizar os períodos de observação no pronto-socorro e os critérios de hospitalização. Outro ponto discutido no estudo seria o uso tardio da epinefrina, a importância em se determinar o que se constitui o “atraso” e o grau em que se aumenta o risco adverso de anafilaxia (DRIBIN et al., 2022)
6. CONCLUSÃO
Considerando a perda amostral de 56,3%, a maioria do estudantes respondeu ao questionário corretamente a respeito do diagnóstico e manejo. Conclui-se notória dificuldade em se analisar o conhecimento, visto que não há instrumento validado em literatura. Alem de destacar também a ausência de estudos e ferramentas que classifiquem a gravidade da anafilaxia, como também carência de pesquisas a respeito dos desfechos clínicos, o uso da epinefrina tardio e no tempo adequado a fim de determinar quando se institui atraso e o risco. Dessa maneira, é evidente que o conhecimento científico acerca da anafilaxia é um tema de extrema importância para uma prática médica segura, havendo necessidade de continuidade dos atuais esforços em preencher a falta de dados e de pesquisas sobre o assunto, visando assim, uma significativa diminuição de desfechos clinicamente dramáticos e a elaboração de planejamentos terapêuticos a longo prazo adequados, além da promoção de medidas preventivas para saúde da população.
7. REFERÊNCIAS
ABBAS, A. K.; LICHTMAN, A. H.; PILLAI, S. Imunologia Celular e Molecular. 9°ed. ed. Rio de Janeiro: Elsevier, 2019.
ALVES, R. R.; FERREIRA, M. B.; BARBOSA, M. P. Sabemos diagnosticar e tratar a anafilaxia? Revista Portuguesa de Imunoalergologia, v. 15, n. 6, p. 499–514, 2007.
ALVES, R. R.; FERREIRA, M. B.; BARBOSA, M. P. Sabemos diagnosticar e tratar a anafilaxia? Revista Portuguesa de Imunoalergologia, v. 15, n. 6, p. 499–514, 2007.
BARTNIKAS, L. M.; SICHERER, S. H. Fatal Anaphylaxis: Searching for Lessons from Tragedy. Journal of Allergy and Clinica lImmunology: In Practice, v. 8, n. 1, p. 334–335, 2020.
BILÒ, M. B. et al. Anaphylaxis. European Annals of Allergy and Clinical Immunology, v. 53, n. 1, p. 4–17, 2021.
BRÁS, J. M. N. Anafilaxia: conhecimento dos profissionais de saúde.Tese (Mestrado em Medicina) – Universidade da Beira Interior. Covilhã, p. 1-44. 2017
BROWN, J. C.; SIMONS, E.; RUDDERS, S. A. Epinephrine in the Management of Anaphylaxis. Journal of Allergy and Clinical Immunology: In Practice, v. 8, n. 4,p. 1186–1195, 2020.
CAMPBELL, R. L.; KELSO, J. M. Anaphylaxis: Acute diagnosis. Up To Date. 2020. Disponível em: https://www-uptodate-com/contents/anaphylaxis-acute-diagnosis
CAMPOS, M. C; SENGER M. H. O trabalho do médico recém-formado em serviços de urgência. RevBras Clin Med,v. 11, n. 4, p. 1-5, 2013.
CARDONA, V. et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organization Journal, v. 13, n. 10, p. 100472, 2020
CHOI, Y. J. et al. Underuse of epinephrine for pediatric anaphylaxis victims in the emergency department: A population-based study. Allergy, Asthma and Immunology Research, v. 11, n. 4, p. 529–537, 2019.
COLLETI JUNIOR, J.; DE CARVALHO, W. B. Anaphylaxis Knowledge Among Pediatric Intensivists in Brazil: A Multicenter Survey. Journal of Intensive Care Medicine, v. 32, n. 10, p. 593–596, 2017.
DE FEO, G.; PARENTE, R.; TRIGGIANI, M. Pitfalls in anaphylaxis. Current Opinion in Allergy and Clinical Immunology, v. 18, n. 5, p. 382–386, 2018.
DODD, A. et al. Evidence update for the treatment of anaphylaxis. European Resuscitation Council, v. 163, n. April, p. 86–96, 2021.
DRIBIN, T. E. et al. Anaphylaxis knowledge gaps and future research priorities: A consensus report. Journal of Allergy and Clinical Immunology, v. 149, n. 3, p. 999–1009, 2022.
GONZÁLEZ-DÍAZ, S. N. et al. Knowledge of healthcare providers in the management of anaphylaxis. World Allergy Organization Journal, v. 14, n. 11, p. 100599, 2021.
LEE, S. et al. Time of Onset and Predictors of Biphasic Anaphylactic Reactions: A Systematic Review and Meta-analysis. Journal of Allergy and Clinical Immunology: In Practice, v. 3, n. 3, p. 408- 416.e2, 2015.
LOVERDE, D. et al. Anaphylaxis. Chest, v. 153, n. 2, p. 528–543, 2018.
MEDICINA, C. F. DE. 92 % das faculdades brasileiras não observam critériospara oferecer formação de qualidade. CONSELHO FEDERAL DE MEDICINA. Disponível em: https://portal.cfm.org.br/noticias/94-das-escolas-medicas-brasileiras-nao- observam-criterios-para-oferecer-formacao-de-qualidade/
MIKHAIL, I.; STUKUS, D. R.; PRINCE, B. T. Fatal Anaphylaxis: Epidemiology and Risk Factors. Current Allergy and Asthma Reports, v. 21, n. 4, 2021.
MUNDIM, A. C. O. et al. Conhecimento sobre Anafilaxia entre Estudantes de Medicina de Maceió-AL Knowledge. Revista Portal: Saúde E Sociedade, v. 34, n. 12, p. 128–139, 2018
MURARO, A. et al. EAACI guidelines: Anaphylaxis (2021 update). Allergy: European Journal of Allergy and Clinical Immunology, v. 77, n. 2, p. 357– 377, 2022.
NGUYEN, S. M. T. et al. Mechanisms governing anaphylaxis: Inflammatory cells, mediators, endothelial gap junctions and beyond. International Journal of Molecular Sciences, v. 22, n. 15, 2021.
OLABARRI, M. et al. Management of anaphylaxis in Spain: Pediatric emergency care providers’ knowledge. European Journal of Emergency Medicine, v. 26, n. 3, p. 163–167, 2017.
PASTORINO, A. C. et al. Revista da ASSOCIAÇÃO MÉDICA BRASILEIRA. Diretrizes em foco Participantes Elaboração final. Rev Assoc Med Bras, v. 59, n. 1, p.7–13, 2013.
PFLIPSEN, M. C.; COLON, K. M. V. Anaphylaxis : Recognition and Management. Am Fam Physician, 2020.
POSNER, L. S.; CAMARGO JR, C. A. Update on the usage and safety fepinephrine. Drug, Healthcare, and Patient Safety, p. 9–18, 2017.
SANTOS, T. P. DOS et al. Assistance to patients with anaphylaxis: learning about the main medical procedures performed at hospital-based emergency departments in the city of Maceió, state of Alagoas. Brazilian Journal of Allergy and Immunology (BJAI), v. 2, n. 6, p. 231–234, 2014.
SICHERER, S. Prescribing epinephrine for anaphylaxis self-treatment. UpToDate. 2022. Disponível em: http://www.uptodate.com/contents/prescribing-epinephrine-for- anaphylaxis-self-treatment
SILVA, E. G. M. DA; CASTRO, F. F. M. Epidemiologia da anafilaxia Artigo de Revisão Epidemiology of anaphylaxis. Brazillian Journal Allergy and Immunology, v. 2, n. 1, p. 21–28, 2014.
TANNO, L. K.; ALVAREZ-PEREA, A.; POUESSEL, G. Therapeutic approach of anaphylaxis. Current Opinion in Allergy and Clinical Immunology, v. 19, n. 4, p. 393–401, 2019.
TURNER, P. J. et al. Global Trends in Anaphylaxis Epidemiology and Clinical Implications. Journal of Allergy and Clinical Immunology: In Practice, v. 8, n. 4,p. 1169–1176, 2020.
WANDALSEN, G. F. et al. Anafilaxia : atualização 2021. SociedadeBrasileirade Pediatria, p. 1–9, 2021.
8. APÊNDICE
APÊNDICE A
CENTRO UNIVERSITÁRIO UNINOVAFAPI CURSO DE GRADUAÇÃO EM MEDICINA
QUESTIONÁRIO I
- Gênero: ( ) M ( )F
- Idade:
- Período do curso:
- Estado civil: ( ) Solteiro ( ) Casado ( ) Divorciado
- Realiza curso preparatório para residência? ( ) Sim ( ) Não
- Já realizou algum curso de capacitacao para o atendimento de emergências?
( ) Sim ( ) Não Qual? ()ACLS ()PALS ()BLS ()Outro:__________
- Possui graduação em outro curso da área da saúde? ( ) Sim ( ) Não
- Já presenciou o atendimento de um paciente com anafilaxia? ( ) Sim ( ) Não
APÊNDICE B
CENTRO UNIVERSITÁRIO UNINOVAFAPI CURSO DE GRADUAÇÃO EM MEDICINA
QUESTIONÁRIO II
- A anafilaxia apresenta frequentemente:
- hipertensão
- bradicardia
- paresia dos membros inferiores
- broncospasmo
- todas as anteriores
- As manifestações mais frequentes da anafilaxia são:
- gastrintestinais
- respiratórias altas
- respiratórias baixas
- cutâneo-mucosas
- cardiovasculares
- É FALSO que uma anafilaxia possa:
- ser causada por alimentos
- ser causada por fármacos
- ser fatal em poucos minutos
- desencadear uma crise hipertensiva
- recidivar até 24-48 horas após o episódio inicial
- A primeira atitude terapêutica farmacológica na anafilaxia é:
- corticosteróides orais
- corticosteróides injectáveis
- anti-histamínicos
- adrenalina
- dopamina
- Qual a via preferencial de administração de adrenalina?
- subcutânea
- nasal
- endovenosa
- intramuscular
- é indiferente qualquer das vias anteriores
- ANEXO
ANEXO 1 – TERMODECONSENTIMENTOLIVRE EESCLARECIDO(TCLE)
Prezado participante,
Você está sendo convidado(a) a participar, como voluntário, da pesquisa “DIAGNÓSTICO E MANEJO DA ANAFILAXIA ENTRE ESTUDANTES DO CURSO DE MEDICINA”. Você precisa decidir se quer participar ou não. Por favor, não se apresse em tomar a decisão. Leia cuidadosamente o que está descrito abaixo e pergunte ao responsável pelo estudo em caso de dúvidas. Este estudo está sendo orientado pela profa. Mariana Lima Mousinho Fernandes (médica alergista) com participação de pesquisadores participantes Gustavo Sousa Monteiro (acadêmico de medicina) e Marilia Mendes Vasconcelos (acadêmica de medicina). Após ser esclarecido(a) sobre as informações a seguir, caso você aceite fazer parte do estudo, assine ao final deste documento que está em duas vias. Uma delas é sua e a outra é do pesquisador responsável. Em caso de recusa, você não será penalizado(a) de forma alguma. Em caso de dúvida você pode procurar também o Comitê de Ética em Pesquisa do Centro Universitário UNINOVAFAPI, localizado na Rua Vitorino Orthiges Fernandes, nº 6123 – Bairro Uruguai ou pelo telefone (86) 2106-0700 / Fax: (86) 2106-0740.
A pesquisa em questão possui como objetivo geral do estudo analisar o diagnóstico e o manejo da anafilaxia entre os alunos do sexto ano do curso de medicina de uma instituição privada de ensino superior de Teresina-PI e os seguintes objetivos específicos: caracterizar o perfil sociodemográfico; investigar a percepção a respeito dos sinais clínicos presentes em uma reação anafilática; descrever o grau de informação sobre tratamento da anafilaxia; comparar o domínio sobre anafilaxia entre quem realiza cursos educacionais preparatórios para residência médica e os alunos que não realizam, além de comparar entre os que possuem graduação prévia em curso da área de saúde e os que não possuem.
O convite a sua participação se deve ao fato que os entrevistados da pesquisa em questão devem estar regularmente matriculados e cursando o último ano do curso de medicina, assim cumprindo os critérios de inclusão e estando voluntariamente à disposição para participaram da pesquisa após assinatura do Termo de Consentimento Livre e Esclarecido. A sua participação é muito importante.
Os procedimentos realizados na pesquisa consistem na utilização de um instrumento de coleta com dois questionários, sendo o primeiro desenvolvido pelos pesquisadores do estudo com 8 questões a respeito das variáveis gênero, idade, semestre do curso, estado civil, se realiza curso preparatório para prova de residência médica, se já realizou algum curso de capacitação para o atendimento de emergências, se apresenta graduação em outro curso da área da saúde e se já presenciou atendimento de anafilaxia durante a formação acadêmica. O segundo questionário caracteriza-se por ser uma versão autorizada e modificada a partir do instrumento estruturado e validado por Rodrigo Rodrigues Alves (ALVES; FERREIRA; BARBOSA, 2007) e aplicado pela tese de João Miguel do Nascimento Brás (BRÁS, 2017), o qual consiste em cinco questões de múltipla escolha, cada uma com cinco alternativas, tendo em vista a exclusão da última questão em razão de ser fundamentada apenas em Portugal.
Para garantir a confidencialidade e a privacidade de suas informações, as respostas do questionário e o termo de aceite serão armazenados em um formulário do Google, os quais serão arquivados no Google Drive dos pesquisadores, com restrito e exclusivo acesso dos mesmo. Ao final da pesquisa, todo material será mantido em arquivo, por pelo menos 5 anos, conforme Resolução 466/12 e orientações do CEP/UNINOVAFAPI.
Dados que possam identificá-lo serão omitidos na divulgação dos resultados da pesquisa, e o material será armazenado em local seguro. A qualquer momento, durante a pesquisa, ou posteriormente, você poderá solicitar do pesquisador informações sobre sua participação e/ou sobre a pesquisa, o que poderá ser feito através dos meios de contato explicitados neste Termo. O tempo de duração para resolução do questionário é de aproximadamente 10 a 15 minutos e o início da realização do questionário por parte dos entrevistados se dará somente após sua devida autorização.
O benefício (direto ou indireto) relacionado com a sua colaboração nesta pesquisa é de que a pesquisa em questão viabiliza a análise da aptidão, entre os estudantes do último ano do curso de medicina, sobre diagnóstico e manejo de um condição potencialmente fatal que é a anafilaxia. Desse modo, de acordo com os resultados obtidos, será possível descrever as habilidades adquiridas durante a trajetória acadêmica acerca do tema e, diante disso, investigar deficiências na qualificação médica, buscando o aperfeiçoamento da formação de médicos que frequentemente lidam com essa condição.
Em relação aos possíveis riscos, a pesquisa segue as considerações éticas citadas na Resolução 466/2012 só conselho nacional de saúde, garantindo a segurança dos indivíduos e incluindo as medidas de proteção e confidencialidade ademais implicar em mínimos riscos de desconforto ao entrevistado. Para isso, haverá o compromisso de que, em nenhum momento de publicação ou apresentação dos dados, poderá haver a identificação dos participantes da pesquisa. Não haverá possibilidade de danos à dimensão física, intelectual, cultural ou espiritual do ser humano. Dessa maneira, o convite para participação na pesquisa não deve ser feito com a utilização de listas que permitam a identificação dos convidados nem a visualização dos seus dados de contato (e-mail, telefone, etc) por terceiros. Além de que, a coleta de dados ocorrerá em ambiente virtual (com uso de programas para coleta ou registro de dados, e-mail, entre outros), na modalidade de consentimento (Registro ou TCLE), o participante de pesquisa terá acesso em seus arquivos uma cópia do documento eletrônico. Também não haverá demais agravos imediatos ou tardios, ao indivíduo ou à coletividade, com nexo causal comprovado, direto ou indireto, decorrente do referido estudo científico. Apesar deste compromisso, caso haja algum dano que possa ser vinculado aos procedimentos de pesquisa, os pesquisadores se comprometem em repará-lo.
Quanto ao constrangimento e desconforto, os riscos serão mínimos, pois os voluntários irão responder questionários eletrônicos, sem contato direto com os pesquisadores. A abordagem será realizada via remota e de modo que o responsável se sinta seguro e estabeleça uma relação de confiança para que responda convenientemente às perguntas, para isso, o participante terá o direito de acesso ao teor do conteúdo do instrumento (tópicos que serão abordados) antes de responder as perguntas, para uma tomada de decisão informada. Os resultados serão divulgados em artigos científicos e na dissertação/tese.
Em caso de dúvida quanto à condução ética do estudo, entre em contato com o Comitê de Ética em Pesquisa do UNINOVAFAPI, no endereço: Rua Vitorino Orthiges Fernandes, 6123 – Uruguai, CEP: 64073-505 – Teresina – Piauí, Tel – (086) 2106- 0738, e-mail: cep@uninovafapi.edu.br. O Comitê de Ética em Pesquisa é a instância que tem por objetivo defender os interesses dos participantes da pesquisa em sua integridade e dignidade e para contribuir no desenvolvimento da pesquisa dentro de padrões éticos. Dessa forma, o comitê tem o papel de avaliar e monitorar o andamento do projeto de modo que a pesquisa respeite os princípios éticos de proteção aos direitos humanos, da dignidade, da autonomia, da não maleficência, da confidencialidade e da privacidade.
Mariana Lima Mousinho Fernandes
Assinatura do Pesquisadora Responsável
3045980/062.668.563-01
Gustavo Sousa Monteiro
Assinatura do Pesquisador Participante
6319214/005.098.532-93
Marilia Mendes Vasconcelos
Assinatura do Pesquisador Participante
038337412009-6/022.594.473-17
Contato com o (a) pesquisador (a) responsável:
E-mail: marianamousinholima@gmail.com
TERESINA,___de_____________de_____
Declaro que entendi os objetivos e condições de minha participação na pesquisa e concordo em participar.
___________________________________________________
(Assinatura do participante da pesquisa)
Nome legível do participante: RG e CPF
ANEXO 2 –AUTORIZAÇÃO DE UTILIZAÇÃO DE QUESTIONÁRIO


1 Discente do Curso Superior de Medicina do Centro Universitário UNINOVAFAPI. e-mail: guga.monteiro13@gmail.com
2 Discente do Curso Superior de Medicina do Centro Universitário UNINOVAFAPI e-mail: mariliavascmendes@gmail.com
3 Docente do Curso Superior de Medicina do Centro Universitário UNINOVAFAPI. e-mail: marianamousinholima@gmail.com
4 Docente da Disciplina de Imunologia Clínica e Alergia FMUSP. e-mail: pbianchi@usp.br
