HORMONAL CONTRACEPTIVES IN MIGRAINE: RISK FACTOR OR THERAPEUTIC OPTION?
REGISTRO DOI: 10.69849/revistaft/ra10202505101607
Lúcia Araujo da Silva1
Juliana Lima Carneiro Araújo
Elissamia Oliveira de Mendonça
Emanuely Ximenes Furtado
Gabriela Cristina Lima Areal Alencar
Raquel Araujo Soares
Sarah Bader Campos
RESUMO
Introdução: A enxaqueca é uma condição prevalente e crônica em mulheres, frequentemente exacerbada por flutuações hormonais, como na enxaqueca menstrual, e acarreta considerável impacto socioeconômico. Mulheres com enxaqueca em idade reprodutiva frequentemente enfrentam o desafio de selecionar um método de contracepção hormonal (CH) que seja ao mesmo tempo seguro e eficaz. Embora os contraceptivos hormonais combinados (CHC) possam ser utilizados pela maioria das mulheres com enxaqueca sem aura, seu uso em pacientes com enxaqueca com aura está associado a um potencial aumento do risco vascular. Objetivo: Avaliar a relação entre o uso de contraceptivos hormonais e a enxaqueca, investigando seus riscos associados e seu potencial papel como fator desencadeante ou como opção terapêutica para as crises. Metodologia: Realizou-se uma revisão de literatura resultando na seleção e análise de 26 artigos considerados relevantes para o tema proposto. Conclusão: Dentre as opções, o desogestrel (progestagênio isolado) surge como uma alternativa contraceptiva segura para mulheres com enxaqueca, incluindo aquelas com aura ou outros fatores de risco vascular que contraindicam o uso de CHC. No entanto, as evidências atuais são limitadas quanto às formulações contendo estrógenos mais seguras para minimizar riscos vasculares. São cruciais pesquisas futuras para elucidar as melhores opções de estrogênios e progestagênios e para definir indicadores precisos de risco de eventos vasculares (acidente vascular cerebral isquêmico e tromboembolismo venoso) conforme a classe de contraceptivo hormonal e o subtipo de enxaqueca.
Palavras-chave: Enxaqueca menstrual, Anticoncepcionais Hormonais, transtornos da Enxaqueca.
ABSTRACT
Introduction: Migraine is a prevalent and chronic condition in women, often exacerbated by hormonal fluctuations, such as menstrual migraine, and has a considerable socioeconomic impact. Women with migraine of reproductive age often face the challenge of selecting a hormonal contraceptive (HC) method that is both safe and effective. Although combined hormonal contraceptives (CHC) can be used by most women with migraine without aura, their use in patients with migraine with aura is associated with a potential increase in vascular risk. Objective: To evaluate the relationship between the use of hormonal contraceptives and migraine, investigating their associated risks and their potential role as a triggering factor or as a therapeutic option for attacks. Methodology: A review of the scientific literature was carried out, resulting in the selection and analysis of 26 articles considered relevant to the proposed topic. Conclusion: Among the options, desogestrel (progestogen alone) appears to be a safe contraceptive alternative for women with migraine, including those with aura or other vascular risk factors that contraindicate the use of CHC. However, current evidence is limited regarding the safest estrogen-containing formulations to minimize vascular risks. Future research is crucial to elucidate the best estrogen and progestogen options and to define precise indicators of risk of vascular events (ischemic stroke and venous thromboembolism) according to the class of hormonal contraceptive and the subtype of migraine.
Keywords: Menstrual migraine, Hormonal contraceptives, Migraine disorders.
INTRODUÇÃO
Enxaqueca é um tipo de cefaleia caracterizada por crises recorrentes que podem acompanhar-se de náusea, vômito, foto e fonofobia. É usualmente unilateral e pulsátil, de intensidade variável, sendo agravada por atividade física rotineira. Em média, o número de crises é de 1,5 por mês, e a duração varia de duas a 48 horas1,2. Sua prevalência é de 5-25% em mulheres e 2-10% em homens. Predomina em pessoas com idade variando entre 35 e 45 anos. Após 45-50 anos, o predomínio em mulheres tende a cair3. Ocorre em 3 a 10% das crianças, afetando igualmente ambos os gêneros antes da puberdade, mas com predomínio em meninas após essa fase. São fatores de risco: predisposição familiar, estresse, ingestão de álcool, falta de alimentação e sono, mudança climática, odores e perfumes, menstruação e exercício. Cerca de 50% das crianças terão remissão espontânea após a puberdade4,5. Esse distúrbio tem marcadas repercussões econômicas para o indivíduo e a sociedade, devido a faltas na escola e no trabalho, redução de eficiência no emprego, procura de serviços médicos e setores de emergência 6,7.
A enxaqueca menstrual, dada sua clara ligação com o ciclo hormonal, levanta a questão sobre a abordagem terapêutica mais eficaz. Tradicionalmente, o tratamento é conduzido por neurologistas, mas a influência hormonal sugere que uma avaliação ginecológica poderia ser benéfica.
A história natural da enxaqueca compreende três estados – com aura (distúrbios neurológicos prodrômicos), sem aura e aura sem enxaqueca – que podem ocorrer em qualquer momento. Em coorte de base populacional8, 64% dos pacientes apresentaram enxaqueca sem aura, 18% com aura e 13% com e sem aura. Os restantes 5% apresentaram aura sem cefaleia.
A etiologia da enxaqueca é ainda controversa. Propõe-se que seja resposta do cérebro e de seus vasos sanguíneos a algum gatilho frequentemente externo9. A ativação de nociceptores meníngeos e vasculares, associada a modificações na modulação central da dor, provavelmente é a responsável pela cefaléia6.
O manejo da enxaqueca pode ser agudo (tratamento na vigência da crise) ou prolongado (nos períodos inter crises), sendo então, considerado profilático, pois visa impedir a repetição dos episódios. Em crianças, justifica-se profilaxia quando a enxaqueca interfere com a vida escolar10.
Os anticoncepcionais hormonais orais (ACOs), também conhecidos como pílulas anticoncepcionais, são formulações esteroidais utilizadas isoladamente ou em combinação para
prevenir a concepção, atuando primariamente na inibição da ovulação, alteração do muco cervical e modificação do endométrio.
Os contraceptivos orais (COs) classificam-se em combinados (COC) e não combinados, também denominados contraceptivos orais de progestagênio isolado (COPi) ou minipílulas. Os COCs são
formulações que contêm um estrogênio sintético, usualmente o etinilestradiol, associado a um progestagênio. Os COPi, por sua vez, contêm apenas um progestagênio em sua composição. Os COCs subdividem-se em monofásicos, bifásicos e trifásicos, de acordo com a variação das doses hormonais ao longo do ciclo. Nos COCs monofásicos, a dose de estrogênio e progestagênio permanece constante em todos os comprimidos ativos da cartela (geralmente 21 ou 22). Os COCs bifásicos apresentam dois tipos de comprimidos com diferentes proporções hormonais, enquanto os COCs trifásicos possuem três tipos de comprimidos com distintas dosagens hormonais11.
São tipos de hormônios progestógenos a noretindrona, o levonorgestrel, a ciproterona, o desogestrel, o gestodeno, a medroxiprogesterona, o megestrol, a drospirenona, a clormadinona e a trimegesterona12. A Estrona, o estradiol e estriol são os três mais importantes estrógenos produzidos no corpo humano13.
Entre os métodos contraceptivos disponíveis no mercado, existem ainda os adesivos, injetáveis, intradérmicos e os dispositivos intrauterinos, podendo ter característica hormonal ou não.
Dispositivo intrauterino (DIU) e Sistema intrauterino (SIU – também conhecido como DIU medicado ou DIU Hormonal) são sistemas ou dispositivos que devem ser inseridos por médicos, dentro do útero. A grande vantagem destes métodos é a comodidade e a alta eficácia, que pode proteger a mulher durante 5 a 10 anos, dependendo do produto16.
Ambos impedem a penetração e passagem dos espermatozoides, não permitindo seu encontro com o óvulo. A grande diferença é que o DIU é feito de cobre, um metal, e não possui nenhum tipo de hormônio, enquanto o SIU libera um hormônio dentro do útero. Além do efeito contraceptivo, o hormônio pode apresentar outros efeitos, como reduzir o fluxo menstrual.
Embora nenhum método contraceptivo seja totalmente eficaz, os contraceptivos orais combinados (COCs) e os contraceptivos orais de progestagênio isolado (COPi), quando utilizados de forma consistente e correta, apresentam taxas de falha muito baixas, comparáveis à eficácia dos métodos contraceptivos cirúrgicos, como a laqueadura tubária e a vasectomia. Essa alta eficácia os posiciona entre os métodos reversíveis mais confiáveis disponíveis. Este estudo objetiva avaliar a relação entre o uso de contraceptivos hormonais e a enxaqueca, investigando seus riscos associados e seu potencial papel como fator desencadeante ou como opção terapêutica para as crises.
MATERIAL E MÉTODO
Trata-se de uma revisão bibliográfica que é considerada uma ferramenta ímpar, no campo da saúde, por possibilitar a síntese de pesquisas disponíveis sobre determinada temática e direcionar a prática fundamentando-se em conhecimento científico.
Para a seleção dos artigos utilizaram-se a Biblioteca Virtual em Saúde (BVS) e bases de dados que propiciassem a ampliação do âmbito da pesquisa: MEDLINE (Medical Literature Analysis and Retrieval System Online) e PubMed, utilizando os descritores: migraine disorders and contraceptive and drugs, resultando um total de 148 publicações.
Foram previamente estabelecidos como critérios de inclusão: artigos primários publicados em português, inglês e espanhol, com os textos disponíveis, na íntegra, nas bases de dados selecionadas, no período entre 2009 e 2024, artigos cuja metodologia evidenciasse a relação dos distúrbios de enxaqueca e o uso de contraceptivos hormonais, por mulheres.
Em fevereiro de 2024 foi realizado a busca na base de dados PubMed, com os critérios acima. Estudos relacionados a animais, não participaram do critério de inclusão na pesquisa. A busca realizada na base de dados MEDLINE, por meio da BVS, usou os critérios de inclusão acima e foram aplicados alguns filtros em relação ao assunto principal: Transtornos de Enxaqueca, Anticoncepcionais Orais Hormonais, Analgésicos.
Alguns artigos foram descartados por meio dos critérios de exclusão: títulos repetidos e artigos que não respondiam aos critérios da pesquisa. Após a busca e critérios de inclusão e exclusão, foram selecionadas 26 publicações para a construção deste artigo.
Os resultados são demonstrados no diagrama disposto no Quadro 1.


*Descritores definidos para o filtro de assunto principal: Transtornos de Enxaqueca, Anticoncepcionais Orais Hormonais, Anticoncepcionais Orais Combinados, Triptaminas, Dor, Síndrome Pré-Menstrual, Transtornos Cerebrovasculares, Saúde da Mulher, Acidente Vascular Cerebral, Transtornos da Cefaleia Secundários, Estradiol, Cefaleia.
RESULTADOS
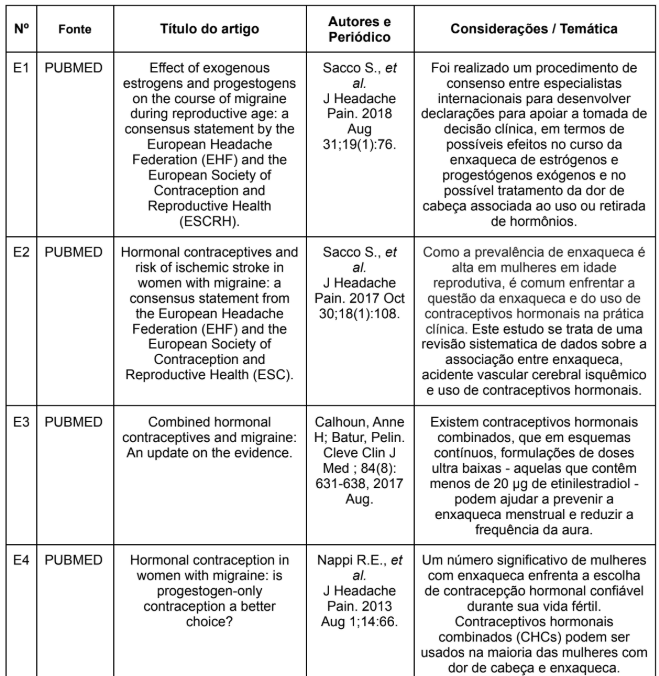
Nesta revisão integrativa obteve-se uma amostra de 26 publicações, das quais 5 apresentaram resultados semelhantes entre si, portanto foram utilizados para comparar as considerações temáticas finais a ser discutido na íntegra, apresentados no quadro a seguir:
Quadro 2. Quadro de resultados:

DISCUSSÃO
A prevalência de enxaqueca é alta em mulheres em idade reprodutiva, por isso, é comum a questão do uso de contraceptivos hormonais e a enxaqueca na prática clínica.
Estudos que associaram a utilização de contraceptivos hormonais e a enxaqueca (com ou sem aura), podem ser divididos em duas partes: os que defendem o uso de contraceptivos hormonais (CH) como possível tratamento para enxaqueca, e os que apontam que o uso desses contraceptivos é o possível causador de distúrbios de enxaqueca.
Os autores do estudo E118 realizaram uma revisão sistemática da literatura sobre o efeito de grupos de hormônios (estrógenos exógenos e progestógenos) no curso da enxaqueca em mulheres em idade reprodutiva. Neste estudo, apresentaram um consenso obtido por um painel formado por especialistas internacionais, representantes da European Headache Federation (EHF), em julho de 2017. Esses especialistas em consenso desenvolveram declarações para apoiar a tomada de decisão clínica, no contexto de possíveis efeitos no curso da enxaqueca.
O estudo citou o uso de métodos contraceptivos (MC) como: grupo do hormônio progestógeno/progestágeno (desogestrel, noretisterona, levonorgestrel), grupo do hormônio estrogênio (estradiol oral, estradiol transdérmico, implante subcutâneo) e anel vaginal com hormônios combinados. Entretanto o medicamento do estudo foi a pílula oral de desogestrel (POD) 75 ug (microgramas) /dia.
Da revisão sistemática realizada pelos autores, foram levantados 21 estudos, onde 11 citaram que hormônios contraceptivos foram especificadamente usados como prevenção da enxaqueca, oito estudos apontaram que a enxaqueca foi tratada com hormônio combinado (HC) além de outros métodos médicos e que apenas em dois estudos não foi especificado se o uso de HC foi prescrito apenas para o tratamento da enxaqueca ou para outras indicações.
Os autores do estudo E1 concluíram que as evidências atuais sobre o uso da POD são limitadas, os dados disponíveis referem se apenas a ela, não fornecendo nenhuma informação sobre a noretisterona ou pílulas de levonorgestrel, ou outros métodos do grupo dos progestógenos como implante subdérmico, injeção e dispositivos intrauterinos (DIU). Relatam que como o uso de desogestrel é seguro, em termos de riscos cardiovasculares, acaba sendo uma possível opção tanto para mulheres com ESA (enxaqueca sem aura) quanto para mulheres com ECA (enxaqueca com aura). Os dados disponíveis, embora fracos, indicam que a POD de 75 ug/dia é a opção que pode oferecer benefício mais evidente no curso da enxaqueca.
O estudo E219 apresenta dados levantados por 15 Representantes da Federação Europeia de Dor de Cabeça (EHF), dos quais formaram um painel internacional multidisciplinar de especialistas em enxaqueca, risco cardiovascular e contracepção hormonal. Juntos realizaram uma busca sistemática da literatura que abordassem a associação entre enxaqueca e eventos cardiovasculares em mulheres que faziam uso de HC. O estudo demonstrou que os dados apontam para um aumento do risco de acidente vascular cerebral isquêmico associado ao uso de HC. Considerando esta evidência e priorizando a segurança na saúde dessas mulheres, o grupo em consenso sugere que o uso de HC por mulheres com enxaqueca, deve ser feito com cautela, ainda que o risco absoluto não seja alto.
Em consenso, o grupo considera a necessidade de realizar pesquisas adicionais para identificar métodos contraceptivos mais seguros para mulheres com enxaqueca. Se faz importante a avaliação das diferentes doses de etinilestradiol, tendo o risco associado a estrogênios e a diferentes formulações de progestogênio. Para estes especialistas, estudos futuros devem avaliar o risco de Acidente Vascular Cerebral (AVC) em mulheres com enxaqueca de acordo com o subtipo da enxaqueca (com ou sem aura). Além disso, os estudos devem explicar por que os HC aumentam o risco de AVC isquêmico e quais os mecanismos específicos que levam a eventos vasculares em mulheres com enxaqueca.
O estudo E320 objetivou determinar a efetividade dos contraceptivos exclusivos de progestógenos no tratamento da enxaqueca por meio de uma revisão sistemática e meta análise. O tratamento convencional da enxaqueca envolve o uso de medicamentos como anti-inflamatórios não esteroides (AINES), triptanos e antieméticos com combinações variadas. O presente estudo avaliou o tratamento para enxaqueca em mulheres, utilizando apenas progestina (hormônios progestógenos) e com contraceptivos contendo HC.
Revisões clínicas levantadas pelo estudo E3, relatam melhoras nos sintomas de enxaqueca utilizando uma dose relativamente alta do hormônio progestógeno, como a pílula desogestrel 75 ug/dia, assim como já citado pelo estudo E1. Contraceptivos exclusivos de progestógenos cada vez mais, são considerados uma alternativa para mulheres com enxaqueca, especialmente àquelas com enxaqueca com aura (ECA). De acordo com a Organização Mundial de Saúde (OMS) e a Faculdade de Saúde Sexual e Reprodutiva do Reino Unido, por meio de critérios médicos de elegibilidade, afirmam que apenas hormônios contraceptivos contendo progestógenos (HCP) são geralmente considerados seguros para uso por mulheres com fatores de risco de acidente vascular cerebral, incluindo aquelas que possuem enxaqueca com aura.
No desfecho do pré-tratamento e pós-tratamento contendo HCP, a meta analise do estudo E3 demonstra reduções pequenas, mas significativas, no número de ataques de enxaqueca, dias com enxaqueca por mês, intensidade da dor e número de medicamentos utilizados para dor.
Os autores do estudo E3 encontraram estudos que compararam o tratamento realizado por dois grupos de mulheres com enxaqueca sem aura, um que utilizou apenas HCP e outro grupo que utilizou contraceptivos com hormônios combinados (CHC) contendo desogestrel 150 microgramas e etinilestradiol 20 microgramas.
Concluíram que não houve diferença significativa nos dias de enxaqueca por mês, intensidade da dor ou uso de outros medicamentos para dor após 90 dias de tratamento. Porém após 180 dias de tratamento, o grupo que utilizou HCP relatou melhorias significativas em qualidade de vida relacionada à dor de cabeça, um efeito que não foi visto pelo grupo que utilizou CHC.
Apesar dos benefícios demonstrados na utilização de HCP, seu uso também apresentou eventos adversos, resultando na interrupção do tratamento para 9,9% dos participantes. Os mais frequentes foram sangramento prolongado e até mesmo piora da enxaqueca.
Semelhantemente ao estudo E1, os autores do estudo E3 concluem que o desogestrel em 75 microgramas/dia, está associado a pequenas reduções na frequência e duração da enxaqueca bem como no uso reduzido de analgésicos triptanos após 180 dias de tratamento na maioria das mulheres e também é considerado seguro em mulheres que possuem ECA e hipertensão. No geral a qualidade da evidencia para HCP no tratamento da enxaqueca é considerada baixa, as evidências são observacionais e futuros ensaios clínicos randomizados ajudarão a determinar melhores resultados para a parte clínica.
O estudo E421 apresenta pontos e conclusões semelhantes aos apresentados pelos autores do estudo E1 e estudo E3, ambos apontam os riscos e benefícios dos métodos contraceptivos usando apenas progestógenos e usando contraceptivos hormonais combinados no curso da enxaqueca em mulheres.
Os autores do estudo E4 ressaltam que apesar dos avanços consideráveis em termos de segurança e tolerabilidade do CHC em mulheres com enxaqueca, seu uso é questionável principalmente em grupos de mulheres com fatores de risco adicional incluindo tabagismo, hipertensão, diabetes, hiperlipidemia e trombofilia, idade acima de 35 anos.
O estudo E4 conclui que novas evidências alertaram os médicos sobre o uso de CHC e risco de tromboembolismo venoso, que provavelmente depende do tipo de hormônio progestógeno que for utilizado em comparação com os que contém estrógenos.
O estudo E522 trata-se de uma atualização das evidências clínicas já publicadas onde os autores analisaram o diagnóstico da enxaqueca, os efeitos dos estrogênios e do ciclo menstrual na enxaqueca, a evidência de risco de acidente vascular cerebral (AVC) com o uso de contraceptivos hormonais combinados (CHC) e como a frequência do seu uso pode afetar mulheres que possuem ECA.
De acordo com essas diretrizes, desde os anos de 1960 a 1970, o uso de contraceptivos com altas doses de estrogênios por mulheres que apresentam ECA era contraindicado, pois aumentava o risco de AVC isquêmico, o que já foi discutido nos estudos E2 e E3 Porém esta atualização afirma que o risco é dependente da dose, o que nas décadas passadas, as doses eram altíssimas, já em formulações atuais, com doses consideradas ultra baixas (contendo MENOR OU IGUAL 20 microgramas de etinilestradiol), não representam um risco aumentado de acidente vascular cerebral.
Nesta atualização, os autores relatam que as diretrizes atuais restringem o uso de contraceptivos hormonais no cenário da ECA, mas não na ESA. No caso da ECA, o consenso foi de que o risco associado a CHC geralmente supera seus benefícios, observando se tratar de “um risco inaceitável para a saúde se o método anticoncepcional é usado”17.
Os autores Gloria Vaghi, Roberto De Icco, et al. abordaram uma visão geral e atualizada sobre como funciona o tratamento da enxaqueca em diferentes países da Europa, incluindo as dificuldades enfrentadas. Para isso, eles fizeram perguntas diretamente aos pacientes.
Em 2021, a Aliança Europeia para Enxaqueca e Cefaleia criou um questionário com 39 perguntas. Esse questionário foi respondido pela internet por adultos que sofrem de enxaqueca em diversos países europeus. As perguntas focaram em informações como idade e dados sobre a enxaqueca dos participantes, como eles conseguiam diagnóstico e tratamento, o impacto da doença em suas vidas e onde eles mais buscavam informações sobre a enxaqueca. No total, 3.169 pessoas de 10 países europeus responderam ao questionário. A maioria dos participantes era mulher, com idade entre 25 e 59 anos. Em 82% dos casos, essas pessoas conviviam com a enxaqueca há mais de 10 anos, e 57% delas tinham dor de cabeça em pelo menos 8 dias do mês. Os entrevistados relataram que a doença trazia restrições para suas vidas sociais, profissionais e pessoais, tanto durante as crises de dor (fase ictal) quanto nos períodos sem dor (fase interictal). A dificuldade não resolvida que mais apareceu nos relatos foi a grande demora entre a primeira consulta médica e o diagnóstico da enxaqueca: 34% dos entrevistados tiveram que consultar quatro ou mais especialistas antes de receberem o diagnóstico correto. Além disso, a espera entre o diagnóstico e o início do tratamento também foi longa: 40% dos casos, demorou mais de 5 anos. Quando perguntados sobre o que mais desejavam para melhorar a qualidade de vida, as respostas mais importantes foram: ter menos crises de enxaqueca, um tratamento que realmente funcionasse e poder participar mais da vida em sociedade.
Os autores do estudo concluíram que os dados da pesquisa indicaram que existem, e continuam existindo, muitos obstáculos, estes acabam limitando de forma importante o acesso dos pacientes aos cuidados de saúde e também prejudicam sua vida social.
Nessa linha de investigação, Hester Witteveen, Peter van den Berg e Guus Vermeulen realizaram um estudo retrospectivo para comparar os resultados de uma abordagem multidisciplinar, que combinava neurologia e ginecologia, com o tratamento puramente neurológico (monodisciplinar) em mulheres com enxaqueca menstrual.
Os achados do estudo indicaram uma vantagem significativa para a abordagem multidisciplinar. O grupo de 88 mulheres que recebeu esse tratamento combinado entre 2012 e 2014 apresentou uma melhora mais expressiva no impacto da cefaleia, com a pontuação HIT (Índice de Impacto da Cefaleia) diminuindo de 65 para 59. Além disso, observou-se uma redução considerável na frequência de dores de cabeça, que caiu de uma média de 6 para cerca de 3 dias por mês, e essas pacientes também relataram menor necessidade de usar analgésicos.
Em contraste, o grupo controle histórico, composto por mulheres tratadas apenas por neurologistas antes de 2012, demonstrou uma melhora menos acentuada na pontuação HIT, que foi de 65 para 63,5. Um dado relevante é que 20 das 27 pacientes desse grupo controle acabaram precisando de uma consulta ginecológica posteriormente, o que pode indicar uma insuficiência na abordagem estritamente monodisciplinar.
Com base nesses resultados, os autores concluíram que o tratamento multidisciplinar para mulheres com enxaqueca relacionada à menstruação parece oferecer melhores desfechos. No entanto, eles enfatizam que esses achados devem ser interpretados com cautela, pois o estudo foi retrospectivo e o grupo controle era relativamente pequeno. Essas limitações apontam para a necessidade de mais pesquisas, preferencialmente estudos prospectivos, para confirmar esses resultados promissores. A aparente necessidade de acompanhamento ginecológico observada no grupo controle reforça a discussão sobre a relevância de integrar diferentes especialidades no cuidado dessas pacientes.
O presente estudo traz uma tabela com os contraceptivos hormonais combinados que podem ajudar a prevenir a enxaqueca relacionada a menstruação, demonstrado no quadro 3.
Quadro 3: Contraceptivos hormonais combinados que podem ajudar a prevenir enxaqueca relacionada à menstruação.
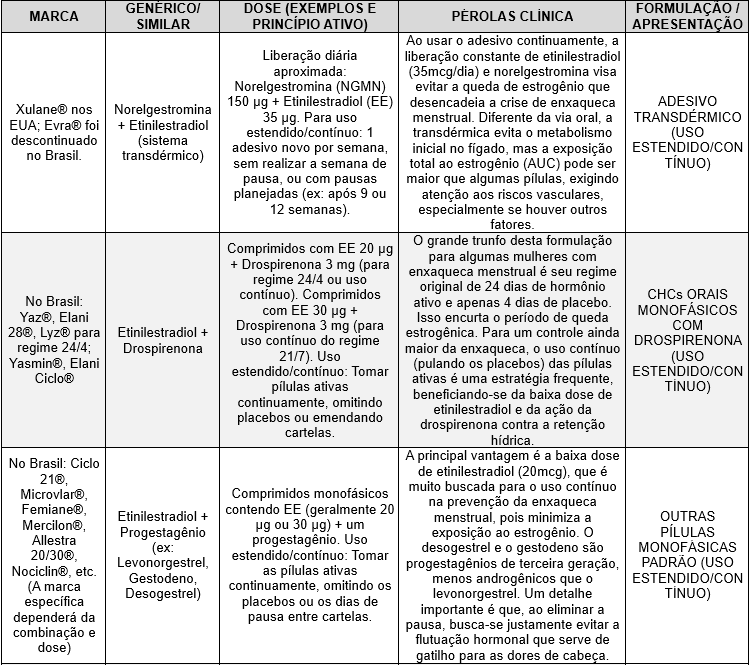
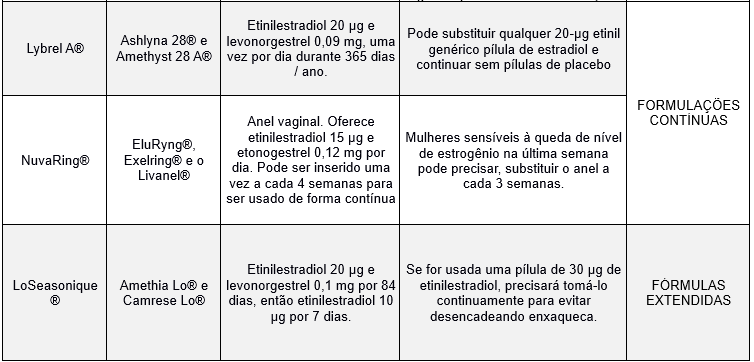
É importante relembrar que os Contraceptivos Hormonais Combinados (CHCs), incluindo os listados, são geralmente contraindicados em mulheres com enxaqueca com aura devido ao aumento do risco de Acidente Vascular Cerebral (AVC), conforme diretrizes da Organização Mundial da Saúde (OMS) e da Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO). Nesses casos, métodos apenas com progestagênio ou não hormonais são as opções mais seguras.
Vale destacar que mulheres que apresentam enxaqueca relacionada a menstruação, qualquer nível maior de 10 microgramas de etinilestradiol pode desencadear uma enxaqueca com a retirada do estrogênio, o que ocorre durante as pausas no vigésimo primeiro comprimido.
Os autores do estudo E5 concluíram que formulações contínuas de doses ultrabaixas de CHC podem beneficiar as mulheres diminuindo a frequência de ECA e enxaqueca menstrual. Ainda não há evidências de que reduzir a frequência da aura reduz os riscos de AVC, mas isso representa uma área importante a ser elucidada em pesquisas futuras.
CONCLUSÃO
Os artigos encontrados discutem sobre os possíveis efeitos dos estrógenos exógenos e progestógenos no curso da enxaqueca, se ela está associada ao uso ou retirada de hormônios. As cefaleias, do tipo enxaqueca, são relacionadas ao ciclo menstrual, são condições comuns, porém a fisiopatologia não foi elucidada. Alguns dos autores dos estudos revisados divergem opiniões sobre o tema, entretanto no geral apresentam pontos de vista semelhantes quanto os riscos e benefícios na escolha de hormônios contraceptivos para o tratamento da enxaqueca.
No consenso, conclui-se que desogestrel pode ser considerado como escolha segura em mulheres com enxaqueca, particularmente naquelas com contra indicações comuns ao uso de CHC, as quais possuem ECA e hipertensão.
A escolha do CHC e do regime (cíclico, estendido, contínuo) deve ser individualizada, considerando o tipo de enxaqueca da paciente (com ou sem aura), fatores de risco cardiovascular, preferências pessoais e tolerabilidade. A colaboração entre ginecologista e neurologista pode ser benéfica. O mais importante é que a informação sobre o uso estendido/contínuo de pílulas monofásicas padrão como uma estratégia válida seja transmitida, além das opções já formuladas para tal.
As evidências disponíveis nas literaturas são relevantes mas não suficientes, estudos futuros com pesquisas adicionais se fazem necessário para esclarecer quais os melhores e mais seguros estrogênios e opções de progestógenos para mulheres com distúrbios de enxaqueca, objetivando reduzir potenciais riscos vasculares. Além disso, é fundamental definir indicadores que avaliem os riscos de acidente vascular cerebral isquêmico e tromboembolismo venoso, de acordo com cada classe de contraceptivos hormonais para cada subtipo da enxaqueca.
REFERÊNCIAS
1. GOADSBY, P. J.; LIPTON, R. B.; FERRARI, M. D. Drug therapy: migraine – current understanding and treatment. New Engl J Med, Boston, v. 346, p. 257-270, 2002.
2.ALLAIS G, CHIARLE G, SINIGAGLIA S. et al. Menstrual migraine: a review of current and developing pharmacotherapies for women. Expert Opin Pharmacother 19:123–136, 2018.
3.STEWART, W. F. et. al. Age and sex specific incidence rates of migraine with and without visual aura. Am J Epidemiol, Baltimore, v. 134, p. 1111-1120, 1991.
4.BARNES, N.; MILLMAN, G.; JAMES, E. Migraine headache in children. Clinical Evidence, [S.l.], n. 10, dec 2003.
5.VICTOR, S.; RYAN, S. Drugs for preventing migraine headaches in children (Cochrane Review). The Cochrane Library, Oxford, n.4, 2003.
6.OLDMAN, A. D. et. al. Pharmacological treatments for acute migraine: quantitative systematic review. Pain, Amsterdan, v. 97, p. 247-257, 2002.
7.SILBERSTEIN S.D. Migraine. Lancet, London, v. 363, p. 381-39, 2004.
8.LAUNER, L. J.; TERWINDT, G. M.; FERRARI, M. D. The prevalence and characteristics of migraine in a population-based cohort: the GEM study. Neurology, New York, v. 53, p. 537-542, 1999.
9.RANG, H. P. et. al. Other peripheral mediators: 5-hydroxy-tryptamine and purines. In: RANG, H. P. et. al. Pharmacology. 4ed. New York: Churchill Livingstone, 2001. p. 164-176.
10.MINISTÉRIO DA SAÚDE. Assistência em Planejamento Familiar. Secretaria de Política de Saúde. Brasília-DF, 4o ed, Série A. Normas e Manuais Técnicos, n40. 2002.
11.BAYER S.A. DIU e SIU: Quais as diferenças? 2019. Disponível em https://www.gineco.com.br/saude-feminina/metodos-contraceptivos/diu-e-siu/.
12.VARELA, GIL M. Manual de ginecologia. Lisboa, Permanyer Portugal. 2011. Disponível em http://www.fspog.com/fotos/editor2/cap_29.pdf
13.BIOMEDICINA MOLECULAR. Hormônios Femininos: Estrógenos e Progesterona [publicação na web]; 2021.
14.SOUZA, M. T.; SILVA, M. D.; CARVALHO, M. D. Integrative review: what is it?: how to do it?. Einstein, São Paulo, v. 8, n. 1, p. 102-106, 2010.
15.WANNMACHER, L.; FERREIRA, M B C. Enxaqueca: mal antigo com roupagem nova. Uso Racional de Medicamentos. ISSN 1810-0791. Vol. 1, N.8 Brasília, Julho de 2004 Disponível em http://bvsms.saude.gov.br/bvs/publicacoes/HSE_URM_ENX_0704.pdf.
16.INDÚSTRIA BAYER. DIU e SIU. [publicação na web]; 2019. Disponível em https://www.gineco.com.br/saude-feminina/metodos-contraceptivos/diu-e-siu/.
17.Centers for Disease Control and Prevention. US Medical Eligibility Criteria for Contraceptive Use. MMWR Recommendations and reports: Morbidity and mortality weekly report Recommendations and reports/Centers for Disease Control 2016; 65:1–104.
18.Sacco S, Merki-Feld GS, Ægidius KL, Bitzer J, Canonico M, Gantenbein AR et al. Effect of exogenous estrogens and progestogens on the course of migraine during reproductive age: a consensus statement by the European Headache Federation (EHF) and the European Society of Contraception and Reproductive Health (ESCRH). J Headache Pain 19(1):76. (18). 2018.
19.Sacco S, Merki-Feld G, Ægidius K, et al. Hormonal contraceptives and risk of ischemic
stroke in women with migraine: a consensus statement from the European Headache Federation (EHF) and the European Society of Contraception and Reproductive Health
(ESC). J Headache Pain. 2017;18:108.
20.Calhoun AH, Batur P. Combined hormonal contraceptives and migraine: An update on the evidence. Clev Clin J Med 84:631–638. 2017.
21.Nappi RE, Merki-Feld GS, Terreno E, Pellegrinelli A, Viana M. Hormonal contraception in women with migraine: is progestogen-only contraception a better choice? J Headache Pain 14:66. 2013.
22.Warhurst, Samantha, et al. Effectiveness of the Progestin-Only Pill for Migraine Treatment in Women: A Systematic Review and Meta-Analysis. Cephalalgia, vol. 38, no. 4, 29 May 2017,pp. 754–764, https://doi.org/10.1177/0333102417710636.
23.Vaghi, Gloria, et al. Who Cares about Migraine? Pathways and Hurdles in the European Region – Access to Care III. The Journal of Headache and Pain (Print), vol. 24, no. 1, 1 Sept. 2023, https://doi.org/10.1186/s10194-023-01652-8.
24.Witteveen, Hester, et al. Treatment of Menstrual Migraine; Multidisciplinary or Mono-Disciplinary Approach. The Journal of Headache and Pain, vol. 18, no. 1, 17 Apr. 2017, https://doi.org/10.1186/s10194-017-0752-z.
25.FEBRASGO – Federação Brasileira das Associações de Ginecologia e Obstetrícia. São Paulo. Disponíel em: http://www.febrasgo.org.br. Acesso em: 10 de abril 2025.
26.AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA (Brasil). Bulário Eletrônico da Anvisa. Brasília, DF: Anvisa, [2025]. Disponível em: https://www.google.com/search? q=https://consultas.anvisa.gov.br/%23/bulario/. Acesso em: 10 de abril 2025.
1 Autor correspondente: lucia.araujo6@hotmail.com
