ASSESSMENT OF THE INCIDENCE, PROFILE, RISK FACTORS AND ASSOCIATION WITH PROGNOSIS OF VENTILATOR-ASSOCIATED PNEUMONIA (VAP) IN INTENSIVE CARE UNITS (ICU) IN A TEACHING HOSPITAL IN CURITIBA-PR
REGISTRO DOI: 10.69849/revistaft/cl10202502261548
Glaunya Tuanny Coutinho Silva1
Jessica Pereyra Coelho2
Luana Alves Tannous3
RESUMO
Introdução: A pneumonia associada à ventilação mecânica (PAVM) é uma infecção pulmonar que ocorre pelo menos 48 horas após a intubação endotraqueal e o início da ventilação mecânica. A PAVM é um problema grave em Unidades de Terapia Intensiva (UTI), associada a uma alta mortalidade, especialmente em pacientes com múltiplas comorbidades. A presença de microrganismos multirresistentes e a dificuldade em estabelecer um diagnóstico preciso agravam o manejo dessa condição. Metodologia: Este estudo observacional, retrospectivo e descritivo foi realizado em UTIs de um hospital de ensino em Curitiba-PR, analisando prontuários de pacientes com diagnóstico confirmado de PAVM entre janeiro de 2023 e março de 2024. Após exclusões, foram incluídos 60 prontuários. As variáveis analisadas abrangeram dados demográficos, clínicos e de tratamento, com análise estatística para avaliar associações significativas. Resultados: Os pacientes diagnosticados com Pneumonia Associada à Ventilação Mecânica (PAVM) apresentaram idade média de 61,32 anos, com predominância masculina (63,33%). A maioria utilizou proteção gástrica durante a internação (81,67%) e teve diagnóstico de PAVM após o 4º dia de intubação (76,67%), com mediana de tempo de ventilação de 20 dias. Outros fatores como infecções nosocomiais (55%), necessidade de traqueostomia (58,33%) e alta mortalidade (65%) destacam a gravidade dos casos. No perfil microbiológico, 78,33% apresentaram aspirado traqueal positivo, com prevalência de microrganismos multissensíveis. Entre os agentes identificados, destacam-se S. aureus e Klebsiella sp. (15,15% cada), além de Pseudomonas aeruginosa (10,1%). A diversidade microbiológica reforça a necessidade de estratégias específicas para o manejo das infecções em UTIs. Discussão: A análise estatística identificou que o diagnóstico tardio de PAVM é mais frequente em pacientes mais jovens, com idade e faixa etária mostrando associação significativa ao tempo de IOT. Por outro lado, fatores como sexo, microrganismos multirresistentes, uso prévio de antibióticos e desfecho clínico não apresentaram relação estatisticamente relevante com o momento do diagnóstico. Além disso, a realização de traqueostomia não influenciou significativamente infecções adicionais, aspirado traqueal positivo ou desfechos clínicos. Entretanto, a presença de microrganismos multirresistentes foi associada a maior tempo de IOT e maior risco de infecções secundárias, destacando a complexidade do manejo clínico desses casos. Conclusão: A PAVM é uma infecção grave com alta mortalidade entre pacientes críticos em UTIs. Pacientes mais velhos e com comorbidades apresentam maior risco, e a presença de microrganismos multirresistentes agrava o prognóstico. As limitações do estudo, como o tamanho reduzido da amostra e as dificuldades de diagnóstico, destacam a necessidade de melhorias nos sistemas de registro hospitalar e a importância de estudos futuros para aprimorar as práticas de manejo da PAVM em UTIs.
Palavras-chave: Pneumonia associada à ventilação mecânica, epidemiologia, fatores de risco, Unidades de terapia intensiva, Infecções relacionadas à assistência à saúde.
ABSTRACT
Introduction: Ventilator-associated pneumonia (VAP) is a pulmonary infection occurring at least 48 hours after endotracheal intubation and the initiation of mechanical ventilation. VAP is a serious issue in Intensive Care Units (ICUs), associated with high mortality, particularly among patients with multiple comorbidities. The presence of multidrug-resistant microorganisms and the challenges in achieving an accurate diagnosis complicate the management of this condition. Methodology: This observational, retrospective, and descriptive study was conducted in ICUs of a teaching hospital in Curitiba, Brazil, analyzing medical records of patients with a confirmed VAP diagnosis between January 2023 and March 2024. After exclusions, 60 medical records were included. The analyzed variables included demographic, clinical, and treatment data, with statistical analysis performed to evaluate significant associations. Results: Patients diagnosed with Ventilator-Associated Pneumonia (VAP) had a mean age of 61.32 years, with a male predominance (63.33%). Most patients received gastric protection during hospitalization (81.67%) and were diagnosed with VAP after the 4th day of intubation (76.67%), with a median ventilation time of 20 days. Other factors such as nosocomial infections (55%), the need for tracheostomy (58.33%), and high mortality (65%) highlight the severity of these cases. In the microbiological profile, 78.33% had positive tracheal aspirates, with a prevalence of multidrug-sensitive microorganisms. Among the identified agents, S. aureus and Klebsiella sp. (15.15% each) were predominant, followed by Pseudomonas aeruginosa (10.1%). The microbiological diversity underscores the need for specific strategies to manage ICU infections. Discussion: Statistical analysis revealed that late VAP diagnosis is more frequent in younger patients, with age and age group showing significant associations with the time of intubation. Conversely, factors such as sex, multidrug-resistant microorganisms, prior antibiotic use, and clinical outcomes showed no statistically significant relationship with the timing of diagnosis. Furthermore, tracheostomy did not significantly influence additional infections, positive tracheal aspirates, or clinical outcomes. However, the presence of multidrug-resistant microorganisms was associated with a longer intubation time and a higher risk of secondary infections, highlighting the complexity of managing these cases. Conclusion: VAP is a severe infection with high mortality among critically ill ICU patients. Older patients and those with comorbidities are at higher risk, and the presence of multidrug-resistant microorganisms worsens the prognosis. The study’s limitations, such as the small sample size and diagnostic challenges, underscore the need for improvements in hospital record systems and the importance of future studies to enhance VAP management practices in ICUs.
Keywords: Ventilator-associated pneumonia, epidemiology, risk factors, Intensive care units, Healthcare-associated infections.
INTRODUÇÃO
A pneumonia associada à ventilação mecânica (PAVM) é definida por uma infecção pulmonar que surge por pelo menos 48 horas após o paciente ser exposto à intubação endotraqueal e instituição de ventilação mecânica (VM). A PAVM pode ser classificada em tardia e precoce, sendo precoce aquela que ocorre até quatro dias depois da intubação e início da VM, e a PAV tardia a que se inicia cinco dias após o dia da intubação e VM (Martins et al, 2023).
O diagnóstico de PAVM apresenta critérios controversos devido à limitação de testes diagnósticos e uma variedade de diagnósticos diferenciais possíveis em paciente internado na unidade de terapia intensiva (UTI). Segundo a Infectious Diseases Society of America (IDSA) e American Thoracic Society (ATS) o diagnóstico pode ser clínico, devendo conter todos dos seguintes itens: novos infiltrados pulmonares nas imagens do tórax, declínio respiratório, febre e aumento de secreção orotraqueal. No entanto, a exatidão desses critérios é baixa, logo deve-se associar o critério clínico ao critério radiológico para aumentar a sensibilidade e especificidade (LunardellI et al., 2021; Matos; Graça, 2024; Modi; Kovacs, 2020; SBPT, 2007).
O percentual de pacientes afetados pela PAVM pode variar conforme o país analisado, o tipo de UTI e os critérios usados para identificação da PAVM. Hospitais norte-americanos relatam 1-2,5 casos a cada 1000 dias de VM. Centros europeus demonstram valores maiores, como observado no estudo EU-VAP/CAP, que reportou 18,3 casos por 1000 dias de VM. Países em desenvolvimento também reportam maiores índices quando comparados com hospitais de países desenvolvidos. Isso pode ser parcialmente explicado por diferenças nas definições de PAVM e em como elas são aplicadas, além de limitações diagnósticas de quaisquer definições e divergências nos métodos de amostragem da microbiologia (Papazian; Klompas; Luyt, 2020).
Um estudo transversal avaliou a prevalência de PAVM e outras infecções adquiridas na UTI de um hospital de São Paulo e revelou que 31% dos pacientes adquiriram infecções no internamento em UTI e 33% em outro ambiente hospitalar. Outro estudo envolvendo 99 hospitais brasileiros apontou a pneumonia como responsável por 28,9% das infecções nosocomiais, sendo metade em pacientes ventilados mecanicamente. O Jornal Brasileiro de Pneumologia apresentou um estudo observacional realizado em um hospital no Rio de Janeiro durante 18 meses, em que 38,1% dos pacientes internados desenvolveram PAVM, sendo 45,3% por bacilos Gram-negativos e 43,4% por patógenos multirresistentes. No norte do Paraná foram coletados dados de 51 pacientes, com uma ocorrência de 11,7% casos de PAVM, sendo 37 homens e 4 mulheres, em geral, de idade elevada, com maior tempo de internação e maior permanência em VM. Porém, é necessário considerar o tamanho limitado da amostra observada no estudo (Carvalho, 2006; Souza et al., 2023).
O fator de risco mais importante para PAVM são as condições associadas do paciente ventilado mecanicamente, incluindo comorbidades e gravidade da doença. Pacientes com câncer, doença pulmonar obstrutiva crônica (DPOC), vítimas de trauma, e os que apresentam síndrome do desconforto respiratório agudo (SDRA), principalmente em uso de oxigenação por membrana extracorpórea, mostram risco aumentado ao desenvolvimento de PAVM. Um estudo de coorte europeu apresentou um índice de 13,7 para 1000 dias de ventilação em pacientes de 45 a 64 anos, 16,6 em pacientes de 65 a 74 anos e 13,0 em pacientes com idade igual ou superior a 75 anos, o que sugere a ausência de associação significativa da incidência de PAVM à idade5. O sexo masculino é reconhecido como um fator de risco para PAVM (Papazian; Klompas; Luyt, 2020).
Os microrganismos associados à PAVM variam conforme o tempo de VM, tempo de internamento no hospital e UTI antes da PAVM, exposição a antimicrobianos e ocorrência de epidemias na UTI em questão. Dentre os principais agentes causadores da PAVM estão os Gram-negativos Pseudomonas aeruginosa, Escherichia coli, Klebsiella pneumoniae, Acinetobacter spp, e, como principal representante dos Gram-positivos, o Staphylococcus aureus. Fungos raramente causam PAVM, sendo Candida spp. a levedura mais comum, que coloniza o trato respiratório inferior em até 27% dos pacientes ventilados mecanicamente e pode estar associada a um risco aumentado de PAVM bacteriana, em especial por Pseudomonas aeruginosa (Pinho et al, 2021). Vírus respiratórios como influenza e vírus sincicial respiratório podem ser agentes causadores de PAVM. O vírus do herpes simples (HSV) e o citomegalovírus (CMV) podem causar pneumonia por reativação viral em imunocomprometidos e imunocompetentes em VM (Andrade et al., 2024; Zanuto et al., 2024).
A PAVM pode ser classificada de acordo com seu início, precoce ou tardio. Tem início precoce quando ocorre até o quarto dia após intubação e início da VM, e início tardio quando inicia depois desse período, a partir do quinto dia de intubação e VM. A PAVM de início precoce geralmente ocorre em pacientes previamente hígidos que não fizeram uso de antibióticos, e decorre da flora normal da orofaringe. Já a PAVM de início tardio tende a surgir em pacientes com fatores de risco para bactérias multirresistentes (MR). Os fatores de risco para patógenos MR incluem: exposição a antimicrobianos nos últimos 90 dias, colonização prévia por MR, SDRA anterior à PAVM, terapia renal substitutiva e choque séptico simultâneo à PAVM, além de índices locais de microrganismos MR e internamento prolongado recente (mais de 5 dias). Em casos de PAVM de início tardio também pode haver o envolvimento do Aspergillus spp., particularmente em pacientes com história de gripe (Papazian; Klompas; Luyt, 2020; SBPT, 2007).Em 1991, o Clinical Pulmonary Infection Score (CPIS) foi desenvolvido por Pugin et al. Foi introduzido como uma ferramenta para ajudar na avaliação e diagnóstico de pneumonia associada à ventilação mecânica (PAVM) em pacientes em unidades de terapia intensiva (UTI) que estavam sob ventilação mecânica. O CPIS (Tabela 1) leva em consideração vários critérios, incluindo temperatura corporal, contagem de leucócitos, aspecto da secreção traqueal, pressão parcial de oxigênio no sangue arterial, presença de infiltrados novos ou progressivos no raio-X de tórax e cultura bacteriana de amostras de secreção traqueal (Carvalho, 2006).

Sob essa perspectiva, o objetivo geral deste estudo foi descrever o perfil clínico dos pacientes com diagnóstico de Pneumonia Associada à Ventilação Mecânica (PAVM), bem como identificar fatores de risco e desfechos, sejam eles favoráveis ou não, a fim de definir o prognóstico desses pacientes nas Unidades de Terapia Intensiva (UTI) em um hospital de ensino localizado na cidade de Curitiba, Paraná.
Para alcançar esse objetivo, foram definidos objetivos específicos. O primeiro foi analisar o perfil clínico dos pacientes que desenvolveram PAVM, incluindo características demográficas, comorbidades e dados laboratoriais, com ênfase nos resultados de culturas que auxiliam no diagnóstico e tratamento da patologia. Outro objetivo foi identificar os principais fatores de risco associados ao desenvolvimento de PAVM, buscando compreender melhor os elementos que contribuem para sua ocorrência.
Além disso, o estudo buscou avaliar a associação entre a ocorrência de PAVM e desfechos clínicos, como tempo de internação em UTI, duração da ventilação mecânica, mortalidade hospitalar e outros desfechos relevantes, permitindo uma análise mais abrangente do impacto da PAVM no curso clínico dos pacientes. Por fim, pretendeu-se determinar a relevância estatística dos dados e associações obtidas, com o intuito de, posteriormente, propor medidas de intervenção que contribuam para a prevenção e o melhor manejo da PAVM nas Unidades de Terapia Intensiva.
METODOLOGIA DA PESQUISA
Este estudo seguiu uma abordagem retrospectiva descritiva, onde foram analisados pacientes afetados por Pneumonia Associada à Ventilação Mecânica (PAVM) em um hospital de ensino em Curitiba-PR, no período de janeiro de 2023 a março de 2024. Os registros dos pacientes foram fornecidos pelo Serviço de controle de infecção hospitalar (SCIH) do hospital. Inicialmente, foram selecionados 66 prontuários, dos quais 6 foram excluídos: 3 por não serem de pacientes internados em UTI e 3 por duplicidade de registros. Assim, a amostra final consistiu em 60 pacientes elegíveis para o estudo.
Os dados dos pacientes foram cuidadosamente selecionados e fornecidos pelo Serviço de Controle de Infecção Hospitalar (SCIH), contendo exclusivamente casos com diagnóstico confirmado de PAVM, de acordo com os critérios do Clinical Pulmonary Infection Score (CPIS). Dessa forma, não foi necessário recalcular o CPIS, uma vez que essa avaliação já havia sido previamente realizada pelo serviço de infecção. O SCIH também se encarregou de excluir registros incompletos ou inadequados, garantindo que apenas dados confiáveis e utilizáveis fossem disponibilizados para o estudo.
A análise estatística foi realizada com o auxílio dos softwares IBM SPSS Statistics (versão 29.0.2.0) e GraphPad Prism (versão 10.0.0). Foram aplicados testes paramétricos ou, quando necessário, testes não paramétricos, de acordo com a distribuição e homogeneidade das variáveis. Considerou-se estatisticamente significativo um valor de p inferior a 0,05, como critério para identificar associações relevantes entre as variáveis clínicas e os desfechos dos pacientes.
A pesquisa foi devidamente registrada e aprovada pela Plataforma Brasil, recebendo o Certificado de Apresentação para Apreciação Ética (CAAE) sob o número 81853724.9.0000.0093. Essa certificação garante que o estudo foi submetido a avaliação ética, assegurando o cumprimento das diretrizes e normas regulamentadoras para pesquisas envolvendo seres humanos, conforme estipulado pelas resoluções do Conselho Nacional de Saúde.
RESULTADOS
CARACTERÍSTICA DOS PACIENTES COM PAVM
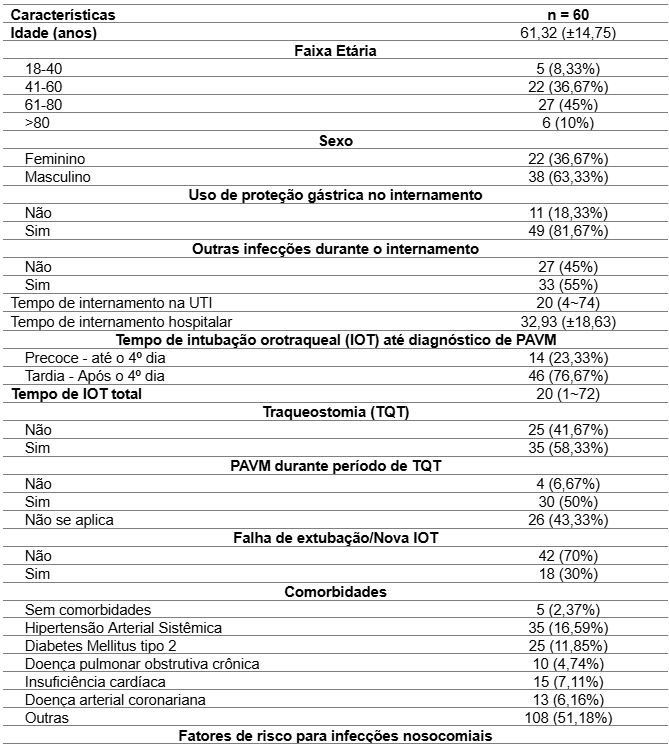
Os resultados estão compilados na Tabela 2 e apresentam as características gerais de uma amostra de 60 pacientes diagnosticados com Pneumonia Associada à Ventilação Mecânica (PAVM) em um hospital de ensino de Curitiba-PR. A média de idade dos pacientes foi de 61,32 anos, com um desvio padrão de ±14,75 anos, indicando uma faixa etária diversificada. A distribuição etária detalhou que 8,33% dos pacientes tinham entre 18 e 40 anos, 36,67% estavam entre 41 e 60 anos, 45% entre 61 e 80 anos, e 10% tinham mais de 80 anos. Quanto ao sexo, 36,67% eram mulheres e 63,33% homens, refletindo uma maior prevalência de PAVM em pacientes do sexo masculino.
Em relação ao uso de proteção gástrica durante a internação, a maioria dos pacientes (81,67%) recebeu algum tipo de proteção, enquanto 18,33% não utilizaram. Durante o período de internação, 55% dos pacientes desenvolveram outras infecções, enquanto 45% não apresentaram esse quadro. O tempo de internação na Unidade de Terapia Intensiva (UTI) variou de 4 a 74 dias, com uma mediana de 20 dias, enquanto o tempo total de internação hospitalar foi em média de 32,93 dias, com um desvio padrão de ±18,63 dias, demonstrando o longo período de internação associado a essa condição.
Quanto ao tempo de intubação orotraqueal (IOT) até o diagnóstico de PAVM, foi observado que 23,33% dos pacientes receberam o diagnóstico de forma precoce (até o 4º dia de intubação), enquanto a maioria (76,67%) foi diagnosticada após o 4º dia, caracterizando um quadro mais tardio. O tempo total de IOT variou de 1 a 72 dias, com uma mediana de 20 dias. Em relação à realização de traqueostomia, 58,33% dos pacientes foram submetidos ao procedimento, enquanto 41,67% não necessitaram. Durante o período em que estavam traqueostomizados, 50% desenvolveram PAVM, 6,67% não apresentaram PAVM e em 43,33% dos casos a condição não se aplicava, provavelmente pelo fato de a traqueostomia ter sido realizada após o desenvolvimento da PAVM.
A falha de extubação ou a necessidade de nova intubação ocorreu em 30% dos casos, indicando uma taxa significativa de complicações relacionadas ao manejo da ventilação mecânica. As comorbidades mais prevalentes entre os pacientes incluíram hipertensão arterial sistêmica (16,59%), diabetes mellitus tipo 2 (11,85%), insuficiência cardíaca (7,11%) e doença arterial coronariana (6,16%), além de doença pulmonar obstrutiva crônica em 4,74% dos pacientes. Esses dados refletem o perfil clínico de pacientes que frequentemente necessitam de cuidados intensivos e apresentam múltiplas condições crônicas.
Entre os fatores de risco para infecções nosocomiais, 45,45% dos pacientes não apresentavam fatores de risco específicos, enquanto 19,7% eram imunossuprimidos (por uso de corticoides, condições oncológicas, HIV, entre outros), 1,52% eram pacientes dialíticos e 28,79% apresentavam histórico de internações frequentes ou recentes. Esses fatores de risco são relevantes para a análise do perfil de vulnerabilidade dos pacientes à PAVM e a outras infecções associadas à internação prolongada.
Os critérios diagnósticos mais comuns para PAVM incluíram aumento ou mudança no aspecto da secreção traqueal (22,73%), febre (19,19%), leucocitose ou leucopenia (9,6%) e alterações detectadas em exames de imagem, como o raio-X de tórax, que indicaram novos infiltrados em 16,67% dos casos. Outros critérios, como hipoxemia e dessaturação, estiveram presentes em 4,55% dos casos, enquanto a cultura do aspirado traqueal foi positiva para patógenos em 12,12% dos pacientes.
Os desfechos clínicos dos pacientes com PAVM mostraram-se graves: 65% dos pacientes evoluíram para óbito, 33,33% receberam alta da UTI ou foram transferidos para a enfermaria, e apenas 1,67% necessitaram de transferência para outro hospital. Esses dados reforçam o impacto negativo da PAVM nos desfechos hospitalares e a alta taxa de mortalidade associada, além de destacar a importância do manejo adequado dessa condição nos pacientes críticos internados em UTIs.

MOTIVO DO INTERNAMENTO
Os principais resultados relacionados aos motivos de internamento, podem ser encontrados no Gráfico 1. Nos resultados obtidos, o principal motivo de internamento entre os pacientes estudados foi relacionado ao sistema cardiovascular, que correspondeu a 18 casos (30%). Esse grupo incluiu diagnósticos como infarto agudo do miocárdio, choque cardiogênico, insuficiência cardíaca e condições sépticas de origem cardíaca, como choque séptico secundário a endocardite ou infecção relacionada a dispositivos cardíacos.
Gráfico 1 – Motivo do internamento por sistema acometido

Fonte: A própria autora (2024)
O sistema respiratório foi o segundo motivo mais prevalente, com 14 casos (23,3%). Entre as causas estão: insuficiência respiratória aguda associada a doenças pulmonares, como Doença Pulmonar Obstrutiva Crônica (DPOC), tromboembolismo pulmonar e infecções respiratórias graves, como pneumonia e sepse de origem pulmonar.
O sistema neurológico foi responsável por 12 casos (20%). Dentro desse grupo, foram observados diagnósticos de acidente vascular encefálico (isquêmico e hemorrágico), estado de mal epiléptico e lesões que afetam o nível de consciência, incluindo infecções do sistema nervoso central e condições como hemorragia subaracnóidea.
Condições relacionadas ao sistema gastrointestinal foram registradas em 10 casos (16,7%), incluindo principalmente hemorragias digestivas, abdome agudo (obstrutivo e perfurativo), e casos de sepse de origem abdominal, como colecistite aguda e peritonite.
Outros sistemas e condições diversas, como doenças do sistema hematológico, endócrino e traumas, foram responsáveis por 6 casos (10%). Esses diagnósticos incluíram choque hemorrágico por trauma uretral, insuficiência renal aguda por lise tumoral, entre outros.
PERFIL MICROBIOLÓGICO E USO DE ANTIBIÓTICO NA PAVM
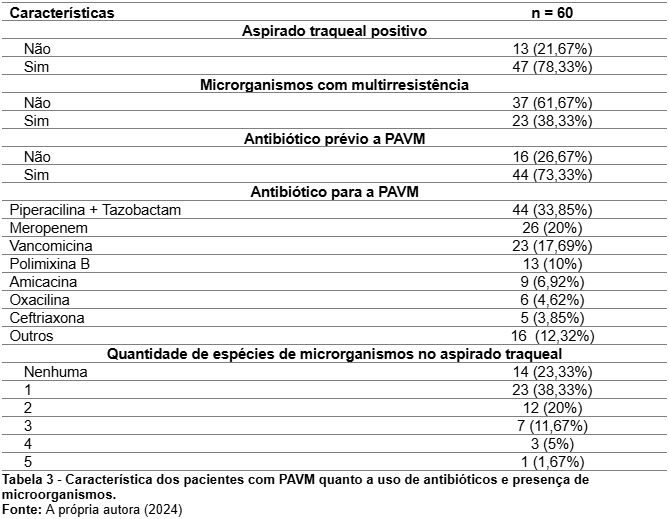
Entre os aspectos analisados, temos a presença de aspirado traqueal positivo, que foi observado em 47 pacientes (78,33%), enquanto 13 pacientes (21,67%) não apresentaram resultado positivo. Em relação aos microrganismos com multirresistência, 23 pacientes (38,33%) possuíam organismos multirresistentes, enquanto 37 pacientes (61,67%) não apresentaram essa característica.
Além disso, observou-se que 44 pacientes (73,33%) haviam recebido antibiótico previamente ao diagnóstico de PAVM, enquanto 16 pacientes (26,67%) não haviam recebido antibióticos antes do diagnóstico. Entre os antibióticos utilizados para o tratamento da PAVM, Piperacilina + Tazobactam foi o mais frequente, administrado a 44 pacientes (33,85%), seguido de Meropenem em 26 pacientes (20%) e Vancomicina em 23 pacientes (17,69%). Outros antibióticos incluídos foram Polimixina B (10%), Amicacina (6,92%), Oxacilina (4,62%) e Ceftriaxona (3,85%), com 12,32% dos casos recebendo outros tipos de antibióticos.
Por fim, a Tabela 3 também quantifica a diversidade de espécies de microrganismos presentes no aspirado traqueal dos pacientes. Observou-se que 14 pacientes (23,33%) não apresentaram nenhuma espécie de microrganismo, enquanto a maioria apresentou uma espécie (38,33%). Outros números de espécies identificadas incluíram duas espécies em 20% dos casos, três espécies em 11,67%, quatro espécies em 5%, e cinco espécies em 1,67%. Esses dados contribuem para uma compreensão abrangente do perfil microbiológico e terapêutico dos pacientes com PAVM nesta amostra.
A Tabela 4 apresenta a frequência de microrganismos isolados em amostras de aspirado traqueal de pacientes com Pneumonia Associada à Ventilação Mecânica (PAVM). Entre os microrganismos mais comuns, Staphylococcus aureus e Klebsiella sp. foram os mais frequentes, com 15 casos cada (15,15%). Pseudomonas aeruginosa foi identificada em 10 casos (10,1%), enquanto Stenotrophomonas maltophilia, Enterobacter sp., Escherichia coli e Serratia marcescens foram menos prevalentes, com frequências de 4,04%, 5,05%, 3,03% e 3,03%, respectivamente.
O grupo “Outros” incluiu uma variedade de microrganismos que não foram especificados individualmente e representou 30,3% dos isolados, indicando uma diversidade significativa de patógenos envolvidos na infecção. Além disso, foi observado que 14 pacientes (14,14%) não apresentaram crescimento de microrganismos no aspirado traqueal.
Dentro dos isolados de Staphylococcus aureus, foi identificado um total de 15 amostras, sendo 10 caracterizadas como Staphylococcus aureus sensível à meticilina (MSSA), correspondendo a 66,7% dos casos, e 5 amostras como Staphylococcus aureus resistente à meticilina (MRSA), representando 33,3% do total.
Entre as amostras de Klebsiella pneumoniae analisadas, foram identificados diferentes perfis de resistência. A maior parte, 9 amostras (56,3%), corresponde a Klebsiella pneumoniae multissensível, indicando suscetibilidade a antibióticos de várias classes. Em seguida, 4 amostras (25%) apresentaram produção de carbapenemase, conhecidas como Klebsiella pneumoniae produtora de carbapenemase (KPC). Esse tipo de resistência é especialmente preocupante, pois limita significativamente as opções terapêuticas disponíveis para tratar infecções causadas por essas cepas. Apenas uma amostra (6,3%) de Klebsiella pneumoniae foi identificada como produtora de ESBL (beta-lactamase de espectro estendido), enquanto outra amostra (6,3%) foi classificada como multirresistente, com resistência a múltiplas classes de antibióticos.
Vale ressaltar que o número total de microrganismos (n>60) supera o número de pacientes, já que alguns apresentavam mais de um tipo de microrganismo em suas amostras, refletindo a complexidade das infecções em ambiente de terapia intensiva. Esta distribuição dos agentes infecciosos oferece insights importantes para o manejo antimicrobiano adequado em pacientes com PAVM.
Tabela 4 – Microrganismos em aspirado traqueal. Valores indicados em contagem (% do grupo). n>60 pois pacientes apresentavam mais de um microrganismo no aspirado traqueal.Fonte: A própria autora (2024)

DISCUSSÃO
Os resultados obtidos destacam características epidemiológicas e clínicas comuns em pacientes com Pneumonia Associada à Ventilação Mecânica (PAVM) em um hospital de ensino. A média de idade de 61,32 anos, com predomínio de pacientes do sexo masculino (63,33%), está em concordância com estudos que indicam que pacientes mais velhos e do sexo masculino têm um risco aumentado de desenvolver PAVM em unidades de terapia intensiva (UTI) devido à maior prevalência de comorbidades e fragilidade clínica nesta população (Chastre, 2006).
A prevalência de comorbidades como hipertensão arterial sistêmica (16,59%), diabetes mellitus tipo 2 (11,85%) e insuficiência cardíaca (7,11%) reflete um perfil clínico de alto risco, frequentemente associado à necessidade de ventilação mecânica prolongada e, consequentemente, à PAVM. Estudos apontam que pacientes com múltiplas condições crônicas possuem um sistema imunológico mais comprometido e são mais suscetíveis a infecções nosocomiais, especialmente em ambientes de cuidados intensivos (Magill et al., 2008).
Em relação ao tempo de intubação orotraqueal (IOT), a maioria dos pacientes foi diagnosticada com PAVM de forma tardia (após o 4º dia de intubação), o que é consistente com a literatura que associa a PAVM tardia a infecções mais graves e de difícil tratamento, geralmente causadas por patógenos multirresistentes. A necessidade de traqueostomia em 58,33% dos casos também reflete a complexidade desses pacientes, uma vez que a traqueostomia é comumente realizada em pacientes que necessitam de suporte ventilatório prolongado (Da Silva Nascimento; Arcanjo; Fernandes, 2023).
A alta incidência de outras infecções durante o período de internação (55%) reforça a vulnerabilidade dessa população e a importância de estratégias rigorosas de controle de infecção em UTIs. Além disso, 38,33% dos pacientes apresentaram microrganismos multirresistentes, evidenciando o desafio adicional que a resistência antimicrobiana impõe no tratamento de PAVM (Alnimr, 2023).
O perfil microbiológico dos pacientes do hospital revela uma predominância de microrganismos multissensíveis se considerar os patógenos mais prevalentes. Das 15 amostras de Staphylococcus aureus isoladas, 66,7% eram sensíveis à meticilina (MSSA). Entre as amostras de Klebsiella pneumoniae, 56,3% eram multissensíveis, reforçando a prevalência de cepas suscetíveis a diversas classes de antibióticos. A literatura utilizada indica que mais de 60% dos casos de PAVM são causados por bacilos gram-negativos aeróbios (Pseudomonas aeruginosa, Acinetobacter spp., Enterobacter spp., Klebsiella ssp.) e, recentemente, gram-positivos, como S. aureus, têm se tornado mais frequentes (Alnimr, 2023; Chastre, 2006).
O perfil microbiológico nos hospitais do Brasil e do mundo sofreu mudanças significativas após 2020, em decorrência da pandemia de COVID-19 (Lai et al, 2021). O amplo uso de antibióticos durante este período contribuiu para o aumento da resistência dos microrganismos, alterando as dinâmicas previamente conhecidas. Assim, é fundamental considerar essa mudança ao comparar dados literários, uma vez que grande parte das referências disponíveis são provenientes de estudos realizados antes desse marco temporal (Andrade et al., 2024).
O uso frequente de antibióticos de amplo espectro, como Piperacilina + Tazobactam (33,85%), Meropenem (20%) e Vancomicina (17,69%), está em linha com diretrizes para tratamento de PAVM em casos de infecção por microrganismos multirresistentes (SBPT, 2007). No entanto, o uso elevado desses antibióticos ressalta o risco de desenvolvimento de resistência, destacando a importância de revisar e monitorar as práticas de prescrição antimicrobiana.
Os desfechos clínicos mostram uma alta taxa de mortalidade (65%), o que está em conformidade com estudos que associam a PAVM a uma elevada mortalidade em pacientes críticos (Ketata et al., 2021).
ANÁLISES ESTATÍSTICAS
ASSOCIAÇÃO ENTRE O TEMPO DE IOT E DEMAIS CARACTERÍSTICAS DOS PACIENTES
A análise estatística dos dados revelou algumas associações entre o tempo de intubação orotraqueal (IOT) até o diagnóstico de Pneumonia Associada à Ventilação Mecânica (PAVM) e as características dos pacientes. Em relação à idade, o teste t de Student indicou uma diferença significativa entre os grupos de diagnóstico precoce e tardio, conforme apresentado pela Tabela 5.
Tabela 5 – Associação entre o tempo de IOT e demais características dos pacientes. Valores indicados em média (±desvio padrão) ou contagem (% do grupo), conforme apropriado. N=60. Comparativos entre os grupos realizados pelos testes t de Student e Qui-quadrado, de acordo com a característica da variável. P<0,05 para atestar significância estatística.

Fonte: A própria autora (2024)
Pacientes diagnosticados com PAVM de forma tardia apresentaram uma média de idade de 59,22 anos, enquanto aqueles diagnosticados precocemente tinham uma média de 68,21 anos (p = 0,045). Esse resultado sugere que pacientes mais jovens tendem a ser diagnosticados com PAVM de forma tardia em comparação aos pacientes mais idosos.
Quando analisada a faixa etária, o teste do qui-quadrado indicou uma associação significativa entre a faixa etária dos pacientes e o tempo de IOT até o diagnóstico de PAVM (p = 0,043). Observou-se que pacientes mais jovens (18-40 anos) eram diagnosticados com maior frequência de forma tardia, enquanto a faixa etária de 61-80 anos predominou em ambos os grupos. Esse achado reforça a tendência de que a idade pode influenciar o momento do diagnóstico de PAVM.
No entanto, outras variáveis analisadas não mostraram associação significativa com o tempo de diagnóstico. Em relação ao sexo dos pacientes, o teste do qui-quadrado revelou que não há associação entre o sexo e o tempo de IOT até o diagnóstico de PAVM (p = 0,583), indicando que o sexo dos pacientes não interfere no momento do diagnóstico da pneumonia.
A presença de microrganismos multirresistentes também não apresentou associação significativa com o tempo de diagnóstico de PAVM, conforme indicado pelo teste do qui-quadrado (p = 0,137). Assim, a resistência dos microrganismos isolados no aspirado traqueal não parece influenciar o tempo até o diagnóstico.
O uso prévio de antibióticos pelos pacientes antes do desenvolvimento de PAVM foi outra variável investigada. A análise pelo qui-quadrado indicou que não há associação significativa entre o uso de antibióticos e o tempo de IOT até o diagnóstico (p = 0,118), sugerindo que o uso de antibióticos antes do diagnóstico não está relacionado ao momento em que a PAVM é detectada.
Por fim, foi analisada a associação entre o tempo de diagnóstico e o desfecho clínico dos pacientes. Observou-se que a taxa de óbito foi alta em ambos os grupos, mas o teste do qui-quadrado não indicou uma associação significativa entre o tempo de IOT até o diagnóstico de PAVM e o desfecho dos pacientes (p = 0,762). Esse resultado indica que o tempo até o diagnóstico de PAVM não parece influenciar diretamente os desfechos clínicos, como óbito ou alta.
Esses resultados sugerem que a idade e a faixa etária dos pacientes são variáveis que se associam ao tempo até o diagnóstico de PAVM, enquanto sexo, resistência microbiana, uso de antibióticos e desfechos clínicos não demonstraram relação significativa com o momento do diagnóstico.
REALIZAÇÃO DE TRAQUEOSTOMIA
A análise dos dados relacionados à realização de traqueostomia (TQT) e suas associações com outras variáveis clínicas dos pacientes foi realizada utilizando o teste do qui-quadrado. Os resultados podem ser vistos na Tabela 6. Estes mostraram que não houve associações significativas entre a realização de TQT e o desenvolvimento de outras infecções durante o internamento, a presença de aspirado traqueal positivo, ou os desfechos clínicos.
Tabela 6 – Valores indicados em contagem (% do grupo). N=60. Comparativos entre os grupos realizados pelos teste Qui-quadrado. P<0,05 para atestar significância estatística.


Fonte: A própria autora (2024)
Primeiramente, ao analisar a variável “outras infecções durante o internamento”, observou-se que 44% dos pacientes sem TQT e 45,71% dos pacientes com TQT não desenvolveram infecções adicionais. Da mesma forma, 56% dos pacientes sem TQT e 54,29% dos pacientes com TQT desenvolveram outras infecções. O teste do qui-quadrado revelou que não há associação significativa entre a realização de TQT e o desenvolvimento de outras infecções durante o internamento (p = 0,895). Esse resultado sugere que a presença ou ausência de traqueostomia não está relacionada ao desenvolvimento de infecções adicionais nesse contexto.
Em relação à presença de aspirado traqueal positivo, 68% dos pacientes sem TQT e 85,71% dos pacientes com TQT apresentaram resultados positivos. Apesar de uma maior porcentagem de aspirados traqueais positivos nos pacientes com TQT, o teste do qui-quadrado indicou que essa diferença não é estatisticamente significativa (p = 0,101), o que indica que a realização de TQT não está associada à positividade do aspirado traqueal.
Por fim, ao avaliar os desfechos dos pacientes, observou-se que 76% dos pacientes sem TQT evoluíram para óbito, enquanto 57,14% dos pacientes com TQT tiveram o mesmo desfecho. A análise do qui-quadrado não indicou uma associação significativa entre a realização de TQT e o desfecho dos pacientes (p = 0,269), sugerindo que a traqueostomia não influencia diretamente o desfecho clínico em termos de óbito, alta ou transferência hospitalar.
Esses resultados indicam que, na amostra estudada, a realização de traqueostomia não mostrou relação estatisticamente significativa com o desenvolvimento de infecções adicionais, a positividade do aspirado traqueal ou o desfecho clínico dos pacientes.
IDADE X DESFECHO
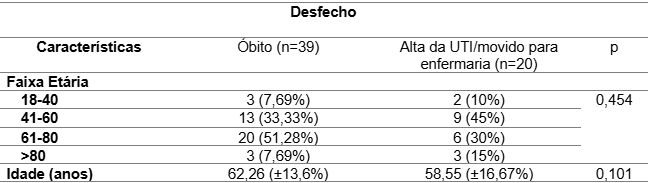
A análise dos dados sobre a associação entre idade e desfecho clínico dos pacientes internados na UTI foi realizada por meio dos testes de qui-quadrado e t de Student. Em relação à faixa etária, foi observado que 33,33% dos pacientes que evoluíram para óbito estavam na faixa etária de 41 a 60 anos, enquanto 51,28% tinham entre 61 e 80 anos. Estes dados podem ser observados na Tabela 7.
Tabela 7 – Associação entre a idade e o desfecho dos pacientes. Valores indicados em média (±desvio padrão) ou contagem (% do grupo), conforme apropriado. N=59, um paciente foi excluído da análise pois foi transferido para outro hospital. Comparativos entre os grupos realizados pelos testes t de Student e Qui-quadrado, de acordo com a característica da variável. P<0,05 para atestar significância estatística.
Fonte: A própria autora (2024)
Entre os pacientes que receberam alta, 45% estavam na faixa etária de 41 a 60 anos e 30% entre 61 e 80 anos. O teste de qui-quadrado não encontrou associação estatisticamente significativa entre a faixa etária dos pacientes e o desfecho (p = 0,454), indicando que a distribuição etária foi semelhante entre os grupos que evoluíram para óbito e aqueles que receberam alta da UTI.
Em relação à idade média dos pacientes, os resultados do teste t de Student também não indicaram uma diferença significativa entre os grupos. A média de idade dos pacientes que evoluíram para óbito foi de 62,26 anos, enquanto aqueles que receberam alta tinham uma média de idade de 58,55 anos (p = 0,363). Esse resultado sugere que a idade média dos pacientes internados com PAVM não influencia diretamente o desfecho clínico, uma vez que não houve uma diferença estatisticamente significativa entre os grupos de óbito e alta.
Esses achados indicam que, nesta amostra, a idade e a faixa etária dos pacientes não apresentaram associação significativa com o desfecho clínico, o que sugere que outros fatores podem ter um papel mais determinante na evolução dos pacientes internados com PAVM.
MICRORGANISMOS MULTIRRESISTENTES
A análise da associação entre a presença de microrganismos resistentes e as variáveis de desfecho, desenvolvimento de outras infecções e tempo de intubação orotraqueal (IOT) dos pacientes indicou alguns resultados relevantes. Para o desfecho dos pacientes, os resultados (Tabela 8) mostraram que 64,86% dos pacientes sem microrganismos resistentes evoluíram para óbito, enquanto 68,18% dos pacientes com microrganismos resistentes também evoluíram para óbito. O teste do qui-quadrado não mostrou associação significativa entre a presença de microrganismos resistentes e o desfecho clínico (p = 0,795), indicando que a resistência dos microrganismos aos antimicrobianos não influenciou diretamente os desfechos dos pacientes.
Tabela 8 – Associação entre microrganismos resistentes no desfecho, desenvolvimento de outras infecções e tempo de IOT dos pacientes. Valores indicados em mediana (min~max) ou contagem (% do grupo), conforme apropriado. N=59, um paciente foi excluído da análise de desfecho pois foi transferido para outro hospital, n=60 para as demais características. Comparativos entre os grupos realizados pelos testes de Mann- Whitney e Qui-quadrado, de acordo com a característica da variável. P<0,05 para atestar significância estatística.

Fonte: A própria autora (2024)
Por outro lado, houve uma associação significativa entre a presença de microrganismos multirresistentes e o desenvolvimento de outras infecções durante o internamento. Dos pacientes com microrganismos resistentes, 73,91% desenvolveram outras infecções, enquanto 43,34% dos pacientes sem microrganismos resistentes tiveram infecções adicionais. O teste do qui-quadrado indicou que essa diferença é estatisticamente significativa (p = 0,02), sugerindo que a presença de microrganismos resistentes está associada a uma maior incidência de infecções secundárias durante a internação.
Além disso, foi realizada uma análise do tempo total de IOT utilizando o teste de Mann-Whitney, que revelou uma diferença significativa entre os grupos. Os pacientes com microrganismos resistentes apresentaram um tempo mediano de IOT de 24 dias (variando de 3 a 72 dias), enquanto os pacientes sem microrganismos resistentes tiveram um tempo mediano de IOT de 10,5 dias (variando de 1 a 41 dias).
Essa diferença foi significativa (p = 0,007), indicando que a presença de microrganismos resistentes está associada a um tempo mais prolongado de intubação.
Em resumo, enquanto a presença de microrganismos resistentes não mostrou impacto direto sobre o desfecho clínico dos pacientes, ela está associada a um maior risco de desenvolvimento de outras infecções durante a internação e a um tempo prolongado de IOT, o que pode aumentar a complexidade do tratamento e o risco de complicações.
CONCLUSÕES
Este estudo forneceu uma visão abrangente sobre o perfil clínico e os fatores de risco associados à Pneumonia Associada à Ventilação Mecânica (PAVM) em um hospital de ensino em Curitiba-PR, destacando a complexidade do manejo desses pacientes e os desafios impostos pela presença de microrganismos multirresistentes. A partir dos resultados obtidos, foi possível identificar padrões importantes que corroboram com a literatura existente e fornecem insights valiosos para a prática clínica em Unidades de Terapia Intensiva (UTI).
A análise dos dados revelou que a PAVM afeta predominantemente pacientes mais idosos e do sexo masculino, o que está em linha com outros estudos que relacionam a maior incidência dessa infecção a comorbidades prevalentes e à fragilidade clínica dessa população. Esse achado reforça a necessidade de uma abordagem preventiva mais intensa e personalizada para grupos demográficos com maior suscetibilidade à PAVM.
A análise do tempo de intubação orotraqueal (IOT) revelou que a maioria dos pacientes foi diagnosticada com PAVM de forma tardia, após o quarto dia de ventilação mecânica. Este tipo de PAVM tardia tende a estar associada a infecções mais graves e de difícil tratamento, com maior envolvimento de patógenos multirresistentes. Além disso, pacientes que necessitaram de traqueostomia mostraram um perfil clínico mais complexo, com maior necessidade de suporte ventilatório prolongado, o que destaca a importância de intervenções precoces e estratégias de controle de infecção.
O perfil microbiológico dos pacientes do hospital mostra uma predominância de microrganismos multissensíveis entre os patógenos mais prevalentes. Das amostras de Staphylococcus aureus, 66,7% eram sensíveis à meticilina (MSSA), e 56,3% das amostras de Klebsiella pneumoniae apresentaram multissensibilidade. Esses dados revelam um dado interessante, já que a literatura, de acordo com estudos de Chastre (2006) aponta bacilos gram-negativos aeróbios multirresistentes como responsáveis por mais de 60% dos casos de PAVM.
A presença de microrganismos multirresistentes foi um fator associado a um maior risco de desenvolvimento de infecções secundárias e a um tempo prolongado de IOT, aumentando a complexidade do tratamento desses pacientes. A alta taxa de resistência antimicrobiana observada nos patógenos isolados (como Klebsiella pneumoniae produtora de carbapenemase, Staphylococcus aureus resistente à meticilina, Pseudomonas aeruginosa e outros) reforça a necessidade de monitoramento contínuo e rigoroso das práticas de prescrição de antibióticos, a fim de mitigar o risco de resistência.
O perfil microbiológico nos hospitais mudou significativamente após 2020, devido à pandemia de COVID-19. O uso intensivo de antibióticos aumentou a resistência microbiana, alterando padrões previamente estabelecidos, o que exige cautela ao comparar dados com estudos anteriores a esse período.
Por fim, os desfechos clínicos mostraram uma elevada taxa de mortalidade entre os pacientes com PAVM, refletindo o impacto negativo dessa condição no prognóstico de pacientes críticos em UTIs. A identificação dos fatores de risco e padrões de infecção observados neste estudo pode contribuir para o desenvolvimento de protocolos de prevenção e manejo mais eficazes, visando reduzir a morbidade e mortalidade associadas à PAVM e melhorar a qualidade dos cuidados prestados.
DIFICULDADES E VIESES
Este estudo apresentou algumas limitações e vieses que devem ser considerados ao interpretar os resultados. Em primeiro lugar, o baixo número de pacientes incluídos na amostra limita a capacidade de generalizar os achados para populações maiores, o que pode reduzir a representatividade dos resultados obtidos. Além disso, houve desafios significativos relacionados ao diagnóstico preciso de PAVM, especialmente considerando o perfil clínico dos pacientes atendidos no hospital, predominantemente pacientes clínicos, muitos dos quais já ingressam na UTI com diagnósticos prévios de pneumonia comunitária ou broncoaspirativa. Isso dificulta a distinção entre uma infecção respiratória adquirida na comunidade e aquela adquirida após a intubação e ventilação mecânica.
A coleta e análise de dados também enfrentaram obstáculos devido à dificuldade de compreensão dos prontuários, que variam em qualidade e completude. A despadronização dos resultados de culturas microbiológicas foi outro fator que afetou a análise, sendo que apenas os dados geridos pelo Serviço de Controle de Infecção Hospitalar (SCIH) mostraram um nível adequado de padronização e consistência. A situação é agravada pela falta de uma história clínica detalhada em pacientes transferidos de outras instituições, o que compromete a continuidade do cuidado e a avaliação precisa dos fatores de risco.
Além das limitações já mencionadas, o estudo enfrentou dificuldades técnicas relacionadas ao sistema de prontuários eletrônicos Tasy, utilizado no hospital. Em casos de internações prolongadas, onde os prontuários se tornam extensos, o sistema frequentemente trava, dificultando o acesso e a análise contínua dos dados clínicos dos pacientes. Esse problema comprometeu a recuperação de informações essenciais para a avaliação completa do quadro dos pacientes e, consequentemente, impactou a análise dos desfechos e características associadas à Pneumonia Associada à Ventilação Mecânica (PAVM).
É fundamental lembrar que o perfil microbiológico das infecções relacionadas à assistência varia entre as instituições, tornando essencial avaliar as particularidades de cada hospital. Esses perfis não devem ser comparados diretamente com base em valores absolutos, mas sim analisados à luz da literatura e de exemplos externos, visando aprimorar a qualidade do serviço oferecido e reduzir a incidência de complicações e infecções potencialmente evitáveis.
Por fim, a perda de informações importantes em prontuários de internações prolongadas contribuiu para lacunas nos dados clínicos, o que pode ter impactado a análise dos desfechos e das características dos pacientes. Essas limitações evidenciam a necessidade de melhorias nos sistemas de registro e padronização de dados, bem como a importância de estudos com amostras maiores e mais robustas para uma avaliação mais precisa da PAVM nesse contexto clínico.
REFERÊNCIAS
ALNIMR, Amani. Antimicrobial resistance in ventilator-associated pneumonia: predictive microbiology and evidence-based therapy. Infectious diseases and therapy, v. 12, n. 6, p. 1527-1552, 2023.
ANDRADE, Fagner Chagas Raulino et al. Ep-175-pneumonia associada a ventilação mecânica-pavm: descrição do perfil microbiológico entre pacientes internados na UTI de um Hospital Sentinela na cidade de Manaus-AM. The Brazilian Journal of Infectious Diseases, v. 28, p. 104097, 2024.
CARVALHO, Carlos Roberto Ribeiro de. Pneumonia associada à ventilação mecânica. Jornal brasileiro de pneumologia, v. 32, p. xx-xxii, 2006.
CHASTRE, Jean. Ventilator-associated pneumonia. In: Seminars in Respiratory and Critical Care Medicine. Copyright© 2006 by Thieme Medical Publishers, Inc., 333 Seventh Avenue, New York, NY 10001, USA. 2006. p. 001-004.
DA SILVA NASCIMENTO, Tainara; ARCANJO, Ana Beatriz Braga; FERNANDES, Murilo José. Indicações de traqueostomia em uma unidade de terapia intensiva. Archives Health Sciences, v. 30, 2023.
KETATA, Nouha et al. Point prevalence survey of health-care associated infections and their risk factors in the tertiary-care referral hospitals of Southern Tunisia. Infection, Disease & Health, v. 26, n. 4, p. 284-291, 2021.
LAI, Chih-Cheng et al. Increased antimicrobial resistance during the COVID-19 pandemic. International journal of antimicrobial agents, v. 57, n. 4, p. 106324, 2021.
LUNARDELLI, Elizabeth Kristiane Buss et al. Avaliação de critérios diagnósticos para pneumonia associada à ventilação mecânica. 2021. 66 fl. Tese (doutorado) – Universidade Federal de Santa Catarina, Centro de Ciências da Saúde, Programa de Pós-Graduação em Ciências Médicas, Florianópolis, 2021.
MAGILL, Shelley S. et al. Multistate point-prevalence survey of health care–associated infections. New England Journal of Medicine, v. 370, n. 13, p. 1198-1208, 2014.
MARTINS, Fernanda Jorge et al. Abordagem geral da pneumonia associada à ventilação mecânica. Revista Eletrônica Acervo Médico, v. 23, n. 11, p. e14539-e14539, 2023.
MATOS, Artur Manuel Silva; GRAÇA, Luís Carlos Carvalho. Determinantes da pneumonia associada à ventilação invasiva numa unidade de cuidados intensivos de um hospital central. Revista de Enfermagem Referência, p. 1-9, 2024.
MODI, Anita Rae; KOVACS, Christopher S. Hospital-acquired and ventilator-associated pneumonia: Diagnosis, management, and prevention. Cleveland Clinic journal of medicine, v. 87, n. 10, p. 633-639, 2020.
PAPAZIAN, Laurent; KLOMPAS, Michael; LUYT, Charles-Edouard. Ventilator-associated pneumonia in adults: a narrative review. Intensive care medicine, v. 46, n. 5, p. 888-906, 2020.
PINHO, Maria Teperino et al. Fatores de risco relacionados à pneumonia associada a ventilação mecânica: revisão da literatura. Revista Eletrônica Acervo Saúde, v. 13, n. 4, p. e7034-e7034, 2021.
PUGIN, Jérôme et al. Diagnosis of ventilator-associated pneumonia by bacteriologic analysis of bronchoscopic and nonbronchoscopic “blind” bronchoalveolar lavage fluid. American Review of Respiratory Disease, v. 143, n. 5_pt_1, p. 1121-1129, 1991.
SOCIEDADE BRASILEIRA DE PNEUMOLOGIA E TISIOLOGIA (SBPT) et al. Diretrizes brasileiras para tratamento das pneumonias adquiridas no hospital e das associadas à ventilação mecânica-2007. J Bras Pneumol, v. 33, n. Suppl 1, p. S1-S30, 2007.
ZANUTO, Bruno Silva et al. Pneumonia associada à ventilação mecânica: uma revisão narrativa. Contribuciones A Las Ciencias Sociales, v. 17, n. 4, p. e6013-e6013, 2024.
SOUZA, Karina et al. Prevalência de pneumonia associada a ventilação mecânica em um hospital público do norte do Paraná. Revista Foco, v. 16, n. 5, p. e1988-e1988, 2023.
1E-mail: glaunya.coutinho@gmail.com – Instituição: Hospital Cruz Vermelha Brasileira Filial Paraná – ORCID: 0009-0008-1032-0717
2E-mail: jessica.pcoelho@gmail.com – Instituição: Hospital Cruz Vermelha Brasileira Filial Paraná – ORCID: 0009-0005-5211-2957
3E-mail: luanatannous@yahoo.com.br – Instituição: Universidade Positivo / Universidade Federal do Paraná – ORCID: 0000-0003-3559-1712
