REGISTRO DOI: 10.69849/revistaft/ni10202410310751
Emily Matos Santana; Gustavo Rodrigues Vergani; Liliane de Jesus Costa; Rodrigo Santos de Souza; Orientador: Prof. Me. Luiz Fernando de Oliveira Moderno
RESUMO
O presente trabalho de conclusão de curso é uma revisão de leitura que reúne dados de diversos artigos com intuito de intensificar a propagação das informações acerca da atuação do fisioterapeuta no distúrbio da apneia obstrutiva do sono, tema desse trabalho. A fisioterapia, como um todo, vem crescendo cada vez mais na sociedade, como forma de tratar, melhorar e prevenir algumas doenças, lesões, traumas, entre outros fatores que possam acometer a saúde física e/ou psíquica. No entanto, o que a maioria das pessoas desconhecem é que a fisioterapia também atua na melhora do sono, identificando e tratando distúrbios que afetam essa parte tão importante para o ser humano e que acabam impactando diretamente a parte física do paciente. O enfoque desse projeto é mostrar o que é a apneia, sua fisiopatologia e formas de diagnosticar, como esse distúrbio afeta a vida das pessoas e como a fisioterapia pode auxiliar nesse processo de tratamento, trazendo qualidade de vida para esses pacientes.
Palavras-Chave: Apneia; Sono; CPAP; VNI; Polissonografia
ABSTRACT
This final project is a literature review that compiles data from various articles to enhance the dissemination of information about the role of physiotherapists in obstructive sleep apnea, which is the subject of this work. Physiotherapy, as a whole, has been increasingly recognized in society as a means of treating, improving, and preventing various diseases, injuries, traumas, and other factors that can affect physical and/or mental health. However, what most people do not realize is that physiotherapy also plays a role in improving sleep by identifying and treating disorders that impact this crucial aspect of human life, which directly affects patients’ physical well-being. The focus of this project is to explain what sleep apnea is, its pathophysiology, and ways of diagnosing it, as well as how this disorder affects people’s lives and how physiotherapy can help in the treatment process, bringing quality of life to these patients.
INTRODUÇÃO
Apneia do sono são obstruções repetitivas da garganta que ocorrem durante o sono (pausas respiratórias de no mínimo 10 segundos) e ou hipopneias recorrentes. Durante o sono, acontece um relaxamento dos tecidos da faringe e da língua, limitando ou bloqueando a passagem de ar para os pulmões.
O ronco e os ruídos são a tentativa forçada do ar entrar por essas vias que estão bloqueadas enquanto o paciente tenta respirar. O cérebro é privado de oxigênio e na tentativa de restabelecer a abertura dessa musculatura ele realiza microdespertares, e isso pode acontecer algumas vezes por noite, ou em casos mais graves, um despertar completo (quando a pessoa acorda).
O sono é importante, pois é durante esse ciclo que o organismo exerce as principais funções de restauração do corpo e funções importantes como por exemplo o equilíbrio metabólico, reparo de tecidos, síntese de proteínas, entre outros.
A falta de qualidade do sono aumenta acentuadamente o risco de acidentes automobilísticos, dificuldades no trabalho, disfunção sexual, além de aumentar a probabilidade de desenvolver hipertensão e estar associada a um risco aumentado de doenças como insuficiência cardíaca, fibrilação atrial e acidente vascular encefálico.
Compreender como funciona, o que afeta, e quais são as formas de tratamento, é essencial para haja um maior entendimento para entender o porquê de estar acordando sempre cansado, ter sonolência durante as atividades de vida diária e no trabalho, não ser produtivo. Saber também onde procurar esse auxílio e como tratar essa condição que afeta uma parte significativa da população que nem sabe da existência dessa condição clínica.
Diante dessa necessidade, a proposta do trabalho tem o objetivo de trazer o conhecimento dessa doença, a atuação do profissional de fisioterapia, onde e como ele atua, quais são os sintomas e as formas de tratamento com o uso da VNI (ventilação não invasiva).
FISIOTERAPEUTA DO SONO
Um dos principais enfoques da fisioterapia no tratamento da apneia do sono é através da terapia de exercícios respiratórios. Estes exercícios visam fortalecer os músculos envolvidos na respiração e melhorar o controle da respiração durante o sono. Além disso, técnicas de reeducação postural podem ser empregadas para ajudar na abertura das vias aéreas e na redução dos episódios de obstrução. (NERBASS, FLÁVIA BAGGIO, 2015)
Outro aspecto importante é a utilização de dispositivos de ventilação não invasiva, como o CPAP (Continuous Positive Airway Pressure). O fisioterapeuta auxilia na adaptação do paciente ao uso desses dispositivos, além de oferecer suporte na manutenção e ajuste adequado conforme necessário , também incluindo orientações sobre higiene do sono, como práticas e ambientes adequados para o repouso, que podem contribuir significativamente para a melhoria dos sintomas da apneia do sono.
Por isso o papel do fisioterapeuta no tratamento da apneia do sono envolve avaliar a biomecânica das estruturas respiratórias, incluindo postura, musculatura cervical e oral, e propor intervenções como exercícios específicos para fortalecer os músculos da garganta, melhorar a postura respiratória e promover a saúde das vias aéreas superiores. Essas abordagens visam reduzir os sintomas e melhorar a qualidade do sono, contribuindo para uma melhor saúde geral e qualidade. (CAVALCANTE-LEÃO,2020).
APNEIA OBSTRUTIVA E HIPOPNEIA DO SONO
APNEIA OBSTRUTIVA DO SONO
A apneia obstrutiva do sono (AOS) é uma condição caracterizada por interrupções na respiração durante o sono, geralmente devido ao relaxamento dos músculos da garganta, que bloqueiam as vias aéreas. O tratamento e a gestão da AOS incluem uma variedade de abordagens, entre elas exercícios e cuidados específicos.
Para identificar se uma pessoa possui o distúrbio é necessário uma avaliação específica, e esta inclui analisar o histórico clínico do paciente, se relata sintomas como roncos, pausas na respiração, sonolência diurna, dificuldade de concentração e irritabilidade, utiliza-se também questionários como o Epworth Sleepiness Scale para medir a sonolência diurna. Em seguida é imprescindível que haja exames físicos avaliando peso corporal, medidas de circunferência do pescoço e exame da orofaringe e condições associadas, como hipertensão ou diabetes. E por fim, estudos do sono: Polissonografia, que monitora a atividade cerebral, frequência cardíaca, respiração e níveis de oxigênio enquanto o paciente dorme; e Estudo domiciliar do sono, que pode ser uma alternativa para diagnósticos em alguns casos.
Assim como outras doenças precisam de atenção, a apneia do sono também requer certos cuidados. A prática regular de atividades físicas pode contribuir para a perda de peso e redução da gravidade da apneia, exercícios aeróbicos e treinamento de força são recomendados, sempre que possível, com a orientação de um profissional de saúde. Manter um horário regular de sono, criar um ambiente propício ao descanso e evitar estimulantes antes de dormir, dormir de lado pode ajudar a reduzir os episódios de apneia em comparação com dormir de costas, acompanhamento regular com um especialista em medicina do sono para monitorar a eficácia do tratamento, e uso de dispositivos como CPAP (Pressão Positiva Contínua nas Vias Aéreas), quando necessário.
HIPOPNEIA
A hipopneia refere-se a uma redução considerável do fluxo respiratório, que pode ocorrer durante o sono ou em outras circunstâncias, e está frequentemente relacionada a distúrbios respiratórios, como a apneia do sono. A avaliação e o manejo dessa condição envolve algumas etapas e cuidados que podem ser importantes.
Inicialmente deve ser realizada uma anamnese coletando informações detalhadas sobre os sintomas apresentados, como sonolência diurna, apneias documentadas, roncos e dificuldades respiratórias durante o sono, seguido de um exame físico, avaliando os sinais vitais, ausculta pulmonar e estudo da anatomia das vias aéreas superiores. Deve também ser feita uma polissonografia, para análise do padrão respiratório durante o sono, identificando episódios de hipopneia e apneia, além de avaliar a oximetria e a atividade cerebral. Além disso, é importante o uso de escalas de avaliação da sonolência como a Escala de Sonolência de Epworth, para medir a sonolência diurna e exames complementares para identificar outras condições associadas, como doenças cardíacas ou pulmonares.
Os cuidados e manejo na hipopneia se inicia com a mudança no estilo de vida, como a perda de peso, pois reduzir o peso corporal em pacientes com sobrepeso ou obesidade pode diminuir os episódios de hipopneia, realizar regularmente exercícios, pois a atividade física pode melhorar a capacidade respiratória e o sono. Alguns outros cuidados incluem o posicionamento ao dormir, tentar dormir de lado em vez de costas pode ajudar a reduzir a gravidade dos episódios de hipopneia, especialmente em pessoas com apneia do sono. Uso de dispositivos CPAP: se a hipopneia estiver associada à apneia do sono, o uso de um dispositivo de pressão positiva contínua (CPAP) pode ser recomendado para manter as vias aéreas abertas durante o sono. Tratamento medicamentoso: em alguns casos, medicamentos podem ser prescritos para tratar condições subjacentes ou para melhorar a qualidade do sono. Acompanhamento: monitoramento regular com um profissional de saúde para avaliar a evolução dos sintomas e a eficácia das intervenções, e Educação do paciente: esclarecer sobre a condição e seus efeitos na saúde, promovendo a adesão ao tratamento e a adoção de hábitos saudáveis.
Por fim, a hipopneia é uma condição que pode ter impacto significativo na qualidade de vida. Sua avaliação deve ser cuidadosa e pode exigir uma abordagem multidisciplinar. O manejo é essencial para melhorar a qualidade do sono e, consequentemente, a saúde geral do paciente. É importante que qualquer estratégia de manejo seja discutida e supervisionada por um profissional de saúde.
FISIOPATOLOGIA
Na anatomia humana as vias aéreas superiores são divididas em 4 (quatro) segmentos: Nasofaringe corresponde a primeira secção da Faringe, velofaringe ou orofaringe retropalatal, entre o palato 60 a o duro e o palato mole; orofaringe, que se estende do palato mole até a epiglote; e hipofaringe, que se estende da base da língua até a laringe
A apneia acontece especificamente na orofaringe que ocorre a obstrução ou obstrução parcial da mesma em momentos aleatórios durante o sono. Para este fechamento ser considerado uma apneia, tem de estar por no mínimo 10 segundos obstruído e com isso ocorrer o surgimento da hipoxemia crônica. s apneias e hipopneias ocorrem com frequência máxima durante o sono REM e nos estágios 1 e 2 do sono NREM. Ocasionalmente a apneia pode ser mais frequente no sono NREM do que no sono REM, mas ainda assim as que ocorrem no REM são as mais graves e duradouros
A apneia pode acometer ambos sexos, mas a prevalência é maior no sexo masculino, na idade de 60 a 69 anos. Além destes fatores, tem a questão anatômica, o mento retraído e a língua aumentada, que são fatores importantes para uma diagnóstico de AOS. A genética da estrutura craniofacial compartilhando o mesmo gene dos antepassados familiares também é importante.

DIAGNÓSTICO
SINTOMAS
Roncos, pausas respiratórias durante o sono, sensação de sufocamento, sonolência diurna. Dificuldade em adormecer, despertar precoce, dificuldade em voltar a dormir, e cansaço excessivo durante o dia, problema em se manter alerta, dificuldade em manter foco. O ronco ocorre devido ao relaxamento dos músculos da garganta, ou que leva ao estreitamento das vias aéreas superiores. Esse estreitamento provoca vibrações nos tecidos moles da garganta, resultando no som característico do ronco.
A sonolência diurna é uma consequência direta da fragmentação do sono. Os constantes microdespertares e a queda na qualidade do sono impedem que o paciente atinja as fases mais profundas e restauradoras do ciclo do sono, como o sono REM. Além disso, a hipoxemia noturna, que resulta da redução dos níveis de oxigênio durante as apnéias, também afeta o funcionamento cerebral e o estado de alerta diurno, contribuindo para o cansaço e a ansiedade durante o dia. (Malhotra A, Jordan A, 2015)
ESCALAS
Índice de Qualidade de Sono de Pittsburgh (PSQI): Avalia a qualidade e padrões do sono através de um questionário autoaplicado, cobrindo áreas como latência, duração, eficiência e distúrbios do sono. A pontuação varia de 0 a 21, sendo que quanto maior a pontuação, pior a qualidade do sono. (BUYSSE ET AL, 1989)

Escala de Sonolência de Epworth (ESS): Quantifica a sonolência diurna excessiva, comum em distúrbios respiratórios do sono. O paciente responde sobre a probabilidade de cochilar em diferentes situações diárias, com uma pontuação de 0 a 24, onde maior pontuação indica maior sonolência. (MURRAY W. JOHNS, 1991)

Questionário STOP BANG: (Snoring, Tiredness, Observed apnea, and high blood Pressure) é uma ferramenta simples e amplamente utilizada para o rastreio da apneia obstrutiva do sono (AOS) em pacientes. Ele consiste em quatro perguntas básicas, sendo de fácil aplicação e compreensão, com o objetivo de identificar pessoas com risco elevado de AOS. Cada resposta afirmativa representa um ponto, e a soma total ajuda a categorizar o risco do paciente. (Chung F, Subramanyam R, 2012) S (Snoring) – Ronco; T (Tiredness) – Cansaço; O (Observed apnea) – Apneia observada; P (Pressure) – Pressão arterial elevada. Este questionário é particularmente útil como ferramenta de triagem inicial, antes de encaminhar o paciente para exames mais específicos.

POLISSONOGRAFIA
Ao longo dos anos as condições de sono da população tem sido prejudicada por vários fatores e disfunções e uma delas é a AOS, onde há uma obstrução das vias aéreas superiores que provoca interrupções na respiração durante o sono. Para diagnóstico desse e de outros distúrbios do sono alguns métodos são utilizados, mas o padrão considerado ouro, nesse caso, é a polissonografia.
A polissonografia é um exame que registra as variáveis fisiológicas durante o sono, identificando o distúrbio que o paciente apresenta, dessa forma é realizado a noite e pode ser feito em um laboratório do sono onde o paciente fica por 24 horas e tem o acompanhamento de um profissional, ou em domicílio onde os aparelhos são colocados no paciente para que haja esse registro e não tem um profissional acompanhando.
Para que esse exame seja realizado há todo um processo que se inicia com a preparação onde o paciente geralmente é orientado a evitar estimulantes como cafeína e álcool no dia do exame, e usar roupas confortáveis para dormir. Em seguida, eletrodos e sensores são colocados em várias partes do corpo. Os eletrodos são colocados no couro cabeludo para medir a atividade elétrica do cérebro (EEG), identificando os estágios do sono; eletrodos de movimento colocados nas pernas e nos braços para monitorar os movimentos durante o sono; eletrodos de biopotencial usados para monitorar a atividade cardíaca (ECG); microfone para registrar roncos e outros sons respiratórios; sensor de fluxo de ar colocado no nariz e na boca para medir a respiração; e oxímetro colocado no dedo do paciente para monitorar os níveis de oxigênio no sangue.
Feito isso, acontece o monitoramento noturno, ou seja, durante a noite, todos esses dispositivos registram dados enquanto o paciente dorme. Após o exame, os dados são analisados por um médico especialista em sono ou fisioterapeuta. O relatório resultante fornece informações sobre a qualidade do sono do paciente, os diferentes estágios do sono, e a presença de apnéias ou outros distúrbios.
A saúde do sono é importante para manter uma boa qualidade de vida. No geral o sono se divide em fases e estágios ao longo de um ciclo de sono típico, sendo estruturadas e organizadas o que se chama de arquitetura do sono. Esse ciclo pode acontecer diversas vezes durante a noite e se divide em quatro fases, sendo o sono REM uma das fases e as outras três não-REM, dividido em N1, N2 e N3.
O sono não-REM é o estágio inicial e vai do sono leve ao profundo. No estágio 1 ou N1 ocorre a transição da vigília para o sono, dura alguns minutos e é onde acontece a desaceleração da atividade cerebral e a pessoa pode despertar com facilidade. O estágio 2 (N2) representa metade do ciclo total do sono, é aqui que acontece a diminuição da frequência cardíaca e da temperatura corporal e o cérebro mostra padrões de atividade específicos. O último estágio não-REM é o N3 e também é conhecido como sono profundo ou sono de ondas lentas, é nele que acontece a restauração do corpo e do sistema imunológico, sendo mais difícil acordar uma pessoa neste estágio.
O sono REM é o último estágio e tende a durar mais à medida que a noite avança. É caracterizado por movimentos rápidos dos olhos, aumento da atividade cerebral e sonhos vívidos, além disso é importante para a consolidação da memória e o processamento emocional.
A polissonografia fornece uma série de informações sobre o sono, incluindo estágios do sono identificando os ciclos de sono REM e não-REM, ajudando a entender a arquitetura do sono; registro de apneias (pausas na respiração) e hipopneias (reduções ou fechamento parcial do fluxo respiratório) e sua gravidade; informações sobre a oxigenação do sangue durante o sono; monitoramento de distúrbios do movimento, como a síndrome das pernas inquietas; avaliação da presença e intensidade dos roncos; e monitoramento de variações na frequência cardíaca associadas ao sono. Com esses dados, é possível identificar e diagnosticar distúrbios do sono, permitindo a elaboração de um plano de tratamento adequado. A polissonografia é um exame abrangente e pode ser fundamental para o manejo de diversas condições relacionadas ao sono.
DISPOSITIVOS DE VNI
O CPAP dentre os dispositivos de VNI é o mais utilizado por seus diversos benefícios como: Aumento da saturação da oxiemoglobina e à minimização dos despertares, diminuição da sonolência diurna, reduz alterações cardiovasculares noturnas, hipertensão arterial diurna, frequência de sofrer acidentes automobilísticos, entre outros.
Tem sido cada vez mais utilizado para combater a AOS por obter um bom prognóstico, além de melhorar a qualidade de vida dos pacientes, evitar complicações decorrentes do distúrbio, e o uso de abordagens cirúrgicas que não são tão eficazes. é considerado tratamento de primeira linha para pacientes com AOS e com alta eficácia na melhora dos sintomas. Além disso, o CPAP contribui no controle da pressão arterial em pessoas hipertensas, reduzindo as taxas de morbidade e mortalidade relacionadas à doença cardiovascular, assim, melhorando os resultados a longo prazo (CHEN et al., 2021).
O CPAP Automático usado por várias noites monitora continuamente o paciente como o fluxo de ar e a limitação de fluxo e fornecem pressão de CPAP variáveis de acordo com a necessidade respiratória do paciente, determinando a pressão ideal o CPAP é muito eficaz no alívio da AOS.
CPAP – ( Continuous Positive Airway Pressure ) é uma pressão positiva de forma contínua onde será ofertado sempre um nível constante de pressão na via área, ajudando a manter aberta durante a inspiração e expiração.

BIPAP – ( Bilevel Positive Airway Pressure ) fornece dois níveis de pressão: o suporte inspiratório (IPAP) e a pressão expiratória positiva (EPAP) permite alternar a intensidade de pressão feita nas vias aéreas durante a fase de inspiração e expiração. Além de permitir a injeção de ar pelo esforço expiratório do paciente, ou seja, ele será ativado assim que o paciente começa uma inspiração.

APAP – ( Adaptive positive airway pressure ) Neste modo, a pressão de ar varia ao longo da noite em resposta às mudanças de posição corporal e de estágios do sono que podem alterar a pressão requerida para manter a via aérea aberta
INTERFACES
As interfaces ou máscaras são um acessório fundamental para o tratamento da AOS, pois a adesão do paciente à terapia vai ser facilitada ou dificultada pela escolha correta da máscara. Essa escolha, como todo o processo, deve ser feita com o auxílio de um profissional na área para que a adaptação com o CPAP seja mais fácil, pois o uso de uma máscara que não se encaixa com o seu tipo de rosto vai levar ao desconforto durante as etapas da terapia, o conforto depende de alguns fatores como o tipo de pele, formato do rosto, como o paciente dorme, entre outros;/..
TIPOS DE MÁSCARAS
Máscara Nasal: Neste tipo de máscara a almofada fica apoiada sobre o nariz o cobrindo e deixa a boca livre, sendo muito fica no rosto devido a mais pontos de fixação.
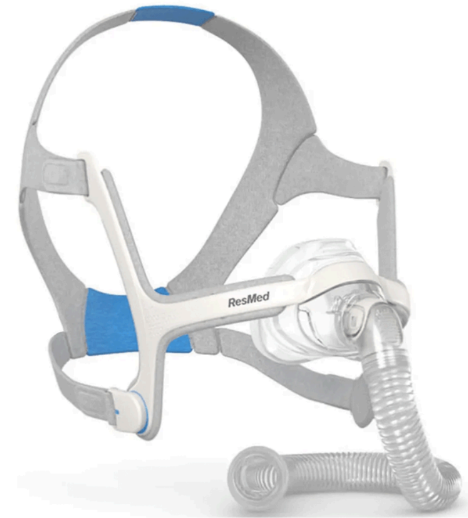
Máscara de almofada under nose (abaixo do nariz): Neste tipo de máscara existem pequenas almofadas que ficam apoiadas nas narinas, permitem liberdade do campo de visão, são leves e de fácil ajuste do fixador

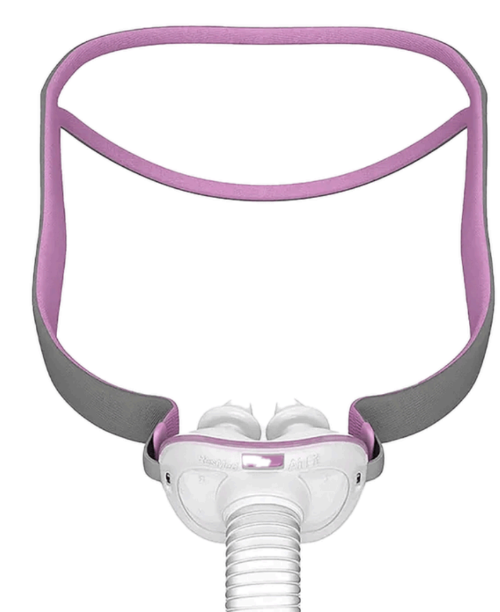
Máscara de almofada intranasal: Neste modelo existem prongues que acoplam dentro das narinas, sendo uma máscara minimalista mantendo fixação
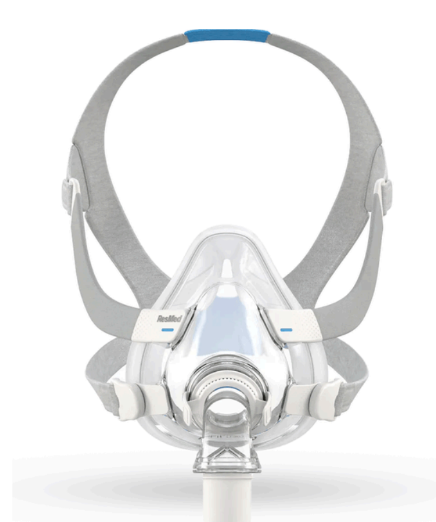
Máscara Oronasal: A almofada fica apoiada sobre o nariz e boca, utilizando para pacientes que respiram pela boca ou por nariz e boca.
REFERÊNCIAS
1 – MARTINS, Andrea Barral; TUFIK, Sérgio; MOURA, Sonia Maria Guimaraes Pereira Togeiro.Síndrome da apnéia-hipopnéia obstrutiva do sono. Bras. J. São Paulo, 2007
2 – BOARI, Letícia; CAVALCANTI, Carolina M; BANNWART, Samantha R.F.D; SOFIA, Oscimar B; DOLCI, José Eduardo L. Avaliação da escala de Epworth em pacientes com a Síndrome da apnéia e hipopnéia obstrutiva do sono. Rev. Bras. Otorrinolaringol. São Paulo, 2004
3 – Amra B, Rahmati B, Soltaninejad F, Feizi A. Screening Questionnaires for Obstructive Sleep Apnea: An Updated Systematic Review. Oman Med J. 2018 May;33.
4 – CAVALCANTE, Leão BL, de Araujo CM, Ravazzi GC, Basso IB, Guariza-Filho O, Taveira KVM, Santos RS, Stechman-Neto J, Zeigelboim BS. Effects of respiratory training on obstructive sleep apnea: systematic review and meta-analysis. Sleep Breath. 2022.
5 – Recomendações práticas para O PAPEL DA FISIOTERAPIA NO MANEJO DOS DISTÚRBIOS DE SONO Diretrizes da Associação Brasileira do Sono 2022.
6 – Rosenberg R, Babson K, Menno D, Morris S, Baladi M, Hyman D, Black J. Test-retest reliability of the Epworth Sleepiness Scale in clinical trial settings. J Sleep Res. 2022 Apr;31(2):e13476. doi: 10.1111/jsr.13476. Epub 2021 Sep 20. PMID: 34545626; PMCID: PMC9285450.
7 – Giannaki CD, Sakkas GK, Hadjigeorgiou GM, Manconi M, Bargiotas P. Unfolding the role of exercise in the management of sleep disorders. Eur J Appl Physiol. 2024 Sep;124(9):2547- 2560. doi: 10.1007/s00421-024-05556-6. Epub 2024 Jul 20. PMID: 39031176; PMCID: PMC11365864.
8 – Frangopoulos F, Nicolaou I, Zannetos S, Economou NT, Adamide T, Georgiou A, Trakada G. Estimating obstructive sleep apnea in Cyprus: a randomised, stratified epidemiological study using STOP-Bang sleep apnea questionnaire. Sleep Med. 2019 Sep
9 – Azarbarzin A, Zinchuk A, Wellman A, Labarca G, Vena D, Gell L, Messineo L, White DP, Gottlieb DJ, Redline S, Peker Y, Sands SA. Cardiovascular Benefit of Continuous Positive Airway Pressure in Adults with Coronary Artery Disease and Obstructive Sleep Apnea without Excessive Sleepiness
10 – Masaaki Suzuki, Taiji Furukawa, Akira Sugimoto, Ryosuke Kotani, Rika Hosogaya, Comparison of diagnostic reliability of out-of-center sleep tests for obstructive sleep apnea between adults and children, International Journal of Pediatric Otorhinolaryngology
11 – SILVEIRA, Fabiana Lindemann Colvar; FERREIRA, Gustavo Dias; ORCY, Rafael Bueno. Qualidade do sono em pacientes com apneia obstrutiva após cinco anos de uso de CPAP. Rio Grande do Sul, 2017
12 – FERREIRA, Juliana Alves; RIBERA, Anna Alice Vidal Bravalhieri; OLIVEIRA, Letícia da Silva; FERNANDES, Carolina Di Pietro; SILVA, Josivaldo Godoy; KARMOUCHE, Andrea Romero. Uso de CPAP para apnéia obstrutiva do sono comparadas ao tratamento conservador. Brazilian Journal of Development, Curitiba, v.8, n.7, p. 52711-52724, jul., 2022
13 – ENZWEILER, Ana Paula; DIAMANTINO, Fábio Ferreira; PINHEIRO, Daniela Oliveira; ORTIZ, Tatiana de Arruda. Cuiabá, 2013 . UNOPAR Cient Ciênc Biol Saúde 2013;15(4):291-7.
14 – VARELLA, Drauzio. Arquitetura do Sono. Publicado em 21/08/2023 Revisado em 21/08/2023. Uol.
15 – BUSTAMANTE, Guilherme Oliveira. Monitorização Polissonografia – Aspectos Gerais. Ribeirão Preto, 2006. ResearchGate
16 – POLESE, Jéssica Fábia; SANTOS-SILVA, Rogério; KOBAYASHI, Rafael Freire; PINTO, Indira Nunes de Paula; TUFIK, Sérgio; BITTENCOURT, Lia Rita Azeredo. Monitorização portátil no diagnóstico da apneia obstrutiva do sono: Situação atual, vantagens e limitações. São Paulo. J Bras Pneumol. 2010;36(4):498-505.
17 – RODRIGUES, Maria Helena; RAMALHEIRA, João; LOPES, João; GOMES, Marleide da Mota; SILVA, Antonio Martins. Polissonografia: Aspectos técnicos e clínicos. Revista Brasileira de Neurologia: volume 48: nº 1 e 2: jan/jun, 2012: 7.
18 – TOGEIRO, Sônia Maria Guimarães Pereira; SMITH, Anna Karla. Métodos diagnósticos nos distúrbios do sono. Braz. J. Psychiatry 27 (suppl 1) • Maio 2005.
