THE ROLE OF PHYSIOTHERAPY IN PREVENTING DIABETIC FOOT
REGISTRO DOI: 10.69849/revistaft/ni10202410220641
Felipe Éden Souza de Oliveira1; Adriane Oliveira Petti2; Carla Emanuele Pedrosa de Assis3; Daiane Ferreira Batista4; Gabrielle Cristhina Silva da Costa5; Leonardo Bastos Feitosa6
Resumo
A fisioterapia desempenha um papel abrangente na prevenção do pé diabético, fornecendo educação, avaliação, exercícios, gerenciamento da dor e aconselhamento sobre calçados. Esta revisão bibliográfica inclui estudos publicados no período de 2015 até 2024, selecionados através das bases de dados Medline/PubMed, SciELO e LILACS. Foram encontrados 31 artigos e, 10 atenderam aos critérios de inclusão para serem usados nos resultados e discussão. A participação da fisioterapia na prevenção do pé diabético é crucial, pois os fisioterapeutas desempenham um papel fundamental na promoção da saúde e na prevenção de complicações em pacientes com diabetes.
Descritores: Fisioterapia. Diabetes mellitus. Neuropatia diabética
Abstract
Physical therapy plays a comprehensive role in diabetic foot prevention by providing education, assessment, exercise, pain management, and footwear advice. This bibliographic review includes studies published from 2015 to 2024, selected through the Medline/PubMed, SciELO and LILACS databases. 31 articles were found and 10 met the inclusion criteria to be used in the results and discussion. The participation of physiotherapy in the prevention of diabetic foot is crucial, as physiotherapists play a fundamental role in promoting health and preventing complications in patients with diabetes.
Keywords: Physiotherapy. Diabetic neuropathy. Diabetes mellitus.
INTRODUÇÃO
A Sociedade Brasileira de Diabetes(1), categoriza o diabetes mellitus em diferentes tipos, incluindo o tipo I, tipo II, diabetes gestacional e outras formas específicas. O diabetes mellitus tipo I (DM I) é caracterizado pela ausência ou quase total falta de insulina devido à destruição das células das ilhotas de Langerhans no pâncreas, geralmente por um processo autoimune. Embora possa ser diagnosticado em adultos, é mais comum manifestar-se na infância ou adolescência.
Segundo Vibha et al. (2), o pé diabético representa uma das complicações mais sérias e devastadoras do diabetes, resultando de uma combinação de neuropatia, isquemia e infecção que podem levar à deterioração dos tecidos e eventual necessidade de amputação. Este estudo destaca que aproximadamente 15% dos pacientes diabéticos desenvolverão úlceras nos pés durante suas vidas, e que estas frequentemente precedem a necessidade de amputação em 85% dos casos.
O diabetes mellitus tipo II (DM II) é uma condição metabólica complexa, influenciada por uma variedade de causas que podem incluir fatores genéticos e ambientais. Este tipo de diabetes está intimamente ligado ao excesso de peso, falta de atividade física e hábitos alimentares inadequados. O diabetes latente autoimune do adulto é uma forma mais avançada do diabetes tipo 2, caracterizado pelo ataque autoimune às células pancreáticas(1).
Estudos sugerem que até 2030, a incidência de diabetes aumentará significativamente em todo o mundo, com muitos casos permanecendo não diagnosticados até fases avançadas da doença, resultando em impactos substanciais nos sistemas de saúde, incluindo hospitalizações, procedimentos cirúrgicos e uso de medicamentos(3). O desenvolvimento de complicações, como o pé diabético, é uma consequência comum do diabetes, ocorrendo devido à interação complexa entre neuropatia, doença vascular periférica e infecção(4).
De acordo com Chicarro-Luna et al.(5), o elevado nível de glicose no sangue pode provocar a formação de úlceras nos pés de pacientes diabéticos devido à exposição prolongada a certos tipos de tecidos. Como resultado da reduzida sensibilidade, é comum que esses pacientes não percebam lesões externas como arranhões, rachaduras na pele ou unhas encravadas. Os autores conduziram um estudo utilizando o monofilamento, um teste preciso, objetivo e sensível que avalia a neuropatia periférica, seus sintomas e determina o grau de perda sensorial protetora no pé de risco. Pesquisas indicam que identificar duas questões simples e modificáveis na história clínica pode ser altamente útil na prática clínica, contribuindo para reduzir o risco de desenvolver neuropatia e, consequentemente, diminuir as complicações nos pés(6).
O cuidado com o paciente diabético, assim como em qualquer doença crônica, requer tempo, educação para o autocuidado em casa, apoio social e a implementação de políticas abrangentes para garantir uma gestão eficaz. Além disso, o sucesso do tratamento depende significativamente da motivação pessoal, aceitação da condição e apoio familiar(5).
Diante de tantos riscos problemáticos vivenciados pelo paciente diabético, a detecção precoce e o tratamento oportuno das manifestações clínicas podem evitar metade das amputações em indivíduos portadores de DM, a fisioterapia atua na avaliação do risco de desenvolvimento da neuropatia diabética e na estimulação da regeneração da fibra nervosa(7).
Pesquisas recentes têm explorado o papel da fisioterapia no tratamento desta condição, e em situações menos graves, a abordagem mais comum é focada na prevenção. Por outro lado, em casos mais severos, são empregados métodos específicos como o uso de placas de hidrocolóide, drenagem, orientações sobre o posicionamento adequado, entre outras técnicas(8).
Fundamentação Teórica
Diabetes Mellitus
Diabetes mellitus é uma condição crônica caracterizada pela deficiência do hormônio essencial para o metabolismo da glicose. A elevação dos níveis de glicose nessas pessoas está diretamente associada a complicações nos olhos, rins, sistema nervoso e coração, o que pode resultar em outros problemas de saúde, como a hipertensão arterial(1).
Identificação de fatores de risco para o desenvolvimento de úlceras nos pés
Uma das complicações mais comuns associadas ao diabetes é o pé diabético, que se caracteriza pela presença de lesões nos pés decorrentes de alterações vasculares e/ou neurológicas específicas da doença e representa a principal causa de amputações não traumáticas(9).
O pé diabético é um estado fisiopatológico complexo, marcado por úlceras que se formam nos pés como resultado da neuropatia periférica em cerca de 90% dos casos, representando uma das complicações crônicas mais debilitantes do diabetes(11). A neuropatia periférica sensitivo-motora tem um início gradual e os sintomas variam dependendo do tipo de fibra nervosa afetada. Essa neuropatia pode causar distúrbios na pele e nas articulações do pé, como atrofia muscular e redução da amplitude de movimento, aumentando assim o risco de úlceras plantares(12).
O envelhecimento é considerado um fator de risco para o desenvolvimento da neuropatia diabética, com o risco de neuropatia periférica sensorial aumentando a cada década de vida, sendo 1,7 vezes maior após os 60 anos em comparação com idades mais jovens, além de contribuir para o aumento da incidência de úlceras nos pés(10).
Os hábitos de vida e as comorbidades desempenham um papel fundamental no acompanhamento de indivíduos com diabetes, podendo ser responsáveis pela causa primária da neuropatia periférica sensorial e das úlceras ou contribuir para o descontrole glicêmico que leva a essas complicações(11).
O tabagismo pode desencadear respostas adrenérgicas que elevam os níveis de glicose no sangue e suprimem a produção de insulina, além de ter um efeito próinflamatório sistêmico, podendo ser considerado um fator de risco para o desenvolvimento de úlceras. No entanto, na amostra analisada, não houve correlação com um maior risco de úlceras(12).
O consumo crônico de álcool pode ser uma causa primária ou contribuir para o desenvolvimento e progressão da neuropatia diabética, pois produz um metabólito que interfere no transporte axonal, sendo considerado a segunda causa mais comum de neuropatia periférica sensorial diabética(10). A hipertensão arterial tem uma alta prevalência na população mundial, especialmente em indivíduos mais velhos e com diabetes mellitus, e desempenha um papel crucial no desenvolvimento de complicações macro e microvasculares(11).
Uso adequado de calçados e reconhecimento de sinais precoces de lesões nos pés
Existem cinco componentes essenciais para evitar o desenvolvimento de úlceras no pé diabético: identificar os pés em risco, realizar inspeções e exames regulares nos pés em risco, educar tanto o paciente quanto seus familiares sobre os cuidados necessários, instruir sobre o uso regular de calçados apropriados e tratar os fatores de risco associados à formação de úlceras(13).
A neuropatia diabética é apontada como a principal causa de lesões nos pés, uma vez que a diminuição da sensibilidade à dor resulta na incapacidade do paciente de sentir a pressão repetitiva de calçados desconfortáveis ou objetos pontiagudos, aumentando a probabilidade de formação de calosidades e úlceras, que podem levar a infecções e gangrena(16).
De acordo com Neta et al.(14), o uso de calçados inadequados é uma das principais causas de ulceração. É fundamental o uso de calçados apropriados para prevenir lesões devido às deformidades e alterações biomecânicas nos pés, mesmo quando dentro de casa.
O uso de calçados adequados em pacientes com redução de sensibilidade pode reduzir a fricção e a pressão, ajudando a evitar traumas. Portanto, a fabricação de calçados terapêuticos para pacientes com neuropatia é um aspecto crucial na prevenção de úlceras(15).
O cuidado com os pés é uma parte essencial do autocuidado para pacientes com diabetes mellitus. A inspeção diária dos pés é necessária para identificar precocemente pequenos traumas ou sinais de que os calçados utilizados não são adequados, assim como a inspeção dos calçados antes de usá-los, a fim de prevenir lesões(14).
Técnicas de higiene adequadas
A avaliação do pé diabético deve ser realizada diariamente, fazendo a prevenção primária envolvendo controle da glicemia em níveis apropriados dos fatores de risco, como tabagismo, hipertensão, obesidade, exames físicos periódicos, incluindo exame vascular e cuidados, orientação e higiene dos pés. O bom controle glicêmico é fundamental para prevenção do desenvolvimento da neuropatia e de complicações microvasculares do diabetes(19).
A necessidade de orientações simples e eficazes podem prevenir complicações em pacientes diabéticos, como mostra a tabela 1:
Tabela 1: ORIENTAÇÕES PARA O AUTOCUIDADO Examine seus pés todos os dias (você mesmo ou um familiar ou um cuidador orientado) para verificar se há bolhas, calos, rachaduras, ferimentos ou pele seca, incluindo as áreas entre os dedos. Realize a higiene regular dos pés, seguida da secagem cuidadosa deles, principalmente entre os dedos. Cuidado com a temperatura da água! Ela deve estar sempre inferior a 37°C, para evitar o risco de queimadura. Use cremes ou óleos hidratantes para pele seca, porém, evite usá-los entre os dedos. Corte as unhas em linha reta, nunca nos cantos. Após, use a lixa para acertar. Não utilize agentes químicos ou emplastros, muito menos tesoura ou estilete para remover calos. Use calçados confortáveis e de tamanho apropriado, evitando o uso de sapatos apertados, com bicos finos, salto alto, reentrâncias e costuras irregulares. Inspecione e palpe diariamente a parte interna dos calçados, à procura de objetos que possam machucar seus pés. Lave sempre seus calçados ou exponha ao sol para secar. Compre sapatos novos sempre no final da tarde. Sempre use meias de algodão macias e sem costuras ao utilizar calçados fechados, trocando-as todos os dias. Evite andar descalço, seja em ambientes fechados ou ao ar livre, inclusive dentro de casa. Antes de iniciar exercício físico, converse com a equipe de saúde que lhe acompanha para indicar o melhor calçado. Faça a reavaliação dos seus pés com a sua equipe de saúde uma vez ao ano (ou mais vezes, se for solicitado). Procure imediatamente sua Unidade de Saúde se uma bolha, corte, arranhão ou ferida aparecer.
Reconhecimento de sinais precoces de lesões nos pés
É fundamental reconhecer precocemente os sinais e sintomas da neuropatia periférica devido à sua significativa importância e à falta de conhecimento dos pacientes sobre a prevenção dessa condição. Conforme explicado por Brunner e Smeltzer (31), cerca de metade dos pacientes pode não apresentar sinais óbvios de neuropatia periférica. No entanto, os sintomas podem incluir dormência, sensação de queimação, coceira, diminuição do equilíbrio e dificuldade ao caminhar, manifestandose por exemplo como dificuldade para pisar firmemente no chão.
À medida que a doença progride, o paciente torna-se mais suscetível a complicações devido à perda de sensibilidade, diminuição da capacidade de sentir dor e temperatura, aumentando o risco de lesões, infecções, deformidades e reflexos reduzidos(8).
Figura 1: Alteração autonômica: Rachadura por ressecamento cutâneo do calcanhar
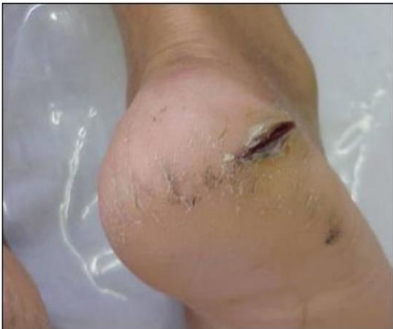
Os sintomas mais comuns incluem o desenvolvimento de úlceras nos pés em áreas de pressão, lesões pequenas que cicatrizam lentamente ou nunca cicatrizam, e perda progressiva de sensibilidade, tornando os pés insensíveis a temperaturas extremas e dor, o que contribui para um aumento das lesões e deformidades nos pés(5).
Programas de exercícios, adaptados às necessidades individuais de pacientes diabéticos
Programas de exercícios específicos são fundamentais para o tratamento eficaz de pacientes com diabetes, sendo adaptados às necessidades individuais de cada pessoa(10). Esses programas geralmente são desenvolvidos levando em consideração fatores como idade, nível de atividade física prévia, condição física atual, presença de complicações relacionadas ao diabetes (como neuropatia ou retinopatia), entre outros(11).
Cinesioterapia ativa
A fisioterapia emprega a cinesioterapia como parte do tratamento para pacientes diabéticos neuropatas, visando restaurar as funções motoras e melhorar a condição do sistema osteomioarticular. Esta abordagem demonstrou eficácia na redução de sintomas da neuropatia diabética, como dormência, formigamento, queimação e sensibilidade, resultando em uma melhor funcionalidade dos membros inferiores dos pacientes, incluindo aumento da amplitude de movimento e melhora na atividade muscular da perna, tornozelo e pé(20).
Além disso, a fisioterapia desempenha um papel crucial na prevenção de complicações, através de um protocolo que envolve treinamento de marcha, alongamento, exercícios de fortalecimento e equilíbrio, bem como orientações e adaptações de próteses e órteses(27).
Essa abordagem baseada em exercícios fisioterapêuticos tem se mostrado eficaz na melhoria da qualidade de vida, com benefícios como redução do peso corporal e do índice de massa corporal (IMC), diminuição das taxas glicêmicas e melhoria do sistema cardiovascular em pacientes diabéticos (23).
O fisioterapeuta visa abordar diretamente ou indiretamente os fatores envolvidos nas complicações do diabetes mellitus, através de uma avaliação minuciosa que considera danos motores, sensoriais e funcionais causados pela doença. Essa avaliação detalhada é fundamental para estruturar um protocolo fisioterapêutico que atenda às necessidades específicas dos pacientes diabéticos(20).
Uso de eletroterapia
A eletroterapia consiste no emprego de correntes elétricas externas com o propósito de promover alterações fisiológicas visando a cura. Sua aplicação na área da saúde remonta ao século XVIII, e diversos tratamentos utilizando essa técnica têm sido descritos para prevenir e tratar disfunções associadas ao diabetes mellitus, como a Estimulação Elétrica Transcutânea (TENS) e o Ultrassom Terapêutico (US)(28).
A TENS, por exemplo, envolve a aplicação de estímulos elétricos através de eletrodos na superfície da pele, atuando principalmente nos aspectos sensoriais, com o princípio de promover analgesia(27). Esta técnica tem demonstrado efeitos benéficos na regeneração nervosa, aumentando o número de fibras mielinizadas e a densidade do axônio. No entanto, é contraindicada em pacientes com marcapasso cardíaco, durante a gravidez, em casos de hiperidrose e em áreas sensíveis como os olhos e membranas mucosas(26).
No que diz respeito à aplicação de TENS, um estudo conduzido por Tonezzer(24), envolveu 24 pacientes, dos quais 11 eram neuropatas. Estes pacientes receberam aplicação de TENS em pontos específicos, com frequências de 7 e 75 Hz na região distal dos membros, durante 45 dias, com sessões de 60 minutos. Observou-se uma melhora da dor em ambos os grupos estudados, porém, o tratamento mostrou-se pouco eficaz isoladamente para tratar disfunções da neuropatia diabética.
Figura 2: Aplicação de TENS
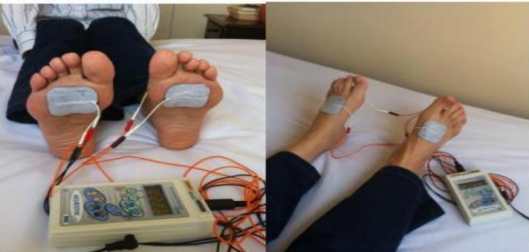
A eletroterapia desempenha um papel importante na prevenção de disfunções musculares e alterações na circulação periférica, sendo uma associação relevante no tratamento e prevenção da atrofia muscular, retrações tendinosas, dores articulares, mialgias e nevralgias. Frequentemente, é combinada com a cinesioterapia em protocolos fisioterapêuticos(25).
A Estimulação Elétrica Funcional (FES) é indicada para induzir a contração de músculos enfraquecidos, utilizando ondas bifásicas assimétricas de pulso retangular e baixa frequência, o que resulta em uma estimulação eficaz, semelhante ao padrão fisiológico(24).
Existem várias vantagens na aplicação da FES em pacientes neuropatas, como a facilitação da contração muscular voluntária, o fortalecimento muscular, o aumento da Amplitude de Movimento (ADM), a redução da espasticidade, a melhora do retorno venoso nos membros inferiores e o aumento da oxigenação muscular. No entanto, os movimentos ativos com FES são contraindicados em áreas recentemente suturadas, em pacientes com marcapasso cardíaco, em locais com implantes metálicos superficiais, em casos de sangramento ativo, neoplasias e durante o primeiro trimestre da gravidez(26).
Exercícios proprioceptivos
As mudanças resultantes da neuropatia diabética, como a diminuição das fibras mielinizadas e não mielinizadas, levam a uma redução na condução nervosa, afetando a capacidade sensorial, a orientação espacial e temporal dos pacientes diabéticos (21).
Consequentemente, a manutenção do equilíbrio corporal humano requer a coordenação entre diferentes sistemas, incluindo visão, informações táteis e proprioceptivas. Qualquer desregulação nesses sistemas pode resultar em instabilidade postural e aumentar o risco de quedas(22).
A propriocepção, que é a capacidade de perceber a posição e o movimento do corpo, desempenha um papel crucial na identificação da ordem de movimentos e na compreensão das informações temporais e espaciais sobre a pressão exercida nos pés. A diminuição da sensibilidade plantar e dos sinais dos mecanorreceptores pode limitar o equilíbrio em idosos diabéticos(30).
De acordo com o estudo conduzido por Souza(29), que envolveu 16 mulheres diabéticas com neuropatia, com idade igual ou superior a 60 anos, e durou 9 semanas, foram realizadas avaliações da sensibilidade plantar fina utilizando monofilamento Semmes-Weinstein e da pressão plantar estática por meio de uma plataforma de baropodometria. Após as avaliações, os pacientes foram submetidos ao teste de equilíbrio TUG (Time Up and Go).
Em seguida, foi implementado um treinamento de propriocepção e sensibilidade, composto por seis estações: lixa número 10, bola de massagem, escova macia, bola de vidro, toalha e caminhar sobre uma linha amarela no chão, repetido duas vezes. Cada paciente realizou 10 repetições em cada pé. Os resultados observados após as 9 semanas de intervenção foram positivos, mostrando ganhos na mobilidade articular, sensibilidade plantar e propriocepção.
De acordo com a descrição de Lima e Junqueira(30), em seu estudo envolvendo 11 pacientes com neuropatia diabética que apresentavam sinais de insensibilidade periférica e com idades variando entre 61 e 77 anos, foram conduzidas 24 sessões ao longo de 2 vezes por semana.
Figura 3: Sequência do tratamento da sensibilidade e propriocepção
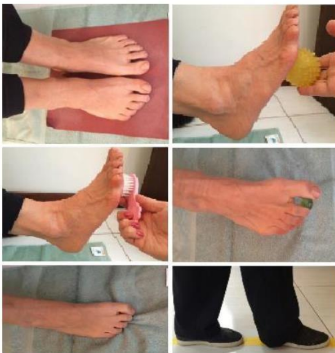
Durante o estudo, a sensibilidade plantar foi avaliada utilizando o monofilamento de Semmes-Weinstein, enquanto a força dos músculos gastrocnêmio, sóleo e tibial anterior foi avaliada utilizando a escala de força de Kendall. Além disso, a goniometria foi utilizada para medir a flexão plantar do tornozelo, com valores de 24,4° no lado direito e 23,3° no lado esquerdo(29).
O programa de intervenção incluiu atividades como alongamento, aquecimento, treino de equilíbrio, coordenação, propriocepção e desaquecimento. Ao término das sessões, observou-se um aumento na amplitude de movimento (ADM) medido pela goniometria, com um aumento de 37,7° no lado direito e 34,9° no lado esquerdo, além de melhorias no equilíbrio e flexibilidade(21).
Justificativa
A atuação da fisioterapia na prevenção do pé diabético é de suma importância do ponto de vista social, ao prevenir o desenvolvimento de úlceras, infecções e amputações nos pés, a fisioterapia não apenas preserva a saúde física e funcional dos indivíduos, mas também promove sua autonomia e qualidade de vida. Além disso, ao reduzir a incidência de complicações graves, a fisioterapia contribui para a redução dos custos associados ao tratamento do pé diabético, aliviando o fardo sobre os sistemas de saúde e permitindo a alocação mais eficiente de recursos para outras áreas de necessidade(6).
A evidência científica acumulada também sustenta a importância da fisioterapia na educação e no autocuidado dos pacientes diabéticos, fornecendo orientações sobre o uso adequado de calçados, higiene dos pés e detecção precoce de alterações cutâneas. Portanto, a atuação da fisioterapia na prevenção do pé diabético se baseia em sólidos fundamentos científicos e evidências clínicas, destacando seu papel essencial no manejo preventivo dessa condição crônica e potencialmente debilitante(10).
A fisioterapia desempenha um papel abrangente na prevenção do pé diabético, fornecendo educação, avaliação, exercícios, gerenciamento da dor e aconselhamento sobre calçados. O envolvimento precoce e regular dos fisioterapeutas no cuidado de pacientes com diabetes pode ajudar a reduzir o risco de complicações nos pés e melhorar a qualidade de vida desses pacientes.
Objetivos Geral:
Investigar as estratégias abrangentes de atuação da fisioterapia na prevenção do pé diabético, visando reduzir a incidência de complicações como úlceras, amputações e outras lesões nos pés em pacientes com diabetes mellitus.
Específicos:
Descrever programas educacionais para pacientes diabéticos, fornecendo informações detalhadas sobre cuidados com os pés,
Abordar as técnicas de higiene adequadas na inspeção diária dos pés, escolha e uso adequado de calçados e reconhecimento de sinais precoces de lesões nos pés.
Identificar programas de exercícios específicos, adaptados às necessidades individuais de pacientes diabéticos, com foco no fortalecimento dos músculos do pé.
Método
Procedeu-se uma busca sistemática da literatura por meio de consultas aos indexadores de pesquisa nas bases de dados MEDLINE/PubMed, SciELO e LILACS, a coleta dos artigos se dará no período de 2015 a 2024.
A procura foi feita com os descritores em português e inglês: fisioterapia, prevenção, pé diabético; physiotherapy, prevention, diabetic foot. A coleta será feita desde os meses de fevereiro à junho de 2024, através de artigos já publicados.
Foram identificados 350 artigos científicos, sendo 100 na base de dados LILACS, 150 na base de dados SciELO e 100 na PubMed. Posterior a uma análise criteriosa, 250 textos não atenderam aos critérios de inclusão, são eles: 30 na base de dados LILACS, 40 na SciELO e 30 na PubMed. Dessa forma, 69 textos foram excluídos por não atenderem aos critérios de elegibilidade e 31 artigos para a construção do estudo e 10 artigos considerados para constituir os resultados e discussão da pesquisa futuramente. Destes, 3 pertenciam a LILACS, 4 a SciELO e 3 a PubMed.
Foram excluídos do estudo os artigos que não preenchiam os critérios de inclusão e que estivessem duplicados nas bases de dados, sendo o artigo duplicado incluído no estudo apenas uma vez. Inicialmente a escolha dos artigos foi feita através da leitura do título e resumo e após de acordo com a análise do texto na íntegra. Os autores realizaram a pesquisa em conjunto, não havendo divergência entre eles.
O presente estudo não será submetido ao Comitê de Ética Humano. Uma vez que, a coleta de dados não foi realizada em seres humanos, dispensa a apreciação do comitê, conforme resolução nº 466/12 do Conselho Nacional de Saúde.
Resultados
Autores/ Ano Tipo de Estudo Características da Amostra Tipos de Intervenção Principais Variáveis Analisadas Resultados Significativos Facchini, et al. (2018) Estudo de caso Apresentar a qualidade da Atenção Primária à Saúde no Brasil: avanços, desafios e perspectivas Acesso e qualidade da Estratégia Saúde da Família (ESF) Investimento e estruturalização O conhecimento disponível reforça a relevância do fortalecimento da ESF para a melhoria das condições de saúde da população. Silva, et al.(2020) Estudo de caso Expor a importância da atenção básica à saúde na prevenção do pé diabético Aplicação de tratamentos para cada necessidade de paciente. Ausência ações educativas para os pacientes com DM Minimização das complicações aos níveis neuromúsculo- esquelético e vascular, resultantes de uma glicemia não controlada Sousa, et al. (2018) Estudo de caso Expor a atuação da fisioterapia na prevenção de úlceras do pé Exercícios de alongamento, fortalecimento, treino na marcha e equilíbrio Formação de ulceras Redução sequelas do pé diabético. Santos, et al. (2020) Estudo de caso Avaliar as alterações sensório-motoras presentes no tornozelo e pé de pacientes com DM Avaliações de sensibilidade com uso dos monofilamentos Dorsiflexão e flexão dos dedos do pé direito e também na dorsiflexão do pé esquerdo DM impacta no desenvolvimento da NP através dos déficits de sensibilidade e força muscular. Neta, et al. (2025) Estudo de caso Analisar o autocuidado de pacientes com diabetes mellitus tipo 2 na Estratégia Saúde da Família Prática de exercícios físicos e cuidados com os pés Pacientes têm baixa adesão à automonitorizaç ão glicêmica Necessidade de sensibilização no concernente ao desenvolvimento de habilidades para o autocuidado. Neto, et al. (2017) Avaliação do autocuidado para prevenção do pé diabético e exame clínico dos pés em um centro de referência em diabetes mellitus Aplicação de exercícios físicos e mudança alimentar Ausência do autocuidado dos pacientes. Automonitorização da glicemia, correção da hipo e hiperglicemia. Santos, et al. (2020) Estudo de caso A (não) adesão ao autocuidado de pessoas com pé diabético Inspeção dos membros inferiores, limpeza e secagem correta dos pés, calçados confortáveis e fechados, observação dos calçados antes de usá-los Baixa adesão ao autocuidado Atividades educativas e fortalecimento do autocuidado. Santos, et al. (2022) Estudo de caso Atuação da fisioterapia no tratamento da DM em pacientes com diabetes mellitus Sensibilidade tátil, térmica, reflexos, força muscular Ausência dos pacientes de realizarem os cuidado da DM Maximizar a qualidade de vida e saúde do paciente, bem-estar geral; educar sobre a doença e seus devidos cuidados Moraes, et al. (2020) Estudo de caso Analisar a eficácia da fisioterapia na resposta sensorial e funcionalidade de adultos e idosos diabéticos Utilização de recursos diversos da fisioterapia, resultando na melhora de todos itens avaliados pré e pós tratamento Dificuldade na práticas de exercícios. Melhora da sensibilidade, mobilidade, função muscular e funcionalidade dos membros inferiores, Lima, et al. (2016) Estudo de caso Efeitos de uma intervenção fisioterapêutica de equilíbrio, propriocepção e coordenação em diabéticos Teste Timed Up and Go Dificuldades na adesão da avaliação. Diminuição significativa da média da glicemia quando comparados pré e pós intervenção
Discussão
A inclusividade é o princípio do SUS mais diretamente ligado aos esforços da ESF para definir padrões de qualidade, promovendo um círculo virtuoso de universalidade e equidade na ajuda prestada. A análise da integralidade das ações médicas fornece uma aproximação valiosa da integralidade e ajuda a capturar aspectos de estrutura, qualidade organizacional e prática profissional. As recomendações elencadas poderão levar a uma melhoria sistemática na qualidade da ESF no Brasil, gerando um efeito multiplicador de equidade em seus resultados, contribuindo assim para uma redução significativa da desigualdade em saúde.
Portanto, fica clara a importância de uma avaliação minuciosa dos pés em pessoas com diabetes como ferramenta essencial para prevenir e/ou minimizar complicações a nível Neuro-Músculo-Esquelético e vascular causadas pelo descontrole da glicemia e outras doenças relacionadas e baixa adesão ao autocuidado. Notamos também a necessidade de promover estratégias de saúde e atividades educativas voltadas ao autocuidado, visando abordar esse tema numa perspectiva abrangente e global, estimulando a mudança comportamental, visando ao controle de doenças e à melhoria da qualidade de vida.
Concluiu-se que o diabetes tem um grande impacto negativo nos pacientes devido às complicações, às longas internações hospitalares e aos altos índices de incapacidade física e social a ele associados. Portanto, é fundamental a adoção de ações preventivas, como a educação do indivíduo, de seus familiares e de toda a comunidade, bem como o diagnóstico e tratamento precoces. O fisioterapeuta deve estar preparado para trabalhar com diabéticos em qualquer situação, já que a fisioterapia começa com ações preventivas para evitar úlceras, além de realizar exercícios de alongamento e fortalecimento de força.
Fatores que podem predispor pessoas com diabetes a desenvolver NP (neuropatia periférica) podem ser identificados através de déficits de sensibilidade e força, demonstrando que a sensibilidade e a força muscular dos tornozelos e pés são menores do que no grupo de pacientes avaliados sem DM. Portanto, conclui-se que a DM impacta no desenvolvimento da NP (neuropatia periférica) através de déficits na sensibilidade e força muscular.
É necessária formação contínua e ação por parte de uma equipa interdisciplinar em colaboração com a diabetes e a sociedade civil organizada. A atenção primária à saúde deve ser capacitada para implementar práticas educativas dialógicas e reflexivas para elevar o nível cultural das pessoas. Além disso, os profissionais relevantes devem reforçar as atividades de consulta e comunicação, uma vez que foi comprovada a eficácia das orientações para a adesão às medidas de autocuidado com os pés.
É importante que estes profissionais tenham a capacidade de prestar um cuidado humanístico e a capacidade de ouvir com competência para responder às necessidades e intervir de acordo com as características únicas de cada indivíduo, orientando numa linguagem acessível e convidativa para criar ligações, para criar condições para promover novas pessoas. – práticas de cuidado proporcionadas pelas intervenções médicas. Recomendamos que os profissionais de saúde, principalmente os enfermeiros, busquem se atualizar adquirindo novos conhecimentos para reduzir o número de lesões evitáveis nos pés, proporcionando assim qualidade de vida melhor tanto para os clientes quanto para seus familiares.
Por meio desta busca na literatura, foi possível verificar a carência de estudos que incluíssem, além da cicatrização de úlceras de pé diabético, a restauração de aspectos funcionais por meio de intervenção fisioterapêutica. Apesar das intervenções focadas na melhoria da sensibilidade, mobilidade, função muscular e função dos membros inferiores, a exclusão de pacientes diabéticos com neuropatia ulcerativa persiste.
A partir dos resultados pode-se concluir que a aplicação de intervenção fisioterapêutica simples com exercícios de propriocepção, coordenação e equilíbrio em pacientes diabéticos reduziu significativamente os níveis de açúcar no sangue e aumentou a amplitude de movimento do paciente durante a flexão plantar. Embora a amostra tenha sido heterogênea, foram observadas melhorias, demonstrando a importância e o impacto das intervenções promotoras de exercícios para melhorar a qualidade de vida dessa população.
Conclusão
O diabetes é uma doença que atinge grande parcela da população, causando graves impactos econômicos e uma série de complicações aos pacientes se não for tratada adequadamente. Uma das complicações mais estudadas envolve a neuropatia diabética, que afeta significativamente as extremidades do corpo, como mãos e pés, e pode levar a “pés diabéticos” e alterações na marcha.
Nesse contexto, destaca-se o importante papel do fisioterapeuta, atuando na prevenção de alterações biomecânicas e cognitivas em pacientes com essas alterações. Esse especialista pode realizar exercícios proprioceptivos com foco no treino de equilíbrio e marcha, elementos que ajudam a manter ou melhorar a força muscular, além de orientar sobre cuidados para prevenir lesões.
A intervenção fisioterapêutica, juntamente com as atividades de educação em saúde, é uma importante ferramenta para conscientizar os participantes e mudar hábitos e atitudes que colocam em risco os pés dos pacientes. Portanto, é de fundamental importância que as políticas públicas de saúde, especialmente na atenção primária à saúde, priorizem ações multidisciplinares, para que os cuidados com o pé diabético sejam contemplados, integrados ao bom controle glicêmico e ao incentivo à prática de exercícios.
Referências Bibliográfica
1. SOCIEDADE BRASILEIRA DE ENDOCRINOLOGIA E METABOLOGIA REGIONAL, Complicações crônicas do Diabetes Mellitus. Rio de Janeiro – SBEM, 2018. Disponível em: https://www.sbemrj.org.br/complicacoes-cronicas-do-diabetes-mellitus. Acesso em 10 março 2024.
2. VIBHA, S. et al. Estudo de base comunitária para avaliar a prevalência da síndrome do pé diabético e fatores de risco associados entre pessoas com diabetes mellitus. BMC Endocr Disord, v.18 n.1, 2018. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6020220/. Acesso em: 25 março 2024.
3. FACCHINI, L.A., TOMASI, E. e DILÉLIO, A.S. Qualidade da Atenção Primária à Saúde no Brasil: avanços, desafios e perspectivas. Saúde em Debate. 2018, v. 42, n. spe1 [acessado 25 março 2024], pp. 208-223. Disponível em: https://doi.org/10.1590/010311042018S114.
4. SILVA CALADO, Líbine Rafael et al. A importância da atenção básica à saúde na prevenção do pé diabético. Caderno de Graduação-Ciências Biológicas e da Saúde-UNIT-PERNAMBUCO, v. 4, n. 3, p. 100-100, 2020.
5. CHICARRO-LUNA, E.; et al. Modelo preditivo para identificar o risco de perda da sensibilidade protetora do pé em pacientes com diabetes mellitus. Int Wound J., v.17, n.1, p. 220-227, 2020. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7949069/. Acesso em 05 abril 2024.
6. DRAGO, J. Diabetes preocupa especialistas no mundo todo. Correio Braziliense, Brasília, p. 1-1, 14 nov. 2021. Disponível em: https://www.correiobraziliense.com.br/ opiniao/2021/11/4963032-diabetes-preocupa-especialistas-nomundo-todo.html. Acesso em: 4 abril. 2024
7. EL-FATTAH H.S.A., GARAS A.F., HANNA N.E., ELSAYED N.M. Effect of buerger exercises on improving peripheral circulation of the lower extremities among patients with Type 2 Diabetes Mellitus at Selected University Hospital–Egypt. Indian Journal of Public Health Research & Development. 2019;10(6):692-7. DOI: 10.5958 / 09765506.2019.01358.5.
8. SOUSA, J. S., CONSOLINE, N. DE A., ANÍZIO, P. D., MORSCH, P., & FAGUNDES, D. S. (2018). A atuação da fisioterapia na prevenção de úlceras do pé diabético. Revista Científica Da Faculdade De Educação E Meio Ambiente, 9(1), 320–324. https://doi.org/10.31072/rcf.v9i1.575
9. SANTOS, I. E.G. dos; DA SILVA REIS, M..; CARVALHO PEREZ, V..; GOMES DA SILVA, G.; MARTINS FRANCIULLI, P. Avaliação sensório motora de tornozelo e pé em pacientes diabéticos. REVISTA IBERO-AMERICANA DE PODOLOGIA, [S. l.], v. 2, n. 1, p. 101, 2020. DOI: 10.36271/iajp.v2i1.20. Disponível em: https://iajp.com.br/index.php/IAJP/article/view/20. Acesso em: 5 abr. 2024.
10. BRINATI L, DIOGO N, MOREIRA T, MENDONÇA É, AMARO M. Prevalence and factors associated with peripheral neuropathy in individuals with diabetes mellitus. Research Magazine: Care is Fundamental Online. 2017 9(2): 347-355p
11. POP-BUSUI R, BOULTON AJM, FELDMAN EL, BRIL V, FREEMAN R, MALIK PA, et al. Diabetic Neuropathy: A Position Statement by the American Diabetes Association. Diabetes Care. 2017;40(1):136-154. doi:10.2337/dc16-2042
12. RODRIGUES A, BORGES V, FERREIRA G, SACILOTTO R, PORTES E, STÉFANI K. Multidisciplinary care of diabetic feet. SciJFootAnkle.31Mar. 2019 ;13(1):70-6. -Miller JD, Carter E, Shih J, et al. How to do a 3-minute diabetic foot exam. J Fam Pract 2014; 63:646–656p
13. NASCIMENTO, W.J.A. do et al, Manual de detecção e prevenção. 2020 disponível em: https://portal.unicap.br/documents/475032/672293/ebook+Livro+pe+diabetico2020. pdf/36b829a4-e588-cee9-e4ea-89cf8cf50fc6?t=1608742383653 acesso em 18 mai 2022
14. NETA, D. S. R; SILVA, A.R.V; SILVA, G.R.F. Adesão das pessoas com Diabetes mellitus ao autocuidado com os pés 2015. Revista Brasileira de Enfermagem, v. 68, n. 1, jan./fev. 2015.
15. NETO, M.O et al. Avaliação do autocuidado para a prevenção do pé diabetico e exame clínico dos pés em um centro de referência em diabetes mellitus. Journal of Health & Biological Sciences, v. 5, n. 3, p. 265-271, 2017.
16. SBD, Sociedade Brasileira De Diabetes. Sociedade Brasileira De Endocrinologia E Metabologia. O que é diabetes? 2017. Disponível em: https://www.endocrino.org.br/oque-e-diabetes/ Acesso em: 17 de mar. de 2024.
17. SANTOS, P.H.P. dos; FERREIRA, R. de S. A (não) adesão ao autocuidado de pessoas com pé diabético: revisão integrativa. 2020. 55f. Monografia (Graduação em Enfermagem) – Centro Universitário Fametro, Fortaleza, 2020.
18. Cerqueira M.M.B. da F. Protocolo De Cuidado À Pessoa Com Pé Diabético. 2022
19. BURIHAN Calil Marcelo et al. Pé Diabético. 2020.
20. Conceição dos Santos, T.., & Castro dos Santos, J.. (2022). Atuação Da Fisioterapia No Tratamento Da Neuropatia Diabética Em Pacientes Com Diabetes Mellitus: Revisão De Literatura. Revista Científica Da Faculdade De Educação E Meio Ambiente, 13(edespmulti). Recuperado de https://revista.unifaema.edu.br/index.php/Revista-FAEMA/article/view/1041
21. MORAES, C.A de; FUMEGALI, L. da S.; FRITZEN, L.F. dos S. A eficácia da fisioterapia na resposta sensorial e funcionalidade de adultos e idosos diabéticos com úlceras no pé: uma revisão integrativa da literatura. Revista Terra & Cultura: Cadernos de Ensino e Pesquisa, [S.l.], v. 36, n. 70, p. 63-74, jul. 2020. ISSN 2596-2809. Disponível em: <http://publicacoes.unifil.br/index.php/Revistateste/article/view/1363>. Acesso em: 05 abr. 2024.
22. MAGNO, L.D. et al. Fisioterapia convencional versus conceito Balance sobre alterações sensório-motoras da neuropatia diabética. Pará Research Medical Journal, [S.l.], v. 1, n. 1, p. 0-0, 2017.
23. BONFIM SANTOS, E. et al. Efeitos de um programa progressivo de exercícios de reabilitação funcional e cardiorrespiratória em obesos, hipertensos e diabéticos. Rev. Saúde e Meio Amb. Três Lagoas, v. 2, n. 1, p. 1-11, 2016. Disponível em < http://seer.ufms.br/index.php/sameamb/article/viewFile/1553/pdf_2>. Acesso em 12 março 2024.
24. TONEZZER, T. Uso da Estimulação Elétrica Nervosa Transcutânea (TENS) na redução dos sintomas de neuropatia periférica induzida por quimioterapia antineoplásica. Tese de Doutorado. Universidade de São Paulo. São Paulo. 2016.
25. HIGA, C. D.; PAPA, E. C. Recursos fisioterapêuticos utilizados na neuropatia hansênica do tibial posterior. Multitemas, n. 17, 2016. Disponível em: . Acesso em 14 março 2024.
26. SCHUSTER, R. C.; SANT, C. R.; DALBOSCO, V. Efeitos da estimulação elétrica funcional (FES) sobre o padrão de marcha de um paciente hemiparético. Acta fisiátrica. Passo Fundo. v. 14, n. 2, p. 82-86, 2016.
27. COSTA, L. da S.; LIMA, M. E. V. .; GALVÃO, A. M. do N. .; ALVES, A. S. S. . Home physiotherapy care for the aged with Diabetes mellitus: integrative review. Research, Society and Development, [S. l.], v. 10, n. 16, p. e103101624080, 2021. DOI: 10.33448/rsd-v10i16.24080. Disponível em: https://rsdjournal.org/index.php/rsd/article/view/24080. Acesso em: 7 apr. 2024.
28. Vieira, E.D. da M.; Santana, P.C. Eletroterapia no tratamento das lesões do pé diabético. 2023. Disponível em: http://repositorio.faema.edu.br:8000/jspui/handle/123456789/3399
29. SOUZA, C. C. Eficácia de uma intervenção fisioterapêutica na qualidade de vida, propriocepção, sensibilidade e mobilidade de idosos diabéticos institucionalizados. 2015. Dissertação de Mestrado. Pontifícia Universidade Católica do Rio Grande do Sul.
30. LIMA, C. F.; JUNQUEIRA, N. K. B. Efeitos de uma intervenção fisioterapêutica de equilíbrio, propriocepção e coordenação em diabéticos. 2016. 45f. Monografia (Graduação em Fisioterapia). Universidade de Brasília – UnB – Faculdade de Ceilândia. Brasília: 2016.
31. Smeltzer SC, Bare BG. Brunner & Suddarth: Tratado de Enfermagem Médico- Cirúrgica. 13 ed. Rio de Janeiro: Guanabara Koogan, 2016.
1Mestre em Ciências Dermatológicas pela Universidade do Estado do Amazonas; Orientadora do Curso de Fisioterapia na Universidade Paulista (UNIP);
2Graduando(a) do Curso de Fisioterapia da Universidade Paulista (UNIP) Os autores declaram não haver conflito de interesse.
3Graduando(a) do Curso de Fisioterapia da Universidade Paulista (UNIP)
4Graduando(a) do Curso de Fisioterapia da Universidade Paulista (UNIP)
5Graduando(a) do Curso de Fisioterapia da Universidade Paulista (UNIP)
6Graduando(a) do Curso de Fisioterapia da Universidade Paulista (UNIP)
