REGISTRO DOI: 10.5281/zenodo.7405580
Júlia Ottoni brasiliense
Orientador: Leonardo Guimarães de Andrade
RESUMO
Os primeiros casos do Vírus da Imunodeficiência Adquirida (HIV) foram diagnosticados em 1980 e ao final daquela década a epidemia tomou proporções estarrecedoras, as previsões iniciais indicavam números alarmantes e exigiu medidas imediatas de vários países que se ajudam entre si para conseguir um medicamento eficiente. No Brasil a TARV começou a ser distribuída gratuitamente em 1991 e após isso é sancionada a LEI Nº 9.313, DE 13 DE NOVEMBRO DE 1996, que tornou obrigatória a distribuição gratuita dos anti-retrovirais (ARV) pelo sistema público de saúde. A Atenção Primária tem como principal objetivo Universalidade; Equidade e Integralidade, fazendo assim com que a Atenção Básica seja a principal porta de entrada e centro de comunicação da RAS (redes de atenção à saúde), coordenadora do cuidado e ordenadora das ações e serviços disponibilizados na rede. Objetiva-se nesta pesquisa demonstrar como funciona o sistema da atenção primária às pessoas vivendo com HIV e o suporte disponibilizado. A pesquisa foi realizada por meio da metodologia de revisão de literatura, onde os dados foram apurados por meio de artigos científicos, manuais governamentais do ministério da saúde e sites relevantes ao tema. A revisão disserta sobre a Atenção Primária no tratamento e cuidado aos portadores de HIV/AIDS no Sistema Único de Saúde.
Palavras-chave: Atenção Primária; Sistema Único de Sáude; HIV.
ABSTRACT
The first cases of the Acquired Immunodeficiency Virus (HIV) were diagnosed in 1980 and at the end of that decade the epidemic took alarming proportions, initial forecasts indicated alarming numbers and required immediate measures from several countries that helped each other to obtain an efficient drug. In Brazil, ART began to be distributed free of charge in 1991, being sanctioned by LAW No. 9,313, OF NOVEMBER 13, 1996, which made the free distribution of antiretrovirals (ARVs) mandatory by the public health system. Primary Care has as its main objective Universality; Equity and Integrality, thus making Primary Care the main gateway and communication center for RAS (health care networks), coordinator of care and organizer of the actions and services available. on the network. The objective of this research is to demonstrate how the primary care system works for people living with HIV and the support provided. . The research was carried out using the literature review methodology, where data were collected through scientific articles, government manuals from the ministry of health and websites relevant to the topic. The review discusses Primary Care in the treatment and care of HIV/AIDS carriers in the Unified Health System.
Keywords: Primary Care; Health Unic System;HIV.
INTRODUÇÃO
O HIV é a sigla em inglês para o vírus da imunodeficiência humana. Causador da AIDS que em português é denominada como Síndrome da Imunodeficiência Adquirida, o vírus do HIV age atacando o sistema imunológico que é responsável por defender o organismo contra doenças. As células que são mais afetadas são os linfócitos T CD4+, e é alterando o DNA dos linfócitos que o HIV começa sua replicação. Após se proliferar, o vírus rompe os linfócitos em busca de outros para continuar a infecção. O HIV é um retrovírus, classificado na subfamília dos Lentiviridae. Os vírus dessa classe partilham algumas propriedades similares como: período de incubação prolongado antes do surgimento dos sintomas da doença, infecção das células do sangue e do sistema nervoso e supressão do sistema imune. (MINISTÉRIO DA SAÚDE,2022)
No início da epidemia de AIDS e nos anos seguintes, o modelo de atenção às pessoas vivendo com HIV/AIDS (PVHA) foi realizado nos serviços de atenção especializada, pois mostrou-se o mais adequado e seguro. Com o avanço do cuidado às PVHA e com a simplificação do tratamento, a infecção pelo HIV foi desenvolvendo características de uma condição crônica como a Diabetes e Hipertensão Arterial; e o modelo centrado em serviços especializados passou a apresentar dificuldades. Nos últimos anos, alguns municípios brasileiros conseguiram melhorar a atenção às PVHA, a partir da implantação de um novo modelo de atenção em que as ações são estruturadas de acordo com a realidade de cada lugar. (MINISTERIO DA SAUDE, 2017)
A Atenção Primária à Saúde (APS) é o primeiro nível de atenção em saúde de grande importância e se caracteriza por um conjunto de ações de saúde, no âmbito individual e coletivo, que abrange a proteção e a promoção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação, a redução de danos e a manutenção da saúde com o objetivo de desenvolver uma atenção integral que impacte positivamente na situação de saúde das coletividades. Trata-se da principal porta de entrada do SUS e do centro de comunicação com toda a Rede de Atenção dos SUS, devendo se orientar pelos princípios da universalidade, da acessibilidade, da continuidade do cuidado, da integralidade da atenção, da responsabilização, da humanização e da equidade. Isso significa dizer que a Atenção Primária à Saúde funciona como um filtro capaz de organizar o fluxo dos serviços nas redes de saúde, dos mais simples aos mais complexos. No Brasil, a Atenção Primária é desenvolvida com o mais alto grau de descentralização e capilaridade, ocorrendo no local mais próximo da vida das pessoas. (Brasil,2022).
Nos últimos anos, alguns municípios brasileiros vêm conseguindo obter significativa melhoria na atenção às PVHA a partir da implantação de um novo modelo assistencial ao HIV, de modo que o manejo da infecção,são ações estruturadas a partir das realidades locais dos sistemas de saúde. Na perspectiva do novo modelo de atenção ao HIV e o atendimento compartilhado entre SAE e Atenção Básica garantem maior acesso dos usuários ao sistema de saúde. Esse novo modelo de atendimento deve contar com a experiência acumulada na atenção às PVHA no Brasil, que é a de primar pela ética, sigilo e a construção coletiva das ações em saúde, em que os usuários possuem voz ativa durante todo o processo (Brasil,2014)
Ainda não há cura para a infecção pelo HIV, mas há tratamento. Com o uso dos medicamentos antirretrovirais ,que são disponibilizados gratuitamente pelo Sistema Único de Saúde, as pessoas que vivem com o vírus podem levar uma vida com qualidade. Quanto mais cedo for feito o diagnóstico e iniciado o tratamento menor será a probabilidade de evolução da infecção para a AIDS. Para um tratamento eficaz, a pessoa precisa estar sempre em acompanhamento com os profissionais de saúde responsáveis pelo tratamento e realizar exames periódicos, que permitam monitorar o estado de saúde e evolução do quadro clínico assim como direcionar o tratamento da melhor forma. (MINISTERIO DA SAUDE, 2017)
Neste trabalho o objetivo geral é discursar sobre o processo de descentralização do cuidado às pessoas com HIV/Aids para o âmbito da APS no Brasil e como é feito o suporte e cuidado a essa população de modo que seja possível explicitar como Identificar o público que necessita de acolhimento através da oferta de testes rápidos para detecção de HIV; Ampliar o acesso à saúde para as PVHIV e estabelecer maior vínculo destas com os serviços de saúde; promoção consultas regulares para acompanhamento clínico e manutenção da saúde com exames laboratoriais; adesão ao tratamento e alertar sobre os prós e contras da medicação; Conscientização da população a se prevenir com o uso de preservativos e informar sobre a existência de medicamentos pré e pós exposição ao vírus.
2.1. OBJETIVO GERAL:
Discursar sobre o processo de descentralização do cuidado às pessoas com HIV/Aids para o âmbito da APS no Brasil e como é feito o suporte e cuidado a essa população.
2.2 OBJETIVOS ESPECÍFICOS:
Identificar o público que necessita de acolhimento através da oferta de testes rápidos para detecção de HIV.
Ampliar o acesso à saúde para as PVHIV e estabelecer maior vínculo destas com os serviços de saúde;
Promover consultas regulares para acompanhamento clínico e manutenção da saúde com exames laboratoriais.
Aderir ao tratamento e alertar sobre os prós e contras da medicação
Conscientizar a população a se prevenir com o uso de preservativos e informar sobre a existência de medicamentos pré e pós exposição.
3. METODOLOGIA:
A realização deste artigo científica teve como base a pesquisa bibliográfica, considerando a relevância do tema e a importância da atenção primária no tratamento e cuidado aos portadores de HIV/AIDS no sistema único de saúde, por isso a busca por boas referências e seleção de informações foi bem executada, com o objetivo de facilitar a inclusão de estudos relevantes sobre o tema. Referindo-se ao meio de pesquisa utilizado foram manuais do Ministério da Saúde, Google e biblioteca eletrônica científica SciELO, usando como descritores “atenção primária no SUS”, “atenção primária aos portadores de HIV” “HIV/AIDS”.
Os critérios utilizados para inclusão dos estudos foram: trabalhos que estavam disponíveis na íntegra com resumo, publicados em português, com data de publicação de 2014-2022.
Como critérios de exclusão foram adotados: trabalhos publicados fora da data estabelecida, àqueles que não abordam a temática com o propósito central, bem como idiomas além do português.
Após a aplicação dos critérios de inclusão e exclusão, apenas 15 títulos atenderam a temática proposta. Por conseguinte após analisar e passar por uma leitura integral do material restaram apenas 12 referências literárias para a confecção deste trabalho.
4. JUSTIFICATIVA:
A reflexão acerca da efetividade da atenção primária na recepção e acolhimento aos portadores de HIV com o objetivo de analisar o acompanhamento feito durante o tratamento. Neste trabalho vai se elucidar a importância da atenção primária no tratamento dos portadores de HIV, a fim de promover conscientização da população sobre o HIV, demonstrando como é feito o acesso às Unidades Básicas de Saúde, promovendo maior aderência ao tratamento evitando o abandono e proporcionando melhor qualidade de vida às pessoas vivendo com HIV.
REVISÃO DE LITERATURA
5.1 HIV : CONCEITO E COMO OCORRE A TRANSMISSÃO
Parece não haver dúvidas quanto ao caráter novo da pandemia mundial de AIDS. Os primeiros casos foram detectados na África e nos Estados Unidos e a epidemia passou a adquirir importância no decorrer da década de 1980. Logo, constitui ainda mistério a questão da origem do vírus. Admitindo-se como correta a hipótese de que o vírus precursor tenha passado de primatas para o homem, permanece sem explicação plausível o mecanismo pelo qual isso teria ocorrido. E mais ainda, porque após milhares de anos de coexistência de homens e primatas no Continente Africano, somente agora se deu a emergência da infecção humana pelo vírus aidético. (FORATTINI,1993)
Após se infectar pelo vírus HIV, uma pessoa pode permanecer durante anos com o vírus no organismo, sem apresentar nenhum sintoma .Em casos assim, é correto dizer que a pessoa é portadora do HIV. O vírus HIV tem como principal alvo o sistema imunológico, que é responsável pela defesa do organismo contra doenças. Assim, com a perda da capacidade do organismo de se defender, começam a aparecer sinais e sintomas relacionados à presença de infecções oportunistas, e surge a Síndrome da Imunodeficiência Adquirida (AIDS). A AIDS apresenta um conjunto de sinais e sintomas que não dizem respeito apenas a uma doença. É uma síndrome da imunodeficiência, porque o vírus prejudica o sistema imunológico, tornando-o deficiente e deixando-o suscetível a doenças oportunistas. E é adquirida, uma vez que resulta da ação de um agente externo ao organismo humano. (Ministério da saúde; 2015)
Os primeiros casos de AIDS foram diagnosticados no início da década de 1980. A doença disseminou-se pelo mundo, tornando-se uma pandemia . No Brasil, o primeiro caso de AIDS foi identificado clinicamente em São Paulo, em 1982. No início, a epidemia atingiu principalmente os usuários de drogas injetáveis, homens que faziam sexo com homens e pessoas que tinham recebido transfusão de sangue e de hemoderivados contaminados.Contudo , na metade dos anos de 1990, verificou-se que a epidemia assumiu outro perfil. A transmissão heterossexual passou a ser a principal via de transmissão do HIV por ter o maior número de casos. Atualmente, há uma tendência de crescimento da infecção pelo HIV em jovens de 15 a 24 anos e em adultos com 50 anos ou mais, em ambos os gêneros. Os vírus da imunodeficiência humana (HIV-1 e HIV-2) são retrovírus pertencentes à família dos lentivírus. Essa família possui vírus capazes de provocar infecções persistentes, com evolução lenta. Por isso, produzem degeneração progressiva do sistema imune (TELELAB MINISTÉRIO DA SAÚDE , 2014)
Figura 1- estrutura do vírus HIV-1
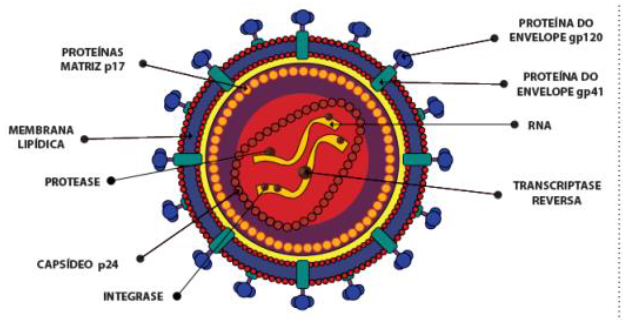
Fonte- adaptada pelo autor retirada de um artigo do Telelab.
Segundo dados do boletim epidemiológico de 2021 do Ministério da Saúde de 2007 até junho de 2021, foram notificados no Sinan 381.793 casos de infecção pelo HIV no Brasil, sendo 165.247 (43,3%) na região Sudeste, 75.618 (19,8%) na região Nordeste, 75.165 (19,7%) na região Sul, 36.218 (9,5%) na região Norte e 29.545 (7,7%) na região Centro Oeste. No ano de 2020, foram notificados 32.701 casos de infecção pelo HIV, sendo 4.299 (13,2%) casos na região Norte, 8.190 (25,0%) no Nordeste, 11.270 (34,5%) no Sudeste, 5.732 (17,5%) no Sul e 3.210 (9,8%) no Centro-Oeste. No período analisado, no que se refere às faixas etárias, observou-se que a maioria dos casos de infecção pelo HIV encontra-se na faixa de 20 a 34 anos, com percentual de 52,9% dos casos.Entre os homens, verificou-se que 52,1% dos casos foram decorrentes de exposição homossexual ou bissexual e 31,0% heterossexual, e 1,9% se deram entre usuários de drogas injetáveis (UDI). Entre as mulheres, nota-se que 86,8% dos casos se inserem na categoria de exposição heterossexual e 1,3% na de UDI.
5.2 ATENÇÃO PRIMÁRIA NO SISTEMA ÚNICO DE SAÚDE
O projeto de Saúde Coletiva inaugurado nos anos 70 no Brasil buscou um novo modelo explicativo do processo saúde; doença; cuidado e experimentou, para isto, novos projetos de intervenção no campo da organização dos serviços. A possibilidade de expandir a Atenção Primária à Saúde significava organizar o sistema e os serviços de saúde em função das necessidades da população, em que a Atenção Primária à Saúde se colocaria como a porta de entrada ao sistema de saúde, organizado hierarquicamente. Nos anos 1990, instituído o Sistema Único de Saúde (SUS), o desafio foi reformular as prioridades do Ministério da Saúde em relação à organização da Atenção Primária à Saúde ou Atenção Básica à Saúde, como também é denominada no país. Passou-se, então, a organizá-la com base na integração entre a unidade de saúde e a comunidade ou entre profissionais de saúde e usuários, dentro de dado território, tendo como referência o Programa Saúde da Família (PSF), criado em 1994. (MENDONÇA, et al,2008)
A Política Nacional de Atenção Básica (PNAB) é resultado da experiência acumulada por conjunto de atores envolvidos historicamente com o desenvolvimento e a consolidação do Sistema Único de Saúde (SUS), como movimentos sociais, usuários, trabalhadores e gestores das três esferas de governo. A Atenção Básica no Brasil é desenvolvida com o mais alto grau de descentralização e capilaridade, ocorrendo no local mais próximo da vida das pessoas. Ela deve ser o contato preferencial dos usuários, a principal porta de entrada e centro de comunicação com toda a Rede de Atenção à Saúde. Por isso, é fundamental que ela se oriente pelos princípios da universalidade, da acessibilidade, do vínculo, da continuidade do cuidado, da integralidade da atenção, da responsabilização, da humanização, da equidade e da participação social. As Unidades Básicas de Saúde – instaladas perto de onde as pessoas moram, trabalham, estudam e vivem – desempenham um papel central na garantia à população de acesso a uma atenção à saúde de qualidade. (BRASIL, 2012)
A Atenção Primária tem como característica um conjunto de ações de saúde, no âmbito individual e coletivo, que abrange a promoção e a proteção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação, a redução de danos e a manutenção da saúde com o objetivo de desenvolver uma atenção integral que impacte na situação de saúde e autonomia das pessoas e nos determinantes e condicionantes de saúde das coletividades. É desenvolvida por meio do exercício de práticas de cuidado e gestão, democráticas e participativas, sob forma de trabalho em equipe, assumindo responsabilidade sanitária, considerando a dinamicidade existente no território em que vivem essas populações. Utiliza tecnologias de cuidado com grande complexidade e diversas que devem auxiliar no manejo das demandas e necessidades de saúde de maior frequência e relevância em seu território, observando critérios de risco, vulnerabilidade, resiliência e o imperativo ético de que toda demanda, necessidade de saúde ou sofrimento devem ser acolhidos. (BRASIL,2022)
5.3 DIAGNÓSTICO E TESTAGEM NA ATENÇÃO PRIMÁRIA
Deve-se oferecer testes rápidos para HIV e demais Infecções Sexualmente Transmissíveis (ISTs) para todas as pessoas sexualmente ativas. É feita uma triagem com um técnico de enfermagem ou uma enfermeira da unidade básica de saúde para que seja compreendida a situação do paciente e assim ele seja encaminhado para realizar os testes rápido
explicando como irá ocorrer todo o procedimento e sanando quaisquer dúvidas que o paciente venha a ter. Devido à grande facilidade de acesso, falta de necessidade de ambiente laboratorial específico para sua execução, rapidez e confiabilidade, o emprego de testes rápidos (TR) deve ser a opção preferencial para um diagnóstico mais ágil. A infecção pelo HIV é definida com dois resultados reagentes em testes rápidos (TR1 e TR2) contendo antígenos diferentes e usados em sequência. O primeiro teste deve ter sensibilidade equivalente ou superior ao segundo teste, mais específico, a fim de eliminar resultados falso-positivos. O paciente que apresentar resultados reagentes nos dois testes será encaminhado para consulta médica ou de enfermagem, na qual deverá ser solicitado o teste para quantificação de carga viral (HIV-1 RNA) e contagem de linfócitos T-CD4 e assim iniciar o tratamento. (MINISTÉRIO DA SAÚDE, 2021)
Imagem 1- Testes rápidos para HIV
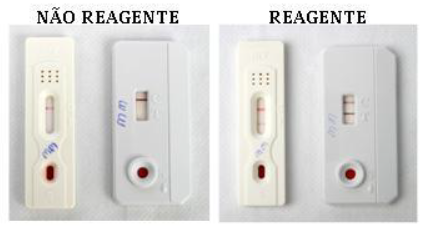
FONTE- UNA-SUS
É importante destacar que, como definido na Portaria SVS/ MS n°29/2013, quando o primeiro teste rápido de REAGENTE, é necessário realizar um novo teste rápido de outro fabricante ou com outra metodologia. (MINISTERIO DA SAUDE, 2017)
Em caso de indisponibilidade de testes rápidos, o diagnóstico poderá ser feito por meio de coleta de amostra de sangue para análise laboratorial, inicialmente com imunoensaios (3ª geração ou, preferencialmente, de 4ª geração) e com teste confirmatório complementar sequencial (Western Blot, imunoblot ou teste molecular). No caso de resultados discordantes dos exames laboratoriais, se disponível, solicitar quantificação da carga viral para HIV para confirmação do diagnóstico. Se carga viral não estiver detectável, os testes laboratoriais devem ser repetidos em 30 dias, para confirmar ou descartar a infecção pelo HIV recente. (Ministério da Saúde; 2021)
Recomenda-se a utilização do exame de quantificação da carga viral, na etapa complementar do diagnóstico, como exame preferencial para a confirmação do diagnóstico da infecção pelo HIV. A infecção é confirmada quando apresenta resultado igual ou superior a 5.000 cópias/mL. Após confirmação do resultado reagente, a notificação do caso deve ser realizada com o preenchimento da ficha de notificação. (MINISTÉRIO DA SAÚDE, 2013)
QUADRO 1- Diagnóstico de HIV na APS utilizando testes rápidos.
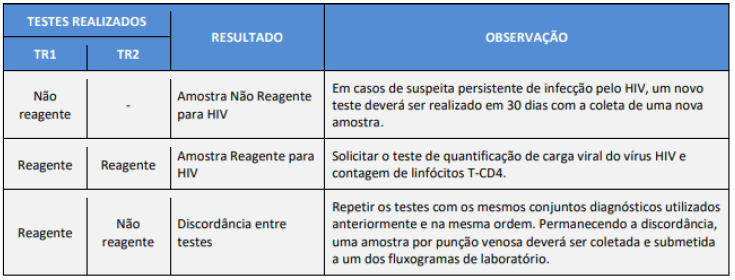
FONTE: Ministério da Saúde; adaptado pelo autor.
5.4 – ACOMPANHAMENTOS CLÍNICOS AOS PORTADORES DE HIV
A atuação do profissional de saúde como o técnico de enfermagem, enfermeiro dentre outros profissionais é fundamental no momento em que ocorre a confirmação de que a pessoa está infectada pelo HIV começa pela demonstração de interesse por seus sentimentos e pela disponibilidade para ouvir suas dúvidas e angústias. Na UBS, logo após a confirmação é realizado um encaminhamento ao médico de família da UBS. O médico dará as orientações necessárias sobre os encaminhamentos futuros e, nesse primeiro momento, solicitará alguns exames como exame de carga viral do HIV e de contagem de células CD4, que servirão de base para monitorar o tratamento. Após a primeira consulta após o diagnóstico deverá ser agendada outra consulta para os próximos quinze dias para apresentação dos resultados dos exames solicitados. No retorno à consulta na unidade básica de saúde, o médico informará ao paciente que ela passará por uma avaliação clínica para determinar se o seu acompanhamento será na Unidade Básica de Saúde ou no Serviço de Atenção Especializada . Essa estratificação de risco é importante para que as pessoas vivendo com HIV tenham o acompanhamento de acordo com a sua situação clínica e com sua região de moradia, facilitando o tratamento. Nessa oportunidade, o médico poderá dar esclarecimentos a respeito do tratamento da infecção pelo HIV e sobre a AIDS, sob o ponto de vista clínico sanando as dúvidas do paciente .(MINISTÉRIO DA SAÚDE,2017)
O início do tratamento é muito complexo para a PVHIV por ser uma nova realidade, logo é necessário enfatizar a importância da adesão ao uso diário dos medicamentos antirretrovirais e a rotina de exames que farão parte do acompanhamento. É preciso manter sigilo sobre a condição da PVHIV. Apenas a PVHIV pode autorizar que outros sejam comunicados a respeito de seu diagnóstico e tratamento, pois o sigilo é um direito da pessoa e, portanto, é um compromisso ético profissional. O respeito à individualidade é indispensável para a uma relação de confiança entre as pessoas e é fundamental para criar vínculo entre a PVHIV e os profissionais da Unidade de Saúde. A PVHIV sofre preconceitos e rejeições nos meios tanto de familiares quanto de grupos sociais e até mesmo dos profissionais de saúde, prejudicando assim as estratégias para controle da infecção pelo HIV. (MINISTERIO DA SAUDE, 2017)
É muito importante que o usuário conheça as características da doença, entenda o propósito da terapia antirretroviral e participe da decisão de iniciá-la, tendo o entendimento da importância do uso continuado e correto do medicamento com a finalidade de alcançar a supressão da replicação viral. Discussões sobre prognóstico e os benefícios do tratamento regular da doença são de grande importância. Também deve-se abordar sobre as formas de transmissão, o acompanhamento clínico e também sobre possíveis eventos adversos em curto e longo prazo relacionados à terapia antirretroviral (TARV). (MINISTÉRIO DA SAÚDE, 2021)
Sugere-se retorno mensal até adaptação da TARV, observando a adesão ao tratamento e possíveis efeitos adversos tardios, e semestrais em pessoas assintomáticas, com supressão viral e bem adaptada ao tratamento. Quando houver sintomas ou não houver supressão viral após 6 meses de tratamento, a periodicidade da consulta deve ser individualizada, avaliando possíveis falhas na adesão ao tratamento, possibilidade de resistência viral, manejo dos sintomas e de comorbidades associadas. A abordagem multiprofissional deve ser reforçada nos períodos entre as consultas médicas para fortalecer a adesão ou situações clínicas que sugiram retorno em consulta médica antes do período combinado. (MINISTÉRIO DA SAÚDE, 2021)
5.5 TRATAMENTOS AO HIV : TERAPIA ANTIRRETROVIRAL
Os anti-retrovirais são medicamentos que inibem a reprodução do vírus HIV e permitem retardar a progressão da doença, e são disponibilizados gratuitamente pelo Sistema Único de Saúde. Esses medicamentos devem ser ingeridos diariamente e durante toda vida. Quanto mais cedo for feito o diagnóstico melhor será a qualidade de vida da pessoa vivendo com HIV. Atualmente a primeira linha de tratamento indicada para grande parte das pessoas iniciarem o tratamento é a combinação de três medicamentos que são Tenofovir 300 mg (TDF) + Lamivudina 300 mg (3TC) + Dolutegravir 50 mg (DTG), esses fármacos atuam como inibidores da transcriptase reversa análogos de nucleosídeos e nucleotídeos (lamivudina e tenofovir) associados a um inibidor de integrase (dolutegravir). (MINISTÉRIO DA SAÚDE,2017)
Na consulta com o médico da APS, é importante explicar os efeitos adversos mais comuns (náusea, diarréia, cefaléia, cansaço, sintomas alérgicos leves), que em geral são temporários e cessam após o primeiro mês de uso para que assim ocorra maior adesão ao tratamento. Também deve-se orientar sobre a importância do uso regular da medicação e verificar interações com outros medicamentos que a pessoa já faz uso. Após o início da TARV, assegurar ao paciente o retorno breve à unidade para avaliação de adaptação ao tratamento, em cerca de 15 dias, ou antes, se necessário. (MINISTÉRIO DA SAÚDE, 2021)
Para um tratamento eficaz, a pessoa precisa estar em constante acompanhamento com os profissionais de saúde e realizar exames periódicos, que permitam monitorar o estado de saúde e direcionar o tratamento da melhor forma. Esses exames são: Taxa de CD4: verifica se os linfócitos CD4 (células de defesa) estão diminuindo, o que deixa a pessoa mais vulnerável a desenvolver outras doenças (infecções oportunistas); Carga viral: detecta a quantidade de vírus no sangue da pessoa. Quando a quantidade de HIV no sangue é tão baixa que o exame não consegue detectá-lo, dizemos que a pessoa está com carga viral indetectável. Mas atenção: carga viral indetectável não significa que o vírus sumiu e que a pessoa está curada. (MINISTERIO DA SAUDE, 2017)
Para uma boa adesão ao tratamento existem algumas estratégias que são promovidas nas unidades básicas de saúde que facilitam a aproximação com a PVHIV, tais como: rodas de conversa, atividades em sala de espera e material educativo, que ajudam na retenção da pessoa no serviço, além de fortalecer a compreensão sobre a doença. Outros fatores podem interferir na adesão terapêutica, como, por exemplo, as atividades cotidianas, o conhecimento dos familiares em relação à condição sorológica da pessoa, a condição social do indivíduo, a aceitação individual da doença, entre outros. É importante o acolhimento oportuno e adequado por todos os profissionais envolvidos, uma vez que uma conduta inapropriada pode influenciar diretamente no abandono do tratamento. (MINISTERIO DA SAUDE, 2017)
5.6 PREVENÇÃO E CONSCIENTIZAÇÃO DA POPULAÇÃO CONTRA O VÍRUS HIV
Desde o início da epidemia, a promoção do uso do preservativo tem sido a principal estratégia utilizada na prevenção da infecção pelo HIV no Brasil. Esse cenário vem se modificando ao longo do tempo, na medida em que outras estratégias comportamentais e tecnologias biomédicas de prevenção começam a se mostrar efetivas e disponíveis para a população. Mesmo que a promoção do uso do preservativo continue sendo a principal estratégia de prevenção, ela não pode mais ser a única visto o crescente aumento de casos em sua grande maioria entre jovens e deve ser atualizada frente às diversas outras possibilidades e formas de prevenção. Atualmente, existe um conjunto de medidas comportamentais, estruturais e biomédicas que podem ser usadas de forma combinada, com o objetivo de prevenir a infecção pelo HIV. Leis que promovam e defendam os direitos humanos e políticas públicas que garantam sua implementação e acesso são essenciais para o sucesso da prevenção combinada no controle da epidemia, em especial junto às populações mais vulneráveis. (MINISTÉRIO DA SAÚDE,2016)
No Brasil, a epidemia de HIV/aids é concentrada em alguns segmentos populacionais que correspondem pela grande parte de casos novos da infecção, como homossesuxais e outros homens que fazem sexo com homens, pessoas trans e profissionais do sexo. Contudo destaca-se o crescimento da infecção pelo HIV entre adolescentes e jovens. Além de apresentarem maior risco de adquirir o HIV, essas pessoas frequentemente estão sujeitas a situações de discriminação, sendo alvo de estigma e preconceito e aumentando, assim, sua vulnerabilidade ao HIV/AIDS. (MINISTÉRIO DA SAÚDE, 2018)
Dentro do conjunto de ferramentas da prevenção combinada, inserem-se Testagem para o HIV; Profilaxia Pós-Exposição ao HIV (PEP); Profilaxia Pré-Exposição ao HIV (PrEP); Uso regular de preservativos;Diagnóstico oportuno e tratamento adequado de infecções sexualmente transmissíveis (IST); Redução de danos; Imunizações dentre outras.
Devem-se ofertar à população que procura os serviços de saúde estratégias abrangentes de prevenção, visando garantir uma maior combinação de opções que orientem suas decisões. A pessoa deve escolher o método que melhor se adeque às condições e circunstâncias de sua vida, tendo como princípios norteadores a garantia de direitos humanos e o respeito à autonomia do indivíduo. A prevenção combinada sugere o uso em conjunto de métodos preventivos, sem excluir ou sobrepor um método a outro. (MINISTÉRIO DA SAÚDE,2018)
6. CONCLUSÃO
Conclui-se através desse estudo a importância da descentralização do tratamento, cuidado e suporte aos portadores que vivem com HIV para o âmbito da Atenção Primária, pois essa é a principal porta de entrada para as redes de saúde sendo possibilitado o diagnóstico ao HIV através dos testes rápidos disponibilizados nas unidades básicas de saúde, início do tratamento, acompanhamento clínico do paciente de forma que seja feita a manutenção de sua saúde e distribuição gratuita de medicamentos pelo SUS sempre com instruções claras de uso para promoção da adesão. É de extrema importância que seja disseminada informações sobre as formas de contaminação pelo vírus do HIV, pois o número de infecções entre jovens e adultos vem aumentando nos últimos tempos e em conjunto são feitas mais campanhas incentivando a prevenção ao HIV.
REFERÊNCIAS
BRASIL. Ministério da Saúde. Departamento de Doenças de Condições Crônicas e Infecções Sexualmente Transmissíveis. Brasília, 2022.
BRASIL.Guia de Prevenção Combinada. São Paulo: Secretaria de Estado da Saúde de São Paulo,2016.
BRASIL. Ministério da Saúde. Secretaria de Atenção Primária a Saúde.Brasília, 2022.
MINISTÉRIO DA SAÚDE(BR). Secretaria de Vigilância em Saúde Departamento de DST, AIDS e Hepatites Virais. MANUAL TÉCNICO PARA O DIAGNÓSTICO DA INFECÇÃO PELO HIV. Brasília (BR):MS;2013.
BRASIL. Cuidado integral às pessoas que vivem com HIV pela Atenção Básica: manual para a equipe multiprofissional. Brasília: Ministério da Saúde, 2017. 56 p. ISBN 978-85-334-2500-2
MENDONÇA, Maria; VASCONCELLOS, Miguel; VIANA, Ana. Atenção Primária à Saúde Pública. Rio de Janeiro – RJ, 2008. Disponível em: <https://www.scielo.br/j/csp/a/fRkmt4fdzsgtFbDWKkqPR9k/?lang=pt&format=pdf>. Acessado em: 28 de outubro de 2022
Agência Fiocruz. Especialista esclarece as principais dúvidas sobre a infecção aguda pelo HIV. Manguinhos, RJ – 2014. Disponível em: <https://portal.fiocruz.br/noticia/especialista-esclarece-principais-duvidas-sobre infeccao-aguda-pelo-hiv>. Acessado em:19 / 09 /2022
Ministério da Saúde (BR), Departamento de DST, Aids e Hepatites Virais. Boletim Epidemiológico HIV-Aids. Brasília (BR): MS; 2021
.Ministério da Saúde (BR). Secretaria de Atenção à Saúde. Cinco passos para implementação do manejo da infecção pelo HIV na Atenção Básica. Brasília (BR): MS;2014. BRASIL. Ministério da Saúde. Política Nacional de Atenção Básica. Brasília: Ministério da Saúde, 2012. (Série E. Legislação em Saúde)
FORATTINI, Oswaldo. Aids e sua origem. São Paulo – SP, 1993. Disponível em:<https://scielosp.org/pdf/rsp/1993.v27n3/153-156/pt>. Acessado em: 23/09/2022
