REGISTRO DOI: 10.69849/revistaft/ch10202410312016
Mariana de Oliveira Cardoso;
Daniela Marcondes Gomes;
Gabriel Nivaldo Brito Constantino;
Wanderson Alves Ribeiro;
Sebastian Rinaldi
RESUMO
O diabetes mellitus é uma condição crônica com complexidades metabólicas que tem impactado uma considerável quantidade de pessoas globalmente. Esta condição se apresenta em diversas formas, variando conforme sua origem e características patológicas, sendo o diabetes tipo 2 o mais comum. Devido ao impacto que essa doença pode ter na vida das pessoas e, consequentemente, na sociedade, a assistência fornecida por profissionais de saúde é fundamental para aprimorar as condições clínicas dos pacientes, incluindo o cuidado farmacêutico. Este estudo tem como objetivo Descrever sobre a importância da atenção farmacêutica com pacientes portadores de diabetes mellitus tipo 2, suas formas de diagnóstico e tratamento farmacológico utilizados na atualidade. A metodologia utilizada foi de revisão bibliográfica da literatura, com base nos anos de 2021 a 2024. A Atenção farmacêutica é necessária em todos os níveis da saúde, atuando em conjunto com toda a equipe para construir uma visão holística do paciente e sua realidade. O farmacêutico contribui positivamente na construção de uma população consciente, orientada e informada sobre seu estado de saúde e sobre o seu tratamento medicamentoso ou não medicamentoso.
Palavras-chave: Atenção farmacêutica; Diabetes de Mellitus; Farmacologia; Cuidados farmacêuticos.
ABSTRACT
Diabetes mellitus is a chronic condition with metabolic complexities that has impacted a considerable number of people globally. This condition presents itself in different forms, varying according to its origin and pathological characteristics, with type 2 diabetes being the most common. Due to the impact that this disease can have on people’s lives and, consequently, on society, the assistance provided by health professionals is essential to improve patients’ clinical conditions, including pharmaceutical care. This study aims to describe the importance of pharmaceutical care for patients with type 2 diabetes mellitus, its forms of diagnosis and pharmacological treatment currently used. The methodology used was a bibliographic review of the literature, based on the years 2021 to 2024. Pharmaceutical care is necessary at all levels of healthcare, working together with the entire team to build a holistic view of the patient and their reality. The pharmacist contributes positively to building a population that is aware, oriented and informed about their health status and their drug or non-drug treatment.
Keywords: Pharmaceutical care; Diabetes Mellitus; Pharmacology; Pharmaceutical care.
1. INTRODUÇÃO
O diabetes mellitus tipo 2 (DM2), é uma doença metabólica crônica caracterizada por níveis elevados de glicose nas vias sanguíneas causados pela incapacidade da deficiência das células betas pancreáticas de produzir e utilizar adequadamente a insulina, um hormônio importante na regulação dos níveis de glicose no sangue (SOCIEDADE BRASILEIRA DE DIABETES [SBD], 2023).
De acordo com a pesquisa da IDF (Federação Internacional de Diabetes), em 2021, aproximadamente 537 milhões de adultos com idades entre 20 e 79 anos em todo o mundo sofriam com o diabetes. A estimativa para a população brasileira é de 15,7 milhões podendo atingir 23,2 milhões até 2045, aumentando as preocupações com a saúde, controle e socioeconômico (SOUSA et al., 2023).
Uma categorização adequada do diabetes possibilita a adoção de intervenções terapêuticas apropriadas e a formulação de estratégias eficientes para a detecção de comorbidades e complicações crônicas relacionadas. Conforme as orientações da Sociedade Brasileira de Diabetes (SBD), a categorização do diabetes é aconselhada conforme sua etiopatogenia, englobando o diabetes tipo 1 (DM1), diabetes tipo 2 (DM2), diabetes gestacional e outras formas menos frequentes. Esta abordagem visa uma compreensão mais precisa das características clínicas e fisiopatológicas de cada subtipo de diabetes, contribuindo para uma gestão mais eficiente e personalizada da doença (SANTOS et al., 2023).
A persistência de níveis elevados de glicose no sangue pode levar a uma série de complicações em longo prazo, afetando órgãos como olhos, rins, nervos e vasos sanguíneos. Complicações cardiovasculares, hipertensão arterial, problemas de visão, cegueiras, amputações de membros inferiores, neuropatia e insuficiência renal são apenas algumas das consequências potenciais do diabetes mellitus não controlado (ALMEIDA SILVA et al., 2023).
O diabetes mellitus tipo 2 é a forma mais comum de DM e afeta aproximadamente 90% dos pacientes diabéticos, sendo atribuída à secreção insuficiente de insulina ou aos seus efeitos, que podem eventualmente levar ao aumento da produção hepática de glicose devido a essas alterações em torno da insulina. A suscetibilidade ao diabetes mellitus tipo 2 está inter-relacionada entre fatores genéticos e ambientais, e o estilo de vida é um dos principais fatores que o desencadeiam (ALMEIDA; ALMEIDA, 2023).
Os tratamentos atuais para o Diabetes Tipo 2 têm como objetivo gerenciar os níveis de glicose plasmática por meio de intervenções farmacológicas e não farmacológicas. Dentre as medidas não farmacológicas, incluem-se a prática de exercícios físicos e a regulação da dieta, ambas sob a supervisão de profissionais de saúde. Quando o tratamento não farmacológico por si só não consegue atingir a meta de redução dos níveis de glicemia, o tratamento farmacológico é uma excelente opção, pois inclui o uso de hipoglicemiantes, insulinoterapia ou uma combinação desses dois, fármacos de vias orais e injetáveis, em combinação com controle alimentar e associado as atividades físicas (CHAVES et al., 2021).
O principal medicamento aos pacientes diabéticos para o controle da glicemia é a insulina exógena, que deve ser administrada por injeção subcutânea. Em outros casos, os pacientes podem usar medicamentos hipoglicemiantes orais. Apesar disso, os medicamentos e o atendimento multidisciplinar têm se indicados importantes para o sucesso do tratamento, com a combinação do farmacêutico clínico, nutricionista, enfermeiro, fisioterapêutico, educador físico, assistência social e médico, além do acompanhamento domiciliar pelo agente de saúde, caso seja paciente residencial (TEIXEIRA et al., 2023).
A eficácia dos tratamentos medicamentosos em pacientes diabéticos é substancialmente beneficiada pela presença do farmacêutico, “dispensado em farmácias comerciais públicas e privadas mediante documentos” que desempenha um papel crucial na integração do conhecimento científico com as decisões relacionadas ao uso racional de medicamentos, visando aprimorar os resultados terapêuticos. Este profissional qualificado, oferece uma variedade de serviços que abrangem desde a orientação sobre o uso adequado dos medicamentos até a monitorização de possíveis efeitos adversos, interações medicamentosas, interação medicamento-alimento. Trabalhando em colaboração com a equipe de saúde, o farmacêutico desempenha um papel essencial na otimização do tratamento, sendo fundamental estabelecer uma relação próxima entre farmacêutico e paciente, o paciente e o médico para garantir uma contribuição efetiva na gestão do diabetes e na promoção da saúde (FRANCO; JESUS; CARVALHO, 2020).
Portanto, o farmacêutico é o profissional de saúde mais acessível para a comunidade podendo favorecer o cuidado ao paciente com DM. A disponibilidade possibilita a esse profissional oferecer serviços como a instrução contínua do paciente, cuidado ininterrupto, e também ser uma fonte de orientação no tratamento com medicamentos para os especialistas quando necessário (DIEL et al., 2023)
2. OBJETIVOS
2.1 Objetivo Geral:
Descrever sobre a importância da atenção farmacêutica com pacientes portadores de diabetes mellitus tipo 2, suas formas de diagnóstico e tratamento farmacológico utilizados na atualidade.
2.2 Objetivos Específicos:
- Descrever a definição do que é diabetes de mellitus tipo 2;
- Listar as doenças relacionadas ao diabetes;
- Mencionar o diagnóstico da diabetes de mellitus tipo 2;
- Compreender a importância do farmacêutico no acompanhamento de pacientes com diabetes tipo 2.
- Relatar os principais tratamentos da atualidade;
3. METODOLOGIA:
A metodologia utilizada foi de revisão de literatura no qual abrange sobre atenção farmacêutica em pacientes com diabetes tipo 2. Para realizar este estudo foram usadas as bases de dados eletrônicos de artigos científicos e revista científica, tais como: Scielo, Google acadêmico, Ministério da saúde, Agência Nacional de Vigilância Sanitária (ANVISA), entre outros.
Os artigos foram lidos e analisados e aqueles que abordavam os descritores: Atenção farmacêutica; Diabetes de Mellitus; Farmacologia; Cuidados farmacêuticos; foram selecionados para a realização do trabalho. Os artigos pesquisados basearam-se na conformidade dos limites dos objetivos deste estudo, desconsiderando aqueles que, apesar de aparecerem nos resultado de busca, não abordavam assunto sob o ponto de vista da pesquisa. Foram selecionados artigos entre os anos de 2021 e 2024. Quanto à formatação, foi utilizada as regras da ABNT.
4. JUSTIFICATIVA:
Este trabalho se justifica por saber que o diabetes mellitus é um dos principais fatores de morbimortalidade. Sua prevalência eleva-se com a idade, apesar de esta enfermidade ser diagnosticada em pessoas mais jovens, como crianças e adolescentes. Mesmo com implementação de políticas públicas e reestruturações nos sistemas de saúde, esta enfermidade continua sendo um desafio em razão das suas complicações e morte precoce.
5. DESENVOLVIMENTO
5.1. DIABETES DE MELLITUS TIPO 2
O DM é uma doença metabólica caracterizada pelo aumento da glicose plasmática (hiperglicemia) que pode ser resultante de defeitos na ação e/ou secreção da insulina. A classificação atual do DM inclui quatro classes clínicas: DM tipo 1 (DMT1), DM tipo2 (DMT2), DM gestacional (DMG) e outros tipos específicos de DM (SOCIEDADE BRASILEIRA DE DIABETES, 2023).
É causado por uma combinação de desordens metabólicas, que resultam de defeitos múltiplos, como: resistência à insulina nas células adiposas e musculares, um progressivo declínio na secreção pancreática de insulina, produção de glicose no fígado descontrolada e outras deficiências hormonais. Antes do aparecimento dos sintomas, certa hiperglicemia pode estar presente, causando alterações patológicas e funcionais em vários tecidos-alvos. A maioria dos indivíduos afetados é obesa e, portanto, tem graus variados de resistência à insulina. Os que não são obesos podem ter uma percentagem elevada de gordura visceral, que pode causar essa resistência. A idade avançada e estilo de vida sedentário também são fatores de risco. Ocorre mais frequentemente em mulheres com história de diabetes gestacional e em indivíduos com hipertensão e dislipidemia. É associado a uma forte predisposição genética. O Diabetes do tipo 2 pode variar da predominância da resistência insulínica com relativa deficiência de insulina, que corresponde a 90% dos casos, à predominância de um defeito secretório das células beta associado à resistência insulínica (BRASIL, 2021).
Nos indivíduos diabéticos do tipo 2, considera-se que cerca de 25% dos casos requerem utilização de insulina, pois, à medida que a doença progride, ocorre uma perda funcional das células produtoras de insulina e, necessariamente, o paciente deverá ser insulinizado. Entre nós, a proporção de pacientes insulinizados é da ordem de 8%, o que, provavelmente, deve-se a um despreparo dos médicos para indicar o uso da insulina. Cerca de 40% dos indivíduos com diabetes usa hipoglicemiantes orais, taxa ligeiramente inferior
à observada em países desenvolvidos (BRASIL, 2021).
Além das funções digestivas, o pâncreas secreta dois hormônios importantes, a insulina e o glucagon. O pâncreas é composto por dois tipos principais de estruturas: os ácinos, que secretam sucos digestivos para o duodeno e as ilhotas de Langherans, que secretam insulina e glucagon diretamente para o sangue. A ilhota de Langherans do ser humano contém três tipos principais de células, alfa, beta e delta. As células betas secretam insulina, as células alfas secretam glucagon e as células delta secretam somatostatina, cujas funções mais importantes não foram totalmente esclarecidas. A função básica da insulina é a ativação dos receptores das células – alvo e os consequentes efeitos celulares. O principal efeito celular da insulina é o de tornar as membranas celulares altamente permeáveis à glicose (GUYTON; HALL, 2021).
Imediatamente após uma refeição rica em carboidratos, a glicose que é absorvida pelo sangue causa uma rápida secreção de insulina. Esta, por sua vez, promove a captação, o armazenamento e a rápida utilização da glicose por quase todos os tecidos corporais, mas especialmente pelos músculos, pelo tecido adiposo e pelo fígado (GUYTON; HALL, 2021).
A concentração sanguínea de glicose e a secreção de insulina possuem uma relação de feedback. Quando a glicemia aumenta, a secreção de insulina aumenta rapidamente. O glucagon exerce várias funções opostas às da insulina. A mais importante delas é seu efeito de aumentar a concentração sanguínea de glicose. A injeção de glucagon purificado num animal produz intenso efeito hiperglicêmico. Os dois principais efeitos do glucagon sobre o metabolismo da glicose são a decomposição do glicogênio hepático (glicogenólise) e o aumento da gliconeogênese. O aumento da glicose sanguínea inibe a secreção de glucagon. Em pessoas normais, a concentração sanguínea de glicose é mantida dentro de limites muito estreitos, em geral na faixa de 80 a 90 mg/dl de sangue quando em jejum podendo chegar a 140 mg/dl após uma refeição. O fígado funciona como um importante sistema tampão para a glicose sanguínea (BRASIL, 2021).
O diabetes mellitus decorre da diminuição da secreção de insulina pelas células beta das ilhotas de Langerhans. A hereditariedade da geralmente uma contribuição importante para o diabetes. Ela faz aumentar a suscetibilidade das células beta aos vírus ou favorecendo o desenvolvimento de anticorpos autoimunes contra as células beta e, em outros casos, parece haver uma simples tendência hereditária para a degeneração das células beta (SBD, 2023).
Figura 1: medição da glicemia
Fonte: Adaptado da autora, 2024.
5.2. DOENÇAS CAUSADAS PELA DM2
Os pacientes portadores de diabetes mellitus tipo 2 são comumente assintomáticos ou oligossintomáticos na fase inicial, fato que dificulta o diagnóstico precoce. Nos pacientes que apresentam sintomas, pode-se destacar poliúria, polidipsia, polifagia, formigamento, e perda de peso não intencional, sintomas típicos da hiperglicemia que também estão presentes na DM1 (ARTASENSI et al., 2022). Além disso, observa-se também a ocorrência de cetoacidose diabética e estado hiperglicêmico hiperosmolar na apresentação inicial da doença (XU; VERRE, 2021).
Em relação às manifestações crônicas dessa doença, pode-se evidenciar as doenças cardiovasculares, as doenças diabéticas oculares, a nefropatia diabética e a neuropatia diabética. A doença cardiovascular foi considerada a principal causa de mortalidade e incapacidade entre pessoas portadoras de DM2, sendo diretamente associada à cardiomiopatia e à doença arterial coronariana. Entre as doenças oculares, a mais conhecida atualmente é a retinopatia diabética, que está presente em mais de 60% dos pacientes com diabetes mellitus tipo 2, ocasionando a cegueira em alguns indivíduos. A nefropatia diabética está presente em aproximadamente 40% dos pacientes com DM2, sendo mais prevalente nesses pacientes em comparação aos portadores de DM1. A principal preocupação em torno dessa manifestação clínica, está relacionada à possibilidade do paciente desenvolver a doença renal terminal. Além disso, neuropatia diabética pode ser considerada como a manifestação mais habitual para o portador do DM1 e do DM2 e o desenvolvimento dessa complicação pode causar muita dor, fato que influencia negativamente na qualidade de vida dessas pessoas. Também, a disfunção do nervo periférico pode gerar a incapacidade do indivíduo, consequente da ulceração e amputação do pé (KHAN et al., 2021).
Por fim, estudos recentes demonstram que a DM2 pode ocasionar uma maior fragilidade óssea tardiamente, gerando um risco aumentado para a deterioração óssea e fraturas nesses indivíduos (ELLER-VAINICHER et al., 2020). A disfunção sexual, a depressão e algumas doenças infecciosas da pele, também são descritas como possíveis manifestações crônicas dessa patologia (KHAN et al., 2021).
Figura 2: Complicações do diabetes
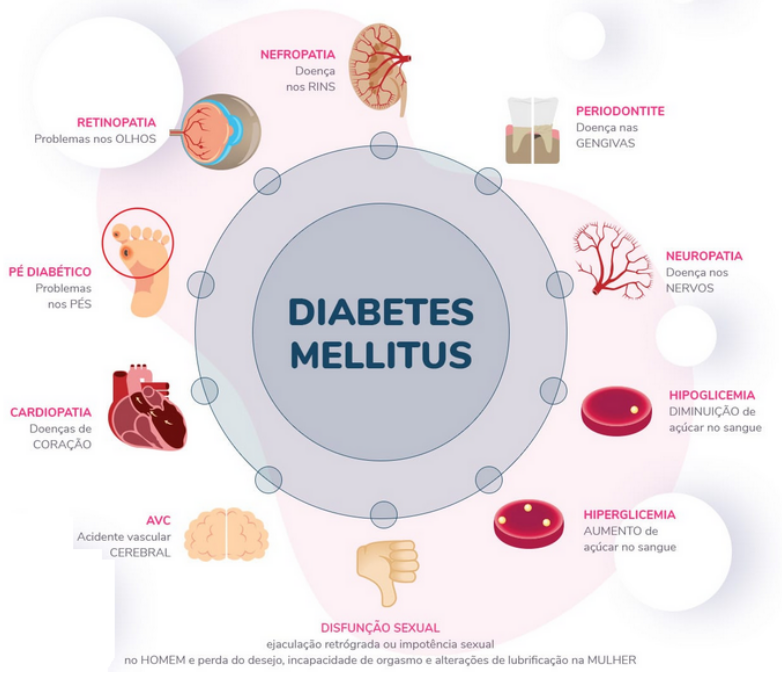
Fonte: Adaptado da autora, 2023.
5.3. DIAGNÓSTICO
As alterações da glicose plasmática no estado de jejum ou após a sobrecarga de glicose por via oral, são o ponto de partida para o diagnóstico de diabetes mellitus. Segundo as classes de tolerância a glicose elas acontecem
baseadas nos seguintes exames laboratoriais, (SOCIEDADE BRASILEIRA DE DIABETES, 2023).
- Glicemia em jejum: coletada em sangue periférico após jejum calórico
de no mínimo 8 horas; - TOTG (teste oral de tolerância a glicose): determina a capacidade de um indivíduo em manter a homeostase da glicose sanguínea após uma sobrecarga de glicose. Reforçando que para este exame, a dieta deve ser a habitual e sem restrições de carboidratos pelo menos nos 3 dias que antecedem a realização do teste;
- Hemoglobina glicada (HbA1c): Não necessita que o paciente esteja de jejum. Este exame serve para avaliar os níveis glicêmicos dos últimos 3 meses e analisar o controle do diabetes. No entanto, fatores como idade e etnia, podem interferir no resultado. Vale ressaltar que o exame de hemoglobina glicada é um dos exames mais solicitados pelos médicos utilizados para monitoramento do diagnóstico do (DM1). É importante a repetição dos exames alterados para que aconteça a confirmação do diagnóstico do diabetes mellitus. (SOCIEDADE BRASILEIRA DE DIABETES, 2023).
Tabela 1: Valores glicêmicos
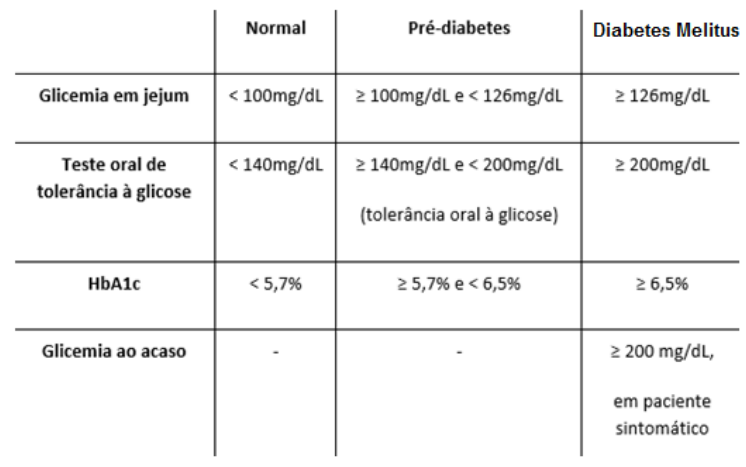
Fonte: Adaptado da autora, 2024.
O diagnóstico correto e precoce do (DM2) é muito importante porque permite que sejam adotadas medidas terapêuticas que podem evitar o aparecimento da doença nos indivíduos com tolerância diminuída e retardar o
aparecimento das complicações crônicas nestes pacientes. Os critérios clínicos e laboratoriais para o diagnóstico da doença incluem testes laboratoriais como a glicemia de jejum, teste oral de tolerância à glicose e hemoglobina glicada (A1C) (MAIA et al., 2022).
O exame de A1C desempenha excelente papel na avaliação e controle do diabetes, fornecendo a glicose média do paciente nos últimos 3 meses, sendo importante sua dosagem sempre nesse período. Já, o exame de glicemia em jejum não se aplica diretamente ao tratamento, porém apresenta potencial importância no diagnóstico, sendo o mais específico, uma vez que já é confirmado o diabetes se em duas dosagens realizadas em momentos distintos, o resultado apresentado for > 125 mg/dL (SÁ et al., 2022).
O TOTG é um exame que determina a capacidade que um indivíduo tem de manter a homeostase da glicose sanguínea após uma sobrecarga de glicose; a glicemia pode ser a única alteração detectável no início do DM devido à perda na capacidade de secreção da primeira fase da insulina (SOCIEDADE BRASILEIRA DE DIABETES, 2023).
Solicitações de TOTG que não se enquadram nos critérios da sua finalidade podem ser detectadas no momento da realização do teste. A inclusão da glicemia capilar antes da sobrecarga de glicose e a triagem para verificar a história pregressa de DM do paciente são parâmetros importantes para evitar quadros hiperglicêmicos desnecessários, preservando a saúde do paciente (SILVA et al., 2022).
A hiperglicemia aguda induzida pela sobrecarga de glicose, como ocorre no TOTG, gera espécies reativas de oxigênio e afeta o estado redox celular, comprometendo a função das células beta pancreáticas, que resulta na
disfunção da sua atividade secretora (SAKAI et al., 2022).
5.4. TRATAMENTOS
O tratamento de pacientes portadores de DM2 é direcionado principalmente para o controle da glicemia por terapia farmacológica, uma vez que, nenhuma cura completa para o diabetes foi encontrada até o momento, o que torna o desafio. No entanto, o controle e tratamento da pré diabetes têm mostrado resultados animadores no que diz respeito à prevenção de sua progressão. A mudança de hábitos e estilo de vida tem se mostrado promissora para evitar que a pré diabetes se transforme em DM2. Ademais, outros objetivos considerados imprescindíveis devem ser incluídos, dentre eles, a redução de peso corporal, alívio de sintomas relacionados e evitar danos micro e macrovasculares (ARTASENSI 02022).
Atualmente, dispomos de uma gama de medicamentos antidiabéticos que atuam com mecanismos diferentes, divididos principalmente em quatro grupos de agentes antidiabéticos, que são:
- biguanidas, como a metformina, que reduzem a gliconeogênese no fígado;
- secretagogos de insulina que estimulam o pâncreas a secretar insulina e incluem drogas como sulfoniluréias;
- sensibilizadores de insulina que melhoram a sensibilidade dos tecidos
- periféricos à insulina e incluem tiazolidinedionas e;
- insulina ou seus análogos que fornecem insulina exogenamente na forma de insulina recombinante (ARTASENSI et al., 2022).
5.4.1. METFORMINA
A metformina é um dos medicamentos mais populares e comuns prescritos para evitar o surgimento da diabetes. A metformina pertence à classe das biguanidas de medicamentos antidiabéticos. Seu mecanismo de ação é complexo e ainda não totalmente compreendido. Em humanos, o principal local de ação da metformina são os intestinos, fígado e rim. A metformina diminui a concentração de glicose plasmática em jejum e a hemoglobina A1c suprimindo a produção de glicose hepática (gliconeogênese hepática) ou restaurando a função das células β. Esta droga funciona principalmente reduzindo a taxa na qual a glicose hepática é produzida e elevando a ação da insulina nos músculos esqueléticos. Dois dos principais mecanismos de ação desta droga são por meios da enzima sensora de energia adenosina monofosfato-ativada proteína quinase (AMPK) e a inibição da respiração mitocondrial (KHAN et al., 2021, KUŁACZKOWSKA et al., 2021).
5.4.2. TIAZOLIDINEDIONAS
As tiazolidinedionas atuam auxiliando na sensibilização à insulina e aumentando o metabolismo da glicose. As tiazolidinedionas funcionam tornando os adipócitos, células hepáticas e musculares mais sensíveis à ação da insulina e conservando a função das células β (KHAN et al., 2021, KHOSLA et al., 2021).
5.4.3. INIBIDORES DE Α-GLUCOSIDASE
Este grupo de drogas pode melhorar o DM2, prolongando o tempo total de digestão de carboidratos e reduzindo a taxa de absorção de glicose. Embora os inibidores de α-glicosidase sozinhos possam melhorar a variabilidade glicêmica, deve-se considerar que eles não melhoram a resistência à insulina. A combinação com outros grupos de medicamentos antidiabéticos pode ser necessária para inibir efetivamente a progressão do DM2 (KHAN et al., 2021).
5.4.4. SULFONILUREIAS
As sulfonilureias constituem uma classe de antidiabéticos orais que atuam promovendo a secreção de insulina pelas células beta pancreáticas, através da ligação a um receptor específico presente em tais células. A ligação entre a Sulfonilureia e o receptor presente na célula β implica no fechamento dos canais de potássio dependentes de ATP, consequentemente conduzindo a célula ao estado de despolarização e permitindo que a insulina seja liberada (GRILLO, 2021).
Logo, mediante a liberação da insulina a glicose é capturada pelas células do organismo, tendo suas concentrações plasmáticas reduzidas. Pertencem a esta classe farmacológica: Glibenclamida/Gliburida, Gliclazida, Glimepirida, Glipizida, Clorpropramida (GRILLO, 2021).
A utilização de antidiabéticos orais é indicada para pacientes cujos valores glicêmicos em jejum e/ou pós-prandiais encontrem-se acima dos valores de referência para o diagnóstico de diabetes, sendo importante destacar que a utilização de tais medicamentos é recomendada nos casos em que o paciente não tenha atingido os níveis glicêmicos desejáveis através de intervenções não farmacológicas (medidas dietéticas e prática regular de exercícios físicos) (MILECH et al. , 2020).
As Sulfonilureias são aprovadas pelo FDA para o tratamento do DM2 sendo geralmente prescritas em esquema de associação a outros antidiabéticos, destacando-se a metformina, em casos de necessidade de intensificação terapêutica para o controle da glicemia (BRASIL, MINISTÉRIO DA SAÚDE, 2020).
5.4.5. INIBIDORES DA DPP-4
Os inibidores da DPP-4 não são considerados como terapia inicial para a maioria dos pacientes com diabetes tipo 2. A terapia inicial na maioria dos pacientes com diabetes tipo 2 deve começar com dieta, redução de peso, exercícios e metformina, na ausência de contraindicações. Os inibidores da DPP-4 podem ser considerados como monoterapia em pacientes que são intolerantes ou têm contraindicações à metformina, como pacientes com doença renal crônica, particularmente aqueles com alto risco de hipoglicemia (KOLIAK, 2021).
Os inibidores da DPP-4 podem ser considerados como terapia medicamentosa adicional para pacientes que são inadequadamente controlados com metformina, uma tiazolidinediona ou uma sulfonilureia. No entanto, sua modesta eficácia na redução da glicemia e despesas moderam nosso entusiasmo por esses medicamentos. Além disso, alguns dos inibidores DPP-4 foram associados a um risco aumentado de insuficiência cardíaca resultando em hospitalização. Existem dados inadequados para apoiar o uso de inibidores da DPP-4 em combinação com a insulina prandial. A terapia combinada com agonistas do receptor GLP-1 e inibidores da dipeptidil peptidase 4 (DPP-4) não fornece efeitos redutores de glicose aditivos e, portanto, a combinação deve ser evitada (DEMUTH et al., 2021).
5.4.6. ANALOGOS DO GLP1
Os agonistas do GLP-1, são também medicamentos hipoglicemiantes, cujo principal representante, a Liraglutida, é administrada nas dosagens de 0,6; 1,2 ou 1,8 mg, por via subcutânea, 1x/dia. São capazes de reduzir a HbA1c por volta de 0,8% a 1,2% e agem, principalmente, aumentando a liberação de insulina pelo pâncreas e diminuindo a secreção de glucagon no plasma, e, por conseguinte, retardando o esvaziamento gástrico e propiciando a saciedade precocemente (LIBIANTO R, et al., 2020).
À vista disso, são responsáveis pelo aumento da massa de células beta-pancreáticas em animais, pela redução do peso corporal, da PAS, da variabilidade da glicose pós-prandial e da mortalidade por DCV, além de raramente acarretar hipoglicemia. Contudo, seus efeitos adversos envolvem náusea, vômitos, diarréia, taquicardia e pancreatite aguda (SOCIEDADE BRASILEIRA DE DIABETES, 2012).
Atualmente, são utilizados rotineiramente tanto em monoterapia, por representarem um dos mais potentes fármacos reguladores da glicemia, quanto em associação com os demais antidiabéticos orais ou com a insulina (CARVALHO D, et al., 2021).
5.4.7. INIBIDORES DO COTRANSPORTADOR SÓDIO-GLICOSE 2 (SGLT2)
Essa classe de medicamentos está indicada em associação à metformina e/ou a outros antidiabéticos. Os SGLT2s agem principalmente diminuindo a reabsorção renal de glicose, consequentemente aumentando a excreção urinária, favorecendo a redução da glicemia independentemente da secreção endógena ou da ação da insulina. O medicamento da classe dos inibidores de SGLT2 disponibilizado pelo SUS para a intensificação do tratamento é a dapagliflozina (BAENA et al., 2021).
O uso da dapagliflozina é recomendado para pacientes com DM2, com idade igual ou superior a 65 anos e doença cardiovascular estabelecida que não conseguiram controle adequado em tratamento otimizado com metformina e sulfonilureia. Como doença cardiovascular estabelecida, entende-se: infarto agudo do miocárdio prévio, cirurgia de revascularização do miocárdio prévia, angioplastia prévia das coronárias, angina estável ou instável, acidente vascular cerebral isquêmico prévio, ataque isquêmico transitório prévio e insuficiência cardíaca com fração de ejeção abaixo de 40% (BAENA et al., 2021).
Recomenda-se iniciar o tratamento com a dapagliflozina na dose de 10 mg uma vez ao dia não sendo indicada para pacientes com taxa de filtração glomerular (TFG) < 45 mL/min/1,73m (BAENA et al., 2021).
5.4.8. CIRURGIA BARIÁTRICA
A cirurgia bariátrica funciona principalmente visando a ingestão de calorias do sujeito, o que acaba resultando em perda de peso. As cirurgias bariátricas representam métodos promissores para o tratamento do pré-diabetes, pois visam a obesidade, que é um dos principais fatores de risco do diabetes (SHUBROOK; CHEN; LIM, 2022, KHAN et al., 2021).
5.5. ATENÇÃO FARMACÊUTICA
O farmacêutico é um dos profissionais mais capacitados e dotados de conhecimento técnico para orientar sobre a melhor estratégia de tratamento, o uso adequado dos medicamentos e para fornecer esclarecimentos sobre possíveis contraindicações e interações medicamentosas (NASCIMENTO; LIMA; TREVISAN, 2021).
Além do que já foi citado (MELO, 2022), fala que a contribuição do farmacêutico no rastreamento de pessoas com diabetes é crucial, pois ele pode atuar como um agente de detecção precoce da doença, encaminhando os pacientes para avaliação médica quando necessário. Isso é especialmente importante considerando a gravidade das complicações associadas à diabetes quando não diagnosticada e tratada adequadamente.
Outro aspecto relevante é a visita domiciliar, que permite ao farmacêutico uma compreensão mais ampla do ambiente em que o paciente vive, suas condições de vida e as possíveis barreiras ao tratamento. Isso possibilita uma intervenção mais personalizada e adaptada à realidade do paciente, aumentando assim a efetividade do tratamento (CAMPOS et al., 2023).
Ao atuar como um elo entre o suporte científico e as tomadas de decisões no uso racional de medicamentos, o farmacêutico desempenha um papel fundamental na promoção da saúde e na melhoria da qualidade de vida dos pacientes diabéticos. Sua expertise na farmacoterapia, aliada ao acompanhamento contínuo e personalizado, contribui para otimizar os resultados do tratamento e reduzir os riscos de complicações associadas à diabetes. Em última análise, isso não só aumenta a capacidade de cura, mas também promove uma abordagem mais integral e humanizada no cuidado dessa condição crônica (STREFEZZI; POIAN; OLIVEIRA, 2023).
A prestação do cuidado farmacêutico centrado no bem-estar global do paciente é uma responsabilidade direta do farmacêutico. Em conjunto com outros profissionais da saúde, o farmacêutico procura facilitar a terapia medicamentosa visando a melhoria da qualidade de vida de pessoas com diabetes tipo 2. Essa responsabilidade abarca atividades direcionadas à prevenção e tratamento da doença, assim como à prevenção, alívio e eliminação dos sintomas, especialmente no que se refere a interromper e retardar o avanço do processo de desenvolvimento da condição (ALMEIDA; ALMEIDA, 2023).
CONCLUSÃO
Atenção Farmacêutica é de suma importância para o tratamento e controle da doença. A principal função do farmacêutico é colaborar com a equipe multidisciplinar, discutindo sobre os procedimentos mais aprimorados para cada paciente.
O farmacêutico também tem uma grande responsabilidade em orientar os pacientes quanto ao tratamento medicamentoso, explicando que caso o mesmo opte por não se tratar por meio desses medicamentos, que eles poderão ter sérias consequências.
O farmacêutico também deve orientar o paciente que sempre relate os sinais e sintomas que o mesmo está tendo, pois assim o farmacêutico poderá juntamente com a equipe discutir novas opções de tratamento, caso esses sintomas seja um efeito colateral do medicamento. Portanto, o farmacêutico deve ser um profissional comprometido, saber orientar tanto os pacientes quanto seus familiares sobre a importância do tratamento.
REFERÊNCIAS
ALMEIDA, S. M. D; ALMEIDA, A. C. G. Atuação do farmacêutico na avaliação e adesão do tratamento farmacológico de diabetes mellitus tipo II. Brazilian Journal of Health Review, v. 6, n. 1, p. 38-50, 2023.
ARTASENSI, A. et al., Type 2 Diabetes Mellitus: A Review of Multi-Target Drugs. Molecules, v. 25, n. 8, p. 1987, 23 abr. 2022.
BAENA-DIEZ JM, PENAFIEL J, SUBIRANA I, et al., Risk of Cause-Specific Death in Individuals With Diabetes: A Competing Risks Analysis. Diabetes Care. 2021.
BRASIL. Manual de orientação clínica diabetes de mellitus. Secretaria de estado de São Paulo. 2021. Disponível em: https://www.saudedireta.com.br/docsupload/1340368400lc_diabetes_manual_atualizado_2011.pdf Acesso em: 10 de setembro de 2024.
BRASIL. Ministério da Saúde. Coordenação de Gestão de Protocolos Clínicos e Diretrizes Terapêuticas. Protocolo Clínico e Diretrizes Terapêuticas do Diabete Melito Tipo 2. 2020. Disponível em: http://conitec.gov.br/images/Consultas/Relatorios/2020/20201113_Relatorio_PCDT_565_Diabete_Melito_Tipo_2.pdf. Acesso em: 05 de outubro de 2024.
CAMPOS, L. S; SILVA, C. B; WANDERLEY, T. L. R; CANDEIA, V. M. M; CALZERRA, N. T. M. A prática da atenção farmacêutica no acompanhamento farmacoterapêutico de idosos diabéticos e hipertensos: relato de caso/The practice of pharmaceutical attention in pharmacotherapeutic monitoring of diabetic and hypertensive elderly: case report. Brazilian Journal of Health Review, v. 3, n. 2, p. 2287-2296, 2023.
CARVALHO, D.; et al., Agonistas dos Receptores do GLP-1 no tratamento da Diabetes Tipo 2. Revista Portuguesa de Diabetes, v. 11, n. 4. p. 154-166, 2021.
CHAVES, P. R. D; SILVA, M. C. F; MENDONÇA, T. S; BALDONI, A. O; SILVA, E. S; BELO, V. S; PEREIRA, M. L. Desenvolvimento e validação de cartilhas para cuidado farmacêutico de pacientes com diabetes mellitus em uso de insulinas. Journal of Health & Biological Sciences, v. 9, n. 1, p. 1-5, 2021.
DEMUTH HU, MCINTOSH CH, PEDERSON RA. Type 2 diabetes–therapy with dipeptidyl peptidase IV inhibitors. Biochim Biophys Acta 2021.
DIEL, A. C. L. Cuidado farmacêutico com usuário diabético na atenção primária à saúde: Relato de experiência. Salão do Conhecimento, v. 9, n. 9, 2023.
FRANCO, M. C. S; DE JESUS, F. M; DE CARVALHO, A. C. R. Papel do farmacêutico no controle glicêmico do paciente diabético. Revista JRG de Estudos Acadêmicos, v. 3, n. 7, p. 636-646, 2020.
GRILLO M.L. Estudo da ação estimulatória de andrógenos sobre o transporte de cálcio e a secreção de insulina em célula β de pâncreas de rato. 2021. Tese (Doutorado). Programa de Pós-Graduação em Ciências Biológicas: Fisiologia – Universidade Federal do Rio Grande do Sul, 2021.
GUYTON, ARTHUR CLIFTON; HALL, JOHN E. Tratado de Fisiologia Médica. [S. l.]: Elsevier, 2021.
KHAN, R. et al. From Pre-Diabetes to Diabetes: Diagnosis, Treatments and Translational Research. Medicina, v. 55, n. 9, p. 546, 29 ago. 2021.
KHOSLA, S. et al. Update on the pathogenesis and treatment of skeletal fragility in type 2 diabetes mellitus. Nature Reviews Endocrinology, v. 17, n. 11, p. 685–697, 13 set. 2021.
KOLIAKI C, DOUPIS J. Incretin-based therapy: a powerful and promising weapon in the treatment of type 2 diabetes mellitus. Diabetes Ther 2021.
KUŁACZKOWSKA, Z. M. et al. Metformin in patients with type 2 diabetes mellitus and heart failure: a review. Endokrynologia Polska, v. 72, n. 2, p. 163–170, 30 abr. 2021.
LIBIANTO, R.; et al., Advances in type 2 diabetes therapy: a focus on cardiovascular and renal outcomes. Med J Aust., v. 212, n 3. p. 133-139, 2020.
MAIA FFR; ARAÚJO LR. Acurácia, Efeitos na Terapia Insulínica e Controle Glicemico e Complicações do Sistema de Monitoração Contínua da Glicose em Pacientes com Diabetes Mellitus Tipo I. Arq Bras Endocrinol Metab. 2022; 49(4): 563-8.
MELO, F. J. DA S. O papel do farmacêutico comunitário no rastreamento do diabetes mellitus tipo 2. Revista Ibero-Americana de Humanidades, Ciências e Educação, v. 8, n. 2, p. 339- 345, 2022.
MILECH, A., et al., Consenso Brasileiro Sobre Diabetes. Diagnóstico e Classificação do Diabetes Mellitus e Tratamento do Diabetes Mellitus tipo 2. 2020.
NASCIMENTO, J. C; LIMA, W. M. G; TREVISAN, M. A atuação do farmacêutico no uso da semaglutida (Ozempic): uma revisão integrativa The performance of thepharmacist in the use of semaglutida (Ozempic®): an integrative review. Brazilian Journal of Development, v. 7, n. 11, p. 108982-108996, 2021.
SÁ CR; NAVAS AFAE; ALVEZ RS. Diabetes mellitus: avaliação e controle através da glicemia em jejum e hemoglobina glicada. 2022.
SAKAI K, MATSUMOTO K, NISHIKAWA T, ET AL. Mitochondrial reactive oxygen species reduce insulin secretion by pancreatic beta-cells. Biochem and Biophys Res Commun. 2022; 300: 216-22.
SANTOS, F. C. M; COSTA, M. A; GIROTTO, E; PASSAGNO, G. C. H. Cuidado farmacêutico em diabetes mellitus tipo 2: um desafio a ser enfrentado. Revista científica da escola estadual de saúde pública de goiás” cândido santiago”, v. 9, p. 1-15 9g4, 2023.
SILVA A. G; SOUZA LC; OLIVEIRA VM. Teste oral de tolerância à glicose: solicitações desnecessárias e condições adequadas a realização do teste. 2022. Disponível em: https://www.scielo.br/j/jbpml/a/XkYsh8gcTFGhLB6jwGMjVnk/?format=pdf&lang=pt. Acesso em: 11 de setembro de 2024.
SOCIEDADE BRASILEIRA DE DIABETES (SBD) (2023). Diretrizes. Disponível em: https://diretriz.diabetes.org. Acesso em: 18 de agosto de 2024.
SOUSA, D; AMEILDA, L. F; RIBEIRO, L. M. S; ANDRADE, A. W. L. O impacto da atuação farmacêutica na melhoria de qualidade de vida dos pacientes com diabetes mellitus tipo II: uma revisão integrativa. Research, Society and Development, v. 12, n. 1, p. e20012139552-e20012139552, 2023.
STREFEZZI, M; POIAN, R. A; OLIVEIRA, D. F DE. A atenção farmacêutica na insulinoterapia para o tratamento de Diabetes Mellitus tipo 2. Brazilian Journal of Natural Sciences, v. 5, n. 1, p. E1872023-1-9, 2023.
SHUBROOK, J. H.; CHEN, W.; LIM, A. Evidence for the Prevention of Type 2 Diabetes Mellitus. Journal of Osteopathic Medicine, v. 118, n. 11, p. 730–737, 1 nov. 2022..
TEIXEIRA, M. G. D. Cuidados farmacêuticos aplicados aos pacientes com diabetes mellitus tipo 2 usuários de insulina: Revisão da literatura. Recima21-Revista Científica Multidisciplinar-ISSN 2675-6218, v. 4, n. 9, p. e493948-e493948, 2023.XU, H.; VERRE, M. C. Type 2 Diabetes Mellitus in Children. American Family Physician, v. 98, n. 9, p. 590–594, Nov. 2021.
UNIG – Universidade Iguaçu, Graduação em Farmácia, Nova Iguaçu, RJ.
