SYPHILIS TEGUMENTARY APPEARANCES AND THEIR IMPORTANCE IN DISTINGUISHING CLINICAL STAGES
REGISTRO DOI: 10.5281/zenodo.8075971
1Lucas Naves Lemos; 2Soraya de Paula Almeida Rezende; 3Erval Antônio de Rezende; 4Giovanna Pires Barcelos; 5Lucas Cordeiro de Queiroz Nunes; 6Luciana Carla Freitas Rodrigues; 7João Victor Costa Lacerda de Sousa; 8Danilo de Brito Campos; 9Christiane de Sousa Martins; 10Alexandre Estevam Montenegro Diniz; 11Hannah Geórgia Gripp; 12Danilo Brito Silva de Oliveira; 13Mariana Abucater Couto; 14Alejandro Ferrer Garcia; 15Ivana Maria Onofri Pereira; 16Khaila Corrêa Batista; 17Kélen Klein Heffel; 18Raissa Foureaux Travassos; 19Nayara Lopes de Mendonça; 20Francisco Herbert Rocha Custódio; 21Jaira dos Santos Silva; 22Bruna Larissa Passos Nunes Carvalho; 23Bruna Alline Cruz de Brito; 24Francisco Israel Magalhães Feijão; 25Gabriel Henrique Salvatori Silva; 26Bárbara Rebouças Alencar; 27Layo Leite de Lucena; 28José Alberto Moraes Neto; 29Matheus Tavares Horácio; 30Érika Ramos Calife; 31Telmo Tonon Ribeiro; 32Lucas Luiz Fitipaldi Ferreira; 33Larissa Emerenciano Bezerra; 34Milena de Oliveira Almeida; 35Thamyres de Veras Santos; 36Eugênya de Veras Santos; 37Jhivago de Veras Santos; 38Millena Abade Pereira Leite; 39José Songlei da Silva Rocha; 40Rodolpho Franco de Lima; 41Bruno de Andrade Viegas; 42Katia Aparecida Scarpari Bourdokan; 43Beatriz Maciel de Carvalho; 44João Paulo Hammuy; 45João Pedro Lima Diogo; 46Daniela Rego Siqueira; 47Renan Ponte Aguiar Marques; 48Ângela Lippaus Perugini; 49Mariana Lippaus Sória Perugini; 50Maria Eduarda Lapa Nogueira Lima; 51Rostand Ramos De Lima Cavalcanti Filho; 52Bruna Aparecida dos Santos Burato; 53Kelly Ribeiro Moura Barboza; 54Natascha Cristina Santos Sampaio; 55Max Félix Evangelista; 56Stenio Ramos Medeiros Gonçalves; 57Leonardo Francisco Ribeiro; 58Edna Carla Epifânio de Oliveira; 59João Antônio Cabral da Costa; 60Luciane Mari Brito Cavalcante; 61Lucas Carvalho Camargo; 62Jonas Bruno Gimenez Chuluck; 63Jaqueline Maria Pinheiro de Araujo
Resumo
A sífilis, também chamada de lues, é particularmente uma doença venérea sendo considerado uma DST de elevada incidência. A categorização da sífilis é proporcional aos atributos clínicos desta, como a forma de contágio, a extensão e o estágio em que se encontra. Tal peste sexual, é de acometimento generalizado, mas o seguinte estudo objetivou descrever de modo narrativo, as principais alterações tegumentares observadas na sífilis. A lues venérea, é um acometimento heterogêneo, complexo a qual a associação da história clínica junto de exames adicionais é essencial para hipótese diagnóstico, isto é a diferenciação com demais acometimentos e a confirmação do estágio patológico, determinando o manejo terapêutico adequado. As alterações tegumentares são variadas no acometimento sifilítico, tais aparições possibilitam a distinção das diversas classificações da sífilis pelas atribuições anatomopatológicos e nível de contágio. O estágio primário cursa com úlceras indolores, enrijecidas nos genitais; o secundário após a regressão espontânea da úlcera manifesta máculas e/ou pápulas róseas a ferruginosas no tronco, palmas das mãos e pés.
Palavras-chave: Sífilis, notificação compulsória, alterações tegumentares.
Abstract
Syphilis, also called lues, is particularly a venereal disease and is considered a STD with a high incidence. The categorization of syphilis is proportional to its clinical attributes, such as the form of contagion, extension and stage in which it is found. This sexual plague is widespread, but the following study aimed to describe, in a narrative way, the main tegumentary alterations observed in syphilis. Lues venereal is a heterogeneous, complex condition in which the association of the clinical history with additional tests is essential for a diagnostic hypothesis, that is, the differentiation with other disorders and the confirmation of the pathological stage, determining the appropriate therapeutic management. Tegumentary changes are varied in the syphilitic involvement, such appearances make it possible to distinguish the different classifications of syphilis by anatomopathological attributions and level of contagion.
Keywords: Syphilis, compulsory notification, tegumentary alterations.
Introdução
A lues venérea, popularmente conhecida como sífilis trata-se de uma enfermidade crônica, infectocontagiosa oriunda da bactéria Treponema pallidum, disseminada por via sexual1.
Conforme estatísticas do Ministério da Saúde, a sífilis é considerada a doença sexualmente transmissível mais comum em pacientes ativos sexualmente. A incidência declinou consideravelmente após a inserção da penicilina, contudo, a ressurgência na comunidade de homossexuais masculinos, negros e hispânicos
A sífilis é uma patologia predominante em todo o organismo, desencadeando repercussões cutâneas, mucosas e anomalias mórbidas em vários órgãos, com foco no sistema nervoso e cardiovascular. Justificando, o devido reconhecimento por “camuflagem”, cerca de um terço das pessoas expostas a lesão são contaminadas, posteriormente a inoculação cutânea ou mucosa, a bactéria se espalha através da via sanguínea e linfática2.
O seguinte artigo objetivou descrever de modo descritivo as lesões oriundas da sífilis, com destaque para os acontecimentos dermatológicos.
Metodologia
Trata-se de um estudo qualitativo de revisão narrativa, adequado para debater sobre os princípios das alterações tegumentares da sífilis e a influencia que este reconhecimento detém para diferenciar os estágios clínicos da patologia e seguir com o manejo adequado. É composto por uma análise abrangente da literatura, a qual o método baseou-se por ser uma análise bibliográfica a respeito da sífilis e suas respectivas repercussões, foram recuperados artigos indexados nas bases de dados do PubMed, Lilacs, SciELO, Latindex e demais literaturas pertinentes a temática, durante o mês de janeiro de 2023, tendo como período de referência os últimos 5 anos.
Foram utilizados os termos de indexação ou descritores: sífilis, saúde coletiva, estágios clínicos, terapêutica, isolados ou de forma combinada. O critério eleito para inclusão das publicações era ter as expressões utilizadas nas buscas no título ou palavras-chave, ou ter explícito no resumo que o texto se relaciona aos aspectos vinculados ás repercussões clínicas da sífilis e o potencial em interferência na regularidade orgânica. Os artigos excluídos não continham o critério de inclusão estabelecido e/ou apresentavam duplicidade, ou seja, publicações restauradas em mais de uma das bases de dados. Também foram excluídas dissertações e teses. Após terem sido recuperadas as informações-alvo, foi conduzida, inicialmente, a leitura dos títulos e resumos. Posteriormente, foi realizada a leitura completa dos 20 textos. Como eixos de análise, buscou-se inicialmente classificar os estudos quanto às particularidades da amostragem, delimitando aqueles cujas amostras são dos aspectos fisiopatológicos das lesões e aqueles cujas amostras são dos tipos de lesões que abordam cada classificação e os acometimentos clínicos. A partir daí, prosseguiu-se com a análise da fundamentação teórica dos estudos, bem como a observação das características gerais dos artigos, tais como ano de publicação e língua, seguido de seus objetivos. Por fim, realizou-se a apreciação da metodologia utilizada, resultados obtidos e discussão.
Resultados e Discussão
A sífilis é fracionada conforme o meio, a qual se instala no corpo, podendo ser congênita, obtida da mãe por via transplacentária ou adquirida3.
A aparição adquirida é clássica do contágio por via sexual. Podendo ser separada de acordo com o período em que se instalou, isto é recente, por alcançar o tempo inferior a 1 ano de extensão, já a tardia e superior a 1 ano
Aproximadamente, têm cerca de 10% dos portadores de sífilis primária e 40% da secundária, a qual exibem variações nos teste constitucionais do exame do líquido cefalorraquidiano (LCR), particularmente a elevação celular, como linfócitos e plasmócitos; multiplicação da quantidade protéica; expansão da fração gama de eletroforese e das provas treponêmicas e não treponêmicas reagentes, tornando necessário precauções voltadas ao manejo e terapêutica.
Sífilis Primária
Tipicamente, manifesta-se o cancro duro ou protossifiloma, desabrochando na região de ocorrência da injúria cutaneomucosa pioneira do treponema, posteriormente a cerca de 110 a 90 dias, com resistência de 21 dias4.
Primeiramente, sucede uma pápula inflamatória que resulta em exulceração. Clínicamente, está é isolada, indolor, com fundo limpo, coloração de presunto, bordas levemente altas, geralmente emolduradas, revelando-se na palpação uma espessura enrijecida, razão a qual é atribuída a denominação de cancro duro. Podendo ser acompanhada por intenso aumento do volume ganglionar, o pseudobubão
Figura – Cancro duro, com exulceração
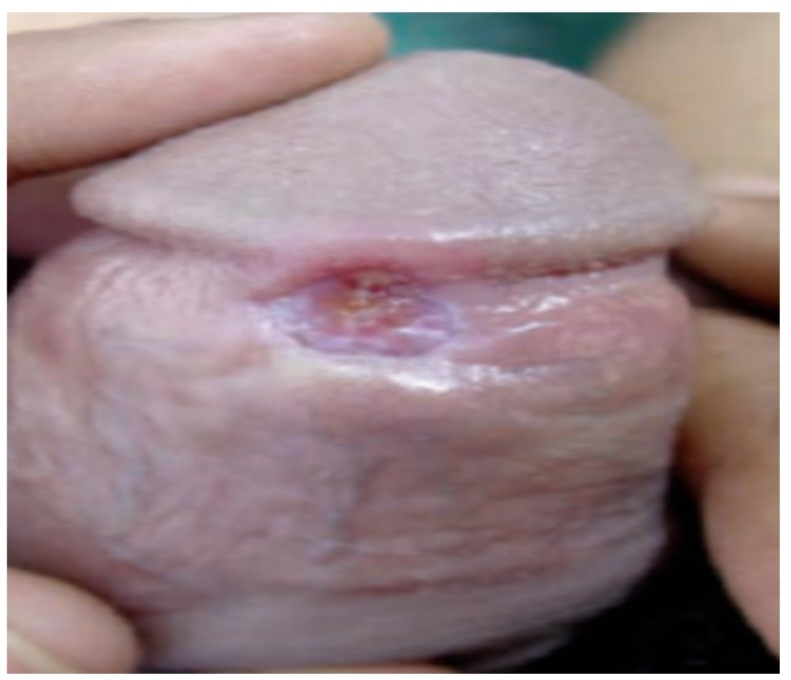
É plausível a ocorrência de cancros atípicos exemplificados na balanite sifilítica difusa e no cancro herpetiforme anão
O cancro duro também pode se apresentar múltiplo, lancinante e com secreção purulenta, sobretudo se adjacente a demais DST’s representadas pelo cancro mole, gonorreia cutânea, linfogranuloma venéreo, donovanose e herpes genital em portadores de HIV. Em geral, situa-se na genitália externa, a qual o alvo no sexo feminino é a fúrcula e no masculino o frênulo. Ademais, estas não são restritas podendo haver acometimento intrauretral, parede vaginal e cérvice uterina.
Assim, têm se o extragenital implicando para porção cervical, mucosa bucal, língua, lábios, ânus, reto e quirodáctilos. Ressaltando que conforme o ato sexual envolvido qualquer região pode ser atingida
Este estágio da sífilis possuí diagnóstico diferencial com condições como herpes simples, cancro mole, linfogranuloma venéreo, donovanose e carcinoma espinocelular5.
Sífilis Secundária
Qualificada pela dissipação dos treponemas pelo corpo, pronuncia-se cerca de 6 a 8 semanas em seguida da lesão de cancro duro, apto a coexistir quando a aparição iniciar. Mediante, a imposição terapêutica nesta fase é comum o desencadeamento da reação de Jarisch-Herxheimer, em consequência a circulação intensa de antígenos dos treponemas mortos. A qual podem cursar acompanhado por calafrios, febre, dor de cabeça e dores musculares6.
Condiz ao estágio demasiadamente mais infeccioso, pela intenso e variado grupo de lesões contaminadas, enquadradas como polimorfas e equivalem a uma reação tecidual a circulação do Treponema pallidum, transitando pelas vias linfáticas e sanguínea. Sendo está diretamente proporcional ao estado imune do hospedeiro, isto é o quadro clínico não é padrão, mas sim heterogêneo.
A inauguração consiste em um exantema morbiliforme (lesões maculosas), sem prurido. Clínicamente, estas podem ser maculoeritematosas, com cor cúprica sendo assim denominadas roséolas sifilíticas, localizadas no tronco e se espalham por toda a pele, abrangendo as porções palmares e plantares. O vigor destas respostas tissulares é estreito, ocasionando só vasodilatação e modesto infiltrado inflamatório perivascular, com extensão passageira e pode cursar de forma assintomática8.
Em seguida, é provável incidir irregularidades papulosas completamente no revestimento cutâneo, integrando as regiões palmares e plantares, ocasionalmente estas podem ser as únicas implicadas, norteando o processo de conclusão diagnóstica. As atribuições imunes são superiores as existentes nas lesões maculosas4.
O exame anatomopatológico na sífilis secundária pode revelar achados como dilatação, espessamento, circulação de células endoteliais nos vasos sanguíneos. A infiltração é inflamatória, de distribuição perivascular e possui muitas células plasmáticas, gerando um indício de imagem semelhante a um “manguito”7.
Há diversas conformações clínicas das lesões papulosas, as quais são as lesões foliculares, pustulosas, papulodescamativas, psoriasiformes e liquenoides9.
Contempla-se também lesões nodulares espalhadas, em forma de ostra e corimbiformes, com um nódulo central, envolto por anormalidades satélites papulosas menores
As lesões ulcerocrostosas contém cunho exterminatório, necrótico e com estruturação de rúpias centrais, equiparáveis às deformações do pioderma gangrenoso12.
A sífilis na fase secundária deve ser clinicamente diferenciada da dermofitose, eritema anular centrífugo, hanseníase, granuloma anular, reação reversa hansênica, erupções virais, eflúvio telógeno. Contudo, os portadores expõem exantemas equiparáveis a enfermidades papuloescamosas comuns, não obstante exibem configurações cutâneas altamente “imitadores” com quase qualquer desordem cutânea17.
A sífilis maligna precoce ou sífilis recente, é clássica dos grupos de imunocomprometidos, especialmente os coinfectados pelo HIV8.
As anomalias do secundarismo, denominadas como sifílides repartem-se pelo tronco, face, com foco na porção peribucal e sulcos nasogenianos. Além disto, têm se o colarete de Biet, para conceituar o filete descamativo existente na periferia das lesões de secundarismo. Pode ocorrer, perda capilar do tipo eflúvio telógeno posteriormente a 3 a 5 meses da aparição infecciosa. Não obstante, o panorama típico deste é a alopecia em clareira, ou em caminho de rato. Procedida por diminutas porções de alopecia, situadas nas regiões parietais e por não cursarem com descamação ou atrofia correlacionado a configuração de pápulas no couro cabeludo10.
Estima-se que a alopecia sifilítica pode ser rodeada por alopecia difusa, adjacente a infecções gerais e anemia. O acometimento ungueal e demais pelos podem estar implicados, caracterizando o panorama de paroniquia e oníquia secundária9.
Figura – Alopecia em clareira
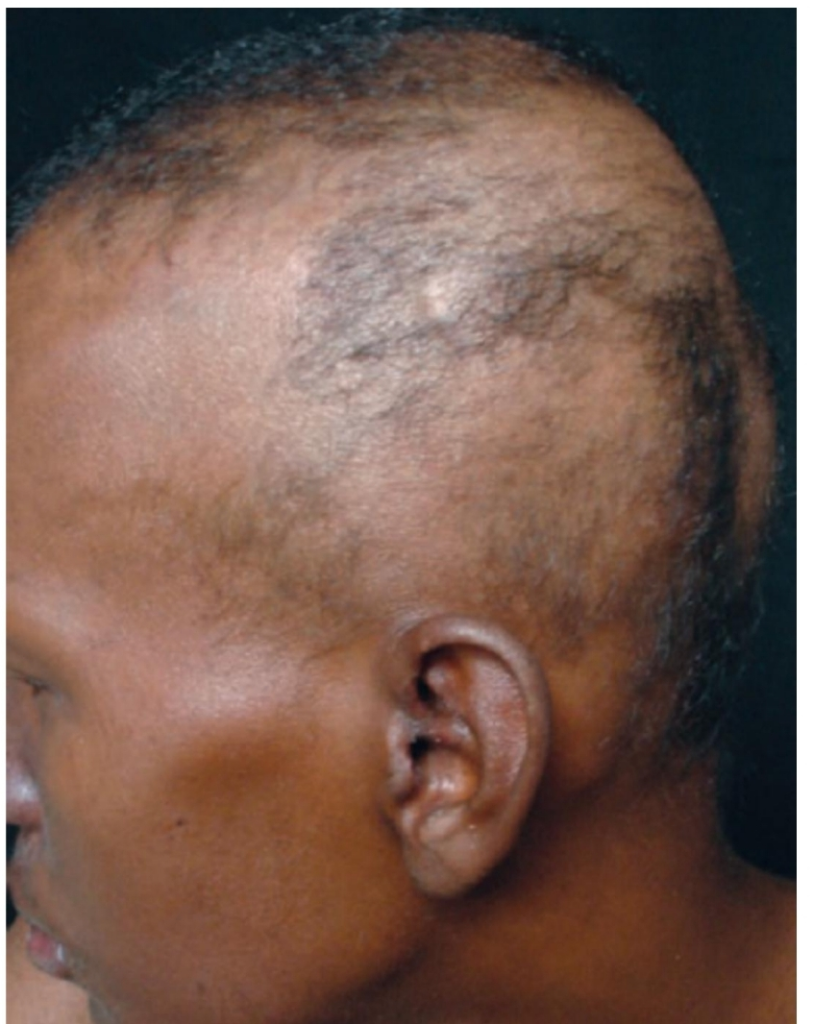
FONTE: ATLAS DE DERMATOLOGIA
O acometimento cutaneomucoso é nítido, podendo ser acompanhado por indícios sistêmicos como cefaleia, mal-estar, dor de garganta, rouquidão, artralgias, mialgias, hiporexia, perda ponderal, e até meningismo. Além disto têm se uma micropoliadenopatia geral, fixado nas partes occipitais, cervicais, submandibulares, supraclaviculares, axilares, epitrocleares e inguinocrurais10.
Podem advir modificações gástricas, hepáticas, síndrome nefrótica efêmera, glomerulonefrite, miosite, neurite do auditivo, labirintite sifilítica e neurossífilis sintomática junto de envolvimento ocular e dos pares cranianos4.
A “sífilis elegante” é o quadro peculiar em que afeta a raça negra, isto é imagens em moldura e descamação nas bordas. Na porção palmoplantar, consequentemente devido a hiperqueratose, configurando-se como uma calosidade11.
Figura – Sífilides elegante
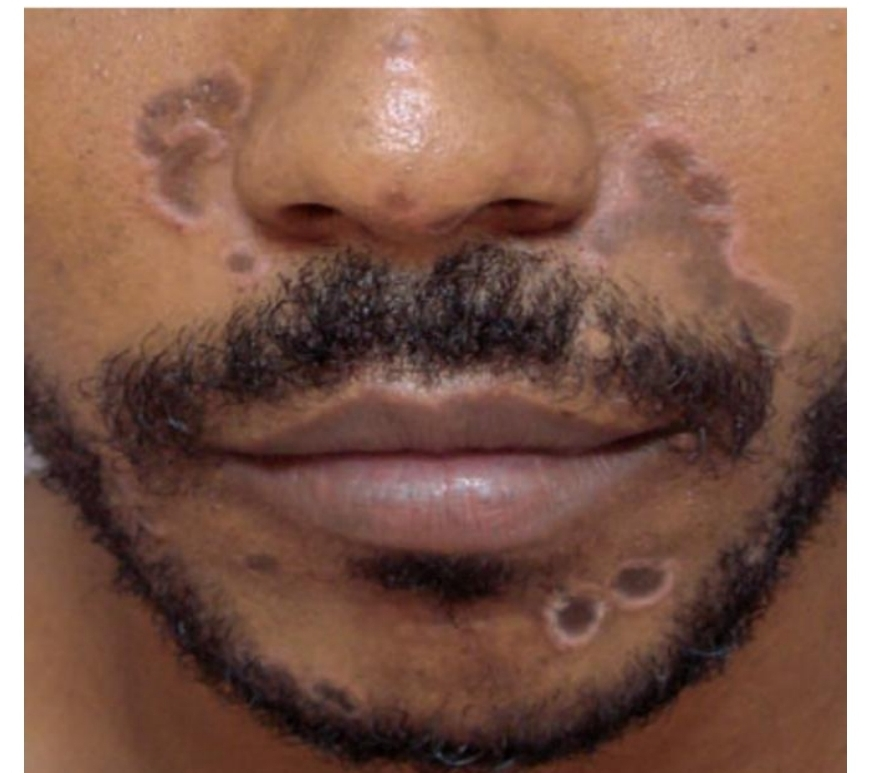
FONTE: ATLAS DE DERMATOLOGIA
Na mucosa oral, em especial na língua e face interna labial há a possibilidade de incidir placas mucosas, que são lesões maceradas descoloridas, estabelecidas sobre uma base erosada. Outrossim, também podem se impor na vulva e na glande, considerando que estes ferimentos são altamente infectantes pela demasiada quantidade de treponemas. Já no palato duro, mole, pilares anteriores, laringe e faringe, são suscetíveis a exulcerações e em cronicidade desenvolver sensibilidade e odinofagia e incapacidade de fala5.
As lesões papulosas localizadas nas regiões genitais e perianais são conceituadas por condiloma plano, experienciam maceração superficial devido a umidade local, convertendo-se para em lesões papuloerosivas hipertróficas de superfície macerada, potencialmente transmissíveis12.
Designa-se por leucoderma colli, ou colar de Vênus, a injúria hipopigmentada sobre base hiperpigmentada reticular posicionada no pescoço. Diz respeito, a uma consequência de danos cutâneos do secundarismo. Ademais, têm se a anetodermia, sucedida pelo extermínio tissular nos espaços de lesão inflamatória prévia, a qual pode se alastrar14.
A sífilis maligna precoce, é vista em portadores de imunossupressão exemplificada por diabetes, colagenoses, pênfigo foliáceo e transplantados. Atualmente, essa ocorrência é equivalente ao imunocomprometimento pelo vírus HIV16.
Sífilis terciária
A minoria dos portadores de sífilis alcança á fase terciária, responsável por prejudicar os sistemas nervoso central e cardiovascular11.
Sífilis latente
Identificada pelo déficit sintomatológico clássico da sífilis notado na sífilis recente, tardia e congênita. A desaparição de deformações da artéria aorta, denunciadas pelos raios X; reflexos sorológicos treponêmicas ou não, na inexistência de enfermidades simultâneas, que demarcam resultados sorológicos falso-positivas14.
A manifestação recente, têm menos de 1 ano de extensão. Não cursa com alto índice de contágio, contudo em sua duração, transparecer ocorrências em razão às recidivas ou avanço de lesões tardias que acometem cerca de 25% dos acometidos por sífilis latente17.
A apresentação do tipo tardia conta com mais de um ano de curso, não sendo de caráter contagioso, via de regra em gestantes contaminadas e com negligência terapêutica e segue para o contágio fetal16.
Conclusão
Acerca da análise de estudos selecionados para este estudo, pode se elucidar que a infecção sexualmente transmissível denominada sífilis é potencial em se pronunciar de diversas formas, sendo as aparições tegumentares as mais expressivas para se estimar a gravidade e o estágio em que a sífilis se encontra, possibilitando o manejo ideal. Este estudo é clinicamente relevante por apresentar de modo direto e compreensível as manifestações nos anexos cutâneos, ademais é fundamental alertar os profissionais de saúde que se deparam com este acometimento altamente infecto-contagioso acerca da necessidade em se considerar a sífilis no diagnóstico diferencial de doenças sistêmicas, bem como conduzir os pacientes a respeito das medidas preventivas e, diante do diagnóstico, impor o tratamento adequado de forma a impedir manifestações tardias da doença.
Referências
1. Brasil Ministério da Saúde. Portaria MS/SCTIE nº 42, de 5 de outubro de 2018. Torna pública a decisão de aprovar o Protocolo Clínico e Diretrizes Terapêuticas para Atenção Integral às Pessoas com Infecções Sexualmente Transmissíveis (IST), no âmbito do Sistema Único de Saúde – SUS. Diário Oficial da União, Brasília (DF), 2018 out 8 2020 out 15; Seção 1:88. Disponível em: http://bvsms.saude.gov.br/bvs/saudelegis/sctie/2018/prt0042_08_10_2018.html [ Links ]
2. Lasagabaster MA, Guerra LO. Syphilis. Enferm Infecc Microbiol Clin. 2019 Jun-Jul cited 2020 Oct 15;37(6):398-404. Available from: https://doi.org/10.1016/j.eimc.2018.12.009 [ Links ]
3. Hook EW 3rd. Syphilis. Lancet. 2017 Apr 15;389(10078):1550-1557. Epub 2016 Dec 18. Erratum in: Lancet. 2019 Mar 9;393(10175):986. Available from: https://doi.org/10.1016/S0140-6736(16)32411-4 [ Links ]
4. Workowski KA, Bolan GA; Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015 Jun cited 2020 Oct 15;64(RR-03):1-137. Available from: https://www.cdc.gov/mmwr/preview/mmwrhtml/rr6403a1.htm [ Links ]
5. Peeling RW, Mabey D, Kamb ML, Chen X-S, Radolf JD, Benzaken AS. Syphilis. Nat Ver Dis Prim. 2017 Oct cited 2020 May 29;3:17073. Available from: http://www.nature.com/articles/nrdp201773 [ Links ]
6. Gomez GB, Kamb ML, Newman LM, Mark J, Broutet N, Hawkes SJ. Untreated maternal syphilis and adverse outcomes of pregnancy: a systematic review and meta-analysis. Bull World Health Organ. 2013 cited 2020 Oct 15;91(3):217-26. Available from: https://doi.org/10.2471/BLT.12.107623 [ Links ]
7. Rowley J, Vander Hoorn S, Korenromp E, Low N, Unemo M, Abu-Raddad LJ, et al. Chlamydia, gonorrhoea, trichomoniasis and syphilis: global prevalence and incidence estimates, 2016. Bull World Health Organ. 2019 Aug cited 2020 Oct 15;97(8):548-62. Available from: https://dx.doi.org/10.2471%2FBLT.18.228486
8. Macêdo TLS, Santos CT, Anjos ILPB, et al. PO450 Evaluation of the prevalence and Mortality of Congenital Syphilis In Southeastern Brazil, From 1990 to 2012. Global Heart 2018;13(4):471. Doi: 10.1016/j.gheart.2018.09.340
9. Motta LR, Sperhacke RD, Adami AG, Kato SK, Vanni AC, Paganella MP, et al. Syphilis prevalence and risk factors among young men presenting to the Brazilian Army in 2016: Results from a national survey. Medicine (Baltimore). 2018 Nov cited 2020 Oct 15;97(47):e13309. Available from: https://doi.org/10.1097/md.0000000000013309 [ Links ]
10. Cunha CB, Friedman RK, de Boni RB, Gaydos C, Guimarães MR, Siqueira BH, et al. Chlamydia trachomatis, Neisseria gonorrhoeae and syphilis among men who have sex with men in Brazil. BMC Public Health. 2015 Jul cited 2020 Oct 15;15:686. Available from: https://doi.org/10.1186/s12889-015-2002-0 [ Links ]
11. Ferreira-Júnior ODC, Guimarães MDC, Damacena GN, Almeida WS, Souza-Júnior PRB, Szwarcwald CL, et al. Prevalence estimates of HIV, syphilis, hepatitis B and C among female sex workers (FSW) in Brazil, 2016. Medicine (Baltimore). 2018 May cited 2020 Oct 15;97(1S Suppl 1):S3-8. Available from: https://doi.org/10.1097/md.0000000000009218
12. SCALERCIO, T M.; ISRAEL, M.; RAMOS, M. E. Diagnóstico da sífilis a partir das manifestações bucais. Bras. Odontol., Rio De Janeiro, v. 65, n. 2, p.159-164, jul./dez. 2008.
13. SIQUEIRA, C. S.. Diagnóstico de sífilis em lesões orais: estudo comparativo utilizando técnicas histoquímicas e imuno-histoquímicas. 2012. Tese (Doutorado em Patologia e Estomatologia Básica e Aplicada) – Faculdade de Odontologia de Universidade de São Paulo.
14. SOUZA, B. C. Manifestações clínicas orais da sífilis. RFO, Passo Fundo, v. 22, n. 1, p. 82-85, jan/abr. 2017.
15. SOUZA, E. M. Há 100 anos, a descoberta do Treponema pallidum. Bras Dermatol, v.80, n.5, p. 547-548, ago. 2005.
16. TEIXEIRA, F. M. Sífilis: manifestações orais. 2018. Dissertação (Mestrado em Medicina Dentária) – Universidade Fernando Pessoa, Faculdade de Ciências da Saúde, Porto.
17. TORTORA, G. J.; FUNKE, B. R.; CASE, C.L. Microbiologia. Porto Alegre: Artes Médicas, 2017. Disponível em: https://integrada.mi-nhabiblioteca.com.br/#/bo.
1Medicina, UNIFRAN (Universidade de Franca)
2Mestrando em Políticas Públicas em Saúde da EMESCAM-Vitória-ES
3Docente na Faculdade Metropolitana São Carlos
4Médica pela UNITPAC
5Médico pela Escola Superior de Ciências da Saúde
6Médica pela Universidade Federal Rural do Semi-Árido
7Médico pela Universidade Ceuma (São Luís-ma)
8Médico pela Faculdade Integral Diferencial (FACID) – Pi
9Medicina – Uniceplac
10Médico pela Universidade Potiguar
11Médica pela UNIFIPMOC
12Graduando em Medicina pela Universidade Federal de Sergipe
13Médica pelo Centro Universitário Metropolitano da Amazônia
14Médico pela Universidade de Ciências Médicas da Havana
15Medica pela Univaço
16Medicina, UNIVAG
17Faculdade de Medicina, Universidade Federal de Pelotas
18Médica pela Faculdade de Ciências Médicas de Minas Gerais
19Médica pela Universidade Federal do Rio de Janeiro, UFRJ
20Médico pela Faculdade de Medicina de Olinda
21Docente do curso técnico de enfermagem da Universidade Federal do Piaui, UFPI
22Medicina -UFPA.
23Médica pela Universidad Privada del Este
24Médico pela Universidade Federal do Cariri – UFCA
25Médico pelo Centro Universitário de Várzea Grande – Univag
26Médica pela Universidade Nilton Lins
27Médico pela Faculdade de Medicina Nova Esperança (João Pessoa- PB)
28Médico pela Universidade Federal do Maranhão- UFMA
29Médico pela Universidade de Cuiabá
30Graduando em Medicina pela Universidade Potiguar
31Médico pela Universidade do Sul de Santa Catarina, Unisul – Tubarão
32Médico pela Universidade Cesumar – UniCesumar
33Médica pela Faculdade Pernambucana de Saúde – FPS
34Médica pela Faculdade de Medicina de Olinda – FMO
35Thamyres de Veras Santos Médica pela Faculdade de Medicina de Olinda – FMO
36Graduando em Medicina pela Faculdade de Medicina do Sertão
37Graduando em Medicina pela Faculdade de Medicina do Sertão
38Médica pela Universidade Cesumar – Unicesumar, Maringá
39Médico pela Universidade Federal de Mato Grosso, Cuiabá
40Médico pela Universidade Privada Aberta Latino-Americana, UPAL
41Médico pela Faculdade Souza Marques
42Médica pela Universidade Anhanguera, UNIDERP
43Médica pela Universidade do Vale do Sapucaí, Univás
44Médico pela Universidad Privada del Este, Presidente Franco, Paraguai
45Médico pelo Centro Universitário UniFTC
46Médica pela Universidade do Oeste Paulista – UNOESTE
47Médico pelo Centro Universitário Christus-Unichristus
48Graduanda em Medicina pela Universidade Max Planck – Unimax
49Graduanda em Medicina pela Universidade Max Planck – Unimax
50Médica pela Faculdade de Medicina de Olinda- FMO
51Médico pela Faculdade de Medicina de Olinda
52Médica pela Faculdade FACERES
53Professora adjunta no curso de medicina da Universidade Vila Velha
54Médica pela Faculdade Atenas
55Médico pelo Centro Universitário UniFacid, FACID – Teresina/Pi
56Graduando em Medicine pelo Centro Universitário Maurício de Nassau – UNINASSAU
57Médico pela Pontifícia Universidade Católica de São Paulo – Puc sp
58Residente em clínica médica pelo Hospital Santa Rosália
59Graduando em Medicina pelo Instituto Tocantinense Presidente Antônio Carlos – ITPAC Palmas
60Graduando em Medicina pelo Centro Universitário São Lucas (UNISL)
61Médico pela Universidade Federal de Roraima
62Médico pela Universidade Federal do Estado do Rio de Janeiro
63Graduação em Medicina pela Universidade de Gurupi – UNIRG
