ARTICLE: HIPERBARIC OXYGEN THERAPY
REGISTRO DOI: 10.69849/revistaft/ch10202408150954
Bianca Monteiro Dias1; Medley Fernandes dos Santos2; Raiane Antunes Sampaio3; Ester Emanuela Mariano4; Gabriele Gonçalves Dias5; Ane Beatriz Jesus Oliveira6; Bruna Fernandes Barcelos Souza7; Luiz Eduardo Pereira Rosa8; Ana Caroline da Silva Morais9
Resumo
A oxigenoterapia hiperbárica (OHB) tem despertado interesse crescente enquanto intervenção terapêutica eficaz em pacientes diabéticos, especialmente aqueles que sofrem complicações crônicas como úlceras de pé diabético. Este artigo examina a aplicação da OHB nesse contexto, destacando seus benefícios potenciais e os mecanismos subjacentes aos seus efeitos terapêuticos. A OHB envolve a administração de oxigênio puro a uma pressão superior à atmosférica, resultando em níveis aumentados de oxigênio dissolvido no plasma sanguíneo. Em pacientes diabéticos, a hiperglicemia crônica pode levar a danos nos vasos sanguíneos, comprometendo a oxigenação dos tecidos e retardando a cicatrização de feridas. A OHB visa corrigir essa deficiência de oxigenação, fornecendo oxigênio em concentrações elevadas e pressões que aumentam a difusão do oxigênio nos tecidos comprometidos. Estudos clínicos têm demonstrado que a OHB pode acelerar a cicatrização de úlceras de pé diabético, reduzir o risco de amputação e melhorar a qualidade de vida desses pacientes. Ademais, a OHB exerce efeitos anti-inflamatórios e promove a formação de novos vasos sanguíneos, podendo ser crucial para restaurar a perfusão tecidual comprometida em pacientes diabéticos. É importante ressaltar que a OHB não é uma monoterapia, mas sim uma integrante de um plano de tratamento multidisciplinar, devendo ser combinada com medidas adequadas de controle glicêmico, cuidados com feridas, antibioticoterapia e outras intervenções, conforme necessário para otimizar os resultados clínicos. Em suma, a OHB representa uma abordagem promissora no manejo de complicações crônicas em pacientes diabéticos, oferecendo potencial para melhorar a cicatrização de feridas, prevenir amputações e melhorar a qualidade de vida. No entanto, são necessárias mais pesquisas para elucidar completamente os mecanismos de ação da OHB e identificar subgrupos de pacientes que mais se beneficiarão dessa terapia.
Palavras-chave: Oxigenoterapia hiperbárica. Inflamação. Estresse oxidativo. Cicatrização.
Abstract
Hyperbaric oxygen therapy (HBOT) has aroused increasing interest as an effective therapeutic intervention in diabetic patients, especially those suffering from chronic complications such as diabetic foot ulcers. This article examines the application of HBOT in this context, highlighting its potential benefits and the mechanisms underlying its therapeutic effects. HBOT involves administering pure oxygen at a pressure higher than atmospheric, resulting in increased levels of dissolved oxygen in the blood plasma. In diabetic patients, chronic hyperglycemia can lead to blood vessel damage, compromising tissue oxygenation and delaying wound healing. HBOT aims to correct this oxygenation deficiency by delivering oxygen at high concentrations and pressures that increase oxygen diffusion in compromised tissues. Clinical studies have shown that HBOT can accelerate the healing of diabetic foot ulcers, reduce the risk of amputation, and improve the quality of life of these patients. In addition, HBOT exerts anti-inflammatory effects and promotes the formation of new blood vessels, which may be crucial to restore compromised tissue perfusion in diabetic patients. Importantly, HBOT is not a monotherapy but rather an integral part of a multidisciplinary treatment plan and should be combined with appropriate glycemic control measures, wound care, antibiotic therapy, and other interventions as needed to optimize clinical outcomes. In summary, HBOT represents a promising approach in the management of chronic complications in diabetic patients, offering potential to improve wound healing, prevent amputations, and improve quality of life. However, more research is needed to fully elucidate the mechanisms of action of HBOT and identify subgroups of patients who will benefit most from this therapy.
Keywords: Hyperbaric oxygen therapy. Inflammation. Oxidative stress. Cicatrization.
1 Introdução
A oxigenoterapia hiperbárica (OHB) tem emergido como uma intervenção promissora no tratamento de diversas condições clínicas, incluindo úlceras diabéticas de difícil cicatrização. A OHB, definida como a aplicação de oxigênio em pressões superiores à atmosférica, tem demonstrado eficácia na redução da inflamação e estresse oxidativo, bem como na promoção de fatores de crescimento associados à cicatrização de feridas. Neste contexto, o presente estudo propõe uma investigação abrangente sobre os efeitos da OHB nos biomarcadores plasmáticos oxidativos e inflamatórios, bem como nos fatores de crescimento, em pacientes com feridas diabéticas crônicas (Capó et al., 2023).
Por isso, a cicatrização de feridas, especialmente em pacientes com diabetes mellitus (DM), representa um desafio significativo na prática clínica, resultando comumente em complicações graves, a exemplo de amputações. Nesse sentido, a oxigenoterapia hiperbárica (OHB) emerge como uma intervenção promissora, com os resultados preliminares que indicam uma redução progressiva nos mediadores pró-inflamatórios ao longo do tratamento com OHB, como o fator de necrose tumoral alfa (TNF-α) e a interleucina 1β (IL-1β). Além disso, biomarcadores de estresse oxidativo, como os níveis de malondialdeído (MDA) e proteínas carbonilas, diminuíram em concordância com a cicatrização da ferida. Por outro lado, os níveis plasmáticos de fatores de crescimento, incluindo o fator de crescimento derivado de plaquetas (PDGF) e o fator de crescimento transformador β (TGF-β), foram aumentados como resultado da OHB (Capo et al., 2023).
Esses achados sugerem um potencial papel terapêutico da OHB na ativação da cicatrização de feridas, angiogênese e regulação do tônus vascular, favorecendo a compreensão dos mecanismos subjacentes a esses efeitos e podendo fornecer insights valiosos para o desenvolvimento de abordagens mais eficazes no tratamento de feridas crônicas, particularmente em pacientes com DM, evitando amputações indesejadas (Capó et al., 2023).
Corroborando com essa ideia, durante um estudo realizado com pacientes acometidos por úlceras crônicas de Wagner graus II-IV, os quais receberam oxigênio hiperbárico 5 dias da semana, durante um período de 6 meses, a partir de uma câmara hiperbárica multilocal, foi possível comprovar que a taxa média de cicatrização de úlceras crônicas foi maior no grupo que fizeram o tratamento com OHB, diminuindo significativamente a necessidade de amputação quando comparado ao grupo controle (Capó et al., 2023).
Dessa forma, o tratamento com OHB de pés diabéticos e outras feridas de variadas localizações e etiologias são eficazes em mais de 80% dos casos, deixando-as completamente ou parcialmente curadas quando é realizado o tratamento semanal padrão. O tempo médio de tratamento varia de 2 a 4 meses a depender do tempo da ferida pré-existente, independentemente de serem feridas diabéticas ou não diabéticas, mostrando-se como um tratamento eficaz, ágil e bem tolerado (Teguh et al., 2021).
2 Metodologia
O estudo trata-se de uma revisão integrativa por meio de pesquisa na base de dados Pubmed, Biblioteca Virtual em Saúde e Agência Nacional de Saúde Suplementar, realizada em março de 2024, com os descritores na língua inglesa “hyperbaric oxygen therapy”, “diabetes mellitus”, “oxidative stress”, “scarring” e “diabetic foot”, encontrados no MeSH Database, utilizando para unir as palavras o operador booleano “and”. Foram selecionados os artigos dos tipos metanálise, relato de caso, ensaio clínico randomizado e revisão literária com textos completos grátis (free full text) entre maio de 1989 até 2023. As etapas seguintes foram: leitura do título; análise do resumo e leitura do artigo na íntegra; formulação do tema a ser abordado; e seleção dos artigos incluídos. A decisão para a inclusão dos estudos na revisão foi realizada através da leitura e discussão dos resumos dos estudos encontrados por oito revisores.
3 Resultados e Discussão
3.1 Resultados
Dentre os 8 artigos, 1 trabalho foi excluído após a leitura do título e resumo, pois não abrangia o tema, tratava de uma revisão sistemática ou não continha amostra significativa (revisão de meta análise), tendo como resultado um total de 7 artigos (Figura 1).
Diagrama 1 – Organograma demonstrando a metódica seleção dos artigos.
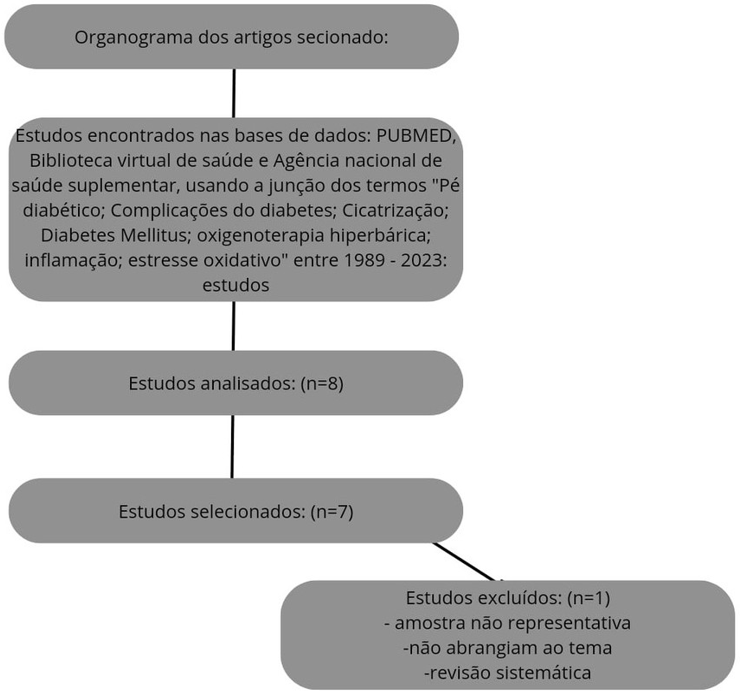
Fonte: Elaborado pela autora.
3.2 Discussão
O diabetes mellitus (DM) é um grupo de doenças metabólicas caracterizado aumento da concentração de glicose sanguínea (hiperglicemia), decorrente de deficiência absoluta ou defeito na secreção de insulina, da diminuição da utilização da glicose associada à resistência à ação da insulina e do aumento da produção de glicose. Esse distúrbio é classificado em duas amplas categorias, denominadas tipo 1 e tipo 2. O tipo 1 é caracterizado por deficiência absoluta de insulina, seja por destruição das células beta do pâncreas produtoras desse hormônio (tipo 1A), ou por processo idiopático (tipo 1B). Já o tipo 2 é caracterizado por graus variáveis de resistência à insulina, diminuição da secreção do hormônio e aumento da produção endógena de glicose, resultante de estimulação inadequada da liberação de insulina pelas células beta pancreáticas por hormônios intestinais (incretinas), liberados em resposta à ingestão de alimentos. Mundialmente, cerca de 90% dos indivíduos diabéticos apresentam o tipo 2 (Agência Nacional de Saúde Suplementar, 2009).
A história natural do diabetes é marcada pelo aparecimento de complicações crônicas, principais responsáveis pela morbimortalidade relacionada à doença. A presença de complicações vasculares associa-se ao aumento significativo da incidência de infarto do miocárdio, acidente vascular cerebral, insuficiência renal, cegueira e amputação de membros inferiores em indivíduos acometidos pelo DM, quando comparado à população geral Os mecanismos do aparecimento destas complicações ainda não estão completamente esclarecidos, mas têm sido conclusivamente demonstrado que o controle intensivo da hiperglicemia crônica previne ou reduz o riscos das complicações microvasculares (neuropatia, retinopatia e nefropatia) em pacientes com DM tipo 1 e tipo 2 (Agência Nacional de Saúde Suplementar, 2009).
A neuropatia periférica sensorial resulta em redução ou perda da sensibilidade protetora dos pés, facilitando pequenos traumas repetitivos. A perda da propriocepção afeta o controle postural, culminando em pressões do peso do corpo, podendo levar ao aparecimento de úlceras (Agência Nacional de Saúde Suplementar, 2009). As úlceras de membros diabéticos são altamente prevalentes e contribuem para um aumento significativo no custo do tratamento da doença. Segundo o Ministério da Saúde do Brasil, o número de pacientes diabéticos no país aumentou 61,8% entre 2006 e 2016, e a prevalência aumentou de 5,5% para 8,9%, sendo maior em mulheres (9,9%) do que em homens (7,8%). Aproximadamente um em cada vinte pacientes diabéticos desenvolvem úlceras nos pés no primeiro ano e aproximadamente 10% dos pacientes com úlceras evoluem para amputação neste período (Lopes et al., 2020).
O pé diabético é, provavelmente, uma das complicações crônicas do DM sensível ao uso adequado de medidas preventivas. A identificação precoce dos indivíduos sob risco e o tratamento multidisciplinar baseiam-se em três fatores que predispõem ao dano tecidual: a neuropatia; a doença vascular periférica; e a infecção, que frequentemente aparece como complicação na tríade, tendo muitas vezes como porta de entrada as fissuras e as micoses entre os dedos. Em cerca de 80-90% dos diabéticos, as úlceras dos pés são decorrentes de neuropatia periférica, ao passo que, em menos de 15% dos casos, as úlceras são resultantes de isquemia por doença vascular periférica. No Brasil, o pé diabético é uma causa importante de amputações de membros inferiores, além de ser a maior causa de hospitalizações prolongadas em diabéticos. Tal achado foi demonstrado em estudo realizado no município do Rio de Janeiro, onde verificou-se que 76% das amputações não traumáticas ocorreram em diabéticos (Agência Nacional de Saúde Suplementar, 2009).
Uma ferida crônica pode ser definida como a falha na cicatrização de um processo ordenado e oportuno para produzir integridade anatômica e funcional, ou em um processo de reparo sem estabelecer um resultado anatômico e funcional sustentado. As feridas, frequentemente, infeccionam, devido à grande morbidade, e são frequentemente o primeiro passo para a amputação de membros inferiores. Ademais, as feridas crônicas são geralmente a causa de uma diminuição da qualidade de vida como resultado de dor, insônia e imobilidade (Teguh et al., 2021).
A oxigenoterapia hiperbárica (OHB) tem sido usada como terapia adjuvante para pacientes com úlceras refratárias (Lopes et al., 2020). As feridas no pé diabético são caracterizadas por diminuição da angiogênese, isquemia, inflamação persistente e redução das defesas antioxidantes que interferem nos mecanismos de cicatrização endógenos, fazendo com que a ferida fique em estado inflamatório crônico sem progredir para a fase de resolução (Capó et al., 2023).
A OHB é baseada na utilização de oxigênio em pressões superiores à atmosférica, geralmente em 2–3 atmosferas com 100% de exposição ao oxigênio. A OHB aumenta a disponibilidade de oxigênio para os tecidos do corpo, incluindo o plasma, e aumenta a capacidade do sangue de transportar oxigênio em relação à concentração em condições normobáricas, o que é frequentemente associado a efeitos farmacológicos (Capó et al., 2023). A OHB tem sido associada a uma redução significativa do risco de amputações acima do tornozelo (Teguh et al., 2021).
A OHB é uma modalidade terapêutica que consiste na administração de oxigênio puro (O2 a 100%), por via respiratória, a um indivíduo colocado em uma câmara hiperbárica, na qual são aplicadas pressões superiores à pressão atmosférica padrão, que é de 1 bar ou 1 atmosfera absoluta – ATA. Uma sessão de OHB dura de 60 a 120 minutos e compreende uma etapa de compressão lenta de 15 minutos, seguida por três ciclos de 30 minutos, no qual o paciente respira O2 a 100% à pressão terapêutica de 2,2 a 2,8 ATA, alternados com intervalos de 5 minutos em que o paciente respira ar natural e, finalmente, por uma etapa de descompressão lenta de 15 minutos. No tratamento do pé diabético, as sessões geralmente são aplicadas uma ou duas vezes ao dia, sete ou cinco vezes por semana, podendo o número total de sessões variar de 20 a 50 (Frada et al., 1989).
A cicatrização de feridas é um processo multifatorial delineado por três fases – inflamação, proliferação e remodelação – e envolve a participação de diversos tipos de células como fibroblastos, células do sistema imunológico, queratinócitos e células endoteliais. Como consequência do dano cutâneo, vários compostos com propriedades quimioatraentes são secretados para a circulação, levando à migração e recrutamento inicial de neutrófilos e tardíos de macrófagos. Os leucócitos recrutados fagocitam tecidos necróticos e liberam citocinas. como fator de necrose tumoral-α (TNF-α), interleucina (IL)-1β e IL-6, e fatores de crescimento. como fator de crescimento endotelial vascular (VEGF) e semelhante à insulina, fator de crescimento-1 (IGF-1), que medeia e facilita a cura (Capô et al., 2023).
Dentre as intervenções terapêuticas avançadas para feridas, a OHB tem a capacidade única de melhorar a hipóxia tecidual, reduzir a inflamação patológica e mitigar a lesão de isquemia-reperfusão (Lopes et al., 2020). Além da evidente hiperóxia, os efeitos da OHB podem ser resumidos da seguinte forma: redução do edema; ativação da fagocitose; efeitos anti-inflamatórios; neovascularização; osteoneogênese: estimulação da formação de colágeno pelos fibroblastos; redução da hipóxia da úlcera; aumento da deformabilidade dos eritrócitos; efeitos antimicrobianos: e aumento significativo na mobilização de células-tronco da medula óssea (Teguh et al., 2021).
O oxigênio desempenha um papel central na cicatrização de feridas, sendo necessário não apenas na respiração celular mas também como fonte de espécies reativas de oxigênio (EROs), que são vitais em diversos processos fisiológicos como comunicação celular, atividade bactericida ou promoção da angiogênese. Nesse sentido, a OHB induz a produção de EROs, que acredita-se destruir bactérias invasoras e proteger contra infecções. Todavia, é geralmente aceito que as feridas crônicas estão diretamente relacionadas ao estado de estresse oxidativo, que pode ser decorrente de uma produção altamente desregulada de EROs, capaz de danificar biomoléculas como lipídios, DNA e proteínas. Logo, EROs desempenham um papel duplo na cicatrização de feridas: por um lado, uma alta concentração de EROs é necessária para reduzir o risco de infecção na área da ferida, por outro, vários estudos relataram que baixas quantidades de EROs também são necessárias para a cicatrização de feridas, agindo como agentes celulares sinalizadores (Capo et al., 2023).
Um estudo mostrou aumento significativo na deposição de colágeno em feridas isquêmicas e hiperglicêmicas devido à aplicação precoce de OHB. Os autores afirmaram que esta aplicação precoce da OHB pode ser crucial para a sua eficácia. Outros estudos mostraram que a OHB induziu a replicação de fibroblastos, a ativação de osteoclastos e a regulação positiva de VEGF e fator de crescimento derivado de plaquetas (PDGF), que juntos contribuem para a cicatrização de feridas (Teguh et al., 2021).
Estudos anteriores relataram que a OHB reduziu os níveis de ERO, conferindo um aumento nas capacidades antioxidantes do plasma. A camada cutânea pode sofrer alterações que levam à cicatrização de feridas, de forma que a avaliação de diferentes marcadores relacionados a esta fase podem fornecer informações relacionadas à recuperação celular. Os fatores de crescimento são peptídeos bioativos que atuam em coordenação com citocinas, MMPs, células inflamatórias ou outros tipos de células, como queratinócitos ou fibroblastos, para afetar a cicatrização de feridas. Porém, nas doenças crônicas, são evidentes alterações em alguns fatores de crescimento, principalmente uma produção reduzida, o que retarda a cicatrização de feridas. O PDGF desempenha um papel fundamental no processo de cicatrização, induzindo a proliferação de fibroblastos e a produção da matriz extracelular, o que favorece a recuperação do tecido conjuntivo. Da mesma forma, o TGFβ promove a estimulação de células inflamatórias, queratinócitos e fibroblastos, favorecendo a vascularização, a angiogênese e a formação da matriz extracelular. Foi demonstrado que a expressão de TGFβ, PDGF e seus receptores está diminuída em feridas diabéticas. A OHB induziu aumento de PDGF e TGFβ após 20 sessões, o que indica cicatrização da ferida (Capó et al., 2023).
No trabalho de Capó et al. (2023), foi observada uma redução considerável na atividade de creatinofosfoquinase (CPK) e aspartato aminotransferase (AST) ao longo da OHB, paralelamente a melhorias na cicatrização de feridas. Além disso, foi demonstrado que níveis elevados de enzimas hepáticas, como ALT e AST, estão associados à cicatrização mais lenta de feridas, provavelmente como resultado da relação entre diabetes e fígado gorduroso, que pode piorar as complicações metabólicas do diabetes. Também foi demonstrado que a expressão e liberação de fatores de crescimento e mediadores de angiogênese é regulada por NF-κB e HIFα, portanto sua resposta à OHB pode levar ao reparo tecidual, redução da inflamação e liberação de fatores de crescimento (Capó et al., 2023).
A OHB pode ser uma ferramenta importante no tratamento de feridas crônicas que não cicatrizam com tratamentos convencionais. Por induzir uma melhor cicatrização, o tratamento poderia levar a um maior descarte de oxigênio durante as sessões, o que permitiria uma resolução mais rápida da inflamação da ferida e o início da angiogênese através da ativação de diversos fatores de crescimento (Capó et al., 2023). A OHB tem sido proposta como terapia adjuvante ao tratamento multidisciplinar convencional do pé diabético, que inclui: 1) otimização do controle metabólico; 2) uso de antimicrobianos, curativos e remoção de tecido desvitalizado (desbridamento); 3) repouso sem apoiar o pé no chão e outras técnicas para aliviar o estresse mecânico sobre os pés; 4) atendimento de podologia, palmilhas e sapatos ortopédicos; e 5) avaliação por cirurgião vascular e cirurgia de revascularização, quando indicada. Este manejo multidisciplinar pode ser aplicado ao cuidado do pé diabético de acordo com o risco de complicações, assim como ao tratamento das ulcerações e infecções e das emergências do pé diabético (Silva et al., 2009).
Em um estudo retrospectivo controlado de 1990 a 2003, de Sousa (2005), foram estudados 96 pacientes demonstrando úlceras crônicas de Wagner graus II-IV nos membros inferiores, sem memória durante um período médio de 6 meses de tratamento padrão completo. Desses, 55 pacientes receberam OHB (grupo de estudo) e 41 pacientes recusaram OHB ou abandonaram o Centro Médico Hiperbárico após a primeira consulta e não receberam OHB (grupo controle). Os pacientes do grupo de estudo e controle não diferiram em suas características basais: idade, sexo, tipo e duração do diabetes, tipo e duração das úlceras nos membros inferiores. O oxigênio hiperbárico (HBO) foi aplicado em câmara hiperbárica multilocal a 2,5 ATA, durante 90 minutos, uma vez ao dia, 5 dias por semana. O número médio de sessões de OHB por paciente foi de 54 (variação de 20 a 151). 78% do grupo controle foram acompanhados durante um período médio de 55 meses. 61.8% dos pacientes do grupo OHB foram avaliados num período médio de 45 meses. Os pacientes foram avaliados quanto à cicatrização da ferida e necessidade de amputação. A taxa média de cicatrização de úlceras crônicas foi significativamente maior no grupo OHB, com menor necessidade de amputação (cerca de dois terços) mas não estatisticamente significativa (Sousa, 2005).
Este estudo retrospectivo fornece evidências de que a OHB aumentou significativamente (13 vezes mais) a taxa média de úlceras crônicas de membros inferiores em pacientes diabéticos. Também fornece evidências de que esta terapia adjuvante diminuiu significativamente (2 vezes menos) a necessidade de amputação nestes pacientes, no mesmo período de tempo (Sousa, 2005).
Em uma revisão sistemática com metanálise, foram considerados 4 ensaios clínicos randomizados controlados, cujo nível de significância estabelecido foi α < ou = 5%, ambos considerando a OHB como tratamento eficaz para lesões em pés de portadores de diabetes. Um desses estudos apresentou como desfecho principal a proporção de cura das lesões considerando intervalos temporais de 6 semanas, 6 meses e 1 ano. O tamanho amostral foi de 18 sujeitos, 9 pertencentes ao grupo experimental (GE), os quais foram submetidos à terapia com OHB, e 9 ao grupo controle (GC). A comprovação da contribuição da OHB na recuperação de úlceras de pé diabético e na redução significativa de amputações é de grande interesse para os profissionais de saúde, maximizando os resultados obtidos com este tratamento (Silva et al., 2009).
4 Conclusão
O DM é uma patologia de grande importância no contexto nacional brasileiro, que vem aumentando tanto em número de casos como na prevalência de suas complicações, a exemplo da alta porcentagem de amputações não traumáticas, decorrentes de diabetes, realizadas no município do Rio de Janeiro (Lopes et 2020; Agência Nacional de Saúde Suplementar, 2009).
Tendo em vista as graves implicações e o alto custo do tratamento da ulceração, a prevenção é muito importante, especialmente por meio de educação do paciente para promover o auto-cuidado, o monitoramento adequado pela equipe de saúde e o apoio frente às implicações da doença. Além disso, a identificação precoce do pé diabético e instantâneo início terapêutico são fatores cruciais na melhora da qualidade de vida do paciente. Dessa forma, através da presente revisão, foi possível ressaltar o uso da OHB como uma potencial ferramenta no tratamento multidisciplinar não apenas em risco de complicações graves como também em ulcerações.
Apesar de indireta atuação no processo de cicatrização, a terapia com OHB mostra resultados significativamente positivos. Há potencialmente maior taxa de cicatrização e reparo tecidual, redução da hipóxia tecidual, redução da inflamação patológica, atenuação da lesão de isquemia-reperfusão e consequente menor necessidade de amputação ou imobilização. No entanto, faz-se necessário melhores elucidações da resposta fisiológica à OHB, principalmente em relação às espécies reativas de oxigênio e seu papel na cicatrização.
Assim sendo, a estimulação e disseminação de estudos científicos é crucial para formulação do adequado plano terapêutico, com esclarecimento do tempo de resposta e eficácia terapêutica. Destarte, a oxigenoterapia hiperbárica é uma abordagem não invasiva promissora, necessitando de melhor evidência na prática clínica, seja pelo conhecimento médico ou pela adesão da sociedade.
Referências
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR. Oxigenoterapia hiperbárica no tratamento de úlceras dos pés em diabéticos (pé diabético). Informe ATS: avaliação de tecnologia em saúde, Rio de Janeiro, n. 5, Março 2009. Disponível em: http://www:ans:gov:br/portal/upload/biblioteca/Informe_ATS_n05:pdf.
CAPÓ, X. et al. Hyperbaric Oxygen Therapy Reduces Oxidative Stress and Inflammation, and Increases Growth Factors Favouring the Healing Process of Diabetic Wounds. International journal of molecular sciences, v. 24, n. 8, Abril 2023. Disponível em: https://www:ncbi:nlm:nih:gov/pmc/articles/PMC10139175/.
FRADA, G. et al. Sobre un caso de úlcera de Martorell: consideraciones sobre el empleo de la oxigenoterapia hiperbárica [A case of Martorell’s ulcer: considerations on the use of hyperbaric oxygenotherapy]. Anggiologia, v. 41, n. 3, p. 93 – 5, Maio 1989. Disponível em: https://pubmed.ncbi.nlm.nih.gov/2751150/.
LOPES, J. R. A. et al. Randomized controlled clinical trial evaluating the efficacy of hyperbaric oxygen therapy in facilitating the healing of chronic foot ulcers in diabetic patients: the study protocol. Trials, v. 21, n. 816, Setembro 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32993766/.
SILVA, M. B. et al. Hyperbaric Oxygen Therapy on Diabetic Foot: Integrative Review. Online brazilian journal of nursing, v. 8, n. 3, Dezembro 2009. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/lil-551654.
SOUSA, J. A. E. Avaliação a longo termo das úlceras diabéticas dos membros interiores não cicatrizadas após oxigenoterapia hiperbárica (Long-term evaluation of chronic diabetic foot ulcers, non-healed after hyperbaric oxygen therapy]. Revista portuguesa de cirurgia cardio-toracica e vascular, v. 12, n. 4, p. 227 — 237, outubro 2005. Disponível em: https://pubmed.ncbi.nlm.nih.goW16474863/.
TEGUH, D. N. et al. Hyperbaric oxygen therapy for nonhealing wounds: Treatment results of a single center. Wound Repair and Regeneration, v. 29, n. 2, p. 254 — 260, Março 2021. Disponível em: https•Jtwww.ncbi.nlm.nih.gov/pmc/articles/PMC7986203
1Discente – Universidade de Rio Verde, Campus Goianésia – bianca.dias@academico.unirv.edu.br
2Discente – Universidade de Rio Verde, Campus Goianésia – medley.f.santos@academico.unirv.edu.br
3Orientador Docente – Universidade de Rio Verde, Campus Goianésia – raiane.sampaio@unirv.edu.br
4Discente – Universidade de Rio Verde, Campus Goianésia – esteremanuelamarianoe@gmail.com
5Discente – Universidade de Rio Verde, Campus Goianésia – gabrielegdias@outlook.com
6Discente – Universidade de Rio Verde, Campus Goianésia – ane.beatrizj16@gmail.com
7Discente – Universidade de Rio Verde, Campus Goianésia – brunabarcelos_fernandes@hotmail.com
8Discente – Universidade de Rio Verde, Campus Goianésia – luize3611@gmail.com
9Discente – Universidade de Rio Verde, Campus Goianésia – ana.c.s.morais@academico.unirv.edu.br
