TEMPORAL ANALYSIS OF COVID-19 IN THE PREVALENCE OF ADMISSIONS FOR CEREBROVASCULAR DISEASES
ANÁLISIS TEMPORAL DEL COVID-19 EN LA PREVALENCIA DE INGRESO POR ENFERMEDADES CEREBROVASCULARES
REGISTRO DOI: 10.69849/revistaft/ar10202505232308
Christiano Berleze¹
Luiz Vinicius de Alcantara Souza²
RESUMO
Justificativa e Objetivos: A relação entre a Covid-19 e doenças não transmissíveis aumentou a carga global destas, afetando todo o sistema de saúde por meio de seu efeito direto como doença transmissível, bem como sua capacidade de alterar a mortalidade geral, principalmente como o acidente vascular cerebral (AVC) que apresenta prognóstico dependente de tempo. Desta forma, o estudo teve como objetivo analisar a prevalência de internações hospitalares por AVC antes do período pandêmico por Covid- 19 e depois da sua instalação. Métodos: Estudo ecológico que incluiu casos de internações hospitalares, da cidade de São Paulo, Brasil, para AVC, identificados a partir do sistema de informação hospitalar (Datasus) entre 2017 a 2021, utilizando-se da Classificação Internacional de Doenças (CID-10) seguida da comparação entre os meses em cada ano. A analise estatística foi realizada através da regressão linear e os achados foram apresentados pelo β (Beta) e Intervalo de Confiança de 95% (IC95%). Resultados: Observou-se aumento no número de internações para os casos entre os subtipos de AVC, como: hemorragia intracraniana, 7,3% e infarto cerebral, 1,1%. E, uma redução nos casos de: AVC não especificado, -17,7% e outras doenças cerebrovasculares, -35,3%. Conclusão: Foi observado que no período pandêmico houve um aumento de internações hospitalares por doenças cerebrovasculares do tipo hemorragia intracraniana e infarto cerebral, podendo ser compreendido pela relação da fisiopatologia das anormalidades neurológicas e Covid-19. E, uma redução na procura dos serviços de saúde e número de internações dos casos de menor gravidade, para melhor atender as demandas da Covid-19.
Descritores: Pandemias. Covid-19. Transtornos Cerebrovasculares. Hospitalização.
ABSTRACT
Justification and Objectives: The relationship between Covid-19 and noncommunicable diseases has increased their global burden, affecting the entire health system through its direct effect as a communicable disease, as well as its ability to alter general mortality, mainly such as stroke stroke, which has a timedependent prognosis. In this way, the study aimed to analyze the prevalence of hospital admissions due to cerebrovascular accident (CVA) before the Covid-19 pandemic period and after its onset. Methods: Ecological study that included cases of hospital admissions, in the city of São Paulo, Brazil, for stroke, identified from the hospital information system (Datasus) between 2017 and 2021, using the International Classification of Diseases (ICD-10) followed by a comparison between the months in each year. Statistical analysis was performed using linear regression and the findings were presented by β (Beta) and 95% Confidence Interval (95%CI). Results: An increase in the number of hospitalizations was observed for cases between stroke subtypes, such as: intracranial hemorrhage, 7.3% and cerebral infarction, 1.1%. And, a reduction in cases of: unspecified stroke, -17.7% and other cerebrovascular diseases, 35.3%. Conclusion: It was observed that during the pandemic period there was an increase in hospital admissions for cerebrovascular diseases such as intracranial hemorrhage and cerebral infarction, which can be understood by the relationship between the pathophysiology of neurological abnormalities and Covid-19. And, a reduction in the demand for health services and the number of hospitalizations for less serious cases, to better meet the demands of Covid-19.
Keywords: Pandemics. Covid-19. Cerebrovascular Disorders. Hospitalization.
RESUMEN
Justificación y Objetivos: La relación entre el Covid-19 y las enfermedades no transmisibles ha aumentado su carga global, afectando a todo el sistema de salud por su efecto directo como enfermedad transmisible, así como por su capacidad de alterar la mortalidad general, principalmente como el ictus, que tiene un pronóstico dependiente del tiempo. De esta manera, el estudio tuvo como objetivo analizar la prevalencia de ingresos hospitalarios por ictus antes del período pandémico de Covid-19 y después de su inicio. Métodos: Estudio ecológico que incluyó casos de ingresos hospitalarios, en la ciudad de São Paulo, Brasil, por accidente cerebrovascular, identificados a partir del sistema de información hospitalaria (Datasus) entre 2017 y 2021, utilizando la Clasificación Internacional de Enfermedades (CIE-10) seguida de una comparación entre los meses de cada año. El análisis estadístico se realizó mediante regresión lineal y los hallazgos se presentaron mediante β (Beta) y el intervalo de confianza del 95% (IC95%). Resultados: Se observó un aumento en el número de hospitalizaciones entre los subtipos de accidente cerebrovascular, como: hemorragia intracraneal, 7,3% e infarto cerebral, 1,1%. Y, una reducción de los casos de: ictus no especificado, -17,7% y otras enfermedades cerebrovasculares, -35,3%. Conclusión: Se observó que durante el período pandémico hubo un aumento de ingresos hospitalarios por enfermedades cerebrovasculares como hemorragia intracraneal e infarto cerebral, lo que puede entenderse por la relación entre la fisiopatología de las anomalías neurológicas y el Covid19. Y, una reducción de la demanda de servicios de salud y del número de hospitalizaciones de casos menos graves, para atender mejor las demandas del Covid-19.
Descriptores: Pandemias. Covid-19. Trastornos Cerebrovasculares. Hospitalización.
INTRODUÇÃO
A partir de dezembro de 2019, a doença do coronavírus (Covid-19) disseminou-se mundialmente criando uma crise econômica e de saúde mundial, suas implicações neurológicas se tornaram o foco de intensa pesquisa clínica.1-2
Aproximadamente 28 milhões de pessoas foram infectadas com o vírus da síndrome respiratória aguda grave (SDRA) coronavírus 2 (Sars-CoV-2), e os números permanecem crescendo afetando todos os aspectos da sociedade bem como tornou-se um problema de saúde pública mundial. As manifestações clínicas mais comuns da Covid19 são sintomas respiratórios, como tosse, expectoração e febre, embora uma nova narrativa revele progressão do número de apresentações clínicas atípicas, o que prejudica o diagnóstico e tratamento da Covid-19.1-2
A relação entre a Covid-19 e doenças não transmissíveis pode aumentar a carga global destas, afetando todo o sistema de saúde por meio de seu efeito direto como doença transmissível, bem como sua capacidade de alterar a mortalidade geral. Globalmente, as doenças não transmissíveis, foram responsáveis por mais de 70% de todas as mortes em 2017.3-4 Há evidências crescentes de que a Covid-19 e as doenças não transmissíveis podem estar associadas em vários níveis, resultando em efeitos potencialmente inesperados sobre resultados de saúde.5-7 Como explica o aumento nas taxas de mortalidade em alguns países, principalmente entre pacientes vulneráveis com doenças não transmissíveis.4,8
Sabe-se que a pandemia da Covid-19 provocou mudanças organizacionais dos sistemas de saúde no Brasil e no mundo, impactando nas medidas de atenção aos pacientes advindos de outras demandas clínicas, como o acidente vascular cerebral (AVC).9-10
Diversos serviços de saúde ao redor do mundo protelaram os procedimentos eletivos decorrente da pandemia da Covid-19, e reorganizaram seus protocolos de atendimento a fim de resguardar recursos hospitalares como leitos de Unidade de Terapia Intensiva (UTI), para atender estes pacientes.11 Neste sentido a pandemia da Covid-19 provocou profundas mudanças organizacionais dos sistemas de saúde, com objetivo atender ao rápido aumento no número de pacientes com doenças respiratórias agudas, bem como evitar a disseminação entre colaboradores e pacientes.12
Essas medidas acabaram afetando também, outras demandas como o AVC que apresenta prognóstico dependente de tempo.13 Entretanto, poucos estudos avaliaram a influência no atendimento ao AVC durante a pandemia da Covid-19. Neste sentido, esta pesquisa teve como objetivo analisar a prevalência de internações hospitalares por AVC antes do período pandêmico por Covid-19 e depois da sua instalação.
MÉTODOS
Este estudo se caracteriza como ecológico, identificando a partir do Sistema de Informação Hospitalar Sistema Único de Saúde (Datasus)14, casos de internações hospitalares por AVC antes do período pandêmico por Covid-19 e depois da sua instalação (2017-2021), na cidade de São Paulo, Brasil.
A escolha da cidade de São Paulo, a mais populosa do Brasil se dá por sua representatividade em números, como exemplo, 12.451.245 milhões de habitantes e 678 estabelecimentos de saúde (IBGE, 2022)15, representando uma amostra significativa e fidedigna dos impactos no Brasil nos padrões de hospitalizações causadas pela pandemia da Covid-19. Dados os impactos socioeconómicos globais da Covid-19, há um grande interesse em investigar os efeitos da pandemia Sars-CoV-2 no contexto das grandes cidades.
Os dados foram coletados em duplicata e, em seguida, categorizados de acordo com a Classificação Internacional de Doenças, décima revisão (CID-10). Foram considerados os seguintes subtipos de AVC: hemorragia intracraniana não traumática (CID-10 códigos I60–I62), infarto cerebral (CID-I63), AVC não especificado entre isquêmico e hemorrágico (CID-I64), e outras doenças cerebrovasculares (CID-I65 a CIDI69) do CID-10.
Os dados desta pesquisa foram analisados estatisticamente através da regressão linear e os achados foram apresentados pelo β (Beta) e Intervalo de Confiança de 95% (IC95%). Para isto utilizou-se das informações hospitalares por subtipos de AVC´s separadas entre os anos de 2017 a 2021. Seguida da comparação entre os meses em cada ano. Em todas as análises foi adotado como nível para significância estatística um p-valor α = 0,05 (p≤0,05).
Por se tratar de dados secundários, não houve aprovação do exigido Comitê de Ética em Pesquisa, em referência à resolução 510/2016 do Ministério da Saúde do Brasil.
As diretrizes Strobe para estudos observacionais em epidemiologia foram seguidas.
RESULTADOS
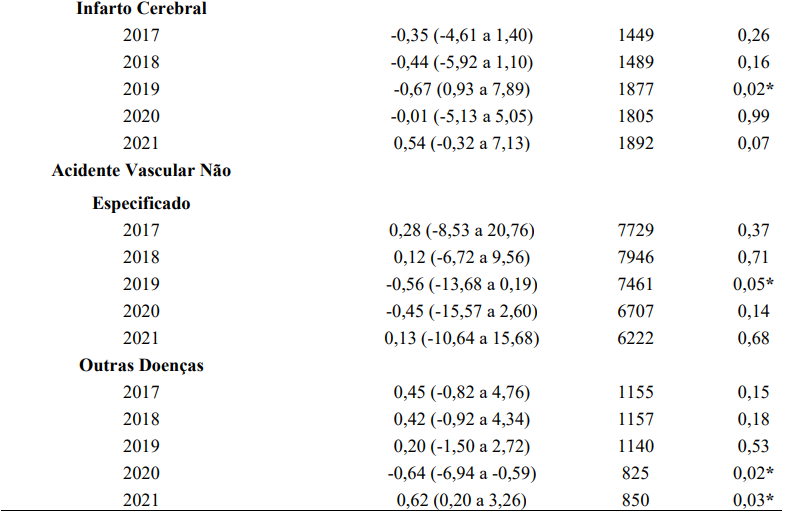
Foram registradas 60.756 hospitalizações por AVC na cidade de São Paulo, Brasil. A tabela 1 apresenta a estimativa de regressão no decorrer dos meses entre 2017 e 2021. Observa-se que durante o período pandêmico houve uma modificação dos subtipos nas internações hospitalares, apresentando um aumento do número absoluto de casos. Em relação a hemorragia intracraniana, na observação dos meses de janeiro a dezembro de 2017 houve um aumento significativo do número de internações no decorrer dos meses (β: -0,77; IC: 1,68 a 6,51; p=0,01).
O infarto cerebral e acidente cerebrovascular não especificado tiveram uma diminuição significativa do número de internações no decorrer dos meses do ano de 2019, cujo infarto cerebral (β: -0,67; IC: 0,93 a 7,89; p=0,02) e acidente cerebrovascular não especificado (β: -0,56; IC: -13,68 a 0,19; p=0,05). Já as outras doenças tiveram uma redução significativa no decorrer dos meses de 2020 (β: -0,64; IC: – 6,94 a -0,59) e um aumento significativo nos meses de 2021 (β: 0,62; IC: 0,20 a 3,26; p=0,03).
Tabela 1. Estimativa de Regressão Linear de Internações Hospitalares por subtipos de AVC, São Paulo, São Paulo, entre janeiro e dezembro de 2017 e 2021.

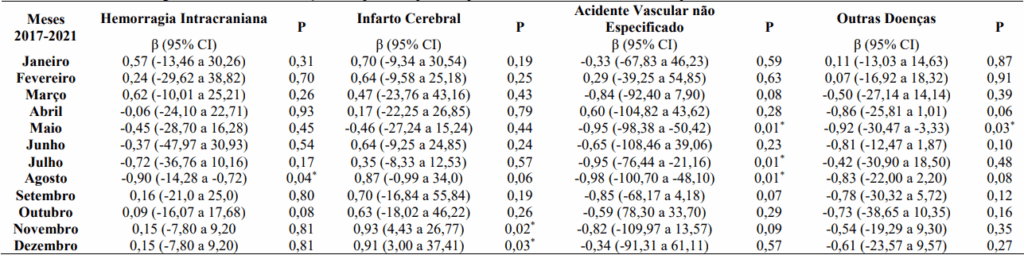
A tabela 2 apresenta a estimativa de regressão por mês entre 2017 e 2021. Em relação a hemorragia intracraniana houve uma redução significativa no mês de agosto dos anos de 2017 a 2021 (β: -0,90; IC: -14,28 a – 0,72; p=0,04). Entre 2017 a 2019 foram observados uma média de 198 internações nos meses de agosto e entre 2020 a 2021 uma média de 178 internações.
Quanto ao infarto cerebral houve um aumento significativo no mês de novembro (β: 0,93; IC: 4,43 a 26,77; p=0,02) e dezembro (β: 0,91; IC: 3,00 a 37,41; p=0,03) dos anos de 2017 a 2021. No mês de novembro, entre 2017 a 2019 foram observados uma média de 144 internações e entre 2020 a 2021 a média foi de 180. Já no mês de dezembro, entre 2017 a 2019 foram observados uma média de 111 internações e entre 2020 a 2021 a média foi de 157 internações.
Referente ao AVC não especificado, observou-se uma redução significativa nos meses de maio (β: -0,95; IC: -98,38 a -50,42; p=0,01) julho (β: -0,95; IC: -76,44 a -21,16; p=0,01) e agosto (β: -0,98; IC: -100,70 a -48,10; p=0,01) dos anos de 2017 a 2021. No mês de maio, entre 2017 a 2019 foram observados uma média de 658 internações e entre 2020 a 2021 a média foi de 455. No mês de julho, entre 2017 a 2019 foram observados uma média de 652 internações e entre 2020 e 2021 a média foi 527. E, no mês de agosto, entre 2017 a 2019 foram observadas uma média de 705 internações e entre 2020 e 2021 foram 518 internações.
Quanto às outras doenças cerebrovasculares, pode-se observar uma redução significativa no mês de maio (β: -0,92; IC: -30,47 a -3,33, p=0,03); e entre 2017 a 2019 uma média de 104 internações, sendo que entre 2020 a 2021 a média foi de 54.
Tabela 2. Estimativa de Regressão Linear de Internações Hospitalares por subtipos de AVC, São Paulo, São Paulo, por mês entre 2017 a 2021.
De forma geral, observou-se que entre setembro de 2018 e fevereiro de 2020 houve um aumento de 7,3% de internações hospitalares por doenças cerebrovasculares do tipo hemorragia intracraniana e 1,1% por infarto cerebral; e uma redução de 17,7% por AVC não especificado e 35,3% para outras doenças cerebrovasculares (dados não mostrados).
DISCUSSÃO
Neste estudo observou-se que as internações por AVC apresentaram diferentes tendências entre os anos de 2017 a 2021, período pré e de pandemia da Covid-19, na cidade de São Paulo, sendo observado diminuição do número de hospitalizações por hemorragia intracraniana no mês de agosto, do AVC não especificado, nos meses de maio, julho e agosto, bem como nas internações de outras doenças cerebrovasculares no mês de maio entre os referidos anos. Sobre o infarto cerebral, percebeu-se aumento nos meses de novembro e dezembro entre os anos de 2017 a 2021.
As doenças cerebrovasculares leves têm apresentado um declínio no número de internações durante a pandemia da Covid-19 ao redor do mundo16-19 o que corrobora com os achados do presente estudo. Esses resultados podem ser explicados pela característica da doença, sendo observado um déficit neurológico focal agudo com duração menor que 24 horas20 e não oclusão dos grandes vasos12, podendo ser causado pelo atraso em procurar recursos médicos, além do temor da exposição ao Covid-19, sendo magnificado pelo confinamento.
Nesta pesquisa foi possível observar uma diminuição dos casos nos meses de maio, julho e agosto considerando os anos de pandemia. O isolamento e o distanciamento social também levaram a diminuição da exposição a outras infecções, que podem desencadear ruptura de placa, insuficiência cardíaca aguda, síndromes coronarianas agudas (SCA) e AVC agudo e a menor prática de atividade física pode ter sido um fator protetivo, pois é sabido que o aumento da pressão arterial aumenta a chance de hipertensão arterial sistêmica (HAS) e SCA.21
Outro fator a ser levado em consideração e vêm a corroborar para o entendimento da diminuição das hospitalizações é a existência de uma pessoa presente, pois eleva a probabilidade de receber tratamento rápido, em virtude de que o isolamento social pode ter proporcionado falhas no reconhecimento de casos de AVC para pacientes de maior idade.17
Não menos significante, outras causas de risco de AVC não habituais, como poluição do ar e infecções podem contribuir para a contração das admissões por AVC visto que durante a pandemia, foi sustentada a redução da poluição do ar exterior e das infecções adquiridas na comunidade, bem como em regiões gravemente impactadas pela Covid-19, a chegada a centros de neurointervenção pode ter sido árdua, e anseios com transferências inter-hospitalares podem ter ocasionado redução no número de pacientes que obtiveram tratamento.19
No presente estudo, observou-se também, aumento do número de internações por infarto cerebral nos meses de novembro e dezembro, após o pico da pandemia. O infarto cerebral se caracteriza por uma apresentação grave, causada por estenose ou oclusão vascular que resulta em infarto focal no cérebro, na medula espinhal ou na retina sem um território vascular específico.22
O aumento do número de internações por casos graves de doenças cerebrovasculares foi observado no Catar, narrativas de formação de trombos recorrentes durante o tratamento do AVC agudo e um estado trombótico aumentado foi informado com infecção por Covid-19, sugerindo entendimento de maior ocorrência de AVCs graves.21
Considerando que os sistemas de emergência atarefados com o grande número de casos com doenças respiratórias podem ter descuidado de pacientes leves que, se negligenciados evoluem para condições graves, leva a suspeita de que, esse aumento observado no presente estudo, pode ser em decorrência de tal fato, o que poderia ter sido abreviado com atendimento inicial apropriado.21
O aumento da gravidade dos sintomas de AVC também pode ser mimetizado por observarem que grande parte dos pacientes com acidente isquêmico transitório (AIT) e AVC leve não procuraram recursos médicos.17 Tal fato pode ser explicado pela negligência de atendimento em uma condição leve, com a evolução das doenças.22
Durante o período pandêmico houve uma modificação dos subtipos nas internações hospitalares, sendo observado aumento no número de internações para os casos entre os subtipos de AVC, como: hemorragia intracraniana e infarto cerebral. E, uma redução dos casos relacionados a doenças cerebrovasculares como: AVC não especificado e outras doenças cerebrovasculares.
Estas alterações nas internações hospitalares durante a pandemia da Covid-19 provocaram mudanças organizacionais dos sistemas de saúde, impactando na reorientação das medidas de atenção aos pacientes advindos de outras demandas clínicas, como o AVC.
Para gestores em saúde, esses achados se tornam relevantes pois mesmo em doenças cerebrovasculares leves podem apresentar desfechos clínicos desfavoráveis se negligenciados. Diante das consequências intrínsecas na pandemia, esses dados devem propor discussão a respeito do papel da telemedicina, que poderiam apresentar benefícios com atendimento remoto dado por um trabalhador da saúde.
Os resultados aqui apresentados são de grande relevância epidemiológica e corroboram com a literatura, entretanto, a determinação da causalidade é limitada, sendo recomendado, portanto, estudos futuros para elucidação de tais fatos.
REFERÊNCIAS
- Bulut C, Kato Y. Epidemiology of COVID-19. Turk J Med Sci. 2020 Apr 21;50(SI-1):563-570. http://dx.doi: 10.3906/sag-2004-172.
- Zhou YL, Lu J, Cheng YB, et al. Nervous system complications of COVID-19 with a focus on stroke. Eur Rev Med Pharmacol Sci. 2020 Dec;24(24):13044-13048. http://dx.doi: 10.26355/eurrev_202012_24210.
- O’Donovan MR, Sezgin D, Liew A, et al. Burden of disease, disability-adjusted life years and frailty prevalence. QJM. 2019 Apr 1;112(4):261-267. http://dx.doi: 10.1093/qjmed/hcy291.
- Martinez R, Lloyd-Sherlock P, Soliz P, et al. Trends in premature avertable mortality from non-communicable diseases for 195 countries and territories, 1990-2017: a population-based study. Lancet Glob Health. 2020 Apr;8(4):e511-e523. http://dx.doi: 10.1016/S2214-109X(20)30035-8.
- Aggarwal G, Lippi G, Michael Henry B. Cerebrovascular disease is associated with an increased disease severity in patients with Coronavirus Disease 2019 (COVID-19): A pooled analysis of published literature. Int J Stroke. 2020 Jun;15(4):385-389. http://dx.doi: 10.1177/1747493020921664.
- Helms J, Tacquard C, Severac F, et al.; CRICS TRIGGERSEP Group (Clinical Research in Intensive Care and Sepsis Trial Group for Global Evaluation and Research in Sepsis). High risk of thrombosis in patients with severe SARS-CoV-2 infection: a multicenter prospective cohort study. Intensive Care Med. 2020 Jun;46(6):1089-1098. http://dx.doi: 10.1007/s00134-020-06062-x.
- Markus HS, Brainin M. COVID-19 and stroke-A global World Stroke Organization perspective. Int J Stroke. 2020 Jun;15(4):361-364. http://dx.doi: 10.1177/1747493020923472.
- Dyer O. Covid-19: Pandemic is having “severe” impact on non-communicable disease care, WHO survey finds. BMJ. 2020 Jun 3;369:m2210. http://dx.doi: 10.1136/bmj.m2210.
- Campbell BCV, Khatri P. Stroke. Lancet. 2020 Jul 11;396(10244):129-142. http://dx.doi: 10.1016/S0140-6736(20)31179-X.
- H Buck B, Akhtar N, Alrohimi A, et al. Stroke mimics: incidence, etiology, clinical features and treatment. Ann Med. 2021 Dec;53(1):420-436. http://dx.doi: 10.1080/07853890.2021.1890205.
- Kapsner LA, Kampf MO, Seuchter SA, et al. Reduced Rate of Inpatient Hospital Admissions in 18 German University Hospitals During the COVID-19 Lockdown. Front Public Health. 2021 Jan 13;8:594117. http://dx.doi: 10.3389/fpubh.2020.594117.
- Candelaresi P, Manzo V, Servillo G, et al. The Impact of Covid-19 Lockdown on Stroke Admissions and Treatments in Campania. J Stroke Cerebrovasc Dis. 2021 Jan;30(1):105448. http://dx.doi:10.1016/j.jstrokecerebrovasdis.2020.105448.
- Tanisaka LS, Paiva LDS, Werneck de Carvalho LE, et al. Stroke Hospital Admissions during the COVID-19 Outbreak in São Paulo, Brazil. Cerebrovasc Dis. 2022;51(5):686-689. http://dx.doi: 10.1159/000521794.
- DATASUS: Departamento de Informática do Sistema Único de Saúde. Morbidade Hospitalar do SUS (SIH/SUS). Brasília, 2017. https://datasus.saude.gov.br/acesso-a-informacao/morbidade-hospitalar-do-sus-sihsus/.
- IBGE-INSTITUTO BRASILEIRO DE GEOGRAFIA E ESTATÍSTICA. Censo Brasileiro de 2022. Rio de Janeiro, 2022. https://cidades.ibge.gov.br/brasil/sp/panorama.
- Ghoreishi A, Arsang-Jang S, Sabaa-Ayoun Z, et al. Stroke Care Trends During COVID-19 Pandemic in Zanjan Province, Iran. From the CASCADE Initiative: Statistical Analysis Plan and Preliminary Results. J Stroke Cerebrovasc Dis. 2020 Dec;29(12):105321. http://dx.doi: 10.1016/j.jstrokecerebrovasdis.2020.105321.
- Risser C, Tran Ba Loc P, Binder-Foucard F, et al. COVID-19 Impact on Stroke Admissions during France’s First Epidemic Peak: An Exhaustive, Nationwide, Observational Study. Cerebrovasc Dis. 2022;51(5):663-669. http://dx.doi: 10.1159/000523685.
- Frisullo G, Brunetti V, Di Iorio R, et al.; STROKE TEAM Collaborators. Effect of lockdown on the management of ischemic stroke: an Italian experience from a COVID hospital. Neurol Sci. 2020 Sep;41(9):2309-2313. http://dx.doi: 10.1007/s10072-020-04545-9.
- Nzwalo H, Logallo N. Addressing Stroke Admissions During COVID-19 Pandemic Beyond Fear and Constraining Health Factors. J Stroke Cerebrovasc Dis.2021 Aug;30(8):105693. http://dx.doi: 10.1016/j.jstrokecerebrovasdis.2021.105693. Epub 2021 Feb 26.
- Martins Mílton de A, Carrilho FJ, Alves VAF, et al. Clínica Médica, Volume 6: Doenças dos Olhos, Doenças dos Ouvidos, Nariz e Garganta, Neurologia, Transtornos Mentais. [Barueri]: Editora Manole, 2016. E-book. ISBN 9788520447765. https://integrada.minhabiblioteca.com.br/#/books/9788520447765/.
- Akhtar N, Kamran S, Al-Jerdi S, et al. Trends in stroke admissions before, during and post-peak of the COVID-19 pandemic: A one-year experience from the Qatar stroke database. PLoS One. 2022 Mar 24;17(3):e0255185. http://dx.doi: 10.1371/journal.pone.0255185.
- Louis D, Mayer AS, Rowland P, Lewis M – Tratado de Neurologia, 13ª edição. [Rio de Janeiro]: Grupo GEN, 2018. E-book. ISBN 9788527733908. https://integrada.minhabiblioteca.com.br/#/books/9788527733908/.
¹Laboratório de Epidemiologia e Análise de Dados do Centro Universitário FMABC, Santo André, Brazil.
Instituição: UNIDAVI. Departamento Cargo ou Ocupação: Professor Eletivo – Curso Medicina. E-mail: christianoberleze@unidavi.edu.br. Lattes: https://lattes.cnpq.br/3851100597919185. ORCID: https://orcid.org/0000-0003-1356-3198.
²Núcleo de Pesquisa em Ciências Médicas: investigações em saúde – NPCMed, Faculdade de Medicina, Centro Universitário para o Desenvolvimento do Alto Vale do Itajaí – UNIDAVI, Jardim América, Rio do Sul, Santa Catarina, 89160-932, Brasil.
Instituição: FMABC. Departamento Cargo ou Ocupação: Professor associado A, Departamento da Saúde da Coletividade. E-mail: luiz.alcantara@fmabc.net. Lattes: http://lattes.cnpq.br/2015113938948866. ORCID: https://orcid.org/0000-0002-6895-4914.
