REGISTRO DOI: 10.5281/zenodo.10150384
Caio Vinicius Magalhães Rodrigues
Crysdian Janke Farias
Katherine Guimarães de Alencar
RESUMO
Introdução: A síndrome de Stevens-Johnson (SJS) é caracterizada por alterações na mucosa, com presença de ulcerações e comprometimento da integridade da pele, com surgimento de descamação e formação de bolhas. A incidência dessa síndrome é 3,96-5,3 casos por milhão, sendo considerada uma patologia rara com manifestações observadas em qualquer idade e sexo. Objetivos: Analisar as complicações clínicas e as sequelas associadas à Síndrome de Stevens Johnson em pacientes diagnosticados. Método: Revisão sistemática sem metanálise delineada pelo Protocolo PRISMA através das bases de literatura PubMed, Web of Science, Biblioteca Virtual de Saúde (BVS) e EMBASE com associação do operador booleano AND nos descritores “Síndrome Stevens-Johnson”, “Necrólise epidérmica tóxica” e “Complicações”, além da aplicação dos filtros “Free full text”, “Humans” e “Timeline”. Para tanto, os critérios de inclusão aplicados foram os artigos originais de metodologia de corte prospectivo ou estudos randomizados, escritos em inglês ou português no intervalo de publicação de 5 anos sobre a temática terapêutica relacionada à síndrome de Stevens-Johnson. Por outro lado, os critérios de exclusão foram os artigos de metodologias diversas ou que não sejam relacionados à temática da influência das complicações clínicas associadas à síndrome de Stevens-Johnson. Ao final de todas essas etapas, 14 artigos foram selecionados e lidos integralmente para a construção desta revisão sistemática. Resultados: A síndrome de Stevens-Johnson é considerada uma emergência dermatológica, haja vista que sua fisiopatologia está relacionada ao processo de descamação e necrose das camadas da pele, um fenômeno presente também em outras doenças, como a Necrólise Epidérmica Tóxica (NET), e que afeta principalmente o sexo feminino, possuindo uma taxa de mortalidade alta em todo o mundo. A prevalência e incidência pode ser avaliada de acordo com índices classificatórios, exemplo o índice SCORTEN que leva em consideração variáveis de acompanhamento prospectivo, tais como a idade maior de 40 anos, fatores de malignidade, frequência cardíaca, porcentagem de desprendimento epidérmico, glicemia e íons e fosfatados celulares dérmicos. Ainda, essa patologia cursa numa incidência de 12,35 milhões de diagnósticos por ano, no qual 9,2 milhões de pessoas possuem sequelas oculares relacionadas a essa doença. Conclusão: Dentre as sequelas e complicações associadas à Síndrome de Stevens-Johnson, se destacam principalmente as oculares e as associadas à comorbidades pré-existentes, como a diabetes, que influenciam negativamente no prognóstico clínico dos pacientes.
Descritores: Síndrome de Stevens-Johnson; Necrólise Epidérmica Tóxica; Complicações.
ABSTRACT
Introduction: Stevens-Johnson syndrome (SJS) is characterized by changes in the mucosa, with the presence of ulcerations, and compromised skin integrity, with the appearance of peeling and blistering. The incidence of this syndrome is 3.96-5.3 cases per million, being considered a rare pathology with manifestations observed at any age and gender. Objectives: To analyze the clinical complications and sequelae associated with Stevens-Johnson Syndrome in diagnosed patients. Method: Systematic review without meta-analysis outlined by the PRISMA Protocol through the literature bases PubMed, Web of Science, Virtual Health Library (VHL) and EMBASE with association of the Boolean operator AND in the descriptors “Stevens-Johnson Syndrome”, “Toxic epidermal necrolysis” and “Complications”, in addition to applying the “Free full text”, “Humans” and “Timeline” filters. To this end, the inclusion criteria applied were original articles using prospective methodology or randomized studies, written in English or Portuguese within a publication interval of 5 years on the therapeutic topic related to Stevens-Johnson syndrome. On the other hand, the exclusion criteria were articles with different methodologies or that are not related to the theme of the influence of clinical complications associated with Stevens-Johnson syndrome. At the end of all these stages, 14 articles were selected and read in full to construct this systematic review. Results: Stevens-Johnson syndrome is considered a dermatological emergency, given that its pathophysiology is related to the process of peeling and necrosis of the skin layers, a phenomenon also present in other diseases, such as Toxic Epidermal Necrolysis (TEN), which mainly affects females, with a high mortality rate worldwide. Prevalence and incidence can be assessed according to classificatory indices, such as the SCORTEN index, which takes into account prospective monitoring variables, such as age over 40 years, malignancy factors, heart rate, percentage of epidermal detachment, blood glucose and ions and dermal cellular phosphates. Furthermore, this pathology has an incidence of 12.35 million diagnoses per year, in which 9.2 million people have ocular sequelae related to this disease. Conclusion: Among the sequelae and complications associated with Stevens-Johnson Syndrome (SJS), the most important are ocular complications and those associated with pre-existing comorbidities, such as diabetes, which negatively influence the clinical prognosis of patients.
Descriptors: Stevens-Johnson Syndrome; Toxic Epidermal Necrolysis; Complications.
INTRODUÇÃO
A síndrome de Stevens-Johnson (SJS) é caracterizada por alterações na mucosa, com presença de ulcerações, e comprometimento da integridade da pele, com surgimento de descamação e formação de bolhas. A incidência dessa síndrome é 3,96-5,3 casos por milhão, sendo considerada uma patologia rara com manifestações observadas em qualquer idade e sexo. No entanto, estudos recentes têm demonstrado que em adultos a ocorrência incide mais entre as mulheres (Sato et al., 2018).
Nesse sentido, a síndrome de Stevens-Johnson é definida como alterações patológicas em que o deslocamento da pele é inferior a 10%, enquanto a Necrólise Epidérmica Tóxica (NET) tem um grau de deslocamento da pele superior a 30%. Dessa forma, existe um intervalo de sobreposição entre SSJ/NET de 10% a 30% (Kuijper etal.,2020). A fisiopatologia dessa síndrome está relacionada a uma reação de hipersensibilidade do tipo IV, na qual as células T citotóxicas são ativadas e liberam, entre outras citocinas e granulisina, interleucinas-15 (IL-15), que induzem a apoptose dos queratinócitos (Zou et al., 2022).
Alguns medicamentos são fatores de risco para a manifestação da reação de hipersensibilidade. Assim, sulfonamidas anti-infecciosas, antiepiléticos, anti-inflamatórios não esteroides do tipo oxicam, alopurinol, nevirapina e clormezanona estão relacionados a ocorrência dessa patologia (Lerch et al., 2018).
Além de medicamentos, pacientes com doenças malignas, particularmente cânceres hematológicos e infecção pelos vírus da imunodeficiência humana (HIV), também apresentam risco potencializado para o desenvolvimento da síndrome de Stevens-Johnson (Charlton et al., 2020).
A fase prodrômica se apresenta como uma síndrome gripal com presença de febre, dor na região ocular, ouvido, nariz e garganta que precedem as lesões cutâneas. Determinadas atribuições da manifestação dessa síndrome em crianças são relacionadas a infecções, como a pneumonia por mycoplasma (Lebrun-Vignes etal., 2017).
As alterações cutâneas mais frequentes encontradas na patogenia são máculas eritematosas ou violáceas, máculas alvoóides atípicas e manchas, além de bolhas, erosões e necrose cutânea franca. Os acometimentos da mucosa estão relacionados às reações mais graves (Worswick et al.,2011).
Dado o contexto, essa revisão sistemática visa analisar as complicações clínicas e as sequelas associadas à Síndrome de Stevens Johnson em pacientes diagnosticados, determinando o grau de influência de cada manifestação adversa em relação ao prognóstico clínico e bem-estar.
MÉTODO
Estudo de revisão sistemática sem metanálise delineada pelo protocolo PRISMA a partir das mais robustas e confiáveis bases de literatura na grande área do conhecimento científico da saúde. Os artigos foram consultados nas quatro bases de literatura: PubMed, Web of Science, Biblioteca Virtual de Saúde (BVS) e EMBASE. A pesquisa foi feita por meio do cruzamento entre os descritores “Síndrome Stevens-Johnson”, “Necrólise epidérmica tóxica” e “Complicações”, todos indexados na plataforma mundial de Descritores em Ciências da Saúde (DeCS), utilizando o operador booleano AND. A estratégia de busca dos termos descritores foi projetada para ser ampla, mas focada para garantir a inclusão de artigos relevantes.
Assim, com base nesses descritores e na triagem inicial, foram encontrados um total de 3954 artigos totalizados pela soma em todas essas plataformas. Na pesquisa, aplicou-se o filtro “timeline” com artigos escritos e publicados de 2022 a 2023. Além disso, também foram utilizados os filtros “humans” e “free full text”. Após a triagem dos filtros, verificou-se a totalidade de 301 artigos. Com esse total selecionado, foi feita a segunda fase de análise dos produtos das bases de literatura.
Os estudos incluídos nesta revisão foram selecionados com base nos seguintes critérios: estudos publicados no último 1 ano pertinentes à relação das complicações associadas à síndrome de Stevens-Johnson, além dos escritos em inglês e espanhol. Todavia, os estudos foram excluídos caso não fossem relevantes para a questão de pesquisa específica, ou seja, manifestações clínicas relacionadas a complicações da Síndrome de Stevens- Johnson, acrescidos daqueles que estavam duplicados. Ademais, estudos em formato de monografias, teses e dissertações também foram excluídos da composição do resultado do presente estudo.
Com esses critérios, 80 artigos foram excluídos por duplicidade, 47 foram excluídos por filtração do título em relação à temática proposta e 160 foram excluídos pelos critérios de exclusão. Ao final dessas triagens, os artigos selecionados foram lidos integralmente para a construção deste trabalho e expostos nas tabelas de fichamento presentes na seção resultados com um total de 14 artigos selecionados conforme descrito na tabela 1.
Dois revisores independentes conduziram o processo de triagem e seleção utilizando o software Rayyan®. Inicialmente, os revisores examinaram os títulos e resumos dos artigos identificados para avaliar sua relevância de forma cega. Textos completos de artigos potencialmente relevantes foram recuperados e avaliados para inclusão com base em critérios supracitados. Quaisquer desacordos entre os revisores foram resolvidos por meio de discussão e consenso. A extração de dados foi realizada por meio de um formulário padronizado de fichamento, em que informações relevantes de cada estudo selecionado foram extraídas, incluindo no de publicação e autores, objetivo de estudo e principais conclusões.
Como este estudo é uma revisão sistemática sem metanálise, não foi necessária a aprovação ética. Todos os dados e informações foram obtidos de artigos publicados, garantindo o anonimato e confidencialidade dos participantes.
Tabela 1- Diagrama de fluxo PRISMA 2023 para revisões sistemáticas atualizadas que incluíram pesquisas em bases de dados, registros e outras fontes.
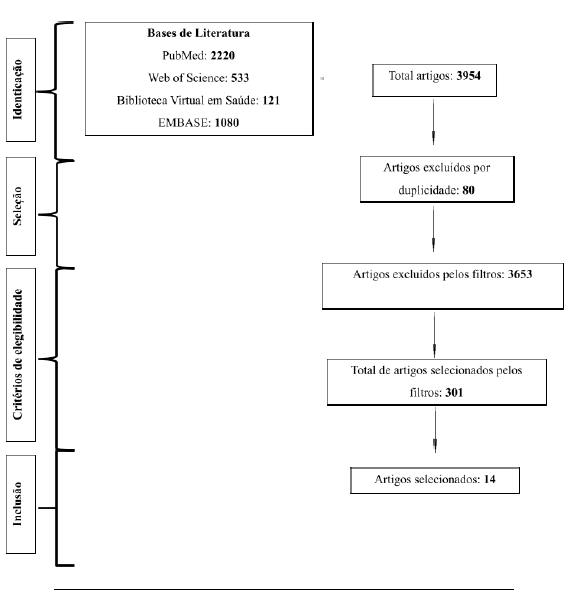
Fonte: PRISMA, 2023.
RESULTADOS
Tabela 2. Fichamento dos artigos selecionados através das bases de literatura, conforme o modelo PRISMA 2023.
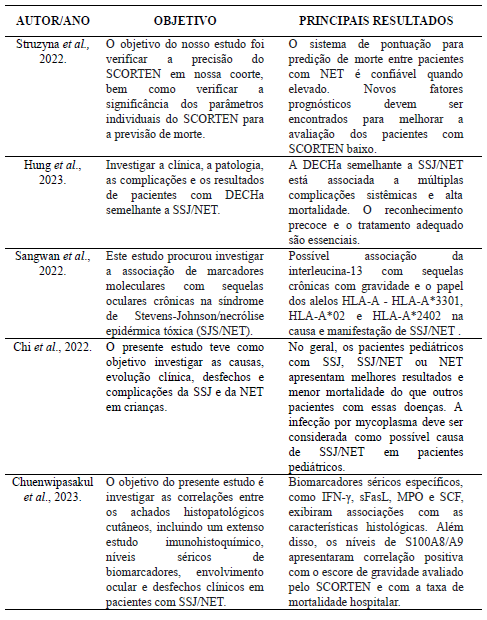
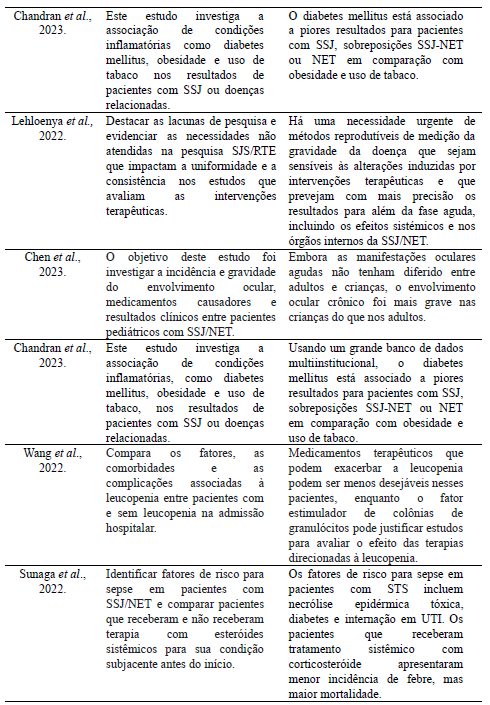

Fonte: Elaborado pelo próprio autor, 2023.
DISCUSSÃO
A síndrome de Stevens-Johnson (SJS) é uma patologia considerada uma emergência dermatológica, haja vista que sua fisiopatologia está relacionada ao processo de descamação e necrose das camadas da pele, um fenômeno presente também em outras doenças, como a Necrólise Epidérmica Tóxica, e que afeta principalmente o sexo feminino, possuindo uma taxa de mortalidade alta em todo o mundo.
Nesse sentido, sua prevalência e incidência pode ser avaliada de acordo com índices classificatórios, exemplo o índice SCORTEN que leva em consideração variáveis de acompanhamento prospectivo, tais como a idade maior de 40 anos, fatores de malignidade, frequência cardíaca, porcentagem de desprendimento epidérmico, glicemia e íons e fosfatados celulares dérmicos (Struzyna et al., 2022).
Com base nesses critérios, foram formuladas medidas de diagnóstico e prevenção com melhor eficiência por parte da equipe médica e multiprofissional, evitando as múltiplas complicações dérmicas e sistêmicas dessa emergência dermatológica (Hung et al., 2023). Como ocorrem reações de hipersensibilização do tecido cutâneo, esse processo inflamatório está associado a consequências e lesões multivariadas ao paciente, exemplo manifestações oculares necrosantes e sepse (Chandran et al., 2023).
De acordo com sua fisiopatologia, essa síndrome é ocasionada por uma hipersensibilidade imunológica do tipo IV contra alérgenos autógenos e medicamentos (cotrimoxazol, alopurinol e medicamentos antiepilépticos). Assim, a produção de células de defesa T citotóxicas ativa os macrófagos e anticorpos IgE, liberando citocinas como a histamina, principal vasoconstritora, o que culmina em erupções cutâneas descamativas adjuntas a um processo de inflamação e necrose em decorrência da interrupção da vascularização local que nutre esse tecido (Schroeder et al., 2023).
Desse modo, inúmeras consequências são provocadas pelo diagnóstico tardio da doença ou pelo tratamento errôneo, o que além de provocar distúrbios fisiológicos, também relaciona-se com alterações psicológicas que afetam o bem-estar dos pacientes pela discriminação contra a síndrome (Chiang et al., 2022). Nessa perspectiva, a alteração cutânea que cursa com disqueratose grave apresenta baixa sobrevida de 2 meses e mortalidade alta de 80%, acaba assim exacerbando o sentimento de angústia nos pacientes (Hung et al., 2023).
Dentre as complicações crônicas da ocorrência da Síndrome de Stevens Johnson em mucosas orais, genitais e na região ocular está a atuação autoimune de citocinas como a histamina e interleucinas (IL-13) que podem desencadear ações locais de vasoconstrição e ativação de células fagocitárias, além de alterações mais graves que afetam o perfil genético de alelos HLA-A e suas variações (Sangwan et al., 2022). Esse desequilíbrio imunológico afeta biomarcadores séricos de regiões codificadoras que correlacionam-se com a infiltração dos linfócitos CD8+ no tecido, propiciando a ocorrência de sequelas de hiperqueratinização ocular que chegam ao nível S100A8/A9 no critérios SCORTEN (Chuenwipasakul et al., 2023).
Nessa perspectiva, embora as manifestações oculares sejam presentes em adultos, elas podem ter uma classificação de gravidade ainda maior em crianças acometidas com a Síndrome de Stevens-Johnson, uma vez que há maior relação de efeito causal de hipersensibilidade provocada por antiinflamatórios não esteroidais (AINES) e antibióticos em crianças menores de 18 anos e do sexo feminino (Chen et al., 2023).
Outro fator predisponente relacionado a sequelas crônicas é a infecção por mycoplasma pneumoniae também em pacientes pediátricos com idade inferior a 18 anos, que ao serem tratados com fármacos antimicrobianos, exemplo a amoxicilina, desenvolvem essa hipersensibilidade tardia pelo excesso de células fagocitárias produzidas e pela intensa descarga de citocinas liberadas contra o antígeno em aproximadamente 29,8% dos casos (Chi et al., 2022).
A Diabetes Mellitus também se caracteriza como uma comorbidade crônica que afeta no prognóstico do paciente para o desenvolvimento de manifestações graves frente a síndrome, uma vez que perante o critério SCORTEN a glicose sérica > 14 mmol/L está intimamente ligada a maior taxa de mortalidade associada à diminuição da produção de radicais livres e fonte de metabólitos para o sistema imune (Chandran et al., 2023).
Ademais, fatores de risco para sepse em pacientes com diagnóstico prévio de Síndrome de Stevens-Johnson (SJS) incluem a diabetes e internação em unidade de tratamento intensivo, onde as reações adversas cutâneas podem ser fatais em 14,8% dos pacientes em decorrência da aplicação de corticosteróides sistêmicos como medida de tratamento para suprimir o sistema imunológico (Sunaga et al., 2022).
Entretanto, mesmo que essas medicações auxiliem na supressão imunológica por inativar vias metabólicas de inibição da produção e liberação de citocinas IFN-y e TNF-a circulantes ligadas aos receptores de glicocorticóides ou inibição da migração por quimiotaxia de células imunológicas, elas acabam deixando o organismo do paciente debilitado para combater outras infecções sistêmicas oportunistas na unidade de tratamento intensivo (UTI) favorecendo a alta mortalidade (Sunaga et al., 2022).
Outras medicações como as imunoglobulinas intravenosas (IVIG) também estão relacionadas a sua aplicação no manejo dessa síndrome nas primeiras 72 horas da emergência dermatológica, já que elas podem atuar inibindo citocinas pró-inflamatórias e o fator de necrose tumoral alfa ou ativando células imunológicas reguladoras, objetivando suprimir o excesso de atividade imunológica dessa hipersensibilidade tardia (Schroeder et al., 2023).
Entretanto, esses tratamentos medicamentosos realizados devem ser feitos com cautela e principalmente por profissionais capacitados na emergência dermatológica durante as crises necrosantes da Síndrome de Stevens-Johnson, uma vez que alguns deles podem exacerbar a atividade da resposta imunológica ou de forma contrária suprimirem essa hipersensibilidade do tipo IV, provocando uma leucopenia não desejada em decorrência condição subclínica fragilizada desse paciente (Wang et al., 2022).
Portanto, mesmo com o progresso de estudos sobre as complicações da Síndrome de Stevens-Johnson, ainda existe e necessidade de elaborar mais pesquisas para estudar não apenas a fase aguda da doença, mas também sua aplicabilidade crônica, que cursa predominantemente em pacientes adultos do sexo feminino numa incidência de 12,35 milhões de diagnósticos por ano, no qual 9,2 milhões de pessoas possuem sequelas clínicas oculares relacionadas a essa doença (Zhang et al., 2023).
Assim, as lacunas de pesquisa também devem evidenciar os métodos de diagnóstico visando identificar critérios de classificação aplicáveis, além do parâmetro SCORTEN já existente, para auxiliar na mensuração das consequências clínicas e das sequelas provocadas pela Síndrome de Stevens-Johnson (Lehloenya et al., 2022).
CONCLUSÃO
Dentre as sequelas e complicações associadas à Síndrome de Stevens-Johnson (SJS), destacam-se principalmente as oculares e as associadas à comorbidades pré-existentes, como a diabetes, que tem impacto negativo no prognóstico clínico do paciente.
REFERÊNCIAS
CHANDRAN K, Hink A, Kahn S, Ozhathil D. 510 Outcomes for Patients with SJS/TENSwith Diabetes Compared to other Comorbid Conditions. J Burn Care Res. 2023 May 15;44(Suppl 2):S83. doi: 10.1093/jbcr/irad045.107. PMCID: PMC10185068.
CHARLTON, O. A. et al. Toxic Epidermal Necrolysis and Steven–Johnson Syndrome: A Comprehensive Review.Advances in Wound Care, v. 9, n. 7, p. 426–439, 1 jul. 2020.
CHEN YL, Tsai TY, Pan LY, Tsai YJ, Chen SY, Hsiao CH, Yeh LK, Tan HY, Chen HC, Hung KH, Quan W, Chen CB, Chung WH, Ma DH. Ocular Manifestations and Outcomes in Children With Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis: A Comparison With Adult Patients.Am J Ophthalmol. 2023 Aug 25;256:108-117. doi: 10.1016/j.ajo.2023.08.009. Epub ahead of print. PMID: 37633318.
CHI MH, Chung WH, Hui RC, Chen CB, Lu CW, Chiu TM, Ma DH, Wang CW, Yang CY; Taiwan Severe Cutaneous Adverse Reaction Consortium. Clinical features and outcomes in children with Stevens-Johnson syndrome and toxic epidermal necrolysis. J Dermatol. 2022 Sep;49(9):895-902. doi: 10.1111/1346-8138.16476. Epub 2022 Jun 17.
PMID: 35715971.CHIANG CP, Hung CT, Chen YH, Chen CY, Soong CY, Liu SW, Liu HL, Ma J, Chung CH, Tsao CH, Sun CA, Chien WC, Wang WM. Stevens-Johnson syndrome and toxic epidermal necrolysis associated with increased risk of developing psychiatric disorders: Aretro spective population-based cohort study in Taiwan.J Dermatol. 2022 Oct;49(10):979-987.
CHUENWUPASAKUL D, Washrawirul C, Panpruk R, Wititsuwannakul J, Charoenchaipiyakul K, Buranapraditkun S, Puangsricharern V, Klaewsongkram J, Rerknimitr
P. Correlations between histopathologic findings, serum biomarker levels, and clinical outcomes in Stevens-Johnson syndrome/toxic epidermal necrolysis (SJS/TEN). Sci Rep. 2023 Aug 21;13(1):13620.
GUPTA N, Singh G, Bashir H, Sangwan V, Mathur U. Managing chronic inflammation inocular sequela e of Stevens Johnson Syndrome to resto revision.Ocul Surf. 2023 Apr;28:40-41. doi: 10.1016/j.jtos.2023.01.008. Epub 2023 Jan 28. PMID: 36717075.
HUNG YT, Chen YW, Huang Y, Lin YJ, Chen CB, Chung WH. Acute graft-versus-hostd is ease presenting as Stevens-Johnson syndrome and toxic epidermal necrolysis: A retrospective cohort study.J Am Acad Dermatol. 2023 Apr;88(4):792-801. doi: 10.1016/j.jaad.2022.10.035. Epub 2022 Oct 22. PMID: 36280000.
KUIJPER, E. et al. Clinical and pathogenic aspects of the severe cutaneous adverse reaction epidermal necrolysis (EN). Journal of the European Academy of Dermatology and Venereology, v. 34, n. 9, p. 1957–1971, 15 maio 2020.
LEBRUN-VIGNES, B. et al. Is acetaminophen associated with a risk of Stevens-Johnson syndrome and toxic epidermal necrolysis? Analysis of the French Pharmacovigilance Database. British Journal of Clinical Pharmacology, v. 84, n. 2, p. 331–338, 10 nov. 2017.
LEHLOENYA RJ. Disease severity and status in Stevens-Johnson syndrome and toxicepidermal necrolysis: Key knowledge gaps and research needs. Front Med (Lausanne). 2022 Sep 12;9:901401. doi: 10.3389/fmed.2022.901401. PMID: 36172538; PMCID: PMC9510751.
LERCH, M. et al. Current Perspectives on Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis. Clinical Reviews in Allergy & Immunology, v. 54, n. 1, p. 147–176, 29 nov. 2017.
MA DH, Tsai TY, Pan LY, Chen SY, Hsiao CH, Yeh LK, Tan HY, Lu CW, Chen CB, Chung WH. Clinical Aspects of Stevens-Johnson Syndrome/Toxic Epidermal Necrolysis With Severe Ocular Complications in Taiwan.Front Med (Lausanne). 2021 May 12;8:661891.
SANGWAN SK, Sharma N, Agarwal T, Khanna N, Pandey RM, Sharma A, Vajpayee RB. Chronic ocular sequelae in Stevens-Johnson syndrome: a genetic association study. Mol Vis. 2022 Dec 31;28:526-535. PMID: 37089698; PMCID: PMC10115362.
SATO, S. et al. Clinical features of Stevens-Johnson syndrome and toxic epidermal necrolysis. Pediatrics International: Official Journal of the Japan Pediatric Society, v. 60, n. 8, p. 697–702, 1 ago. 2018.
SCHROEDER JW, Caputo V, Guida S, Conte F, Paolino G, Bonoldi E, Baruffaldi Preis FW, Rongioletti F. Stevens-Johnson syndrome and toxic epidermal necrolysis: 11-year retrospective experience in a high-complexity tertiary hospital in Milan, Italy.Clin Dermatol. 2023 Sep 15:S0738-081X(23)00152-9.
STRUZYNA J, Surowiecka A, Korzeniowski T, Korulczyk P, Drozd L, Stachura A, Torres K, Krajewski A. Accuracy of SCORTEN inpredicting mortality intoxic epidermal necrolysis.BMC Med Inform Decis Mak. 2022 Oct 19;22(1):273.
SUNAGA Y, Hama N, Ochiai H, Kokaze A, Lee ES, Watanabe H, Kurosawa M, Azukizawa H, Asada H, Watanabe Y, Yamaguchi Y, Aihara M, Mizukawa Y, Ohyama M, Abe R, Hashizume H, Nakajima S, Nomura T, Kabashima K, Tohyama M, Takahashi H, Mieno H,
UETA M, Sotozono C, Niihara H, Morita E, Sueki H. Risk factors for sepsis and effects of pretreatment with systemic steroid therapy for underlying condition in SJS/TENpatients: Results of a nation widecross-sectional survey in 489 Japanese patients. J Dermatol Sci. 2022 Aug;107(2):75-81.
WORSWICK, S.; COTLIAR, J. Stevens-Johnson syndrome and toxic epidermal necrolysis: a review of treatment options. Dermatologic Therapy, v. 24, n. 2, p. 207–218, mar. 2011.
ZOU, H.; DAVELUY, S. Toxic epidermal necrolysis and Stevens‐Johnson syndromeafter COVID ‐19 infection and vaccination. Australasian Journal of Dermatology, v. 64, n. 1, 9 dez. 2022.
Caio Vinicius Magalhães Rodrigues
Discente do curso de Medicina do Centro Universitário
UNINORTE, Rio Branco, Acre, Brasil.
Crysdian Janke Farias
Discente do curso de Medicina do Centro Universitário
UNINORTE, Rio Branco, Acre, Brasil.
Katherine Guimarães de Alencar
Docente do curso de Medicina do Centro Universitário
UNINORTE, Rio Branco, Acre,Brasil.
Gmail do autor correspondente: cvmrodrigues11@gmail.com
