ANALYSIS OF THE PREVALENCE OF STAPHYLOCOCCUS AUREUS IN THE CLINICS OF DR. ARY PINHEIRO HOSPITAL IN PORTO VELHO – RO BETWEEN 2020 AND 2022
REGISTRO DOI: 10.69849/revistaft/cs10202507310904
Kariny De Paula Silveira1
Gabriela Alves Moreira2
Leandro Rodrigues Bernardino3
Juliana Loca Furtado Fontes4
Resumo
Objetivo: Analisar a incidência de Staphylococcus aureus nas diferentes clínicas do Hospital de base Dr. Ary Pinheiro em Porto Velho-RO, durante o período de janeiro de 2020 a dezembro de 2022. Métodos: Trata-se de um estudo observacional, quantitativo, documental e retrospectivo. Foram analisados os registros de culturas positivas para S. aureus provenientes de diversas clínicas do Hospital Dr. Ary Pinheiro, identificadas pelo Laboratório de Microbiologia entre 2020 e 2022. Os dados foram organizados em planilhas eletrônicas para descrever a frequência e distribuição da incidência da bactéria nas clínicas e no período estudado. Resultados: Foram identificadas 125 culturas positivas para S. aureus no período analisado. A Clínica Médica II apresentou a maior frequência, com 38 casos (30,4% do total), seguida pela UTI Neonatal com 34 casos (27,2%), outras clínicas com incidências notáveis incluíram o Berçário (14 casos; 11,2%) e a Maternidade (13 casos; 10,4%), concentrando essas quatro unidades 79,2% dos casos. Conclusão: O estudo identificou as clínicas com maior incidência de S. aureus no hospital, fornecendo dados epidemiológicos locais relevantes para o direcionamento de medidas preventivas. Suas limitações incluem o desenho retrospectivo e a análise de dados de uma única instituição.
Palavras-chave: Staphylococcus aureus, Epidemiologia, Infecção hospitalar, Clínicas Hospitalares.
INTRODUÇÃO
A Staphylococcus aureus caracteriza-se por ser uma bactéria esférica, gram-positiva, que se desenvolve em um formato característico de “cachos de uva” e pertence ao grupo cocos, além de ser uma bactéria anaeróbia facultativa, ou seja, sobrevive com a presença ou sem a presença de oxigênio. Nos seres humanos, a Staphylococcus aureus pode ser encontrada na pele e nas fossas nasais. Não provoca a incidência de doenças se permanecer restrita a esses locais; entretanto, se invadir a corrente sanguínea, terá acesso a qualquer órgão, desencadeando infecções graves, sepse ou choque séptico (FERREIRA et al., 2015).
Diante dessa circunstância, a S. aureus consiste na principal causa de infecções bacterianas em humanos e um dos mais importantes e preocupantes patógenos em casos de infecções sistêmicas de origem comunitária e hospitalar em todo o mundo (DOS SANTOS et al., 2021).
Uma cepa particularmente preocupante é o Staphylococcus aureus resistente à meticilina (MRSA), que apresenta resistência ao antibiótico meticilina e outros betalactâmicos, como penicilinas, cefalosporinas e carbapenêmicos. A resistência do MRSA é causada pela produção de uma proteína de ligação à penicilina alterada, conhecida como PBP2a. Além disso, o MRSA pode apresentar resistência a outros antibióticos como aminoglicosídeos, tetraciclinas e fluoroquinolonas, o que torna o tratamento mais difícil e pode levar a complicações e pior prognóstico (FERREIRA etal., 2011).
Pacientes internados nas unidades hospitalares possuem um maior risco de contrair infecções por bactérias resistentes a antimicrobianos, incluindo a forma resistente à meticilina do Staphylococcus aureus (MRSA), fator que está relacionado sobretudo ao tempo de internação, às medidas de biossegurança e às condições clínicas dos pacientes atendidos no hospital. A disseminação do MRSA nos ambientes hospitalares eleva o risco de infecções secundárias em pacientes vulneráveis, dentre estes pacientes infectados por MRSA, em torno de 20% vão a óbito, devido ao fato de que a infecção causada pela bactéria Staphylococcus aureus contribui para o aumento dos índices de complicações, principalmente entre pacientes com comorbidades como diabetes, doença pulmonar crônica, hipertensão arterial e doenças cardíacas (MENEGUIN; TORRES; POLLO, 2020; RODRIGUES et al., 2020).
Diante desse contexto, é fundamental o aperfeiçoamento das estratégias para o tratamento e a prevenção de infecções hospitalares por MRSA no Hospital de Base. Essa melhora pode envolver medidas como o aprimoramento da higienização e a utilização correta de antibióticos, a fim de evitar a resistência. Nesse sentido, este trabalho tem como objetivo analisar os quadros clínicos de pacientes infectados por Staphylococcus aureus resistente à meticilina nas unidades hospitalares. Espera-se que os resultados possam contribuir para a melhora das estratégias de prevenção e tratamento de infecções hospitalares por MRSA, garantindo um melhor prognóstico para os pacientes hospitalizados.
1. FUNDAMENTAÇÃO TEÓRICA OU REVISÃO DA LITERATURA
1.1. Características gerais
O Staphylococcus aureus é caracterizado como uma bactéria gram-positiva, anaeróbia facultativa, com morfologia esférica, que pode se apresentar de forma isolada, aos pares, em cadeias curtas ou, principalmente, agrupados irregularmente, semelhante a um cacho de uvas, em decorrência de sua divisão celular em múltiplos planos (CORREAL et al., 2013; DOS SANTOS et al., 2007). Essa bactéria é considerada parte da microbiota de seres humanos saudáveis, principalmente na pele e nas fossas nasais. Sua colonização nesses locais é geralmente assintomática, favorecendo a contaminação por meio do contato (DE OLIVEIRA et al., 2021). A propagação endógena é a mais comum, responsável pela maioria das infecções hospitalares, embora também possa ocorrer disseminação exógena pelo contato com indivíduos ou objetos contaminados (TONG et al., 2015). O S. aureus pode causar desde infecções simples da pele até infecções graves como pneumonia, endocardite e septicemia. É considerada a bactéria mais virulenta do seu gênero, devido a fatores como cápsula protetora, adesinas, ácido teicoico e elevada resistência a antimicrobianos (AQUINO; SILVA, 2022; TONG et al., 2015). As infecções por MRSA podem ser classificadas como associadas a serviços de saúde (HA-MRSA) ou adquiridas na comunidade (CA-MRSA) (TURNER et al., 2019). Pacientes hospitalizados estão particularmente expostos a essas infecções devido ao uso de procedimentos invasivos, como cirurgias complexas, cateterismos, traqueostomias, uso de drogas imunodepressoras e antimicrobianos, bem como pelas interações com a equipe de saúde e superfícies contaminadas (AQUINO; SILVA, 2022; DE OLIVEIRA et al., 2021).
1.2. Epidemiologia
A ocorrência de infecções hospitalares é uma das principais complicações da saúde pública, com impactos econômicos e na saúde da população. As infecções por MRSA superam o HIV como a principal causa de mortalidade nos Estados Unidos. Em hospitais americanos, o S. aureus é responsável por 12% das infecções relacionadas ao pulmão, feridas cirúrgicas e corrente sanguínea. No Brasil, a prevalência de infecções hospitalares por S. aureus é de 18,4%, principalmente em hospitais públicos (AQUINO; SILVA, 2022; DE OLIVEIRA et al., 2021). Há, ainda, elevada taxa de colonização por MRSA entre estudantes da área da saúde, sendo as narinas o local mais comum de colonização, com prevalência média de 40% (DE OLIVEIRA et al., 2021).
1.3. Mecanismos de patogenicidade
O S. aureus integra a microbiota normal da pele, mucosas e vias respiratórias de muitas pessoas, sem causar danos. Contudo, em situações de imunossupressão, trauma, cirurgia ou uso de dispositivos invasivos, pode tornar-se oportunista e patogênico. Sua resistência à dessecação e frio contribui para sua persistência em superfícies hospitalares. Essa bactéria forma biofilmes em superfícies como cateteres e próteses, dificultando o tratamento e possibilitando infecções persistentes. Os fatores de virulência incluem proteínas de adesão, toxinas, enzimas e mecanismos de evasão do sistema imune, como a proteína A, lipases e cápsulas polissacarídicas (CHEUNG et al., 2011; FOSTER; HÖÖK, 1998; HOLLAND; SCHMITT; YOUNG, 2005; WEIDENMAIER; PESCHEL, 2008).
1.4. Меcanismos de resistência do MRSA
O MRSA possui um elemento genético chamado SCCmec, que confere resistência aos antibióticos beta-lactâmicos por meio da produção da proteína PBP2a. Existem diferentes tipos de SCCmec que variam conforme a estrutura genética e os genes adicionais de resistência que transportam (ZHANG et al., 2009). O sistema regulatório Agr permite ao S. aureus regular a expressão de genes de virulência conforme a densidade populacional. Ele também controla a produção de peptídeos tóxicos, como as modulinas solúveis em fenol (PSMs), que afetam diretamente a resposta imune do hospedeiro (THOENDEL et al., 2011; WANG et al., 2007).
1.5. Tratamentos utilizados
O tratamento do MRSA em ambientes hospitalares inclui o uso de mupirocina tópica, antibióticos orais como rifampicina e tetraciclina, e agentes intravenosos como a vancomicina (LUNA et al., 2010).
1.6. Medidas de prevenção e controle
A prevenção das infecções por S. aureus em unidades hospitalares exige medidas como higiene adequada das mãos com água e sabão ou álcool 70%, distanciamento entre leitos e isolamento de pacientes conforme a patologia (LEITE, 2008).
2. METODOLOGIA
Este estudo baseia-se, quanto à finalidade, em uma pesquisa básica, de natureza observacional, com uma abordagem quantitativa e explicativa, e quanto aos seus procedimentos, em um estudo documental e retrospectivo.
Este estudo foi realizado no Laboratório de Microbiologia do hospital Dr. Ary Pinheiro em Porto Velho – RO, que se localiza na Avenida Governador Jorge Teixeira, 3766 – Bairro Industrial e possui 39 anos de funcionamento, além de ser considerado uma referência nos atendimentos da região norte do país.
Foram selecionados para o estudo 125 culturas positivas de S. aureus nas clínicas cirúrgicas I e II, berçário, clínica médica, maternidade, ortopedia I e II, transplantes, unidades de terapia intensiva (UTI) 1,2 e 3 e UTI neonatal do hospital Dr. Ary Pinheiro em Porto Velho- RO entre os anos de 2020 e 2022.
Como critérios de inclusão, foram utilizados os dados fornecidos pelo Laboratório de Microbiologia do hospital Dr. Ary Pinheiro, referente às culturas positivas para S. aureus nas clínicas cirúrgicas I e II, berçário, clínica médica, maternidade, ortopedia I e II, transplantes, UTI 1,2 e 3 e UTI neonatal e foram credibilizados apenas os dados fornecidos entre os anos de 2020 e 2022. Foram excluídos dados referentes a culturas positivas de outros microrganismos, além de valores fora do período proposto.
Os dados referentes às culturas microbiológicas positivas para Staphylococcus aureus, realizadas no período de janeiro de 2020 a dezembro de 2022 e provenientes das clínicas selecionadas (Clínicas Cirúrgicas I e II, Berçário, Clínica Médica II, Maternidade, Ortopedia I e II, Transplantes, UTI 1, 2 e 3, e UTI Neonatal), foram obtidos por meio de consulta aos registros consolidados do Laboratório de Microbiologia do Hospital Dr. Ary Pinheiro.
Para cada cultura positiva identificada dentro dos critérios de inclusão, foram coletadas as seguintes variáveis de interesse: data da coleta da amostra, clínica de origem do paciente no momento da coleta, e resultado da identificação do S. aureus.
As informações coletadas foram organizadas e tabuladas utilizando o software Microsoft Excel®. Esta ferramenta foi empregada na elaboração de tabelas de frequência que permitiram visualizar a distribuição da incidência de S. aureus entre as clínicas no período estudado.
Para obtenção dos dados do Laboratório de Microbiologia do hospital Dr. Ary Pinheiro em Porto Velho – RO, seguiram-se os termos preconizados pela resolução n.º 466/12 do Conselho Nacional de Saúde do Ministério da Saúde, tendo início após aprovação do Comitê de Ética em Pesquisa (CEP) sob o número CAAE: 78249724.7.0000.0012 e número do parecer: 6.730.936.
3. RESULTADOS
Tabela 1 – Culturas positivas para Staphylococcus aureus e respectivas taxas de positividade intra-clínica, Hospital Dr. Ary Pinheiro, Porto Velho-RO (2020-2022).
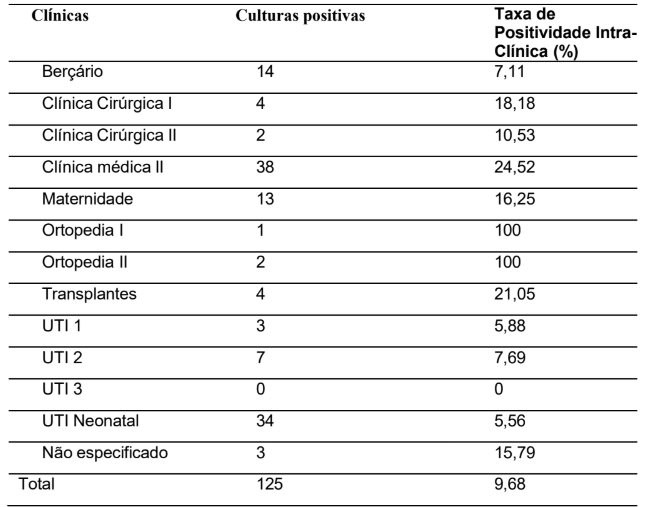
A Tabela 1 apresenta a distribuição do número de culturas microbiológicas positivas para Staphylococcus aureus, identificadas nas diferentes clínicas do Hospital Dr. Ary Pinheiro, localizado em Porto Velho – RO, durante o período de 2020 a 2022. No total, foram registrados 125 casos confirmados.
A Clínica Médica II foi a unidade com a maior incidência, contabilizando 38 casos, o que representa 24,52% do total. Em seguida, a UTI Neonatal apresentou 34 culturas positivas (5,56%), o que pode indicar uma alta densidade de casos, embora com menor proporção intra-clínica. Outras unidades com valores relevantes incluem o Berçário (14 casos; 7,11%) e a Maternidade (13 casos; 16,25%).
Unidades como Ortopedia I e II apresentaram 100% de positividade, embora com números absolutos baixos (1 e 2 casos, respectivamente), o que sugere que todos os exames realizados nessas clínicas resultaram em culturas positivas. A UTI 3 não registrou nenhum caso positivo no período analisado.
Vale destacar que três casos foram classificados como “Não especificado”, representando 15,79%, o que pode indicar falhas de registro ou informações incompletas na origem das amostras. A tabela também mostra discrepâncias entre os valores absolutos e percentuais intra-clínicos, o que requer atenção na interpretação. A presença de valores percentuais elevados em clínicas com poucos exames sugerem a necessidade de avaliar o volume total de coletas por unidade para melhor compreensão da taxa de positividade.
4. DISCUSSÃO
Os dados obtidos neste estudo revelam um cenário esperado, porém preocupante. Em que a Clínica Médica II concentrou a maior parte das culturas positivas para Staphylococcus aureus (24,52%), seguida da UTI Neonatal (5,56%), Berçário (7,11%) e Maternidade (16,25%). Esses achados condizem com outros artigos, que apresentam os ambientes hospitalares com pacientes em condições clínicas mais vulneráveis como UTIs e clínicas médicas, como ambientes com uma maior predisposição a infecções por microorganismo, como o S. aureus. (AQUINO; SILVA, 2022; TONG et al., 2015).
Além de estarem de acordo com os estudos prévios que demonstram maior prevalência de S. aureus em unidades com uso frequente de dispositivos invasivos, internações prolongadas e elevado consumo de antimicrobianos (MENEGUIN et al., 2020; TURNER et al., 2019). Nesses ambientes, o risco de colonização e infecção por cepas multirresistentes é significativamente ampliado, exigindo atenção redobrada por parte das equipes multiprofissionais.
Por outro lado, o fato de a Ortopedia I e II apresentarem 100% de positividade, apesar da baixa quantidade de casos absolutos (1 e 2, respectivamente), sugere mais uma consequência do número reduzido de coletas do que um sinal de gravidade real. Pois caso tenha sido realizado apenas um ou dois exames, todos positivos, os dados acabam distorcendo a análise percentual. Correal et al. (2013) chamam atenção para esse risco, lembrando que indicadores com base em amostras pequenas podem gerar interpretações equivocadas. Ainda, a presença de casos classificados como “não especificados” (15,79%) demonstra fragilidade nos registros laboratoriais e reforça a importância de sistemas de informação mais eficientes e padronizados.
Na UTI Neonatal, os números também chamam atenção. Bebês internados nessa unidade muitas vezes apresentam sistema imune imaturo, o que favorece a instalação de infecções oportunistas, como as causadas por S. aureus. Essa relação já foi observada por DE OLIVEIRA et al. (2021), que destacam a facilidade de disseminação da bactéria em ambientes hospitalares muito ocupados e de difícil esterilização constante.
Outrossim, a ausência de dados da UTI 3 no período analisado, embora à primeira vista pareça positivo, é importante lembrar que pode não refletir ausência de infecção, mas sim possíveis falhas na coleta ou registro. Leite (2008) já destacava, em seus estudos, como a ausência de dados pode ser enganosa se não houver um monitoramento contínuo e rigoroso.
Esses resultados se somam às evidências já consolidadas na literatura (FERREIRA et al., 2011; TURNER et al., 2019), que indicam o ambiente hospitalar como propício à seleção de cepas resistentes, como o MRSA. A recorrência dessas infecções reforça a necessidade de ações preventivas mais eficazes e de um uso mais criterioso dos antimicrobianos. Além de reforçarem a relevância da vigilância epidemiológica contínua e a adoção de medidas eficazes de controle de infecção hospitalar. A literatura destaca a importância da higienização adequada das mãos, uso racional de antimicrobianos, isolamento de pacientes colonizados ou infectados e capacitação permanente dos profissionais de saúde como estratégias eficazes na prevenção da disseminação do S. aureus e suas cepas resistentes (LEITE, 2008; DE OLIVEIRA et al., 2021).
Este estudo apresenta como principal limitação sua natureza retrospectiva e documental, ou seja, depende de registros já existentes. Assim, a falta de algumas informações básicas, como o total de culturas realizadas por clínica, as condições clínicas dos pacientes ou mesmo a distinção entre cepas sensíveis e resistentes à meticilina, impossibilita a avaliação da real dimensão da presença do MRSA (ZHANG et al., 2009; LUNA et al., 2010) além de dificultar a associação dos casos a fatores clínicos como tempo de internação ou uso prévio de antibióticos, comprometendo o entendimento dos fatores de risco.
Para que se compreenda melhor o comportamento do S. aureus nas unidades hospitalares, seria ideal que novos estudos incluíssem as variáveis clínicas dos pacientes e realizassem testes de sensibilidade antimicrobiana. Além de mapear a taxa de colonização em pacientes e profissionais da saúde, uma vez que a bactéria nem sempre se manifesta de forma aguda. Trabalhos como os de Cheung et al. (2011) e Foster e Höök (1998) apontam para a importância da integração entre microbiologia e as práticas clínicas no controle efetivo dessas infecções.
5. CONCLUSÃO/CONSIDERAÇÕES FINAIS
Este estudo demonstrou que a prevalência de Staphylococcus aureus no Hospital Dr. Ary Pinheiro não é uniforme, apresentando uma variação estatisticamente significativa entre as diferentes unidades clínicas no período de 2020 a 2022. A análise identificou a Clínica Médica II e a UTI Neonatal como os principais focos de isolados em números absolutos, enquanto unidades como o Ambulatório e o Centro Obstétrico revelaram taxas de positividade intra-clínica particularmente elevadas, sinalizando como áreas críticas para a disseminação do patógeno. Estes achados, apesar das limitações de um estudo retrospectivo, fornecem um panorama epidemiológico local essencial, que serve como uma ferramenta indispensável para o direcionamento de estratégias de vigilância e a implementação de medidas de controle de infecção mais eficazes e focadas na instituição. Reforça-se, portanto, a necessidade de um monitoramento contínuo e de futuros estudos que investiguem os fatores de risco associados e o perfil de resistência à meticilina para mitigar o impacto deste patógeno no ambiente hospitalar.
REFERÊNCIAS
1. AQUINO MS, SILVA CMD. Staphylococcus Aureus e sua importância no âmbito das infecções hospitalares: revisão da literatura. Research, Society and Development, 2022; 11(14): e519111436568.
2. CHEUNG GYC et al. Role of the Accessory Gene Regulator agr in Community-Associated Methicillin- Resistant Staphylococcus aureus Pathogenesis. Infection and Immunity, 2011; 79(5): 1927.
3. CORREAL JCD et al. Infecções por Staphylococcus aureus: mudança do perfil epidemiológico no Hospital Universitário Pedro Ernesto. Revista Hospital Universitário Pedro Ernesto, 2013; 12(3): 32- 40.
4. DE OLIVEIRA EMN et al. Colonization of methicillin-resistant staphylococcus aureus among healthcare students: An integrative review. São Paulo Medical Journal, 2021; 139(6): 607–614.
5. DOS SANTOS AL et al. Staphylococcus aureus: visitando uma cepa de importância hospitalar. Jornal Brasileiro de Patologia e Medicina Laboratorial, 2007; 43(6): 413–423.
6. DOS SANTOS SCG et al. Epidemiologia molecular de Staphylococcus aureus no Brasil: elevada frequência de clones epidêmicos|pandêmicos, CA-MRSA e perspectivas futuras / Molecular epidemiology of Staphylococcus aureus in Brazil: high frequency of international epidemic|pandemic clones, CA-MRSA and perspectives. Brazilian Journal of Development, 2021; 7(4): 35734–35751.
7. FERREIRA AM et al. Methicillin-resistant Staphylococcus aureus on surfaces of an Intensive Care Unit. Acta Paulista de Enfermagem, 2011; 24(4): 453-458.
8. FOSTER TJ, HÖÖK M. Surface protein adhesins of Staphylococcus aureus. Trends in Microbiology, 1998; 6(12): 484–488.
9. HOLLAND IB, SCHMITT L, YOUNG J. Type 1 protein secretion in bacteria, the ABC transporter dependent pathway (review). Molecular Membrane Biology, 2005; 22(1–2): 29–39. 10. ITO T, KATAYAMA Y, HIRAMATSU K. Cloning and nucleotide sequence determination of the entire mec DNA of pre-methicillin-resistant Staphylococcus aureus N315. Antimicrobial Agents and Chemotherapy, 1999; 43(6): 1449–1458.
11. LEITE GB. Isolamento e identificação de Staphylococcus aureus e avaliação do perfil de sensibilidade aos antimicrobianos no Hospital Universitário de Brasília. Monografia (Graduação em Farmácia) – Universidade de Brasília, Brasília, 2008; 55f.
12. LIMA MFP et al. Staphylococcus aureus E AS INFECÇÕES HOSPITALARES – REVISÃO DE LITERATURA. Uningá Review, 2015; 21(1): 32-39.
13. LOWY FD. Staphylococcus aureus infections. The New England Journal of Medicine, 1998; 339(8): 520–532.
14. LUNA CM et al. Treatment of methicillin-resistant Staphylococcus aureus in Latin America. The Brazilian Journal of Infectious Diseases, 2010; 14(Suppl 2): S119-S127.
15. MENEGUIN S, TORRES EA, POLLO CFF. Fatores associados à infecção por Staphylococcus aureus resistente à meticilina em unidade de terapia intensiva. Revista Brasileira de Enfermagem, 2020; 73(6): e20190483.
16. NOVICK RP, GEISINGER E. Quorum sensing in staphylococci. Annual Review of Genetics, 2008; 42: 541–564.
17. RODRIGUES R et al. Risk factors, length of stay and in-hospital mortality of methicillin resistant staphylococcus aureus infections: A case-control study. Acta Medica Portuguesa, 2020; 33(3): 174– 182.
18. THOENDEL M et al. Peptide signaling in the Staphylococci. Chemical Reviews, 2011; 111(1): 117-51.
19. TONG SYC et al. Staphylococcus aureus infections: Epidemiology, pathophysiology, clinical manifestations, and management. Clinical Microbiology Reviews, 2015; 28(3): 603–661.
20. TURNER NA et al. Methicillin-resistant Staphylococcus aureus: an overview of basic and clinical research. Nature Reviews Microbiology, 2019; 17(4): 203–218.
21. WANG R et al. Identification of novel cytolytic peptides as key virulence determinants for community- associated MRSA. Nature Medicine, 2007; 13(12): 1510–1514.
22. WEIDENMAIER C, PESCHEL A. Teichoic acids and related cell-wall glycopolymers in Gram-positive physiology and host interactions. Nature Reviews Microbiology, 2008; 6(4): 276–287.
23. ZHANG K et al. Novel Staphylococcal Cassette Chromosome mec Type, Tentatively Designated Type VIII, Harboring Class A mec and Type 4 ccr Gene Complexes in a Canadian Epidemic Strain of Methicillin-Resistant Staphylococcus aureus. Antimicrobial Agents and Chemotherapy, 2009; 53(2): 531–540.
1Discente do Curso Superior de Medicina do Centro Universitário Aparício de Carvalho Campus Porto Velho e-mail: karinysilveira2004@gmail.
2Discente do Curso Superior de Medicina do Centro Universitário Aparício de Carvalho Campus Porto Velho e-mail: bibimoreiraalves@icloud.com.
3Discente do Curso Superior de Medicina do Centro Universitário Aparício de Carvalho Campus Porto Velho e-mail: leand.ikki@gmail.com.
4Docente do Curso Superior de Biomedicina do Centro Universitário Aparício de Carvalho Campus Porto Velho. Mestre em Biologia Experimental (PGBIOEXP/UNIR). e-mail: juliana.fontes@fimca.com.br
