REGISTRO DOI: 10.5281/zenodo.7314068
Ariane Vieira Cardoso
Felipe Santos Costa
Francielly Cristina Leite
Juliana Nobre da Silva
Thainá de Souza Batista
Orientador: Prof. Fábio Cavalcanti Araújo
INTRODUÇÃO
A mobilização precoce é uma conduta terapêutica realizada no ambiente de Unidade de Terapia Intensiva, que tem por objetivo diminuir o comprometimento funcional de pacientes críticos, e quando realizada de maneira segura, pode atenuar efeitos deletérios ¹’². Intervir precocemente é de suma importância para reduzir as repercussões decorrentes do período de internação ³, uma vez que pacientes em condições críticas restritas ao leito, apresentam, consequentemente, disfunções do sistema cardiorrespiratório, gastrointestinal, urinário, assim como favorece lesões e disfunções severas no sistema osteomioarticular, devido a inatividade, ou seja, o desuso associado à ingestão de fármacos (como corticoesteróides, sedativos e bloqueadores neuromusculares). Durante a internação na unidade de terapia intensiva os pacientes imobilizados que necessitam de ventilação mecânica no período superior a sete dias desenvolvem fraqueza muscular, com incidência de até 65%. O que contribui para o tempo prolongado de ventilação mecânica e consequentemente maior permanência hospitalar, piorando a qualidade de vida e prognóstico funcional após a alta ⁴’⁵.
Este período prolongado de ventilação mecânica e inatividade do indivíduo, acomete principalmente a musculatura proximal, com redução dos reflexos profundos (médio-plantar; aquileu; patelar; tíbio-femural posterior; bicciptal; triccipital) e alterações sensoriais, incluindo diminuição da sensibilidade a temperatura, vibração e dor ⁶’⁷. Além de propiciar comprometimento muscoesquelético, com intolerância ao ortostatismo, osteoporose, diminuição da massa magra, atrofia muscular, redução da força muscular intolerância ao exercício⁸.
No sistema cardiorrespiratório, podem desenvolver áreas de atelectasias, pneumonia, redução da pressão inspiratória máxima e capacidade vital forçada, diminuição do débito cardíaco, volume sistólico e resistência vascular periférica. Assim como no sistema endócrino, diminuição da sensibilidade à insulina ⁴’⁹.
Atualmente uma nova condição clínica relacionada à fraqueza muscular tem sido descrita na literatura, conhecida como polineuropatia do paciente crítico ⁶’¹⁰, que corresponde à uma disfunção simultânea dos nervos periféricos, mediante às alterações microvasculares sofridas, aumentando a permeabilidade vascular com influxo de agentes tóxicos, redução da síntese de proteínas e excitabilidade da membrana celular, o que influenciam nas grandes vias aferentes e reduzem o processo de envio de informações ao Sistema Nervoso Central, favorecendo a uma perda progressiva da força muscular ⁶’¹¹ .
No que se refere aos critérios de segurança, estes devem ser verificados antes do início da mobilização do paciente crítico. Os principais parâmetros identificados e descritos na literatura são os cardiovasculares, respiratórios e neurológicos. Do ponto de vista cardiovascular, os parâmetros de referência são frequência cardíaca > 40bpm e < 130bpm; PAS > 90mmHg e < 180mmHg; e pressão arterial média > 60mmHg e < 110mmHg. Do ponto de vista respiratório, os critérios de segurança recomendados são frequência respiratória > 12irpm e < 20irpm; e saturação periférica de oxigênio > 88%; caso o paciente esteja em VM, verificar FIO2 < 60% e/ou PEEP < 10cmH2 O. Do ponto de vista neurológico, o paciente não deve apresentar elevação da pressão intracraniana, nem estar agitado; deve ser capaz de entender e cumprir os comandos adequadamente, e de abrir os olhos ao estímulo verbal ¹²ʼ¹³.
A mobilização precoce é contraindicada para pacientes, com doenças terminais, hipertensão arterial sistólica > 170mmHg; SpO2 < 90% independentemente da fração inspirada de oxigênio, hipertensão intracraniana, fraturas instáveis, infarto agudo do miocárdio recente, feridas abdominais abertas; queda de 20% ou mais da frequência cardíaca durante a realização das atividades de mobilização precoce. Défices cognitivo e neurológico profundo podem ser considerados como limitações, mas não como contraindicações ¹⁴-²⁷.
A assistência fisioterapêutica no cuidado do paciente crítico pode auxiliar na identificação precoce de problemas cinéticos-funcionais, sendo portanto, utilizada como recurso para prevenção da fraqueza muscular, hipotrofia e recuperação da capacidade funcional por meio da mobilização precoce, que auxilia na melhora da função respiratória, diminui os efeitos acometidos pela síndrome do imobilismo, além de trazer benefícios físicos e psicológicos aos pacientes, assim como pode acelerar o processo de recuperação²⁸ʼ²⁹.
As atividades terapêuticas acontecem de forma progressiva com exercícios de mobilidade no leito, mudanças de decúbito e trocas transposturais incluindo sedestação à beira leito, ortostatismo, transferência para uma poltrona e a deambulação²⁸ .
Incluem também, exercícios passivos, ativo-assistidos e resistidos da cinesioterapia precoce visam minimizar os riscos de tromboembolismo, prevenir a síndrome do imobilismo associada ao tempo de hospedagem hospitalar, além de manter a amplitude dos movimentos articulares, o tônus, a força e a função muscular. ³⁰
O treinamento aeróbico propõe melhor endurance cardiorrespiratório através dos exercícios metabólicos realizados de forma ativa e livre e que podem ser otimizados através do uso do cicloergômetro – aparelho estacionário, que permite rotações cíclicas utilizado tanto para exercícios de membros superiores, quanto para membros inferiores. Dentre os efeitos agudos esperados, particularmente as alterações hemodinâmicas do sistema cardiovascular são justificadas pela elevação da atividade nervosa simpática e redução da atividade parassimpática, refletindo no aumento de FC. Ainda ocorre vasodilatação nos vasos sanguíneos da musculatura ativada pelo exercício, causada pela liberação de óxido nítrico, o que leva à alteração da resistência vascular periférica refletindo na elevação da PAS.³¹
No que se refere à mecânica respiratória, a fisioterapia não se restringe somente ao tratamento, pois engloba também a prevenção às doenças respiratórias. Além disso, as técnicas aplicadas visam à liberação das vias respiratórias, a fim de retirar os impedimentos que o ar encontra ao passar por elas. O fisioterapeuta procura aumentar a capacidade ventilatória dos pulmões de seu paciente, utilizando-se de aparelhos específicos para a mobilização da secreção a fim de facilitar a sua retirada. ³²
OBJETIVO GERAL
Revisar os estudos realizados em pacientes submetidos à mobilização precoce.
OBJETIVOS ESPECÍFICOS
Evidenciar procedimentos fisioterapêuticos aplicados à mobilização precoce; Evidenciar efeitos terapêuticos da mobilização precoce.
METODOLOGIA
Trata-se de uma revisão de literatura de artigos científicos. A busca foi conduzida na BVS , onde foram pesquisados artigos indexados nas bases de dados MEDLINE, LILACS, SCIELO e PUBMED. Para a busca foram utilizados os seguintes descritores: Mobilização precoce, paciente crítico, unidade de terapia intensiva, fisioterapia, deambulação precoce e seus correspondentes em inglês. Estes descritores poderiam estar no título ou no resumo.
Durante a seleção foram incluídos estudos de revisão de literaturas, revisão sistemáticas e ensaio clínico controlado/randomizado que estavam disponíveis na íntegra, abordassem sobre as diversas formas de mobilização precoce no paciente crítico na UTI, bem como seus respectivos efeitos a curto e longo prazo, publicados entre os anos de 2012 à 2022. Como critérios de exclusão foram desconsiderados os artigos que não atendessem aos objetivos do estudo , publicados fora do período estipulado, e estudos realizados com público neonatal e pediátrico. No total foram encontrados 36 artigos, após a leitura dos resumos, 22 foram excluídos pois não atendiam ao objetivo deste estudo. Sendo assim, foram incluídas um total de 14 evidências para a produção desta revisão de literatura.
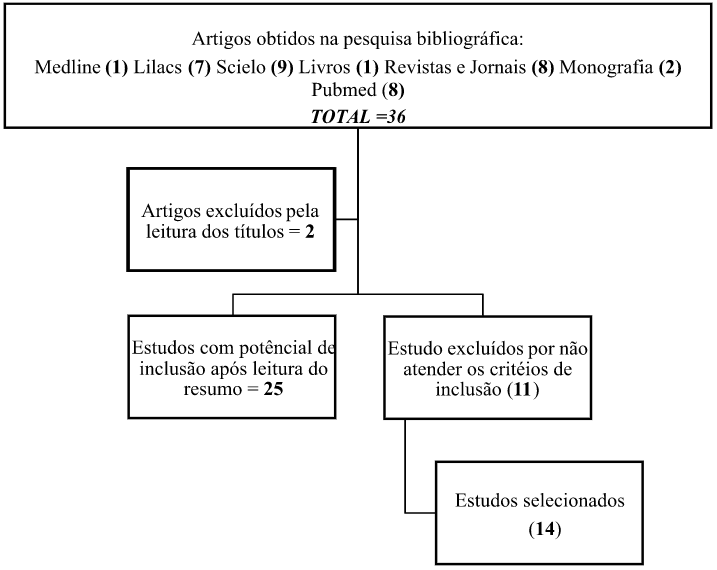
RESULTADOS
AUTOR/ANO TIPO DE ESTUDO OBJETIVO INTERVENÇÃO CONCLUSÃO Molina et.al. 2019 Revisão Sistemática Verificar a utilização da mobilização precoce como profilaxia da trombose venosa profunda em ambientes hospitalares. Mudanças de decúbito e posicionamento no leito, mobilizações passivas, exercícios ativo-assistidos e ativo livres, uso de cicloergômetro, eletroestimulação, treino funcional, sedestação, ortostatismo, marcha estacionária, transferência da cama para cadeira e deambulação. Os autores concluem que a mobilização precoce em ambientes hospitalares é sub utilizada e seus benefícios pouco conhecidos, aumentando muitas vezes o número de casos relacionados a TVP. Sanches et al. 2020 Estudo Transversal Verificar os efeitos agudos do uso do cicloergômetro adaptado ao leito na hemodinâmica e aceitação dos pacientes internados em UTI. Exercício ativo livre de MMSS e MMII com o cicloergômetro (sem carga), com tempo total de 16 min (sendo 8min em MMSS e 8min em MMII). O exercício provocou alterações dos sinais vitais iniciais em relação aos finais, como: diminuição na PA, elevação da FC e oscilação da SpO2, consideráveis e esperados. Pissolato et al. 2018 Revisão Integrativa Buscar na literatura, através de uma revisão integrativa, a temática mobilização precoce em pacientes adultos internados em UTI. Protocolo de mobilização precoce que consiste em sentar, levantar, deambular e movimentar passivamente os membros. Todos os estudos demonstram uma resposta favorável proveniente da realização da MP em pacientes internados em UTI como a melhora na FM respiratória e periférica, diminuição no tempo de internação e uso da ventilação mecânica. Dantas et al. 2012 Ensaio Clínico e Randomizado Avaliar os efeitos de um protocolo de mobilização precoce na musculatura periférica e respiratória de pacientes críticos. GC: mobilização passiva generalizada, exercícios ativoassistidos de acordo com o progresso do pct. GE: protocolo de MP dividido em 5 estágios. Estágio 1: MP das articulações dos 4MM; Estágio 2: EAA de flexo-extensão dos 4MM; Estágio 3: EAR para MMSS (contra gravidade e auxilio de peso); Estágio 4: EAR para MMSS (contra gravidade e carga) e ciclo ergômetro de MMII; Estágio 5: ECR para MMSS (com carga) ciclo de MMII, treinamento de equilíbrio e deambulação. Verificaram que os pacientes submetidos a um protocolo de mobilização sistemática e precoce GE, apresentaram ganho da força muscular inspiratória e força muscular periférica, comparado ao grupo GC. Cordeiro et al. 2021 Estudo de coorte prospectivo Avaliar o impacto da deambulação precoce na funcionalidade de pacientes submetidos à cirurgia de troca valvar cardíaca. GT:deambulou 15m na uti até a alta, realizou exercícios respiratórios, cicloergometria, cinesioterapia ativa e exercícios sentados na poltrona. GN:exercícios respiratórios, cicloergometria, cinesioterapia ativa e exercícios sentados na poltrona, porém não caminhava ou realizava a atividade em uma distância <15m. Pacientes submetidos à cirurgia de troca valvar cardíaca que realizaram MP apresentaram menor comprometimento da funcionalidade em relação aos pacientes que não deambularam. Heidi et al., 2013 Análise retrospectiva O programa visava reduzir o tempo de permanência dos pacientes na UTI, aumentando o número de atendimentos de fisioterapia no leito, com menor o tempo de espera para o início da intervenção. Pacientes sedados recebiam: mobilização passiva global. Pacientes sem sedação recebiam: exercícios ativos de MMII e MMSS, sentar beira leito, sentar na poltrona, treino de ortostatismo e deambulação. O atendimento fisioterapêutico contribuiu para a diminuição em 2 dias na permanência desses pacientes em UTI, e na economia de custos hospitalares. Murakami et. al. 2015 Estudo Transversal Avaliar os resultados funcionais de pacientes submetidos a protocolo de reabilitação precoce para pacientes críticos desde a admissão até a alta da unidade de terapia intensiva. GI e GII : estimulação neuromuscular dos mm vasto lateral e medial GIII e GIV : exercício ativo em bicicleta ergométrica, 1x ao dia, iniciado sem carga pelo período maximo tolerado e aplicado carga de forma gradual. A manutenção e/ou melhora do estado funcional de admissão foram associadas a menor tempo de internação em UTI e hospitalização. Os resultados sugerem que o tipo de diagnóstico clínico ou cirúrgico, não define a resposta positiva a um protocolo de reabilitação precoce. Kwakman et, al. 2022 Ensaio clínico randomizado Avaliar a eficácia do BWSTT, com cuidados usuais da fisioterapia em pacientes criticamente enfermos no tempo para a deambulação independente em comparação com fisioterapia de cuidados usuais isoladamente. Utilizou uma esteira móvel com utilitário de suporte de peso, à beira leito, além disso os pacientes receberam a fisioterapia habitual, e foram orientados que caminhassem numa velocidade que se sentissem confortáveis. O BWSTT obteve uma melhora significativa no tempo de deambulação independente e menor tempo permanência hospitalar em favor dos pacientes. Schujmann et al., 2019 Ensaio Randomizado e Controlado Verificar se os pacientes participantes do programa de mobilidade na UTI tiveram melhor desempenho funcional, muscular, mobilidade e avaliações respiratórias na alta comparado aos pacientes que receberam fisioterapia convencional. GC: mobilização ativa, bem como posicionamento no leito, transferências à beira do leito e poltrona, ortostatismo e deambulação. GI: terapia combinada composta por fisioterapia convencional e mobilização precoce e progressiva no nível de atividade adequado para cada paciente, exercícios voltados à reeducação da marcha e componentes cognitivos. Verificou-se que o programa de MP e progressiva para pacientes de UTI pode melhorar os resultados funcionais na alta e 3 meses após a hospitalização e a participação em um programa de reabilitação na UTI, assim como o aumento do nível de atividade física nesse período, demonstraram proteger contra a perda do estado funcional e reduzir o tempo de permanência na UTI. Schalle et. al, 2016 Estudo controlado randomizado Testar se a mobilização precoce leva a melhora da mobilidade, diminuição do tempo de permanência na UTI e aumento da independência funcional dos pacientes na alta hospitalar. A intervenção foi dividida em 4 níveis, definida como nível 0 (sem mobilização), nível 1 (exercícios passivos de amplitude de movimento na cama), nível 2 (sentado), nível 3 (em pé) ou nível 4 (deambulação). Notou-se que os pacientes do grupo intervenção tiveram melhores resultados, apresentando menor tempo de internação e melhorou significativamente o estado funcional dos pacientes no momento da alta da UTI. Hodgson et.al, 2015 Estudo de coorte prospectivo binacional, multicêntrico. Investigar a prática atual de mobilização, força na alta da UTI e recuperação funcional em 6 meses em pacientes de UTI ventilados mecanicamente. Exercícios ativo-livre, que ocorreu enquanto o paciente estava recebendo ventilação invasiva. Foi incluído as atividades de rolar, fazer ponte, sentar, ficar em pé e caminhar, flexão e extensão de MMII e MMSS, o paciente também recebeu assistência da equipe ou de equipamento. A MP de pacientes em VM, foi incomum. Em 90 dias após a alta hospitalar notou-se que os pacientes que não foram mobilizados precocemente apresentaram MRC diminuída e má recuperação funcional, estando assim relacionada à mortalidade após 6 meses. Fernández et.al, 2018 Revisão Sistemática Revisar a literatura que examina a reabilitação e a mobilização precoce e que envolve diferentes práticas em pacientes críticos. A intervenção com cicloergômetro foi realizada em três estudos e em 2 deles foi aplicada eletroestimulação. A terapia ocupacional fez parte da intervenção em um estudo e a fisioterapia respiratória específica foi aplicada em 2 investigações. A frequência de MP foi diária ou 5 vezes por semana. A MP está associada a um aumento da capacidade funcional e FM, melhora na distância percorrida. Cicloergômetro e estimulação elétrica podem ser usados para manter a FM. Mais pesquisas são necessárias para estabelecer evidências mais fortes. Silva et.al, 2014 Revisão Sistemática Sistematizar o conhecimento sobre protocolos de MP no ambiente de terapia intensiva e sua repercussão nos aspectos funcionais e de permanência na ventilação mecânica e na UTI. Os estudos relacionaram a funcionalidade, força muscular, internação/ventilação, e outros aspectos com atividades de transferência de ortostase supinosedestacao, deambulação , cicloergometro em MMII , atividades no leito, sedestação, distância percorrida e FES em MMII Concluiu-se que a mobilização precoce na Unidade de Terapia Intensiva apresentou um impacto significativamente positivo nos resultados funcionais dos pacientes. Fossat et. al, 2018 Ensaio clínico randomizado Investigar se o ciclismo precoce no leito mais a estimulação elétrica dos músculos quadríceps somados à reabilitação precoce padronizada resultariam em maior força muscular na alta da UTI. GC: exercícios de mobilização articular passiva de ADM, seguidos de exercícios ativo assistido, exercícios musculares totalmente ativos, transferência à beira leito ou cadeira, ficar em pé e caminhar. GI: além desta MP padronizada, foi submetido ao uso de cicloergômetro em MMII e eletroestimulação no quadríceps. Os autores concluem que não houveram diferenças significativas entre os protocolos aplicados para os grupos (controle e de intervenção).
DISCUSSÃO
Verificamos, por meio deste estudo, que a mobilização precoce obteve impacto na capacidade funcional baseada nas atividades cotidianas quando realizadas de forma progressiva, de passiva à ativo- assistido e posteriormente ativo (com e sem resistência). Observa-se também alterações hemodinâmicas e/ou respiratórias, de baixa frequência e reversíveis com a interrupção da intervenção.
Sua importância e eficácia mostra-se cada vez mais relevante quando realizada de forma sistematizada e por profissionais específicos. Os autores apontam a mobilização precoce como uma técnica segura e viável para minimizar os efeitos deletérios gerados pelo imobilismo.
Sanches et.al, constatou por meio de um estudo transversal com 13 indivíduos internados na UTI, que o exercício ativo realizado com o ciclo ergômetro adaptado ao leito para membros inferiores e superiores, apresentaram alterações dos sinais vitais iniciais em relação aos finais, como: diminuição na PA, elevação da FC e oscilação da SpO2, consideráveis e esperados, pois, durante um exercício sabe-se que a homeostase é quebrada devido ao aumento da demanda metabólica do corpo. Nesse sentido, quando se mobiliza pacientes internados na UTI, espera-se por alterações de parâmetros fisiológicos, seja em atividades aeróbicas ou resistida, que estão associadas ao aumento da atividade simpática durante o exercício, uma resposta da contração muscular e de seus catabólicos liberados.
Burtin et al., em um estudo prospectivo, investigaram se uma sessão de exercício diária, utilizando um cicloergômetro, é uma intervenção segura e eficaz na prevenção e diminuição da função do exercício, força da musculatura do quadríceps, estado funcional e período prolongado na UTI, onde o grupo intervenção, recebeu sessões diárias de exercícios com o uso do cicloergômetro de membros inferiores de forma passiva/ativa/gradativa e adicionalmente em seis níveis, no tempo de 20 minutos.
Observou – se na comparação entre grupo controle e intervenção uma melhora significativa no grupo de intervenção no que diz respeito ao aumento na recuperação da funcionalidade, força de quadríceps, na independência, deambulação e melhora no estado funcional.
Do ponto de vista respiratório, verificou Dantas et.al, que o ganho significativo da força muscular inspiratória pode estar associado ao treinamento dos MMSS realizados no grupo de pacientes mobilizados comparados ao controle. Uma parte dos grupos musculares trabalhados durante a mobilização de MMSS estão inseridos e são estabilizados na caixa torácica, e isso pode ter contribuído para o recrutamento de alguns músculos inspiratórios acessórios da respiração, proporcionando, assim, o ganho da força muscular inspiratória representado pelo aumento da Pimáx (pressão inspiratória máxima); na análise da força muscular expiratória, não foram encontrados ganhos significativos nos valores da Pemáx (pressão expiratória máxima), em ambos os grupos.
Já Hichmann et.al, demonstrou que associação de uma posição sentada em uma cadeira com exercícios passivos e ativos aumentou significativamente o EELI global. Em indivíduos com respiração espontânea, essa melhora foi evidenciada nas regiões pulmonares posteriores, enquanto em indivíduos ventilados mecanicamente o aumento foi observado na região anterior. Além disso, após o término do exercício houve uma melhora especialmente naqueles com menor PaO2 = FIO2 basal e naqueles que realizaram exercícios ativos.
Schujmann et.al, constatou em seus resultados que a inscrição em programas de mobilização para pacientes de UTI deve começar precocemente; ser progressivo, oferecendo níveis de atividade cada vez mais elevados; e melhorar o estado funcional do paciente. Utilizou o protocolo de mobilização precoce semelhante ao de Morris et al., que tem como princípio alongamento passivo, mobilização articular passiva, exercício ativoassistido, exercício ativo-resistido, transferência de deitado para sentado, cicloergômetro, postura ortostática, e deambulação.
Além disso, Silva et. al e Fossat et. al associaram o uso de eletroestimulação neuromuscular na intervenção como recurso para preservar a massa muscular e recuperar a FM durante a reabilitação.
O estudo realizado por Cordeiro et al., mostrou o impacto da deambulação precoce na funcionalidade de pacientes submetidos à cirurgia de troca valvar cardíaca, em consonância com o exposto, Ko et al., apontou que a fisioterapia pós-operatória precoce está cada vez mais recomendado por apresentar muitos benefícios em relação à força muscular, condicionamento físico e resultados relacionados à saúde, ou seja, por meio da caminhada, potencializar a ativação muscular, gerando aumento de força. Além disso, promove uma melhor circulação que favorece o transporte de oxigênio para os tecidos, confirmando que pode haver melhora em termos de obtenção de funcionalidade.
Apresentando correlação positiva juntamente com a cinesioterapia e deambulação, Molina et.al expos a profilaxia e a importância, uma vez que a mesma, por conseguinte, é uma terapia segura e viável, que pode evitar os efeitos deletérios da imobilização prolongada no leito. Neste contexto, notou-se que através da profilaxia e cinesioterapia para membros inferiores, compressão e contração intermitente de tríceps sural para ativar esta bomba muscular, que ao ser ativada ou comprimida promove uma diminuição da estase venosa auxiliando também no aumento do retorno venoso. Aliada ao uso de meias elásticas que otimizam o fluxo venoso, aumentando até 175% do fluxo venoso quando pressurizada entre 35 a 55 mmHg e a deambulação precoce que promove a estimulação da bomba muscular da panturrilha, proporcionando ejeção sanguínea, potencializando também o retorno venoso e com isso pode-se reduzir em até 60% o risco de TVP, antes de indução anestésica.
Assim como Lopes et.al, que em um estudo transversal com análise de prontuários hospitalares, comparou o uso ou não da profilaxia entre as prescrições, e por meio deste, constatou que os pacientes que receberam a orientação de profilaxia e fisioterapia motora, apresentaram um retorno precoce à rotina, menores índices de complicações ou TVP e menor tempo de internação hospitalar.
Kwakman et, al., realizou um ensaio clínico randomizado, em que utilizou uma esteira móvel (BWSTT) com utilitário de suporte de peso e obteve melhora no tempo de deambulação independente e menor tempo de permanência hospitalar.
Em contrapartida, para pacientes incapazes de realizar ortostatismo ativo dentro da UTI, Siqueira et. al., propôs o uso da prancha ortostática como recurso no tratamento fisioterapêutico, pois utiliza a ação da gravidade para proporcionar a melhora no sistema musculoesquelético e respiratório, visto que o ortostatismo atua no tônus muscular, na amplitude de movimento, na força muscular e no aumento do nível de consciência, assim como, observou-se também que a ventilação minuto melhorou após cerca de 5 minutos em ortostase passivo.
Em consonância, Oliveira et.al., em um estudo de caso utilizou a prancha ortostática de forma progressiva, até atingir inclinação em 90°. E constatou melhora das trocas gasosas durante a intervenção, bem como, foi possível observar evolução do paciente em realizar seus posicionamentos de forma mais ativa, evidenciando a melhora do seu quadro funcional.
CONSIDERAÇÕES FINAIS
A partir desta revisão de literatura foi possível confirmar que a terapêutica de mobilização precoce é de suma importância para os pacientes críticos restritos ao leito.
A reabilitação precoce apresenta importantes efeitos no transporte de oxigênio, aquisição da força muscular e mobilidade articular; melhora da função pulmonar e desempenho do sistema cardiorrespiratório. O que consequentemente, reduz o tempo da VM, atenua os efeitos da síndrome do imobilismo e o tempo de permanência na UTI, além de promover funcionalidade, independência e qualidade de vida ao paciente no seu retorno às atividades de vida diária após a alta hospitalar.
Os artigos analisados sobre a temática em questão, afirmam que essa conduta terapêutica é segura e eficaz, mediante a condição clínica do paciente, sendo possível mobilizar o paciente sem intercorrências graves.
Todavia, existe uma necessidade de realizar mais estudos referente à protocolos atuais acerca da MP.
REFERÊNCIAS BIBLIOGRÁFICAS
- Lee H, Ko YJ, Suh GY, Yang JH, Park CM, Jeon K, et al. Safety profile and feasibility of early physical therapy and mobility for critically ill patients in the medical intensive care unit: Beginning experiences in Korea. J Crit Care 2015;30(4):673–7.
- Conceição TMAD, Gonzáles AI, Figueiredo FCXS, Vieira DSR, Bündchen DC. Safety criteria to start early mobilization in intensive care units. Systematic review. Rev Bras Ter Intensiva. 2017;29(4):509-19
- Mota CM, Silva VG. A segurança da mobilização precoce em pacientes críticos: uma revisão de literatura. Interfaces Científicas – Saúde e Ambiente. 2012;1(1):83–91. https://doi. org/10.17564/2316- 3798.2012v1n1p83-91
- Hodgin KE, Nordon-Craft A, McFann KK, Mealer ML, Moss M: Physical therapy utilization in intensive care units: results from a national survey. Crit Care Med 2009, 37:561-568.
- Rivoredo MGAC, Mejia D. A Cinesioterapia Motora como prevenção da Síndrome da Imobilidade
Prolongada em pacientes internados em Unidade de Terapia Intensiva. Pós-graduação em terapia intensiva-Faculdade de Ávila.2016
- FRANÇA EE, FERRARI FR, FERNANDES PRATÍCIA V, CAVALCANTI R, DUARTE A, AQUIM EE, ET AL. Força tarefa sobre a fisioterapia em pacientes críticos adultos: Diretrizes da Associação Brasileira de Fisioterapia e terapia intensiva (ASSOBRAFIR) e Associação de medicina intensiva brasileira (AMIB). Disponível em: htt//www.amib.org.br/pdf/DEFIT.pd
- Bittner EA, Martyn JA, George E, Frontera WR, Eikermann M. Measurement of muscle strength in the intensive care unit. Crit Care Med. 2009 Oct;37(10 Suppl):S321-30.
- Thomas DC, Kreizman IJ, Melchiorre P, Ragnarsson KT. Rehabilitation of the patient with chronic critical illness. Crit Care Clin. 2002; 18: 695-715.
- Stiller K, Phillips AC, Lambert P. The safety of mobilization and its effect on haemodynamic and respiratory status of intensive care patients. Physiother Theory Practice. 2004;20:175-85
- Brealey D, Karyampudi S, Jacques TS, Novelli M, Stidwill R, Taylor V, et al. Mitochondrial dysfunction in a long-term rodent model of sepsis and organ failure. Am J Physiol Regul Integr Comp Physiol. 2004 Mar;286(3):R491-7. Epub 2003 Nov 6.
- bsák P, Nováková M, Siegelová J, Fiser B, Vítovec J, Nagasaka M, et al. Low-frequency electrical stimulation increases muscle strength and improves blood supply in patients with chronic heart failure. Circ J. 2006 Jan;70(1):75-82.
- . Conceição TM, Gonzáles AI, Figueiredo FC, Vieira DS, Bündchen DC. Safety criteria to start early mobilization in intensive care units. Systematic review. Rev Bras Ter Intensiva. 2017;29(4):509-19.
- Hodgson CL, Stiller K, Needham DM, Tipping CJ, Harrold M, Baldwin CE, et al. Expert consensus and recommendations on safety criteria for active mobilization of mechanically ventilated critically ill adults. Crit Care. 2014;18(6):658.
- Hickmann CE, Castanares-Zapatero D, Deldicque L, Van den Bergh P, Caty G, Robert A, et al. Impact of very early physical therapy during septic shock on skeletal muscle: a randomized controlled trial. Crit Care Med. 2018;46(9):1436-43.
- McWilliams D, Jones C, Atkins G, Hodson J, Whitehouse T, Vineeth T, et al. Earlier and enhanced rehabilitation of mechanically ventilated patients in critical care: a feasibility randomized controlled trial. J Crit Care. 2018;44:407-12.
- Wright SE, Thomas K, Watson G, Baker C, Bryant A, Chadwick TJ, et al. Intensive versus standard physical rehabilitation therapy in the critically ill (EPICC): a multicentre, parallel-group, randomized controlled trial. Thorax. 2018;73(3):213-21.
- Maffei P, Wiramus S, Bensoussan L, Bienvenu L, Haddad E, Morange S, et al. Intensive early rehabilitation in the intensive care unit for liver transplant recipients: a randomized controlled trial. Arch Phys Med Rehabil. 2017;98(8):1518-25.
- Schaller SJ, Anstey M, Blobner M, Edrich T, Grabitz SD, Gradwohl-Matis I, Heim M, Houle T, Kurth T, Latronico N, Lee J, Meyer MJ, Peponis T, Talmor D, Velmahos GC, Waak K, Walz JM, Zafonte R, Eikermann M; International Early SOMS-guided Mobilization Research Initiative. Early, goal-directed mobilization in the surgical intensive care unit: a randomized controlled trial. Lancet. 2016;388(10052):1377-88.
- Hodgson CL, Bailey M, Bellomo R, Berney S, Buhr H, Denehy L, Gabbe B, Harrold M, Higgins A, Iwashyna TJ, Papworth R, Parke R, Patman S, Presneill J, Saxena M, Skinner E, Tipping C, Young P, Webb S; Trial of Early Activity and Mobilization Study Investigators. A binational multicenter pilot feasibility randomized controlled trial of early goal-directed mobilization in the ICU. Crit Care Med. 2016;44(6):1145-52.
- Moss M, Nordon-Craft A, Malone D, Van Pelt D, Frankel SK, Warner ML, et al. A randomized trial of an intensive physical therapy program for patients with acute respiratory failure. Am J Respir Crit Care Med. 2016;193(10):1101-10.
- Dong ZH, Yu BX, Sun YB, Fang W, Li L. Effects of early rehabilitation therapy on patients with mechanical ventilation. World J Emerg Med. 2014;5(1):48-52.
- Burtin C, Clerckx B, Robbeets C, Ferdinande P, Langer D, Troosters T, et al. Early exercise in critically ill patients enhances short-term functional recovery. Crit Care Med. 2009;37(9):2499-505.
- Schweickert WD, Pohlman MC, Pohlman AS, Nigos C, Pawlik AJ, Esbrook CL, et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomized controlled trial. Lancet. 2009;373(9678):1874-82.
- Brummel NE, Girard TD, Ely EW, Pandharipande PP, Morandi A, Hughes CG, et al. Feasibility and safety of early combined cognitive and physical therapy for critically ill medical and surgical patients: the Activity and Cognitive Therapy in ICU (ACT-ICU) trial. Intensive Care Med. 2014;40(3):370-9.
- Dantas CM, Silva PF, Siqueira FH, Pinto RM, Matias S, Maciel C, et al. Influence of early mobilization on respiratory and peripheral muscle strength in critically ill patients. Rev Bras Ter Intensiva. 2012;24(2):173-8.
- Dong Z, Yu B, Zhang Q, Pei H, Xing J, Fang W, et al. Early rehabilitation therapy is beneficial for patients with prolonged mechanical ventilation after coronary artery bypass surgery. Int Heart J. 2016;57(2):241-6.
- Hickmann CE, Castanares-Zapatero D, Malaise, Dugernier J, Tordeur A, Colmant L, et al. Teamwork enables high levels of early mobilization in critically ill patients. Ann Intensive Care. 2016;6(1):80.
- 7. Junior SJC. A importância da mobilização precoce em pacientes internados na unidade de terapia intensiva (UTI): revisão de literatura. Ciência Biol Saúde 2013;10(3):15-23.
- Silva APP, Maynard K, Cruz MR. Effects of motor physical therapy in critically ill patients. patients: literature review. Rev Bras Ter Intensiva 2010;22(1): 85-91.
- MUSSALEM MAM, et al. Influência da mobilização precoce na força muscular periférica em pacientes na Unidade Coronariana. ASSOBRAFIR Ciência, 2014; 5(1): 77-88. PAZ LP, et al. Papel do fisioterapeuta em unidade de pronto atendimento e emergência. Braz. J. Hea. Rev., 2019; 2(4): 3762-3773.
- Brum PC, Forjaz CLM, Tinucci T, Negrão CE. Adaptações agudas e crônicas do exercício físico no sistema cardiovascular. Rev. paul. Educ. Fís. 2004;18:21-31.
- BRUNETTO Antonio F., et al. Fisioterapia respiratória em UTI: Efetividade e habilitação profissional. Lab. De Pesquisa em Fisioterapia Pulmonar.
