REGISTRO DOI: 10.5281/zenodo.8377819
Beatriz Calixto Sanches
José Eduardo Matielo
Leysa Medina
RESUMO
A COVID- 19 é causada pelo vírus SARS-CoV-2, o qual possui alta transmissibilidade, os primeiros casos de COVID-19 surgiram no final do ano de 2019 no continente asiático. Os indivíduos mais afetados pelo vírus são os idosos, portadores de alguma comorbidade entre elas o diabetes, câncer, histórico de tabagismo, doenças pulmonares e doenças cardiovasculares, entre outras. Entre as principais cardiomiopatias apresentadas pós COVID-19 decorrentes da injuria miocárdica estão a Miocardite, Cardiomiopatia de Takotsubo, síndrome coronariana aguda, os distúrbios de condução cardíaca e/ou arritmias. As cardiomiopatias aparecem em cerca de 30% dos pacientes hospitalizados, sendo que contribuiu com 40% das mortes. O presente estudo trata-se de uma revisão literária, tendo como principal fonte de busca as bases de dados “UpToDate”; “EBSCOhost”; “Scielo”; “Pubmed”. Utilizando como critérios de inclusão os artigos que apresentavam os seguintes termos: “Myocardial injury” “Takotsubo cardiomyopathy” “Doenças cardiovasculares no COVID-19 e publicados entre os anos de 2020 e 2022. O resultado esperado dessa pesquisa é analisar os aspectos fisiopatológicos e clínicos das cardiomiopatias pelo SARS-CoV-2, e também, a relação da incidência de cardiomiopatias com a COVID191.
Palavras-chave: Doenças cardíacas, Pandemia, COVID-19, Miocárdio
TTHE RELATIONSHIP OF CARDIOMYOPATHIES WITH COVID-19
ABSTRACT
COVID-19 is caused by the SARS-CoV-2 virus, which is highly transmissible, the first cases of COVID-19 appeared at the end of 2019 in the Asian continent. The individuals most affected by the virus are the elderly, carriers of some comorbidity, including diabetes, cancer, history of smoking, pulmonary and cardiovascular diseases, among others. Among the main cardiomyopathies presented after COVID-19 resulting from the injury myocardial infarction is Myocarditis, Takotsubo Cardiomyopathy, acute coronary syndrome, conduction disorders and/or arrhythmias. Cardiomyopathies appear in about 30% of patientshospitalized, contributing to 40% of deaths. The present study is a literary review, having as main source of search the “UpToDate” databases; “EBSCOhost”; “Scielo”; “Pubmed”. Using as inclusion criteria the articles that had the following terms: “Myocardial injury” “Takotsubo cardiomyopathy” “Cardiovascular diseases in COVID-19 and published between the years 2020 and 2022. The expected result of this research is to analyze the pathophysiological and clinical aspects of cardiomyopathies by SARS-CoV-2, and also, the relationship between the incidence of cardiomyopathies and COVID 19.
Keywords: Heart disease, Pandemic, COVID-19, Myocardium.
1 INTRODUÇÃO
A COVID- 19 é causada pelo vírus SARS-CoV-2, o qual possui alta transmissibilidade. Entretanto, os indivíduos com maior probabilidade de sofrer as características mais graves da doença são os idosos com comorbidades, entre elas diabetes, câncer, histórico de tabagismo e doenças cardiovasculares. Entre essas comorbidades, as doenças cardiovasculares são as de maior complexidade. (MARTINS, 2020)
O dano ao sistema cardiovascular é provavelmente multifatorial e pode levar a um desequilíbrio entre a baixa reserva cardíaca e a alta demanda metabólica, trombogênese, lesão cardíaca direta pelo vírus e inflamação sistêmica. (COSTA, 2020)
Dentre os pacientes com manifestações cardíacas, foram identificados casos de lesões miocárdicas, isquemia/infarto do miocárdio, miocardite, distúrbios de condução, arritmias cardíacas e cardiomiopatia por estresse. Além dessas manifestações, também ocorreram efeitos cardíacos diretos, como, por exemplo, o estresse psicológico, decorrente do isolamento social e aflição de notícias nesse tempo, o que, provavelmente, está associado à Cardiomiopatia de Takotsubo. (NETO, 2020)
Estudos avaliaram a associação entre infecção viral e um risco elevado de Síndrome coronariana aguda, a qual é definida como redução abrupta de suprimento sanguíneo para o coração, logo, relataram que existem vários possíveis mecanismos fisiopatológicos, os quais as infecções virais, neste caso o SARS-CoV-2, pode levar a um maior risco de desestabilização da placa aterosclerótica pré-existente, corroborando a um episódio de SCA (Síndrome Coronariana Aguda). Entretanto, pacientes com COVID-19 podem não apresentar sinais e sintomas típicos de SCA, como dor torácica, alterações no eletrocardiograma, sugestivas de infarto agudo do miocárdio, ou de isquemia miocárdica, fatores que tornam o diagnóstico difícil. (NETO, 2020).
Pesquisas realizadas sobre infarto agudo do miocárdio apresentam que pacientes com um novo diagnóstico de COVID- 19 possuem um risco aumentado de infarto agudo do miocárdio em comparação com controles não infectados. (CUTLIP, 2021) Além disso, devido à idade e ao perfil de comorbidades dos pacientes hospitalizados com COVID-19 grave, supõe-se que esses pacientes tenham um risco de doença arterial coronária não obstrutiva subjacente e que episódio de infarto do miocárdio tipo 2 favorece para a elevação da troponina e sucessivos piores desfechos. (NETO, 2020)
2 DESENVOLVIMENTO
Desde os primeiros casos de COVID-19 no continente asiático, foram observadas nos pacientes algumas alterações nos biomarcadores cardíacos, principalmente a troponina, que é indicativa de lesão no músculo cardíaco. Ademais, estudos realizados na China mostraram que a injúria cardíaca aparece em 20 a 30% dos pacientes hospitalizados, o que contribuiu com 40% das mortes. (ARAGÃO, 2020)
A cardiomiopatia de Takotsubo é uma disfunção no ventrículo esquerdo aguda e transitória, a qual está relacionada a eventos estressores agudos, sendo tanto emocionais quanto físicos, cujo mecanismo fisiopatológico se da pelo aumento repentino das catecolaminas miocárdicas, por consequência da desregulação na captação neuronal simpática cardíaca. (Lyon A, et al., 2021). Contudo, é interessante saber que os eventos agressores agudos não são associados a apenas estressores emocionais negativos, mas também a estressores positivos, os quais são denominados de síndrome do coração feliz. (SOUZA, 2020)
Durante esse período de pandemia, foi observado o aumento do número de casos da Cardiomiopatia de Takotsubo, em comparação aos anos anteriores a este evento. Foi percebido que essa elevação no número de casos está relacionada principalmente ao fator de isolamento social, durante o tempo de lockdown, além do tempo de internação hospitalar que os pacientes infectados pelo vírus necessitavam. (BARBIERI L, et al., 2021)
Mesmo que as causas da lesão miocárdica não foram totalmente elucidadas, a elevação da troponina é, geralmente, o marcador cardíaco aceito para identificar lesão miocárdica. Clinicamente, para identificar a lesão, é necessária a presença de pelo menos um valor de troponina acima do limite superior de referência (URL) de percentil 99, de acordo com a definição de lesão miocárdica na Quarta Definição Universal de Infarto do Miocárdio. (CAFORIO, 2022).
A relação da miocardite com o vírus Sars-CoV-2 está sendo estudada e mostra, através de estudos anatomopatológicos recentes, autópsias cardíacas apresentando inflamação com infiltrado de macrófagos e mononucleares, além de uma menor extensão de células TCD4. Justamente, pôr a miocardite ser uma inflamação nas células do miocárdio, que pode ser causada por vários motivos, e dentre eles, por vírus, como o Sars-CoV-2. Ademais, pacientes com formas graves de Covid-19 podem evoluir para um quadro de importante implicação cardiovascular, casos de choque e falência de múltiplos órgãos. E também, esses pacientes apresentam alterações eletrocardiográficas e elevação de troponina. (ARAGÃO, 2020).
Segundo a primeira descrição de 138 casos na China, 16,7% do total de casos apresentou arritmias cardíacas como complicação a infecção pelo vírus SARS-CoV-2. Sendo essas arritmias, disfunções que causam anormalidades na formação e condução do impulso miocárdico. Dentre os pacientes internados em unidade de terapia intensiva (UTI) essa porcentagem passou a ser de 44%. Durante a descrição não houve diferenciação quanto aos tipos de arritmias encontradas. (DAWEI, 2021).
Dando ênfase ao cenário brasileiro. Estudo realizado no Hospital das Clínicas, na cidade de Porto Alegre, baseado em revisões de prontuário de 241 pacientes internados com diagnóstico confirmado de COVID-19. A idade média dos pacientes foi de 57,8 anos sendo 51,5% do sexo masculino. Segundo o relato, 8,7% dos pacientes apresentaram arritmias, dentre esses casos as taquicardias supraventriculares apresentaram maior incidência com 76,2%, seguido das taquicardias ventriculares sustentadas com 14,3% e bradicardias com 9,5%. Dentre as comorbidades apresentadas, a insuficiência cardíaca prévia se mostrou como o principal fator de risco para arritmias. (PIMENTEL et al., 2021)
Posto isto, esta revisão bibliográfica foi motivada pela observação do aumento de número de casos de cardiomiopatias no período da pandemia do COVID- 19. Considerando que as doenças cardiovasculares são causadoras do maior número de mortes mundialmente, um aumento de casos por uma infecção viral (SARS-CoV-2) aumentou a morbimortalidade desses pacientes. Logo, o questionamento desta pesquisa é: “Quais aspectos fisiopatológicos e clínicos das cardiomiopatias pelo SARS CoV-2 e qual cardiopatia possui a maior incidência?
3 APRESENTAÇÃO DOS DADOS (RESULTADOS)
Fonte 1: Resultados cardiovasculares a longo prazo da COVID-19 (NATURE).
Aqui, usamos bancos de dados nacionais de saúde do Departamento de Assuntos de Veteranos dos EUA para criar uma coorte de 153.760 indivíduos com COVID-19, bem como dois conjuntos de coortes de controle com 5.637.647 (controles contemporâneos) e 5.859.411 (controles históricos) indivíduos, para estimar riscos e encargos de 1 ano de um conjunto de resultados cardiovasculares incidentes pré especificados. Mostramos que, além dos primeiros 30 dias após a infecção, os indivíduos com COVID-19 têm risco aumentado de doença cardiovascular incidente abrangendo várias categorias, incluindo distúrbios cerebrovasculares, disritmias, doença cardíaca isquêmica e não isquêmica, pericardite, miocardite, insuficiência cardíaca e doença tromboembólica. Esses riscos e ônus foram evidentes mesmo entre os indivíduos que não foram hospitalizados durante a fase aguda da infecção e aumentaram de forma graduada de acordo com o ambiente de atendimento durante a fase aguda (não hospitalizados, hospitalizados e internados em terapia intensiva). Nossos resultados fornecem evidências de que o risco e a carga de 1 ano de doença cardiovascular em sobreviventes de COVID-19 agudo são substanciais.
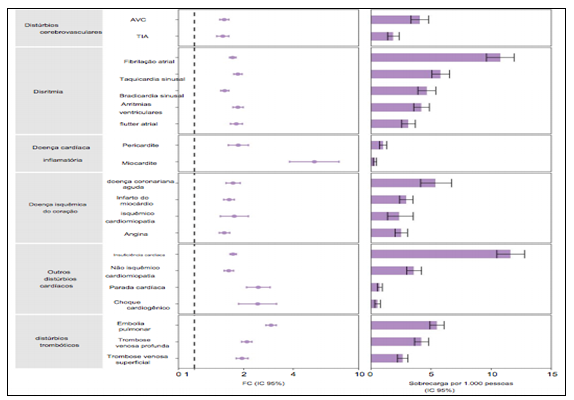
Riscos e cargas de 12 meses de desfechos cardiovasculares incidentes pós-agudos de COVID-19 em comparação com a coorte de controle contemporânea.
Os resultados foram verificados 30 dias após o teste positivo para COVID-19 até o final do acompanhamento. Coorte COVID-19 (n= 153.760) e coorte de controle contemporânea (n= 5.637.647). HRs ajustados e ICs de 95% são apresentados. O comprimento da barra representa o excesso de carga por 1.000 pessoas em 12 meses, e os ICs de 95% associados também são mostrados.
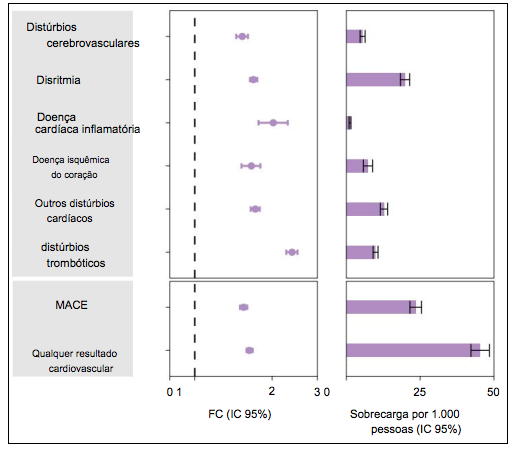
Riscos e cargas de 12 meses de desfechos cardiovasculares compostos pós-agudos de COVID-19 incidentes em comparação com a coorte de controle contemporânea.
Os desfechos compostos consistiram em distúrbios cerebrovasculares (AVC e AIT), disritmias (fibrilação atrial, taquicardia sinusal, bradicardia sinusal, arritmias ventriculares e flutter atrial), doença cardíaca inflamatória (pericardite e miocardite), doença cardíaca isquêmica (doença coronariana aguda, infarto do miocárdio, cardiomiopatia isquêmica e angina), outros distúrbios cardíacos (insuficiência cardíaca, cardiomiopatia não isquêmica, parada cardíaca e choque cardiogênico), distúrbios trombóticos (embolia pulmonar, trombose venosa profunda e trombose venosa superficial), MACE (mortalidade por todas as causas, acidente vascular cerebral e infarto) e qualquer desfecho cardiovascular (ocorrência incidente de qualquer desfecho cardiovascular estudado). Os resultados foram verificados 30 dias após o teste positivo para COVID-19 até o final do acompanhamento. Coorte COVID-19 (n= 153.760) e coorte de controle contemporânea (n= 5.637.647). HRs ajustados e ICs de 95% são apresentados. O comprimento da barra representa o excesso de carga por 1.000 pessoas em 12 meses, e os ICs de 95% associados.
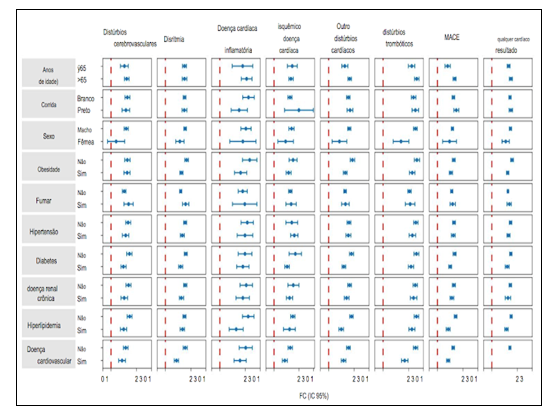
Análises de subgrupo dos riscos de desfechos cardiovasculares compostos pós-agudos de COVID-19 incidentes em comparação com a coorte de controle contemporânea.
Neste estudo envolvendo 153.760 pessoas com COVID-19, 5.637.647 controles contemporâneos e 5.859.411 controles históricos – que, no total, correspondem a 12.095.836 pessoas-ano de acompanhamento – fornecemos evidências de que, além dos primeiros 30 dias de infecção, as pessoas com COVID-19 exibiram riscos aumentados e cargas de 12 meses de doenças cardiovasculares incidentes, incluindo distúrbios cerebrovasculares, disritmias , doença cardíaca inflamatória, doença cardíaca isquêmica, insuficiência cardíaca, doença tromboembólica e outros distúrbios cardíacos.
Os riscos eram evidentes independentemente da idade, raça, sexo e outros fatores de risco cardiovasculares, incluindo obesidade, hipertensão, diabetes, doença renal crônica e hiperlipidemia; eles também eram evidentes em pessoas sem nenhuma doença cardiovascular antes da exposição ao COVID-19, fornecendo evidências de que esses riscos podem se manifestar mesmo em pessoas com baixo risco de doença cardiovascular. Nossas análises dos riscos e ônus dos desfechos cardiovasculares em todos os ambientes de atendimento da infecção aguda revelam duas descobertas principais: (1) que os riscos e os ônus associados eram evidentes entre aqueles que não foram hospitalizados durante a fase aguda da doença – esse grupo representa a maioria das pessoas com COVID-19; e (2) que os riscos e encargos associados exibiram um aumento gradual em todo o espectro de gravidade da fase aguda do COVID-19 (de indivíduos não hospitalizados a hospitalizados e internados em terapia intensiva). Os riscos e ônus associados foram consistentes nas análises considerando o grupo de controle contemporâneo e, separadamente, o grupo de controle histórico como categoria de referência. As análises de diferença em diferenças, projetadas para investigar mais a fundo a causalidade dos achados do estudo, mostram que os riscos aumentados de desfechos cardiovasculares pós-COVID-19 agudos são sequelas atribuíveis ao próprio COVID-19. Os resultados foram robustos ao desafio em análises de sensibilidade múltipla.
O mecanismo ou mecanismos subjacentes à associação entre COVID-19 e desenvolvimento de doenças cardiovasculares na fase pós-aguda da doença não são totalmente claros. Mecanismos putativos incluem danos persistentes de invasão viral direta de cardiomiócitos e subsequente morte celular, infecção de células endoteliais e endotelite, alteração transcricional de vários tipos de células no tecido cardíaco, ativação do complemento e coagulopatia mediada por complemento e microangiopatia, regulação negativa da ECA2 e desregulação da renina –sistema angiotensina-aldosterona, disfunção autonômica, níveis elevados de citocinas pró inflamatórias e ativação da sinalização TGF-ÿ através da via Smad para induzir fibrose subsequente e cicatrização do tecido cardíaco. Uma resposta imune hiperativada persistente aberrante, autoimunidade ou persistência do vírus em locais imunoprivilegiados também foi citada como explicações putativas de sequelas pós-agudas extrapulmonares (incluindo cardiovasculares) de COVID-19.
Integração do genoma SARS-CoV-2 no DNA de infectados células humanas, que podem então ser expressas como transcritos quiméricos fundindo sequências virais com celulares, também foram hipotetizadas como um mecanismo putativo para a ativação contínua da cascata imuno-inflamatória procoagulante. Essas vias mecanísticas podem explicar a variedade de sequelas cardiovasculares pós-agudas de COVID-19 investigadas neste relatório. Será necessária uma compreensão mais profunda dos mecanismos biológicos para informar o desenvolvimento de estratégias de prevenção e tratamento das manifestações cardiovasculares entre pessoas com COVID-19.
Fonte 2: Resultados cardiovasculares de um ano após a doença de coronavírus 2019: o registro COVID-19.
A doença de coronavírus 2019 (COVID-19) tem sido associada ao envolvimento de múltiplos órgãos, incluindo o sistema cardiovascular (CV) [1, 2]. Uma alta taxa de complicações tromboembólicas tem sido consistentemente encontrada em pacientes hospitalizados com COVID-19 [3-6]. Em particular, pacientes críticos correm maior risco de eventos cardiovasculares adversos importantes, incluindo mortalidade intra-hospitalar.
Esses resultados cardiovasculares adversos incluem tromboembolismo venoso (TEV), eventos trombóticos arteriais (ATE), como infarto do miocárdio (IM), acidente vascular cerebral ou embolia sistêmica e outras condições cardíacas, como miocardite e arritmias.
Embora as taxas mais altas de resultados CV adversos durante a fase aguda sejam bem descritas, existem dados limitados além do cenário agudo. Além disso, a falta de um grupo de controle nesses estudos os impede de determinar o papel do COVID-19 nos resultados CV. Um estudo comparando os resultados de 6 meses de pacientes com COVID-19 versus controles sugeriu que os resultados cardiovasculares adversos são agrupados no primeiro mês, sem um aumento significativo depois disso. No entanto, um estudo maior sugeriu que os pacientes com COVID-19 podem apresentar um risco aumentado de desfechos cardiovasculares adversos entre 30 dias e 1 ano de acompanhamento. No entanto, este estudo em dados administrativos, que muitas vezes são coletados para fins não de pesquisa e podem não ser ideais para avaliação de resultados. Portanto, a precisão no julgamento dos resultados CV de longo prazo de pacientes que tiveram COVID-19 é uma necessidade clínica crítica e urgente não atendida.
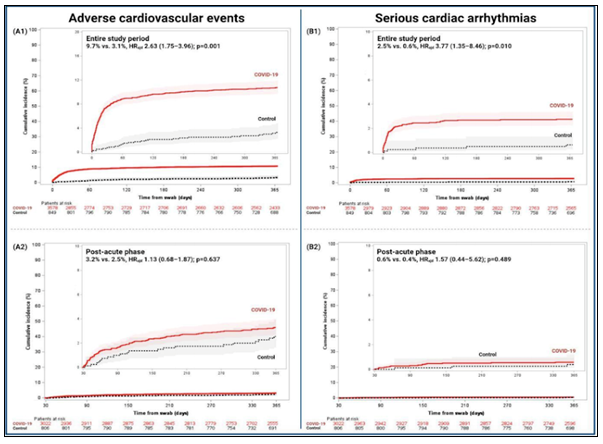
Incidência cumulativa de eventos cardiovasculares adversos e arritmias cardíacas graves nas coortes de controle e COVID-19. Incidências cumulativas de 1 ano são mostradas com taxas de eventos de Kaplan-Meier com IC de 95%. (A1 e B1) Todo o estudo compreendeu de 0 a 365 dias e (A2 e B2) fase pós-aguda de 31 a 365 dias. Adj HR, taxa de risco ajustada; IC 95%, intervalo de confiança de 95%.
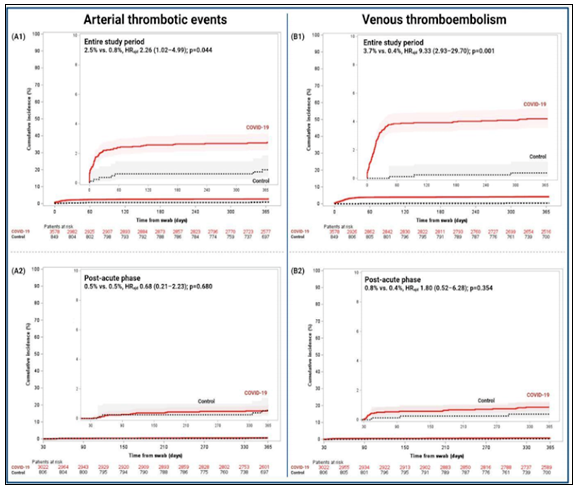
Incidência cumulativa de eventos trombóticos arteriais e tromboembolismo venoso nas coortes de controle e COVID-19. Incidências cumulativas de 1 ano são mostradas com taxas de eventos de Kaplan-Meier com IC de 95%. (A1 e B1) Todo o estudo compreendeu de 0 a 365 dias e (A2 e B2) fase pós-aguda de 31 a 365 dias. Adj HR, taxa de risco ajustada; IC 95%, intervalo de confiança de 95%.
O registro CV COVID-19, um estudo multicêntrico e internacional, foi projetado especificamente para avaliar os efeitos de longo prazo do COVID-19 no sistema CV, em particular, resultados CV clinicamente relevantes predefinidos. Descobrimos que, em comparação com uma coorte de controle, os pacientes com COVID-19: (1) não apresentaram risco aumentado de morte CV em um ano; (2) tinham um risco aumentado de morte por todas as causas, TEA, TEV e arritmias cardíacas graves, conforme demonstrado em análises não ajustadas e ajustadas por multivariáveis; (3) uma análise histórica mostrou que a maioria dos eventos cardiovasculares adversos foi agrupada durante a fase aguda (ou seja, 0–30 dias), exceto para TVP, que aumentou durante a fase pós-aguda (ou seja, 31–365 dias); e (4) história prévia de fatores de risco CV e DCV, câncer, ESF dependente e internação em UTI estavam entre os preditores multivariáveis de eventos adversos durante a fase pós-aguda. Até onde sabemos, nossos dados representam a maior coorte abstraída manualmente em nível de paciente de pacientes consecutivos com COVID-19 e controles com o acompanhamento mais longo disponível.
No entanto, houve um impacto substancial no sistema CV representado por um risco significativamente maior de TEA, TEV e arritmias cardíacas graves. Digno de nota, a coorte COVID-19 exibiu uma carga significativamente maior de eventos CV adversos do que os controles. Em um ano, 9,7% dos pacientes com COVID-19 tiveram pelo menos um evento CV grave. Estudos anteriores relataram uma taxa mais alta de TEV, infarto agudo do miocárdio e acidente vascular cerebral isquêmico, mas nenhum relatou resultados além de 6 meses, analisou a morte CV ou realizou um julgamento pré-especificado e independente de eventos adversos.
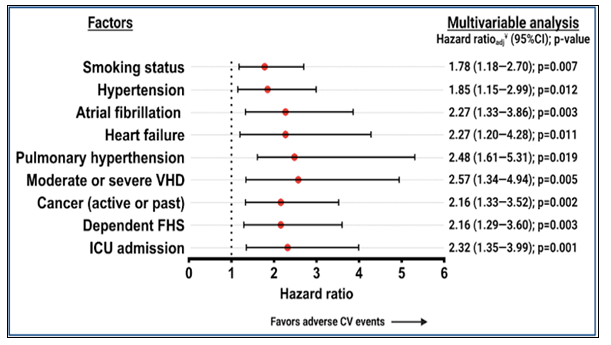
Preditores multivariáveis de eventos cardiovasculares adversos durante a fase pós-aguda em pacientes com COVID-19.
Em 1 ano, os pacientes com COVID-19 não apresentaram maior risco de morte CV do que os controles. No entanto, eles experimentaram um risco aumentado de morte por todas as causas e eventos CV adversos, incluindo TEA, TEV, e arritmias cardíacas graves. Os eventos adversos foram agrupados na fase aguda (0-30 dias). No entanto, durante a fase pós-aguda (31-365 dias), houve aumento do risco de TVP. A a extensão do acompanhamento é necessária para avaliar a relação entre a síndrome pós-aguda de COVID-19, resultados adversos muito tardios (ou seja, > 1 ano) e identificar possíveis efeitos fisiopatológicos subjacentes mecanismos.
Fonte 3: Mortalidade por Insuficiência Cardíaca durante a Pandemia da COVID-19: Insights de uma Coorte de Hospitais Públicos no Brasil. (SBC)
Neste grande registro de hospitalizações por IC no Brasil, nossos principais achados foram: 1) a mortalidade em 30 dias aumentou aproximadamente duas vezes durante o surto de COVID-19 em comparação a antes da pandemia; 2) pacientes com IC eram mais propensos a desenvolverem IC descompensada por baixa adesão ao tratamento e por doença renal aguda; e 3) os pacientes foram admitidos em condições piores, como indicado por um pior escore de risco ADHERE. Esses achados ajudam a entender o impacto da pandemia em pacientes com IC no Brasil, afetando o comportamento dos pacientes, interrompendo a prestação de serviços de saúde, e aumentando o risco de morte por IC aguda. Até o momento, existem poucos relatados do impacto da pandemia da COVID-19 sobre pacientes com IC.
Similar a nossos achados, estudos da Alemanha e da Inglaterra descreveram que a mortalidade em curto prazo aumentou significativamente entre pacientes admitidos por IC durante o início da pandemia, o que não foi descrito em estudos posteriores conduzidos na Dinamarca. Tal fato indica que pacientes com DCV foram afetados em graus diferentes, dependendo do nível de resposta de cada país à pandemia. Nosso estudo mostrou um aumento na mortalidade por IC aguda em um país amplamente afetado, e que tal impacto teve duração mais longa que os primeiros meses da pandemia.
As causas para uma maior mortalidade são multifatoriais. A não adesão ao tratamento dietético e medicamentoso como fatores desencadeantes de IC descompensada durante a pandemia da COVID-19 pode fornecer insights sobre os mecanismos para esses piores desfechos. O tratamento da IC é complexo, e geralmente requer uma abordagem multidisciplinar centrado no paciente para melhorar a adesão ao tratamento em longo prazo. Os piores desfechos da IC aguda pode refletir uma ruptura na prestação do cuidado no ambiente ambulatorial. Os serviços ambulatoriais foram interrompidos, e as equipes de cardiologia foram reorganizadas e transferidas para a prestação de cuidado da COVID-19 em muitos centros, alterando o foco das medidas efetivas essenciais para reduzir mortalidade dessa população. Além disso, a perda do apoio social devido ao isolamento social pode ter afetado a continuidade do tratamento, particularmente entre indivíduos vulneráveis.
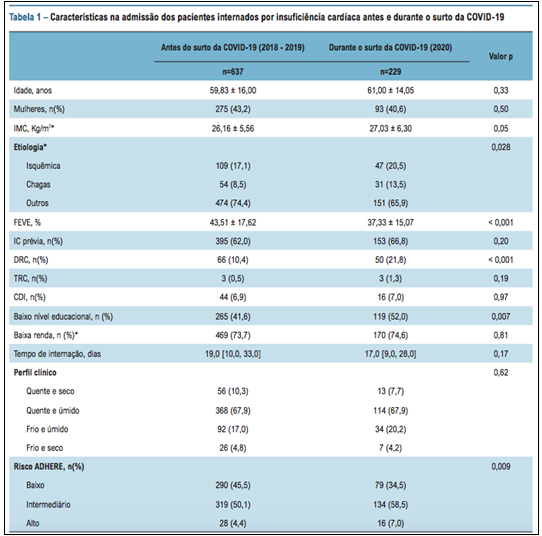
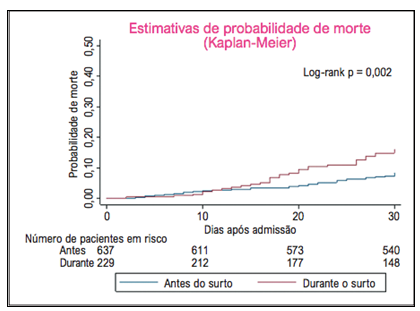
Figura 1 – Estimativas de Kaplan-Meier da probabilidade de morte em pacientes admitidos por insuficiência cardíaca e antes e durante o surto de COVID-19. Antes do surto de COVID-19: semanas epidemiológicas 11 a 44 em 2018 e 2019; durante o surto de COVID-19: semanas epidemiológicas 11 a 44 em 2020.
Neste grande registro de pacientes admitidos com IC em hospitais públicos incluídos no programa BPC no Brasil, um dos países mais afetados pela pandemia da COVID-19, a baixa adesão ao tratamento e doença renal aguda foram as principais causas da descompensação da insuficiência cardíaca, e a mortalidade em 30 dias aumentaram duas vezes durante o surto da COVID-19 em comparação a períodos anteriores. Estratégias de saúde pública em resposta à pandemia deveria garantir manutenção do cuidado a pacientes com IC, particularmente nos países mais afetados.
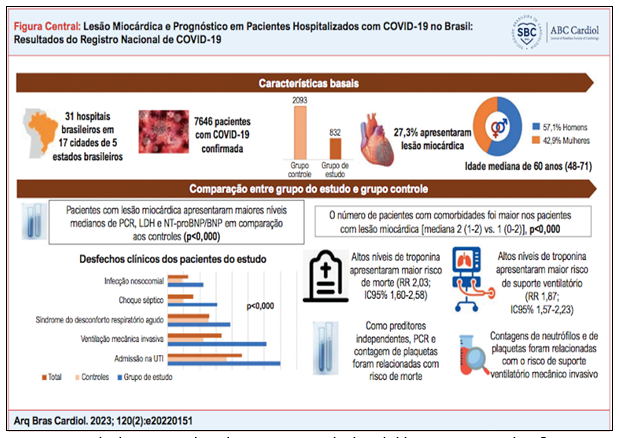
Fonte: Lesão Miocárdica e Prognóstico em Pacientes Hospitalizados com COVID-19 no Brasil: Resultados do Registro Nacional de COVID-19.
os resultados, o autor irão descrever os resultados obtidos em sua pesquisa. Os resultados poderão estar expressos em quadros, gráficos, tabelas, fotografias ou outros meios que demonstrem o que o trabalho permitiu verificar. Os dados expressos não devem ser repetidos em mais de um tipo de ilustração.
A discussão constitui uma seção com maior liberdade. Nessa fase o autor, ao tempo que justifica os meios que usou para a obtenção dos resultados, pode contrastar esses com os constantes da literatura pertinente.
AUTORES DEFINIÇÃO Fernandes-Silva MM, et al. (2022) Analisar, através de registro em Hospitais Públicos no Brasil, o impacto da pandemia em pacientes com IC e as causas para uma maior mortalidade. Lyon A, et al. (2021) Elucidar o mecanismo fisiopatológico da cardiomiopatia de Takotsubo, o qual está relacionado a eventos estressores agudos. Tsao CW, et al. (2020) Discutir o caso de um paciente sem histórico de doença cardiovascular que desenvolveu e se recuperou de cardiomiopatia de estresse clínico no contexto de infecção COVID-19 grave. Jabri A, et.al. (2020) Determinar a incidência e resultados do estresse cardiomiopático durante a pandemia COVID-19 em relação ao período pré-pandemia.
5 conclusão
O comprometimento do sistema cardiovascular COVID-19 pode apontar a gravidade em que a doença se apresenta, especificamente se o indivíduo já possuir fatores de risco cardiovasculares. É necessário um cuidado especial da equipe multidisciplinar que presta assistência aos pacientes que apresentam sinais e sintomatologias cardíacas relacionadas, pois a patologia pode se apresentar mais desafiadora, fulminante e letal. Nos pacientes com DCV preexistentes, as chances de complicações, mortalidades e internação em UTI aumentam significativamente, mas não impedindo um paciente sadio de apresentar os mesmos comprometimentos cardíacos. Podendo assim apresentar insuficiência cardíaca, disfunções ventriculares, arritmias entre outras, de uma maneira geral, todos os indivíduos que contraíram a COVID-19 em algum estágio da sua vida são passíveis de apresentar comprometimento cardiológico.
6 REFERÊNCIAS
ARAGÃO, Carlos Aurélio Santos et al. Miocardite pelo SARS-COV-2: existem diferenças com a relação a outras miocardites virais? Revista Sociedade de Cardiologia do Estado de São Paulo. v. 30, n. 4, pp. 453-7. 2020. DOI 10.29381/0103- 8559/20203004453-7. Disponível em: http://dx.doi.org/10.29381/0103- 8559/20203004453-7. Acesso em: 12 out. 2022.
BARBIERI. Lucia et al. Takotsubo syndrome in COVID-19 era: Is psychological distress the key?. Journal of Psychosomatic Research. v. 140. 2021. DOI 10.1016/j.jpsychores.2020.110297. Dsisponivel em: https://www.sciencedirect.com/science/article/pii/S002239992030859X. Acesso em: 12 out. 2022
CAFORIO, Alida LP et al. COVID-19: Cardiac manifestations in adults. UpToDate. 2022. Disponível em: https://www.uptodate.com/contents/covid-19-cardiac[1]manifestations-in-adults?. Acesso em: 12 out. 2022.
COSTA, Isabela Bispo Santos da Silva et al. O Coração e a COVID-19: O que o Cardiologista Precisa Saber. Arquivos Brasileiros de Cardiologia. v. 114, n. 5, pp. 805- 816. 2020. DOI 10.36660/abc.20200279. Disponível em: . Acessado 12 Outubro 2022
CUTLIP, donald. COVID-19: Myocardial infarction and other coronary artery disease issues. UpToDate. 2021. Disponível em: https://www.uptodate.com/contents/covid[1]19-myocardial-infarction-and-other-coronary-artery-disease-issues?. Acesso em: 12 out. 2022.
DAWEI Wang et al. Clinical Characteristics of 138 Hospitalized Patients with 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. PubMed. 2020. DOI 10.1001/jama.2020.1585. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32031570/. Acesso em: 19 out. 2022.
FIGUEIREDO, José Albuquerque de et al. Doença de Coronavírus-19 e o Miocárdio. Arquivos Brasileiros de Cardiologia. v. 114, n. 6, pp. 1051-1057. 2020. DOI 10.36660/abc.20200373. Disponível em: . Acessado 12 Outubro 2022al.
FINSTERER J, STÖLLBERGER C. SARS‐CoV‐2 triggered Takotsubo in 38 patients. Journal of Medical Virology, 2020.
JABRI A, et al. Incidence of stress cardiomyopathy during the coronavirus disease 2019 pandemic. JAMA network open, 2020; 3(7): 2014780-2014780.
MARTINS, Jaqueline Dantas Neres; SARDINHA Daniele Melo; SILVA Roseli Reis da; LIMA Karla Valéria Batista; LIMA Luana Nepomuceno Gondim Costa. As implicações da COVID-19 no sistema cardiovascular: prognóstico e intercorrências. Journal of Health & Biological Sciences, v. 8, n.1, pp. 1-9. 2020. DOI : 10.12662/2317- 3206jhbs.v8i1.3355.p1-9.2020. Disponível em: 10.12662/2317-3206jhbs.v8i1.3355.p1- 9.2020
PIMENTEL, Mauricio et al. Cardiac Arrhythmias in Patients with COVID-19. PubMed. 2021. DOI 10.36660/abc.20200963. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8682105/. Acesso em: 19 out. 2022
SANTOS BMD, Sacilotto L. Cardiac Arrhythmias and COVID-19: Side-By-Side in the Pandemic. PubMed. 2021. DOI 10.36660/abc.20210810. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8682085/ . Acesso em: 19 out. 2022.
SOUZA R. S. M. de; JuniorG. L. A.; NevesV. H. D.; PereiraV. M.; BurgosU. M. M. C. A infecção por coronavírus e a cardiomiopatia de Takotsubo na era da pandemia do SARS-CoV 2. Revista Eletrônica Acervo Científico, v. 25, p. e7368, 17 maio 2021. DOI 10.25248/reac.e7368.2021. Disponível em: https://doi.org/10.25248/reac.e7368.2021
TSAO CW, et al. COVID-19–associated stress (Takotsubo) cardiomyopathy. Circulation: Cardiovascular Imaging, 2020; 13(7): 011222.
Fernandes-Silva MM, Adam EL, Bernardez-Pereira S, Silva SA, Passaglia LG, Pereira KRP, et al. Mortalidade por Insuficiência Cardíaca durante a Pandemia da COVID-19: Insights de uma Coorte de Hospitais Públicos no Brasil. Arq. Bras. Cardiol., v.119, n.5, p. 804-808, set.2022. Disponível em: https://doi.org/10.36660/abc.20220080
Lyon A, Citro R, Schneider B, et al. Pathophysiology of Takotsubo Syndrome. J Am Coll Cardiol. 2021 Feb, 77 (7) 902–921. Disponível em: https://doi.org/10.1016/j.jacc.2020.10.060
UNIVERSIDADE CESUMAR – UNICESUMAR
CENTRO DE CIÊNCIAS BIOLÓGICAS E DA SAÚDE
CURSO DE GRADUAÇÃO EM MEDICINA
