REGISTRO DOI: 10.5281/zenodo.7843270
Luciana Jandre Boechat Alves
Renato De Souza Bravo
Gabrielle Peres Da Costa
Clara Fortes Machado Souza
Nassim José Kehdi
RESUMO
Objetivo: Analisar o cumprimento da Lei dos Sessenta dias no Serviço de Mastologia do Hospital Universitário Antônio Pedro (HUAP). Métodos: Foi realizado um estudo observacional, retrospectivo e analítico, através de buscas dos prontuários de pacientes atendidas no setor de mastologia do HUAP, no período de janeiro de 2017 a 2019, com busca dos prontuários para extração dos dados necessários. Foram coletadas informações sobre idade, comorbidades, município de origem e estadiamento da doença de mulheres com idade superior a 18 anos com diagnóstico de neoplasia maligna da mama e submetidas ao tratamento cirúrgico ou medicamentoso de câncer de mama de 2017 a 2019 no HUAP. Resultados: O tempo mediano entre o diagnóstico e a primeira consulta foi de 51 dias, entre o diagnóstico e a cirurgia foi de 155 dias e até o tratamento neoadjuvante foi de 119 dias. Em relação ao tempo da primeira consulta e o início do tratamento, observou-se mediana de 91 dias, sendo que até a cirurgia foi de 106 dias e até o neoadjuvante foi de 77 dias. Observou-se também que mulheres com presença de comorbidades apresentaram tempo maior entre a primeira consulta e o início do tratamento. Além disso, o tempo entre a primeira consulta e o início do tratamento das pessoas submetidas à cirurgia foi maior do que as que receberam o tratamento neoadjuvante. Conclusão: O Serviço de Mastologia do HUAP não cumpre com a Lei dos Sessenta dias, visto que o tempo da primeira consulta até o tratamento é superior à data estabelecida.
Palavras-chave: Câncer de mama; Lei dos Sessenta dias; estadiamento; mastologia; tratamento.
ABSTRACT
Objective: To analyze compliance with the Sixty Days Law in the Mastology Service of Hospital Universitário Antônio Pedro (HUAP). Methods: An observational, retrospective and analytical study was carried out, through searches of the medical records of patients treated in the mastology sector of HUAP, from January 2017 to 2019, with a search of the medical records to extract the necessary data. Information was collected on age, comorbidities, city of origin and disease staging of women aged over 18 years diagnosed with malignant breast cancer and undergoing surgical or drug treatment for breast cancer from 2017 to 2019 at HUAP. Results: The median time between diagnosis and the first appointment was 51 days, between diagnosis and surgery was 155 days and until neoadjuvant treatment was 119 days. Regarding the time from the first appointment and the beginning of treatment, a median of 91 days was observed, with 106 days up to surgery and 77 days up to neoadjuvant therapy. It was also observed that women with comorbidities had a longer time between the first consultation and the start of treatment. In addition, the time between the first appointment and the start of treatment for people who underwent surgery was longer than for those who received neoadjuvant treatment. Conclusion: The HUAP Mastology Service does not comply with the Sixty Days Law, since the time from the first appointment to treatment is longer than the established date.
Keywords: Breast cancer; Sixty Days law; staging; mastology; treatment.
INTRODUÇÃO
O câncer em geral é a segunda causa de morte no Brasil, perdendo apenas para as doenças cardiovasculares.1 Atualmente, as neoplasias constituem o principal problema de saúde pública no mundo, sendo uma das mais importantes causas de morte prematura.2 Em relação ao sexo feminino, o câncer de mama é o mais comum, excluindo-se o de pele não melanoma, sendo caracterizado como a principal causa de morte por tumor maligno entre as mulheres, o que totaliza 16% das mortes por neoplasia nesse grupo populacional.1
Aproximadamente 4% das pacientes femininas com câncer de mama vivem com doença metastática, e 50% delas foi diagnosticada com doença inicial.3 Os homens também podem ser acometidos, representando 1% de todos os casos. Além disso, é importante ressaltar que o risco para câncer de mama aumenta principalmente com a idade, o que impacta na incidência e no rastreio populacional.4 Com aumento da incidência dessa neoplasia em 0.5% ao ano, são esperados 66.280 casos da neoplasia mamária para 2022.5
Sabe-se que a mortalidade por câncer de mama está associada ao estadiamento da doença : quanto mais precoce o diagnóstico, maior é a chance de cura, e menor é o custo e a morbidade (sequelas como linfedema, dormência, diminuição de força e dor no membro superior). Em 90% dos casos em que a axila é negativa e os tumores têm dimensão inferior a 1 cm, a sobrevida é superior a 10 anos.6,7
O que se observa, atualmente, é que os países desenvolvidos registram queda na mortalidade, enquanto países de baixa e média renda, como o Brasil, apresentam aumento da incidência e mortalidade relacionadas ao câncer de mama. Isto está relacionado à dificuldade de acesso ao diagnóstico e ao tratamento específico. Nesse contexto, percebe-se que o tempo entre a primeira consulta e o diagnóstico e o período entre a primeira consulta e o tratamento, geralmente, relacionam-se à qualidade dos serviços de saúde.8
O estudo de revisão sistemática de literatura de diagnóstico precoce, realizado por Welle et al.9, demonstrou que até 60 dias entre o diagnóstico e o início do tratamento, principalmente em estágios iniciais de câncer, não alteram a sobrevida livre de doença e a sobrevida global do paciente. Dessa forma, o Ministério da Saúde do Brasil instituiu em 2014 o prazo de até 60 dias para o início do tratamento após o diagnóstico.10 A Portaria nº 1.220, de 3 de junho de 2014 que dispõe sobre a aplicação da Lei nº 12.732, de 22 de novembro de 2012, que versa a respeito do primeiro tratamento do paciente com neoplasia maligna comprovada, no âmbito do Sistema Único de Saúde (SUS), passa a vigorar com a seguinte redação:
“Art. 3º O paciente com neoplasia maligna tem direito de se submeter ao primeiro tratamento no Sistema Único de Saúde (SUS), no prazo de até 60 (sessenta) dias contados a partir do dia em que for firmado o diagnóstico em laudo patológico ou em prazo menor, conforme a necessidade terapêutica do caso registrada em prontuário.”10
Assim, o presente estudo apresenta como hipótese que a dificuldade de acesso ao Hospital Universitário Antônio Pedro (HUAP) e as limitações do próprio hospital em relação a recursos humanos e materiais dificultam o início do tratamento, o que contribui para aumentar a morbidade e mortalidade de pacientes com câncer de mama. Fato que nos leva a refletir sobre como reverter esse quadro, em que o diagnóstico tardio, ocasionado pelo rastreio deficiente, e o retardo no início do tratamento levam a tratamentos mais agressivos, de alto custo e com maior risco de sequelas.11
Desse modo, o presente estudo objetiva analisar o cumprimento da Lei dos Sessenta dias no Serviço de Mastologia no HUAP. Além disso, apresenta como objetivos específicos: identificar o tempo entre o diagnóstico de câncer e a primeira consulta no HUAP; identificar o tempo entre a primeira consulta no HUAP e o início do tratamento; avaliar se a idade, a presença de comorbidades e o município de origem afetam o tempo de início do tratamento após a primeira consulta; e conhecer o estadiamento das pacientes portadoras de câncer de mama, atendidas no HUAP.
MÉTODO
Trata-se de estudo observacional, retrospectivo e analítico, inserido no Mestrado Profissional em Saúde Materno Infantil, da Faculdade de Medicina da Universidade Federal Fluminense (UFF), com participação do Departamento de Radiologia do Hospital Universitário Antônio Pedro (HUAP) e dos serviços de Mastologia, Anatomia Patológica e Oncologia do HUAP. Foi realizado no período de julho de 2020 a dezembro de 2021, após a aprovação do Comitê de Ética em Pesquisa (CEP) responsável pela avaliação.
O financiamento foi efetuado a partir de recursos próprios, com um orçamento de R$ 850,00, visto que tanto o diagnóstico, o tratamento e o acompanhamento clínico estão incluídos na rotina dos serviços de Mastologia do Hospital Universitário Antônio Pedro (HUAP).
A pesquisa foi realizada através de buscas dos prontuários de pacientes atendidas no setor de mastologia do HUAP, no período de janeiro de 2017 a 2019. Por meio das fontes de contato obtidas nos prontuários, as pacientes foram contatadas para o recrutamento e agendamento, a fim de se obter o Termo de Consentimento Livre e Esclarecido (TCLE) da forma mais conveniente para o paciente: na próxima visita ao HUAP – caso ainda estivesse em atendimento -, ou por agendamento para que um dos membros da equipe de pesquisadores pudesse se deslocar até a sua residência e apresentar explicações sobre o projeto. A assinatura do TCLE foi realizada em duas vias, sendo uma da pesquisadora e a outra via original da participante, o que evita o incômodo do deslocamento das pacientes, como também possíveis despesas.
Após a obtenção do TCLE, a equipe realizou a busca dos prontuários para extração das informações necessárias, conforme o instrumento de coleta de dados, não sendo utilizado nenhum dado pessoal ou social que possibilitasse a identificação da participante. As informações obtidas foram utilizadas somente para o banco de dados do presente estudo, não sendo utilizadas para outros fins.
A população do estudo foi composta pelas pacientes em consulta de primeira vez no Serviço de Mastologia, com diagnóstico de câncer de mama. A amostra, por sua vez, foi constituída por pacientes submetidos ao tratamento cirúrgico ou medicamentoso de neoplasia maligna mamária de 2017 a 2019. Dessa forma, foi considerada uma amostra de conveniência pelos prontuários. Como o serviço de mastologia do HUAP, realiza de 100 a 150 atendimentos por mês, mas nem todas as pacientes são submetidas à cirurgia ou possuem neoplasia maligna de mama, foi considerado um total de cerca de 100 participantes por ano de 2017 a 2019 que atenderam os critérios de inclusão, o que totaliza uma estimativa de 300 participantes.
Os critérios de inclusão abrangem mulheres com mais de 18 anos em consulta de primeira vez no Serviço de Mastologia, com diagnóstico de câncer de mama. Já os critérios de exclusão abrangem participantes com informações incompletas no prontuário ou arquivo digital e pacientes que tenham iniciado ou realizado tratamento em outra unidade de saúde externa ao HUAP.
Os dados clínicos e laboratoriais foram obtidos através da consulta aos prontuários e arquivos digitais dos serviços de Radiologia, de Anatomia Patológica e de Mastologia do HUAP, não sendo necessária a realização de exames específicos para este projeto. As seguintes variáveis foram dispostas em protocolo específico desta pesquisa : idade, doenças associadas (comorbidades), município de origem, estadiamento na primeira consulta (após revisão de lâmina e imuno-histoquímica). Estas foram analisadas e categorizadas, por ordem crescente de idade, com os municípios de origem, com intenção de identificar e promover ações de melhoria de atendimento.
As variáveis estudadas foram descritas estatisticamente por meio de proporções (variáveis categóricas) ou de médias, desvios padrões, medianas e intervalos interquartílicas (variáveis numéricas); por meio de diagramas de caixa (box plot) e por meios tabulares com apresentação de proporções e frequências absolutas. Para isso, foram utilizados os programas Excel da Microsoft para montagem da planilha de dados e o software estatístico IBM SPSS Statistics 20 para análise estatística.
As variáveis numéricas tiveram sua normalidade testada pelo teste de Shapiro-Wilk. Dois grupos independentes de variáveis numéricas foram comparados pela estatística t de Student, se os dados forem normais, ou pelo teste de Mann-Whitney, no caso de não normalidade. Mais de dois grupos independentes de variáveis numéricas foram comparados pela estatística F de Snedecor-Fisher na técnica da Análise da Variância (ANOVA) se os dados forem normais ou pelo teste de Kruskal-Wallis no caso de não normalidade. Comparações múltiplas que seguem aos testes de mais de dois grupos utilizaram, no caso de normalidade, o teste de Tukey (para variâncias idênticas nos grupos) ou o teste T3 de Dunnett (para variâncias desiguais nos grupos) e, no caso de não normalidade, o teste de Mann-Whitney com correção de Bonferroni para a significância. Além disso, avaliou-se a correlação entre a idade e os tempos avaliados pelos coeficientes de Pearson ou Spearman, a depender da normalidade. O nível de significância de 0,05 (5%) foi considerado o limite para as decisões estatisticamente significativas.
RESULTADOS
A Tabela 1 evidencia os achados referentes às características das 267 pacientes estudadas. Evidenciou-se que a idade média das mulheres era de 52,28 anos. Além disso, o tempo mediano entre o diagnóstico e a primeira consulta foi de 51 dias, entre o diagnóstico e a cirurgia foi de 155 dias e entre o diagnóstico e o início do tratamento medicamentoso foi de 119 dias. Em relação ao tempo da primeira consulta e o início do tratamento, observou-se mediana de 91 dias, em relação à cirurgia foi de 106 dias e no que diz respeito ao início do tratamento medicamentoso foi de 77 dias. Ou seja, 73,4% das pacientes iniciaram o tratamento com mais de 60 dias. Observou-se também que a maioria das pacientes era de Niterói e apresentava comorbidades.
TABELA 1. Características das pacientes incluídas no estudo.
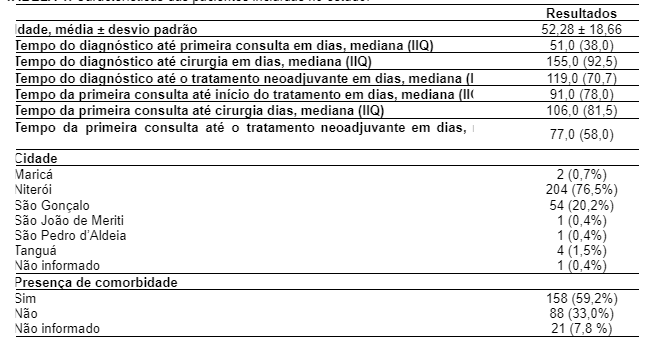
*IIQ: intervalo interquartil.
Dos casos avaliados, notou-se em relação ao estadiamento que a maioria apresentou classificação de T2N0 (Tabela 2). Esse estadiamento representa um tumor de 2 a 5 cm, sem acometimento axilar e sem doença fora da mama.
TABELA 2. Características das pacientes conforme estadiamento clínico.

Na Figura 1, observa-se o estadiamento clínico prognóstico. Notou-se que o mais frequente foi o IB, com 21,9%, seguido por IIA com 19,1%.
FIGURA 1. Estadiamento clínico prognóstico.
A Figura 2 demonstra a comparação do tempo entre o diagnóstico e a primeira consulta de acordo com o tratamento (cirurgia ou medicamentoso). Pode-se observar que não houve diferença significativa nesses parâmetros (p-valor = 0,498).
FIGURA 2. Tempos entre diagnóstico e a primeira consulta conforme tratamento.
Teste Mann-Whitney.
A Figura 3 elucida a comparação do tempo entre a primeira consulta e o início do tratamento (cirurgia ou tratamento medicamentoso). Pode-se observar que o tempo foi maior na cirurgia (p-valor < 0,0001).
FIGURA 3. Tempos entre a primeira consulta e o início do tratamento.
Teste Mann-Whitney.
Ao se analisar o parâmetro “idade”, observou-se que não há associação significativa em relação ao tempo entre a primeira consulta e o início do tratamento (coeficiente de Spearman = 0,082; p-valor = 0,193). A mesma informação foi observada em relação à cidade, ou seja, não houve diferença significativa nesse parâmetro (p-valor = 0,273; Figura 4). Classificando em Niterói e não Niterói, também foi observada ausência de diferença significativa (p-valor = 0,198; Figura 5).
FIGURA 4. Tempo entre a primeira consulta e o início do tratamento conforme a cidade.
Teste Kruskal-Wallis.
FIGURA 5. Tempo entre a primeira consulta e o início do tratamento conforme cidade (Fora de Niterói vs. Niterói).
Teste Mann-Whitney.
Avaliou-se também a comparação do tempo entre o diagnóstico e a primeira consulta, conforme a cidade de Niterói e fora de Niterói. Não foi observada diferença significativa (p-valor = 0,676; Figura 6).
FIGURA 6. Tempo entre o diagnóstico e a primeira consulta conforme cidade (Fora de Niterói vs. Niterói).
Teste Mann-Whitney.
A comparação entre a primeira consulta e o início do tratamento conforme presença de comorbidade, encontra-se na Figura 7. Pode-se observar que houve diferença significativa, ou seja, quem apresentou comorbidades obteve tempo maior do que os que não tinham comorbidade (p-valor = 0,020).
FIGURA 7. Tempo entre a primeira consulta e o início do tratamento conforme presença de comorbidades.
Teste Kruskal-Wallis com correção de Bonferroni.
DISCUSSÃO
A mortalidade por neoplasia maligna de mama no Brasil vem aumentando, o que pode ser atribuído à demora no diagnóstico e ao atraso no início do tratamento, ocasionando progressão da doença e pior prognóstico, principalmente na população economicamente desfavorecida.13 Após revisão da literatura científica, observou-se que, no Brasil, existem poucos estudos sobre o atraso para o início do tratamento em mulheres com câncer de mama.
Com o presente estudo foi possível observar que a idade média das mulheres diagnosticadas com câncer de mama no HUAP foi de 52,28 anos. Além disso, o tempo médio entre o diagnóstico e a primeira consulta foi de 51 dias, entre o diagnóstico e a cirurgia foi de 155 dias e entre diagnóstico e o tratamento medicamentoso foi de 119 dias. Em relação ao tempo da primeira consulta e o início do tratamento, observou-se mediana de 91 dias, sendo que até a cirurgia foi de 106 dias e até o início do tratamento medicamentoso de 77 dias, tempos considerados acima do que é preconizado pela Lei.
Vale ressaltar, também, que a maioria das participantes são de Niterói e São Gonçalo, duas cidades contempladas pela assistência do HUAP, sendo que a maior parte das mulheres apresentavam comorbidades. Em relação ao estadiamento, o maior diâmetro das lesões de acordo com o exame clínico variou de 2 a 5 cm (T2), sem acometimento de linfonodos axilares (N0) e sem metástase (M0). Destaca-se, ainda, que a espera até a cirurgia foi maior do que até o início do tratamento medicamentoso.
Outros estudos elucidam a caracterização de mulheres com câncer de mama no Brasil. Ferreira 14 evidenciou que a maioria das mulheres tinha idade entre 50 e 64 anos, corroborando o presente estudo. Além disso, destacou que o estadiamento histopatológico mais frequente foi o I. Esse tipo de estadiamento é caracterizado pelo tamanho do tumor T1, acometimento do linfonodo N0 e ausência de metástase. Há divergência com o atual estudo apenas o quesito tamanho do tumor, no qual o mais prevalente foi o T2.
Em 2016, o estudo de Traldi et al.15 desenvolveu uma pesquisa sobre o conhecimento, atitude e prática de mulheres e sua associação com o estadiamento do câncer de mama. Nesta pesquisa, evidenciou-se que, assim como no presente estudo, a maioria das mulheres apresentavam tamanho de tumor igual a T2. Além disso, análise nacional de Medeiros et al. sobre os determinantes que influenciam o tempo para início do tratamento de câncer mama revelou resultados semelhantes aos encontrados no HUAP, com predominância de tumores entre 2 e 5 cm (36,3%), com linfonodos clinicamente comprometidos (50,2%) e sem metástase à distância (91,7%).16
Quanto mais precoce o diagnóstico do câncer de mama, maiores são as chances de cura.12 A sobrevida está relacionada à extensão da doença no momento do diagnóstico. Em países da Europa e Estados Unidos, onde o rastreio é eficiente, 60% dos diagnósticos são realizados em estágios iniciais.17 Nesses países, 20% das neoplasias diagnosticadas são carcinomas in situ. Estes, também chamados de neoplasias ou tumores malignos, são restritos ao tecido mamário e têm baixa probabilidade de disseminação para outros tecidos, ou seja, evolução com metástase. São tumores iniciais e sua suspeita diagnóstica é obtida principalmente pela mamografia. Esse tipo de lesão alcança 99% de sobrevida em 5 anos, ou seja, 1% de mortalidade em 5 anos. 18
No Brasil, 70% dos tumores são diagnosticados em fases avançadas, onde a sobrevida em cinco anos não alcança 68,7%.2 A mortalidade pode chegar a 95%, em 5 anos, quando a doença se estende a outros órgãos. 19
Duas importantes organizações se manifestaram sobre a relação entre o rastreio mamográfico e a mortalidade por câncer de mama: a Organização Mundial de Saúde, que afirma que a queda na mortalidade por câncer de mama justifica o rastreio da doença,20 e o INCA,11 que, conforme seu programa de detecção precoce, esclarece que a mamografia é o único exame cuja aplicação em programas de rastreamento apresenta eficácia comprovada na redução da mortalidade por câncer de mama.
O estudo Britânico, recém-publicado, denominado Teste de idade no Reino Unido, comparou o melhor período para início do rastreio mamográfico. Essa pesquisa separou dois grupos de pacientes: o primeiro grupo realizou o rastreio entre 39 a 41 anos, até 48 anos, enquanto o segundo grupo, chamado controle, da mesma faixa etária, não participou do rastreio. Quando comparado ao grupo controle, o grupo rastreado apresentou redução da mortalidade em 25%.21 Outros estudos demonstram queda na mortalidade de até 30% sem divisão de faixa etária. 22
Antes dos estudos relatados, o estudo de Pinheiro et al.23, avaliando mulheres jovens, também observou tumores com mais de 2 cm e até 5 cm em sua maior dimensão, ou seja, a mesma designação do atual estudo. No entanto, observou que mulheres muito jovens apresentaram mais frequentemente T2 e linfonodos positivos, o que caracteriza um estadiamento clínico avançado (≥IIB), e ausência de resposta terapêutica ao primeiro tratamento. Nesse sentido, vale destacar que a idade não é o único fator relevante, pois mulheres jovens possuem quadros mais graves da doença, segundo Pinheiro et al.23 Nessa perspectiva, é importante avaliar o estadiamento.
No que diz respeito ao estadiamento, o tamanho do tumor T3, T4 e T4B elucida sua progressão. O T3 configura um tumor com mais de 5 cm em sua maior dimensão, enquanto o T4 corresponde a um tumor de qualquer tamanho, com extensão direta à parede torácica ou à pele e o T4B à lesão maligna com edema (incluindo peau d’orange) ou ulceração da pele da mama ou nódulos cutâneos satélites confinados à mesma mama.24 Além disso, podem-se destacar os linfonodos, em que o estádio N2 é caracterizado por metástase nos linfonodos axilares homolaterais fixos uns aos outros ou a outras estruturas, se relacionando a um comprometimento crescente dos linfonodos regionais.22,23 Nesse sentido, esses fatores podem contribuir para o aumento do tempo até o tratamento, visto que são tumores maiores e mais extensos.
Já em relação a comorbidades, foi observado maior tempo para o início do tratamento em mulheres que as apresentavam. Segundo Ferreira14, a presença de comorbidades prejudica a sobrevida da mulher com câncer de mama, uma vez que a prevalência dessas características aumenta com o passar da idade. No caso de mulheres sem comorbidade, a chance de sucesso é maior e esse fator pode contribuir para o aumento do tempo para o início do tratamento. Assim, a ausência de comorbidade é considerada um fator associado à maior sobrevida da mulher com neoplasia maligna mamária.
Cabe destacar ainda que, em relação ao tempo até o início do tratamento, foi observado que as mulheres que foram submetidas à cirurgia esperaram mais tempo do que as mulheres que receberam tratamento medicamentoso. Esse achado já era esperado, visto que o procedimento cirúrgico depende dos exames associados ao risco cirúrgico, ao estadiamento e a imuno-histoquímica e da disponibilidade de agenda no centro cirúrgico e leito hospitalar para internação.
Fatores associados ao tratamento cirúrgico:
- Exames pré-operatórios;
- Consulta de Risco Cirúrgico;
- Exames de estadiamento;
- Painel Imunohistoquímico;
- Leito para internação;
- Horário no Centro cirúrgico;
- Necessidades especiais – material, leito de CTI.
O tempo médio entre o diagnóstico de câncer e o início do tratamento encontrados nesta pesquisa superou, comparativamente, a média de dias necessários para o mesmo processo em países como Estados Unidos 26,27, Canadá 28 e Polônia 29, sendo 22, 34 e 38 dias respectivamente. Nos Estado Unidos os fatores que mais influenciam no atraso no diagnóstico e tratamento do câncer de mama são idade avançada, comorbidades e maior tamanho do tumor, enquanto as disparidades raciais exigem mais estudos.26,27 No Canadá, por sua vez, o tempo médio de espera foi menor com estágios mais avançados do câncer. Contudo, o tempo de espera entre o diagnóstico inicial e a primeira cirurgia de câncer de mama aumentou substancialmente em Quebec entre 1992 e 1998, incluindo como possíveis explicações o aumento da demanda, a diminuição de recursos e as mudanças nos padrões de atendimento.28 Já no caso da Polônia, as mulheres moradoras de áreas rurais tiveram seu tratamento iniciado mais precocemente quando comparadas ao grupo de mulheres de áreas urbanas. Além disso, idade e estágio da doença também são citados como fatores que influenciam no tempo entre o diagnóstico e o tratamento.29
Dessa forma, como o diagnóstico precoce e o tratamento imediato contribuem para a maior taxa de sucesso terapêutico e aumento de sobrevida do paciente, o presente estudo elucidou a investigação do diagnóstico situacional do fluxo de pacientes e, assim, evidencia que são necessárias mudanças ao passo que o tempo até o início do tratamento se encontra acima de 60 dias, tempo preconizado por lei. Esse período de cerca de 2 meses é de grande relevância, afinal, já é sabido que atrasos acima de 90 dias tendem a aumentar as taxas de mortalidade.30 Atuar no diagnóstico precoce favorece a identificação da doença em estadiamentos menos graves, e o início da intervenção de forma imediata agiliza o processo de tratamento do câncer de mama no serviço de Mastologia. Portanto, seguindo as recomendações do manual de Diretrizes para Detecção Precoce do câncer de mama no Brasil, devem ser estimuladas ações para prevenção primária da doença e seu diagnóstico precoce.11 Com isso, há redução de mortalidade, sequelas e custos do tratamento.
CONCLUSÕES
O Serviço de Mastologia do HUAP não cumpre a Lei dos Sessenta dias, visto que o tempo entre a primeira consulta e o tratamento é superior à data estabelecida. Entre os motivos para esses valores altos destaca-se a presença de comorbidades. Entretanto, variáveis como idade e cidade de origem não influenciaram no tempo até o tratamento.
Dessa forma, vale destacar que a maneira mais eficaz de melhorar o prognóstico dessas pacientes seria por meio de Campanhas de prevenção junto à prefeitura de Niterói e de São Gonçalo com a realização de mamografia anual nas mulheres maiores de 40 anos, uma vez que são as duas principais cidades encaminhadoras e têm enviado pacientes com tumores palpáveis. A realização de mamografia de rastreio permitiria o diagnóstico de lesões impalpáveis, com redução do estadiamento ao diagnóstico. Ademais, seria oportuno aumentar o número de vagas de primeira vez, reduzindo, dessa forma, o tempo de espera até a primeira consulta.
Nessa linha de melhoria, o aprimoramento do fluxo interno torna-se fundamental, sendo pertinente inserir vagas prioritárias no Serviço de Radiologia e Setor de Risco Cirúrgico para compensação de comorbidades e emissão de risco cirúrgico, além de estabelecer processos mais dinâmicos em relação a revisão de lâminas externas com resultado mais breve do painel imunohistoquímico no Serviço de Anatomia Patológica.
Outro facilitador seria a implantação do processo de navegação, ou seja, a presença de um profissional da área da saúde que pudesse acompanhar o paciente nesse fluxo entre exames, cirurgia e tratamento medicamentoso, auxiliando na propagação de informações. Desse modo, esta organização evitaria a estagnação do paciente, agilizaria o fluxo e alcançaria o objetivo de iniciar o tratamento do câncer de mama no HUAP em até 60 dias a contar do diagnóstico.
REFERÊNCIAS BIBLIOGRÁFICAS
- Câncer de Mama [Internet]. Brasil: Ministério da Saúde. Instituto Nacional de Câncer.; 2022 Jun 04 [cited 2022 Aug 1]. Available from: https://www.inca.gov.br/tipos-de-cancer/cancer-de-mama
- Medeiros GC, et al. Fatores Associados ao Atraso entre o Diagnóstico e o Início do Tratamento de Câncer de Mama: um Estudo de Coorte com 204.130 Casos no Brasil. Revista Brasileira de Cancerologia. 2020 Aug 06;66(3)
- Gallicchio L, Devasia TP, Tonorezos E, Mollica MA, Mariotto A. Estimation of the numbers of individuals living with metastatic cancer in the United States. Journal of the Nacional Cancer Institute. 2022 Aug 22.
- Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativa 2020: incidência de Câncer na Brasil. Ministério da Saúde. 2019.
- Ministério da Saúde [Internet]. Brasil; 2022 [cited 2022 Aug 1]. Available from: http://portalsaude.saude.gov.br/index.php/cidadao/principal/english
- Pereira MB, Oliveira J, Ribeiro DP, Castro B, Yaphe J, Sousa JC. Recommended age groups and frequency of mammography screening: a systematic review. Ciência & Saúde Coletiva. 2014;19(4):1135-1140.
- Siegel R, Naishadham D, Jemal A. Cancer statistics, 2013. CA Cancer J Clin. 2013;63(1):11-30.
- World Health Organization (WHO). GLOBOCAN: estimated cancer incidence, mortality and prevalence worldwide in 2012. IARC. 2014
- Welle D, Vedsted P, Rubin G, Walter FM, Emery J, Scott S, et al. The Aarhus statement: improving design and reporting of studies on early cancer diagnosis. Br J Cancer. 2012; 106(7):1262-1267.
- Portaria n 1.220, de 3 de junho de 2014 [Internet]. INCA – Instituto Nacional de Câncer. 2018 [cited 2022 Oct 28]. Available from: https://www.inca.gov.br/publicacoes/legislacao/portaria-no-1220-de-3-de-junho-de-2014
- World Health Organization. Palliative Care: module 5. Cancer Control: Knowledge into action [Internet]. 2007 [cited 2020 Sep 15]; Available from: https://www.afro.who.int/publications/palliative-care-cancer-control-knowledge-action-who-guide-effective-programmes
- Instituto Nacional de Câncer José Alencar Gomes da Silva. . Diretrizes para a detecção precoce do câncer de mama no Brasil. Ministério da Saúde [Internet]. 2015 [cited 2020 Sep 28]; Available from: https://www.gov.br/conitec/pt-br/midias/protocolos/diretrizes_deteccaoprecoce_cm.pdf
- Trufelli DC, Miranda VC, Santos MBB, et al. Análise do atraso no diagnóstico e tratamento do câncer de mama em um hospital público. Revista da Associação Médica Brasileira. 2008;54(1):72-76.
- Ferreira DB. Câncer de mama no Rio de Janeiro: padrão de mortalidade e análise da comorbidade como fator associado à sobrevida e à realização completa de quimioterapia adjuvante [Tese]. Brasil: Fundação Oswaldo Cruz, Escola Nacional de Saúde Pública; 2015. Doutorado em Ciências.
- Tradil MC, Endrigo J, Fonseca MRCC. Câncer de Mama: conhecimento, atitude e prática de mulheres e sua associação com o estadiamento da doença. Prospec Med. 2016;27(1):32-41.
- Medeiros GC, Bergmann A, Aguiar SS, Thuler LCS. Análise dos determinantes que influenciam o tempo para o início do tratamento de mulheres com câncer de mama no Brasil. Caderno de Saúde Pública. 2015
- Abrahão KS, et al. Determinants of advanced stage presentation of breast cancer in 87,969 Brazilian women. Maturitas. 2015;82(4):365-370.
- Biazús JV, Schuh F. Carcinoma in situ: revisão. Revista HCPA [Internet]. 2001 [cited 2020 Oct 12];21(2):219-224. Available from: https://www.lume.ufrgs.br/bitstream/handle/10183/163861/000330007.pdf?sequence=1
- Schneider IJC, D’Orsi E. Sobrevida em cinco anos e fatores prognósticos em mulheres com câncer de mama em Santa Catarina, Brasil. Caderno de Saúde Pública. 2009;256:1285-1296.
- Internacional Agency for Research on Cancer. Breast cancer screening. Lion: IARC; 2016. 15 vol.
- Duffy S, et al. Effect of mammographic screening from age 40 years on breast cancer mortality (UK Age trial): final results of a randomised, controlled trial. The Lancet [Internet]. 2020 Aug 12 [cited 2020 Oct 12]; Available from: https://www.thelancet.com/journals/lanonc/article/PIIS1470-2045(20)30398-3/fulltext
- Tabar L, et al. Reduction in mortality from breast cancer after mass screening with mammography: randomised trial from the Breast Cancer Screening Working Group of the Swedish National Board of Health and Welfare. The Lancet. 1985;325(8433):829-832.
- Pinheiro AB, Lauter DS, Medeiros GC, Cardozo IR, Menezes LM, Souza RMB, et al. Câncer de Mama em Mulheres Jovens: Análise de 12.689 Casos. Rev Bras Cancerol. 2013;59(3):351-359.
- Barros ACSD, Barbosa EM, Gebrim LH. Diagnóstico e Tratamento do Câncer de Mama. Projeto Diretrizes [Internet]. 2001 [cited 2022 Aug 1]; Available from: https://amb.org.br/files/_BibliotecaAntiga/cancer-de-mama-diagnostico-e-tratamento.pdf
- Ministério da Saúde [Internet]. Brasil; 2004. Classificação de Tumores Malignos; [cited 2022 Aug 15]; Available from: https://bvsms.saude.gov.br/bvs/publicacoes/inca/tnm2. pdf
- McLaughlin JM, Anderson RT, Ferketich AK, Seiber EE, Balkrishnan R, Paskett ED. Effect on survival of longer intervals between confirmed diagnosis and treatment initiation among low-income women with breast cancer. J Clin Oncol 2012; 30:4493-500.
- Williams DL, Tortu S, Thomson J. Factors associated with delays to diagnosis and treatment of breast cancer in women in a Louisiana urban safety net hospital. Women Health 2010; 50:705-18
- Mayo NE, Scott SC, Shen N, Hanley J, Goldberg MS, MacDonald NM. Waiting time for breast cancer surgery in Quebec. CMAJ 2001; 164:1133-8.
- Maslach D, et al. Waiting time for treatment of women with breast cancer in Podlaskie Voivodeship (Poland) in view of place of residence: A population study. Annals of Agricultural and Environmental Medicine. 2013;20:161-166.
- Eastman A, Tammaro Y, Moldrem A, Andrews V, Huth J, Euhus D, et al. Outcomes of delays in time to treatment in triple negative breast cancer. Ann Surg Oncol 2013; 20:1880-5.
