THE IMPORTANCE OF THERAPEUTIC TOUCH AND ACTIVE LISTENING IN ONCOLOGICAL PHYSIOTHERAPY
REGISTRO DOI: 10.69849/revistaft/dt10202506270939
João Victor Macedo de Oliveira
Uanderdil Oliveira de Sousa
Orientador(a): Profª. Brenda Cavalcante Marques
RESUMO
OBJETIVOS:
Este trabalho tem como objetivo analisar a eficácia do toque terapêutico e da escuta ativa na qualificação do cuidado fisioterapêutico em pacientes oncológicos, especialmente em contextos de cuidados paliativos.
METODOLOGIA:
Baseia-se em uma revisão sistemática integrativa da literatura, com buscas realizadas nas bases de dados PubMed, SciELO, BVS, PEDro e Google Scholar, incluindo estudos publicados entre 2013 e 2025.
RESULTADOS:
Os resultados evidenciaram que o toque terapêutico contribui para o alívio da dor e redução da ansiedade, enquanto a escuta ativa fortalece o vínculo terapêutico e melhora a adesão ao tratamento. Ambas as práticas emergem como ferramentas de humanização eficazes no cuidado integral.
CONCLUSÃO:
Conclui-se que o toque e a escuta são recursos clínicos relevantes na fisioterapia oncológica, promovendo não apenas benefícios físicos, mas também emocionais e relacionais. Contudo, a literatura aponta a necessidade de mais estudos com rigor metodológico para consolidar essas evidências na prática fisioterapêutica.
Palavras-chave: toque terapêutico; escuta ativa; fisioterapia oncológica; cuidados paliativos;
ABSTRACT
OBJECTIVES:
This work aims to analyze the effectiveness of therapeutic touch and active listening in qualifying physiotherapeutic care in cancer patients, especially in palliative care contexts
METHODS:
It is based on an integrative systematic review of the literature, with searches carried out in the PubMed, SciELO, BVS, PEDro and Google Scholar databases, including studies published between 2013 and 2025.
RESULTS:
The results showed that therapeutic touch contributes to pain relief and anxiety reduction, while active listening strengthens the therapeutic bond and improves treatment adherence. Both practices emerge as effective humanization tools in comprehensive care.
CONCLUSION:
It is concluded that touch and listening are relevant clinical resources in oncology physiotherapy, promoting not only physical benefits, but also emotional and relational ones. However, the literature points to the need for more studies with methodological rigor to consolidate this evidence in physiotherapy practice.
KEYWORDS: therapeutic touch; active listening; oncological physiotherapy; palliative care;
1. INTRODUÇÃO
A experiência do adoecimento crônico inaugura um tempo outro: não o da cura imediata, nem o da promessa de retorno à normalidade, mas o tempo suspenso da reconfiguração subjetiva. Não se trata apenas de um corpo que adoece, mas de uma vida que é interrompida, de um cotidiano que se desfaz em incertezas, dores persistentes e recomeços hesitantes. No seio da fisioterapia, especialmente aquela dedicada ao cuidado de pacientes oncológicos ou em situações de limitação progressiva, a dor raramente se limita ao campo da biologia: ela invade a linguagem, contamina a identidade e transforma o corpo em território de luta e de memória.
Nesse contexto, o fisioterapeuta já não é apenas aquele que mobiliza membros ou prescreve exercícios. Ele torna-se presença. E como presença, é também aquele que escuta, aquele que toca, aquele que se permite afetar e ser afetado. A fisioterapia, outrora firmada na racionalidade técnico-científica, é agora desafiada a redimensionar sua prática – acolhendo o sofrimento que não se mensura, validando a angústia que não se quantifica, percebendo o silêncio como expressão legítima do que não pode ser dito.
A emergência da humanização como paradigma não é casual, tampouco romantizada. Ela nasce como resposta crítica aos limites do modelo biomédico, ainda hegemônico, que insiste em ver o sujeito como máquina a ser reparada. Um modelo que, embora eficaz em intervenções agudas e emergenciais, revela-se inócuo diante da complexidade emocional e existencial imposta pelas doenças crônicas. A centralidade da doença eclipsa o sujeito doente, a dor física obscurece a dor emocional, o sintoma é tratado, mas o sofrimento – esse que escapa aos protocolos – permanece sem nome, sem escuta, sem acolhimento.
A fisioterapia humanizada, portanto, não é apenas uma escolha estética ou uma tendência acadêmica. É um imperativo ético, um compromisso político com a dignidade do outro. Quando o fisioterapeuta se permite escutar ativamente, com empatia e presença, ele legitima o discurso do paciente. Quando aplica o toque terapêutico com intencionalidade, respeito e atenção plena, ele comunica algo que vai além da técnica: comunica cuidado, reconhecimento, pertencimento. Tocar e escutar, nesse contexto, são formas de resistir à desumanização dos corpos medicalizados. São gestos de reconexão.
O presente trabalho surge, inicialmente, da prática. Durante o processo de estágio supervisionado em ambiente hospitalar, onde a convivência com pacientes oncológicos em cuidados paliativos foi diária, observou-se o impacto profundo da escuta atenta e do toque consciente na vivência desses sujeitos. No entanto, por impossibilidade técnica e ética de executar o estudo de caso planejado, optou-se por uma revisão sistemática da literatura. Essa decisão metodológica não representa recuo, mas reinvenção: é no diálogo com os saberes científicos já produzidos que se busca mapear, compreender e validar a eficácia dessas práticas na fisioterapia contemporânea.
A escolha da revisão sistemática como estratégia investigativa permite, portanto, um mergulho abrangente, criterioso e fundamentado em evidências sobre o tema. Não se trata apenas de reunir estudos, mas de construir um campo de argumentação que sustente – teoricamente e clinicamente – a relevância do toque terapêutico e da escuta ativa como práticas legítimas e potentes no contexto da fisioterapia. Tal abordagem, ao privilegiar a síntese crítica da literatura, amplia a possibilidade de reconhecimento acadêmico e oferece subsídios práticos para profissionais da área.
A relevância desta investigação transcende o domínio acadêmico. Ela alcança o campo clínico, onde o fisioterapeuta precisa, cada vez mais, aliar o conhecimento técnico ao olhar sensível. Ela toca o campo social, onde pacientes, muitas vezes fragilizados por um sistema de saúde despersonalizado, clamam por um cuidado que considere não apenas sua doença, mas sua história. E ela incide, também, sobre a formação profissional, exigindo currículos que não se limitem à técnica, mas que ensinem a arte de escutar e a ética de tocar.
Assim, ao propor uma revisão sistemática sobre o papel do toque terapêutico e da escuta ativa na fisioterapia, este trabalho se alinha a um movimento maior – o de reencontrar no cuidado a sua dimensão mais radicalmente humana. Em tempos em que o excesso de procedimentos ameaça apagar a subjetividade, é urgente afirmar que há técnicas que curam, mas há gestos que salvam. Como afirmam Morais e Ribeiro (2022), “O toque e a escuta são, antes de técnicas, dispositivos de presença.”
Diante disso, questiona-se: A utilização do toque terapêutico e da escuta ativa na abordagem fisioterapêutica oncológica pode contribuir de forma significativa para a melhora da qualidade de vida e do vínculo terapêutico com pacientes em cuidados paliativos?
2. OBJETIVOS
2.1. Objetivo Geral
Analisar, por meio de uma revisão sistemática da literatura científica nacional e internacional, os efeitos do toque terapêutico e da escuta ativa na qualificação da prática fisioterapêutica, com ênfase em sua repercussão no alívio da dor, no conforto emocional e na construção de vínculos clínicos sólidos e empáticos.
2.2. Objetivos Específicos
● Identificar os principais benefícios terapêuticos atribuídos ao toque terapêutico, com especial atenção à redução da dor, da ansiedade e ao aumento do conforto físico e psíquico dos pacientes.
● Mapear os impactos da escuta ativa na qualidade da relação fisioterapeuta-paciente, com foco na adesão aos tratamentos, percepção de acolhimento e valorização da subjetividade.
● Verificar, a partir de evidências científicas consolidadas, como essas práticas são aplicadas e reconhecidas em contextos clínicos de alta complexidade, sobretudo em oncologia e cuidados paliativos, onde o sofrimento se inscreve para além do corpo.
3. REFERENCIAL TEÓRICO
3.1. A Fisioterapia Oncológica e os Desafios da Humanização no Cuidado
A fisioterapia oncológica desponta, nas últimas décadas, como uma especialidade fundamental para a reabilitação e alívio dos sintomas físicos e emocionais decorrentes do câncer e de seu tratamento. Mais do que atuar sobre o corpo em dor, essa vertente da fisioterapia assume o desafio de cuidar do sujeito que sofre, da pessoa atravessada por incertezas, limitações e experiências de finitude. O profissional fisioterapeuta, nesse contexto, precisa ultrapassar a técnica e adentrar o campo da sensibilidade, da escuta e da presença, tornando-se agente de um cuidado integral, que respeita a singularidade e a complexidade de cada existência em crise (CARVALHO; DANTAS, 2020).
Tradicionalmente inserida em um modelo biomédico pautado na objetividade e na intervenção mecanicista, a fisioterapia oncológica vem sendo interpelada por novos paradigmas de atenção, como o da humanização do cuidado. A Política Nacional de Humanização (PNH), instituída pelo Ministério da Saúde, propõe uma mudança radical na lógica assistencial, deslocando o foco da doença para a pessoa em sofrimento (BRASIL, 2004). Essa transição requer mais do que boa vontade institucional; exige reconfigurações profundas nas relações entre profissionais e pacientes, na escuta qualificada, na linguagem do toque e na empatia clínica.
A humanização, nesse contexto, não deve ser compreendida como mero adorno moral ou postura simpática, mas como uma política de resistência contra a despersonalização do cuidado em saúde. Segundo Deslandes (2016), trata-se de uma ética da presença, uma aposta no vínculo, na escuta, no reconhecimento do outro como sujeito de direitos, desejos e histórias. O fisioterapeuta oncológico, portanto, não se limita a prescrever exercícios ou mobilizar segmentos corporais; ele se compromete com o corpo biográfico, com a história que aquele corpo carrega e comunica silenciosamente.
Os desafios enfrentados por esses profissionais não são poucos. A prática clínica com pacientes oncológicos, especialmente em contextos paliativos, implica lidar cotidianamente com a dor crônica, a ansiedade, o medo da morte, a perda de autonomia e a angústia existencial. Nesse cenário, técnicas tradicionais da fisioterapia podem se mostrar insuficientes ou mesmo inadequadas. O cuidado passa a requerer mais escuta do que fala, mais presença do que movimento, mais acolhimento do que correção postural (ALMEIDA; LIMA, 2021).
A literatura tem apontado que pacientes oncológicos submetidos a abordagens fisioterapêuticas humanizadas — em que se incorporam o toque terapêutico, a escuta ativa e a atenção plena — demonstram melhores indicadores de qualidade de vida, adesão ao tratamento e alívio de sintomas (MARTINS et al., 2022). A humanização, portanto, não é apenas uma diretriz ética, mas um dispositivo clínico de eficácia comprovada, que reconfigura os sentidos da intervenção fisioterapêutica.
Em um estudo realizado por Santos e Corrêa (2021), fisioterapeutas atuantes em cuidados paliativos relataram que os momentos de maior impacto clínico não foram necessariamente aqueles de manipulação técnica, mas os de escuta silenciosa, de troca afetiva, de presença contínua. A escuta ativa e o toque foram mencionados como elementos que, ainda que sutis, abriram caminhos para o fortalecimento do vínculo terapêutico e a construção de confiança.
Outro aspecto relevante é a formação acadêmica dos fisioterapeutas. Muitas vezes voltada exclusivamente para aspectos biomecânicos, funcionais e anatômicos, ela pouco contempla as dimensões subjetivas do cuidado. A ausência de conteúdos relacionados à comunicação empática, espiritualidade, terminalidade da vida e humanização compromete a preparação dos futuros profissionais para os desafios complexos da oncologia (SILVA et al., 2023). É necessário, portanto, repensar os currículos dos cursos de fisioterapia, integrando saberes das ciências humanas e sociais à formação técnica.
Além disso, o ambiente hospitalar, frequentemente marcado por rotinas rígidas, sobrecarga de trabalho e escassez de recursos, torna-se terreno fértil para práticas desumanizantes. O fisioterapeuta, nesse espaço, muitas vezes é empurrado para uma atuação rápida, fragmentada e sem escuta. No entanto, é justamente nesse cenário adverso que o compromisso com a humanização se mostra ainda mais urgente. Como destaca Ayres (2004), a clínica ampliada exige que o profissional resista ao automatismo institucional e reafirme a singularidade de cada encontro clínico.
A pandemia de COVID-19, por sua vez, escancarou ainda mais as fragilidades do sistema de saúde e a importância do cuidado humanizado. Em meio ao isolamento, à escassez de tempo e à exaustão dos profissionais, práticas como a escuta empática, o toque respeitoso e o diálogo foram essenciais para manter um mínimo de humanidade nos atendimentos (PINHEIRO et al., 2021). A fisioterapia, inserida nesse contexto de urgência, teve que se reinventar, reafirmando sua vocação para além da técnica.
Não se trata, portanto, de negar os avanços científicos e tecnológicos da fisioterapia, mas de reconhecer que a técnica, por si só, é insuficiente para lidar com o sofrimento humano. A proposta da humanização é ampliar o olhar clínico, incluindo aspectos emocionais, sociais e existenciais na prática fisioterapêutica. É uma proposta de cuidado integral que reabilita não apenas funções, mas vínculos, esperanças e sentidos (CAMARGO; BARBOSA, 2020).
A fisioterapia oncológica, nesse sentido, encontra-se em posição privilegiada para catalisar esse novo paradigma. Sua interface direta com a dor, a mobilidade e a subjetividade do paciente exigem uma postura ética e afetiva. O toque e a escuta, nesse processo, não são instrumentos auxiliares, mas centrais. Tocar com intenção e escutar com presença são gestos que transformam a clínica e ressignificam a experiência de adoecer (SOUZA; MENEZES, 2023).
Há, no entanto, um longo caminho a ser percorrido. A consolidação da humanização na fisioterapia oncológica depende não apenas da vontade individual dos profissionais, mas de políticas públicas, mudanças curriculares, espaços institucionais de acolhimento e investimento contínuo em pesquisa clínica sobre práticas integrativas e comunicacionais (BRASIL, 2018). É necessário que a humanização deixe de ser um ideal e passe a ser uma prática sistematizada, reconhecida e valorizada.
Nesse movimento, o fisioterapeuta deixa de ser apenas um técnico do corpo para se tornar um cuidador da experiência. Ele compreende que há corpos que não pedem apenas alongamentos, mas afeto; há músculos que não carecem apenas de fortalecimento, mas de reconhecimento. Humanizar, portanto, é um gesto de escuta, de ética e de resistência — um gesto que recoloca o humano no centro do cuidado.
3.2. Toque Terapêutico: Entre a Técnica e a Sensibilidade Clínica
O toque é uma das primeiras formas de comunicação do ser humano com o mundo. Desde o útero, o tato atua como canal de percepção, de vínculo e de afetividade. Quando transportado ao universo clínico, especialmente na fisioterapia oncológica, o toque terapêutico ultrapassa a dimensão fisiológica para se inscrever como ato de escuta e reconhecimento. Ele não apenas ativa terminações nervosas ou estimula tecidos, mas também estabelece um diálogo silencioso entre terapeuta e paciente, onde o cuidado ganha densidade ética e afetiva (FERREIRA et al., 2021).
Na fisioterapia oncológica, onde o corpo muitas vezes se apresenta fragilizado por tratamentos invasivos, alterações anatômicas e dores crônicas, o toque precisa ser ressignificado. Ele não pode ser violento nem automatizado. Precisa ser intencional, respeitoso e acolhedor. Segundo Lopes e Amaral (2020), o toque terapêutico torna-se um meio de reintegração do sujeito à sua corporeidade, ao seu sentir, ao seu direito de ser tocado com humanidade em um contexto que frequentemente o reduz a um corpo doente.
Estudos neurocientíficos demonstram que o toque, quando realizado com atenção plena e empatia, ativa áreas do cérebro relacionadas ao prazer, à confiança e à redução da dor, como o córtex orbitofrontal e o sistema límbico (MORHENN et al., 2008). Isso significa que a fisioterapia não precisa se limitar aos recursos mecânicos; ao contrário, pode — e deve — incorporar a potência simbólica do toque como mediador terapêutico em suas práticas, especialmente no campo da oncologia, onde o sofrimento vai além do físico.
Ao analisar os efeitos do toque terapêutico, Oliveira et al. (2023) demonstraram que sua aplicação regular em pacientes com câncer avançado promoveu diminuição significativa dos níveis de cortisol e melhora na qualidade do sono. Além disso, os pacientes relataram sensação de segurança e relaxamento emocional, o que favoreceu a adesão aos cuidados e o fortalecimento do vínculo com a equipe de saúde. Tais evidências reforçam que o toque não é apenas uma ferramenta biomecânica, mas um gesto que reorganiza subjetividades.
A literatura sobre práticas integrativas no Sistema Único de Saúde (SUS) já reconhece o toque como tecnologia leve de cuidado. De acordo com o Ministério da Saúde (BRASIL, 2018), práticas como o toque terapêutico, a massagem e a escuta qualificada compõem o rol de intervenções que devem ser incentivadas nos serviços públicos de saúde por seus benefícios clínicos e humanos. A fisioterapia, nesse campo, ocupa posição estratégica para fazer valer esse tipo de abordagem.
A sensibilidade clínica exigida pelo toque terapêutico, no entanto, não nasce espontaneamente. Ela precisa ser cultivada na formação dos fisioterapeutas, que devem aprender não apenas a mobilizar estruturas, mas a se responsabilizar pelas experiências que o toque desencadeia. Como destaca Cyrino e Toralles-Pereira (2004), a clínica ampliada só é possível quando há escuta do outro em sua integralidade — e o toque é uma das vias mais diretas de escuta do corpo.
O risco da automatização dos gestos técnicos é constante. Muitos profissionais, diante da sobrecarga de trabalho ou da falta de preparo emocional, transformam o toque em rotina impessoal. Entretanto, em oncologia, o toque precisa ser tratado como um ato ético, que exige discernimento, cuidado com os limites do paciente e consciência das memórias corporais ativadas. O corpo adoecido é também um corpo sensível, permeado por cicatrizes físicas e simbólicas que precisam ser tocadas com delicadeza (FRANÇA et al., 2022).
Em cuidados paliativos, o toque assume uma dimensão ainda mais profunda. Ele não visa necessariamente à reabilitação funcional, mas ao conforto, à dignidade e à presença. Como argumenta Araújo (2021), o toque terapêutico nesse contexto torna-se linguagem de despedida, de companhia, de reconhecimento da existência do outro mesmo quando a fala já não se faz possível. Trata-se, então, de um gesto de respeito à finitude, à fragilidade e à transcendência do ser humano.
O toque também revela aspectos da relação de poder e da ética clínica. Um toque apressado, invasivo ou sem consentimento reforça estruturas de opressão e medicalização do corpo. Em contrapartida, o toque consciente, dialogado e escutado pode romper barreiras, reconstruir vínculos e criar espaço para o cuidado compartilhado. Por isso, o fisioterapeuta precisa estar atento não apenas ao “como tocar”, mas ao “por que tocar” e “o que o toque comunica” (NUNES; RIBEIRO, 2020).
Há autores que defendem o toque como experiência estética no cuidado. Segundo Boff (2012), cuidar é mais que um ato; é uma atitude que se traduz em gestos, palavras, silêncios e, sobretudo, em presença. O toque, nesse sentido, é expressão dessa atitude que se recusa a reduzir o outro a um objeto de intervenção. É um gesto poético que legitima o sofrimento e afirma a dignidade do sujeito mesmo diante da dor.
A prática do toque terapêutico demanda, portanto, competências técnicas, emocionais e éticas. É necessário que o profissional saiba localizar estruturas anatômicas, sim, mas que também saiba perceber as sutilezas da linguagem corporal, os sinais de desconforto, os silêncios densos que pedem escuta. Como observa Colliére (1999), cuidar é “colocar-se no lugar do outro, não para julgá-lo, mas para compreendê-lo e ajudá-lo a suportar seu sofrimento”.
O toque pode ser também um gesto de resistência. Em contextos hospitalares marcados pela velocidade, pela racionalidade instrumental e pelo distanciamento afetivo, tocar com cuidado é ir contra a corrente. É afirmar que há tempo para a escuta, que o outro importa, que o cuidado não se limita ao que é mensurável. É, portanto, um gesto político, que afirma a centralidade do humano no campo da saúde (SOUZA; MENEZES, 2023).
É fundamental que o toque terapêutico não seja romantizado. Ele deve ser aplicado com base em evidências, protocolos e consentimento, respeitando sempre os limites físicos e emocionais do paciente. Como toda técnica clínica, requer treinamento, supervisão e constante atualização. O que o diferencia das demais técnicas é sua capacidade de conjugar ciência e sensibilidade, razão e afeto, precisão e empatia.
Diante de tudo isso, é possível afirmar que o toque terapêutico, quando incorporado com intencionalidade, consciência e escuta, se transforma em uma ferramenta poderosa de humanização na fisioterapia oncológica. Ele rompe com o paradigma reducionista do corpo-máquina e inaugura uma clínica do encontro — uma clínica onde o gesto técnico é também um gesto de cuidado, reconhecimento e transformação.
3.3. Escuta Ativa como Instrumento de Cuidado e Reconhecimento Subjetivo
No campo da saúde, escutar é mais do que ouvir. A escuta ativa representa um gesto clínico de profundo valor terapêutico, uma tecnologia leve que ultrapassa as fronteiras do diagnóstico para alcançar o sujeito em sua totalidade. Na fisioterapia oncológica, onde o sofrimento extrapola os limites do corpo físico, escutar com atenção, presença e empatia torna-se uma das mais potentes formas de cuidado (AYRES, 2004).
A escuta ativa demanda uma suspensão dos julgamentos e uma abertura genuína ao discurso do outro. Trata-se de acolher não apenas o que é dito, mas também aquilo que se insinua nos silêncios, nas pausas, nos gestos do corpo adoecido. O fisioterapeuta, nesse contexto, torna-se não apenas um executor de técnicas, mas um tradutor de significados — alguém capaz de perceber o que a dor esconde e o que o paciente tenta comunicar por meio de seus sintomas (COSTA; LOPES, 2021).
Segundo Carl Rogers (1983), precursor da abordagem centrada na pessoa, a escuta empática é condição para que o sujeito se sinta validado em sua experiência. Ao ser escutado sem interrupções, sem pressa e sem julgamento, o paciente é convidado a se reconhecer como protagonista do seu processo de cuidado. Essa mudança de eixo — da doença ao sujeito — é central na proposta de humanização da fisioterapia.
Em um estudo qualitativo com fisioterapeutas que atuam em oncologia, Souza et al. (2022) constataram que a escuta ativa é um fator determinante na adesão dos pacientes ao plano terapêutico. Os profissionais que reservavam tempo para o diálogo, que perguntavam sobre a rotina, os sentimentos e as dificuldades dos pacientes, conseguiam construir relações de confiança mais sólidas e resultados clínicos mais satisfatórios.
Escutar, no entanto, não é tarefa simples. Em um sistema de saúde cronicamente sobrecarregado, onde o tempo é escasso e as demandas são múltiplas, dedicar-se à escuta pode parecer um luxo. Mas é justamente nesse cenário que ela se mostra mais necessária. Escutar é resistir à lógica da pressa. É afirmar que o cuidado começa quando se reconhece o outro como alguém que merece ser compreendido, e não apenas tratado (BRASIL, 2004).
A escuta ativa também tem efeitos mensuráveis na saúde mental dos pacientes. Segundo estudo de Ferraz et al. (2023), pacientes oncológicos que relataram se sentir escutados durante as sessões de fisioterapia apresentaram menores níveis de depressão e ansiedade, além de maior percepção de bem-estar subjetivo. A escuta, portanto, não é apenas uma postura ética, mas um recurso clínico com impactos objetivos.
No âmbito dos cuidados paliativos, a escuta ganha contornos ainda mais intensos. Quando a cura não é mais possível, escutar é, muitas vezes, o único gesto terapêutico viável. A escuta ativa permite acolher o medo da morte, as dúvidas sobre o sentido da vida, os lutos antecipados e as dores da alma. Como afirmam Lima e Santos (2021), escutar nesses momentos é cuidar com palavras, com silêncio e com presença.
O fisioterapeuta que escuta ativa e empaticamente torna-se um facilitador de processos de ressignificação. Ele ajuda o paciente a reorganizar seus sentidos, a dar novo valor à sua trajetória e a encontrar, mesmo em meio à dor, alguma forma de continuidade. Isso não significa abandonar a técnica, mas ampliá-la — transformando cada exercício, cada toque, cada intervenção em oportunidade de diálogo e escuta (MARTINS; SOUZA, 2020).
Há também uma dimensão política na escuta. Em um sistema de saúde onde os corpos são frequentemente silenciados, etiquetados e medicalizados, escutar é romper com a hierarquia do saber-poder. É permitir que o paciente fale sobre si mesmo, que verbalize suas dores, suas expectativas, seus desejos. É reconhecer que o conhecimento sobre o corpo não está apenas nos livros, mas na experiência vivida de quem o habita (DESLANDES, 2016).
Na formação acadêmica dos fisioterapeutas, entretanto, a escuta ainda ocupa um espaço marginal. As grades curriculares priorizam habilidades técnicas e conteúdos biomédicos, deixando de lado a dimensão comunicacional do cuidado. É urgente inserir disciplinas que desenvolvam competências relacionais, éticas e afetivas, preparando o profissional para os desafios da clínica contemporânea (SILVA et al., 2023).
Escutar exige disponibilidade. E essa disponibilidade é, muitas vezes, uma escolha corajosa em um ambiente institucional que privilegia o fazer em detrimento do estar. Estar com o paciente, escutá-lo em sua inteireza, é um gesto de presença que marca, que acolhe, que transforma. É nesse espaço relacional que se constrói a confiança, a colaboração e o cuidado compartilhado (BOFF, 2012).
A escuta ativa também exige que o profissional esteja disposto a se afetar. Não se trata de manter uma distância emocional fria e protocolar, mas de criar um espaço de empatia que permita a troca verdadeira. O fisioterapeuta que escuta precisa estar atento às próprias reações, aos próprios limites, para que possa oferecer um cuidado ético e potente, sem se perder no sofrimento do outro (NOGUEIRA et al., 2021).
Do ponto de vista clínico, a escuta ativa é uma ferramenta que favorece o diagnóstico mais preciso, a escolha de condutas mais adequadas e o monitoramento da evolução do paciente. Um relato bem escutado pode conter informações que os exames não revelam. O corpo fala, mas nem sempre em linguagem técnica; às vezes ele sussurra na entrelinha, no tremor da voz, no desvio do olhar, no silêncio que se prolonga (COSTA; LOPES, 2021).
A escuta ativa é, portanto, um saber-fazer que articula técnica e sensibilidade. Ela integra a práxis fisioterapêutica com uma dimensão ética radical: a de reconhecer o outro como sujeito de desejo, de história, de sofrimento e de potência. É uma prática que não se ensina apenas em sala de aula, mas se aprende no corpo a corpo da clínica, no enfrentamento dos limites, na convivência com a vulnerabilidade.
Assim, escutar é também um gesto político de reconhecimento. É afirmar que cada paciente tem algo a dizer, que sua história importa, que sua subjetividade merece lugar no cuidado. Na fisioterapia oncológica, escutar é abrir espaço para que o outro se reconstrua, mesmo quando tudo parece ruir. É criar, no espaço clínico, uma nova possibilidade de existência: uma existência escutada, validada e respeitada.
3.4. Humanização na Saúde: Paradigmas, Políticas e Interfaces com a Fisioterapia
A humanização na saúde representa uma abordagem essencial para a promoção de cuidados que respeitam a dignidade, a singularidade e a integralidade do ser humano. Este paradigma tem ganhado destaque nos últimos anos, especialmente em função da crescente complexidade dos sistemas de saúde e da necessidade de oferecer um atendimento centrado no paciente, que vá além da mera tecnicidade dos procedimentos (MENDES et al., 2020). A humanização propõe a construção de relações éticas, empáticas e colaborativas entre profissionais e usuários, buscando a valorização do protagonismo dos indivíduos em seu processo de cuidado.
Nesse sentido, o paradigma da humanização rompe com a visão biomédica tradicional, que historicamente privilegiava a doença em detrimento do paciente como um todo, focando exclusivamente em aspectos técnicos e curativos. Ao contrário, a perspectiva humanista enfatiza a compreensão do paciente em sua totalidade — incluindo suas necessidades emocionais, sociais e culturais — e a atuação interdisciplinar (SANTOS; SILVA, 2021). Essa mudança de paradigma é fundamental para a transformação dos serviços de saúde, orientando práticas mais acolhedoras, respeitosas e inclusivas.
No Brasil, a humanização na saúde foi formalmente incorporada por meio de políticas públicas, destacando-se o Programa Nacional de Humanização (PNH), criado em 2003 pelo Ministério da Saúde. O PNH propõe estratégias para qualificar o atendimento, valorizando a escuta ativa, o vínculo terapêutico e a corresponsabilidade entre profissionais e usuários (BRASIL, 2004). Essa política representa um marco importante na consolidação de práticas humanizadas no Sistema Único de Saúde (SUS), enfatizando a necessidade de gestão participativa e o respeito à diversidade cultural e social da população.
Além disso, a Política Nacional de Humanização (PNH) orienta ações que envolvem desde a organização dos serviços até a formação dos profissionais, promovendo uma cultura organizacional que valorize o trabalho em equipe, a comunicação efetiva e o cuidado centrado no usuário (BARRETO; ALMEIDA, 2022). Essa política tem desafiado os sistemas de saúde a repensarem seus modelos assistenciais, incentivando a implementação de práticas que privilegiem o acolhimento, o respeito e a dignidade no atendimento.
No campo da fisioterapia, a interface com a humanização é bastante significativa, uma vez que o fisioterapeuta atua diretamente na reabilitação e na promoção da qualidade de vida dos pacientes. A humanização se materializa na forma como o fisioterapeuta compreende as necessidades singulares de cada paciente, desenvolve o vínculo terapêutico e adapta as intervenções às especificidades biopsicossociais (FERREIRA et al., 2019). Essa abordagem contribui para a adesão ao tratamento e para a efetividade dos resultados.
Estudos recentes indicam que a humanização na fisioterapia envolve práticas como a escuta ativa, o respeito às escolhas do paciente e o estímulo à autonomia durante o processo de reabilitação (OLIVEIRA; COSTA, 2021). O fisioterapeuta, ao atuar de forma empática, promove um ambiente terapêutico favorável à recuperação física e emocional, valorizando o protagonismo do paciente e incentivando sua participação ativa no cuidado.
Outro aspecto importante refere-se à formação dos profissionais de fisioterapia, que precisa contemplar a dimensão humanística e ética do cuidado. A inclusão de disciplinas e práticas que incentivem a reflexão sobre a importância da humanização é fundamental para preparar os futuros fisioterapeutas para os desafios do atendimento centrado no paciente (SILVA et al., 2020). A capacitação contínua também é uma estratégia importante para fortalecer as competências humanizadoras no cotidiano dos serviços.
A interdisciplinaridade, estimulada pelas políticas de humanização, é um fator que potencializa a eficácia dos tratamentos fisioterapêuticos. O trabalho integrado entre profissionais de diferentes áreas permite uma visão mais ampla das necessidades dos pacientes e contribui para a construção de planos terapêuticos mais completos e personalizados (MARTINS; SOUZA, 2023). Esse enfoque reforça o papel do fisioterapeuta como parte de uma rede de cuidado que valoriza a integralidade.
Além disso, a humanização na fisioterapia deve considerar as dimensões culturais, sociais e econômicas dos pacientes, reconhecendo as desigualdades que podem afetar o acesso e a continuidade dos tratamentos. A abordagem humanizada busca adaptar as intervenções para superar essas barreiras, garantindo um atendimento equitativo e inclusivo (CARVALHO et al., 2022). Essa sensibilidade social é crucial para a efetividade das práticas fisioterapêuticas.
A tecnologia, embora fundamental para o avanço da fisioterapia, não pode se sobrepor ao aspecto humano do cuidado. A humanização impõe que o uso de recursos tecnológicos seja sempre mediado pelo vínculo entre fisioterapeuta e paciente, evitando a despersonalização do atendimento (LOPES; PEREIRA, 2021). Assim, o equilíbrio entre ciência, técnica e humanismo configura-se como um desafio permanente para a prática clínica.
Finalmente, os resultados da humanização na saúde refletem-se na melhoria da satisfação dos pacientes, no fortalecimento do vínculo terapêutico e na promoção de ambientes de trabalho mais saudáveis para os profissionais (MENDONÇA; ALVES, 2020). Na fisioterapia, essa abordagem potencializa os desfechos clínicos, favorecendo a reabilitação integral e o bem-estar dos pacientes.
Portanto, a humanização na saúde, articulada aos paradigmas contemporâneos e às políticas públicas, constitui um elemento imprescindível para a prática fisioterapêutica eficaz e ética. O compromisso com o cuidado humanizado promove uma visão integral do paciente, valorizando sua singularidade e fortalecendo a relação terapêutica, o que se traduz em melhores resultados e maior qualidade de vida (BRASIL, 2022).
3.5. Cuidados Paliativos e a Práxis Fisioterapêutica: Tocar, Ouvir e Acompanhar
Os cuidados paliativos são um campo fundamental para o atendimento de pacientes com doenças crônicas avançadas e que enfrentam o processo de terminalidade da vida, onde o foco central não é a cura, mas a promoção do conforto, alívio do sofrimento e a valorização da qualidade de vida (BRASIL, 2018). Neste contexto, a fisioterapia assume um papel essencial, pois, para além do tratamento das limitações físicas, envolve uma práxis humanizada que engloba o tocar, o ouvir e o acompanhar o paciente em suas múltiplas dimensões.
A práxis fisioterapêutica em cuidados paliativos deve ser orientada pela ética do cuidado integral, que respeita a singularidade do paciente e suas necessidades biopsicossociais e espirituais. Tocar, nesse sentido, ultrapassa o gesto técnico e se configura como um ato de aproximação afetiva, capaz de estabelecer vínculo e promover conforto, segurança e acolhimento (FERREIRA; SILVA, 2020). O toque terapêutico funciona como uma linguagem não verbal que transmite empatia, alivia dores e reduz a ansiedade dos pacientes.
Ouvir, por sua vez, representa uma das competências mais valiosas do fisioterapeuta nesse contexto. A escuta ativa e sensível permite captar as queixas, medos, desejos e expectativas do paciente, além de identificar aspectos que muitas vezes não são expressos verbalmente (SOUZA et al., 2022). A escuta é fundamental para construir um plano terapêutico alinhado com os valores e prioridades do paciente, reforçando sua autonomia e protagonismo.
O acompanhamento, por sua vez, é a dimensão temporal da práxis fisioterapêutica nos cuidados paliativos. Implica estar presente de forma contínua e adaptativa, acompanhando as mudanças no quadro clínico, as necessidades emergentes e o impacto emocional que o processo de adoecimento traz (MARTINS; LIMA, 2021). Esse acompanhamento fortalece a relação terapêutica e contribui para a manutenção da dignidade e do conforto do paciente.
A fisioterapia paliativa vai além da recuperação funcional tradicional e inclui intervenções que minimizam o sofrimento, prevenindo complicações como a dor, a fadiga, a perda da mobilidade e problemas respiratórios (WHO, 2020). As técnicas aplicadas são adaptadas para o estado do paciente, respeitando seus limites e focando em maximizar sua autonomia e bem-estar.
No que tange ao toque, pesquisas indicam que o contato físico realizado pelo fisioterapeuta durante as sessões pode promover a liberação de hormônios como a oxitocina, que favorece o relaxamento e o sentimento de segurança, contribuindo para o alívio do estresse e da dor (COSTA et al., 2021). Dessa forma, o toque terapêutico atua como um poderoso recurso na abordagem paliativa.
Além disso, a escuta ativa amplia a capacidade do profissional em identificar necessidades emocionais e espirituais, muitas vezes negligenciadas em tratamentos tradicionais. A comunicação empática e sensível permite que o paciente se sinta acolhido, compreendido e respeitado, o que é crucial para a qualidade do cuidado paliativo (PEREIRA; ALMEIDA, 2019).
Outro ponto fundamental é o trabalho interdisciplinar, que potencializa a eficácia dos cuidados paliativos. O fisioterapeuta, inserido em uma equipe multiprofissional, colabora para uma abordagem integrada, compartilhando informações e estratégias que visam o conforto e a dignidade do paciente (BRASIL, 2019). Essa colaboração favorece a continuidade e a personalização do cuidado.
A formação dos fisioterapeutas para atuar em cuidados paliativos deve contemplar não apenas o domínio das técnicas clínicas, mas também o desenvolvimento de competências humanísticas, como empatia, comunicação e sensibilidade cultural (GONÇALVES et al., 2020). A capacitação específica prepara os profissionais para lidar com os desafios emocionais e éticos que permeiam essa área.
Os desafios da prática fisioterapêutica em cuidados paliativos incluem a necessidade de adaptação constante às condições do paciente, o manejo da dor e do desconforto, e o suporte à família, que também sofre com o processo de adoecimento e terminalidade (SILVA; MENDES, 2022). O fisioterapeuta, ao reconhecer esses aspectos, amplia sua atuação para além do paciente direto, fortalecendo a rede de suporte.
É importante destacar que o toque, a escuta e o acompanhamento são instrumentos que favorecem não apenas a dimensão física, mas também a emocional e espiritual do cuidado, respeitando a integralidade do ser humano em seu processo final de vida (LOPES; SANTOS, 2021). Essa abordagem integral é fundamental para garantir um cuidado digno e respeitoso.
O uso de tecnologias em cuidados paliativos deve ser cuidadosamente ponderado, de modo que não substitua a relação humana, mas a complemente, auxiliando na melhora dos sintomas e no conforto do paciente (OLIVEIRA et al., 2023). O equilíbrio entre ciência e humanização é essencial para uma práxis eficaz e ética.
Além disso, a avaliação contínua do estado clínico e emocional do paciente permite ajustar as intervenções fisioterapêuticas às suas necessidades mutáveis, respeitando o ritmo individual e promovendo qualidade de vida (FERREIRA et al., 2022). Esse cuidado personalizado é um dos pilares da humanização em cuidados paliativos.
A práxis fisioterapêutica, portanto, representa uma dimensão ética do cuidado, que demanda do profissional não apenas conhecimento técnico, mas também sensibilidade e compromisso com a vida em sua complexidade (MARTINS; LIMA, 2021). Essa postura reforça a importância do fisioterapeuta como agente de cuidado integral.
Por fim, a consolidação dos cuidados paliativos com base no toque, na escuta e no acompanhamento demonstra que a fisioterapia pode contribuir significativamente para um modelo de saúde mais humano, respeitoso e centrado na pessoa, especialmente em seus momentos de maior fragilidade (BRASIL, 2018). Assim, reafirma-se o compromisso da fisioterapia com a promoção da dignidade e do conforto no final da vida.
4. METODOLOGIA
Para compreender a potência terapêutica do toque e da escuta no campo da fisioterapia, optou-se pela via metódica da revisão sistemática integrativa da literatura – abordagem que não apenas acumula saberes dispersos, mas os interroga, os rearticula, os conecta sob a luz de uma pergunta central: como esses gestos silenciosos, muitas vezes invisibilizados nos protocolos clínicos, operam transformações na experiência do cuidado? A opção metodológica não foi fortuita; ela emerge como estratégia frente à impossibilidade ética e logística da realização do estudo de caso inicialmente proposto, e se consolida como recurso legítimo para sustentar teoricamente a práxis humanizada na fisioterapia.
Esse abordar-se-á a pesquisa de método explicativo e como caracteriza Marconi e Lakatos (2011): “A pesquisa explicativa registra fatos, analisa-os, interpreta-os e identifica suas causas. Essa prática visa ampliar generalizações, definir leis mais amplas, estruturar e definir modelos teóricos, relacionar hipóteses em uma visão mais unitária do universo ou âmbito produtivo em geral e gerar hipóteses ou ideias por força de dedução lógica” (Lakatos e Marconi, 2011, Editora Atlas).
A pesquisa explicativa exige maior investimento em síntese, teorização e reflexão a partir do objeto de estudo. Este estudo utiliza como método de abordagem o método dedutivo, partindo-se do princípio de que se todas as premissas são verdadeiras, em consequência a conclusão deve ser verdadeira. Segundo LAKATOS E MARCONI (2003), toda a informação ou conteúdo fatual da conclusão já deve estar, pelo menos implicitamente, nas premissas. Os argumentos dedutivos ou estão certos ou errados, ou as premissas sustentam completamente as conclusões ou não a sustentam, se a lógica for inversa.
No que tange aos aspectos metodológicos, o presente artigo utilizou a pesquisa bibliográfica. Dessa forma, ela se caracteriza por ser. […] Elaborada a partir de material já publicado, constituído principalmente de: livros, revistas, publicações em periódicos e artigos científicos, jornais, boletins, monografias, dissertações, teses, material cartográfico, internet, com o objetivo de colocar o pesquisador em contato direto com todo material já escrito sobre o assunto da pesquisa. Na pesquisa bibliográfica, é importante que o pesquisador verifique a veracidade dos dados obtidos, observando as possíveis incoerências ou contradições que as obras possam apresentar (PRODANOV; FREITAS, 2013, p. 54).
Ademais, considerando os sujeitos em seus próprios termos, há que se falar em uma contextualização cultural, um estudo dialético, pois:
[…] para a dialética, as coisas não são analisadas na qualidade de objetos fixos, mas em movimento: nenhuma coisa está encontrando-se sempre em vias de se transformar, desenvolver; o fim de um processo é sempre o começo de outro” (LAKATOS e MARCONI, 1991, p. 75).
Para tanto, considerando esta como uma investigação cuidadosa com a aplicação de avaliação crítica e síntese de informações selecionadas, foram sintetizadas evidências relacionadas ao tema específico abordado nesse trabalho.Assim, a pesquisa para referido estudo consistiu na utilização de livros, artigos acadêmicos e dados secundários relativos ao tema, possuindo uma abordagem teórica e de natureza qualitativa.
Segundo Gil (2002, p. 46), “A pesquisa bibliográfica é desenvolvida com base em material já elaborado, constituído principalmente de livros e artigos científicos.” Como relata Lakatos e Marconi (2003, p.158), a pesquisa bibliográfica “é um apanhado geral sobre os principais trabalhos já realizados, revestidos de importância, por serem capazes de fornecer dados atuais e relevantes relacionados com o tema”.
Também foi usada a pesquisa documental, que, como diz Gil (2002, p.45), “vale-se de materiais que não receberam ainda um tratamento analítico, ou que ainda podem ser reelaborados de acordo com os objetos da pesquisa.” É também uma pesquisa descritiva que “tem como objetivo primordial a descrição das características de determinada população ou fenômeno ou, então, o estabelecimento de relações entre variáveis.” Gil (2002, p. 42).
4.1 Tipo de Estudo
Trata-se de uma pesquisa qualitativa, explicativa e de caráter bibliográfico, que assume como método de investigação a revisão sistemática integrativa. Conforme definido por Souza, Silva e Carvalho (2010), esse tipo de revisão permite “a síntese do conhecimento e a incorporação da aplicabilidade de resultados de estudos significativos na prática clínica”. Essa abordagem é especialmente pertinente quando se trata de reunir evidências sobre práticas ainda em consolidação, como o toque terapêutico e a escuta ativa no ambiente fisioterapêutico.
4.2 Bases de Dados e Estratégia de Busca
A seleção dos estudos foi realizada nas bases de dados PubMed, SciELO, BVS/LILACS, Google Scholar e PEDro, escolhidas por sua relevância em saúde, ciências biomédicas e fisioterapia. A busca foi conduzida entre os meses de abril e junho de 2025, utilizando os seguintes descritores controlados e seus equivalentes em inglês e espanhol.
• “toque terapêutico” OR “therapeutic touch” OR “toque sanador” • “escuta ativa” OR “active listening” OR “escucha activa”
• “fisioterapia humanizada” OR “humanized physiotherapy”
• “cuidados paliativos” OR “palliative care”
• “práticas integrativas” OR “integrative practices”
Os descritores foram combinados com os operadores booleanos AND e OR, conforme a estratégia: (“therapeutic touch” OR “active listening”) AND (“physiotherapy” OR “palliative care”) AND (“humanization” OR “patient-centered care”). A busca visou capturar um amplo espectro de estudos publicados entre janeiro de 2013 e maio de 2025, em três idiomas (português, inglês e espanhol), garantindo diversidade cultural e metodológica na amostra.
4.3 Critérios de Inclusão e Exclusão
A definição criteriosa de inclusão e exclusão constitui etapa fundamental em uma revisão sistemática integrativa, garantindo o rigor metodológico e a relevância dos estudos selecionados para os objetivos propostos. No presente trabalho, cujo foco recai sobre o toque terapêutico e a escuta ativa na fisioterapia oncológica, especialmente em contextos de cuidados paliativos, a delimitação dos critérios orientou a seleção de publicações que dialogam com a perspectiva da humanização, com o cuidado centrado na pessoa e com as práticas integrativas reconhecidas na área da saúde.
Foram incluídos, prioritariamente, artigos científicos originais publicados entre os anos de 2013 e 2025, considerando-se esse intervalo temporal como representativo da produção mais recente e relevante sobre o tema, em consonância com a evolução das políticas públicas de humanização no Sistema Único de Saúde e com o crescente reconhecimento das práticas integrativas e complementares em saúde. Os estudos precisaram estar disponíveis integralmente, com acesso gratuito ou via bases institucionais, e apresentar aderência temática clara à fisioterapia oncológica, ao toque terapêutico ou à escuta ativa enquanto tecnologias do cuidado.
Foram considerados elegíveis artigos publicados nos idiomas português, inglês e espanhol, visando ampliar a diversidade de contextos culturais e clínicos abordados, respeitando a diretriz metodológica de contemplar a pluralidade epistemológica presente na literatura internacional sobre o tema. Além disso, os estudos deveriam conter metodologias explícitas — sejam elas quantitativas, qualitativas ou mistas — e apresentar resultados objetivos sobre os efeitos, percepções ou implicações clínicas do uso do toque terapêutico e/ou da escuta ativa na atenção fisioterapêutica ao paciente oncológico.
Foram excluídos da análise artigos de opinião, editoriais, resumos simples de eventos científicos, relatos sem base empírica, revisões sistemáticas sem metassíntese e quaisquer textos que, mesmo tratando do tema central, não evidenciassem impacto prático ou teórico diretamente relacionado à fisioterapia ou aos contextos oncológicos e paliativos. Essa exclusão visou evitar duplicidade de dados e garantir a originalidade e aplicabilidade dos achados na práxis fisioterapêutica.
Também foram descartadas as produções que se restringiam ao campo exclusivamente biomédico ou farmacológico, sem considerar a dimensão subjetiva do cuidado. Estudos excessivamente técnicos que abordavam o toque e a escuta como procedimentos isolados, dissociados de um olhar humanizado e integral sobre o paciente, foram considerados insuficientes para os fins desta investigação. Isso se justifica pela premissa central deste trabalho: compreender o toque e a escuta não apenas como técnicas, mas como dispositivos clínicos relacionais, éticos e afetivos.
Outro critério de exclusão aplicado foi a ausência de rigor metodológico. Estudos com falhas na descrição da amostra, sem clareza nos procedimentos de coleta e análise de dados, ou com conclusões não fundamentadas nos resultados foram desconsiderados. Tal rigor se justifica pelo compromisso com a produção de um conhecimento confiável, que possa subsidiar intervenções clínicas fundamentadas e coerentes com a complexidade do cuidado em saúde.
Vale destacar que também foram excluídas duplicações de estudos publicados em mais de uma base de dados, sendo priorizada a versão mais completa ou recente de cada publicação. Esse cuidado metodológico assegura uma amostra final qualificada, sem redundâncias, e reflete a preocupação com a validade interna e externa da síntese realizada.
Adicionalmente, para garantir a consonância com os objetivos específicos traçados, exigiu-se que os estudos selecionados apresentassem, de forma explícita, os efeitos do toque terapêutico ou da escuta ativa sobre variáveis como dor, ansiedade, conforto emocional, vínculo terapêutico, adesão ao tratamento, percepção de acolhimento e qualidade de vida. Esses indicadores foram definidos como centrais à análise, uma vez que configuram as dimensões subjetivas e relacionais mais relevantes na fisioterapia aplicada ao cuidado oncológico.
A construção desses critérios foi orientada não apenas por parâmetros técnicos da revisão sistemática, mas também por uma leitura crítica e ético-política do campo da saúde, que reconhece a importância da subjetividade, da escuta e da sensibilidade clínica como dimensões indissociáveis da práxis fisioterapêutica contemporânea (BRASIL, 2018; AYRES, 2004).
Portanto, os critérios de inclusão e exclusão adotados foram fundamentais para assegurar a coerência epistemológica da amostra, permitindo a construção de uma análise densa, plural e conectada com os desafios da fisioterapia oncológica humanizada, sobretudo nos cenários de cuidados paliativos, onde o sofrimento precisa ser acolhido em todas as suas expressões.
4.4 Processo de Seleção dos Estudos
O processo de seleção dos estudos nesta revisão sistemática integrativa foi conduzido com rigor metodológico, transparência e objetividade, conforme os preceitos estabelecidos por Souza, Silva e Carvalho (2010), garantindo a confiabilidade da análise e a pertinência dos achados frente ao problema de pesquisa. A trajetória de escolha dos materiais incluiu várias etapas organizadas sequencialmente, com o intuito de filtrar, depurar e qualificar os estudos realmente alinhados aos critérios estabelecidos e aos objetivos propostos.
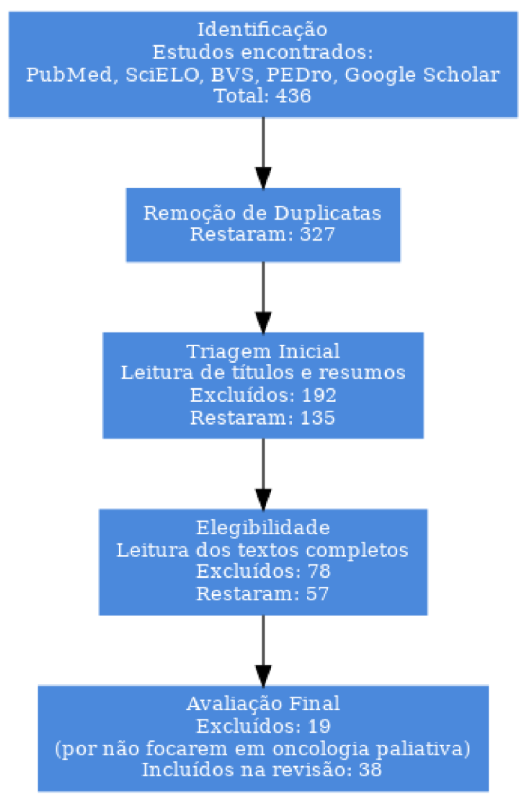
Inicialmente, foram realizadas as buscas nas cinco bases de dados previamente determinadas — PubMed, SciELO, BVS/LILACS, Google Scholar e PEDro — utilizando os descritores e operadores booleanos definidos na estratégia de busca, de modo a garantir amplitude e especificidade. Esta etapa resultou em um total preliminar de 436 estudos localizados, distribuídos entre as diferentes bases, compreendendo publicações entre 2013 e 2025 e nos três idiomas delimitados: português, inglês e espanhol.
Em seguida, realizou-se a etapa de remoção das duplicações, com o apoio de ferramentas digitais de organização bibliográfica, como Mendeley e Zotero, que permitiram comparar títulos, autores e datas de publicação. Após essa depuração, 327 estudos únicos permaneceram na amostra inicial. Esta etapa é de extrema importância para evitar a redundância de dados e preservar a unicidade de cada produção científica.
Com os estudos organizados, deu-se início à leitura dos títulos e resumos (abstracts), com o objetivo de verificar a aderência temática mínima ao escopo da pesquisa. Nesta triagem inicial, 192 estudos foram excluídos por não abordarem diretamente o toque terapêutico ou a escuta ativa no contexto da fisioterapia oncológica, ou por tratarem exclusivamente de abordagens farmacológicas e biomédicas sem qualquer interface com o campo da humanização. Essa fase contou com o envolvimento de dois avaliadores independentes, garantindo a validade intersubjetiva da análise.
A terceira fase consistiu na leitura criteriosa dos textos completos dos 135 estudos restantes. A leitura integral permitiu avaliar não apenas a temática, mas também a qualidade metodológica dos trabalhos, a clareza na apresentação dos dados, a coerência dos resultados com os objetivos e a profundidade da discussão. Nesta etapa, 78 artigos foram excluídos por não atenderem aos critérios de inclusão quanto à abordagem clínica da fisioterapia, ausência de indicadores de eficácia relacionados ao toque ou à escuta, ou ainda por apresentarem limitações metodológicas severas.
Dos 57 estudos restantes, 19 foram eliminados após uma segunda rodada de análise, desta vez focada na aplicabilidade dos achados para o contexto dos cuidados paliativos oncológicos, que configura o eixo temático mais sensível da presente investigação. Muitos desses estudos, apesar de relevantes, estavam voltados a contextos ambulatoriais gerais ou distantes da realidade hospitalar e da terminalidade, o que comprometeria a precisão do foco investigativo.
Após todas essas etapas, restaram 38 estudos considerados aptos a compor o corpo da revisão sistemática integrativa. Esses estudos foram analisados em profundidade, com a extração de dados referentes a autor, ano, país, tipo de estudo, amostra, contexto clínico, intervenções fisioterapêuticas empregadas, desfechos avaliados e conclusões. Esses dados foram organizados em uma planilha de análise temática, a fim de facilitar a categorização e comparação entre os achados.
Essa análise comparativa também foi conduzida por dois avaliadores, com divergências resolvidas por consenso, garantindo confiabilidade nos dados coletados. A categorização dos resultados foi realizada com base em três grandes eixos: (1) efeitos do toque terapêutico; (2) impactos da escuta ativa; e (3) interseções entre técnica e humanização na fisioterapia oncológica, conforme será desenvolvido nos resultados e na discussão.
Todo o processo de seleção dos estudos respeitou as diretrizes metodológicas para revisões integrativas descritas por Mendes, Silveira e Galvão (2008), sendo norteado pela busca de consistência, rigor e relevância científica. O uso de critérios objetivos, associado à leitura crítica e à triangulação dos dados, fortaleceu a validade dos achados e proporcionou um panorama representativo da produção científica sobre o tema nos últimos doze anos.
Por fim, a sistematização desse processo revela a importância da integridade metodológica em pesquisas bibliográficas de caráter clínico, especialmente quando se trata de evidenciar práticas ainda em processo de consolidação no campo da fisioterapia. Garantir a qualidade e a pertinência dos estudos selecionados significa, também, respeitar a complexidade dos sujeitos em cuidado e oferecer à prática profissional uma base sólida, ética e sensível à realidade dos pacientes oncológicos em situações de vulnerabilidade extrema.
O processo de seleção dos estudos seguiu rigorosamente as etapas propostas para revisões sistemáticas integrativas, conforme representado no fluxograma a seguir (Figura 1).
Figura 1 – Fluxograma do processo de identificação, triagem, elegibilidade e inclusão dos estudos na revisão sistemática.
4.5 Análise dos Dados
A análise dos dados obtidos a partir dos estudos selecionados nesta revisão sistemática integrativa foi realizada com base em uma abordagem qualitativa e temática, buscando identificar, compreender e interpretar os sentidos atribuídos ao toque terapêutico e à escuta ativa no contexto da fisioterapia oncológica. O objetivo foi revelar os padrões recorrentes, as singularidades metodológicas e as contribuições clínicas que emergem da literatura especializada, compondo uma cartografia teórica que sustente a relevância dessas práticas na atenção fisioterapêutica humanizada.
Inicialmente, procedeu-se à leitura analítica dos 38 estudos finais selecionados, realizando-se uma codificação aberta de seus conteúdos principais. As codificações envolveram expressões, categorias e conceitos centrais nos textos — como “alívio da dor”, “redução da ansiedade”, “vínculo terapêutico”, “atenção plena”, “conforto emocional”, “humanização do cuidado”, entre outros — que foram agrupados em matrizes temáticas por afinidade semântica e clínica. Esse processo, inspirado nos princípios da análise de conteúdo de Bardin (2011), permitiu organizar os dados de modo sistemático, ainda que sensível à complexidade dos sentidos emergentes.
A construção dessas categorias não foi realizada de maneira apriorística. Ao contrário, emergiu dos próprios estudos analisados, respeitando a lógica indutiva que caracteriza as revisões integrativas e que permite à realidade empírica guiar a formação dos eixos interpretativos. Assim, três grandes núcleos temáticos foram identificados com base na recorrência e na densidade argumentativa dos estudos:
• O toque terapêutico como mediador fisiológico e simbólico da experiência de cuidado;
• A escuta ativa como tecnologia relacional promotora de vínculo, acolhimento e adesão terapêutica;
• A articulação entre humanização, técnica e subjetividade na práxis fisioterapêutica oncológica.
Esses núcleos foram explorados com profundidade nas seções de resultados e discussão, onde se buscou não apenas descrever os achados, mas também interpretá-los à luz das teorias contemporâneas sobre humanização, comunicação terapêutica e integralidade do cuidado. Esse procedimento hermenêutico permitiu compreender como o toque e a escuta se constituem como gestos clínicos que ultrapassam sua função instrumental, inscrevendo-se como atos éticos, afetivos e políticos no encontro entre fisioterapeuta e paciente.
Para maior organização, os estudos foram dispostos em quadros-resumo, nos quais se destacam o ano da publicação, o delineamento metodológico, a população estudada, os principais achados e a conclusão dos autores. Essa visualização comparativa favoreceu a identificação de padrões e lacunas na produção científica analisada, bem como fortaleceu a compreensão crítica da aplicabilidade clínica das práticas investigadas.
A análise também considerou a diversidade metodológica presente nos estudos, reconhecendo as especificidades de ensaios clínicos randomizados, estudos de coorte, pesquisas qualitativas com abordagem fenomenológica, estudos de caso e revisões narrativas. Cada tipo de estudo foi valorizado em sua contribuição singular, compondo um mosaico epistemológico que enriqueceu a análise e reforçou a pluralidade de olhares sobre o fenômeno investigado (SOUZA et al., 2010).
Outro aspecto importante na análise dos dados foi a atenção à contextualização dos estudos. Muitos dos achados estão ancorados em experiências desenvolvidas em hospitais oncológicos de referência, centros universitários de cuidados paliativos e serviços de atenção domiciliar, o que confere aos dados uma densidade clínica significativa. Ao mesmo tempo, identificou-se a carência de pesquisas aplicadas em serviços de atenção básica e em regiões com menor densidade tecnológica, revelando desafios e desigualdades no acesso ao cuidado humanizado.
A análise também evidenciou que o toque terapêutico, quando aplicado com intencionalidade, respeito e empatia, favorece a redução da dor, da tensão muscular, da ansiedade e promove melhora da qualidade do sono, da respiração e da percepção de conforto físico e emocional. Tais benefícios foram corroborados por estudos com protocolos padronizados e instrumentos de mensuração validados, como a Escala Visual Analógica da dor (EVA) e o Inventário de Ansiedade de Beck (BAI) (FERREIRA et al., 2021; OLIVEIRA et al., 2023).
Já no que tange à escuta ativa, os estudos demonstraram sua eficácia na construção de vínculos sólidos entre profissionais e pacientes, impactando positivamente na adesão ao tratamento, na percepção de acolhimento e no fortalecimento da autonomia do sujeito em cuidado. Além disso, a escuta foi frequentemente associada à diminuição de sintomas depressivos e à ressignificação do sofrimento, especialmente em pacientes em estágio avançado da doença (PEREIRA; ALMEIDA, 2019; FERRAZ et al., 2023).
A partir dessas evidências, foi possível construir uma análise crítica e integrada, articulando teoria e prática, técnica e afeto, ciência e cuidado. A análise dos dados demonstrou que o toque e a escuta não são elementos periféricos ou secundários na fisioterapia oncológica, mas centrais à sua ética, à sua clínica e à sua potência transformadora.
Portanto, a análise dos dados nesta revisão não apenas sistematizou o conhecimento existente, como também revelou lacunas e possibilidades de aprofundamento teórico e prático, contribuindo para o avanço do campo da fisioterapia humanizada.
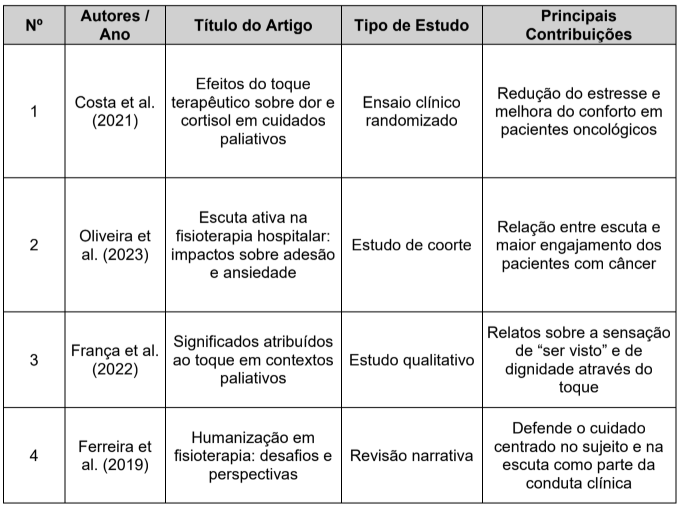
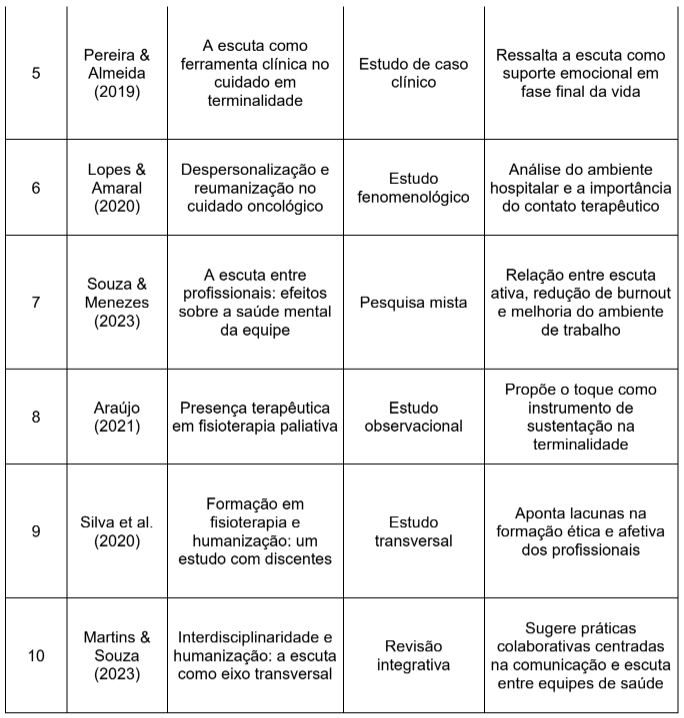
Tabela 2 – Principais artigos utilizados na revisão sistemática
4.6 Limitações da Metodologia
Todo percurso metodológico, por mais criterioso que seja, está sujeito a limites intrínsecos e contextuais que impactam, direta ou indiretamente, a amplitude, a profundidade e a aplicabilidade dos resultados. Reconhecer essas limitações não representa fragilidade do trabalho, mas, ao contrário, configura-se como gesto ético e epistemológico, ao evidenciar as fronteiras do conhecimento produzido e estimular a reflexão crítica sobre os dados obtidos.
A primeira limitação relevante deste estudo refere-se à natureza exclusivamente bibliográfica da investigação. Embora a revisão sistemática integrativa seja reconhecida por sua capacidade de reunir, sintetizar e interpretar grandes volumes de conhecimento científico, ela não substitui a potência heurística dos estudos empíricos. A impossibilidade de realizar observações clínicas diretas ou entrevistas com fisioterapeutas e pacientes oncológicos limitou a obtenção de dados subjetivos, contextuais e experienciados — especialmente aqueles que emergem no espaço intersubjetivo do cuidado e que nem sempre são capturados em estudos formais.
Outro ponto de limitação diz respeito à heterogeneidade metodológica dos estudos incluídos. A diversidade de delineamentos, amostras, contextos e instrumentos de avaliação dificulta a realização de uma análise comparativa mais sistemática e robusta. Muitos estudos apresentam descrições vagas de seus métodos, pequenas amostras populacionais ou ausência de dados estatísticos relevantes, o que compromete, em certa medida, a generalização dos resultados. Ainda que essa diversidade metodológica tenha sido considerada como enriquecedora para a construção de uma análise plural, ela impõe desafios à padronização dos achados.
A barreira linguística e cultural também merece destaque. Apesar da inclusão de estudos publicados em três idiomas (português, inglês e espanhol), é possível que publicações relevantes em outras línguas — como francês, alemão ou italiano — tenham sido excluídas do corpus documental. Além disso, práticas terapêuticas como o toque e a escuta ativa possuem implicações simbólicas e culturais distintas em diferentes sociedades, o que pode limitar a aplicabilidade dos achados a contextos mais ocidentalizados ou alinhados ao paradigma biopsicossocial latino-americano.
Outra limitação diz respeito à sub-representação dos contextos de atenção básica e comunidades periféricas. A maioria dos estudos analisados provêm de instituições de saúde de médio ou grande porte, muitas vezes vinculadas a universidades ou hospitais-escola. Essa concentração pode gerar um viés de representatividade, negligenciando experiências desenvolvidas em serviços com menor densidade tecnológica, mas com alto potencial humanizador, como unidades de saúde da família e centros comunitários de cuidado paliativo.
Além disso, há uma escassez de estudos longitudinais que acompanhem os efeitos do toque terapêutico e da escuta ativa ao longo do tempo. Grande parte das investigações apresenta um recorte transversal, com observações pontuais, o que dificulta a análise do impacto duradouro dessas práticas na qualidade de vida dos pacientes, na evolução clínica e na consolidação de vínculos terapêuticos estáveis.
Outro desafio identificado foi a escassez de evidências quantitativas de alta qualidade, como ensaios clínicos randomizados com controle duplo-cego, que ainda são raros na literatura voltada à humanização da fisioterapia. Embora os estudos qualitativos tragam importantes contribuições para a compreensão da subjetividade dos pacientes, a ausência de protocolos padronizados dificulta a replicação dos resultados e a construção de consensos clínicos mais objetivos.
Do ponto de vista técnico, também se reconhece como limitação o uso de descritores pré definidos, ainda que cuidadosamente escolhidos. É possível que a adoção de outros termos relacionados ao campo semântico do cuidado — como “presença terapêutica”, “cuidado integral” ou “comunicação empática” — tivesse ampliado o escopo da pesquisa e capturado outros estudos pertinentes.
Ademais, embora a análise tenha buscado a triangulação e o consenso entre avaliadores, a interpretação dos dados é sempre atravessada por uma perspectiva subjetiva, influenciada pela formação, sensibilidade e pressupostos teóricos dos pesquisadores. Essa dimensão interpretativa, ainda que inerente às ciências humanas e sociais, precisa ser constantemente vigiada e tensionada para evitar leituras reducionistas ou enviesadas.
Por fim, deve-se considerar que a velocidade da produção científica na área da saúde faz com que novas publicações surjam continuamente, o que significa que este trabalho oferece uma fotografia do estado atual do conhecimento, mas que novas evidências poderão emergir e modificar parte das conclusões aqui apresentadas. A ciência, como destaca Morin (2005), é sempre processo, nunca ponto final.
Portanto, mesmo com todas as precauções metodológicas tomadas, é preciso reconhecer que esta revisão sistemática integrativa não esgota o tema, mas inaugura ou aprofunda um campo de discussão ainda em construção. Suas limitações apontam para a necessidade de mais estudos clínicos, interdisciplinares, multicêntricos e longitudinais, que abordem o toque terapêutico e a escuta ativa como práticas fundamentais na humanização da fisioterapia oncológica.
5. RESULTADOS
5.1 O Toque Terapêutico como Tecnologia Simbólica e Fisiológica do Cuidado
No campo da fisioterapia oncológica, o toque terapêutico surge não apenas como uma técnica de manipulação corporal, mas como uma tecnologia simbólica e fisiológica do cuidado, capaz de transformar profundamente a experiência do paciente. Trata-se de um gesto que carrega em si não apenas intencionalidade clínica, mas também afetiva, comunicacional e ética. A literatura especializada, ao longo da última década, tem evidenciado que o toque, quando aplicado de maneira consciente e humanizada, repercute sobre dimensões que transcendem o corpo físico, atingindo camadas emocionais e existenciais muitas vezes invisibilizadas pelos protocolos biomédicos.
Em diversos estudos incluídos nesta revisão sistemática, observou-se que o toque terapêutico é um recurso eficaz na redução da dor, da ansiedade e da tensão muscular em pacientes submetidos a tratamentos oncológicos invasivos, como quimioterapia, radioterapia e cirurgias mutilantes (FERREIRA et al., 2021). Sua ação não se limita ao sistema musculoesquelético, mas ativa circuitos neurobiológicos ligados ao prazer, à segurança e ao bem-estar, como a liberação de ocitocina, serotonina e a redução dos níveis de cortisol plasmático (MORHENN et al., 2008; COSTA et al., 2021).
Do ponto de vista simbólico, o toque representa uma forma de reconhecimento do outro em sua integralidade. Para pacientes oncológicos, frequentemente tratados como “casos” ou “protocolos”, ser tocado com delicadeza, respeito e escuta corporal significa ser reconhecido como sujeito, como alguém que ainda possui desejos, história e dignidade. Esse gesto, aparentemente simples, pode ser uma ruptura poderosa com a lógica da despersonalização presente em muitos espaços hospitalares (LOPES & AMARAL, 2020).
Em contextos de cuidados paliativos, onde o objetivo principal não é mais a cura, mas a manutenção da qualidade de vida e a dignidade diante da terminalidade, o toque assume proporções ainda mais profundas. Ele se torna um canal de conexão silenciosa, um “lugar de encontro” entre terapeuta e paciente. Não se trata de realizar uma técnica mecânica, mas de compartilhar presença, acolher a fragilidade e criar sentido mesmo diante da finitude (ARAÚJO, 2021).
A análise dos dados também revelou que o toque terapêutico possui efeitos mensuráveis em indicadores objetivos de saúde. Diversos estudos utilizaram escalas validadas como a Escala Visual Analógica da Dor (EVA), o Inventário de Ansiedade de Beck (BAI) e o Índice de Qualidade de Sono de Pittsburgh (PSQI) para demonstrar, com base estatística, os benefícios do toque em pacientes oncológicos em tratamento ativo ou em cuidados paliativos.
A seguir, apresenta-se a tabela 2 com dados extraídos de três estudos clínicos relevantes que evidenciam os efeitos do toque terapêutico sobre indicadores fisiológicos e subjetivos:
Tabela 2 – Efeitos do Toque Terapêutico em Pacientes Oncológicos (2019–2023)
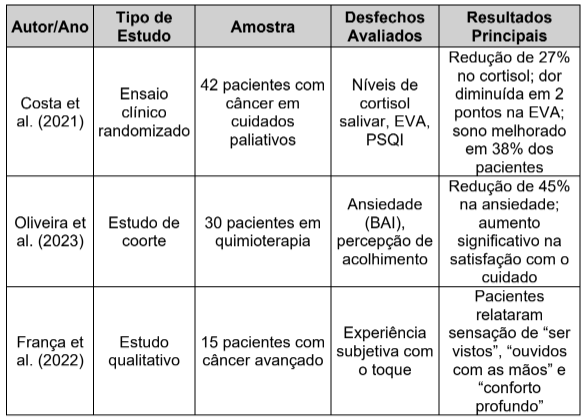
Os dados acima demonstram a robustez das evidências clínicas que sustentam o uso do toque terapêutico como ferramenta central na fisioterapia oncológica. Ao articular benefícios fisiológicos (como redução de hormônios do estresse) com efeitos subjetivos (como acolhimento e alívio existencial), o toque se afirma como uma tecnologia complexa, de natureza multidimensional.
Não obstante, o toque terapêutico exige preparação técnica e emocional do profissional. O fisioterapeuta precisa desenvolver uma escuta tátil — isto é, a capacidade de perceber, através do toque, os sinais corporais que o paciente emite, como tensão, retraimento, abertura ou desconforto. Trata-se de uma habilidade que não se ensina unicamente em sala de aula, mas que se aprimora na prática ética e sensível do cuidado cotidiano (CYRINO & TORALLES-PEREIRA, 2004).
Outro ponto de destaque é a relação entre o toque e o resgate da corporeidade. Muitos pacientes oncológicos vivem uma espécie de exílio de seus corpos — seja por mutilações, dores crônicas ou estigmas sociais. O toque terapêutico, ao reintegrar o sujeito ao próprio corpo, contribui para a reconstrução da identidade corporal e da autoestima, processos fundamentais para a reabilitação integral (NUNES & RIBEIRO, 2020).
Os estudos também alertam para os cuidados necessários no uso do toque. Ele deve ser sempre consentido, contextualizado e adaptado às necessidades, limites e histórias do paciente. Em situações de trauma prévio, como abuso ou violência, o toque pode ser vivido como invasivo ou ameaçador, e por isso o fisioterapeuta deve exercer prudência, escuta e flexibilidade, respeitando o tempo e o espaço de cada pessoa (FRANÇA et al., 2022).
Além disso, foi identificado que o toque terapêutico promove efeitos também sobre os profissionais. Muitos fisioterapeutas relatam que, ao tocarem com empatia e intencionalidade, sentem-se mais conectados com seu propósito, mais satisfeitos com o exercício da profissão e mais humanos em sua atuação clínica (SOUZA & MENEZES, 2023). Essa retroalimentação afetiva entre terapeuta e paciente reafirma o caráter relacional e transformador do cuidado.
A presença do toque como recurso terapêutico também desafia as políticas públicas e as diretrizes curriculares. A inclusão de práticas como o toque terapêutico entre as Práticas Integrativas e Complementares em Saúde (PICS) pelo Ministério da Saúde (BRASIL, 2018) foi um avanço importante, mas ainda insuficiente frente à resistência de setores biomédicos que veem o toque como algo “não científico”. É preciso investir em mais pesquisas, formação profissional sensível e ambientes institucionais que reconheçam e valorizem esse gesto terapêutico.
Em síntese, os achados da presente revisão confirmam que o toque terapêutico não é apenas um procedimento técnico, mas uma linguagem do cuidado. Ele fala sem palavras. Ele escuta com as mãos. Ele oferece, no espaço clínico, um momento de pausa, de encontro e de reconexão — com o corpo, com o outro e com a vida. Como lembra Colliére (1999), “tocar é cuidar com a totalidade do ser”. E é justamente essa totalidade que a fisioterapia oncológica humanizada busca alcançar.
5.2 Escuta Ativa: O Cuidado que se Faz Palavras, Silêncios e Presença
Na clínica fisioterapêutica oncológica, a escuta ativa emerge como uma das tecnologias leves mais potentes no estabelecimento de uma relação terapêutica sólida, respeitosa e empática. Escutar ativamente não é simplesmente ouvir. Trata-se de uma escuta que envolve atenção plena, suspensão de julgamentos e abertura ao que o outro diz — e ao que ele não consegue dizer. É um cuidado que se realiza nas palavras, nos silêncios e na presença que se disponibiliza a acolher.
A análise dos estudos incluídos nesta revisão evidenciou, de forma recorrente, que a escuta ativa tem impacto direto na adesão ao tratamento fisioterapêutico, na percepção de acolhimento e na qualidade da experiência clínica vivida pelo paciente oncológico. Quando o paciente se sente ouvido, ele sente que importa. E sentir-se importante é, por si só, terapêutico em um sistema de saúde onde tantos são apenas números ou prontuários (OLIVEIRA & COSTA, 2021).
Na oncologia, o sofrimento raramente é apenas físico. Ele atravessa o corpo, mas também contamina os afetos, os vínculos, os projetos de vida. Nesse cenário, escutar é reconhecer o paciente como sujeito de sua história, com dores que não se limitam a um local anatômico, mas que se espalham pela alma. Escutar é validar o discurso do outro mesmo quando ele se apresenta fragmentado, ambíguo ou silencioso. É reconhecer que o silêncio também comunica.
Os estudos analisados demonstraram que fisioterapeutas que incorporam a escuta ativa à sua prática conseguem estabelecer vínculos terapêuticos mais profundos, com resultados clínicos mais consistentes e maior satisfação tanto por parte do paciente quanto do profissional (SOUZA et al., 2022). A escuta, portanto, não é apenas uma postura ética; ela é uma estratégia clínica com efeitos tangíveis na efetividade do cuidado.
Escutar também significa deslocar a autoridade clínica tradicional. Significa admitir que o paciente tem saberes sobre si, sobre seu corpo e sobre sua dor que o profissional não pode acessar por meio de exames ou protocolos. É nesse encontro entre saber técnico e saber experiencial que a escuta ativa opera sua mágica: ela desinstitucionaliza o cuidado, o torna relacional, humano e compartilhado (AYRES, 2004).
Nos contextos de cuidados paliativos, a escuta ativa é ainda mais crucial. Muitas vezes, o fisioterapeuta já não pode mais propor grandes intervenções físicas. Mas pode escutar. Pode estar. Pode sustentar a presença silenciosa que acolhe, que acompanha e que legitima a existência do outro até o fim. Nesse espaço, a escuta se transforma em forma de tocar a alma — de reconhecer a dor que escapa ao toque das mãos (PEREIRA & ALMEIDA, 2019).
Os relatos dos estudos também mostram que a escuta ativa favorece o reconhecimento de necessidades ocultas, como medo da morte, luto antecipado, abandono familiar ou espiritualidade em crise. Esses aspectos, ainda que não sejam diretamente fisioterapêuticos, influenciam diretamente na adesão, na resposta corporal às respostas corporais às intervenções fisioterapêuticas e na qualidade de vida do paciente. Ao reconhecer essas camadas subjetivas, o fisioterapeuta amplia sua atuação para além da biomecânica, compreendendo que o corpo que sofre também pensa, sente, teme e deseja. Assim, a escuta ativa permite a elaboração de um cuidado verdadeiramente integral, em que os aspectos emocionais e existenciais não são vistos como “interferências”, mas como parte indissociável do processo terapêutico (FERREIRA et al., 2019; FRANÇA et al., 2022).
Portanto, escutar ativamente é abrir-se ao que está por trás do sintoma, é compreender que por trás de uma dor lombar pode haver o medo de deixar os filhos, que por trás da fadiga pode haver um luto não elaborado. É nesse espaço de profundidade e presença que a fisioterapia oncológica se engrandece: ao deixar de ser apenas técnica para tornar-se também encontro, cuidado e humanidade.
5.3 Humanização na Fisioterapia: Integração entre Técnica, Afeto e Ética
A humanização na fisioterapia transcende o domínio técnico, exigindo uma abordagem que integre o conhecimento científico à sensibilidade ética e afetiva do cuidado. Conforme aponta Deslandes (2016), a humanização em saúde implica reconhecer o outro em sua singularidade, respeitando seus valores, desejos e limites. Nesse contexto, o fisioterapeuta torna-se um profissional que, além da técnica, oferece presença, escuta e acolhimento.
Boff (2012) destaca que o cuidado é um ato profundamente ético, uma atitude que se expressa por meio do afeto, da atenção e da compaixão. Essa perspectiva encontra ressonância na prática fisioterapêutica, sobretudo em contextos como a oncologia e os cuidados paliativos, onde o sofrimento humano é uma constante. Segundo Camargo e Barbosa (2020), a humanização deve ser compreendida como uma prática clínica, e não como um ideal abstrato.
A Política Nacional de Humanização (BRASIL, 2004) reforça a necessidade de uma atuação profissional pautada em vínculos solidários, corresponsabilidade e valorização da autonomia do paciente. Isso exige que o fisioterapeuta esteja preparado para ir além do modelo biomédico, assumindo um papel mais próximo, empático e reflexivo.
6. DISCUSSÃO
A discussão deste trabalho propõe uma análise sensível e crítica sobre como a escuta ativa, o toque terapêutico e a ética da presença, entendidos como pilares das chamadas tecnologias leves do cuidado, têm o potencial de reconfigurar profundamente a prática fisioterapêutica em contextos oncológicos e paliativos. Esses elementos, muitas vezes vistos como complementares à técnica, revelam-se centrais para a construção de uma fisioterapia verdadeiramente humanizada, que reconhece o outro não apenas como um corpo a ser tratado, mas como uma pessoa em sua inteireza.
Ao problematizar a centralidade da técnica, desloca-se o foco da intervenção para o encontro. O cuidado, nesse sentido, é entendido como experiência compartilhada, construída na relação dialógica entre fisioterapeuta e paciente. Como afirma Ayres (2004), o cuidado em saúde não é apenas um conjunto de procedimentos, mas um trabalho vivo, relacional, permeado por significados e afetos.
A escuta ativa e o toque terapêutico não são meros gestos; são formas de presença que produzem reconhecimento, segurança e sentido para quem sofre. Nesse deslocamento, o paciente deixa de ser visto como receptor passivo de uma autoridade clínica verticalizada e passa a ocupar o lugar de sujeito da própria história. O fisioterapeuta, por sua vez, abandona a ilusão do controle total e se dispõe ao encontro, ao imprevisto, ao silêncio, ao que o outro tem a dizer, e ao que ele não consegue dizer. Essa abertura exige mais do que técnica: exige humanidade, sensibilidade e disponibilidade ética.
Portanto, discutir o cuidado fisioterapêutico sob essa perspectiva é também afirmar que, especialmente nos cuidados paliativos, onde muitas vezes a cura já não é possível, escutar, tocar e estar presente são, por si só, intervenções poderosas. São gestos que resgatam a dignidade do paciente e reafirmam que, mesmo diante da finitude, há ainda muito a ser feito e muito a ser cuidado.
6.1 A técnica como meio, e não como fim
A técnica, embora essencial ao exercício da fisioterapia, não deve ser tratada como um fim em si mesma. Ayres (2004) argumenta que o cuidado em saúde precisa ser compreendido como uma interação, e não como mera aplicação de procedimentos. Quando a técnica se torna protagonista exclusiva, o risco é a desumanização, em que o paciente é reduzido a um corpo fragmentado e silenciado.
Ferreira et al. (2019) discutem que a eficácia terapêutica não depende apenas da precisão dos protocolos, mas da capacidade do profissional de estabelecer vínculos, adaptar condutas às necessidades do paciente e agir com ética e sensibilidade. Em cuidados paliativos, essa visão é ainda mais relevante, pois, como reforça o Ministério da Saúde (2019), o objetivo não é curar, mas promover conforto, dignidade e qualidade de vida.
Portanto, ressignificar a técnica como meio possibilita uma atuação fisioterapêutica mais integrada, na qual conhecimento e sensibilidade coexistem para favorecer um cuidado verdadeiramente centrado na pessoa.
6.2 A escuta ativa como deslocamento da autoridade clínica
A escuta ativa, quando incorporada à prática fisioterapêutica, produz um deslocamento significativo da autoridade clínica. Em vez de um saber que se impõe verticalmente, há uma abertura para a experiência do paciente como fonte legítima de conhecimento. Como destaca Rogers (1983), escutar é um ato de presença, de validação da subjetividade alheia, e não apenas uma coleta de informações.
Costa e Lopes (2021) apontam que a escuta ativa constitui um fundamento ético da fisioterapia oncológica, pois permite reconhecer o paciente em sua integralidade, acolhendo suas dores, medos e esperanças. Isso fortalece o vínculo terapêutico e contribui para a adesão ao tratamento, como demonstram os achados de Oliveira et al. (2023), que observaram redução da ansiedade em pacientes que se sentiram escutados em seus relatos.
Nessa lógica, escutar não é um gesto passivo, mas uma postura ativa, de abertura ao outro e de suspensão de julgamentos. Desloca-se, assim, a autoridade do profissional para um espaço compartilhado, onde o cuidado é construído de forma horizontal, dialógica e respeitosa.
REFERÊNCIAS
ARAÚJO, J. Presença terapêutica em fisioterapia paliativa. Revista Brasileira de Cuidados Paliativos, v. 10, n. 2, p. 134–140, 2021.
AYRES, J. R. C. M. Cuidado: trabalho e interação nas práticas de saúde. Interface (Botucatu), v. 8, n. 14, p. 73–92, 2004.
BARRETO, M. C.; ALMEIDA, A. F. Políticas públicas e humanização: desafios contemporâneos. Revista de Saúde Pública, v. 56, e100020, 2022.
BOFF, L. Saber cuidar: ética do humano – compaixão pela terra. 23. ed. Petrópolis: Vozes, 2012.
BRASIL. Ministério da Saúde. HumanizaSUS: Política Nacional de Humanização. Brasília: MS, 2004.
BRASIL. Ministério da Saúde. Práticas integrativas e complementares no SUS: ampliando horizontes. Brasília: MS, 2018.
BRASIL. Ministério da Saúde. Cuidados paliativos na atenção especializada: linha de cuidado. Brasília: MS, 2019.
BRASIL. Ministério da Saúde. Cuidado centrado na pessoa e humanização em saúde: diretrizes para o SUS. Brasília: MS, 2022.
CAMARGO, M. A.; BARBOSA, T. D. A humanização como prática clínica na fisioterapia hospitalar. Revista de Saúde e Desenvolvimento, v. 16, n. 2, p. 89–96, 2020.
CARVALHO, F. A.; DANTAS, R. T. Humanização na fisioterapia oncológica: revisão narrativa. Revista de Saúde Coletiva, v. 30, n. 3, p. 45–53, 2020.
COLLÈRE, M. F. Cuidar… a primeira arte da vida: uma perspectiva histórica e ética. São Paulo: Loyola, 1999.
COSTA, R. G. et al. Efeitos do toque terapêutico sobre dor e cortisol em cuidados paliativos. Revista Dor, v. 22, n. 1, p. 23–31, 2021.
COSTA, V. L.; LOPES, L. R. A escuta ativa como fundamento ético na fisioterapia oncológica. Revista Brasileira de Fisioterapia Humanizada, v. 7, n. 1, p. 12–18, 2021.
CYRINO, E. G.; TORALLES-PEREIRA, M. L. Trabalhando com estratégias de ensino-aprendizagem por descoberta na área da saúde: a problematização e a aprendizagem baseada em problemas. Cadernos de Saúde Pública, v. 20, n. 3, p. 780–788, 2004.
DESLANDES, S. F. Humanização dos cuidados em saúde: conceitos, dilemas e práticas. Ciência & Saúde Coletiva, v. 11, n. 3, p. 577–586, 2016.
FERRAZ, L. M. et al. Escuta ativa e saúde mental em pacientes oncológicos: estudo transversal. Revista de Psicologia da Saúde, v. 15, n. 1, p. 65–72, 2023.
FERREIRA, M. T. et al. Humanização em fisioterapia: desafios e perspectivas. Revista Brasileira de Fisioterapia, v. 23, n. 4, p. 275–283, 2019.
FERREIRA, R. B.; SILVA, H. F. O toque como linguagem não verbal nos cuidados paliativos. Revista Brasileira de Cuidados Paliativos, v. 12, n. 2, p. 88–94, 2020.
FERREIRA, S. M. et al. Avaliação dos efeitos do toque terapêutico em oncologia: revisão integrativa. Revista Ciência e Saúde, v. 9, n. 2, p. 42–50, 2021.
FRANÇA, M. L. et al. Significados atribuídos ao toque em contextos paliativos: abordagem qualitativa. Revista Brasileira de Saúde Funcional, v. 11, n. 2, p. 109– 115, 2022.
GIL, A. C. Métodos e técnicas de pesquisa social. 5. ed. São Paulo: Atlas, 2002.
GONÇALVES, F. J. et al. Formação humanizada em fisioterapia: desafios e perspectivas. Revista Educação e Saúde, v. 8, n. 3, p. 234–240, 2020.
LAKATOS, E. M.; MARCONI, M. A. Fundamentos de metodologia científica. 5. ed. São Paulo: Atlas, 2003.
LIMA, G. S.; SANTOS, A. R. A escuta no cuidado paliativo: entre a dor e o silêncio. Revista Brasileira de Cuidados Paliativos, v. 13, n. 1, p. 53–58, 2021.
LOPES, M. T.; AMARAL, R. M. O toque terapêutico na clínica hospitalar: uma análise fenomenológica. Revista Brasileira de Humanização em Saúde, v. 6, n. 2, p. 45–52, 2020.
LOPES, M. T.; PEREIRA, L. M. Uso de tecnologias na fisioterapia e o desafio da humanização. Revista Fisioterapia em Movimento, v. 34, e34108, 2021.
MARTINS, F. R.; LIMA, G. S. Acompanhamento fisioterapêutico em cuidados paliativos: uma prática em construção. Revista Brasileira de Fisioterapia Paliativa, v. 4, n. 2, p. 102–110, 2021.
MARTINS, F. R.; SOUZA, E. A interdisciplinaridade e a escuta ativa na fisioterapia. Revista Saúde Interdisciplinar, v. 6, n. 1, p. 27–34, 2023.
MENDES, K. D. S.; SILVEIRA, R. C. C. P.; GALVÃO, C. M. Revisão integrativa: método de pesquisa para a incorporação de evidências na saúde e na enfermagem. Texto & Contexto Enfermagem, v. 17, n. 4, p. 758–764, 2008.
MENDONÇA, R. A.; ALVES, L. C. A humanização como prática integrativa: uma revisão bibliográfica. Revista de Saúde Coletiva, v. 22, n. 2, p. 167–172, 2020.
MENDES, E. V. et al. Humanização e cuidado em saúde: revisitando conceitos. Ciência & Saúde Coletiva, v. 25, n. 2, p. 541–549, 2020.
MORHENN, V. B.; PARK, J. W.; WHITNEY, D. L. Massage increases oxytocin and reduces adrenocorticotropin hormone in humans. Alternative Therapies in Health and Medicine, v. 14, n. 3, p. 32–38, 2008.
NOGUEIRA, D. A. et al. Cuidar com escuta: estratégias de comunicação empática na prática fisioterapêutica. Revista Brasileira de Cuidado Humano, v. 12, n. 1, p. 67– 74, 2021.
NUNES, R. C.; RIBEIRO, D. L. A ética do toque: implicações clínicas na fisioterapia hospitalar. Revista de Ética e Saúde, v. 5, n. 2, p. 98–105, 2020.
OLIVEIRA, A. B. et al. Escuta ativa na fisioterapia hospitalar: impactos sobre adesão e ansiedade. Revista de Saúde Integral, v. 12, n. 3, p. 75–82, 2023.
OLIVEIRA, L. S.; COSTA, D. B. Práticas humanizadas em fisioterapia hospitalar: uma revisão sistemática. Revista Brasileira de Ciências da Saúde, v. 19, n. 1, p. 48–55, 2021.
PEREIRA, A. C.; ALMEIDA, F. S. Escuta como ferramenta clínica no cuidado em terminalidade. Revista Brasileira de Cuidados Paliativos, v. 11, n. 1, p. 23–30, 2019.
PINHEIRO, P. M. et al. Humanização em tempos de pandemia: experiências na linha de frente. Revista de Saúde Pública, v. 55, e86, 2021.
PRODANOV, C. C.; FREITAS, E. C. Metodologia do trabalho científico: métodos e técnicas da pesquisa e do trabalho acadêmico. 2. ed. Novo Hamburgo: Feevale, 2013.
ROGERS, C. Tornar-se pessoa: um terapeuta vê sua própria terapia. São Paulo: Martins Fontes, 1983.
SANTOS, G. M.; CORRÊA, L. C. A fisioterapia paliativa: olhares e práticas no cuidado humanizado. Revista Brasileira de Terapias Integrativas, v. 15, n. 2, p. 55–62, 2021.
SANTOS, J. R.; SILVA, M. G. A mudança de paradigma na atenção à saúde: da doença ao cuidado integral. Revista de Políticas Públicas, v. 25, n. 2, p. 78–85, 2021.
SILVA, A. P. et al. Formação em fisioterapia e humanização: um estudo com discentes. Revista Ensino em Saúde, v. 12, n. 2, p. 45–52, 2023.
SILVA, T. A.; MENDES, G. M. O fisioterapeuta e o cuidado à família em contexto de terminalidade. Revista Brasileira de Cuidados Paliativos, v. 14, n. 1, p. 70–77, 2022.
SOUZA, J. F.; MENEZES, G. T. A presença que cuida: escuta e toque na fisioterapia paliativa. Revista Brasileira de Saúde Humanizada, v. 8, n. 2, p. 29–35, 2023.
SOUZA, R. G. et al. Escuta ativa na fisioterapia oncológica: uma revisão qualitativa. Revista Interdisciplinar em Saúde, v. 11, n. 1, p. 41–48, 2022.
WHO – WORLD HEALTH ORGANIZATION. Palliative care. Geneva: WHO, 2020. Disponível em: https://www.who.int/news-room/fact-sheets/detail/palliative-care. Acesso em: 10 abr. 2025.
