SPIRITUALITY IN ONCOLOGY PATIENTS RECEIVING PALLIATIVE CARE: AN INTEGRATIVE LITERATURE REVIEW
REGISTRO DOI: 10.69849/revistaft/pa10202505090002
Ana Luiza Felippe Braga de Araujo
Eloisa Goedert de Freitas1
Cleyton Eduardo Mendes de Toledo2
Resumo
Os cuidados paliativos denotam uma abordagem integrativa que prolonga o viver com dignidade frente a uma doença que ameaça a vida. Dessa forma, o paciente com câncer demanda não apenas a terapêutica específica para a doença, mas também um cuidado integralmente centrado na pessoa. Nessa perspectiva, a espiritualidade atua como suporte para o paciente oncológico em cuidados paliativos e interfere diretamente na qualidade de vida. Está presente desde o diagnóstico inicial, continua como aliada no processo de enfrentamento da dor e, ainda, oferece amparo no processo de morte e do morrer. Objetivos: Analisar, através de um levantamento de dados, a influência da espiritualidade na jornada dos pacientes oncológicos em tratamento paliativo, descrevendo os principais conceitos abordados. Metodologia: Esta revisão integrativa da literatura foi realizada por meio da análise bibliográfica de artigos e estudos publicados no período de 2015 a 2024, limitados aos idiomas português e inglês. As informações relevantes ao tema foram extraídas das seguintes bases de dados: SCIELO (Scientific Electronic Library Online) e PubMed, utilizando a estratégia de busca simples com os seguintes descritores em saúde (DeCS): “palliative care”, “oncology” e “spirituality”.
Palavras-chave: Câncer. Cuidados paliativos. Sensibilidade espiritual.
1 INTRODUÇÃO
Os cuidados paliativos diferenciam-se das abordagens terapêuticas tradicionais por priorizarem a qualidade de vida de pacientes com doenças graves, em vez da cura. Seu propósito central é oferecer conforto e preservar a dignidade, a partir de uma assistência que contempla aspectos físicos, emocionais, sociais e espirituais. Para isso, conta-se com o suporte fundamental de uma equipe multiprofissional, que assegura uma abordagem integral e personalizada às diversas necessidades do paciente (MARQUES; PUCCI, 2021). Oferece cuidado integral que se inicia no momento do diagnóstico de uma doença grave com manutenção ao longo de toda a jornada de tratamento, até os cuidados de fim de vida e, ainda, inclui o luto familiar diante da perda (CAIN et al., 2018).
A oncologia representa uma das especialidades mais diretamente envolvidas com decisões relacionadas ao fim da vida, dado o caráter agressivo e o impacto emocional frequentemente associado ao câncer. A rápida progressão da doença e as limitações impostas pelo tratamento tornam os cuidados paliativos especialmente relevantes, ao oferecer estratégias eficazes para o alívio do sofrimento e promoção do bem-estar. O diagnóstico oncológico compromete múltiplas dimensões da existência física, psicológica, social e espiritual, exigindo, portanto, uma abordagem terapêutica que ultrapasse a intervenção na doença e valorize a escuta ativa, a empatia e o cuidado humanizado (EULE et al., 2018).
No contexto da integração dos cuidados paliativos à prática oncológica, a dimensão espiritual do paciente apresenta relevância particular, sendo considerada um componente essencial da abordagem terapêutica integral. A espiritualidade é compreendida como um aspecto intrínseco e dinâmico da experiência humana, por meio do qual o indivíduo busca sentido, propósito e conexão com o transcendente. Essa dimensão manifesta-se nas relações consigo mesmo, com outros, como familiares e amigos, e com o sagrado independentemente de vinculação religiosa (MERCIER et al., 2023).
A importância da espiritualidade na experiência do paciente permanece como um campo em expansão, especialmente no contexto de pacientes oncológicos em cuidados paliativos, onde existem pontos relevantes a serem explorados pela pesquisa. Esses pacientes, ao enfrentarem a progressão da doença, encontram-se com frequentes indagações sobre como aceitar e lidar com a finitude. Nesse cenário, o suporte espiritual assume um papel essencial nesse processo. No entanto, a compreensão sobre como essa dimensão influencia o cuidado integral ainda é limitada e demanda maior aprofundamento. Este artigo visa contribuir para a lacuna de conhecimento no tema, ressaltando a relevância da espiritualidade no processo de cuidados paliativos do paciente oncológico e na aproximação do fim da vida a partir de uma revisão de literatura.
2 FUNDAMENTAÇÃO TEÓRICA
2.1 Conceito de espiritualidade e diferença de religiosidade
A espiritualidade constitui um pilar significativo na vida da maioria das pessoas e se traduz de acordo com a realidade e as vivências individuais, portanto, pode ser alcançada a partir de qualquer conexão determinada por quem a busca. Seja por meio da fé em uma entidade divina, associada ou não a uma tradição religiosa, seja por conexões com a natureza, ambas como formas de buscar paz interior, sentido para a existência e formas de lidar com as questões da vida (DAMEN et al., 2022).
Ela pode ser definida como “o aspecto da humanidade que se refere à maneira como os indivíduos buscam e expressam significado e propósito e a maneira como eles vivenciam sua conexão com o momento, consigo mesmos, com os outros, com a natureza e com o significativo ou sagrado” (YOON et al., 2018). É responsável por proporcionar significado, propósito e pertencimento, geralmente mediada pela fé em um ser supremo, mas podendo se manifestar de diversas maneiras no cotidiano, conforme os valores, crenças e princípios culturais de cada indivíduo (VINCENSI, 2019).
O bem-estar espiritual está relacionado à percepção positiva do indivíduo em relação à espiritualidade, onde a esperança e a confiança em um ser superior proporcionam propósito e cuidado na vida de cada um, promovendo força e tranquilidade diante de situações desafiadoras. Em contrapartida, o sofrimento espiritual manifesta-se quando o indivíduo experimenta medo, desânimo e sensação de vazio pela falta do que não provém do físico, o que leva a desesperança, perda de propósito, e posteriormente à ausência de sentido na vida (PUCHALSKI et al., 2019).
A religiosidade, diferentemente da espiritualidade, refere-se especificamente à crença em um ser supremo. É um sistema representacional organizado em princípios, doutrinas, rituais, orações e práticas que tem como objetivo estabelecer uma relação entre o ser humano e o sagrado (ARAÚJO et al., 2022). Além disso, a tradição religiosa não se limita à crença em dogmas, mas constitui um elemento estruturante das relações sociais, culturais e até políticas. Nesse sentido, a religiosidade atua como um referencial que orienta valores, comportamentos e formas de pertencimento. Enquanto isso, a espiritualidade se caracteriza de forma mais subjetiva e livre, de forma que não sugere regras quanto à busca do sentido, conexão e transcendência (BALDUCCI, 2019).
Ambas espiritualidade e religiosidade estão relacionadas ao bem-estar e qualidade de vida, contribuindo para a redução da ansiedade e depressão. Esses benefícios tornam-se ainda mais evidentes em contextos de adoecimento, especialmente durante o diagnóstico e o tratamento, promovendo conforto e esperança. Isso auxilia na redução do sofrimento físico e emocional provocado pela doença. (MARQUES; PUCCI, 2021)
2.2 O câncer e seus impactos físicos emocionais e espirituais
O enfrentamento do câncer, desde o diagnóstico até o tratamento, representa um processo altamente desafiador. Por estar fortemente associada à morte e envolver múltiplas terapias longas, invasivas e com diversos efeitos colaterais, essa trajetória costuma gerar intensa angústia e medo nos pacientes. Tais fatores podem contribuir para o desenvolvimento de quadros de ansiedade e depressão, especialmente diante das incertezas da progressão da doença e impotência. (MARQUES; PUCCI, 2021)
O sofrimento relatado pelos pacientes oncológicos inclui quadros álgicos, fadiga, diaforese e sonolência, frequentemente associados ao tratamento quimioterápico, os quais limitam suas atividades e interferem diretamente em sua independência. Esses efeitos provocam sentimentos de inutilidade e percepção de que seu sofrimento impacta negativamente seus familiares (MAIKO et al., 2019).
À medida que o câncer avança, o paciente experimenta restrições físicas significativas, entre dores, angústia e fragilidade progressiva. Essas condições comprometem não apenas a qualidade de vida, mas também a tolerância e a efetividade de terapias antineoplásicas agressivas. Nesse cenário, os cuidados paliativos têm a função de promover uma avaliação crítica da proporcionalidade dos tratamentos em curso. A equipe multidisciplinar deve estar alinhada quanto aos objetivos do cuidado e atuar de forma integrada na orientação à família e ao paciente sobre os riscos de intervenções com poucos resultados e os benefícios de uma abordagem centrada no conforto, permitindo uma decisão em conjunto sobre o tratamento, com foco na autonomia e nos objetivos de vida do paciente (FAKHRI et al., 2016).
Para além dos benefícios relacionados ao manejo do agravamento e da terminalidade da doença, os cuidados paliativos podem ser introduzidos mais precocemente no curso do tratamento. A integração oportuna dos cuidados paliativos aos cuidados oncológicos de rotina resulta em melhorias significativas nos sintomas físicos e psicossociais, mas, também, na redução dos custos assistenciais e, até mesmo, no aumento da sobrevida (HUI et al., 2017).
No âmbito da terapia paliativa, os familiares de pacientes oncológicos frequentemente vivenciam um sofrimento considerável, decorrente não apenas do impacto emocional associado à condição clínica do indivíduo, mas também das exigências impostas pelo exercício da função de cuidador. Essa função, normalmente inesperada, impõe uma sobrecarga física e emocional, decorrente da reorganização da rotina, da demanda constante por disponibilidade e da ansiedade em relação ao prognóstico da doença. Em situações de terminalidade, esse sofrimento tende a ser ainda mais intensificado pelo sofrimento psicoemocional com antecipação do luto, manifestando-se em sentimentos de abandono, medo e impotência (VAN DER VELDEN et al., 2023).
O agravamento do quadro oncológico frequentemente intensifica a busca por sentido configurando-se como um movimento subjetivo de ressignificação diante do sofrimento e da proximidade da morte. Essa busca, quando acolhida e acompanhada adequadamente, pode oferecer subsídios para o enfrentamento das questões existenciais, contribuindo para a promoção do bem-estar espiritual, conforto psicoemocional, restauração da esperança e melhoria da qualidade de vida, mesmo diante de um prognóstico limitado. Assim, esse processo de espiritualização favorece uma reinterpretação da vida (SILVA et al., 2023).
A espiritualidade é o caminho da busca pelo sentido e desempenha um papel essencial em todo o processo de diagnóstico e aceitação da doença, proporcionando paz e força tanto ao paciente quanto aos familiares, no enfrentamento dos sintomas e medos durante o tratamento. Ela contribui para a aceitação da enfermidade pois promove um ajuste psicossocial ao câncer, embora muitos pacientes passem por uma fase de sofrimento espiritual. Nessa fase é comum relatarem dificuldades para manter a fé e expressarem indagações sobre a permissão da doença pela divindade, com sensação de desamparo e sem esperança (RABITTI et al., 2020). Portanto, com base nos princípios dos cuidados paliativos, cabe à equipe multidisciplinar integrar esses aspectos psicológicos e espirituais de forma que haja acolhimento, manutenção da esperança e aceitação da doença considerando a morte um processo natural (RENZ et al., 2018). O acolhimento frente ao sofrimento, seja ele físico, emocional ou existencial, é assim direcionado com base na espiritualidade individual e prognóstico específico de cada paciente. (DAMEN et al., 2021).
2.3 Cuidados paliativos: definição, princípios e implicações
Voltado à promoção da qualidade de vida de indivíduos com doenças potencialmente fatais, os cuidados paliativos compreendem um conjunto de intervenções clínicas e existenciais que acolhem as necessidades de pacientes e de seus familiares. Mais do que prolongar a vida, esse cuidado busca proporcionar conforto, dignidade e alívio diante do sofrimento. Para isso, envolve a identificação precoce, avaliação criteriosa e tratamento adequado da dor, bem como de outros agravos de ordem física, emocional, psicossocial e espiritual. Trata-se de uma atenção integral e compassiva, que reconhece a complexidade do adoecimento e valoriza o cuidado em todas as suas dimensões (ORGANIZAÇÃO MUNDIAL DA SAÚDE, 2023).
O cuidado integral, nessa terapia, é evidenciado quando a comunicação clara e empática entre o paciente, os profissionais de saúde e os familiares permite a tomada de decisões compartilhadas, promovendo, ainda, suporte emocional e prático àqueles que acompanham o cuidado, valorizando seu papel indispensável no processo (GÓMEZ-BATISTE et al., 2016). Paralelamente, o controle eficaz dos sintomas também é priorizado e contribui significativamente para o alívio do sofrimento físico dos pacientes. Ademais, destaca-se a relevância de uma abordagem interdisciplinar, na qual profissionais atuam de forma colaborativa para assegurar esse cuidado integral e centrado nas necessidades do paciente. Os princípios dos cuidados paliativos garantem a afirmação da vida considerando a morte como um processo normal, sem apressá-la ou adiá-la. A partir dessa perspectiva, o grave prognóstico desloca o foco do cuidado da tentativa de cura para o alívio do sofrimento e promoção da qualidade de vida, reconhecendo a finitude como parte integrante da existência humana (RADBRUCH et al., 2020).
Dentro dos cuidados paliativos estão sendo utilizadas diferentes formas de terapias psicológicas que ainda estão em estudo, demonstrando resultados positivos. Dentre elas destacam-se: psicoterapia em grupo ou individual, atividade de reminiscência e psicoterapia centrada no sentido. A prática da reminiscência é um exercício feito para recordar vivências do passado, sendo muito utilizada com pacientes idosos, promovendo a diminuição de pensamentos depressivos. Trata-se de uma forma de trazer conforto e felicidade ao relembrar ocasiões que marcaram a trajetória do paciente, trazendo significância para a vida do paciente. Essa prática evidencia as diferentes etapas da vida, com experiências boas e ruins, reforçando que o período de enfermidade não define toda a existência da pessoa (KEALL; CLAYTON; BUTOW, 2015).
A terapia centrada no sentido e a psicoterapia exercem papel fundamental no contexto dos cuidados paliativos. Elas auxiliam no fortalecimento da autoestima, da segurança e da esperança diante do momento vivido, promovendo bem-estar e proporcionando significado à vida dos pacientes. Além disso, contribuem para a elaboração de propósitos e objetivos, ao mesmo tempo que reduzem sintomas de estresse, ansiedade e depressão (SUN, M. et al., 2024).
A qualidade de vida é o grande foco da terapia paliativa. Alguns fatores interferem no bem-estar existencial objetivado por esses cuidados. Entre eles, a quantidade de sintomas e a consciência de terminalidade da doença revelam-se como determinantes para a alta qualidade de vida ou para o agravamento do sofrimento existencial a depender da abordagem eficiente desses cuidados de apoio. Portanto, cabe aos profissionais de saúde estar atentos às necessidades, para evitar que a angústia e o sofrimento existenciais decorrentes das incertezas quanto ao futuro prevaleçam em detrimento da qualidade de vida (RANTANEN et al., 2022).
Estima-se que 56,8 milhões de pessoas no mundo precisam de cuidados paliativos a cada ano, incluindo 25,7 milhões no último ano de vida e somente 14% desses pacientes realmente têm acesso a esse cuidado. Além disso, 34% dos adultos que necessitam dessa terapia enfrentam câncer (ORGANIZAÇÃO MUNDIAL DA SAÚDE, 2020). Essa discrepância de valores se justifica por fatores limitantes ao acesso. Informações equivocadas sobre o tratamento de pacientes terminais e o estigma sobre a morte e o morrer geram encaminhamentos tardios e impedem a assistência adequada. Além disso, a limitação de conhecimento e capacitação dos profissionais da saúde nessa área determina mais barreiras de acesso para o paciente (CHEN et al., 2024)
Considerando a elevada demanda e baixo acesso de atendimentos enfrentada pelos profissionais de saúde, é necessário otimizar a indicação de cuidado. Para isso, a intervenção, na terapia paliativa, requer avaliações periódicas da qualidade de vida dos pacientes ao longo do acompanhamento, com encaminhamento precoce aos cuidados paliativos, quando indicado, bem como a orientação e educação acerca da condição clínica individual do paciente, capacitando a tomada de decisão consciente (FERRELL et al., 2015).
2.4 Espiritualidade nos cuidados paliativos e o fim da vida
Os cuidados paliativos com enfoque na sensibilidade espiritual podem ser promovidos não somente pelos profissionais médicos, mas por todos da equipe multidisciplinar envolvida no cuidado integral. Ocorre por meio de diálogos sensíveis às crenças e valores dos pacientes. Tais interações auxiliam na identificação do sofrimento espiritual, promovendo a construção de sentido e fortalecendo a confiança entre profissional e paciente (FITCH; BARTLETT, 2019). O apoio espiritual por parte da equipe para com o paciente está associado a maior adesão aos programas de tratamento paliativo e menos intervenções médicas agressivas nesse período, o que demonstra a efetividade na tomada de decisão conjunta sobre o tratamento que prioriza a qualidade de vida (BALBONI et al., 2019).
Uma anamnese com foco espiritual permite compreender as expectativas, medos e concepções de espiritualidade, de forma individualizada. Com base nas informações colhidas, a equipe de cuidados paliativos direciona o tratamento do paciente, de forma que lhe permita vivenciar e praticar sua espiritualidade de maneira autêntica e significativa. Todavia, a dificuldade dos profissionais em abordar questionamentos de busca de sentido pode prejudicar o atendimento e não atender as necessidades espirituais dos pacientes. A aplicação de instrumentos específicos, como questionários validados, é especialmente útil nesse contexto. Dentre os instrumentos, destaca-se o Spiritual Needs Assessment for Patients (SNAP), utilizado para avaliar as necessidades espirituais dos pacientes em diferentes domínios. Dentro dele são avaliadas as necessidades psicossociais, espirituais e religiosas. No Brasil, é o principal instrumento válido para esse fim, a partir de adaptações culturais e de idioma. (HIDALGO FILHO et al., 2022).
O questionário FICA também é uma ferramenta estruturada para abordar a espiritualidade na prática clínica. É composto por quatro dimensões: fé, importância/influência, comunidade e abordagem no cuidado. Essa estrutura permite que profissionais de saúde explorem como a fé influencia o enfrentamento da doença, o papel das comunidades de apoio espiritual e como essas questões podem ser integradas ao plano terapêutico. No contexto dos cuidados paliativos, garante uma abordagem centrada no paciente, respeitando suas crenças e necessidades espirituais. Além disso, o FICA favorece a comunicação interprofissional, identifica sofrimento espiritual e representa uma estratégia eficaz para iniciar conversas profundas e sensíveis no contexto da terminalidade (PUCHALSKI et al., 2019.)
Diante da complexidade que envolve o processo de morte, os cuidados paliativos aliviam o sofrimento em seus múltiplos aspectos e contemplam questões subjetivas importantes para o paciente, como o desejo de autonomia e controle sobre o próprio processo de morrer. A preferência quanto ao local de morte é uma dimensão que deve ser valorizada, especialmente pelo desejo frequente de permanecer em casa, um ambiente familiar e afetivamente significativo. Essa escolha se relaciona com a espiritualidade do paciente, visto que a preferência de escolher é mais frequente em indivíduos mais espiritualizados (RATSHIKANA- MOLOKO et al., 2020).
Durante o curso da doença, cuidadores e familiares vivenciam níveis significativos de angústia atrelados a dependência progressiva de cuidados que o paciente passa a exigir. A integralidade do cuidado paliativo requer o acolhimento das questões enfrentadas tanto pelo paciente quanto por seus familiares e responsáveis pelo seu cuidado. As demandas e a instabilidade do cenário que acompanha a terminalidade da doença intensificam o sofrimento e podem contribuir para o desenvolvimento de um luto antecipatório, acompanhado da perda da plenitude espiritual. Esse desfecho pode ser influenciado pela presença ou ausência da fé, visto que os que são capazes de depositar sentido no cuidado do paciente com câncer experienciam menos sobrecarga como cuidadores (SUN, V. et al., 2016)
Profissionais da saúde enfrentam obstáculos para a prestação de cuidado espiritual. Entre os obstáculos mais recorrentes estão a falta de formação e capacitação dos prestadores de cuidado para lidar com a espiritualidade, além de barreiras organizacionais como a falta de tempo (SMYRE et al., 2015).
A dificuldade em distinguir sofrimento espiritual de sofrimento psicológico e o receio de ultrapassar limites profissionais ou invadir crenças pessoais dos pacientes também se mostram como empecilhos. Esses fatores, quando somados, dificultam uma abordagem efetiva e sensível da dimensão espiritual e compromete a integração dessas práticas ao cuidado clínico. Os diferentes ambientes de cuidado de saúde também limitam essas terapias, especialmente em ambientes predominantemente técnicos e procedimentais, como as unidades de terapia intensiva, os quais tendem a negligenciar aspectos subjetivos e existenciais, reduzindo o espaço para abordagens integrativas. (WILLEMSE et al., 2020).
3 METODOLOGIA
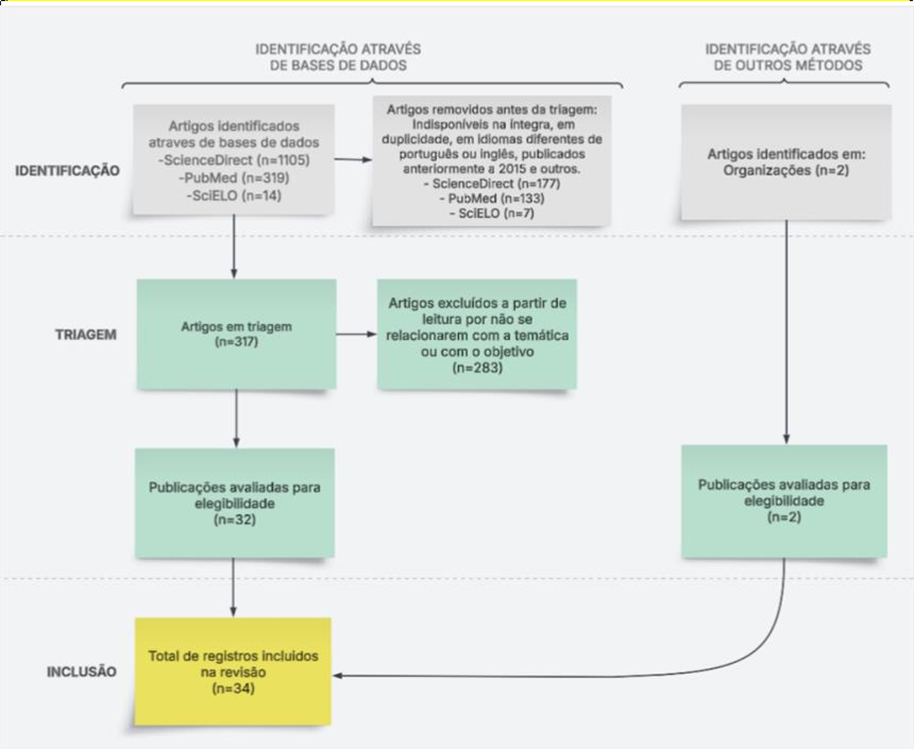
Foi realizada uma revisão integrativa da literatura referente ao papel da espiritualidade em pacientes oncológicos em cuidados paliativos no período de agosto de 2024 a abril de 2025. Os critérios de inclusão foram: artigos científicos publicados nos últimos 10 anos (2015 a 2024), nas bases de dados eletrônicas Scientific Eletronic Library Online (SciELO), ScienceDirect e PubMed nos idiomas português e inglês, publicados na íntegra. Os critérios de exclusão foram: duplicatas, artigos publicados fora do período determinado, sem acesso integralmente de forma gratuita e em idiomas diferentes dos determinados. Para o cruzamento dos descritores em saúde (DeCS): “palliative care”, “oncology” e “spirituality”, utilizou-se o operador booleano “and”, entre eles, com a estratégia de busca simples.

Fonte: elaborado pelas autoras (2024).
4 RESULTADOS E DISCUSSÕES OU ANÁLISE DOS DADOS
Após a seleção dos artigos para esta revisão integrativa de literatura, estruturou-se a seguinte tabela contendo os achados principais sobre o tema, dividida em título, autor e o ano das publicações selecionadas e analisadas escolhida para esta revisão.
Quadro 1: Dados bibliográficos e principais achados sobre a espiritualidade no contexto dos cuidados paliativos encontrados nas publicações no período de 2015 a 2025

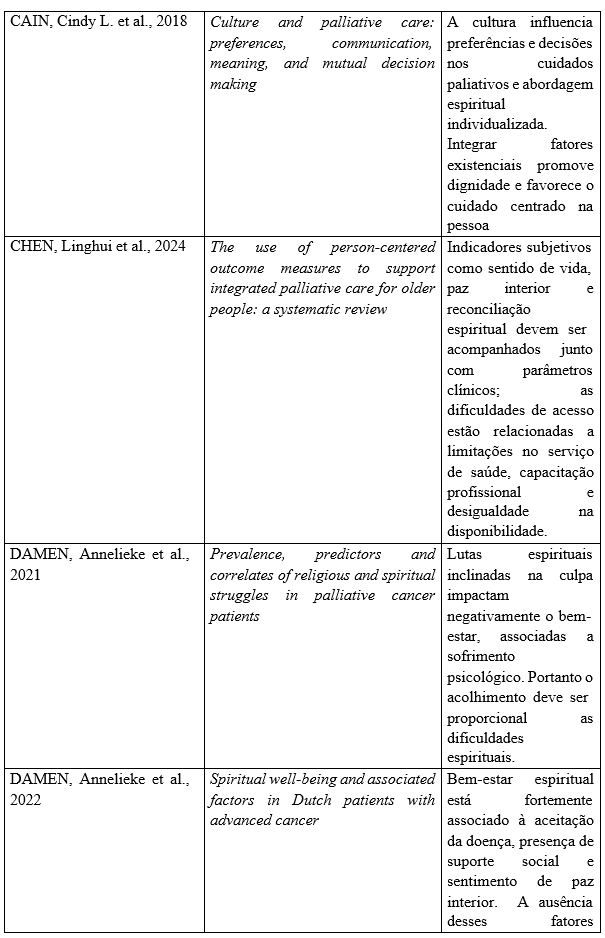
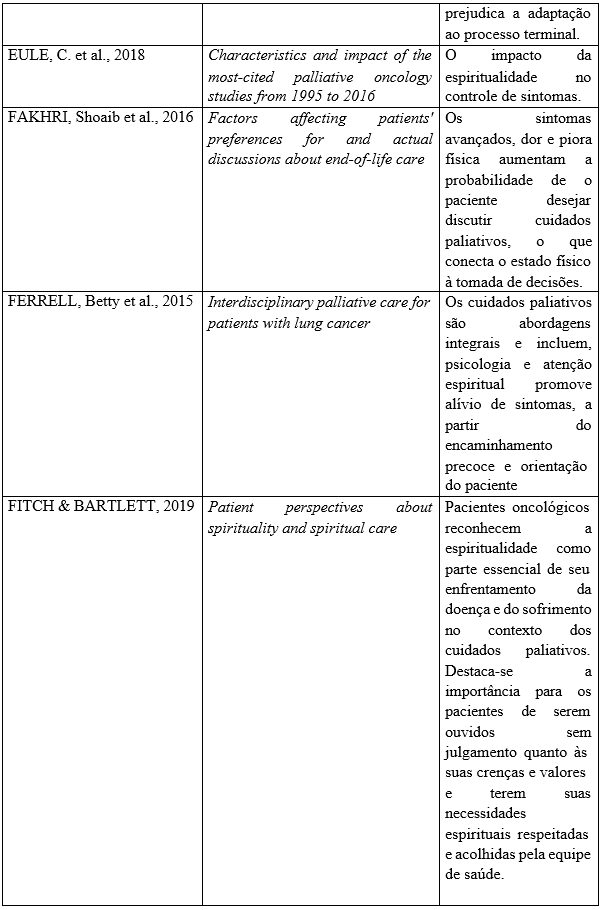
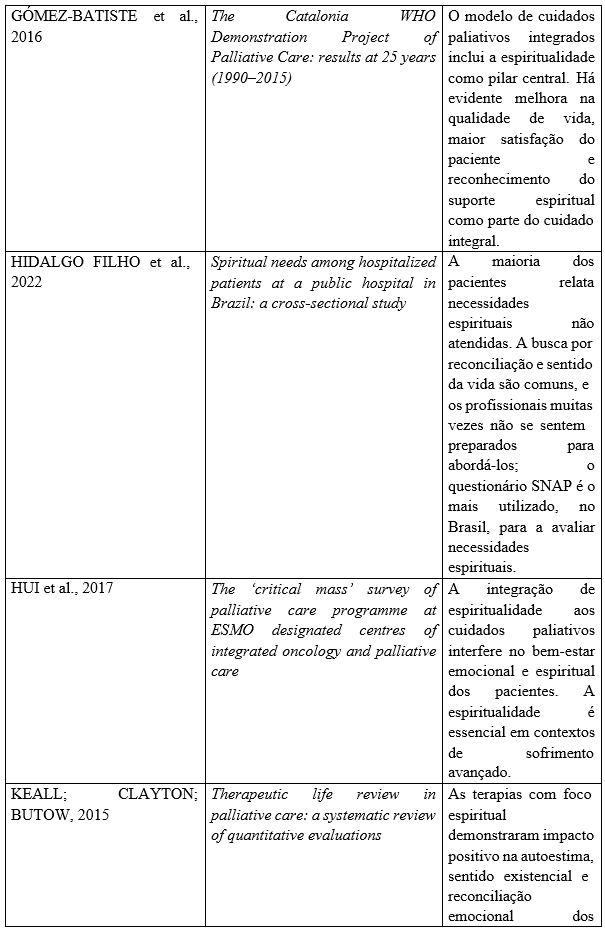
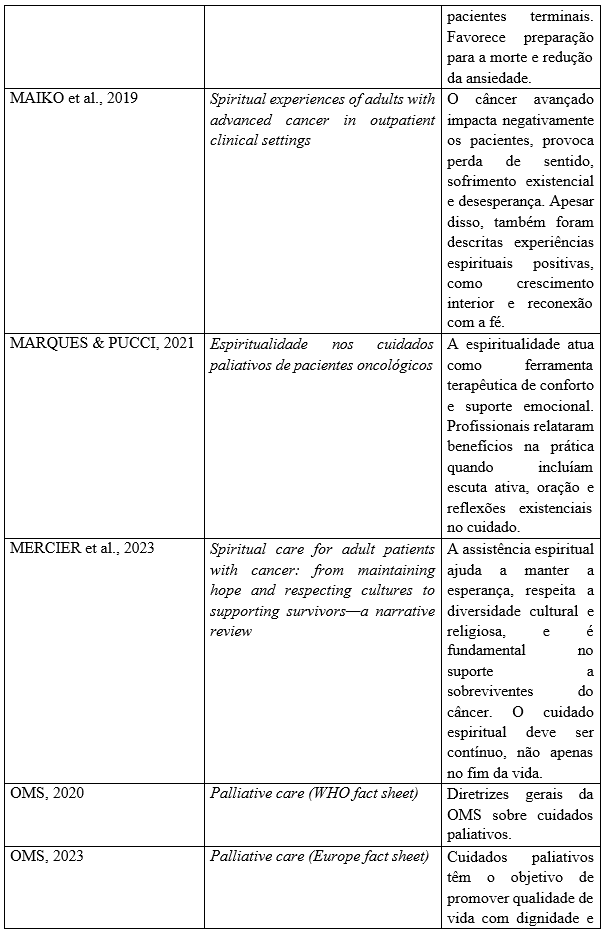
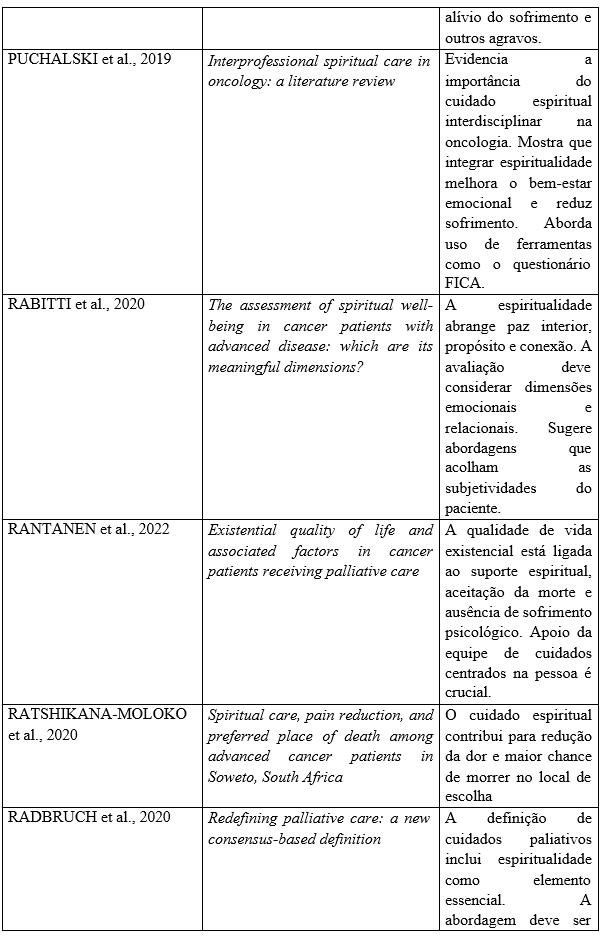
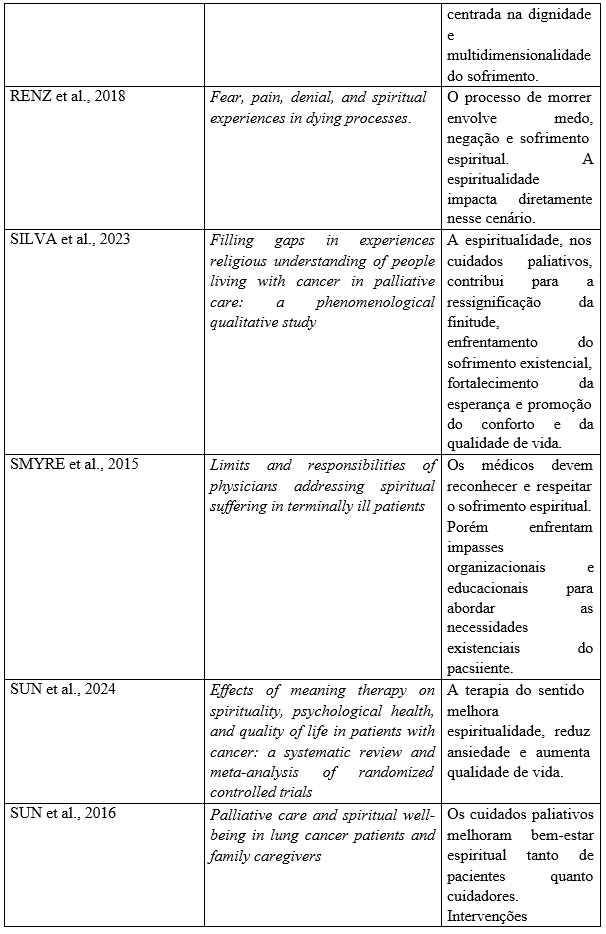
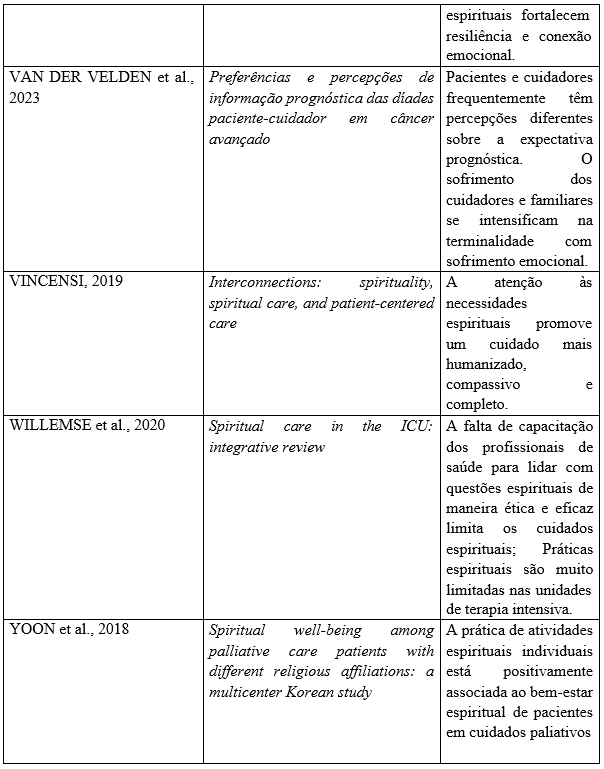
Figura 1: Fluxograma adaptado de Page et al. (2021), PRISMA 2020.
5 CONCLUSÃO
É notório que a espiritualidade integrada aos cuidados paliativos demonstra uma evolução positiva da doença em aspectos da terapia paliativa e qualidade de vida do paciente oncológico em diversas dimensões. Os artigos evidenciam a espiritualidade como forma de promoção de conforto, aceitação e fortalecimento emocional frente ao adoecimento e à finitude envolvendo variados cenários entre os pacientes e seus familiares.
A espiritualidade é apontada como fator que melhora o bem-estar psicológico e reduz sintomas como ansiedade, depressão e desespero. Pacientes que se sentem espiritualmente assistidos relatam maior satisfação com o cuidado, melhor aceitação da finitude e maior envolvimento nas decisões de fim de vida.
A morte é percebida pelos pacientes em cuidados paliativos como uma realidade inevitável, mas que pode ser enfrentada com mais serenidade quando há uma base espiritual significativa. A proximidade da morte desperta reflexões profundas sobre o sentido da vida, o vínculo com o sagrado e a preparação para o fim. A espiritualidade, nesse contexto, não elimina o sofrimento, mas oferece sustentação emocional e ressignificação da finitude tanto para o paciente quanto para familiares e cuidadores. O enfrentamento do processo de morrer torna-se menos solitário quando o paciente se sente acolhido espiritualmente. O morrer, portanto, não é visto apenas como encerramento, mas como passagem que pode ser vivida com dignidade, especialmente quando acompanhada de suporte espiritual que respeita a subjetividade e os valores do indivíduo incorporado à terapia paliativa.
As necessidades espirituais podem apresentar variações conforme fatores como o momento do diagnóstico e o estágio da enfermidade, o que ressalta a importância de uma abordagem espiritual individualizada, considerando a singularidade de cada paciente e a dinâmica de sua trajetória clínica. Portanto, é fundamental a capacitação dos profissionais de saúde no cuidado espiritual com anamnese direcionada, utilização de instrumentos validados e atividades práticas individualizadas à espiritualidade do paciente. Além disso, o acolhimento espiritual pelos profissionais está diretamente relacionado à maior adesão aos cuidados paliativos.
Além de abordar a espiritualidade do paciente, as evidências destacam a importância de abordar a sensibilidade espiritual dos cuidadores e demonstram que os responsáveis pelo cuidado vivenciam menos sobrecarga no papel de cuidador e percebem melhor qualidade psicossocial quando suas necessidades espirituais são consideradas.
Todavia, os estudos ainda evidenciam a carência na disponibilidade dos cuidados paliativos, bem como de pesquisas e métodos de abordagem espiritual, o que limita o potencial dessa prática. São identificados como obstáculos na prestação de cuidados espirituais desde a falta de orientação sobre como abordar o paciente até o receio de ultrapassar os limites pessoais dos envolvidos. Além disso, a ausência de diretrizes claras sobre a abordagem espiritual, demonstra a necessidade de desenvolvimento de planos terapêuticos que integrem a espiritualidade de forma eficaz.
REFERÊNCIAS
ARAÚJO, L. da S. et al. Religiosidade, espiritualidade e a vivência do câncer: um estudo fenomenológico. Cadernos Brasileiros de Terapia Ocupacional, São Carlos, v. 30, e3203, 2022. Disponível em: https://doi.org/10.1590/2526-8910.ctoAO244832031. Acesso em: 11 abr. 2025.
BALBONI, T. A. et al. A scale to assess religious beliefs in end-of-life medical care. Cancer, v. 125, n. 9, p. 1527-1535, 2019. DOI: https://doi.org/10.1002/cncr.31946. Acesso em: 11 abr. 2025.
BALDUCCI, L. Geriatric oncology, spirituality, and palliative care. Journal of Pain and Symptom Management, v. 57, n. 1, p. 171–175, jan. 2019. DOI: https://doi.org/10.1016/j.jpainsymman.2018.05.009. Acesso em: 11 abr. 2025.
CAIN, Cindy L. et al. Culture and palliative care: preferences, communication, meaning, and mutual decision making. Journal of Pain and Symptom Management, v. 55, n. 5, p. 1408- 1419, 2018. DOI: https://doi.org/10.1016/j.jpainsymman.2018.01.007. Acesso em: 11 abr. 2025.
CHEN, Linghui et al. The use of person-centered outcome measures to support integrated palliative care for older people: a systematic review. Journal of the American Medical Directors Association, v. 25, n. 8, p. 105036, 2024. ISSN 1525-8610. DOI: https://doi.org/10.1016/j.jamda.2024.105036. Acesso em: 11 abr. 2025.
DAMEN, Annelieke et al. Prevalence, predictors and correlates of religious and spiritual struggles in palliative cancer patients. Journal of Pain and Symptom Management, [S.l.], v. 62, n. 3, p. e139–e147, 2021. ISSN 0885-3924. Disponível em: https://doi.org/10.1016/j.jpainsymman.2021.04.024. Acesso em: 11 abr. 2025.
DAMEN, Annelieke et al. Spiritual well-being and associated factors in Dutch patients with advanced cancer. Journal of Pain and Symptom Management, [S.l.], v. 63, n. 3, p. 404–414, 2022. ISSN 0885-3924. Disponível em: https://doi.org/10.1016/j.jpainsymman.2021.10.004. Acesso em: 11 abr. 2025.
EULE, C. et al. Characteristics and impact of the most-cited palliative oncology studies from 1995 to 2016. BMC Cancer, v. 18, n. 1, p. 1281, 22 dez. 2018. DOI: https://doi.org/10.1186/s12885-018-5150-7. Acesso em: 11 abr. 2025.
FAKHRI, Shoaib et al. Factors affecting patients’ preferences for and actual discussions about end-of-life care. Journal of Pain and Symptom Management, [S.l.], v. 52, n. 3, p. 386– 394, 2016. ISSN 0885-3924. Disponível em: https://doi.org/10.1016/j.jpainsymman.2016.03.012. Acesso em: 11 abr. 2025.
FERRELL, Betty et al. Interdisciplinary palliative care for patients with lung cancer. Journal of Pain and Symptom Management, v. 50, n. 6, p. 758-767, 2015. DOI: https://doi.org/10.1016/j.jpainsymman.2015.07.005. Acesso em: 11 abr. 2025.
FITCH, Margaret I.; BARTLETT, Ruth. Patient perspectives about spirituality and spiritual care. Asia-Pacific Journal of Oncology Nursing, v. 6, n. 2, p. 111-121, 2019. DOI: https://doi.org/10.4103/apjon.apjon_62_18. Acesso em: 11 abr. 2025.
GÓMEZ-BATISTE, Xavier et al. The Catalonia WHO Demonstration Project of Palliative Care: results at 25 years (1990–2015). Journal of Pain and Symptom Management, v. 52, n. 1, p. 92-99, 2016. DOI: https://doi.org/10.1016/j.jpainsymman.2015.11.029. Acesso em: 11 abr. 2025.
HIDALGO FILHO, C. M. T. et al. Spiritual needs among hospitalized patients at a public hospital in Brazil: a cross-sectional study. São Paulo Medical Journal, v. 141, n. 2, p. 125- 130, 2022. DOI: https://doi.org/10.1590/1516-3180.2021.0985.R2.19052022. Acesso em: 11 abr. 2025.
HUI, D. et al. The ‘critical mass’ survey of palliative care programme at ESMO designated centres of integrated oncology and palliative care. Annals of Oncology, v. 28, n. 9, p. 2057- 2066, 2017. DOI: https://doi.org/10.1093/annonc/mdx280. Acesso em: 11 abr. 2025.
KEALL, Robyn M.; CLAYTON, Josephine M.; BUTOW, Phyllis N. Therapeutic life review in palliative care: a systematic review of quantitative evaluations. Journal of Pain and Symptom Management, v. 49, n. 4, p. 747-761, 2015. DOI: https://doi.org/10.1016/j.jpainsymman.2014.08.015. Acesso em: 11 abr. 2025.
MAIKO, Saneta et al. Spiritual experiences of adults with advanced cancer in outpatient clinical settings. Journal of Pain and Symptom Management, [S.l.], v. 57, n. 3, p. 576–586.e1, 2019. ISSN 0885-3924. Disponível em: https://doi.org/10.1016/j.jpainsymman.2018.11.026. Acesso em: 11 abr. 2025.
MARQUES, T. C. S.; PUCCI, S. H. M. Espiritualidade nos cuidados paliativos de pacientes oncológicos. Psicologia USP, v. 32, e200196, 2021. Disponível em: https://doi.org/10.1590/0103-6564e200196. Acesso em: 11 abr. 2025.
MERCIER, M. et al. Spiritual care for adult patients with cancer: from maintaining hope and respecting cultures to supporting survivors—a narrative review. Annals of Palliative Medicine, v. 12, n. 5, p. 1047–1058, set. 2023. DOI: https://doi.org/10.21037/apm-22-1274. Acesso em: 11 abr. 2025.
ORGANIZAÇÃO MUNDIAL DA SAÚDE. Palliative care. Genebra: WHO, 2020. Disponível em: https://www.who.int/news-room/fact-sheets/detail/palliative-care. Acesso em: 11 abr. 2025.
ORGANIZAÇÃO MUNDIAL DA SAÚDE. Palliative care. Copenhagen: WHO Regional Office for Europe, 2023. Disponível em: https://www.who.int/europe/news-room/fact- sheets/item/palliative-care. Acesso em: 11 abr. 2025.
PUCHALSKI, C. M. et al. Interprofessional spiritual care in oncology: a literature review. ESMO Open, v. 4, n. 1, p. e000465, 2019. DOI: https://doi.org/10.1136/esmoopen-2018- 000465. Acesso em: 11 abr. 2025.
RABITTI, E. et al. The assessment of spiritual well-being in cancer patients with advanced disease: which are its meaningful dimensions? BMC Palliative Care, v. 19, n. 1, p. 26, 6 mar. 2020. DOI: https://doi.org/10.1186/s12904-020-0534-2. Acesso em: 11 abr. 2025.
RANTANEN, Petra et al. Existential quality of life and associated factors in cancer patients receiving palliative care. Journal of Pain and Symptom Management, v. 63, n. 1, p. 61-70, 2022. DOI: https://doi.org/10.1016/j.jpainsymman.2021.07.016. Acesso em: 11 abr. 2025.
RATSHIKANA-MOLOKO, Mpho et al. Spiritual care, pain reduction, and preferred place of death among advanced cancer patients in Soweto, South Africa. Journal of Pain and Symptom Management, [S.l.], v. 60, n. 1, p. 37–47, 2020. ISSN 0885-3924. Disponível em: https://doi.org/10.1016/j.jpainsymman.2020.01.019. Acesso em: 11 abr. 2025.
RADBRUCH, L. et al. Redefining palliative care: a new consensus-based definition. Journal of Pain and Symptom Management, v. 60, n. 4, p. 754–764, out. 2020. DOI: https://doi.org/10.1016/j.jpainsymman.2020.04.027. Acesso em: 11 abr. 2025.
RENZ, M. et al. Fear, pain, denial, and spiritual experiences in dying processes. American Journal of Hospice and Palliative Medicine, v. 35, n. 3, p. 478-491, mar. 2018. DOI: https://doi.org/10.1177/1049909117725271. Acesso em: 11 abr. 2025.
SILVA, H. L. M. et al. Filling gaps in experiences religious understanding of people living with cancer in palliative care: a phenomenological qualitative study. BMC Palliative Care, v. 22, n. 1, p. 127, 2023. DOI: https://doi.org/10.1186/s12904-023-01254-w. Acesso em: 11 abr. 2025.
SMYRE, Chris L. et al. Limits and responsibilities of physicians addressing spiritual suffering in terminally ill patients. Journal of Pain and Symptom Management, [S.l.], v. 49, n. 3, p. 562–569, 2015. ISSN 0885-3924. Disponível em: https://doi.org/10.1016/j.jpainsymman.2014.06.016. Acesso em: 11 abr. 2025.
SUN, Mimi et al. Effects of meaning therapy on spirituality, psychological health, and quality of life in patients with cancer: a systematic review and meta-analysis of randomized controlled trials. Asia-Pacific Journal of Oncology Nursing, v. 11, n. 4, p. 100388, 2024. ISSN 2347-5625. DOI: https://doi.org/10.1016/j.apjon.2024.100388. Acesso em: 11 abr. 2025.
SUN, V. et al. Palliative care and spiritual well-being in lung cancer patients and family caregivers. Psycho-Oncology, v. 25, n. 12, p. 1448–1455, dez. 2016. DOI: https://doi.org/10.1002/pon.3987. Acesso em: 11 abr. 2025.
VAN DER VELDEN, Naomi C. A. et al. Preferências e percepções de informação prognóstica das díades paciente-cuidador em câncer avançado. Revista de Gestão da Dor e Sintomas, [S.l.], v. 65, n. 5, p. 442–455.e2, 2023. Disponível em: https://doi.org/10.1016/j.jpainsymman.2023.01.012. Acesso em: 11 abr. 2025.
VINCENSI, Barbara B. Interconnections: spirituality, spiritual care, and patient-centered care. Asia-Pacific Journal of Oncology Nursing, v. 6, n. 2, p. 104-110, 2019. DOI: https://doi.org/10.4103/apjon.apjon_48_18. Acesso em: 11 abr. 2025.
WILLEMSE, Suzan et al. Spiritual care in the intensive care unit: an integrative literature research. Journal of Critical Care, [S.l.], v. 57, p. 55–78, 2020. ISSN 0883-9441. Disponível em: https://doi.org/10.1016/j.jcrc.2020.01.026. Acesso em: 11 abr. 2025.
YOON, Seok Joon et al. Spiritual well-being among palliative care patients with different religious affiliations: a multicenter Korean study. Journal of Pain and Symptom Management, v. 56, n. 6, p. 893-901, 2018. DOI: https://doi.org/10.1016/j.jpainsymman.2018.09.001. Acesso em: 11 abr. 2025.
1 Discentes do Curso Superior de Medicina do Instituto Unicesumar Campus Maringá e-mails: analuiza.felippe@gmail.com e goederteloisa@gmail.com
2 Docente do Curso Superior de Medicina do Instituto UniCesumar Campus Maringá Doutor em Ciências Farmacêuticas (UEM). e-mail: cleyton.toledo@unicesumar.edu.br
