REGISTRO DOI: 10.5281/zenodo.7492644
Victor Mariano Silva Santos1
Paula Honório de Melo Martimiano2
Resumo
Introdução: A exacerbação aguda da Doença Pulmonar Obstrutiva Crônica é um episódio caracterizado por um abrupto agravamento dos sintomas da DPOC, sendo esses a dispneia, a tosse e produção acentuada de secreção, ocasionando por consequência uma redução da função pulmonar, aumento da incidência de insuficiência respiratória e até a morte. Objetivo: Verificar a eficácia da ventilação mecânica não invasiva (VMNI) no tratamento da doença pulmonar obstrutiva crônica exacerbada. Método: Foi realizada uma revisão sistemática da literatura, seguindo os critérios do Preferred Reporting Itens for Systematic Reviews and Meta-Analyses. Foi realizada a busca utilizando os descritores “exacerbação da DPOC”, “ventilação mecânica não invasiva”, “reabilitação exacerbação DPOC” e “tratamento DPOC exacerbada” e suas correspondências nos idiomas inglês e espanhol, nas bases de dados: MedLine/PubMed, PEDRo, SciELO, Cochrane e LILACS. Resultados: Os estudos selecionados abordaram a utilização da ventilação mecânica não invasiva na DPOC exacerbada com desfechos voltados para o índice de hospitalizações, mortalidade e necessidade de intubação endotraqueal. A utilização da VNI na exacerbação da DPOC promove melhora do padrão respiratório, aumento da ventilação alveolar, diminuição do trabalho respiratório e aumento no tempo de reintegração hospitalar. Conclusão: Embora haja uma pequena quantidade de estudos onde não foi possível evidenciar alguns desfechos analisados e a fragilidade metodológica destes, existem evidencias suficientes que corroboram a eficácia da VNI na DPOC exacerbada, tendo em vista que esta reduz a necessidade de intubação endotraqueal, diminui o tempo de permanência no âmbito hospitalar, reduz a taxa de mortalidade e promove alterações benéficas nos gases arteriais.
Palavras-chave: Exacerbação da DPOC. Ventilação Mecânica Não Invasiva. Reabilitação exacerbação DPOC. Tratamento DPOC exacerbado.
Abstract
Introduction: The acute exacerbation of Chronic Obstructive Pulmonary Disease is an episode characterized by an abrupt worsening of the symptoms of COPD, which are dyspnea, cough and accentuated secretion production, consequently causing a reduction in lung function, an increase in the incidence of pulmonary insufficiency breathing and even death. Objective: To verify the effectiveness of non-invasive mechanical ventilation (NIMV) in the treatment of exacerbated chronic obstructive pulmonary disease. Method: A systematic literature review was performed, following the criteria of the Preferred Reporting Items for Systematic Reviews and Meta-Analyses. The search was performed using the descriptors “exacerbation of COPD”, “non-invasive mechanical ventilation”, “rehabilitation exacerbation of COPD” and “treatment of exacerbated COPD” and their correspondences in English and Spanish, in the databases: MedLine/PubMed, PEDRo , SciELO, Cochrane and LILACS. Results: The selected studies addressed the use of non-invasive mechanical ventilation in exacerbated COPD with outcomes focused on the rate of hospitalizations, mortality and need for endotracheal intubation. The use of NIV in the exacerbation of COPD promotes an improvement in the breathing pattern, an increase in alveolar ventilation, a decrease in the work of breathing and an increase in the length of hospital readmission. Conclusion: Although there are a small number of studies where it was not possible to show some analyzed outcomes and their methodological fragility, there is sufficient evidence to support the effectiveness of NIV in exacerbated COPD, given that it reduces the need for endotracheal intubation, decreases the length of hospital stay, reduces the mortality rate and promotes beneficial changes in arterial gases.
Keywords: COPD exacerbation. Non Invasive Mechanical Ventilation. COPD exacerbation rehabilitation. Exacerbated COPD treatment.
1 INTRODUÇÃO
Segundo a Organização Mundial da Saúde (OMS), a doença pulmonar obstrutiva crônica (DPOC) é definida como sendo uma doença prevenível e tratável, onde há alguns efeitos extrapulmonares significativos que podem contribuir para a gravidade 1-2. A DPOC apresenta como características, a obstrução de maneira progressiva do fluxo aéreo, não sendo totalmente reversível, entretanto podendo ser prevenida e tratada. A dispneia é a principal queixa apresentada pelos pacientes 3-4.
A inflamação das vias aéreas e a destruição do parênquima pulmonar são as características que contribuem para a limitação do fluxo aéreo da doença, o qual é tido como o marcador funcional da doença 5. A DPOC acontece como consequência da associação da inflamação nas pequenas vias aéreas e da destruição do parênquima pulmonar, bronquiolite respiratória e enfisema, respectivamente 6. Clinicamente, a bronquite crônica é definida devido à presença de tosse produtiva por um período de pelo menos três meses ao ano, durante dois anos consecutivos. O enfisema apresenta uma definição anatômica, pois neste há o alargamento anormal de maneira permanente, dos espaços aéreos distais aos bronquíolos terminais, acompanhado de destruição de suas paredes sem que haja uma fibrose óbvia 7.
Segundo a Secretaria de Vigilância em Saúde (SVS) através da metodologia Global Burden of Disease (GBD) – Brasil, nas últimas décadas, a DPOC foi a quinta maior causa de internações no Sistema Único de Saúde (SUS), entre pacientes com mais de 40 anos, o que corresponde a cerca de 200.000 hospitalizações e gastos anuais de aproximadamente 72 milhões de reais; além de ter sido a oitava causa de anos de vida perdidos no Brasil em 2016 6.
Além disso, no Brasil, entre os anos de 2000 e 2006 a DPOC foi a quarta principal causa de morte, caindo para a quinta posição entre os anos de 2007 e 2014 e retornando para a quarta posição entre os anos de 2015 e 2016 8. Ademais, se sabe que a doença pulmonar obstrutiva crônica é hoje uma das três principais causas de mortes em todo o mundo, sendo que 90% dessas mortes ocorrem em países de baixa e média renda. Conforme dados da GOLD, mais de três milhões de pessoas vieram a óbito no ano de 2012, em decorrência da DPOC, o que representa uma porcentagem de 6% de todas as mortes no mundo 2, 9.
Dentro do quadro clínico da DPOC, os sintomas são apresentados com um início insidioso, onde se pode perceber um caráter persistente, que se intensifica com a prática de exercícios, evoluindo em frequência e intensidade ao decorrer do tempo. A exacerbação aguda (EA) da DPOC é caracterizada por um súbito agravamento dos sintomas da DPOC (dispneia, tosse e produção acentuada de secreção), levando normalmente a uma diminuição da função pulmonar, aumento da incidência de insuficiência respiratória e até morte 10.
Segundo estudo de Akpinar et al. 11 (2014), a maioria das mortes causadas pela DPOC parece ocorrer durante as exacerbações. Conforme Rocha e Carneiro 12 (2008), durante a exacerbação da DPOC, ocorre um aumento na hiperinsuflação e na retenção de ar, devido a redução do fluxo expiratório, ocasionando o aumento da dispneia. Além das alterações locais provenientes pela DPOC (a dispneia, a tosse, sibilância, hipersecreção e infecções respiratórias de repetição), alguns estudos acrescentam ainda alterações sistêmicas, sendo elas, alterações do condicionamento, fraqueza muscular, perda de peso e desnutrição 1.
Atualmente, se sabe que o suporte ventilatório mecânico é o indicado nas exacerbações da DPOC, onde se tenha a hipoventilação alveolar. A acidemia também esta indicada, porém de maneira menos frequente para aquelas exacerbações onde há a hipoxemia grave não corrigida pela oferta de oxigênio suplementar 13-14. Dentro do suporte ventilatório, a ventilação mecânica não invasiva (VNI) é o suporte de escolha quando se refere às exacerbações da DPOC, contudo, a sua utilização só é possível em um quantitativo limitado de pacientes selecionados, pois em pacientes que apresentam um quadro mais agravado, necessitam de intubação endotraqueal com ventilação mecânica invasiva 14.
A ventilação mecânica não invasiva se refere a um tipo de suporte ventilatório, onde o suporte é oferecido através de uma interface externa. Nesta, é utilizada uma pressão inspiratória para ventilar o paciente por meio de uma interface naso-facial (IPAP e/ou PSV) e uma pressão positiva expiratória para manter as vias aéreas e os alvéolos abertos visando melhorar a oxigenação (EPAP e ou PEEP) 15.
Devido ao elevado índice de hospitalizações e o quantitativo significante de óbitos que a DPOC representou e continua representando na atualidade, foi realizada uma revisão sistemática da literatura entre os meses de agosto e setembro do ano de 2022 com o objetivo de verificar a eficácia da utilização da ventilação mecânica não invasiva na redução do tempo de hospitalizações, na diminuição das mortalidades e redução da necessidade da intubação endotraqueal em pacientes com exacerbação da DPOC.
2 MÉTODO
Neste estudo foi realizada uma revisão sistemática da literatura (RSL) baseada no Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA).
A busca dos dados ocorreu de maneira eletrônica pelo autor do estudo, onde foram compreendidas as seguintes bases de dados: Medical Literature Analysis and Retrieval Sistem Online (MedLine/PubMed), Physiotherapy Evidence Database (PEDRo), Scientific Eletronic Library Online (SciELO), Bases de Dados de Revisões Sistemáticas Cochrane, e Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS). Nestas bases, foram utilizados descritores em Português, Inglês e Espanhol, conforme os Descritores em Ciências da Saúde (DeCS), além de demais palavras chaves que foram utilizadas posteriormente, consoantes artigos encontrados com a mesma temática da pesquisa.
Os descritores adotados foram empregados como expressões na língua portuguesa, sendo eles “exacerbação da DPOC”, “ventilação mecânica não invasiva”, “reabilitação exacerbação DPOC” e “tratamento DPOC exacerbada”. Na língua inglesa foram utilizados as variações “COPD exacerbation”, “non invasive mechanical ventilation”, “COPD exacerbation rehabilitation” e “exacerbated COPD treatment”. Na busca de estudos na língua espanhola, foram empregados os termos “exacerbación de la EPOC”, “ventilación mecânica no invasiva”, “rehabilitación de la exacerbación de la EPOC”, e tratamento de la EPOC exacerbada”.
A procura pelos estudos foi realizada utilizando a combinação entre os descritores selecionados através do operador booleano “AND”. Dentro das bases de dados MedLine/PubMed, PEDRo, Cochrane e na biblioteca LILACS foi realizada a busca avançada, através do campo “pesquisa avançada”. Já na base de dados SciELO, foi realizada tanto a busca avançada, através do campo “pesquisa avançada”, quanto a busca simples através do campo “pesquisa simples”. A busca pelas publicações foi realizada no período de agosto a setembro de 2022. Ainda, além da busca eletrônica, foi realizada a busca manual, partindo das referências dos artigos encontrados nas bases eletrônicas já citadas.
A fim de atingir o objetivo do estudo, foi criada uma pergunta, seguindo a estratégia (Patient Intervention Comparison Outcome) PICO: A ventilação mecânica não invasiva é eficiente no tratamento de pacientes com exacerbação da doença pulmonar obstrutiva crônica?
Durante a busca nas bases de dados (eletrônica e manual), os artigos obtidos foram analisados através dos seus títulos e resumo. A busca e a análise foram realizadas pelo autor do estudo de maneira independente. Os artigos selecionados nas buscas eletrônica e manual foram comparados, com a finalidade de determinar duplicidade dentro e entre as bases de dados.
Após a busca, análise dos títulos e resumos e identificação de duplicidade entre as publicações encontradas, os artigos selecionados foram revisados na integra através de um quadro comparativo (Quadro 1). A seleção dos artigos contemplou publicações que evidenciaram estudos com amostra humana, onde a intervenção utilizada se relacionasse com a ventilação mecânica não invasiva no tratamento de pacientes com exacerbação da doença pulmonar obstrutiva crônica, e os desfechos fossem relacionados ao índice de hospitalização, ao índice de intubação endotraqueal e índice de mortalidade e que fossem disponibilizados nos idiomas português, inglês e espanhol. Além disso, os estudos que não se enquadraram nesses critérios, foram descartados, sendo esses estudos de revisão bibliográfica e sistemática, artigos indisponíveis na integra, artigos que não citavam a utilização da VNI ou a exacerbação da DPOC e estudos que apresentavam amostra de origem animal.
Para a realização da sumarização dos dados foram selecionados os seguintes dados: autores e ano de publicação, a amostra de cada evidência, variáveis avaliadas, intervenção utilizada e desfecho final.
Na avaliação da qualidade metodológica dos artigos selecionados foram utilizados dois instrumentos avaliativos: a escala de avaliação da Physiotherapy Evidence Database (Escala PEDRo) para avaliar os estudos do tipo ensaios clínicos aleatórios; e o Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) para avaliar artigos que apresentassem estudos observacionais.
Quadro 1. Evidências selecionadas com descrição da intervenção e resultados da utilização da VNI em pessoas com exacerbação da DPOC.
ESTUDO AMOSTRA VARIÁVEIS AVALIADAS INTERVENÇÃO RESULTADOS Brochard et al., (1990)[16] Grupo ensaio:
13 sujeitos (10 do sexo masculino e 3 do sexo feminino) internados com exacerbação aguda da DPOC.
Grupo controle: 13 sujeitos (10 do sexo masculino e 3 do sexo feminino) internados em 2 anos anteriores com diagnóstico de insuficiência respiratória aguda e DPOC, sem histórico de utilização de ventilação mecânica.Tempo de assistência ventilatória;
Quantitativo de mortalidade;
Tempo de permanência na unidade de terapia intensiva.Grupo Ensaio: Modalidade: pressão positiva inspiratória nas vias aéreas.Nível de pressão: 20 cmH2O.Duração em dias do tratamento: 2 a 8 dias.Média diária de horas de tratamento: 7,6h.
Grupo Controle: Tratamento usual com broncodilatadores, antibióticos, esteróides e oxigenoterapia.A duração média da assistência ventilatória foi menor no grupo de tratamento (3 vs. 13 dias), sendo avaliados em 22 pacientes (11 em cada grupo) que obtiveram resultados favoráveis em ambos os grupos. A mortalidade obteve índice semelhante entre os dois grupos. O tempo de permanência na UTI foi substancialmente menor no grupo de tratamento (7 vs. 19 dias). Brochard et al., (1995)[17] Grupo Ensaio: 43 sujeitos com DPOC internados na unidade de terapia intensiva.
Grupo Controle: 42 sujeitos com DPOC internados na unidade de terapia intensiva.Necessidade de intubação endotraqueal;
Tempo de internação:
Duração da Assistência Ventilatória;
Taxa de Mortalidade durante a Internação.Grupo Ensaio: Ventilação não invasiva com suporte de pressão ajustado em 20 cmH2O. Em caso de vazamentos, foram utilizados níveis mais baixos. A administração de Oxigênio foi utilizada para manter a saturação de oxigênio arterial > 90% + medicamentos do tratamento do grupo controle.Tempo de tratamento: Pelo menos 6h/dia.
Grupo Tratamento Padrão: Pacientes designados para o grupo controle receberam oxigênio limitado com um fluxo máximo de 5 l/min., através de prongas nasais, objetivando atingir o nível de saturação de oxigênio arterial > 90%. Além disso, receberam medicações: heparina subcutânea, antibióticos e broncodilatadores, com a correção das anormalidades eletrolíticas.A necessidade de intubação endotraqueal foi maior no grupo de tratamento padrão em comparação com o grupo ensaio (31 vs. 11). A permanência hospitalar foi consideravelmente maior no grupo de tratamento padrão do que no grupo de ensaio (35 vs. 23 dias). Os pacientes que necessitam fazer uso da intubação endotraqueal foram ventilados por um maior tempo no grupo ensaio do que no grupo de tratamento padrão (25 x 17 dias). A taxa de mortalidade hospitalar foi significativamente maior no grupo de tratamento padrão em comparação ao grupo ensaio (12 vs. 4). Ainda foi observada uma melhora significativa na frequência respiratória e na pressão parcial de oxigênio e dióxido de carbono arterial em 1 e 12 horas, respectivamente. Plant et al., (2000)[18] Grupo Ensaio: 118 sujeitos com exacerbação aguda da DPOC.
Grupo Tratamento Padrão: 118 sujeitos com exacerbação aguda da DPOC.Necessidade de intubação endotraqueal;
Taxa de mortalidade;
Frequência Respiratória e concentração de gases sanguíneos arteriais.Grupo Ensaio: Mesmas medicações do grupo de tratamento padrão + ventilação mecânica não invasiva no modo assistido com dois níveis. A pressão expiratória foi estipulada em 4 cmH2O e a pressão inspiratória foi fixada inicialmente em 10 cmH2O, sendo aumentado posteriormente em incrementos de 5 cmH2O a 20 cmH2O ou o máximo tolerado em 1 hora. O oxigênio foi ofertado para manter a saturação de oxigênio entre 85% e 90%.
Grupo Tratamento Padrão: Foi ofertado oxigênio controlado com máscaras de porcentagens fixas ou cânulas nasais caso as máscaras não fossem toleradas para manter a saturação de oxigênio alvo de 85 a 90%. + protocolo medicamentoso (nebulização de salbutamol, ou terbutalina (5 mg a cada 4h), brometo de ipratrópio nebulizador (500 g a cada 6h), prednisolona (30 mg diariamente por 5 dias), e um antibiótico. A utilização da aminofilina e doxapram é critério médico.A necessidade de intubação endotraqueal foi maior no grupo de tratamento padrão comparado ao grupo ensaio (32 vs. 18). A taxa de mortalidade hospitalar foi menor no grupo ensaio do que no grupo tratamento padrão (12 vs. 24). Em ambos os grupos a acidose e a taxa de PaCO2 melhorou após 4h, além de uma maior queda na frequência respiratória nas primeiras 4 h com a utilização da VNI. Caberlotto et al., (2007)[19] 39 sujeitos (11 do sexo feminino e 28 do sexo masculino) com exacerbação de DPOC. Alterações gasométricas;
Tempo de hospitalização;
Mortalidade de pacientes hospitalizados.Oxigênio suplementar com cânula nasal ou máscara do tipo venturi para manter uma saturação de oxigênio superior a 90%, nebulização com salbutamol (5 mg a cada 4h) e brometo de ipratrópio (500 mcg a cada 6h), dexametasona (8 mg/dia), antibióticos e diuréticos(quando considerados necessários) e Aminofilina (dose ataque 6 mg/kg, dose manutenção 0,9 mg/kg/hora) + BIPAP com máscaras nasais ou faciais com IPAP titulada entre 10 e 20 cmH2O e EPAP entre 4 e 8 cmH2O. A aplicação da VNI gerou como consequência o aumento do pH entre a primeira e a terceira medição. O tempo médio de internação foi de 13.6 dias para um quantitativo de 35 pacientes entre os 39 do estudo, Por fim, 4 dos 39 pacientes evoluíram ao óbito. Cheung et al., (2010)[20] Grupo BIPAP: 23 sujeitos com DPOC após IRA.
Grupo CPAP: 24 sujeitos com DPOC após IRA.Intervalo de recorrência da exacerbação da DPOC;
Tempo de Readmissão devido a exacerbação da DPOC.Grupo BIPAP: Pressão inspiratória nas vias aéreas (EPAP) titulada de 10 a 20 cmH2O, conforme tolerado pelo paciente para atingir o volume corrente de 7-10 ml/kg. A pressão expiratória positiva nas vias aéreas (EPAP) foi estipulada em 5 cm 2. Foi utilizada uma frequência de backup de 14/min com o tempo expiratório de 1 segundo.
Grupo CPAP: CPAP fixado em 5 cmH2O. “VNI placebo”.A recorrência dos episódios de exacerbação da DPOC em pacientes foi maior no grupo CPAP do que no grupo BIPAP (14 vs. 7 pacientes/ 1 ano). O tempo médio para a primeira readmissão decorrente de qualquer exacerbação da DPOC foi maior no grupo VNI BIPAP comparado ao grupo CPAP (71 x 56 dias). Briones Claudett et al., (2013)[21] Grupo Ensaio: 11 sujeitos com exacerbação infecciosa de DPOC.
Grupo Controle: 11 sujeitos com exacerbações infecciosas de DPOC da unidade de emergência.Alterações dos gases arteriais;
Tempo de duração e utilização do VNI;
Internação hospitalar.Grupo Ensaio: VNI no modo BIPAP S/T e AVAPS com pressão positiva nas vias aéreas (EPAP), titulada em 26 cmH2O. O valor mínimo programado no IPAP foi de 12 cmH2O; e uma pressão positiva expiratória de vias aéreas (EPAP) de 6 cmH2O. O volume programado da maré foi de 8-12 ml/kg. O volume corrente alvo programado foi de 6-8ml/kg/peso. A frequência respiratória foi programada em 15 respirações/min; o tempo de elevação fixado em 300-400 ms e o tempo inspirador foi de no mínimo 0,6 s. Foi utilizado O2 suplementar para manter SAO2 > 90%.No grupo controle, os níveis do IPAP foram aumentados em incrementos de 2 cmH2O.Ambos os grupos utilizaram broncodilatadores, corticosteroides intravenosos e antibióticos compostos por beta-lactam em combinação com fluoroquinolone. A utilização da VNI com AVAPS demonstrou melhores resultados em relação ao nível de PaCO2, frequência respiratória e IPAP máximo. Porém não foram observadas diferenças significativas para o tempo de permanência e a duração da VNI. Murphy et al., (2017)[22] Grupo Controle: 59 sujeitos após quadro de exacerbação da DPOC.
Grupo Ensaio: 57 sujeitos após quadro de exacerbação da DPOC.Tempo de reinternação ou morte em 12 meses. Grupo Controle: Utilização do oxigênio doméstico com taxa média de fluxo de 1 L/min.
Grupo Ensaio: Utilização de oxigênio doméstico com taxa média de fluxo de 1 L/min. + a ventilação mecânica não invasiva doméstico com parâmetros de IPAP: 24 cmH2O; EPAP: 4 cmH2O e taxa de backup de 14 respirações/minuto.O tempo médio de reinternação ou morte foi maior no grupo ensaio do que no grupo controle (4,3 vs. 1,4 meses). No período de 12 meses o quantitativo de morte foi maior no grupo controle comparado ao grupo ensaio (19 vs. 16). Sehgal et al., (2019)[23] Grupo VNI com PSV: 38 sujeitos com exacerbação aguda da DPOC.
Grupo VNI com ASV: 36 sujeitos com exacerbação aguda da DPOC.Necessidade de intubação endotraqueal;
Duração da VNI e VMI;
Tempo de permanência na UTI;Grupo VNI com PSV: Ventilação com suporte de pressão inicial de 6-8 cmH2O e aumentado em 2 cmH2O para atingir o alívio da dispneia (FR <30 irpm/min.; e volume corrente > 6-8 ml/kg de peso corporal ideal. A PEEP foi estipulada em 3-4 cmH2O e aumentada posteriormente em 1 cmH2O para atingir SpO2 > 92%. O PS e a PEEP máxima permitidas são de 20 e 10 cmH2O, respectivamente.
Grupo VNI com ASV: Ventilação com configuração inicial do volume minuto e PEEP que seriam definidos pelo médico da UTI, sendo calculado como 0,1 L/kg IBW/min. Foi realizada a incrementação adicional de 10% do volume minuto com limite máximo de 200% a cada 15 minutos para obter uma resposta semelhante ao modo PSV. A PEEP foi ajustada de maneira semelhante ao modo PSV. A sensibilidade do gatilho expiratório foi mantida em 30-35%.A necessidade de intubação endotraqueal foi menor no grupo ASV (redução de 9%) em comparação com o grupo PSV. A duração da intubação foi semelhante entre os dois grupos (PSV: 3,5 vs. ASV: 12,5). O tempo de manipulação da VNI também foi semelhante nos dois grupos. Não houve diferença no tempo de permanência na UTI entre ambos os grupos.
pH – Potencial hidrogeniônico; S/T – Modo com Tempo Marcado; AVAPS – Suporte com Pressão Assistida com Garantia de Volume médio; ASV – Ventilação com Suporte Adaptativo; PSV – Ventilação por Pressão de Suporte
3 RESULTADOS
Foram encontrados um total de 369 arquivos, sendo 130 na MedLine; 76 na PubMed; 61 na Lilacs; 46 na PEDRO; 45 na Cochrane; 8 na SciELO e 3 através da busca manual da bibliografia dos artigos encontrados.
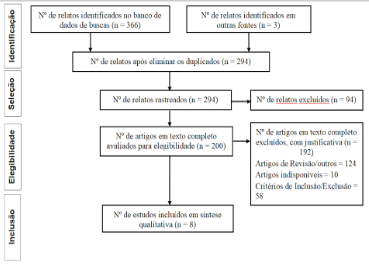
A coleta de evidências que faziam referência à utilização da ventilação mecânica no tratamento de pacientes com DPOC adotou o planejamento na etapa de busca, seleção, elegibilidade e inclusão, os quais são demonstrados no fluxograma da figura 1.
Dos 369 arquivos encontrados e analisados, 75 foram descartados por motivo de duplicidade, 94 foram descartados por não se relacionarem ao tema de pesquisa e 192 foram excluídos por não atenderem aos critérios de inclusão e exclusão pré-definidos ou indisponibilidade de texto completo, restando apenas 8 arquivos para inclusão nesta revisão sistemática da literatura por serem pertinentes ao tema da pesquisa.
Os artigos que atenderam aos critérios e foram considerados como elegíveis para compor o escopo desta revisão, foram submetidos à avaliação da qualidade metodológica (Tabelas 1 e 2) e sumarização dos dados. Estes artigos selecionados apresentam evidências publicadas nos idiomas português, inglês e espanhol, com o recorte temporal entre 1990 e 2019, contendo estudos controlados randomizados e estudos observacionais. Nestas evidências são apresentadas amostras homogêneas em relação aos indivíduos com exacerbação da doença pulmonar obstrutiva crônica em uso da VNI.
Os critérios de elegibilidade adotados para a exclusão das evidências nesta revisão foram pontualmente: aquelas em que apresentassem a utilização da ventilação mecânica não invasiva em amostras que não fossem humanas, publicações em que a intervenção citada não fosse relacionada com a utilização da VNI no tratamento da DPOC exacerbada, desfechos analisados não correspondem ao índice de hospitalizações, ao índice de intubação endotraqueal e índice de mortalidade, e publicações que não contemplassem os idiomas português, inglês e espanhol; as considerações contrárias a essas foram tidas como critério de inclusão dentro do tópico de elegibilidade.
Os desfechos avaliados nos artigos, ao que se refere ao índice de hospitalizações, mortalidade e necessidade de intubação endotraqueal foram avaliados em comparação com um grupo controle. Os desfechos demonstrados no quadro 1, sugerem que a ventilação mecânica não invasiva teve impacto considerável, quando utilizada durante a exacerbação da doença pulmonar obstrutiva crônica.
Figura 1. Fluxograma da seleção dos estudos conforme diretrizes do PRISMA.
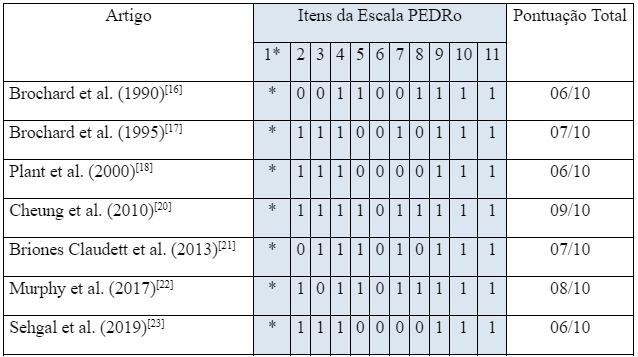
0 – Não apresenta o critério preconizado; 1 – Apresenta o critério preconizado; *Critério não pontuado de acordo com as recomendações da escala PEDRo
Tabela 2. Avaliação da qualidade metodológica pela escala STROBE: estudos observacionais do uso da VNI na exacerbação da DPOC.
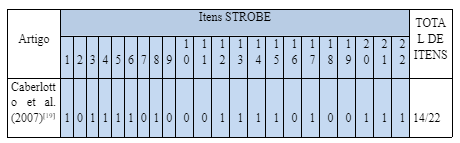
0 – Não apresenta o critério preconizado; 1 – Apresenta o critério preconizado; O percentual refere-se ao valor total obtido nos itens avaliados, sendo 100% correspondentes a 22 itens.
4 DISCUSSÃO
Os estudos analisados demonstraram que embora a utilização da ventilação mecânica não invasiva seja limitada a pequenos grupos, atualmente sugere-se que o seu uso no tratamento de pacientes com exacerbação da DPOC é responsável pela redução da intubação endotraqueal, a diminuição da mortalidade e custos do tratamento 16, 17, 24. Além disso, conforme Rocha e Carneiro 12 (2008), foi observado que a ventilação mecânica não invasiva parece ser mais efetiva nas exacerbações moderadas a graves da DPOC. Deste modo, a VNI encontra-se como principal indicada para o tratamento da DPOC exacerbada 25-26.
Brochard et al. 16 (1990), realizaram um estudo com 26 pacientes, onde foi constatado redução média do tempo de assistência ventilatória e diminuição do tempo de permanência no âmbito da unidade de terapia intensiva. Entretanto, não foi observada diferença significativa quanto ao quantitativo de mortalidade durante o estudo. Em outro estudo, realizado por Brochard et al. 17 (1995), além do tempo de assistência ventilatória, taxa de mortalidade e tempo de permanência hospitalar, ainda foi avaliado a necessidade de intubação endotraqueal entre os pacientes do estudo, dessa vez, foi presenciado taxa significativa de mortalidade, necessidade de intubação endotraqueal e tempo de permanência hospitalar no grupo de tratamento padrão em relação ao grupo ensaio (12 vs. 4), (31 vs. 11) e (35 vs. 23 dias), respectivamente. Contudo, o tempo de duração da assistência ventilatória pode ser observado em prevalência maior no grupo ensaio do que no grupo controle dentre aqueles pacientes que necessitam de intubação endotraqueal (25 vs. 17 dias).
Plant et al. 18 (2000), evidenciaram em um estudo realizado com 236 pacientes com exacerbação de DPOC que além da taxa de mortalidade e necessidade de intubação endotraqueal serem menores nos grupos cujo tratamento com a VNI foi ofertado, ainda foi possível verificar a melhora da acidose e taxa de PaCO2 após 4 horas em ambos os grupos e redução na frequência respiratória nas primeiras horas 4 horas com a utilização da VNI. O resultado obtido no estudo de Plant et al. 18 é corroborado com relatos abordados na literatura, pois o uso da VNI melhora o padrão respiratório, aumenta a ventilação alveolar, diminui o trabalho respiratório e reduz o PaCO2 arterial 12, 27.
Semelhante ao estudo de Plant et al. 18, Sehgal et al. 23 realizaram um ensaio clínico, onde foi avaliado a necessidade de intubação endotraqueal, duração da VNI e VMI e tempo de permanência na unidade de terapia intensiva em 74 pacientes com exacerbação aguda da DPOC. Nesta evidência, foi observada que a necessidade de intubação endotraqueal foi menor quando se utilizou a VNI com suporte adaptativo (ASV) do que quando se utilizou a VNI com suporte de pressão (PSV), porém não foi observado diferenças entre os grupos em relação a duração da intubação e tempo de permanência no recinto hospitalar.
Briones Claudett et al. 21 (2013), também realizaram um ensaio clínico com 22 pacientes com exacerbação infecciosa de DPOC, onde objetivaram verificar as alterações dos gases arteriais, o tempo de utilização da VNI e o tempo de internação hospitalar. Os resultados obtidos neste estudo também evidenciaram melhora em relação ao nível de PaCO2 e frequência respiratória, se assemelhando com o estudo de Plant et al. 18. Entretanto, não foi possível constatar diferenças significativas para o tempo de permanência e a duração da utilização da VNI, o que o faz diferir das evidências que utilizaram a mesma temática de variáveis a serem analisadas.
Alguns autores abordam que a ventilação mecânica não invasiva deve ser recomendada para o tratamento da exacerbação aguda da DPOC, isto porque além da redução da mortalidade, redução da necessidade de intubação endotraqueal e redução da permanência hospitalar, a VNI proporciona melhora nos gases arteriais e pH 28. No estudo observacional realizado por Caberlotto et al. 19 (2007) com 39 pacientes com exacerbação da DPOC, foi verificado as alterações gasométricas, o tempo de hospitalização e taxa de mortalidade dos pacientes hospitalizados. Neste, Carbelotto et al. 19 relatam que como consequência da utilização da VNI, foi notado o aumento do pH entre a primeira e a terceira medição, além de abordar um tempo médio de internação de 13.6 dias entre 35 pacientes observados, os demais (4 pacientes) evoluíram ao óbito.
A literatura aborda que as exacerbações são características da história natural da doença, ocorrendo em média de uma a duas vezes por ano, até que essa frequência aumente no decorrer da progressão da doença 29. Contudo, Cheung et al. 20 (2010) apontou em seu estudo, onde é comparada a aplicação dos modos BIPAP e CPAP em 47 pacientes com DPOC após a insuficiência respiratória aguda que a recorrência, ou melhor, a frequência das exacerbações da DPOC são maiores quando utilizada o modo CPAP do que quando se é utilizado o modo BIPAP (14 vs. 7 pacientes ao ano). Além disso, também foi observado que o tempo médio para que ocorresse a primeira readmissão decorrente da exacerbação da DPOC foi maior quando se utiliza o modo VNI – BIPAP do que ao utilizar o modo VNI – CPAP (71 vs. 56 dias).
Muitas vezes em um episódio de exacerbação da DPOC, aproximadamente 1/3 dos pacientes evoluem para óbito durante a internação hospitalar, sendo que esta taxa de mortalidade ainda sim permanece alta no primeiro ano após a alta hospitalar 30. Ainda assim, após o episódio de exacerbação da DPOC, alguns pacientes necessitam retornar para a unidade hospitalar, perfazendo uma nova internação. Entretanto, conforme estudos há poucos dados sobre a necessidade de reinternações desses pacientes 30.
No estudo realizado por Murphy et al. 22 (2017), participaram 116 pacientes após o quadro de exacerbação da DPOC, onde foram avaliados o tempo necessário para uma nova reinternação ou morte em um período de 12 meses. Murphy et al. 22 expõe que o tempo médio de reinternação ou morte foi maior no grupo ensaio, onde houve a utilização da VNI associada a oxigenioterapia doméstica, em comparação com o grupo controle, onde apenas foi ofertado apenas o oxigênio doméstico (4,3 vs. 1,4 meses). Além disso, foi verificado que o quantitativo de mortalidade foi maior no grupo controle do que no grupo ensaio em um período de 12 meses (19 vs. 16).
5 CONCLUSÃO
As limitações presentes nesse estudo se dão pela presença da fragilidade metodológica de algumas publicações evidenciada pelas tabelas de rigor metodológico. Entretanto, as evidências encontradas na literatura demonstraram que a ventilação mecânica não invasiva é eficiente no tratamento da exacerbação da doença pulmonar obstrutiva crônica. Além de reduzir a necessidade de intubação endotraqueal, o tempo de permanência no âmbito hospitalar e taxa de mortalidade em decorrência da exacerbação da DPOC, a VNI ainda proporciona melhora da troca gasosa, redução do trabalho respiratório, e diminuição da dispneia, promovendo alterações significativas nos gases arteriais e pH sanguíneo.
REFERÊNCIAS
- Langer D, Probst VS, Pitta F, Burtin C, Hendriks E, Schans CPVD et al. Guia para prática clínica: Fisioterapia em pacientes com Doença Pulmonar Obstrutiva Crônica (DPOC). Revista Brasileira de Fisioterapia. 2009;13(3):183-204.
- Alvar GA, Claus V. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease – 2022 report. Global Initiative for Chronic Obstructive Lung Disease. [publicação online]. 2022 [citado em 20 de setembro de 2022]. Disponível em: https://goldcopd.org/2022-gold-reports-2/
- Sclause-Pessoa IMB, Costa D, Velloso M, Mancuzo E, Reis MAS, Parreira VF. Efeitos da ventilação não-invasiva sobre a hiperinsuflação dinâmica de pacientes com DPOC durante atividade da vida diária com os membros superiores. Revista Brasileira de Fisioterapia. 2012;16(1):61-67.
- Viana MCC, Braide ASG, Machado DVL, Macieira CL, Correia JW. Repercussão sistêmica e terapêutica utilizada em pacientes hospitalizados com doença pulmonar obstrutiva crônica. Rev. Saúde Públ. 2013;6(4):81-90.
- Dourado VZ, Tanni SE, Vale AS, Faganello MM, Sanchez FF, Godoy I. Manifestações sistêmicas na doença pulmonar obstrutiva crônica. J. Bras. Pneumol. 2006;32(2):161-71.
- Brasil. Ministério da Saúde. Comissão Nacional de Incorporação de Tecnologias no Sistema Único de Saúde. Protocolo Clínico e Diretrizes Terapêuticas da Doença Pulmonar Obstrutiva Crônica. Brasília (DF): Ministério da Saúde; 2021.
- Borges MC, Vianna ESO, Terra Filho J. Abordagem terapêutica na exacerbação da doença pulmonar obstrutiva crônica (DPOC). Medicina (Ribeirão Preto) 2003;36(2/4):241-7.
- Gonçalves-Macedo L, Lacerda EM, Markman-Filho B, Lundgren FLC, Luna CF. Tendências da morbidade e mortalidade da DPOC no Brasil, de 2000 a 2016. J. Bras. de Pneumol. 2019;45(6).
- Rabahi MF. Epidemiologia da DPOC: Enfrentando Desafios. Revista Pulmão. 2013;22(2):4-8.
- Liao LY, Chen KM, Chung WS, Chien JY. Efficacy of a respiratory rehabilitation exercise training package in hospitalized elderly patients with acute exacerbation of COPD: a randomized control trial. International Journal of COPD. 2015;10:1703-1709.
- Akpinar EE, Hosgün D, Akpinar S, Ataç GK, Doganay B, Gülhan M. Incidência de embolia pulmonar durante exacerbação da DPOC. Jornal Bras. Pneumol. 2014;40(1):38-45.
- Rocha E, Carneiro EM. Benefícios e complicações da ventilação mecânica não-invasiva na exacerbação aguda da doença pulmonar obstrutiva crônica. Revista Brasileira de Terapia Intensiva. 2008;20(2):184-189.
- Jardim JR, De Oliveira JA, Nascimento O. II Consenso brasileiro sobre doença pulmonar obstrutiva crônica – DPOC – 2004. J. Bras. de Pneumol. 2004;30(supl. 5).
- Jezler S, Holanda MA, José A, Franca S. Ventilação mecânica na doença pulmonar obstrutiva crônica. III Consenso brasileiro de ventilação mecânica. J. Bras. de Pneumol. 2007;33(supl. 2):111-118.
- Sociedade Brasileira de Pneumologia, 2013. Diretrizes brasileiras de ventilação mecânica 2013. SBPT, 2013.
- Brochard L, Isabey D, Piquet J, Amaro P, Mancebo J, Messadi AA et al. Reversal of acute exacerbations of chronic obstructive lung disease by inspiratory assistance with a face mask. The New England Journal of Medicine. 1990;323(22):1523-1530.
- Brochard L, Mancebo J, Wysocki M, Lofaso F, Conti G, Rauss A et al. Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease. The New England Journal of Medicine. 1995;333(13):817-822.
- Plant PK, Owen JL, Elliott MW. Early use of non-invasive ventilation for acute exacerbations of chronic obstructive pulmonary disease on general respiratory wards: a multicenter randomised controlled trial. The Lancet. 2000;355:1931-1935.
- Caberlotto OJ, Acquier MF, Grodnnisky L, Malamud P, Gramblika G, Giugno E. Ventilación no invasive en pacientes con exacerbacion de EPOC. Fundación Revista Medicina. 2007;67(2):120-124.
- Cheung APS, Chan VL, Liong JT, Lam JYM, Leung WS, Lin A et al. A pilot trial of non-invasive home ventilation after acidotic respiratory failure in chronic obstructive pulmonary disease. Internacional Journal of Tuberculosis and Lung Disease. 2010;14(5):642-49.
- Briones Claudett KH, Claudett MB, Wong MCS, Martinez AN, Espinoza RS, Montalvo M et al. Noinvasive mechanical ventilation with average volume assured pressure support (AVAPS) in patients with chronic obstructive pulmonary disease and hypercapnic encephalopathy. BMC Pulmonary Medicine. 2013;13(12).
- Murphy PB, Rehal S, Arbane G, Bourke S, Calverley PMA, Crook AM et al. Effect of home noninvasive ventilation with oxygen therapy vs oxygen therapy alone on hospital readmission or death after an acute COPD exacerbation: a randomized clinical trial. JAMA. 2017;317(21):2177-2186.
- Sehgal IS, Kalpakam H, Dhooria S, Aggarwal AN, Prasad KT, Agarwal R. A randomized controlled trial of noninvasive ventilation eith pressure support ventilation and adaptative support ventilation in acute exacerbation of COPD: a feasibility study. COPD: Journal of Chronic Obstructive Pulmonary Disease. 2019;16(2):168-173.
- Schettino GPP, Reis MAS, Galas F, Park M, Franca S, Okamoto V. Ventilação mecânica não invasiva com pressão positiva. J. Bras. de Pneumol. 2007;33(supl. 2):92-105.
- Passarini JNS, Zambon L, Morcilio AM, Kosour C, Saad IAB. Utilização da ventilação não invasiva em edema agudo de pulmão e exacerbação da doença pulmonary obstrutiva crônica na emergência: preditores de insucesso. Revista Brasileira de Terapia Intensiva. 2012;24(3):278-283.
- Tommi K, Seo R, Tachikawa R, Harada Y, Murase K, Kaji R et al. Impact of noninvasive ventilation (NIV) trial for various types of acute respiratory failure in the emergency department; decreased mortality and use of the ICU. Respiratory Medicine. 2009;103(1):67-73.
- Neme JY, Gutiérrez AM, Santos MC, Berón M, Ekroth C, Arcos JP et al. Physiologic effects of noninvasive ventilation in patients with chronic obstructive pulmonary disease. Archivos de Bronconeumología. 2007;43(3):150-155.
- Cardoso AP. DPOC – exacerbação aguda – diagnosticar, prevenir e tartar. Revista Pulmão RJ – Atualizações temáticas. 2009;1(1):68-70.
- Figueiredo AB, Silva Filho SRB, Lôbo RR, Moriguti JC. Exacerbação da doença pulmonary obstrutiva crônica. Medicina (Ribeirão Preto). 2010;43(3):223-230.
- Teixeira C, Cabral CR, Hass JS, Oliveira RP, Vargas MAO, Freitas APR et al. Execerbação aguda da DPOC: mortalidade e estado functional dois anos após a alta da UTI. J. Bras. de Pneumol. 2011;37(3):334-340.
1Discente do Curso Superior de Fisioterapia do Instituto de Ciências da Saúde da Universidade Paulista – UNIP Campus Brasília – DF, e-mail: mariannovictor@gmail.com
2Docente do Curso Superior de Fisioterapia do Instituto de Ciências da Saúde da Universidade Paulista – UNIP Campus Brasília – DF. Doutora em Neuropsiquiatria e Ciências do Comportamento (Neurociências). e-mail: paulah.martimiano@gmail.com
