REGISTRO DOI: 10.5281/zenodo.8409911
Leilaine Saburi Cintas Ruiz1
Ginarajadaca Ferreira dos Santos Oliveira2
Resumo
A compreensão dos aspectos culturais, sociais, psicológicos e biológicos que influenciam a saúde sexual pode contribuir para a promoção, prevenção e tratamento das disfunções sexuais femininas. Nesse sentido este trabalho teve como propor a atuação da dança movimento terapia como possibilidade de tratamento complementar nos distúrbios sexuais femininos. Para tanto, foi realizada pesquisa bibliográfica utilizando literatura clássica sobre o tema “ciclo de resposta sexual”, disponível em sua maior parte em livros, e a revisão de artigos. A busca de artigos foi realizada utilizando a base de dados pública e da EBSCO e à combinação das palavras-chave “desejo sexual”, “Dançaterapia”, “resposta sexual humana” e “disfunções sexuais”. Foram encontrados poucos artigos e trabalhos específicos na área de dança por falta de publicações, contudo, buscou-se um olhar transdisciplinar para fundamentar o estudo, utilizando-se do método dedutivo. Este trabalho apresenta uma proposta da aplicação da dança movimento terapia como tratamento complementar nas disfunções sexuais femininas.
Palavras-chave: Comportamento sexual. Terapia através da dança. Mulheres.
1. INTRODUÇÃO
Na maior parte do século XX, as políticas nacionais de saúde da mulher estiveram voltadas ao aspecto biológico, principalmente ao aspecto reprodutivo. A partir de 1984, uma proposta de atendimento integral ganhou corpo no Programa de Assistência Integral à Saúde da Mulher (PAISM) e, em 2004, emergiu uma proposta que prioriza a promoção da saúde, por meio da Política Nacional de Assistência Integral à Saúde da Mulher (PNAISM).
Nesse cenário, foi o movimento feminista de meados da década de 1970 que iniciou uma série de reivindicações com o objetivo de incorporar às políticas de saúde da mulher outras questões como gênero, trabalho, desigualdade, sexualidade, anticoncepção e prevenção de doenças sexualmente transmissíveis.
Mas mesmo reconhecendo a evolução nas propostas relativas à saúde da mulher, ainda são restritas as ações efetivas no que tange especificamente a sexualidade humana, o que envolve uma grande gama de assuntos e aspectos que permeiam a humanidade.
A tendência dos pensadores, atualmente, é considerar a sexualidade como um aspecto intrínseco do ser humano que é mais expressiva do que o ato sexual, pois inclui os componentes biológicos, socioculturais, psicológicos e éticos do comportamento sexual.
Dessa forma, quando falamos em disfunções sexuais, não estamos falando em algo isolado e unicamente biológico, mas alterações que causam sofrimento para o indivíduo ou casal em seu contexto mais amplo, considerando elementos psicológicos, sociais e neurais.
Tais elementos, como são ressaltados inclusive pelo próprio Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-5) (2014), geralmente se apresentam de forma interligada, devendo ser considerados para a definição do protocolo global de atendimento de um paciente.
Quanto à dança, remonta a história de nossa expressividade desde os tempos pré-históricos. Sendo assim, é uma linguagem conhecida e reconhecida em todas as comunidades, considerando-se suas peculiaridades.
En cuanto a su función comunicativa, la danza permite transmitir estados internos y hablar sobre la identidad en la medida en que los movimientos corporales equivalen a las palabras en el lenguaje digital, aunque su carácter sea analógico (no verbal). Así como lo afirma Castaño (2011), cuando se mueve el cuerpo se performatiza un discurso kinestésico individual que es anterior a las palabras. En este sentido, la historia de una persona se comunica a través del cuerpo, en su respiración, en sus gestos, en su rosto, en su manera de moverse, en su postura. (CÓRDOBA ARÉVALO, 2013, p.187).
Além de sua função comunicativa a dança abrange atividades expressivas, sensitivas, sensoriais, criativas, motoras e rítmicas e, assim, propõe o conhecimento do próprio corpo e de suas potencialidades quanto à percepção e à expressão do que é percebido e sentido (XIA; GRANT, 2009).
A dança proporciona saúde e bem-estar biológico, psicológico e social (SEIXAS, 2005); a dança, como terapia, enquadra-se nos preceitos de saúde pública, por promover saúde, prevenir doenças e proporcionar a longevidade (DUIGNAN; HEDLEY; MILVERTON, 2009).
Segundo Forinash (2005), Loman (2005) e Pang et al. (2006), o ritmo acompanhado de movimento fomenta percepção analítica e simbólica e, portanto, permite localização e estruturação da dimensão temporal, assim como a percepção, a criação e a expressão de um movimento desenvolvido num espaço-tempo próprio e natural.
Tonon (2013) afirma que os efeitos benéficos da dançaterapia para a saúde têm chamado atenção de vários profissionais da área da saúde, principalmente porque com sua prática é possível atenuar patologias, prevenir o declínio cognitivo, melhorar a autoestima, a coordenação, a memorização, o equilíbrio, a força muscular, a potência aeróbia.
Conforme Cerruto (2005), a dançaterapia nos permite trazer à tona, a partir dos movimentos, mesmo pequenos e simples, aquilo que às vezes fica escondido dentro de nós, o que não é expresso, o que foi reprimido.
Com base nessas afirmações, instigou-me a reflexão de como poderiam ser aplicadas tais abordagens da dança no contexto da sexualidade.
Assim, considerando: a) a relevância da saúde sexual para a qualidade de vida; b) as contribuições da dança nos tratamentos de patologias humanas e para a qualidade de vida; c) a alta prevalência de queixas de transtornos do desejo, especialmente em mulheres; e d) as perguntas ainda existentes sobre os recursos terapêuticos para o tratamento de disfunções sexuais femininas, este trabalho tem como escopo propor a atuação da dança movimento terapia como uma possibilidade de tratamento complementar nos distúrbios sexuais femininos.
2. FUNDAMENTAÇÃO TEÓRICA
2.1 Saúde da Mulher
Na literatura encontramos diversos conceitos sobre a saúde da mulher, alguns mais conservadores e/ou restritos e outros um pouco mais amplos abrangendo questões sociais e psicológicas e não apenas biológicas reprodutivas.
No início do século XX, a mulher era assistida de forma restrita, reducionista e fragmentada, com ações voltadas ao ciclo gravídico-puerperal. As ações eram verticalizadas e centralizadoras, o que distanciava as medidas adotadas das reais necessidades dessa população-alvo (DE FREITAS, 2009, p.425).
Foi o movimento feminista de meados da década de 1970 que iniciou uma série de reivindicações com o objetivo de incorporar às políticas de saúde da mulher outras questões como gênero, trabalho, desigualdade, sexualidade, anticoncepção e prevenção de doenças sexualmente transmissíveis.
Em 1984, o Ministério da Saúde elaborou o Programa de Assistência Integral à Saúde da Mulher (PAISM), trazendo uma ruptura conceitual com os princípios norteadores da política de saúde das mulheres. Esse programa incluía ações educativas, preventivas, de diagnóstico, tratamento e recuperação, englobando a assistência à mulher em clínica ginecológica, no pré-natal, parto e puerpério, no climatério, em planejamento familiar, DST, câncer de colo de útero e de mama, além de outras necessidades identificadas a partir do perfil populacional das mulheres (BRASIL, 2004).
Em 1994, na Conferência Internacional sobre População e Desenvolvimento (CIPD), a saúde reprodutiva foi definida como
[…] um estado de completo bem-estar físico, mental e social em todas as matérias concernentes ao sistema reprodutivo, suas funções e processos, e não apenas mera ausência de doença ou enfermidade. A saúde reprodutiva implica, por conseguinte, que a pessoa possa ter uma vida sexual segura e satisfatória, tendo a capacidade de reproduzir e a liberdade de decidir sobre quando e quantas vezes deve fazê-lo”. (CIPD, 1994, p. 62).
Nessa definição, segundo o próprio Ministério da Saúde, toma-se como referência o conceito de saúde da Organização Mundial da Saúde (OMS) e são incorporadas dimensões da sexualidade e da reprodução humana numa perspectiva de direitos. Contudo, o conceito da CIPD ficou restrito à saúde reprodutiva e não tratou a saúde-doença como processo na perspectiva da epidemiologia social.
Somente em 2004 o Ministério da Saúde elaborou o documento “Política Nacional de Atenção Integral à Saúde da Mulher – Princípios e Diretrizes” e, conforme descrito no próprio documento, incorpora, num enfoque de gênero,
[…] a integralidade e a promoção da saúde como princípios norteadores e busca consolidar os avanços no campo dos direitos sexuais e reprodutivos, com ênfase na melhoria da atenção obstétrica, no planejamento familiar, na atenção ao abortamento inseguro e no combate à violência doméstica e sexual. Agrega, também, a prevenção e o tratamento de mulheres vivendo com HIV / Aids e as portadoras de doenças crônicas não transmissíveis e de câncer ginecológico. Além disso, amplia as ações para grupos historicamente alijados das políticas públicas, nas suas especificidades e necessidades. (BRASIL, 2004, p.5)
Ainda sobre o documento, destacam-se os Princípios e Diretrizes da Política Nacional de Atenção Integral à Saúde da Mulher, que estabelecem objetivos gerais e específicos.
Nesse contexto, em 2016 foi publicado o Protocolo da Atenção Básica: Saúde das Mulheres, que buscou contemplar desde temas como pré-natal, puerpério e aleitamento materno, até planejamento reprodutivo, climatério e atenção às mulheres em situação de violência doméstica e sexual. Contempla, ainda, a abordagem dos problemas / queixas e a prevenção dos cânceres que mais acometem a população feminina (BRASIL, 2006).
Analisando o exposto, conseguimos verificar que não há clara definição de acompanhamento da saúde sexual da mulher no que tange à sua funcionalidade e satisfação. Podemos perceber que os avanços foram grandes, mas ainda há uma lacuna no que diz respeito à adequação do programa público de atenção à saúde da mulher ao conceito de saúde integral.
Segundo definição da OMS, “saúde é o estado de completo bem-estar físico, mental e social e não apenas a ausência de doença”.
Nessa lógica, podemos subsidiar nossa crítica com base também no conceito de qualidade de vida, que apesar de não ser único e definitivo pode ser ancorado no âmbito da área da saúde, no que preconiza a OMS e alguns autores, como sendo um termo associado diretamente ao sentimento de bem-estar e satisfação pessoal.
Para tanto, essas perspectivas sobre a qualidade de vida sugerem a iniciativa de humanização que esse conceito carrega, sem minimizar os avanços científicos e tecnológicos que podem auxiliar na promoção da saúde. Humanizar a saúde e a qualidade de vida não significa somente acrescentar anos às vidas dos indivíduos, mas acrescentar vida aos anos, conforme defende Fleck (1999).
Logo, considerando a sexualidade um fator preponderante e comprovadamente importante na percepção de bem-estar das pessoas, desconsiderá-la na perspectiva de acolhimento e acompanhamento na saúde pública é ignorar um importante indicador da promoção da saúde da mulher.
2.2 SAÚDE SEXUAL HUMANA
A expressão “saúde sexual”, pelos organismos internacionais, surgiu após mais de uma década da adoção de “saúde reprodutiva” pela Organização Mundial da Saúde (OMS). Ainda em 1975, uma primeira definição começou a ser utilizada pela OMS:
Saúde sexual é a integração somática, emocional, intelectual e aspectos sociais do bem-estar sexual, de forma que estes sejam positivamente enriquecedores e realcem a personalidade, comunicação e amor. Fundamental para este conceito são os direitos à informação sexual e os direitos sobre o prazer. De acordo com Mace, Bannerman e Burton, o conceito de saúde sexual inclui três elementos básicos: 1) a capacidade de desfrutar e controlar o comportamento sexual e reprodutivo de acordo com a ética social e pessoal; 2) independência do medo, vergonha, culpa, crenças falsas e outros fatores psicológicos que inibem a resposta sexual e enfraquecem as relações sexuais; 3) independência de desordens orgânicas, doenças e deficiências que interferem nas funções sexuais e reprodutivas. Portanto, a noção de saúde sexual implica em uma abordagem positiva da sexualidade humana, e o propósito dos cuidados com a saúde sexual deveria ser a intensificação da vida e dos relacionamentos pessoais, não meramente aconselhamento e cuidados relacionados à procriação ou doenças sexualmente transmissíveis. (OMS, 1975 apud CORRÊA, 20150, p. 44).
Contudo, a utilização institucional do termo “saúde sexual” só foi ampliada e intensificada a partir da primeira metade dos anos 1980, por efeito da eclosão e rápida expansão da epidemia do HIV/AIDS (CORRÊA, 2015, p.44).
Nas negociações da Conferência do Cairo (1996)3 , o termo foi proposto, mas não chegou a ser objeto de uma definição específica. As referências da saúde sexual foram incorporadas na própria definição de saúde reprodutiva: a saúde reprodutiva implica que a pessoa (mulher e/ou homem) tenha uma vida sexual segura e satisfatória. Na última parte da definição, entretanto, a saúde sexual é apresentada como uma forma de melhorar a qualidade de vida e as relações pessoais, independentemente das questões relativas à reprodução e às doenças sexualmente transmissíveis.
Conforme Corrêa (2015), o texto do Cairo, manteve uma razoável ambivalência no que diz respeito à definição de saúde sexual; por um lado pode ser vista como uma questão subordinada à reprodução, por outro como uma questão autônoma e importante por si só, ou seja, sem ligação com as questões de concepção e contracepção.
Conferindo essa afirmação, a autora apresenta duas definições formuladas logo após a conferência do Cairo. A primeira se relaciona diretamente com a visão biológica sobre reprodução humana:
A saúde sexual é parte da saúde reprodutiva e inclui: desenvolvimento sexual saudável; relacionamentos responsáveis e equitativos com prazer sexual; e a ausência de enfermidades, doença, deficiências, violência e outras práticas de risco relacionadas com a sexualidade. (GALVÃO, 1999, apud CORRÊA, 2015, p.45).
A segunda se estabelece a partir da relação de bem-estar:
A saúde sexual é a habilidade de mulheres e homens para desfrutar e expressar sua sexualidade, sem risco de doenças sexualmente transmissíveis, gestações não desejadas, coerção, violência e discriminação. A saúde sexual possibilita experimentar uma vida sexual informada, agradável e segura, baseada na autoestima, que implica numa abordagem positiva da sexualidade humana e no respeito mútuo nas relações sexuais. A saúde sexual valoriza a vida, as relações pessoais e a expressão da identidade própria da pessoa. Ela é enriquecedora, inclui o prazer e estimula a determinação pessoal, a comunicação e as relações. (HERA, 1999, apud CORRÊA, 2015, p.45).
Mediante essas ambivalências e problemas de interpretação em relação às definições e conceitos relacionados à sexualidade adotados nas conferências dos anos 1990, em 2002, a OMS, a partir do trabalho de um grupo técnico e consulta com especialistas, estabeleceu uma série de definições operacionais quanto a sexo, sexualidade, saúde sexual e direitos sexuais, as quais podemos ver resumidas no quadro a seguir:
Quadro 1: Novas definições operacionais da OMS em relação à sexualidade.
| Sexo | Sexo refere-se às características biológicas que definem humanos como mulheres e homens. Enquanto este conjunto de características biológicas não é mutuamente exclusivo, desde que há indivíduos que possuem ambas, ele tende a diferenciar os humanos como homens e mulheres. De uso generalizado em muitos idiomas, o termo “sexo” é usualmente utilizado com o significado de “atividade sexual”, mas, para propósitos técnicos no contexto das discussões sobre sexualidade e saúde sexual, dá-se preferência à definição acima. |
| Sexualidade | Sexualidade é um aspecto central do ser humano do começo ao fim da vida e circunda sexo, identidade de gênero e papel, orientação sexual, erotismo, prazer, intimidade e reprodução. Sexualidade é vivida e expressa em pensamentos, fantasias, desejos, crenças, atitudes, valores, comportamentos, práticas, papéis e relacionamentos. Enquanto a sexualidade pode incluir todas estas dimensões, nem todas são sempre vividas ou expressadas. A sexualidade é influenciada pela interação de fatores biológicos, psicológicos, sociais, econômicos, políticos, culturais, éticos, legais, históricos, religiosos e espirituais |
| Saúde sexual | Saúde sexual é um estado físico, emocional, mental e social do bem-estar em relação à sexualidade; não é meramente a ausência de doenças, disfunções ou debilidades. A saúde sexual requer uma abordagem positiva e respeitosa da sexualidade das relações sexuais, tanto quanto a possibilidade de ter experiências prazerosas e sexo seguro, livre de coerção, discriminação e violência. Para se alcançar e manter a saúde sexual, os direitos sexuais de todas as pessoas devem ser respeitados, protegidos e satisfeitos |
| Direitos sexuais | Direitos sexuais abarcam os direitos humanos que já são reconhecidos em leis nacionais, documentos internacionais de direitos humanos e outras declarações acordadas. Eles incluem os direitos de todas as pessoas, livre de coerção, discriminação e violência para: a obtenção do mais alto padrão de saúde sexual, incluindo acesso a cuidados e serviços de saúde sexual e reprodutiva; procurar, receber e conceder informação relacionada à sexualidade; educação sexual; respeito pela integridade corporal, escolher seus parceiros; decidir ser ou não sexualmente ativo; ter relações sexuais consensuais; casamento consensual; decidir se, não, ou quando ter filhos; e buscar satisfação, vida sexual saudável e prazerosa. O exercício responsável dos direitos humanos requer que todas as pessoas respeitem os direitos dos outros. |
Atualmente a OMS4 propõe que:
Saúde sexual é fundamental para a saúde geral e o bem-estar de indivíduos, casais e famílias, e para o desenvolvimento social e econômico de comunidades e países. A saúde sexual, quando vista afirmativamente, requer uma abordagem positiva e respeitosa da sexualidade e das relações sexuais, bem como a possibilidade de ter experiências sexuais agradáveis e seguras, livres de coerção, discriminação e violência.
Ainda sobre o que nos preconiza a OMS, a satisfação sexual é um dos aspectos considerados necessários para qualidade de vida. Dessa forma, para que possamos compreender aspectos relacionados à satisfação sexual, faz-se necessário entendermos um pouco sobre o comportamento humano.
A pesquisa científica sobre o comportamento sexual, por muito tempo, foi negligenciada pelo tabu social que o tema representa. No entanto, embora lentamente, a pesquisa científica, no campo da saúde sexual, progrediu e esse avanço teve sua base nos estudos clínicos e trabalhos psicofisiológicos experimentais de Willian Masters e Virgínia Johnson sobre a Resposta Sexual Humana, realizados desde 1954.
Tais estudos deram origem ao relatório sobre a Resposta Sexual Humana (Masters; Johnson, 1966). Os mesmos autores, em 1970, publicaram o livro a Incompetência Sexual, abordando técnicas de tratamento e sua aplicação clínica. Essas duas publicações marcaram o início dos estudos sistematizados sobre a RSH (SILVA, 2011, p. 23).
2.3 Ciclo da resposta sexual humana
Durante duas décadas, Masters e Johnson estudaram o comportamento sexual dos homens e das mulheres em condições científicas laboratoriais, observando e registrando atos sexuais, abordando numerosas variáveis do comportamento sexual sob as mais diferentes condições (KAPLAN, 1998).
Eles propuseram que a RSH, independentemente do gênero, é caracterizada por um ciclo de quatro fases. Tal modelo é considerado clássico e linear, elaborado a partir de dados obtidos em laboratório, onde a resposta sexual de casais era monitorada a partir do início definido pelos pesquisadores. Nessa proposta, em cada ciclo ocorrem as seguintes fases: Excitação – Prazer – Orgasmo – Resolução (EPOR), numa sequência temporal. Embora em homens e mulheres ocorram as mesmas fases, elas apresentam peculiaridades diferentes.
Os autores observaram que a resposta sexual do homem obedecia a um único padrão: excitação, platô, orgasmo e resolução, enquanto na mulher, observaram a possibilidade de vários padrões de respostas que foram sintetizados em três tipos fundamentais: a) excitação, platô, multiorgasmos, resolução; b) experiência de excitação, platô, sem, no entanto, atingir o orgasmo, resolução; e c) excitação crescente até o orgasmo e resolução imediata.
Na década de 1970, a psiquiatra Helen Singer Kaplan, após estudos relativos ao ciclo da Resposta Sexual, observou que antes da excitação existia o desejo e que a fase de platô não era justificável, e, assim, reformulou esse ciclo passando a apresentá-lo em três fases: o desejo, a excitação e o orgasmo.
Nessa teoria, o desejo está relacionado à atração, a querer o outro e à vontade do contato físico. Interferências orgânicas ou emocionais podem alterar a percepção do desejo, que é vivenciado de formas e intensidades diferentes no homem e na mulher.
O desejo é um impulso que o sistema neurológico específico produz por meio de sua estimulação. A libido ativa uma cadeia de processos complexos do sistema nervoso de forma consciente e inconsciente, resultando numa série de sustâncias químicas que envolvem o corpo. (MEJIA, 2009, p.3)
Corroborando com esse conceito, Silva (2011) revela o conceito de Kaplan (1999):
Ao nível das experiências subjetivas, o desejo sexual ou sensualidade é uma necessidade que impele homens e mulheres a procurar, iniciar e/ou responder à estimulação sexual. Mas o desejo não é apenas uma sensação subjetiva nem, meramente, um evento mental. O desejo sexual é um estado motivacional ou impulso [drive] que é gerado no cérebro por processos neurofisiológicos específicos”. (KAPLAN, 1999, apud SILVA, 2011, p. 33).
Kaplan (1999 apud SILVA, 2011, p.25) propõe um modelo psicossomático que considera os elementos que regulam a motivação sexual humana. Estímulos fisiológicos e psicológicos, excitantes ou supressores da motivação sexual, agem sobre esses os centros reguladores modulando o desejo sexual, conforme pode ser visto na figura síntese.
Figura 1. Elementos de controle dual da motivação sexual humana: um modelo psicossomático.
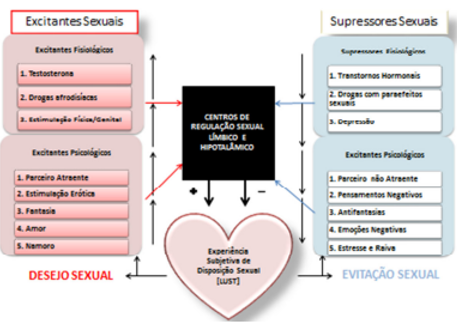
Já a excitação envolve as sensações de prazer sentidas e a preparação do corpo para a relação sexual.
Na mulher, a vagina, que era um espaço virtual e seco, torna-se alongada, alargada e lubrificada […] aumento do volume uterino e sua elevação na pelve, a contração de fibras musculares, de forma crescente e involuntária (miotonia). Os seios apresentam um leve aumento e os mamilos enrijecem. Há um aumento da frequência cardíaca e respiratória. Os órgãos localizados próximos à região genital, como o ânus, reto, bexiga e uretra, sofrem contrações musculares. Órgãos que fazem parte do aparelho genital feminino passam por transformações significativas: no clitóris, nos grandes e pequenos lábios no útero e na vagina há um aumento e acúmulo da circulação de sangue, tanto de forma superficial como profunda provocando uma congestão vascular; os músculos desses órgãos também irão sofrer miotonia. Há um avermelhamento e aumento de tamanho dos grandes e pequenos lábios e do clitóris. Para deixar a abertura da vagina livre os grandes lábios se comprimem havendo uma retração dos mesmos. (MEJIA, 2009, p. 4).
E, por último, o orgasmo é o pico dessa atividade, em que descargas de energias proporcionam uma sensação de prazer intenso.
Ocorre o que se denomina de plataforma orgásmica, que é a congestão vascular profunda do clitóris, pequenos e grandes lábios do terço inferior da vagina. Nessa região acontece uma série de contrações rítmicas e involuntárias. (MEJIA, 2009, p.5).
Não sendo atingido o orgasmo, a vasodilatação leva um tempo bem maior para desaparecer, o que, pode desencadear fenômenos dolorosos devidos ao intumescimento persistente dos genitais internos (Masters Johnson 1967, apud SOUCASAUX, 1993).
Ainda quanto à resposta sexual feminina na fase do orgasmo, Soucasaux (1993) reforça outra questão importante que é aquela antiga controvérsia relativa ao orgasmo clitoriano e vaginal.
É sabido que o orgasmo, como resposta fisiológica, é basicamente o mesmo, independentemente da área estimulada. Apenas a intensidade, tanto da resposta a nível físico quanto da experiência subjetiva (psicológica), é que pode variar. Sabe-se, porém que, a nível genital, o clitóris é muito mais sensível à estimulação do que a vagina – cujas paredes, principalmente nos seus dois terços internos, têm, inclusive, pouca sensibilidade específica. Assim, quanto à resposta orgásmica, na maior parte das mulheres a estimulação clitoriana é mais efetiva do que a da vagina – apesar de a estimulação desta pelo pênis durante o coito poder produzir uma estimulação secundária do clitóris, devida ao movimento e à tração sobre os lábios vulvares. Além disso, durante o coito também pode haver um contato do púbis masculino com a região clitoriana – principalmente no intercurso com a mulher por cima do homem. (SOUCASAUX, 1993, p.64).
O ato sexual apresenta uma quarta fase que é a resolução, o corpo sofre um período de relaxamento e bem-estar.
Segundo Soucasaux (1993), muitas mulheres se queixam de irritação e desconforto vaginal após o coito. Na ausência dos frequentes processos inflamatório infecciosos vulvovaginais e da secura e hipotrofia desses órgãos decorrentes da queda estrogênica pós-menopáusica, uma das causas dessa sensação de irritação vaginal pós-coito é o fato de a mulher ser penetrada antes de estar excitada.
Importante ressaltar, que, em todas as fases da resposta sexual apresentadas, os impulsos e os tipos de estímulos são importantes, pois, cada uma apresenta uma ação que desencadeia uma série de outras reações.
Nesse sentido, e considerando as especificidades femininas, a pesquisadora Silva (2011) se aprofundou no estudo da neuropsicologia do desejo sexual e nos revelou a evolução da teoria de Kaplan, trazendo um novo conceito sobre a resposta sexual e apresentando o modelo proposto por Basson (2005), que contempla diversas formas do ciclo de resposta sexual humana.
Figura 1. Novo modelo de resposta sexual.
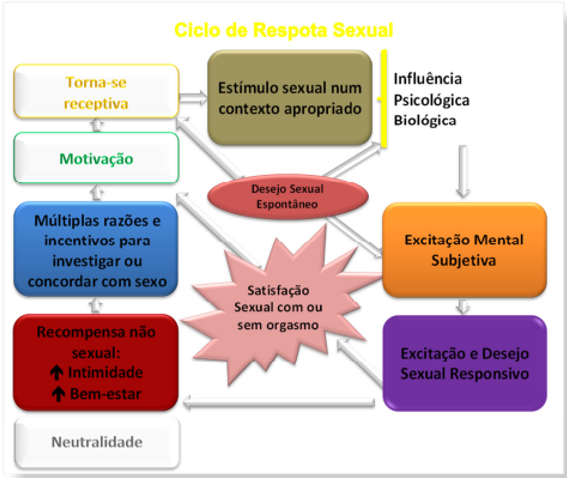
Nesse novo modelo, o funcionamento do ciclo de resposta sexual humana acontece de maneiras diferentes, ou seja, o funcionamento multidimensional do desejo sexual explicado por Silva (2011, p. 58):
1) Início a partir de um estado de “neutralidade”, em que a recompensa estaria baseada em motivações associadas aos aspectos da intimidade (bem-estar geral, intimidade emocional com o parceiro, bem-estar pessoal – sentir-se atraente, feminina, amada, desejada, sem ansiedades ou preocupações).
Neste sentido, a mulher torna-se receptiva ao sexo, podendo ocorrer o estímulo sexual que seguirá critérios pessoais. E, se esses estímulos acontecerem num contexto apropriado e com influências psicológicas e biológicas positivas, em seguida haverá o processo de excitação subjetiva.
A partir desse ponto, algumas mulheres retornarão ao início do ciclo para reforçar esse desejo; outras poderão sentir a excitação genital e satisfação com ou sem orgasmo. Continuando sua proposição, Silva (2011, p. 58) completa:
2) Para mulheres (ou a mesma mulher em momentos diferentes):
a) poderá iniciar-se a partir do desejo sexual espontâneo e, assim, tornar-se receptiva ao sexo e aos estímulos com influências psicológicas biológicas positivas com facilidade para perceber a excitação mental subjetiva que é reforçada e simultaneamente reforçadora da excitação genital (mecanismo de feedback genital, emocional e cognitivo funcionais) e experienciar saciedade com ou sem orgasmo(s);
b) poderá ter início a partir do desejo sexual espontâneo, passar por uma avaliação cognitiva-emocional de influências psicológicas e em condições biológicas favoráveis e completar o ciclo até a satisfação.
E, por último, a possibilidade do início do ciclo ocorrer a partir de um desejo sexual espontâneo “simultaneamente à percepção da excitação subjetiva e excitação genital, desencadeando o(s) orgasmo(s) ou não e a satisfação” (SILVA, 2011, p. 58).
O modelo apresentado nos permite observar que a identificação de que os aspectos subjetivos da experiência sexual feminina influenciam a receptividade da mulher à estimulação sexual. Sugere, também, que a estimulação física poderia desencadear as demais fases da resposta sexual.
Fisiologicamente, conforme descrito por Moreno (2009), a resposta sexual feminina não se restringe às áreas genitais, manifestando-se também nas áreas extragenitais.
Quadro 2. Reações vasocongestivas e miotônicas extragenitais.
| Excitação | Orgasmo | Resolução | |
| Mamas | Expansão vascular, aumento mamário, ereção dos mamilos | Tumescência | Destumescência, diminuição lenta do volume, involução dos mamilos |
| Pele | Rubor Sexual | Rubor máximo | Desaparecimento do rubor |
| Músculos | Aumento da tensão, início de espasmos | Perda do controle voluntário, espasmos musculares | Lento desaparecimento da tensão, retorno do controle voluntário |
| Perspiração | Ausente | – | Aparecimento de película difusa |
| Ventilação Pulmonar | Aumenta | Máxima | Retorno basal |
| Batimentos cardíacos | Aumentam | Máximos | Retorno às condições basais |
| Pressão Arterial | Aumenta | Máxima | Retorno basal |
Quadro 3. Reações vasocongestivas e miotônicas genitais (internas e externas).
| Excitação | Orgasmo | Resolução | |
| Grandes Lábios | Tornam-se achatados, afilados e se abrem para os lados | – | Retorno rápido à espessura e à posição normais |
| Pequenos Lábios | Aumentam duas ou três vezes de diâmetro, coloração vermelha ou vinhosa (orgasmo iminente) | – | Retorno às condições normais |
| Clitóris | Tumescência da glande e do corpo, retração do clitóris (fase tardia) | – | Retorno à posição normal, 5 a 10 segundos após orgasmo |
| Útero | Aumento de tamanho, elevação | – | Retorno à dimensão e à posição normais |
| Vagina | Modificações de volume e cor, formação da “plataforma orgástica” | Contrações | – |
Soucasaux (1993) afirma que os genitais femininos e os seios são o “objeto imediato” da prática ginecológica. Contudo, em sua pesquisa o mesmo reforça que, o enfoque deve se basear tanto no estudo morfológico, funcional, simbólico e arquetípico dos órgãos sexuais da mulher, quanto no das formas através das quais ela vivencia esses órgãos, e eles, por sua vez, refletem essas vivências.
É necessário entendermos como os caracteres anatômicos, fisiológicos e psíquicos da mulher interagem entre si, e como essa totalidade complexa se reflete na problemática ginecológica. Não são apenas “partes” ou fragmentos isolados do corpo da mulher que exigem a atenção do profissional, mas sim o todo do feminino, a sua totalidade somatopsíquica. (SOUCASAUX, 1993, p. 02).
Mediante o exposto podemos entender que a função sexual incorpora processos fisiológicos e regulação pelo sistema nervoso central e periférico do sistema vascular e do sistema endócrino, similares, mas com peculiaridades diferentes em homens e mulheres.
SILVA (2011), descrevendo tecnicamente, diz:
Como um processo centralizado, integrado e altamente coordenado, a fase do DESEJO envolve áreas cerebrais límbicas e corticais que são intimamente inter-relacionadas. Sistemas neuroquímicos e neuroanatômicos envolvidos com comportamento sexual e substratos neuroquímicos específicos do desejo sexual em diferentes regiões cerebrais têm sido estudados em detalhe usando modelos animais e humanos. (p. 90).
Basson (2000) alertou que, na mulher, a percepção da excitação subjetiva não é consciente como nos homens. Muitas vezes as mulheres, por confundirem o desejo com excitação subjetiva, ou pelo fato de não a reconhecer, apresentam problemas em relação à excitação sexual.
Além desse problema, podemos concluir que as disfunções sexuais, implicam em alterações em uma ou mais das fases do ciclo de resposta sexual, as quais, iremos apresentar a seguir.
2.4 Disfunções sexuais
Conforme descrito no Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-5, 2014, p.423),
A resposta sexual tem uma base biológica essencial, embora, em geral, seja vivenciada em um contexto intrapessoal, interpessoal e cultural. Portanto, a função sexual envolve uma interação complexa entre fatores biológicos, socioculturais e psicológicos. Em muitos contextos clínicos, não se conhece com exatidão a etiologia de um determinado problema sexual. Não obstante, o diagnóstico de uma disfunção sexual requer a exclusão de problemas que são mais bem explicados por algum transtorno mental não sexual, pelos efeitos de uma substância (p. ex., droga ou medicamento), por uma condição médica (p. ex., devido a alguma lesão no nervo pélvico) ou por perturbação grave no relacionamento, violência do parceiro ou outros estressores.
Segundo Moreno (2009), reserva-se o termo disfunção sexual para aquelas situações em que os componentes orgânicos da resposta sexual apresentam alguma alteração. Essa alteração funcional pode ter uma causa orgânica ou psicossocial. Qualquer que seja a causa, entretanto, ela manifesta danos ao componente orgânico da resposta, isto é, à sexualidade vista como uma função. Pode-se então afirmar que a disfunção sexual é um bloqueio, total ou parcial, da resposta sexual normal.
Já segundo o DSM-5 (2014, p. 423),
As disfunções sexuais incluem ejaculação retardada, transtorno erétil, transtorno do orgasmo feminino, transtorno do interesse/excitação sexual feminino, transtorno da dor gênito-pélvica/penetração, transtorno do desejo sexual masculino hipoativo, ejaculação prematura (precoce), disfunção sexual induzida por substância/medicamento, outra disfunção sexual especificada e disfunção sexual não especificada. As disfunções sexuais formam um grupo heterogêneo de transtornos que, em geral, se caracterizam por uma perturbação clinicamente significativa na capacidade de uma pessoa responder sexualmente ou de experimentar prazer sexual. Um mesmo indivíduo poderá ter várias disfunções sexuais ao mesmo tempo. Nesses casos, todas as disfunções deverão ser diagnosticadas.
Para darmos andamento no entendimento sobre as disfunções descreveremos as disfunções femininas especificamente.
2.4.1 Disfunções sexuais femininas
De acordo com o Second International Consultation on Sexual Medicine: Sexual Dysfunctions in Men and Women (2004), as disfunções sexuais são classificadas em:
– Transtorno do desejo/interesse sexual: Ausência ou diminuição da libido.
– Transtorno de excitação sexual: Excitação insuficiente e/ou inadequada, sensação de congestão genital e lubrificação diminuída ou ausente.
– Transtorno orgásmico: Retardo ou ausência recorrente do orgasmo após uma fase normal de excitação.
– Dispareunia: Dor recorrente ou persistente durante ou após o intercurso sexual.
– Vaginismo: Espasmo involuntário dos músculos que circundam a vagina, impedindo qualquer penetração.
– Transtorno de aversão sexual: Extrema ansiedade e/ou desgosto diante da perspectiva ou da tentativa de ter uma atividade sexual.
Segundo Moreno (2011), na prática clínica, verifica-se que dores pélvicas crônicas, assim com alterações das funções da micção e da defecação, frequentemente influenciam e podem prejudicar as evidências sexuais relacionadas a essa área física.
Além disso, ressalta que alterações orgânicas decorrentes da gestação e do puerpério, do climatério e da menopausa merecem atenção especial, pois tendem a interferir no ritmo da atividade sexual e no ciclo de resposta.
Já segundo Batista (2017), para o diagnóstico e tratamento das disfunções sexuais, deve-se tomar por base DSM-5, que define que:
As disfunções sexuais consideradas gênero-específicas, de dificuldades de desejo e de excitação da mulher, passaram a constituir uma disfunção única (do interesse/excitação sexual) na edição V do DSM. Transtorno de dor gênito pélvica/penetração, passaram também para uma só categoria, deixando de ser, respectivamente, dispareunia e vaginismo. Quanto aos subtipos, as disfunções continuam sendo caracterizadas como ao longo da vida (primárias) ou adquiridas (secundárias), e generalizadas (quando ocorrem em quaisquer circunstâncias) ou situacionais. Mas a intensidade do sofrimento (mínimo, moderado ou grave) agora também compõe a caracterização das disfunções e o contexto deve ser especificado: fatores relativos à parceria, ao relacionamento, à vulnerabilidade individual, à cultura, à religião, e os de ordem médica, devem ser relatados. (BATISTA, 2017, p. 84).
Figura 3. Disfunções sexuais femininas.
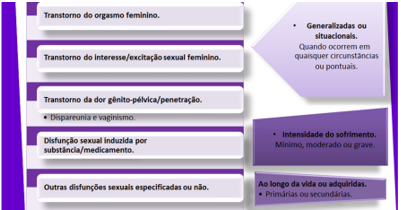
2.4.2 Diagnóstico das disfunções sexuais femininas
Apesar do volume de casos existentes, nas pesquisas realizadas, as disfunções sexuais femininas deixam de ser diagnosticadas, muitas vezes, por inibição da paciente (que não apresenta a queixa) ou do médico (que se constrange de investigar).
A queixa da paciente é primeira condição para o início do diagnóstico. Contudo, é importante considerar alguns elementos de anamnese, como um mínimo de seis meses de sintomatologia que é um critério indispensável para a caracterização da disfunção.
Além disso, conforme nos alerta Abdo (2006), devem-se investigar as condições do(a) parceiro(a) para serem afastados possíveis equívocos de interpretação ante o quadro referido pela paciente. A autora exemplifica a situação de um homem com ejaculação precoce que pode conduzir sua parceira a se considerar anorgásmica, quando, de fato, a precocidade dele é que a impede de concluir o ciclo de resposta sexual com êxito.
O próprio DSM-IV (APA, 2002) prevê que a estimulação inadequada em foco, intensidade ou duração exclui o diagnóstico de disfunção de excitação ou orgasmo.
Outro aspecto importante a ser considerado é a classificação da disfunção como primária (ao longo da vida) ou secundária (adquirida), bem como entre disfunção generalizada (presente com qualquer parceria) e situacional (presente em determinadas circunstâncias e/ou parcerias).
Relevante salientar a idade da mulher e a sua experiência sexual. Segundo Abdo (2011), mulheres jovens e/ou principiantes costumam apresentar dificuldade para relaxamento/lubrificação, o que é bastante compreensível e não significa disfunção, enquanto não houver experiência sexual suficiente.
Dada a multiplicidade de fatores envolvidos, é unanime a recomendação de que a avaliação psicossocial, seja feita de preferência por equipe multidisciplinar, principalmente naqueles casos em que a disfunção ocorre desde o início da vida sexual ou sofre influência de condições psicológicas e relacionais, tais como: condições de vida estressantes, mudanças na parceria, conflitos no vínculo conjugal e disfunção sexual do parceiro.
Segundo Moreno (2011), a avaliação fisioterapêutica de pacientes que apresentam disfunções sexuais pode ser dividida basicamente em três etapas:
– Análise da função sexual;
– Análise da postura física; e
– Análise do assoalho pélvico.
Completando essa diretriz de investigação, Batista (2017), com base no DSM5, especifica que dentre os critérios diagnósticos temos:
1. Dificuldade marcante para ter relações/penetrações vaginais, (por exemplo, relação sexual, exames ginecológicos, inserção de absorvente interno);
2. Dor vulvovaginal ou pélvica intensa durante a relação sexual vaginal ou nas tentativas de penetração;
3. Medo ou ansiedade intensa de dor vulvovaginal ou pélvica antes e/ou durante a penetração vaginal;
4. Contração acentuada (espasmo) dos músculos do assoalho pélvico (AP) durante tentativas de penetração vaginal ou à experiência de uma dor antecipada ao medo ou à ansiedade de uma possível dor que poderá acontecer.
Para a avaliação inicial, Moreno (2011), propõe o seguinte instrumento:
Figura 4: Avaliação da qualidade sexual da mulher.

Fonte: Moreno (2011, p.120)
Esse instrumento é o Quociente Sexual – Versão Feminina (QS-F) que, segundo Abdo (2009), foi desenvolvido no Programa de Estudos em Sexualidade (ProSex) do Instituto de Psiquiatria do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
Idealizamos e validamos o Quociente Sexual – Versão Feminina (QS-F) com o intuito de obter uma escala que abrangesse a avaliação dos vários domínios da atividade sexual da mulher (desejo, excitação, orgasmo e seus respectivos correlatos psicofísicos) e que fosse de fácil entendimento para a paciente, dada sua linguagem acessível à população brasileira. Para o médico, tal instrumento auxilia a abordar o assunto de forma objetiva, oferecendo elementos essenciais ao raciocínio clínico. (ABDO, 2009, p. 89).
Além da aplicação do QS-F, a investigação da história sexual do paciente (iniciação, traumas, abusos) e sua situação afetivo-conjugal podem fornecer informações sobre possível disfunção sexual do parceiro ou inadequação sexual do casal. Essa fase de diagnóstico é extremamente importante para determinar o procedimento correto a ser empregado; é ela quem vai determinar os recursos terapêuticos aplicáveis a cada disfunção identificada.
Nessa sequência, Batista (2017, p.85), considera três conceitos que subjazem ao gerenciamento e assistência às disfunções sexuais:
1. A adoção de estrutura centrada no paciente para avaliação e tratamento.
2. Aplicação dos princípios da medicina baseada em evidências no planejamento do diagnóstico e do tratamento.
3. O uso de abordagem de assistência individualizada para homens e para mulheres.
2.4.3 Aspectos terapêuticos das disfunções sexuais femininas
Comparativamente com os recursos já existentes para as disfunções sexuais do homem, as mulheres contam com menor número e menos critérios terapêuticos estabelecidos para fazer frente à saúde sexual de seus parceiros.
A Dra. Abdo (2011), numa perspectiva médica, nos explica que a simples orientação dirimindo mitos e tabus, bem como legitimando o prazer sexual, pode resolver uma parcela das dificuldades sexuais das mulheres.
Ela ainda afirma que o médico, nesses casos, desempenha papel fundamental, orientando, esclarecendo e prevenindo a cronificação dos sintomas. Por outro lado, depressão (prevalente no sexo feminino), comorbidades e tratamento antidepressivo são três fatores que conduzem e agravam a disfunção sexual, especialmente o desejo hipoativo.
Como alternativas de tratamento farmacológico para o alívio dos sintomas climatéricos e pós-menopáusicos, conforme relatos científicos, têm sido utilizados estrógenos em larga escala. Entretanto, quando a falta de desejo não é secundária à dor ou ao desconforto durante o ato, o desinteresse sexual persiste, apesar da terapêutica estrogênica.
Outra possibilidade apresentada na pesquisa é que a testosterona responde pela manutenção de interesse e motivação sexuais (DENNERSTEIN et al., 1997; LEIBLUMET et al., 1983; DAVIS, 2000, apud ABDO, 2011). Pode restaurar o desejo e a excitação, bem como favorecer as fantasias sexuais das mulheres que não respondem ao estrógeno isolado (SHERWIN; GELFAND, 1987, apud ABDO, 2011).
Além da atuação do médico, o fisioterapeuta tem um importante papel na saúde íntima da mulher e nas disfunções sexuais que estejam associadas às perturbações do desempenho físico e a disfunções da região pélvica, especialmente da musculatura do assoalho pélvico.
2.4.4 Tratamento fisioterapêutico das disfunções sexuais femininas
Segundo Batista (2017), o tratamento fisioterapêutico inclui anamnese da paciente com inspeção visual e palpação do AP, identificação das condições da musculatura, pontos de dor, presença de incontinências urinária, fecal e flatos, distopias, testes de sensibilidade (táctil, térmica e dolorosa) e reflexos na região pélvica e do AP.
Posto isso, deduzimos que antes de qualquer intervenção é necessário um bom diagnóstico que viabilize a prescrição adequada de conduta, que muitas vezes é multiprofissional. No levantamento realizado, temos basicamente os seguintes recursos fisioterapêuticos: cinesioterapia, eletroterapia, biofeedback, massagem perineal, acupuntura e trabalho específico de treino de percepção corporal.
A eletroterapia com o objetivo de promover contração muscular está indicada em mulheres que apresentam incapacidade de contração do assoalho pélvico.
De acordo com Batista (2017), dentre as diversas técnicas não farmacológicas para o alívio da dor pélvica e da dispareunia está a fisioterapia com uso da estimulação elétrica transcutânea5, com a acupuntura associada ou não. Em um estudo de revisão de literatura apontado pela mesma autora, sete estudos utilizaram a eletroterapia, de forma eficiente, para tratar as disfunções sexuais femininas, dentre elas a dispareunia, vaginismo e vestibulite vulvar.
Por meio da eletroestimulação6, cones vaginais7, exercícios de contração e relaxamento se realiza o trabalho de fortalecimento muscular, indicado para quem tem problemas de flacidez muscular na região do períneo.
O treinamento com o auxílio do biofeedback, instrumentos que monitoram a contração muscular e estimulam a contração a partir de eletrodos inseridos no canal vaginal, promove a reeducação muscular, aumento da capacidade do músculo gerar força, estímulo do nervo motor, aumento da carga funcional, entre outros.
Por artifício desses aparelhos, é possível o paciente tornar consciente a atividade da musculatura perineal e, com isso, realizar o treinamento do assoalho pélvico de forma mais efetiva.
Para facilitar a observância dos recursos clínicos existentes para aplicação fisioterapêutica, segue quadro resumo.
Quadro 2. Disfunções sexuais femininas e atuação fisioterapêutica.
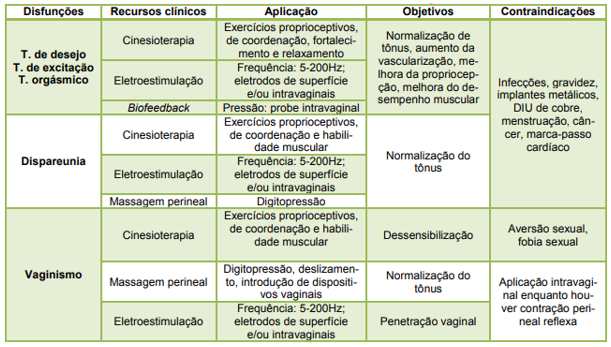
Fonte: Adaptado de Moreno (2011).
O tratamento com o objetivo de aumentar a habilidade muscular, segundo Moreno (2011), frequentemente promove o aumento do desejo sexual com maior possibilidade de aumentar a excitação. Assim, mulheres com disfunção orgásmica podem adquirir maior habilidade para atingir o orgasmo. Arrematando, o programa de tratamento deve incluir a orientação de exercícios de fisioterapia a serem executados em casa, além da orientação de exercícios sexuais específicos, individuais e com o parceiro, a serem praticados em privacidade.
Segundo pesquisa realizada por fisioterapeutas, as atividades propostas pela cinesioterapia, apesar de efetivas, não ativam os estados emocionais, como percebido em grupos de dançaterapia.
A respeito da limitada atuação do profissional de fisioterapia nos programas de saúde pública do país, Schmidt et al. advertem que:
[…] os profissionais da área, sejam médicos, enfermeiros, dentistas, fisioterapeutas ou outros devem desenvolver ações no modelo de atenção integral à saúde proposto pelo SUS, participando ativamente de sua construção. Porém, o que se observa é que, desde a formação acadêmica, essa prática não vem sendo contemplada, direcionando o trabalho desses profissionais para atividades predominantemente curativas e reabilitadoras, não permitindo a prática do modelo proposto pelo sistema (modelo biomédico). Contudo, há uma escassez de documentos tanto oficiais (dos ministérios) como da própria categoria profissional indicando o espaço de atuação do fisioterapeuta na equipe de saúde da família ou mesmo no SUS. (SILVA, 2017).
Segundo Moreno (2009), reserva-se o termo disfunção sexual para aquelas situações em que os componentes orgânicos da resposta sexual apresentam alguma alteração. Essa alteração funcional pode ter uma causa orgânica ou psicossocial. Qualquer que seja a causa, entretanto, ela manifesta danos ao componente orgânico da resposta, isto é, à sexualidade vista como uma função. Pode-se, então, afirmar que a disfunção sexual é um bloqueio, total ou parcial, da resposta sexual normal.
Para além dos mecanismos cinético funcionais e farmacológicos, as mulheres com comprometimento psicológico devem ser indicadas para intervenção psicoterapêutica, em especial aquelas com história de abuso e violência sexual. Comprometimento da autoimagem e do vínculo conjugal, fantasias impeditivas de manifestação mais livre da própria sexualidade e ansiedade excessiva constituem outras indicações de atendimento psicoterapêutico (ABDO, 2011).
É com esse entendimento que buscamos alternativas que complementem os tratamentos de disfunções sexuais femininas. Para tanto, primeiramente revisamos as atividades complementares reconhecidas pelo ministério da saúde para, então, darmos prosseguimento ao entendimento do objetivo deste estudo.
2.5 Terapias complementares no Brasil
Segundo o Ministério da Saúde (MS) (BRASIL, 2006), a construção da Política Nacional de Práticas Integrativas e Complementares (PNPIC) no SUS iniciou a partir do atendimento das diretrizes e recomendações de várias Conferências Nacionais de Saúde e recomendações da Organização Mundial da Saúde (OMS).
O campo da PNPIC contempla sistemas médicos complexos8 e recursos terapêuticos9, os quais são também denominados pela OMS de medicina tradicional e complementar/alternativa.
Tais sistemas e recursos envolvem abordagens que buscam estimular os mecanismos naturais de prevenção de agravos e recuperação da saúde por meio de tecnologias eficazes e seguras, com ênfase na escuta acolhedora, no desenvolvimento do vínculo terapêutico e na integração do ser humano com o meio ambiente e a sociedade. Outros pontos compartilhados pelas diversas abordagens abrangidas nesse campo são a visão ampliada do processo saúde-doença e a promoção global do cuidado humano, especialmente do autocuidado. (BRASIL, 2006, p.10).
No final da década de 1970, a OMS criou o Programa de Medicina Tradicional objetivando a formulação de políticas na área.
No Brasil, a legitimação e a institucionalização dessas abordagens de atenção à saúde se iniciaram a partir da década de 1980, principalmente após a criação do SUS.
Contudo, somente em junho de 2003, conforme descreve o MS (2006), foi instituído um grupo de trabalho coordenado pelo Departamento de Atenção Básica / SAS e pela Secretaria Executiva, com a participação de representantes das Secretarias de Ciência, Tecnologia e Insumos Estratégicos e de Gestão do Trabalho e Educação na Saúde / MS, Agência Nacional de Vigilância Sanitária (Anvisa) e Associações Brasileiras de Fitoterapia, Homeopatia, Acupuntura e Medicina Antroposófica, para discussão e implementação das ações no sentido de se elaborar a Política Nacional.
Para desenvolver um plano robusto de implantação, o MS definiu a realização de um Diagnóstico Nacional que envolvesse as modalidades já contempladas no SUS, entre as quais se destacam aquelas no âmbito da Medicina Tradicional Chinesa, Acupuntura, Homeopatia, Fitoterapia e da Medicina Antroposófica, além das práticas complementares de saúde.
Com base nesse levantamento, em fevereiro de 2006, consolidou-se, a Política Nacional de Práticas Integrativas e Complementares no SUS, publicada na das Portarias Ministeriais nº 971, de 03 de maio de 2006, e nº 1.600, de 17 de julho de 2006.
Dessa forma, em 2006, eram ofertados apenas cinco tratamentos relativos aos procedimentos levantados no diagnóstico: acupuntura, homeopatia, fitoterapia, antroposofia e termalismo.
Após 10 anos, em 2017, foram incorporadas 14 atividades, chegando à 19 práticas: ayurveda, homeopatia, medicina tradicional chinesa, medicina antroposófica, plantas medicinais / fitoterapia, arteterapia, biodança, dança circular, meditação, musicoterapia, naturopatia, osteopatia, quiropraxia, reflexoterapia, reiki, shantala, terapia comunitária integrativa, termalismo social, crenoterapia e yoga.
Em 2018 foram incluídas mais modalidades: apiterapia, aromaterapia, bioenergética, constelação familiar, cromoterapia, geoterapia, hipnoterapia, imposição de mãos, ozonioterapia e terapia de florais.
Conforme afirmado pela assessoria de imprensa do MS (2018, p.4),
Evidências científicas têm mostrado os benefícios do tratamento integrado entre medicina convencional e práticas integrativas e complementares. Além disso, há crescente número de profissionais capacitados e habilitados e maior valorização dos conhecimentos tradicionais de onde se originam grande parte dessas práticas.
A política implantada traz diretrizes gerais para a incorporação das práticas nos serviços e compete ao gestor municipal elaborar normas para inserção da PNPIC na rede municipal de saúde. Alguns tratamentos específicos, como acupuntura, recebem outro tipo de financiamento que compõe o bloco de média e alta complexidade. Estados e municípios também podem instituir sua própria política, considerando suas necessidades locais, sua rede e processos de trabalho.
Como pode ser observado, como terapias complementares apenas dois gêneros de dança foram contemplados pelo SUS: biodança e dança circular, que segundo o próprio MS são:
1) Biodança: prática expressiva corporal que promove vivências integradoras por meio da música, do canto, da dança e de atividades em grupo visando restabelecer o equilíbrio afetivo e a renovação orgânica, necessários ao desenvolvimento humano. Utiliza exercícios e músicas organizados que trabalham a coordenação e o equilíbrio físico e emocional por meio dos movimentos da dança, a fim de induzir experiências de integração, aumentar a resistência ao estresse, promover a renovação orgânica e melhorar a comunicação e o relacionamento interpessoal.
2) Dança circular: prática expressiva corporal, ancestral e profunda, geralmente realizada em grupos, que utiliza a dança de roda – tradicional e contemporânea, o canto e o ritmo para favorecer a aprendizagem e a interconexão harmoniosa e promover a integração humana, o auxílio mútuo e a igualdade visando o bem-estar físico, mental, emocional e social. As pessoas dançam juntas, em círculos, acompanhando com cantos e movimentos de mãos e braços, aos poucos internalizando os movimentos, liberando mente e coração, corpo e espírito. Inspirada em culturas tradicionais de várias partes do mundo, foram coletadas e sistematizadas inicialmente pelo bailarino polonês-alemão Bernard Wosien (1976), ressignificadas com o acréscimo de novas coreografias e ritmos, melodia e movimentos delicados e profundos, estimula os integrantes da roda a respeitar, aceitar e honrar as diversidades.
Tendo em vista, a não citação da dançaterapia como opção nas modalidades previstas pelo SUS, apresentaremos a seguir, em nossas discussões, sua origem e funcionalidade para subsidiar nossa proposta como recurso terapêutico.
3. METODOLOGIA
Considerando o objetivo proposto, foi realizada pesquisa bibliográfica utilizando literatura clássica sobre o tema “ciclo de resposta sexual” disponível, em sua maior parte, em livros e a revisão de artigos. A busca de artigos foi realizada utilizando a base de dados pública e da EBSCO, à combinação das palavras-chave “desejo sexual”, “Dançaterapia”, “resposta sexual humana” e “disfunções sexuais”. Foram selecionados poucos artigos e trabalhos específicos na área de dança por falta de publicações; contudo, buscou-se um olhar transdisciplinar para fundamentar o estudo utilizando-se do método dedutivo.
4. RESULTADOS E DISCUSSÕES
Como terapia, a dança tem seu histórico registrado como essencial no mesmo tempo de sua existência. Portanto,
[…] la relación entre cuerpo y mente es mencionada por Juvenal, escritor romano, en su recopilación poética llamada Sátiras, data de los siglos I y II; desde dichos tiempos se reconoce que el cuerpo en movimiento tiene un poder sanador, permite al individuo experimentar maneras originales de generar una nueva experiencia de estar en el mundo (BLÁZQUEZ et al., 2011). El uso de la danza como un instrumento terapéutico es talvez tan antiguo como la danza misma. En algunas sociedades la danza ha sido tan esencial como alimentarse o dormir, posibilitando la expresión, comunicación y conexión com la naturaliza. (BERGER, 2005, apud CÓRDOBA ARÉVALO, 2013, p. 183).
Atualmente é possível classificar a dança em sua conotação terapêutica em duas modalidades, de acordo com as implicações e seus usos. A primeira, faz referência ao uso da dança como recurso que promove sensação de bem-estar físico e psicológico conhecida como dançaterapia. A segunda se define como o uso psicoterapêutico da dança e movimento para gerar processos de integração física, mental e social do indivíduo, e tem sido chamada de dança movimento terapia. Ambas estão classificadas dentro das modalidades de terapias corporais.
La danza movimiento terapia (DMT) surge en Estados Unidos, en los años 40, liderada por un grupo de bailarinas (Marian Chace, Trudy Schoop, Lilian Espenak y Mary Whitehouse), sensibilizadas frente a los temas del conflicto humano y la crisis social (BARTENIEFF, 1980). La DMT toma fuerza hasta expandirse, en los años 60, a través de la creación de la American Dance Therapy Association (ADTA, s. f.). En el año 2000, se crea la Asociación Europea de Danza Movimiento Terapia (AEDMT, s. f.) y la Asociación Argentina de Danza Movimiento Terapia (AADT, s. f.). En el año 2001, se funda la Asociación de Danza Movimiento Terapia Española (ADMTE, s. f.). La ADTA (s. f.) la define como “el uso psicoterapéutico del movimiento en un proceso que promueve la integración física, emocional, mental y social del indivíduo” (p. 15). Las asociaciones que se fundan posteriormente retoman esta primera definición, partiendo de que todo movimiento corporal puede llevar, a su vez, a cambios en la psique, promoviendo la salud y el crecimiento personal. (CÓRDOBA ARÉVALO, 2013, p. 184).
O movimento possibilita que as pessoas se comuniquem, trabalhem, aprendam, sintam o mundo e sejam sentidas (KATZ, 2005; STRAZZACAPPA, 2001, apud TEIXEIRA-MACHADO, 2013, p. 41).
Nesse contexto, entendemos que a dançaterapia é o uso da dança e do movimento em um processo terapêutico que promove a integração emocional, cognitiva, física e social do indivíduo.
Segundo descrito pelo Centro de Formação Internacional em Dançaterapia, esse processo surge do encontro da dança com a psicologia e faz parte das chamadas “psicoterapias das artes criativas”.
4.1 Atuação da Dança Movimento Terapia
Por meio da DMT, a pessoa passa a se conhecer melhor, a entrar em contato com partes profundas de si, com sentimentos muitas vezes difíceis de serem expressos verbalmente e a explorar novas formas de ser e de sentir. Dessa forma, inicia-se uma modificação de forma fluida no ser, que passa a se escutar sem julgamentos.
Em Dançaterapia, trabalha-se o movimento para transformar a rigidez do corpo em elasticidade. Procura motivar a alegria e a vontade de viver, visando atender às necessidades das pessoas na busca por uma qualidade de vida melhor. Trabalha o prazer, a concentração, a paciência, o acolhimento, o respeito às diferenças e a ternura com profundidade, sendo a Dançaterapia um caminho que leva ao autoconhecimento, à meditação e ao relaxamento. Utiliza a dança para sair do isolamento e para aceitar as diferenças, resgatando a diversidade e a autenticidade num mundo marcado por estereótipos e padronização de estilos, formas e gestos. (PAINADO, 2014, p.4).
Santana, Corrandini e Carneiro (2009) relataram resultados de estudos que confirmam que a música e a dança minimizam os efeitos da fadiga e elevam a excitação do paciente, pois a dança desempenha um importante papel na vida recreativa do indivíduo.
Não obstante, Santana, Corrandini e Carneiro (2009) e Silva e Mazo (2007) ainda enfatizam que a participação em programas de atividades contendo dança contribui para expansão dos contatos sociais e das relações interpessoais, nos quais o prazer se torna uma sensação presente no decorrer da atividade.
Na Dançaterapia, dissolvemos a tensão ao invés de alimentá-la, uma vez que não nos movemos segundo um padrão externo ou passos memorizados, mas, ao contrário, nos movemos com base naquilo que estamos sentindo naquele momento, escutando a própria necessidade, respeitando limites e possibilidades em nós e no outro. Dentro da metodologia proposta em Dançaterapia, o foco recai sobre “como nos sentimos interiormente” ao invés de “como nos mostramos exteriormente”, através de um processo que recupera o conhecimento do corpo e reconquista o movimento que não tínhamos mais a capacidade de fazer. (CERRUTO, 2007, p.1).
Além do exposto, Machado et al. (2010) vêm corroborar afirmando que a dançaterapia melhora a qualidade de vida e a função neuromuscular de indivíduos com transtornos neuromotores.
Registrando a importância da dançaterapia, Tonon (2012, p. 519) descreve em seu estudo que:
Com isso, os efeitos benéficos da dançaterapia para a saúde têm chamado atenção de vários profissionais da área, principalmente porque com sua prática é possível atenuar patologias, prevenir o declínio cognitivo, melhorar a autoestima, a coordenação, a memorização, o equilíbrio, a força muscular, a potência aeróbia e diminuir o risco de quedas na terceira idade.
Pelo levantamento feito, ficou clara a atuação da dançaterapia como fonte efetiva de melhoria na saúde e bem-estar dos indivíduos.
4.2 Atuação da Dança Movimento Terapia nas disfunções sexuais femininas
Os aspectos emocionais evidenciados no universo da afetividade que a dança propõe, principalmente motivação e prazer em se expressar corporalmente, estimula a interação e demonstração das capacidades emotivas pela dança.
Silva (2011), afirma que o sistema nervoso central é a chave para encontrar e melhorar as muitas dimensões da resposta sexual, pois os sistemas neuroquímicos desempenham papel crucial no desejo: eles recebem sinais externos, integram sinais internos e centrais e enviam eferências para estruturas anatômicas centrais e periféricas que permitem que o processo de excitação normal ocorra.
A dança, como terapia, interfere nos processos cognitivos para a elaboração do movimento por inquirir estímulos sensoriais que favorecem ampliação da capacidade funcional de pessoas com deficiência física.
Segundo Pereira (2017), em sua pesquisa com pacientes pós-AVE, embora haja uma diminuição do desejo sexual, observou-se que muitos pacientes relataram atividade sexual. Dessa forma,
A prática de atividade sexual está associada à independência funcional cognitiva e motora, bem como à capacidade física do indivíduo. Os indivíduos que mantêm sua função sexual possuem uma percepção mais satisfatória de saúde. Tal fato mostra que a prática da relação sexual e seus fatores inerentes (motivações, desejo sexual e excitação) são possíveis na vida dos pacientes pós-AVE. Desta forma, pautados na perspectiva da integralidade do sujeito, os planos terapêuticos devem ampliar os seus objetivos, indo além do controle da força e do tônus muscular ou atividades da vida diária, incorporando a preocupação com a manutenção / reestabelecimento da função sexual dos indivíduos. (p.59).
Além disso, conforme apontado por Silva (2011), essas reformulações conceituais relativas ao sistema nervoso apresentam novos subsídios aos profissionais da área da saúde para a abordagem diagnóstica e terapêutica de indivíduos que apresentam queixas acerca da sexualidade, não tendo nenhuma lesão traumática, tanto nas condutas psicológicas quanto farmacológicas. Mas para o tratamento do transtorno do desejo sexual em mulheres, por exemplo, nenhuma droga é aprovada pelo FDA10, diferentemente do que ocorre nos casos de transtornos do homem.
Os avanços das neurociências nas últimas décadas trouxeram contribuições importantes para o esclarecimento de mecanismos de comportamentos que têm como substrato biológico o sistema nervoso, incluindo o comportamento sexual.
Segundo o estudo de Teixeira-Machado (2013), utilizar a dança como ferramenta para aprimorar o aparato neuromotor de pessoas com deficiência física se mostrou importante nos aspectos emocionais, por embutir significado e motivação em fazer uma atividade ou participar de um programa de reabilitação que promove bem-estar físico e emocional.
Já em relação aos aspectos sociais, a dançaterapia viabiliza a inserção nos contextos sociais do indivíduo com limitações físicas por proporcionar a participação em atividades socioculturais.
Dessa forma, considerando as evidências registradas sobre a atuação da Dança Movimento Terapia (DMT) em outros aspectos relacionados à saúde, no que tange à qualidade de vida, e tendo em vista a falta de trabalhos que descrevam a atuação direta da técnica para tratamentos de disfunção sexual, apresentamos no quadro a seguir, a correlação dos tipos de disfunções sexuais, as causas identificadas em pesquisas anteriores e os possíveis resultados do uso das técnicas da DMT a partir dos benefícios apresentados nos estudos levantados.
Quadro 4: Possíveis resultados do uso das técnicas da DMT nas disfunções sexuais femininas.
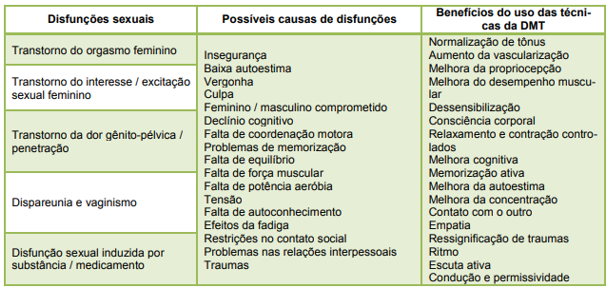
Fonte: Própria autora, 2023.
5. CONSIDERAÇÕES FINAIS
A valorização da mulher vem se destacando e recebeu um investimento diferenciado em relação às ações de saúde. Contudo, ainda estamos longe de desfrutar de forma plena dos conceitos e pressupostos da promoção da saúde da mulher, que estão contemplados, teoricamente, nos princípios e diretrizes da PNAISM.
Não há dúvidas do caráter interdisciplinar do tratamento das disfunções sexuais. Essa atuação deve incluir as funções neurais, que indiscutivelmente já foram comprovadamente associadas ao bom desempenho sexual, bem como emocionais e sociais.
Ao realizar o levantamento bibliográfico para este trabalho, foi possível perceber quão pouco é abordado sobre alternativas de recursos terapêuticos para o tratamento de disfunções sexuais femininas. Portanto, mais pesquisas são necessárias para identificar possibilidades de recursos complementares no tratamento de disfunções sexuais em mulheres.
Considerando o levantamento teórico feito, sem registros observados sobre a atuação específica da dança como um tratamento para disfunções sexuais humanas, e tendo em vista, sua multifatorial abordagem, acreditamos ser importante aprofundar essa pesquisa construindo propostas de atuação e aplicando-as para podermos comprovar a sua efetividade.
Por fim, o aprofundamento neste tema por parte dos pesquisadores na área da saúde, poderia gerar novos caminhos, não fármacos, para o tratamento de disfunções ligadas às atividades sexuais.
REFERÊNCIAS
ABDO, Carmita Helena Najjar. Quociente sexual feminino: um questionário brasileiro para avaliar a atividade sexual da mulher. Diagn. Tratamento, v. 14, n. 2, p. 89-90, abr-jun. 2009.
ABDO, Carmita Helena Najjar; FLEURY, Heloisa Junqueira. Aspectos diagnósticos e terapêuticos das disfunções sexuais femininas. Rev. Psiquiatr. Clín., v. 33, n. 3, p. 162-167, 2006.
American Psychiatric Association. Manual diagnóstico e estatístico de transtornos mentais [recurso eletrônico]: DSM-5. Tradução: Maria Inês Corrêa Nascimento… et al. 5. ed. Porto Alegre: Artmed, 2014.
BASSON, Rosemary. The female sexual response: a different model. J. Sex Marital Ther., v. 26, n. 1, p. 51-65.
BATISTA, Mirca Christina da Silva. Fisioterapia como parte da equipe interdisciplinar no tratamento das disfunções sexuais femininas. Diagn. Tratamento, v. 22, n. 2, p. 83-87, 2017.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Política nacional de atenção integral à saúde da mulher: princípios e diretrizes. Brasília: Ministério da Saúde, 2004.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Política Nacional de Práticas Integrativas e Complementares no SUS – PNPIC-SUS. Brasília: Ministério da Saúde, 2006.
BRASIL. Ministério da Saúde. Protocolos da Atenção Básica: Saúde das Mulheres. Brasília: Ministério da Saúde, 2016.
CERRUTO, Elena. Dançaterapia: “Como?”. São Paulo: Centro de Formação Internacional em Dançaterapia (DMT), 2005. Disponível em: <http://www.dancaterapiadmt.com.br/artigos/Dan%E7aterapia%20como!!!.pdf.>
CERRUTO, Elena. Dançaterapia!!!! A dança para todos. São Paulo: Centro de Formação Internacional em Dançaterapia (DMT), 2007. Disponível em:< http://www.dancaterapiadmt.com.br/artigos/Dan%E7aterapia!!!%20%20A%20dan%E7a%20para%20todos.pdf>
COFFITO. Resolução nº 372, de 6 de novembro de 2009. Reconhece a Saúde da Mulher como especialidade do profissional Fisioterapeuta e dá outras providências. DOU nº. 228, Seção 1, p. 101. Brasília: Coffito, 2009. Disponível em: Acesso em 13 set. 2017.
CEFID-DMT. Dançaterapia!!!! A dança para todos. São Paulo: Centro de Formação Internacional em Dançaterapia – DMT, 2007. Disponível em: http://www.dancaterapia-dmt.com.br/artigos/Dan%E7aterapia!!!%20%20A%20dan% E7a%20para%20todos.pdf.
COELHO, M. R. S. Atenção básica à saúde da mulher: subsídios para a elaboração do manual do gestor municipal. 2003. Dissertação (Mestrado em Saúde Coletiva) – Instituto de Saúde Coletiva, Universidade Federal da Bahia, Salvador, 2003.
CÓRDOBA ARÉVALO, Martha Isabel; VALLEJO SAMUDIO, Álvaro Roberto. Violencia sexual y empatía: la danza en contextos terapéuticos. Pensamiento Psicológico, v. 11, n. 2, p. 177-190, 2013.
CORRÊA, Sonia; ALVES, José Eustáquio Diniz; DE MARTINO JANNUZZI, Paulo. Direitos e saúde sexual e reprodutiva: marco teórico-conceitual e sistema de indicadores. In: CAVENAGHI, S. (Coord.). Indicadores municipais de saúde sexual e reprodutiva. Rio de Janeiro: ABEP; 2006. p. 14-26.
DE FREITAS, Giselle Lima. Discutindo a política de atenção à saúde da mulher no contexto da promoção da saúde. Rev. Eletr. Enferm., v. 11, n. 2, p. 424-428, 2009. Disponível em: http://www.fen.ufg.br/revista/v11/n2/v11n2a26.htm.
FLECK, M. P. A. et al. Desenvolvimento da versão em português do instrumento de avaliação de qualidade de vida da OMS (WHOQOL-100). Rev. Bras. Psiquiatr., v. 21, n. 1, p. 19-28, 1999. Disponível em: http://www.scielo.br/scielo.php?script=sci_ arttext&pid=S1516- 4461999000100006>.Acesso em: 5 set. 2017.
GARÇÃO, Diogo Costa. Influência da Dançaterapia na mobilidade funcional de crianças com paralisia cerebral hemiparética espástica. Braz. J. Phys. Ther., v. 14, n. Suppl. 2, p. 85-85, 2010.
GUYTON, Arthur C.; HALL, John E. Fisiologia feminina antes da gravidez e hormônios femininos: Tratado de fisiologia médica. Rio de Janeiro: Elsevier, 2006.
KAPLAN, H. Transtornos do Desejo Sexual: regulação disfuncional da motivação sexual. Porto Alegre: ArtMed, 1999.
LATORRE, Gustavo F. Sutter. Fisioterapia na saúde da Mulher. Florianópolis: Crefito 10, 2010. Disponível em: http://www.crefito10.org.br/conteudo.jsp?idc=393. Acesso em: 13 set. 2017.
MACHADO, Lavinia Teixeira de Aguiar et al. A dançaterapia melhora a qualidade de vida e a função neuromuscular de indivíduos com transtornos neuromotores. 2010. Dissertação (Mestrado em Ciências da Saúde) – Universidade Federal de Sergipe, Aracaju, 2010.
MEJIA, Sonnie. Fisiologia do Ato Sexual. 2009. Disponível em: <http://pt-br.infomedica.wikia.com/wiki/Fisiologia_do_Ato_Sexual>. Acesso em 13 set. 2017.
MORENO, Adriana L. Fisioterapia em uroginecologia. 2. ed. ampl. Barueri: Manole, 2009.
PAINADO, Marcia Maria; MUZEL, Andrei Alberto. A contribuição da dançaterapia no processo de reabilitação. Rev. Cient. Eletr. Ciênc. Aplic FAIT, 2014. Disponível em: <http://fait.revista.inf.br/imagens_arquivos/arquivos_destaque/opqwrRuJSt95tZS>.
PEREIRA, Alianny Raphaely Rodrigues et al. Associação entre função sexual, independência funcional e qualidade de vida em pacientes após acidente vascular encefálico. Fisioter Pesqui., v. 24, n. 1, p. 54-61, 2017. SANTANA, S. P. S.;
CORRANDINI, A. M.; CARNEIRO, R. C. A dança de salão e seus benefícios motores, cognitivos e sociais. Anuário da Produção de Iniciação Científica Discente, Campinas, v. 12, n. 15, p. 83-104, 2009.
SILVA, A. H.; MAZO, G. Z. Dança para idosos: uma alternativa para o exercício físico. Cinergis, v. 8, n. 1, p. 25-32, 2007.
SILVA, Daysi Jung; ROS, Marco Aurélio. Inserção de profissionais de fisioterapia na equipe de saúde da família e Sistema Único de Saúde: desafios na formação. Ciênc. Saúde Coletiva, v. 12, n. 6, p. 1673-1681, 2007.
SILVA, Symone Lopes Francelino Gonçalves. Neuropsicofisiologia do desejo sexual: alguns aspectos da regulação funcional da motivação sexual. Monografia (Especialização em Neurociência e Comportamento) – Universidade Federal de Minas Gerais, Belo Horizonte, 2011.
SOUCASAUX, Nelson. Os órgãos sexuais femininos: forma, função, símbolo e arquétipo. São Paulo: Imago, 1993.
STEPHENSON, Rebeca G. Fisioterapia aplicada a ginecologia e obstetrícia. Trad. Angela Cristina Horokosky. Barueri: Manole, 2004.
TEIXEIRA-MACHADO, Lavinia; DeSANTANA, Josimari. Dançaterapia e a qualidade de vida de pessoas com deficiência física: ensaio clínico controlado. RBQV, v. 5, n. 1, p. 39-52, 2013.
TESSARO, Silvia Maria et al. Dançaterapia em paciente diparético espástico. Saúde, v. 35, n. 1, p. 39-45, 2009.
TONON, Patrícia Pelisson, DUIM, Etienne Larissa, SANTOS, Suhaila Smaili. Efetividade da fisioterapia associada à dançaterapia na melhora da capacidade aeróbia e flexibilidade de mulheres idosas com histórico de quedas. Saúde Pesqui., v. 5, n. 3, p. 517-524, 2013.
XIA, J.; GRANT, T. J. Dance therapy for people schizofrenia. Schizofr. Bull., v. 35, n. 4, p. 675-676, 2009.
WORLD HEALTH ORGANIZATION (WHO). Constitution of the World Health Organization: Principles. Disponível em:< http://www.who.int/about/mission/en/>. Acesso em: 12 set. 2017.
______. WOQOL – Mensuring Qulity of Life. World Health Organization / Division of Mental Health and Prevention of Substance Abuse, 1997. Disponível em:< http://www.who.int/mental_health/media/68.pdf>. Acesso em: set. 2017.
3Conferência Internacional sobre População e Desenvolvimento (CIPD) realizada na cidade do Cairo, em 1994, estabeleceu acordos internacionais que foram assumidos por quase duas centenas de países: Programa de Ação do Cairo – Comissão Nacional de População e Desenvolvimento.
4https://www.who.int/reproductivehealth/en/
5Transcutaneous electrical nerve stimulation (TENS)
6Sonda ligada a um aparelho que emite correntes elétricas.
7Dispositivo com pesos diferentes que é introduzido na vagina e busca fortalecer o músculo.
8Compreende-se por Sistemas Médicos Complexos as abordagens do campo das PIC que possuem teorias próprias sobre o processo saúde/doença, diagnóstico e terapêutica. (LUZ, 2003, apud BRASIL, 2006)
9Compreende-se por recursos terapêuticos aqueles instrumentos utilizados nos diferentes sistemas médicos complexos.
10Food and Drug Administration.
Discente do Curso Superior em Fisioterapia da Faculdade Martha Falcão – Wyden – Unidade Adrianópolis1
Docente do Curso Superior em Fisioterapia da Faculdade Martha Falcão – Wyden – Unidade Adrianópolis. Doutora em Biotecnologia2
