NEW THERAPIES IN PEDIATRIC HOSPICE CARE (2017 TO 2022): SYSTEMATIC REVIEW
REGISTRO DOI: 10.5281/zenodo.8393115
Kamila Gonçalves da Silva1
Eduardo Alberto de Morais
Andrea Nogueira Araújo
Nathália Argentato
Nathália Camargo Matos
RESUMO
Objetivo: Avaliar o levantamento das ações que estão sendo tomadas com intuito de ampliar os cuidados paliativos pediátricos. Método: Trata-se de uma revisão sistemática com o intuito de identificar as novas ações que foram tomadas, entre o período de 2017 a 2022, para ampliar os cuidados paliativos pediátricos no Brasil. A busca de artigo foi realizada com o auxílio da Biblioteca Virtual em Saúde (BVS), LILACS, PubMed e Scopus. Para ser incluído neste estudo, o artigo teve que apresentar temática voltada para cuidados paliativos pediátricos. Resultados: Foram identificados 28 artigos não repetidos nas bases eletrônicas de dados e listas de referências bibliográficas. Quatro artigos podem ser agrupados como estudo transversal; dois como observacional; um como qualitativo; um de coorte prospectiva; 20 revisões sistemáticas. Conclusão: O desenvolvimento da presente revisão sistemática contribuiu para que fossem avaliados o entendimento sobre os cuidados paliativos prestados aos pacientes pediátricos, principalmente relacionado ao controle da dor, bem como avaliar os desafios que ainda são encontrados para a implementação efetivas destes programas.
Palavras-chave: Cuidados Paliativos na Terminalidade da Vida. Pediatria. Doença Crônica.
ABSTRACT
Objective: Evaluate the survey of actions being taken with the aim of expanding pediatric palliative care. Method: This is a systematic review with the aim of identifying the new actions that were taken, between the period 2017 to 2022, to expand pediatric palliative care in Brazil. The article search was carried out with the help of the Virtual Health Library (VHL), LILACS, PubMed and Scopus. To be included in this study, the article had to present a theme focused on pediatric palliative care. Results: 28 non-repeated articles were identified in electronic databases and bibliographic reference lists. Four articles can be grouped as a cross-sectional study; two as observational; one as qualitative; one prospective cohort; 20 systematic reviews. Conclusion: The development of this systematic review contributed to assessing the understanding of palliative care provided to pediatric patients, mainly related to pain control, as well as assessing the challenges that are still encountered for the effective implementation of these programs.
Keywords: Hospice Care. Pediatrics. Chronic disease.
INTRODUÇÃO
Cuidados paliativos é reconhecido pela Organização Mundial da Saúde (OMS) como uma estratégia importante para promoção da qualidade de vida, pois tem o objetivo de prevenir ou amenizar o sofrimento de pacientes com doenças que ameacem a continuidade da vida. A abordagem se dá por meio de oferecimento de uma assistência multiprofissional que trata da dor e outros sintomas, além de fornecer também apoio psicossocial e espiritual. No contexto pediátrico, a OMS considera que os cuidados paliativos devem se estender também aos familiares do paciente, dando suporte e orientações à família destes (WHO, 2022).
No Brasil, iniciativas isoladas e discussões a respeito dessa temática são encontrados na literatura desde de 1970. Contudo, somente a partir de 1990 que começaram a aparecer os primeiros serviços organizados de forma experimental. Porém, mesmo com três décadas de início dos primeiros serviços, as práticas de cuidados paliativos atualmente ainda estão longe do padrão recomendado pela OMS, como demonstrado pela Academia Nacional de Cuidados Paliativos em atlas dos cuidados paliativos divulgado em 2020, no qual, observou-se que neste período haviam sido registrados 198 serviços de Cuidados Paliativos no Brasil no período em questão. Além disso, entre os serviços, somente 14 são de cuidados paliativos pediátricos (ALCP, 2022; ANCP, 2022; WHPCA, 2020).
A Academia Nacional de Cuidados Paliativos (ANCP) é a principal entidade de representação multiprofissional da prática paliativa no Brasil. O objetivo da ANCP é contribuir para avançar na regularização profissional do paliativista brasileiro, além de estabelecer critérios de qualidade para os serviços de Cuidados Paliativos (ANCP, 2022). O primeiro Atlas de Cuidados Paliativos da América Latina foi publicado em 2013, desde então tem sido observado um crescimento dos cuidados paliativos na América Latina, contudo, entre os países deste continente, o Brasil ainda se encontra bem atrás de países como Argentina, Chile e México (ALCP, 2020).
Esses esforços têm contribuído para que em 2009 o Conselho Federal de Medicina inclui-se, em seu novo Código de ética Médica, os Cuidados Paliativos como princípio fundamental na pratica do médico. Além disso, houve uma iniciativa junto a Câmara dos Deputados em 2022 com o projeto de Lei 2460/22 visando a criação do Programa Nacional de Cuidados Paliativos (CFM, 2019; ANCP, 2022; CÂMARA DOS DEPUTADOS, 2022)
Apesar dos esforços estabelecidos até o presente momento, ainda se observar uma deficiência nos cuidados paliativos prestados para os pacientes pediátricos em terminalidade ou com doenças degenerativas. Cerca de 20% das crianças e jovens diagnosticados com câncer não sobrevivem, apesar dos avanços médicos significativos nas últimas décadas. Além disso, é comum que essas crianças tenham múltiplas condições crônicas, complexas e limitantes da vida, como anomalias cromossômicas, malformações congênitas, complicações relacionadas à prematuridade e condições neurológicas.
Contudo, independentemente da fase da doença, os cuidados paliativos pediátricos (CPP) devem ser iniciados no momento do diagnóstico e continuar a ser fornecido durante todo o curso da doença (BENINI, CAUZZO et al., 2019; KNOTT, BIARD et al., 2020; PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020; LINDLEY, KEIM-MALPASS et al., 2020).
A angústia causada pelos sintomas e sofrimento durante a fase de fim de vida pode ser significativa, impactando na qualidade de vida da criança e de sua família. Desta forma, a atuação da equipe nos CPP deve ser interdisciplinar, com profissionais de diferentes áreas acompanhando a evolução e o prognóstico do paciente nas unidades de internação ou nas visitas domiciliares, na atenção primária e nos ambulatórios; e em toda a rede de atenção à saúde. É importante observar que cada fase da doença será necessária a prestação de um serviço de cuidados paliativos baseados nas necessidades individuais, nas circunstâncias familiares e na adequação de um plano de cuidados (PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020; BURKE , COOMBES et al., 2020).
Não obstante, as necessidades de cuidados paliativos de crianças e jovens tem suas particularidades que as diferem dos cuidados prestados aos adultos, e a diversidade de condições nessa população significa que os profissionais devem lidar com uma ampla gama de sintomas complexos. Concomitante, há uma questão associada ao impacto que a família tem sobre o paciente, sendo que essa, por muitas das vezes, não ver o programa de cuidados paliativos como uma extensão dos cuidados assistenciais prestados aos pacientes e sim como “desesperança” de recuperação da saúde destes (GREENFIELD, HOLLEY et al., 2019; BENINI , CAUZZO et al., 2019; NILSSON, JOAKIM et al., 2019).
Diante dos exposto, é justificável o desenvolvimento de estudo que contribua para o levantamento das ações que estão sendo tomadas no Brasil com intuito de ampliar os cuidados paliativos pediátricos, bem como entender todo processo holístico que envolvem a execução do de CPP na pratica, observando principalmente as barreiras encontradas para que os programas de cuidados paliativos pediátricos não sejam estabelecidos na totalidade.
MÉTODOS
Trata-se de uma revisão sistemática com o intuito de identificar as novas ações que foram tomadas, entre o período de 2017 a 2022, para ampliar os cuidados paliativos pediátricos no Brasil. A busca de artigo foi realizada com o auxílio da Biblioteca Virtual em Saúde (BVS), LILACS, PubMed e Scopus.
Os estudos identificados foram selecionados primeiramente de acordo com os títulos e em seguida com os resumos. Após a exclusão de artigos não adequados ao tema, os textos completos dos artigos restantes foram lidos para determinar o cumprimento dos critérios de inclusão. Os termos de busca foram selecionados de acordo com os descritores, em português, inglês e espanhol: cuidados paliativos na terminalidade da vida, pediatria, doença crônica (hospice care, pediatrics, chronic disease; cuidados paliativos al final de la vida, pediatría, enfermedad chronic)
Os critérios de inclusão dos estudos foram: (1) estudos qualitativos, quantitativos ou de métodos mistos; (2) estudos que incluíssem em sua temática cuidados paliativos na terminalidade da vida e cuidados paliativos em doenças crônicas pediátricas. (3) artigos publicados entre os anos de 2017 e 2022.
A extração dos dados e as variáveis selecionadas incluíram: informações do periódico (autores; ano de publicação), objetivo e desenho do estudo (transversal, qualitativo, mistos).
De acordo com a resolução 510 de 2016 do Conselho Nacional de Saúde, não serão registradas nem avaliadas pelo sistema CEP/CONEP pesquisas realizadas exclusivamente com textos científicos para revisão da literatura científica. Desta forma, o presente estudo está isento de necessidade de submissão na Plataforma Brasil para ser apreciado pelo Comitê de Ética.
RESULTADOS
Foram identificados 28 artigos não repetidos nas bases eletrônicas de dados e listas de referências bibliográficas (fig. 1). Quatro artigos podem ser agrupados como estudo transversal; dois como observacional; um como qualitativo; um de coorte prospectiva; 20 revisões sistemáticas.
Figura 1: Fluxo de seleção, avaliação e inclusão dos artigos.
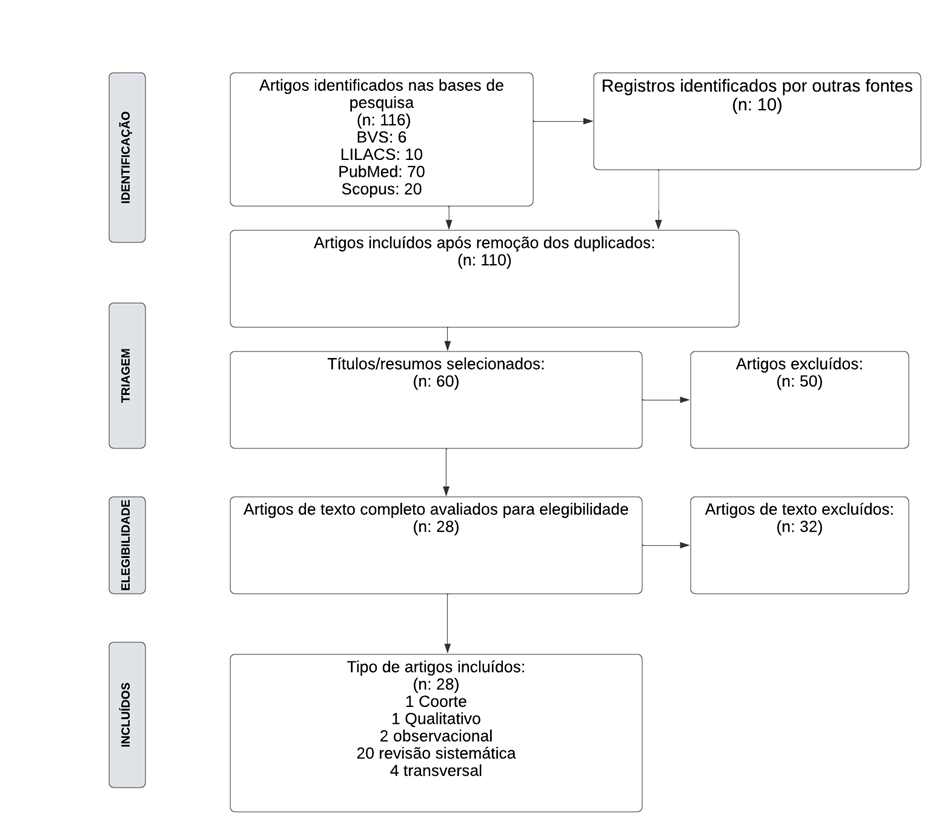
Fonte: Autor (2023).
Apesar de ser uma temática aparentemente abrangente, ainda há muitos desafios relacionados aos cuidados paliativos pediátricos a nível global. Desta forma, observa-se que todos os artigos incluídos nesta revisão sistemática relataram no geral os benefícios, as dificuldades, e principalmente, demonstraram as melhores práticas para o desenvolvimento de um programa de cuidado paliativo pediátrico efetivo.
A faixa etária dos participantes incluídos nos estudos foram entre 12 a 19 anos. três estudos avaliaram cuidados paliativos em doenças crônicas pediátricas; cinco avaliaram o manejo da dor; quatorze avaliaram os programas de cuidados paliativos pediátricos; dois avaliaram a inclusão da musicoterapia e fonoaudiologia no programa de cuidados paliativos; um destacou a importância dos cuidados paliativos no diagnóstico da doença; dois relataram a importância dos cuidados paliativos para os familiares; e um avaliou a qualidade de vida dos paciente em cuidados paliativos. As características dos estudos incluídos estão descritas na Tabela 1.
Tabela 1: Características dos estudos incluídos
Sq. Autor Ano Revista Título Objetivo Tipo 1 Taylor et al. 2020 Palliat Med. Specialist pediatric palliative care for children and young people with cancer: A mixed-methods systematic review Examinar o impacto dos cuidados paliativos pediátricos especializados para crianças e jovens com câncer e explorar os fatores que afetam o acesso Revisão Sistemática 2 Pinho et al. 2020 Rev. Bioét. Repercussões dos cuidados paliativos pediátricos: revisão integrativa Discutir os efeitos dos serviços de cuidados paliativos pediátricos sobre a instituição hospitalar e a qualidade de vida de pacientes e seus familiares Revisão Sistemática 3 Lindley et al. 2020 J Hosp Palliat Nurs
.Pediatric Concurrent Hospice Care: A Scoping Review and Directions for Future Nursing Research Coletar sistematicamente as evidências sobre cuidados paliativos simultâneos, avaliar criticamente as evidências e identificar áreas para futuras pesquisas de enfermagem. Revisão Sistemática 4 Burke et al. 2020 Am J Hosp Palliat Care
.Inter-Rater Reliability of the Phase of Illness Tool in Pediatric Palliative Care Testar a confiabilidade entre avaliadores de profissionais de saúde ao designar pacientes pediátricos em cuidados paliativos para uma Fase da Doença. coorte prospectivo 5 Kim et al. 2020 Scientific Reports volume Healthcare utilization among children and young people with life-limiting conditions: Exploring palliative care needs using National Health Insurance claims data Examinar estatísticas populacionais de CYP sul-coreanos com LLCs e o padrão de uso e custos de saúde em seu último ano de vida, analisando o banco de dados de reivindicações do Serviço Nacional de Seguro de Saúde para o período de 2013-2015 transversal 6 Knott et al. 2020 J Music Ther A Survey of Music Therapists Working in Pediatric Medical Settings in the United States Coletar e resumir dados sobre musicoterapeutas que trabalham em ambientes médicos pediátricos transversal 7 Nilsson et al. 2019 BMJ Support Palliat Care Paediatric palliative care: a systematic review Revisar a literatura relacionada a evidências, contexto e facilitação para descrever a tradução do conhecimento em cuidados paliativos pediátricos Revisão Sistemática 8 Benini et al. 2019 Ann Ist Super Sanita
.Training in pediatric palliative care in Italy: still much to do Investigar a disponibilidade de programas de treinamento em cuidados paliativos pediátricos (CPP) para pós-graduados italianos especializados em medicina pediátrica. Observacional 9 Greenfield et al. 2019 BMJ Open. Barriers and facilitators experienced by patients, carers and healthcare professionals when managing symptoms in infants, children and young people at end-of-life: a mixed methods systematic review protocol Identificar e sintetizar a literatura existente que explora as barreiras e facilitadores vivenciados pelas próprias crianças e jovens e seus cuidadores e profissionais de saúde no manejo dos sintomas em bebês, crianças e jovens no final da vida. Revisão Sistemática 10 Weaver et al. 2019 J Palliat Med The Benefits and Burdens of Pediatric Palliative Care and End-of-Life Research: A Systematic Review Relatar os benefícios e ônus da participação em pesquisas paliativas em crianças, irmãos, pais, médicos e pesquisadores Revisão Sistemática 11 Streuli et al. 2019 Patient Educ Couns
.Impact of specialized pediatric palliative care programs on communication and decision-making Resumir e analisar o impacto dos programas de cuidados paliativos pediátricos especializados (SPPC) na comunicação e tomada de decisão para crianças com condições de risco de vida. Revisão Sistemática 12 Ghirotto et al. 2019 Palliat Support Care Researching children’s perspectives in pediatric palliative care: A systematic review and meta-summary of qualitative research Compreender as experiências dos indivíduos em cuidados paliativos pediátricos. Revisão Sistemática 13 Widger et al. 2019 J Palliat Med Indicators Used to Assess the Impact of Specialized Pediatric Palliative Care: A Scoping Review Identificar e comparar definições de indicadores utilizados para avaliar o impacto de programas especializados em cuidados paliativos pediátricos Revisão Sistemática 14 Green; Markaki 2018 BMC Res Notes
.Interprofessional palliative care education for pediatric oncology clinicians: an evidence-based practice review Identificar modelos de educação interprofissional em cuidados paliativos aplicáveis a ambientes de oncologia pediátrica, bem como métodos para avaliar seu impacto na prática clínica Revisão Sistemática 15 Thomas et al. 2018 J Nurs Scholarsh Pain Management in the Pediatric Palliative Care Population Identificar, revisar, sintetizar e analisar a literatura atual relacionada ao manejo da dor na população de cuidados paliativos pediátricos desde a infância até a adolescência. Revisão Sistemática 16 Verberne et al. 2018 BMC Palliat Care Barriers and facilitators to the implementation of a paediatric palliative care team Identificar barreiras e facilitadores relatados por profissionais de saúde (PS) em atenção primária, secundária ou terciária para a implementação de uma equipe de cuidados paliativos pediátricos multidisciplinar recém-iniciado para preencher a lacuna entre hospital e casa. Transversal 17 Krikheli et al. 2018 Int J Speech Lang Pathol
.Speech-language pathology in paediatric palliative care: A scoping review of role and practice Investigar o papel dos fonoaudiólogos no manejo de bebês e crianças em cuidados de fim de vida Revisão Sistemática 18 Weaver et al. 2018 Journal of Palliative Medicine A Summary of Pediatric Palliative Care Team Structure and Services as Reported by Centers Caring for Children with Cancer Resumir a estrutura e os serviços dos programas para entender melhor os sucessos e as lacunas na implementação dos cuidados paliativos como padrão de atendimento Revisão Sistemática 19 Duc et al. 2017 J Appl Res Intellect Disabil
.Paediatric palliative care and intellectual disability-A unique context Descreve o cuidado complexo de crianças com condições limitantes de vida e deficiência intelectual por meio de uma síntese da literatura e comentários com guia de “melhores práticas” Revisão Sistemática 20 Mitchell et al. 2017 BMJ Specialist paediatric palliative care services: what are the benefits? Examinar as evidências de pesquisa sobre os benefícios distintos dos serviços SPPC, com ‘Cuidados paliativos pediátricos especializados’ definidos como serviços de cuidados paliativos apoiados por um médico especialista Revisão Sistemática 21 Henderson et al. 2017 J Palliat Med Preparing Pediatric Healthcare Professionals for End-of-Life Care Discussions: An Exploratory Study Identificar o que os profissionais de saúde pediátrica consideram importante ao se preparar para uma discussão sobre o fim da vida Qualitativo 22 Clercq et al. 2017 Palliat Support Care
.Aligning guidelines and medical practice: Literature review on pediatric palliative care guidelines identificar barreiras e recomendações para a implementação adequada de cuidados paliativos para crianças através do espelho das diretrizes de cuidados paliativos pediátricos Revisão Sistemática 23 Carreño-Moreno, et al. 2017 Pers. bioet Encontrar sentido para continuar viviendo el reto al perder un hijo por cáncer infantil: revisión integrativa identificar aspectos fundamentais na experiência de perder um filho como consequência do câncer infantil Revisão Sistemática 24 Connor et al. 2017 J Pain Symptom Manage
.Estimating the Global Need for Palliative Care for Children: A Cross-sectional Analysis criar uma estimativa global precisa da necessidade mundial de cuidados paliativos infantis com base em uma amostra representativa de países de todas as regiões do mundo e todos os grupos de renda do Banco Mundial. Transversal 25 Garten L; Bührer C 2019 Semin Fetal Neonatal Med
.Pain and distress management in palliative neonatal care Avaliar as medidas não farmacológicas e farmacológicas para o manejo da dor e do sofrimento no contexto dos cuidados neonatais paliativos Revisão Sistemática 26 Henderson E et al. 2019 J Pain Symptom Manage
.Patient-Controlled Analgesia for Children With Life-Limiting Conditions in the Community: Results of a Prospective Observational Study Avaliar a eficácia, adequação e utilização de um opioide (analgesia controlada pelo paciente) para crianças e jovens com condições limitantes de vida e doenças potencialmente fatais Observacional 27 Splinter W. 2019 Curr Oncol Rep
.Novel Approaches for Treating Pain in Children Avalia algumas das formas recentes e/ou inovadoras de lidar com a dor em crianças Revisão Sistemática 28 Friedrichsdorf S, Postier A 2019 Pain Manag
.Recent advances in pain treatment for children with serious illness Abordar componentes eficazes da analgesia pediátrica multimodal Revisão Sistemática
DISCUSSÃO
O termo cuidados paliativos ainda causa muita estranheza na equipe assistencial, nos familiares e pacientes, pois o conceito social deste termo está diretamente ligado a morte. Desta forma, muito tem se feito para desassociar os cuidados paliativos da mortalidade e direcioná-lo para o real propósito, que é contribuir para melhora da qualidade de vida do paciente (CLERCQ, ROST et al., 2017; BENINI , CAUZZO et al., 2019).
É amplamente aceito que os programas de cuidados paliativos pediátricos especializados são a base na otimização da qualidade dos cuidados dos familiares e pacientes que vivem com condições limitantes de vida ou com condições que ameaçam a vida, tendo em vista que esses programas garantem congruência entre os cuidados prestados e os valores das famílias (MITCHELL, MORRIS et al., 2017; STREULI , WIDGER et al., 2019). O objetivo princiapl dos cuidados paliativos pediátricos está diretamente associado ao alivio do sofrimento e melhora da qualidade de vida, independentemente da idade ou do estágio da doença, incluindo o luto (MITCHELL, MORRIS et al., 2017; WIDGER , MEDEIROS et al., 2019).
Clercq et al. (2017) salientam que os cuidados paliativos pediátricos devem prover a administração concomitante de tratamento curativo e paliativo desde o diagnóstico; ter maior atenção às necessidades físicas, psicológicas, sociais e espirituais dos pacientes e seus familiares; contribuir com uma prestação de serviços 24 horas por dia, 7 dias por semana, em casa, no hospital ou em centros comunitários de saúde que não devem parar com a morte da criança; e a constituição de uma equipe composta, no mínimo, por médicos, enfermeiros, psicólogos, assistentes sociais e familiares.
Diante do aumento do número de crianças com condições limitantes e ameaçadoras à vida, organizações nacionais e internacionais desenvolveram um modelo holístico e integrador para cuidar desse grupo e de suas famílias, bem como orientar os profissionais de saúde. Os provedores de cuidados paliativos pediátricos especializados geralmente têm treinamento adicional e/ou experiência em cuidados paliativos e pediatria, fornecendo uma camada extra de suporte para sintomas mais complexos, situações familiares ou conflitos. O CPP deve iniciar já no diagnóstico de pacientes com doenças crônicas ou limitante da vida, para que desta forma o paciente tenha suas necessidades psicossociais, emocionais e espirituais atendidas de forma efetiva (CLERCQ, ROST et al., 2017; THOMAS, PHILLIPS e HAMILTON, 2018; WIDGER, MEDEIROS et al., 2019).
No Brasil, os programas direcionados aos cuidados paliativos ainda estão fora da real necessidade, sendo um cuidado paliativo para cada 1,1 milhão de habitantes, contudo, em relação aos usuários do Sistema Único de Saúde (SUS), essa proporção é de um serviço para cada 1,33 milhão de usuários do Sistema e de aproximadamente um serviço para cada 496 mil usuários do sistema de saúde suplementar. Corroborando com essa situação, somente 40,3% dos serviços registrados tem qualificação para prestação de cuidados paliativos pediátricos (SANTOS, FERREIRA e GUIRRO, 2019).
A título de observação, somente em 2020 houveram cerca de 663 mil óbitos registrados no Brasil, sendo que 7,8% (51.894 óbitos) foram em crianças e adolescentes de 0 a 19 anos, dentro deste grupo cerca de 50,1% dos óbitos foram em menores de um ano; 8,2% em crianças na faixa etária entre um a quatro anos; 4,7% entre 5 a 9 anos; 7,1% entre 10 a 14 anos; e 29,9% entre 15 a 19 anos. Apesar dos registros de óbitos não mencionarem o motivo das causas das mortes, observa-se que há um número muito alto de óbito em crianças, principalmente nos primeiros anos de vida (IBGE, 2020). Além disso, Duc et al. (2017), salientam que cerca de 70% das mortes pediátricas no mundo desenvolvido podem ser atribuídas a condições crônicas complexas. Isso abrange condições neuromusculares, cardiovasculares, oncológicas, congênitas, respiratórias, gastrointestinais, metabólicas, hematológicas e renais, com mais de 50% das crianças apresentando pelo menos duas ou mais condições simultaneamente. Demonstrando que pode haver um alto índice de crianças/adolescentes com alguma doença degenerativa que podem ter ido à óbitos em 2020, podem ter necessitado de cuidados paliativos pediátricos.
Não obstante, cabe salientar que, no Brasil, os programas englobam três níveis: abordagem de cuidados paliativos, cuidado paliativo geral e equipes de cuidados paliativos especializados. No primeiro nível, há a integração de métodos e procedimentos de cuidados paliativos em ambientes não especializados, com a incorporação de técnicas da área, como protocolos de boas práticas para avaliação e manejo de sintomas, à rotina do cuidado em todos os níveis de atenção. O Segundo nível compreende profissionais que não têm os cuidados paliativos como foco principal de seu trabalho, mas que utilizam conhecimentos, habilidades e competências de nível intermediário em cuidados paliativos integrados à sua prática profissional. E por fim, no terceiro nível as equipes têm como principal atividade a prestação, educação e o desenvolvimento de cuidados paliativos, cuidado de pacientes com necessidades complexas (SANTOS, FERREIRA e GUIRRO, 2019).
A Organização Mundial da Saúde defende um modelo de atendimento, que fornece simultaneamente cuidados paliativos holísticos e interdisciplinares, juntamente com cuidados curativos ou direcionados à doença. Isso favorece para um cuidado contínuo e serve como uma camada extra de apoio para famílias potencialmente vulneráveis. Dessa forma, as famílias são apoiadas em sua esperança de cura e melhores resultados possíveis para seus filhos, ao mesmo tempo em que se preparam para a incerteza prognóstica (DUC, HERBERT e HEUSSLER, 2017).
Os CPP diferem dos cuidados paliativos adultos principalmente por conta do número de crianças doentes ser menor em comparação com o número de adultos; de que as crianças tem muitas condições infantis; de que os cuidados paliativos nas crianças podem durar muito além da fase infanto-juvenil em doenças limitadoras genéticas ou neurológicas; da família ter grande impacto nos cuidados prestados a criança; e da criança ainda não ter, muitas das vezes, compreensão da sua real situação de saúde (DUC, HERBERT e HEUSSLER, 2017; KRIKHELI, MATHISEN e CAREY, 2018).
Na literatura tem se observado que a demanda por CPP está direcionada aos pacientes com malformação congênita/genética, câncer, doenças neuromusculares, respiratórias e gastrointestinais. Além disso, grande parte da angústia e do sofrimento da criança é negligenciada se ela não for avaliada sistematicamente por profissionais com competência em cuidados paliativos pediátricos (NILSSON, JOAKIM et al., 2019; PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020).
Crianças com câncer representam uma população vulnerável e com necessidades complexas. Apesar dos avanços nos tratamentos, o câncer continua sendo a quarta principal causa de morte entre as crianças, com até 20% indo à óbito por conta desta condição de saúde, e uma porcentagem ainda maior experimentando sofrimento físico e psicossocial durante e após o tratamento. Apesar de as crianças com essa condição serem referenciadas aos Programas de CPP, o encaminhamento costuma ocorrer no final da trajetória da doença, às vezes apenas alguns dias antes da morte (CARREÑO-MORENO, CHAPARRO-DÍAZ e LÓPEZ-RANGEL, 2017; DUC, HERBERT e HEUSSLER, 2017; GREEN e MARKAKI, 2018; WEAVER, ROSENBERG et al., 2018).
Estima-se que cerca de 10 a cada 10 mil crianças de 0 a 19 anos sofrem de uma doença que limitam a vida, com uma taxa de mortalidade anual de 1 para 10 mil crianças de 1 a 17 anos, além disso, indivíduos com deficiência intelectual podem ter dificuldades significativas no funcionamento adaptativo e intelectual, afetando a comunicação, o aprendizado, o raciocínio e a resolução de problemas. As crianças com deficiência intelectual podem ter uma condição que limita a vida ou ameaça a vida na infância. O objetivo do CPP neste público é garantir a melhor qualidade de vida possível tanto para os pacientes quanto para seus familiares, avaliando todas as suas necessidades e ponderando a relação de risco-benefício de cada ato, procedimento e escolha, sem comprometer a eficácia e a segurança das intervenções propostas para o tratamento do paciente (DUC, HERBERT e HEUSSLER, 2017; CARREÑO-MORENO, CHAPARRO-DÍAZ e LÓPEZ-RANGEL, 2017; BENINI , CAUZZO et al., 2019; NILSSON, JOAKIM et al., 2019).
Como observado, os cuidados paliativos pediátricos estão centrados principalmente na qualidade de vida do paciente, contudo, ainda há muito o que se fazer para que o CPP seja implementado na assistência prestada aos pacientes pediátricos com doenças degenerativas desde o diagnóstico (KNOTT, BIARD et al., 2020). Para um CPP eficiente, é necessário que o programa de cuidados paliativos seja constituído de forma a atender todas as necessidades do paciente. A importante característica da equipe de cuidados paliativos é que diferentes membros podem assumir a liderança, a depender dos objetivos da família e das necessidades em dado momento, tendo em vista que por se tratar de uma equipe multiprofissional, cada um destes membros poderá atuar de forma mais direta a depender da necessidade do paciente ou familiar (KRIKHELI, MATHISEN e CAREY, 2018; WEAVER, ROSENBERG et al., 2018; PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020; KNOTT, BIARD et al., 2020).
Desta forma, é preciso que haja uma organização da equipe de cuidados paliativos com membros adequados, porém, isso não deve retardar a composição da equipe à espera de melhores recursos. Além de conhecimento e experiência clínica, membros de equipes de cuidados paliativos pediátricos devem ter capacidade de organização, espírito de equipe, habilidades de comunicação e relacionamento interpessoal, e ainda conseguir compreender dilemas éticos (VERBERNE, KARS et al., 2018; WEAVER, MOONEY-DOYLE et al., 2019; PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020). Não obstante, como observado por Nilsson et al. (2019), apesar da necessidade de uma equipe especializada, os cuidados paliativos podem ser prestados por um profissional com formação básica em cuidados paliativos, deixando os casos mais complexos para os profissionais especializados.
Contudo, em alguns casos tem sido observado que o prognóstico é discutido principalmente pelo especialista pediátrico do paciente (98%) e não pelo médico de cuidados paliativos (41%), o avanço do planejamento dos cuidados e as decisões relativas às intervenções de manutenção da vida envolvem cada vez mais a equipe interdisciplinar. Mostrando assim a oportunidade de cuidados paliativos de nível primário como uma abordagem de comunicação sinérgica, em parceria e interdisciplinar para prognósticos e metas de conversas sobre cuidados paliativos a serem prestados ao paciente (WEAVER, ROSENBERG et al., 2018).
Cabe ressaltar que na literatura tem sido observado que quando há uma equipe de cuidados paliativos pediátricos voltada para resolução das necessidades dos pacientes e familiares, contribuindo para qualidade de vida destes, os pais preferiram partilhar seu processo de tomada de decisões juntamente com a equipe de CPP (DUC, HERBERT e HEUSSLER, 2017; HENDERSON, YOUNG et al., 2017; CARREÑO-MORENO, CHAPARRO-DÍAZ e LÓPEZ-RANGEL, 2017).
Inerente aos cuidados prestados aos pacientes, os cuidados paliativos deve-se estender aos pais e profissionais de saúde que lidam diretamente com o paciente. Por muita das vezes, a própria equipe assistencial não compreendem a eficiencia dos cuidados paliativos na prestação deste tipo de serviço. Além disso, cabe ressaltar que os cuidados paliativos aos familiares não finalizam após o óbito do paciente (DUC, HERBERT e HEUSSLER, 2017; KRIKHELI, MATHISEN e CAREY, 2018; PINHO, NASCIMENTO et al., 2020).
Os pais muitas vezes experimentam sentimentos intenso como frustração, medo e ansiedade, que podem interferir na capacidade de tomar decisões, principalmente pela incapacidade de aceitar a impossibilidade de cura e a convicção de que o encaminhamento para cuidados paliativos equivale a desistir. Além disso, tem sido observado na literatura que sintomas de ansiedade, depressão e uso de substâncias ilícitas aumentaram nos familiares no ano após a morte de paciente por câncer antes de retornar à linha de base (CARREÑO-MORENO, CHAPARRO-DÍAZ e LÓPEZ-RANGEL, 2017; DUC, HERBERT e HEUSSLER, 2017; PINHO, NASCIMENTO et al., 2020)
Desta forma, o apoio ao luto para com os familiares dos pacientes é parte integrante dos cuidados paliativos pediátricos. Muitos pais desejam acompanhamento e se beneficiam da conexão contínua com os profissionais de saúde de seus filhos. Principalmente porque um dos elementos centrais para o enfrentamento da morte do filho é a manutenção de um vínculo contínuo com ela (CARREÑO-MORENO, CHAPARRO-DÍAZ e LÓPEZ-RANGEL, 2017; DUC, HERBERT e HEUSSLER, 2017; PINHO, NASCIMENTO et al., 2020)
Além de todo o cuidado voltado para as questões espirituais e psicoemocionais, deve ser observar que os pacientes pediátricos em cuidados paliativos também passam por condições físicas debilitadora. Os cinco sintomas mais comuns que as crianças apresentaram foram dor, dispneia, letargia, secreções e irritabilidade. Outros sintomas comuns incluem náuseas/vômitos, constipação, espasmos musculares, convulsões e dificuldades para dormir. Sintomas ou experiências adicionais importantes a serem considerados incluem desafios emocionais e espirituais, desafios comportamentais e deficiências visuais e de comunicação (DUC, HERBERT e HEUSSLER, 2017; THOMAS, PHILLIPS e HAMILTON, 2018).
Tendo em vista que a maioria das doenças, como câncer, insuficiência hepática aguda ou atrofia muscular espinhal, apresenta dor como sintoma. No entanto, a dor costuma ser difícil de controlar, especialmente na população pediátrica. Estudos demonstram que cerca de 76% dos pacientes pediátricos relataram ter dor, sendo que 12% experimentando dor crônica. Mesmo quando houve tentativas de controlar os sintomas farmacologicamente, a dor pode ser um problema significativo para crianças em cuidados paliativos, pois pode interromper atividades básicas da criança e até mesmo o sono, contribuído para piora na qualidade de vida (DUC, HERBERT e HEUSSLER, 2017; THOMAS, PHILLIPS e HAMILTON, 2018). Além disso, reforçando a pratica de cuidados paliativos pediatricos, Mitchell, (2019), ressalta que o ccontrole mais eficaz dos sintomas pode ser realizado no ambiente doméstico com o envolvimento de uma equipe de CPP.
Não obstante, a dor é um dos principais sintomas que contribui para uma piora clínica e emocional em pacientes em cuidados paliativos, sendo assim, o controle desta se torna primordial para melhora da qualidade de vida deste paciente (NILSSON, JOAKIM et al., 2019; TAYLOR, BOOTH et al., 2020).
Nestes casos podem ser usados para controle da dor as terapias multimodais avançadas que podem ser oferecidas a crianças com doenças graves incluem Analgesia básica, Opioides, Analgesia adjuvante e Anestesia regional, essa terapia farmacológica é importante para controle da dor, principalmente em casos de dor moderada a grave, sendo que cerca de 30% dos pacientes em cuidados paliativos apresentam dor moderada a intensa (FRIEDRICHSDORF e POSTIER, 201; THOMAS, PHILLIPS e HAMILTON, 2018).
Os opioides são os fármacos comumente prescritos, sendo padrão-ouro para controle da dor em pediatria. A morfina é o opioide mais usado no tratamento da dor moderada a intensa em pacientes de 3 a 17 anos. Nestes pacientes as doses de morfina são realizadas de acordo com a base corporal do paciente. Normalmente, nas últimas semanas de vida os pacientes podem receber de 0,25 a 24,5 mg/kg por dia de morfina, para auxiliar no controle da dor (THOMAS, PHILLIPS e HAMILTON, 2018; FRIEDRICHSDORF e POSTIER, 2019).
A mudança de um opioide para outro é frequentemente acompanhada por uma mudança no equilíbrio entre analgesia e efeitos colaterais. Os efeitos colaterais associados aos opioides como constipação, prurido e náusea devem ser antecipados e tratados adequadamente (FRIEDRICHSDORF e POSTIER, 2019; GARTEN e BÜHRER, 2019; HENDERSON , RAJAPAKSE et al., 2019).
Os agentes anti-inflamatórios não esteroides (AINEs), representam uma alternativa à terapia com opioides para dor leve a moderada, além de prevenção de efeitos colaterais respiratórios (apneia), gastrointestinais (íleo) e urodinâmicos (retenção urinária) induzidos por opioides (GARTEN e BÜHRER, 2019; FRIEDRICHSDORF e POSTIER, 2019).
A metadona é um medicamento opioide sintético que pode ser usado em cuidados paliativos pediátricos para o controle da dor. A metadona pode ser administrada por via oral, injetável ou transdérmica, devido ao seu perfil de ação multimecanística, é possivelmente o analgésico opioide mais eficaz e subutilizado em crianças com dor intensa (FRIEDRICHSDORF e POSTIER, 2019).
A escetamina tem sido recentemente estudada para o uso em cuidados paliativos pediátricos. É um anestésico dissociativo que age nos receptores NMDA do cérebro, com propriedades analgésicas e antidepressivas. Apesar desta ainda está em fase de estudo, tem demostrado bons resultados no controle da dor em crianças com câncer e outras doenças graves, especialmente quando os medicamentos tradicionais não são eficazes ou causam efeitos colaterais. No entanto, é importante salientar que a escetamina ainda não foi aprovada para uso em cuidados paliativos pediátricos (GARTEN e BÜHRER, 2019).
A cetamina, um antagonista do receptor NMDA que foi desenvolvido principalmente como um agente de indução anestésica, é um anestésico dissociativo que tem sido utilizado em cuidados paliativos pediátricos para o controle da dor. Sua ação é rápida e de curta duração, contribui para que essa seja uma opção atraente para crianças que precisam de alívio imediato da dor. Em baixa dose, até 1 mg/kg é muito segura. Sozinha, tem efeito cardiovascular e respiratório mínimo e normalmente tem efeito mínimo no nível de consciência. Os efeitos colaterais são bastante incomuns com o uso de baixas doses de cetamina, mas podem ocorrer náuseas e/ou vômitos, alucinações e/ou secreções excessivas. O seu uso em cuidados paliativos pediátricos é considerado controverso devido aos seus efeitos colaterais, como alucinações, confusão e pressão arterial elevada. Nestes casos, o uso concomitantemente dos benzodiazepínicos com cetamina contribui para prevenções de alucinações e outros efeitos psicotrópicos (FRIEDRICHSDORF e POSTIER, 2019; SPLINTER, 2019).
A lidocaína é usada para controlar a dor em crianças. É um bloqueador do canal de sódio utilizado para dor intratável, para dor refratária a opioides ou entre aqueles para quem há toxicidade por opioides ou com alto risco de toxicidade por opioides. Durante a administração do fármaco, é importante uma avaliação clínica para verificar os níveis supra terapêuticos, avaliando zumbido, dormência oral e gosto metálico. Em casos que ocorrem a toxidade, essa pode ser tratada com a interrupção imediata da infusão intravenosa e pelo uso de medicamentos antiepilépticos, como midazolam, se houver indicação (FRIEDRICHSDORF e POSTIER, 2019; SPLINTER, 2019).
O magnésio intravenoso é outro fármaco utilizado para controle da dor em pacientes pediátricos em cuidado paliativos. O magnésio é um mineral essencial na transmissão nervosa e na regulação da função muscular. Estudos têm mostrado que o magnésio pode ter um efeito analgésico e anti-inflamatório significativo, e pode ser particularmente útil no tratamento da dor neuropática e da espasticidade em crianças com condições graves de saúde. A dose indicada é de 50 mg/kg de carga ao longo de 30 min do sal sulfato. A maioria dos suplementos orais de magnésio causa fezes moles, se não diarreia, então o magnésio oral é geralmente o sal glicinato (SPLINTER, 2019).
A clonidina e medicamentos similares, como a dexmedetomidina, estão cada vez mais auxiliando no controle da dor em crianças em cuidados paliativos. Essas drogas têm um efeito poupador de opioides potente e muito eficaz. As doses iniciais de clonidina são de 1 mcg/kg por via oral, mas podem ser tituladas até 4 mcg/kg a cada 4 horas. Como a clonidina tem propriedades simpaticolíticas, essa tem sido utilizada como anti-hipertensiva, contudo, é esperada que haja uma diminuição da pressão arterial, bem como diminuição da frequência cardíaca. Entre os possíveis efeitos colaterais da clonidina estão a sonolência, a hipotensão e a bradicardia, que podem ser minimizados com um acompanhamento médico adequado. (FRIEDRICHSDORF e POSTIER, 2019; SPLINTER, 2019).
A gabapentina é utilizada para controlar a dor neuropática, convulsões e outros sintomas, como ansiedade e insônia. É um medicamento que atua nos receptores do ácido gama-aminobutírico (GABA), que é um neurotransmissor inibitório no sistema nervoso central. A gabapentina tem mostrado resultados promissores no alívio da dor neuropática em crianças com câncer, paralisia cerebral e outras condições crônicas. A gabapentina é geralmente bem tolerada, com poucos efeitos colaterais graves, como sonolência, tontura e náusea (FRIEDRICHSDORF e POSTIER, 2019; SPLINTER, 2019).
Os glicocorticosteróides, como a prednisona e a dexametasona têm sido utilizados em cuidados paliativos pediátricos para controlar sintomas como a dor, a inflamação e a dispnéia. Os glicocorticosteróides podem ser administrados por via oral, intravenosa ou intramuscular, e sua dose e duração do tratamento devem ser cuidadosamente monitorados pelos profissionais de saúde, devido aos seus efeitos adversos, como o aumento da pressão arterial, a adrenal e a imunossupressão (FRIEDRICHSDORF e POSTIER, 2019).
Os Canabinóides também tem sido recentemente utilizado para controle da dor em pacientes pediátricos em cuidados paliativos. Eles têm sido usados para tratar sintomas como dor, náusea e vômito em crianças com câncer, epilepsia e outras condições graves. Os canabinóides interagem com os receptores canabinóides no sistema nervoso, e podem ajudar a reduzir a inflamação, a dor e a ansiedade, embora ainda haja muito a ser pesquisado sobre seus efeitos específicos em crianças. Os dois principais fitocanabinóides são o THC (delta-9-tetrahidrocanabinol) e o CBD (canabidiol). O THC está associado a muitos efeitos adversos o CBD não possui toxidade e anula os efeitos do THC (FRIEDRICHSDORF e POSTIER, 2019; SPLINTER, 2019).
O bloqueio da nocicepção da dor usando um anestésico local como a bupivacaína, em alguns casos em conjunto com um opioide e/ou alfa-agonista, pode fornecer analgesia completa sem nenhum dos efeitos colaterais induzidos pelo opioide (FRIEDRICHSDORF e POSTIER, 2019). O propofol é um medicamento utilizado para induzir e manter a anestesia geral durante procedimentos cirúrgicos ou outros procedimentos invasivos. É um anestésico intravenoso de ação rápida, que causa perda de consciência em questão de segundos após a administração. O propofol age no sistema nervoso central, inibindo a atividade dos neurônios e rastreando a transmissão de sinais nervosos. Ele é considerado um dos anestésicos mais seguros e eficazes, com uma recuperação rápida após a sua administração (HOMAS, PHILLIPS e HAMILTON, 2018).
Desta forma, observa-se que os principais benefícios do programa de CPP estão associados a menores taxas de internações hospitalares, melhora na qualidade de vida e no controle de sintomas, principalmente referente a dor. A maior abrangência nos cuidados assistenciais prestados aos pacientes, além disso, os pais sabem que tem uma equipe assistencial que podem contar para resolver suas necessidades básicas em relação ao paciente, mesmo quando não estão nas dependências hospitalares. Não obstante, ainda tem uma equipe que vão presencialmente em sua residência para ampliar os cuidados prestados ao paciente (DUC, HERBERT e HEUSSLER, 2017; KRIKHELI, MATHISEN e CAREY, 2018; VERBERNE, KARS et al., 2018; PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020; PINHO, NASCIMENTO et al., 2020).
As principais barreiras observadas na literatura para um programa de CPP eficiente está associada na resistência em definir o prognóstico de terminalidade e qual o foco da equipe médica em ações curativas. A incerteza sobre quando introduzir os serviços de cuidados paliativos e o que é compreendido pelos familiares, além do valor agregado da contribuição do especialista (WEAVER, ROSENBERG et al., 2018; STREULI , WIDGER et al., 2019; PINHO, NASCIMENTO et al., 2020; TAYLOR, BOOTH et al., 2020).
A barreira mais desafiadora está associada diretamente a instituição assistencial, tendo em vista que a falta de conhecimento sobre o CPP, a rotatividade dos profissionais e hierarquização na assistência médica podem dificultar a tomada de decisões importantes durante a aplicação do CPP, fazendo com que a equipe assistencial, os pacientes e seus familiares não vejam vantagens em aderirem ao programa (BENINI , CAUZZO et al., 2019; BENINI , CAUZZO et al., 2019; GREENFIELD, HOLLEY et al., 2019).
Além disso, observa-se que a pratica de cuidados paliativos ainda não foi difundida na formação dos acadêmicos em medicinas, não obstante, de uma forma geral, o entendimento de cuidados paliativos no Brasil ainda é voltado para a fase de terminalidade dos pacientes pediátricos com câncer. No Distrito Federal, a portaria número 493/20 que regulamenta os programas de residência médica da Secretaria de Saúde do Distrito Federal, preconizam, de forma sucinta, sobre cuidados paliativos somente como um método de comunicação aos familiares sobre fim de possibilidade terapêutica e a indicação de cuidados paliativos, mas não cita como os residentes podem ser treinados para compreender melhor sobre essa pratica. Contudo, a Secretaria de Saúde do Distrito Federal tem avançado no sentido de criar um programa de residência médica multiprofissional em Cuidados Paliativos (BRASÍLIA, 2020).
Benini et al. (2019), salienta que, no geral, os acadêmicos recebem um pouco mais de seis horas de treinamento sobre cuidados paliativos e menos de 50% tem a oportunidade de frequentar um serviço dedicado ao CPP durante o período de residência médica. Os autores observaram que uma quantidade significativa de residentes julga que sua formação é inadequada e não se sentem preparado para lidar com uma criança em cuidados paliativos.
Green e Markaki (2018) observam que os componentes essenciais para programas educacionais de cuidados paliativos pediátricos bem-sucedidos, incluem o estabelecimento de modalidades eficazes e estratégias de ensino para entrega de conteúdo, além disso deve haver o desenvolvimento de um currículo interprofissional de cuidados paliativos e avaliação de programas. A avaliação está direcionada em obter feedback do paciente e familiares, ter a padronização das medidas de prestação de cuidados e poder avaliar os resultados dos cuidados prestados.
No geral, observa-se que ainda há uma grande caminhada para implementação efetiva de cuidados paliativos a nível nacional no Brasil, as leis voltadas para constituição dos programas de cuidados paliativos ainda são recentes. E corroborando para piora desta situação, a efetivação dos programas de cuidados paliativos voltados para pediatria a nível nacional é ainda mais desanimadora, tendo em vista as particularidades voltadas para este público. Enquanto que os cuidados paliativos voltados para adultos estão centrados na terminalidade do paciente, nas crianças é voltada para qualidade de vida destes, tendo em vista que esses pacientes tendem a conviver por muitos anos com as doenças crônicas. Desta foram, é essencial que haja uma contribuição maior das autoridades políticas na regularização e efetivação de todos os programas de cuidados paliativos a nível nacional no Brasil, principalmente os pediátricos (CLERCQ, ROST et al., 2017; HENDERSON, YOUNG et al., 2017; GREEN e MARKAKI, 2018; WIDGER , MEDEIROS et al., 2019; STREULI , WIDGER et al., 2019; GREENFIELD, HOLLEY et al., 2019).
CONCLUSÃO
O desenvolvimento da presente revisão sistemática contribuiu para que fossem avaliados o entendimento sobre os cuidados paliativos prestados aos pacientes pediátricos, bem como os desafios que ainda são encontrados para a implementação efetivas destes programas.
O que se observa é que o principal benefício para os pacientes pediátricos, é que a pratica de cuidados paliativos contribui para a melhora na qualidade de vida destes pacientes e de seus familiares, bem como propicia a melhora da assistência prestadas para estes pacientes, principalmente em relação aos pacientes que sofrem com alguma limitação de vida.
Além disso, a prática de cuidados paliativos auxilia na diminuição de sintomas referente a dor, um dos principais sintomas que causa piora na qualidade de vida dos pacientes. O uso de terapias multimodais avançadas que podem ser oferecidas a crianças com doenças graves inclui analgesia básica, opioides, analgesia adjuvante e anestesia regional sendo primordiais para controle da dor.
Como barreira, ainda se observa que os programas têm dificuldade de ser implementados por conta da hierarquização dentro das instituições, criando um obstáculo na transição de liderança entre membros de uma equipe multidisciplinar de cuidados paliativos de acordo com a necessidades do paciente. Além disso, a falta de treinamento sobre cuidados paliativos na base acadêmica contribui para que haja um estigma entre os médicos sobre qual o papel de cuidados paliativos na assistência prestadas ao paciente.
Desta forma, espera-se que as políticas públicas contribuam com leis que facilitem o acesso dos pacientes aos cuidados paliativos, além de facilitar o acesso ao conhecimento dessa prática clínica na formação acadêmica dos futuros profissionais das áreas da saúde.
AGRADECIMENTOS
Não há.
REFERÊNCIAS
ANCP. Academia Nacional de Cuidados Paliativos e cuidados paliativos no Brasil. Academia Nacional de Cuidados Paliativos, 2022. Disponivel em: <https://paliativo.org.br/cuidados-paliativos/cuidados-paliativos-no-brasil>. Acesso em: novembro 2022.
ALCP. Atlas de Cuidados Paliativos en Latinoamérica. Asociación Latinoamericana de Cuidados Paliativos, v. 1, n. 2ª, p. 55, 2020.
BRASÍLIA. Portaria Nº 493/20. Secretaria de Saúde do Distrito Federal, Brasília, p. 1-74, 2020.
BENINI et al. Training in pediatric palliative care in Italy: still much to do. Ann Ist Super Sanita, v. 55, n. 3, p. 240-245, 2019.
BURKE et al. Inter-Rater Reliability of the Phase of Illness Tool in Pediatric Palliative Care. Am J Hosp Palliat Care, v. 37, n. 10, p. 837-843., 2020.
CÂMARA DOS DEPUTADOS. Projeto cria Programa Nacional de Cuidados Paliativos. Agência Câmara de Notícias, 2022. Disponivel em: <https://www.camara.leg.br/noticias/912536-projeto-cria-programa-nacional-de-cuidados-paliativos#:~:text=O%20Projeto%20de%20Lei%202460,tamb%C3%A9m%20se%20aplica%20aos%20familiares.>. Acesso em: novembro 2022.
CARREÑO-MORENO, S.; CHAPARRO-DÍAZ, L.; LÓPEZ-RANGEL, R. Encontrar sentido para continuar viviendo el reto al perder un hijo por cáncer infantil: revisión integrativa. Pers. bioet, v. 21, n. 1, p. 46-61, 2017.
CFM. Código de ética médica. Código de Ética Médica: Resolução CFM nº 2.217, de 27 de setembro de 2018 , modificada pelas Resoluções CFM nº 2.222/2018 e 2.226/2019, Conselho Federal de Medicina, p. 1-110, 2019.
CLERCQ, E. D. et al. Aligning guidelines and medical practice: Literature review on pediatric palliative care guidelines. Palliat Support Care, v. 15, n. 4, p. 474-489, 2017.
CONNOR, S. R.; DOWNING, ; MARSTON,. Estimating the Global Need for Palliative Care for Children: A Cross-sectional Analysis. J Pain Symptom Manage, v. 53, n. 2, p. 171-177, 2017.
DUC, J. K.; HERBERT, A. R.; HEUSSLER, H. S. Paediatric palliative care and intellectual disability-A unique context. J Appl Res Intellect Disabil, v. 30, n. 6, p. 1111-1124, 2017.
FERREIRA, E. A. L. et al. Exploring the Brazilian pediatric palliative care network: a quantitative analysis of a survey data. Rev. paul. pediatr., v. 41, n. 1, p. :e2022020, 2023.
FRIEDRICHSDORF, S. J.; POSTIER, A. C. Recent advances in pain treatment for children with serious illness. Pain Manag, v. 9, n. 6, p. 583-596, 2019.
GARTEN , ; BÜHRER,. Pain and distress management in palliative neonatal care. Semin Fetal Neonatal Med, v. 24, n. 4, p. 101008, 2019.
GREEN, S. B.; MARKAKI,. Interprofessional palliative care education for pediatric oncology clinicians: an evidence-based practice review. BMC Res Notes, v. 11, n. 7, p. e797, 2018.
GREENFIELD et al. Barriers and facilitators experienced by patients, carers and healthcare professionals when managing symptoms in infants, children and young people at end-of-life: a mixed methods systematic review protocol. BMJ Open., v. 9, n. 7, p. e030566, 2019.
HENDERSON , E. M. et al. Patient-Controlled Analgesia for Children With Life-Limiting Conditions in the Community: Results of a Prospective Observational Study. J Pain Symptom Manage, v. 57, n. 5, p. 1-4, 2019.
HENDERSON et al. Preparing Pediatric Healthcare Professionals for End-of-Life Care Discussions: An Exploratory Study. J Palliat Med, v. 20, n. 6, p. 662-666, 2017.
HENDERSON , E. M. et al. Patient-Controlled Analgesia for Children With Life-Limiting Conditions in the Community: Results of a Prospective Observational Study. J Pain Symptom Manage, v. 57, n. 5, p. 1-4, 2019.
IBGE. Sistema de Estatísticas Vitais. Instituto Brasileiro de Geografia e Estatística, 2020. Disponivel em: <https://www.ibge.gov.br/estatisticas/sociais/populacao/9110-estatisticas-do-registro-civil.html?=&t=destaques>. Acesso em: novembro 2022.
KRIKHELI, ; MATHISEN, B. A.; CAREY, L. B. Speech-language pathology in paediatric palliative care: A scoping review of role and practice. Int J Speech Lang Pathol, v. 20, n. 5, p. 541-553, 2018.
KIM, C. H. et al. Healthcare utilization among children and young people with life-limiting conditions: Exploring palliative care needs using National Health Insurance claims data. Scientific Reports volume, v. 1, n. 1, p. e2692, 2020.
KNOTT et al. A Survey of Music Therapists Working in Pediatric Medical Settings in the United States. J Music Ther, v. 57, n. 1, p. 34-65, 2020.
KRIKHELI, ; MATHISEN, B. A.; CAREY, L. B. Speech-language pathology in paediatric palliative care: A scoping review of role and practice. Int J Speech Lang Pathol, v. 20, n. 5, p. 541-553, 2018.
LINDLEY, L. C. et al. Pediatric Concurrent Hospice Care: A Scoping Review and Directions for Future Nursing Research. J Hosp Palliat Nurs, v. 22, n. 3, p. 238-245, 2020.
MOHER et al. Preferred Reporting Items for Systematic Reviews and Meta-analysis: The PRISMA Statement. Ana. Estag. Med. v. 339. n.1, p. 332-336, 2009.
MITCHELL et al. Specialist paediatric palliative care services: what are the benefits? Archives of Disease in Childhood, v. 102, n. 10, p. 923–929, 2017.
NILSSON et al. Paediatric palliative care: a systematic review. BMJ Supportive & Palliative Care, v. 10, n. 2, p. 1-7, 2019.
PINHO, A. A. A. D. et al. Repercussões dos cuidados paliativos pediátricos: revisão integrativa. Rev. Bioét., v. 28, n. 4, p. 710-717, 2020.
SANTOS, A. F. J.; FERREIRA, E. A. L.; GUIRRO, Ú. B. Atlas dos cuidados paliativos no Brasil 2019. Academia Nacional de Cuidados Paliativos – ANCP, v. 1, n. 1, p. 1-55, 2019.
STREULI , J. C. et al. Impact of specialized pediatric palliative care programs on communication and decision-making. Patient Educ Couns, v. 102, n. 8, p. 1404-1412, 2019.
SPLINTER,. Novel Approaches for Treating Pain in Children. Curr Oncol Rep, v. 21, n. 2, p. 11, 2019.
TAYLOR et al. Specialist paediatric palliative care for children and young people with cancer: A mixed-methods systematic review. Palliat Med., v. 34, n. 6, p. 731–775, 2020.
THOMAS, ; PHILLIPS, ; HAMILTON, R. J. Pain Management in the Pediatric Palliative Care Population. J Nurs Scholarsh, v. 50, n. 4, p. 375-382, 2018.
VERBERNE, L. M. et al. Barriers and facilitators to the implementation of a paediatric palliative care team. BMC Palliat Care., v. 17, n. 23, p. 1-8, 2018.
WHPCA. Global Atlas of Palliative Care. WHPCA, v. 1, n. 2ª, p. 120, 2020.
WEAVER, M. S. et al. A Summary of Pediatric Palliative Care Team Structure and Services as Reported by Centers Caring for Children with Cancer. Journal of Palliative Medicine, v. 21, n. 4, p. 452-462, 2018.
WEAVER, M. S. et al. The Benefits and Burdens of Pediatric Palliative Care and End-of-Life Research: A Systematic Review. J Palliat Med., v. 22, n. 8, p. 915–926, 2019.
WIDGER et al. Indicators Used to Assess the Impact of Specialized Pediatric Palliative Care: A Scoping Review. J Palliat Med, v. 22, n. 2, p. 199-219, 2019.
WHO. Palliative care. World Health Organization, 2022. Disponivel em: <https://www.who.int/health-topics/palliative-care>. Acesso em: novembro 2022.
[1] Secretaria de Saúde do Distrito Federal. Brasília – Distrito Federal.
