REGISTRO DOI: 10.5281/zenodo.8271181
COMARELLA, Gabriella Flores2
DALAZZEN, Anderson Roberto3
ALMEIDA, RMS4
RESUMO: O Coronavírus 2019 (COVID-19) desde sua rápida disseminação global a partir de dezembro de 2019 tem sido o foco das atenções mundiais com um efeito sem precedentes. Estudos clínicos relataram uma associação entre COVID-19 e doenças cardiovasculares. O presente estudo trata sobre a interação do COVID-19 com o sistema cardiovascular, a fim de analisar a incidência de eventos cardiovasculares e suas consequências a curto prazo em pacientes com diagnóstico de síndrome respiratória aguda grave (SARS), causada pelo COVID-19 e comprometimento pulmonar grave, internados na unidade de terapia intensiva (UTI) do Hospital São Lucas na cidade de Cascavel-Pr, no período de março de 2020 a junho de 2021. Para tanto, foi necessário pesquisar a incidência dos eventos cardiovasculares, os desfechos desses pacientes, alta ou óbito, além de comparar as taxas de mortalidade da população com e sem eventos cardiovasculares. Realizou-se um estudo retrospectivo de caráter descritivo e observacional por meio da coleta de dados presentes em prontuários médicos de pacientes com documentação de eventos cardiovasculares. Os dados coletados foram: idade, comorbidades, gênero e presença de eventos cardiovasculares. Verificou-se uma alta incidência de eventos cardiovasculares na população estudada, em que taxa de mortalidade em pacientes com eventos cardiovasculares aparenta ser maior. Portanto, foi possível concluir que o evento cardiovascular tem influência significativa nos óbitos investigados.
PALAVRAS-CHAVE: Eventos cardiovasculares. SARS-CoV-2. Injúria miocárdica. Infecção coronavírus.
ABSTRACT: Coronavirus 2019 (COVID-19) since its fast global spread as of December 2019 has been the focus of worldwide attention with unprecedented effect. Clinical studies have reported an association between COVID-19 and cardiovascular diseases. The present study deals with the interaction of COVID 19 with the cardiovascular system, in order to analyze the incidence of cardiovascular events and their short-term consequences in patients diagnosed with severe acute respiratory syndrome (SARS), caused by COVID-19 and severe pulmonary impairment, admitted to the intensive care unit (ICU) of Hospital São Lucas in the city of Cascavel-Pr, in the period from March 2020 to June 2021. Therefore, it was necessary to research the incidence of cardiovascular events, the outcomes of these patients, discharge or death,and to compare the mortality rates of the population with and without cardiovascular events. A retrospective, descriptive, and observational study was conducted by collecting data from medical records of patients with documentation of cardiovascular events. The data collected were: age, comorbidities, gender and presence of cardiovascular events. A high incidence of cardiovascular events was verified in the studied population, in which the mortality rate in patients with cardiovascular events appears to be higher. Therefore, it was possible to conclude that the cardiovascular event has a significant influence on the deaths investigated.
KEYWORDS: Cardiovascular events. SARS-CoV-2. Myocardial injury. Coronavirus infection.
1. INTRODUÇÃO
Desde sua rápida disseminação global a partir de dezembro de 2019, síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2), que causa doença coronavírus 2019 (COVID-19), tem sido o foco das atenções mundiais(1).
Doença por COVID-19 foi relatada pela primeira vez em Wuhan, China, no final de dezembro de 2019. Desde então, COVID-19 se espalhou rapidamente em todo o mundo e se tornou uma pandemia global que afeta mais de 200 países e territórios, com um efeito sem precedentes não apenas na saúde pública, mas também nas atividades sociais e econômicas(2).
Doença de envolvimento respiratório, apresentando-se como doença leve semelhante à gripe, síndrome do desconforto respiratório agudo potencialmente letal ou pneumonia fulminante, é a manifestação clínica dominante da COVID-19 (3).
Grande parte das pessoas que são infectadas pelo vírus apresentam sintomas como febre, tosse seca, fadiga e dificuldade de respirar. Os sintomas podem aparecer de 2 a 14 dias depois da infecção e o indivíduo poderá se recuperar sem necessitar de tratamento especial (4).
Embora grande parte do foco esteja nas complicações pulmonares, (e elas estão fortemente associadas com a mortalidade), o SARS- CoV-2 pode causar também lesões no fígado, rins, coração e veias, sendo as complicações cardiovasculares um grande contribuidor para a taxa de mortalidade associada à COVID-19 (4).
Demonstrou-se que esse vírus tem predileção pelos pulmões e que as complicações respiratórias estão fortemente associadas à mortalidade, relatórios emergentes mostram que o envolvimento cardíaco pode estar presente em pacientes com COVID-19 (5).
A doença cardiovascular preexistente está associada a piores desfechos e aumento do risco de morte em pacientes com COVID-19, enquanto o próprio COVID-19 também pode se associar ou até mesmo ocasionar lesão miocárdica, síndrome coronariana aguda e tromboembolismo venoso (2).
Em um estudo que avaliou o monitoramento contínuo da injúria cardíaca, relatou que devido à fisiopatologia da COVID-19 o paciente infectado tende a desenvolver após 15 dias do início dos sintomas alguma complicação cardiovascular, dentre elas as mais relatadas estão à miocardite fulminante ou uma disfunção miocárdica que contribuem para o aparecimento de arritmias (6).
A prevalência e o risco de morte de COVID-19 grave são maiores em pacientes idosos com comorbidades crônicas, como hipertensão arterial sistêmica (HAS), diabetes tipo 2, distúrbios cardíacos e cerebrovasculares e DPOC (2).
As comorbidades como doenças cardiovasculares, doenças pulmonares, renais, diabetes, HAS, idade avançada, imobilidade, choque cardiogênico e a coagulopatia, podem estar associados ao COVID-19. Entre os citados, o choque cardiogênico pode ocorrer naqueles pacientes em situação crítica, além de ser a complicação mais grave da infecção (7).
É importante ressaltar que a prevalência dessas condições pré-existentes foi maior em pacientes críticos (como aqueles internados em unidade de terapia intensiva (UTI) e naqueles que morreram) (2).
O objetivo deste trabalho é analisar a incidência de eventos cardiovasculares em pacientes com COVID-19 com comprometimento pulmonar grave, internados na UTI do Hospital São Lucas, FAG, na cidade de Cascavel-Pr.
Como objetivo secundário foram analisados os desfechos dos pacientes que tiveram tais eventos e se houve impacto no prognóstico a curto prazo.
2. MATERIAL E MÉTODO
Foi realizado um estudo retrospectivo de caráter descritivo e observacional mediante análise de prontuários médicos do Hospital São Lucas.
A obtenção dos dados foi feita por meio de consulta aos prontuários eletrônicos, em que as evoluções foram checadas em busca das informações pertinentes. Os dados coletados e tabulados foram: idade, gênero, comorbidades e eventos cardiovasculares.
Foram incluídas todas as comorbidades presentes nos prontuários médicos dos pacientes, como: hipertensão arterial sistêmica, diabetes mellitus, tabagismo, obesidade (IMC ≥ 30kg/m2), hipotireoidismo, lúpus eritematoso sistêmico, nefrite lúpica, gota, artrites, dislipidemia, transtorno depressivo, transtorno de ansiedade generalizada, doença renal crônica, insuficiência renal aguda, insuficiência renal crônica, insuficiência cardíaca congestiva, arritmias cardíacas, fibrilação atrial crônica, insuficiência venosa crônica, neoplasias, osteoporose, epilepsia, parkinson, paralisia supranuclear progressiva, asma, DPOC, hepatopatias e diverticulose.
Os critérios de inclusão foram: pacientes com quadro clínico compatível de CORVID 19 com confirmação sorológica por meio de RT-PCR, durante o período de março de 2020 até junho de 2021, admitidos em unidade de terapia intensiva (UTI), e comprometimento pulmonar grave.
O critério utilizado para a presença de comprometimento pulmonar grave foi a necessidade de ventilação mecânica invasiva ou não invasiva durante a permanência na UTI.
Foram excluídos os pacientes com permanência inferior a dois dias, portadores de doenças avançadas terminais, demência, idade inferior a dezoito anos, não internados em UTI, e sem a necessidade de ventilação mecânica invasiva ou não invasiva.
Durante o período estudado foram admitidos 147 pacientes. Dentro dos critérios acima, foram selecionados para este estudo, 143 pacientes.
A dispensa do termo de consentimento livre e esclarecido (TCLE), foi solicitada, tendo em vista que o estudo tem como metodologia de coleta de dados somente informações secundárias, por meio de pesquisa em prontuários de pacientes incluídos no estudo, além disso, os pesquisadores não tiveram contato físico e não foi realizada nenhuma intervenção em virtude desse estudo. Já o Termo de Compromisso de Uso de Dados (TCUD) foi encaminhado ao local onde a análise dos prontuários foi feita.
A coleta de dados foi realizada após aprovação do comitê de ética em pesquisa número 051610/2022.
Para contextualização da incidência de eventos cardiovasculares em pacientes com COVID-19 e comprometimento pulmonar grave, foi realizado uma seleção de artigos, a fim de identificar a população alvo da pesquisa, nas bases de dados National Library of Medicine (Pubmed) e da Scientific Eletronic Library Online (Scielo), com os seguintes descritores: Doença cardiovascular e COVID-19, COVID-19 e comprometimento pulmonar grave no paciente com COVID-19.
3. FUNDAMENTAÇÃO TEÓRICA
3.1 ASSOCIAÇÃO ENTRE COVID-19 E DOENÇAS CARDIOVASCULARES
Embora a infecção por COVID-19 se manifeste principalmente como uma doença pulmonar, a crescente literatura indica que a infecção por COVID-19 deve ser vista como uma doença sistêmica que afeta todos os sistemas orgânicos, além do sistema respiratório (2). O dano ao sistema cardiovascular é provavelmente multifatorial e pode resultar tanto de um desequilíbrio entre alta demanda metabólica e baixa reserva cardíaca quanto de inflamação sistêmica e trombogênese, podendo ainda ocorrer por lesão direta cardíaca pelo vírus (8). A doença cardiovascular (CV) preexistente parece estar associada a piores desfechos e aumento do risco de morte em pacientes com COVID-19, enquanto o próprio COVID-19 também pode induzir lesão miocárdica, arritmia, síndrome coronariana aguda e tromboembolismo venoso (1).
A compreensão adequada da interação entre COVID-19 e doença CV é necessária para o manejo adequado desses pacientes (9).
3.2 MANIFESTAÇÕES CARDIOVASCULARES DA COVID-19
O coronavírus 2019 (COVID-19), também conhecida como síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2), é um vírus de de RNA de sentido positivo não segmentado e envelopado pertencente ao gênero betacoronavírus (3). Tal como acontece com SARS-CoV e MERS-CoV, a SARS-CoV-2 causa uma infecção respiratória, que leva a um síndrome do desconforto respiratório agudo (SDRA) em alguns pacientes. No entanto, além dos sintomas respiratórios, infecção não controlada por SARS-CoV-2 pode desencadear uma tempestade de citocinas, em que citocinas pró- inflamatórias e quimiocinas, como fator de necrose tumoral-α, IL-1β e IL-6, são super produzidas pelo sistema imunológico, resultando em dano de múltiplos órgãos (1).
A elevação acentuada das troponinas cardíacas é a anormalidade cardíaca mais comumente relatada no COVID-19. Ocorre em aproximadamente 8 e 12% de todos os pacientes. A inflamação parece ser o mecanismo mais comum responsável pela lesão cardíaca (9).
Lesão aguda do miocárdio é a complicação cardiovascular (CV) mais comumente descrita em COVID-19. Relatórios diferentes usaram diferentes definições para lesão miocárdica aguda, incluindo aumento das enzimas cardíacas (diferentes biomarcadores e pontos de corte) e/ou anormalidades eletrocardiográficas. No entanto, uma elevação da troponina I cardíaca de alta sensibilidade (cTnI) acima do limite superior de referência do percentil 99 é o mais comumente usado para definição (9).
Um estudo publicado destacou a presença de arritmia e até de morte cardíaca súbita em pacientes com COVID-19 gravemente enfermos. A primeira série de casos de Wuhan documentou 16,7% e 44% de incidência de arritmia naqueles hospitalizados por COVID 19 e internados na UTI, respectivamente (10).
A alta prevalência de lesão miocárdica pode por si só aumentar as arritmias com risco de vida e contribuir para piores desfechos. É digno de nota que algumas das terapias usadas empiricamente para tratar as infecções por SARS-Cov2, como a cloroquina, tem efeitos conhecidos na repolarização dos miócitos, resultando em risco aumentado de prolongamento do intervalo QT e arritmia subsequente (11).
Evidências crescentes indicam que um contribuinte significativo para a arritmogenicidade da infecção por COVID-19 envolve intensa inflamação sistêmica e que a própria inflamação gerada por COVID-19 pode ser um fator de risco para a síndrome do QT longo e torsades de pointes (1).
O aumento de troponina é acompanhado de elevação de outros marcadores inflamatórios, como dímero-D, ferritina, interleucina-6 (IL-6), desidrogenase láctica (DHL), proteína C reativa, procalcitonina e contagem de leucócitos, mostraram que os pacientes que evoluíram a óbito apresentaram níveis mais altos de dímero-D, IL-6, ferritina e DHL, além de linfopenia, sugerindo que esses marcadores inflamatórios possam ter implicações prognósticas. Dímero-D na admissão maior que 1µg/ml foi preditor independente de mortalidade nessa população (8).
Numa meta-análise de quatro estudos, incluindo um total de 341 pacientes, os níveis de troponina I foram significativamente maiores naqueles com a forma grave da COVID 19 em comparação àqueles com a forma não grave. Os pacientes com injúria miocárdica internaram mais em unidade de terapia intensiva (UTI) (22,2% vs. 2,0%), tiveram maior incidência de IC (52% vs 12%) e maior taxa de óbito (59% vs. 1%) (8).
Outro estudo avaliou 416 pacientes internados por COVID-19 e observou que a injúria miocárdica, definida pela elevação dos níveis de troponina maior que o percentil 99 do valor de referência, é complicação frequente (19,7%) nesses pacientes e está associada com aumento de mortalidade e SDRA (8).
Em muitos pacientes, descobriu-se que a doença causa hipercoagulabilidade grave, e que os incidentes de trombose arterial são relativamente raros, mas significativos. As taxas de acidente vascular cerebral isquêmico e síndrome coronariana aguda (SCA)/infarto do miocárdio (IM) encontradas em pacientes de UTI afetados por COVID-19 na Itália foram 2,5% e 1,1%, respectivamente (3).
O SARS-COV2 infecta os monócitos, macrófagos e células endoteliais vasculares. As células endoteliais vasculares infectadas resultam em dano celular e induzem apoptose, resultando em diminuição da atividade antitrombótica na superfície luminal dos vasos. As células endoteliais saudáveis liberam óxido nítrico, que impede a adesão de leucócitos e plaquetas e a migração de células inflamatórias para a parede do vaso,suprimindo assim a inflamação e a apoptose. Portanto, o endotélio danificado não pode realizar essas ações, resultando em um estado pró-coagulante (3).
3.3 FATORES DE RISCO
A prevalência e o risco de morte de COVID-19 grave são maiores em pacientes idosos com comorbidades crônicas, como hipertensão arterial, diabetes tipo 2, distúrbios cardíacos e cerebrovasculares e DPOC. Isso pode ser devido à prevalência de fragilidade e as doenças cardiovasculares aumentam com a idade devido à disfunção endotelial e perda dos mecanismos cardioprotetores endógenos (12).
Os pacientes com doença cardiovascular (DCV) preexistente parecem ter maior vulnerabilidade para desenvolver COVID-19 e tendem a ter a doença mais grave e com piores resultados clínicos. Vários fatores de risco cardiovascular também afetam negativamente o diagnóstico desses pacientes, embora não pareçam aumentar a probabilidade de desenvolver a infecção (9). Em um relatório envolvendo 1.591 pacientes com COVID-19 que foram admitidos na UTI na Itália, 49% dos pacientes tinham hipertensão pré-existente, 21% tinham DCV e 17% tinham diabetes (2).
A taxa de letalidade de COVID-19 relatado pelo Centro Chinês para Controle e Prevenção de Doenças de COVID-19 em 11 de fevereiro de 2020 foi de 2,3%. A taxa de letalidade individual de pacientes com DCV foi de 10,5% (mais alta entre aqueles com qualquer comorbidade, incluindo doença respiratória crônica (6,3%) ou câncer (5,6%), a taxa de letalidade de pacientes com diabetes foi de 7,3% e a de pacientes com hipertensão foi de 6,0%) (1).
Outro grupo de risco são os pacientes com câncer, que apresentam um maior risco de infecção devido ao comprometimento das defesas do hospedeiro e às sequelas do tratamento antineoplásico (8).
4. RESULTADOS
Foi analisada a incidência de eventos cardiovasculares na população estudada.
Gráfico 1 – Proporção de evento cardiovascular.
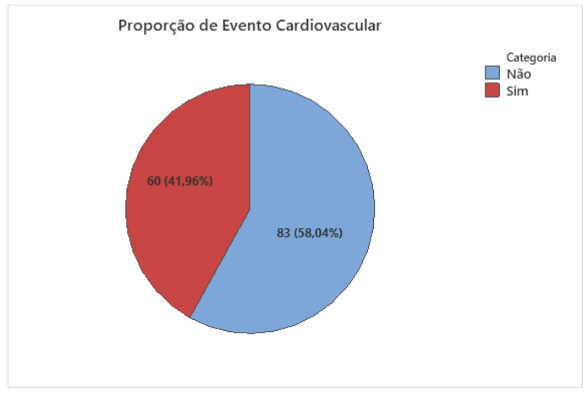
De acordo com o Gráfico 1, observamos que aproximadamente 42% dos pacientes tiveram durante o internamento a ocorrência de algum evento cardiovascular.
Neste caso, ao avaliar o p-valor, temos que esta diferença é significativa.

Para compreender a população estudada e os fatores de risco causais para a ocorrência dos eventos cardiovasculares, foi realizada uma estatística descritiva da população.
Via histograma, foi analisada a idade, em que é possível notar uma distribuição bastante linear a partir dos 30 anos, entretanto, não havendo nenhuma faixa de idade em destaque.
Histograma 1 – Faixa de idade.
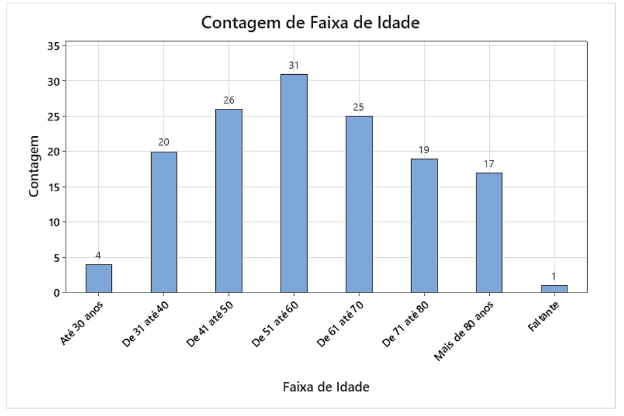
Foram agrupadas as idades a cada 10 anos. Fica evidente um número levemente maior nas faixas de 40 a 70 anos. Mas, ainda com contagens significativas até 40 anos e a partir dos 70 anos.
Para a proporção de gênero, temos uma diferença mais marcante para o sexo masculino, conforme a distribuição do gráfico abaixo.
Gráfico 2 – Proporção de gênero.
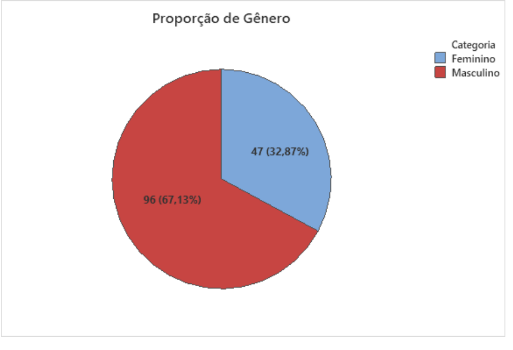
O sexo masculino representou praticamente 2/3 da população total.
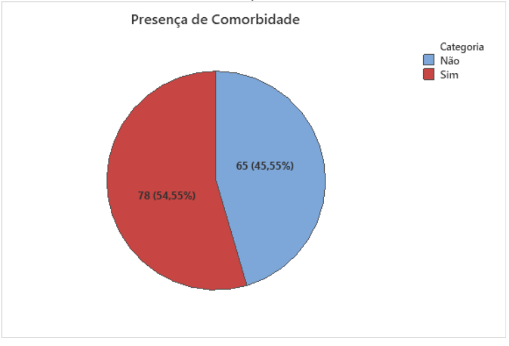
Foram também tabulados as comorbidades e constatou-se que também se tem uma maioria com comorbidades. Conforme abaixo, mais da metade apresenta ao menos uma comorbidade. Não sendo estatisticamente significativa a diferença (p=0,123)
Gráfico 3 – Presença de comorbidades.
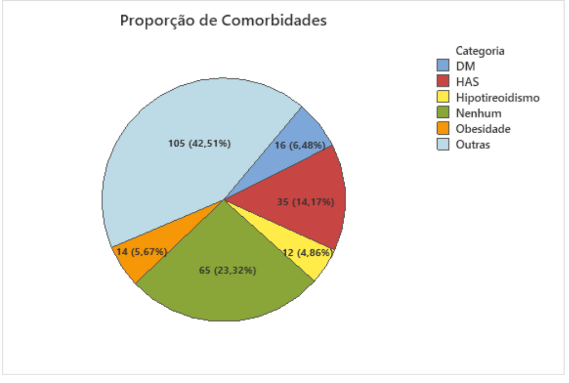
Foram selecionadas as comorbidades e contabilizado a contagem de cada uma. As comorbidades são bastante variadas, mas temos destaque para a contagem de HAS, seguido de DM, Obesidade e Hipotireoidismo:
Gráfico 4 – Proporção de comorbidades.
Ao cruzar os dados de óbito com comorbidade (Sim/Não) e os pacientes que não tiveram óbito, temos a tabela abaixo:
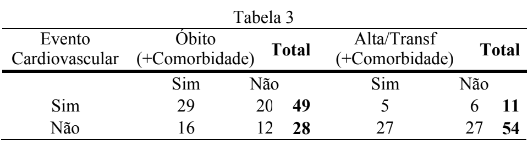
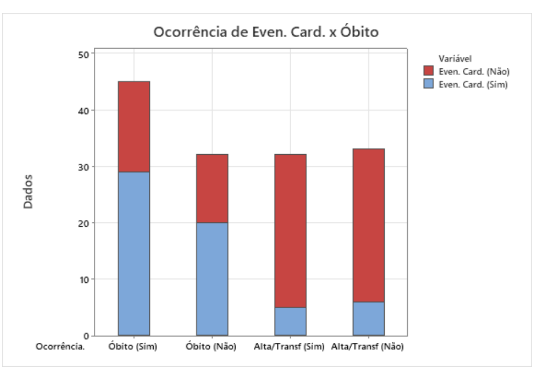
Nota-se que o número de óbitos, com evento cardiovascular, é maior que os sem óbito.
Foi então gerado uma correlação múltipla entre a idade, sexo, comorbidade e evento cardiovascular com efeito principal o óbito e temos:
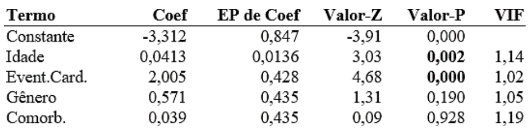
A idade e o evento cardiovascular tiveram p-valor menor que 0,05, o que sugere que estas variáveis são significativas para o modelo gerado.
Ao avaliar um teste de regressão binário entre as respostas do evento cardiovascular e o óbito, temos que o teste mostra uma correlação estatisticamente significativa, com p valor menor que 0,05 e uma razão de chances de ocorrer de 8,3 vezes,com no mínimo 4,3 vezes de chances de vir a óbito por ter um evento cardiovascular dos que não tem.
A regressão logística binária foi o teste utilizado para a análise de variância e razões de chances para preditores.
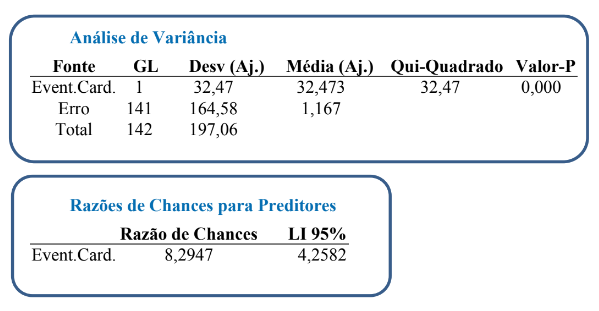
Desta forma, é possível afirmar que o evento cardiovascular tem influência significativa nos óbitos investigados.
5. DISCUSSÃO
A relação entre a COVID-19 e os eventos cardiovasculares têm sido bastante discutida na comunidade científica, e a análise da incidência desses eventos em pacientes com diagnóstico de COVID-19 e comprometimento pulmonar grave internados em UTIs podem fornecer informações valiosas sobre o impacto cardiovascular da infecção.
Vários estudos já demonstraram que a COVID-19 pode afetar o sistema cardiovascular de várias maneiras, incluindo a inflamação sistêmica, a lesão endotelial e a formação de coágulos sanguíneos. Esses efeitos podem levar a uma série de complicações cardiovasculares, como a insuficiência cardíaca, a arritmia e o infarto do miocárdio. Por isso, a análise da incidência de eventos cardiovasculares em pacientes com diagnóstico de COVID-19 e comprometimento pulmonar grave internados em UTIs pode ajudar a entender melhor o risco dessas complicações em pacientes críticos com a doença. Conforme observado na tabela 1, o fator idade é uma das principais variáveis a serem observadas na correlação de eventos cardíacos em pacientes internados devido a quadros de COVID-19 (13). Isso porque no contexto da COVID-19, evidências mostram que a idade avançada está associada a um maior risco de complicações e mortalidade em pacientes infectados pelo vírus. Isso ocorre porque, com o envelhecimento, o sistema imunológico se torna menos eficiente na resposta a infecções, tornando os idosos mais vulneráveis a doenças infecciosas. Além disso, indivíduos mais velhos geralmente têm maior prevalência de comorbidades, como doenças cardiovasculares, diabetes e doenças respiratórias crônicas, que também podem aumentar o risco de complicações da COVID 19 (14). Portanto, a adoção de medidas de prevenção, como distanciamento social, uso de máscaras e vacinação, foram particularmente importantes para proteger os idosos e reduzir o impacto da COVID-19 em indivíduos mais vulneráveis(15). Por sua vez, o estudo de Gupta, Madhavan, et al (16), analisou a incidência de eventos cardiovasculares em 21 hospitais de Nova York que tratavam pacientes com COVID-19 entre março e abril de 2020. O estudo incluiu 2.634 pacientes hospitalizados com COVID 19, dos quais 1.972 (75%) foram internados na UTI. Os resultados mostraram que cerca de 20% dos pacientes hospitalizados com COVID-19 apresentaram eventos cardiovasculares durante a internação, incluindo 8,9% que sofreram um infarto do miocárdio.
Outro estudo, analisou a incidência de complicações cardiovasculares em 416 pacientes hospitalizados com COVID-19 na China. Os resultados mostraram que 19,7% dos pacientes apresentaram complicações cardiovasculares durante a internação, incluindo 16,7% com lesão miocárdica aguda e 7,2% com arritmia (10). Neste estudo, compreendendo uma tamanho amostra de 143 indivíduos, conforme observado no gráfico 2 e tabela 2, observamos que a maior parte dos indivíduos internados foram do sexo masculino, dados que remetem aos principais achados na literatura que indicam que pacientes do sexo masculino têm uma incidência maior de comorbidades cardiovasculares do que pacientes do sexo feminino (17). De acordo com o Centers for Disease Control and Prevention (CDC), os homens têm maior probabilidade do que as mulheres de terem doenças cardíacas, hipertensão, diabetes e outros fatores de risco para doenças cardiovasculares (18). Essas comorbidades podem aumentar o risco de eventos cardiovasculares em pacientes com COVID-19 (19).
O sexo masculino tem uma maior incidência de comorbidades cardiovasculares, a COVID-19 pode afetar o sexo feminino de maneira diferente em relação a eventos cardiovasculares. Um estudo publicado na revista Circulation em 2020 analisou a correlação entre a COVID-19 e as comorbidades cardiovasculares em pacientes de ambos os sexos. Os resultados mostraram que a prevalência de doença arterial coronariana era semelhante entre os dois sexos, mas o sexo feminino apresentavam mais doença valvular do coração e insuficiência cardíaca (20).
Além disso, o estudo de Tam et al. (21), aponta que o sexo feminino pode ter um risco maior de eventos cardiovasculares em relação à COVID-19, independentemente das comorbidades. Os pesquisadores descobriram que, em comparação com o sexo masculino, o sexo feminino tinha uma taxa mais alta de eventos cardiovasculares após a alta hospitalar, mesmo quando ajustadas por idade e outras comorbidades cardiovasculares.
Esses estudos destacam a importância de considerar as comorbidades e o sexo do paciente ao avaliar o risco de eventos cardiovasculares em pacientes com COVID-19 (14,21). É importante que os médicos monitorem cuidadosamente os pacientes, independentemente do sexo, em relação às comorbidades e outras complicações cardiovasculares associadas à COVID-19 (22).
Conforme observado nos gráficos 3 e 4, além da tabela 3, podemos destacar a importância das comorbidades na evolução dos quadros clínicos de pacientes internados nas unidades de terapia intensiva (23). Visto que, as comorbidades têm sido um fator importante a ser considerado no contexto da COVID-19 e dos eventos cardiovasculares em pacientes infectados (14). Os estudos revisados sugerem que pacientes com comorbidades cardiovasculares preexistentes, como hipertensão, doença coronariana, diabetes e obesidade, têm um risco maior de desenvolver complicações cardiovasculares durante a hospitalização por COVID-19 (24,25).
Além disso, os pacientes com comorbidades têm um risco maior de desenvolver formas graves de COVID-19 e de ter uma resposta inflamatória exagerada, conhecida como tempestade de citocinas (14,2). A tempestade de citocinas pode desencadear inflamação sistêmica, danificar os vasos sanguíneos e aumentar o risco de eventos cardiovasculares agudos, como infarto do miocárdio e acidente vascular cerebral (26).
No entanto, o papel das comorbidades pode variar entre pacientes do sexo masculino e feminino. Como mencionado anteriormente, o sexo masculino têm uma maior prevalência de comorbidades cardiovasculares em comparação com o sexo feminino, o que pode explicar a maior incidência de eventos cardiovasculares em pacientes do sexo masculino infectados com COVID-19 (27). Por outro lado, um estudo recente sugere que o sexo feminino pode ter um risco maior de eventos cardiovasculares relacionados à COVID-19, independentemente das comorbidades (15,28,29).
O teste de regressão binário realizado entre as respostas do evento cardiovascular e o óbito aponta para uma relação estatisticamente significativa, com um p-valor maior que 0,05 e uma razão de chances de ocorrer de 8,3 vezes. Isso significa que os pacientes que apresentaram eventos cardiovasculares têm, no mínimo, 4,3 vezes mais chances de falecer do que aqueles que não tiveram esses eventos. Esses resultados enfatizam a importância da monitorização cuidadosa dos pacientes com COVID-19, especialmente aqueles com fatores de risco cardiovasculares. A identificação precoce de eventos cardiovasculares e um tratamento eficaz podem melhorar significativamente os resultados dos pacientes com COVID-19 (22).
Essas informações indicam que tanto a idade quanto a presença de eventos cardiovasculares são fatores significativos na ocorrência de óbito em pacientes com COVID-19. A idade é um fator de risco conhecido para doenças crônicas, incluindo doenças cardiovasculares, e pode estar relacionado a um sistema imunológico enfraquecido e menor capacidade de resposta a infecções virais (14). Já a presença de eventos cardiovasculares pode ser um indicador de comorbidades subjacentes, o que aumenta o risco de complicações e mortalidade em pacientes com COVID-19. Esses resultados destacam a importância de considerar esses fatores de risco ao avaliar o prognóstico e o tratamento de pacientes com COVID-19.
Esses resultados são importantes para destacar a importância do monitoramento cuidadoso de pacientes com COVID-19, especialmente aqueles com comorbidades e/ou idade avançada. Portanto, destaca-se que pacientes que desenvolvem eventos cardiovasculares durante a hospitalização por COVID-19, especialmente aqueles que necessitam de internação em unidades de terapia intensiva (UTIs), têm um risco aumentado de mortalidade (30).
De fato, os estudos apresentados demonstram que pacientes com COVID-19 que desenvolvem complicações cardiovasculares e requerem internação em UTIs apresentam uma mortalidade mais elevada do que aqueles sem tais complicações (19,15) Esses achados destacam a importância da monitorização rigorosa e do gerenciamento ativo de pacientes com COVID-19 que desenvolvem comorbidades cardiovasculares, especialmente aqueles que necessitam de internação em UTIs (31). A identificação precoce dessas complicações e o tratamento adequado podem ajudar a melhorar os desfechos clínicos e a sobrevida desses pacientes(30).
6. CONCLUSÃO
Neste estudo, a incidência dos eventos cardiovasculares apesar de não ser majoritária, se mostrou significativa na população estudada, sendo que quase metade dos pacientes tiveram ao menos um evento cardiovascular.
Em relação ao desfecho dos pacientes e seu prognóstico a curto prazo, podemos concluir que os pacientes com algum evento cardiovascular durante sua internação também tiveram uma maior quantidade de óbitos quando comparados aos que não tiveram.
É importante observar as complicações cardiovasculares que auxiliam ao aumento da mortalidade, tendo em vista que essas complicações estão presente em grande parte dos pacientes infectados com o COVID-19, devido a sua fisiopatologia, e também frente ao tratamento utilizado o qual pode desenvolver efeitos adversos ao paciente.
A compreensão adequada da interação entre COVID-19 e doença cardiovascular é necessária para o manejo adequado desses pacientes. É altamente desejável que os estudos futuros sobre COVID-19 descrevam de forma precisa a incidência, os mecanismos, a apresentação clínica e os resultados de várias manifestações CV nesses pacientes.
REFERÊNCIAS
1. Gerstein NS, Venkataramani R, Goumas AM, Chapman NN, Deriy L. COVID-19-Related Cardiovascular Disease and Practical Considerations for Perioperative Clinicians. Seminars in cardiothoracic and vascular anesthesia. 2020 Dezembro; 24(4): p. 293-303.
2. Nishiga M, Wang DW, Han Y, Lewis DB, Wu JC. COVID-19 and cardiovascular disease: from basic mechanisms to clinical perspectives. Nature Reviews Cardiology. 2020 Julho; 17: p. 543-558.
3. Inam F, Singh PR, Khalid F, Javed A, Shah AR. Acute Coronary Syndrome and COVID-19: A Case Report of Refractory Hypercoagulability. Curēus. 2021 Março; 13(3).
4. Ministério da Saúde. Diário Oficial da União. [Online].; 2020. Available from: https://www.in.gov.br/en/web/dou/-/portaria-n-188-de-3-de-fevereiro-de-2020- 241408388.
5. Aghagoli G, Marin BG, Soliman LB, Sellke FW. Cardiac involvement in COVID-19 patients: Risk factors, predictors, and complications: A review. Journal of Cardiac Surgery. 2020 Abril; 35(6): p. 1302-1305.
6. Guzik TJ, Mohiddin SA, Dimarco A, Patel V, Savvatis K, Marelli-Berg FM, et al. COVID-19 and the cardiovascular system: implications for risk assessment, diagnosis, and treatment options. Cardiovascular research. 2020 Agosto; 116(10): p. 1666-1687.
7. Long B, Brady WJ, Koyfman A, Gottlieb M. Cardiovascular complications in COVID-19. The American journal of emergency medicine. 2020 Julho; 38(7): p. 1504-1507.
8. Costa IBSdS, Bittar CS, Rizk SI, Filho AEdA, Santos KAQ, Machado TIV, et al. O Coração e a COVID-19: O que o Cardiologista Precisa Saber. Arquivos Brasileiros de Cardiologia. 2020 Maio; 114(5): p. 805-816.
9. Bansal M. Cardiovascular disease and COVID-19. Diabetes & Metabolic Syndrome: Clinical Research & Reviews. 2020 Maio-Junho; 14(3): p. 247-250.
10. Shi S, Qin M, Shen B, Cai Y, Liu T, Yang F, et al. Association of Cardiac Injury With Mortality in Hospitalized Patients With COVID-19 in Wuhan, China. JAMA Cardiology. 2020 Março; 5(7): p. 802-810.
11. Cheng P, Zhu H, Witteles RM, Wu JC, Quertermous T, Wu SM, et al. Cardiovascular Risks in Patients with COVID-19: Potential Mechanisms and Areas of Uncertainty. Current Cardiology Reports. 2020 Abril; 34.
12. Moccia F, Gerbino A, Lionetti V, Miragoli M, Munaron LM, Pagliaro P, et al. COVID-19- associated cardiovascular morbidity in older adults: a position paper from the Italian Society of Cardiovascular Researches. GeroScience. 2020 Agosto; 42(4): p. 1021-1049.
13. Shahid Z, Kalayanamitra R, McClafferty B, Kepko D, Ramgobin D, Patel R, et al. COVID-19 and Older Adults: What We Know. Journal of the American Geriatrics Society. 2020 Abril; 68(5): p. 926-929.
14. Bienvenu LA, Noonan J, Wang X, Peter K. Higher mortality of COVID-19 in males: sex differences in immune response and cardiovascular comorbidities. Cardiovascular research. 2020 Dezembro; 116(14): p. 2197-2206.
15. Pillay J, Gaudet L, Wingert A, Bialy L, Mackie AS, Paterson DI, et al. Incidence, risk factors, natural history, and hypothesised mechanisms of myocarditis and pericarditis following covid-19 vaccination: living evidence syntheses and review. BMJ. 2022 Julho; 378.
16. Gupta A, Madhavan MV, Poterucha TJ, DeFilippis EM, Hennessey JA, Redfors B, et al. Association between antecedent statin use and decreased mortality in hospitalized patients with COVID-19. Nature Communications. 2021 Fevereiro; 12.
17. Chung MK, Zidar DA, Bristow MR, Cameron SJ, Chan T, 3rd CVH, et al. COVID-19 and Cardiovascular Disease: From Bench to Bedside. Circulation research. 2021 Abril; 128(8): p. 1214-1236.
18. Centers for Disease Control and Prevention. Heart Disease. [Online].; 2020 [cited 24 Fevereiro 2023. Available from: https://www.cdc.gov/heartdisease/facts.htm.
19. Dessie ZG, Zewotir T. Mortality-related risk factors of COVID-19: a systematic review and meta-analysis of 42 studies and 423,117 patients. BMC infectious diseases. 2021 Agosto; 21(1).
20. Clerkin KJ, Fried JA, Raikhelkar J, Sayer G, Griffin JM, Masoumi A, et al. COVID-19 and Cardiovascular Disease. Circulation. 2020 Março; 141(20): p. 1648-1655.
21. Tam CCF, Cheung KS, Lam S, Wong A, Yung A, Sze M, et al. Impact of Coronavirus Disease 2019 (COVID-19) Outbreak on ST-Segment-Elevation Myocardial Infarction Care in Hong Kong, China. Circulation. Cardiovascular quality and outcomes. 2020 Abril; 13(4).
22. O’Driscoll M, Santos GRD, Wang L, Cummings DAT, Azman AS, Paireau J, et al. Age-specific mortality and immunity patterns of SARS-CoV-2. Nature. 2020 Novembro; 590: p. 140- 145.
23. Izcovich A, Ragusa MA, Tortosa F, Marzio MAL, Agnoletti C, Bengolea A, et al. Prognostic factors for severity and mortality in patients infected with COVID-19: A systematic review. PloS one. 2020 Novembro; 15(11).
24. Scully EP, Haverfield J, Ursin RL, Tannenbaum C, Klein SL. Considering how biological sex impacts immune responses and COVID-19 outcomes. Nature Reviews Immunology. 2020 Junho; 20: p. 442-447.
25. Azevedo RB, Botelho BG, Hollanda JVGd, Ferreira LVL, Andrade LZJd, Oei SSML, et al. Covid-19 and the cardiovascular system: a comprehensive review. Journal of Human Hypertension. 2021 Janeiro; 35: p. 4-11.
26. Ramasamy S, Subbian S. Critical Determinants of Cytokine Storm and Type I Interferon Response in COVID-19 Pathogenesis. Clinical microbiology reviews. 2021 Maio; 34(3).
27. Viveiros A, Rasmuson J, Vu J, Mulvagh SL, Yip CYY, Norris CM, et al. Sex differences in COVID-19: candidate pathways, genetics of ACE2, and sex hormones. Heart and Circulatory Physiology. 2021 Janeiro; 320: p. H296-H304.
28. Yaghoobpoor S, Fathi M, Vakili K, Tutunchian Z, Dehghani M, AB, et al. Cardiovascular Complications of COVID-19 among Pregnant Women and Their Fetuses: A Systematic Review. Journal of clinical medicine. 2020 Outubro; 11(20).
29. Smith ER, Oakley E, Grandner GW, Rukundo G, Farooq F, Ferguson K, et al. Clinical risk factors of adverse outcomes among women with COVID-19 in the pregnancy and postpartum period: a sequential, prospective meta-analysis. American journal of obstetrics and gynecology. 2023 Fevereiro; 228(2): p. 161-177.
30. Ranucci M, Parati G, Dedda UD, Bussotti M, Agricola E, Menicanti L, et al. When Outcomes Diverge: Age and Cardiovascular Risk as Determinants of Mortality and ICU Admission in COVID-19. Journal of clinical medicine. 2022 Julho; 11(44).
31. He F, Quan Y, Lei M, Liu R, Qin S, Zeng J, et al. Clinical features and risk factors for ICU admission in COVID-19 patients with cardiovascular diseases. Aging and Disease. 2020 Julho; 11(4): p. 763-769.
1Artigo elaborado a partir de pesquisa realizada como Trabalho Científico na Área Médica (TCAM) do curso de Medicina, da Faculdade Assis Gurgacz.
2Acadêmica do Curso de Medicina do Centro Universitário Assis Gurgacz.
3Doutor, Médico Cardiologista, Docente do Curso de Medicina do Centro Universitário Assis Gurgacz.
4Doutor, Coordenador do Curso de Medicina do Centro Universitário Assis Gurgacz.
