REGISTRO DOI: 10.5281/zenodo.7975740
Ricardo Prado Correia1
Rodrigo Lessa Pena Nascimento2
Claudio Borges Ferreira3
RESUMO:
Mega Prepúcio Congênito (MPC) é uma condição rara e desafiadora caracterizada por um prepúcio interno excessivo, escassez de pele peniana e um anel fimótico extremamente estreito. Faz parte de um grupo de quatro patologias que se referem à aparência genital como pênis escondido ou enterrado, embora nenhuma dessas crianças tenda a ter pênis pequeno no momento da cirurgia. Isso pode levar a confusão em relação às técnicas descritas quando aplicadas no manejo de diferentes condições cirúrgicas. Portanto, é importante ser preciso ao descrever a condição exata que causa a aparência peniana enterrada ao descrever uma entidade específica como MPC.
Os fatores etiológicos que levam ao seu desenvolvimento são pouco compreendidos. Uma gama de técnicas cirúrgicas tem sido descrita nas últimas três décadas, com resultados funcionais diversos publicados.
O resultado a longo prazo de qualquer correção cirúrgica em termos de estética e possível presença de curvatura na ereção ainda não está disponível. Mais estudos com acompanhamento de longo prazo são necessários para avaliar os benefícios globais de diferentes intervenções cirúrgicas.
Nesse relato de caso apresentaremos a correção de mega prepúcio congênito em uma criança de 05 meses de idade, pela técnica de abordagem anatômica, estágio único. Procedimento realizado sem intercorrência e com bom resultado funcional e cosmético.
PALAVRAS-CHAVES: MEGA PREPÚCIO CONGÊNITO, PÊNIS ENTERRADO, MEGA PREPÚCIO, REPARO ANATÔMICO.
DESCRIÇÃO DO CASO:
Paciente com 05 meses de vida, sexo masculino, parto a termo, sem comorbidades, foi trazido à consulta em ambulatório de urologia pediátrica pela mãe que relatava que a criança apresentava pênis escondido. Acreditava que o tamanho do pênis da criança era pequeno para idade, isso lhe causava certa ansiedade. Urinava por gotejamento ou apenas quando a bolsa que formava no pênis ao longo do dia era pressionada. Não produzia jato urinários.
Nunca havia apresentado infecção urinária febril.
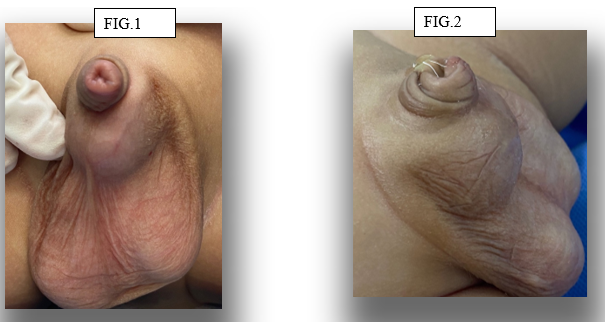
Ao exame físico apresentava uma aparência genital como “enterrado”. (fig. 1)
Havia um inchaço penoescrotal óbvio após a micção. Ocorria saída de urina com a expressão manual do inchaço (fig. 2). Pênis de tamanho normal foi revelado com cobertura de pele dorsal adequada, mas pele peniana ventral inadequada e às vezes espessada. Havia um ângulo penoscrotal e penopúbico mal definidos com um grau de transposição peno escrotal.
Testículos atróficos e tópicos.
Após devidas orientações à mãe foi decidido pela realização de correção cirúrgica, em único estágio, a partir da técnica de abordagem anatômica.
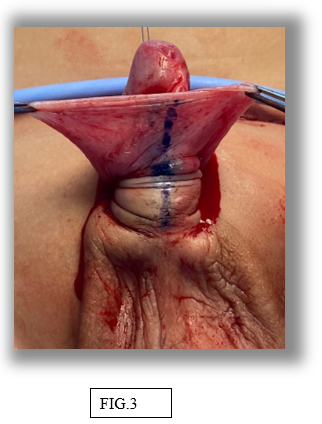
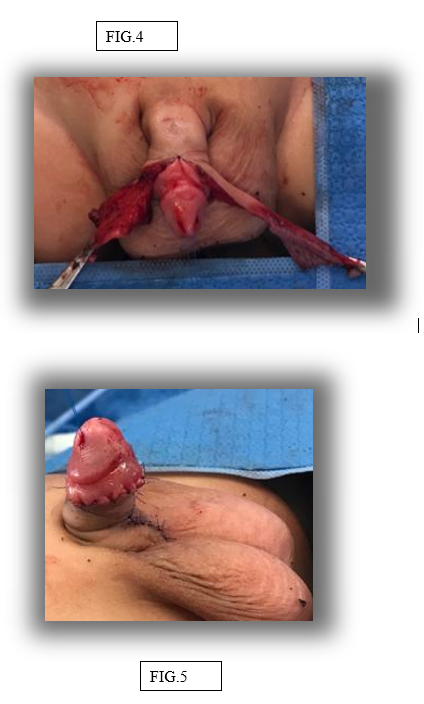
O procedimento foi realizado sem intercorrências. Foi realizada uma incisão curva entre a pele escrotal e a pele da haste peniana, dissecção circunferencial superficial à fáscia de buck que liberou o pênis e permitiu que o escroto assumisse uma posição mais caudal. A dissecção distalmente levantou o saco prepucial que foi aberto ventralmente (FIG 3). A pele prepucial interna redundante estava excitada. Após o desenluvamento completo, o retalho dorsal da pele foi afinado (FIG 4.). A base do retalho foi ancorada e o retângulo de pele enrolado ao redor do eixo e anastomosado. A incisão restante em forma de diamante foi fechada em uma linha vertical. A aparência final é a de um pênis circuncidado (FIG 5). Realizado curativo compressivo.
A criança recebeu alta hospitalar no dia seguinte.
Pós-operatório sem intercorrências, alta ambulatorial com 30 dias. Pais satisfeitos com resultado cosmético.
DISCUSSÃO:
O termo “pênis enterrado” é usado para descrever diferentes entidades patológicas que apresentam uma aparência de pênis oculto. (1)
Em geral, existem quatro causas de aparência peniana enterrada, todas caracterizadas pelo tamanho normal do falo. O primeiro é o pênis preso secundário à cicatriz prepucial distal após a circuncisão. O segundo é o pênis oculto secundário ao excesso de gordura supra púbica e à má fixação da pele da haste peniana. O terceiro é o Mega Prepúcio Congênito (MPC), e o quarto é o pênis alado secundário à fusão no escrotal, que pode dar uma aparência discreta ao pênis. (2)
Isso pode levar a confusão em relação às técnicas descritas quando aplicadas no manejo de diferentes condições cirúrgicas. É muito importante ser preciso ao descrever a condição exata que causa a aparência peniana enterrada ao descrever uma entidade específica como MPC. (2,3)
O MPC foi descrito pela primeira vez em 1994 por O’ Brien (4). É caracterizada por fimose grave com grande balonização do prepúcio interno excessivo durante a micção. Isso está associado a um inchaço que se estende até a junção penoescrotal, cuja compressão causa a expressão da urina através da abertura prepucial muito estreita. Há má fixação da pele da haste peniana na base do pênis com perda dos ângulos pelo público e penescrotal (2). Durante a micção, a urina fica aprisionada sob o prepúcio fimótico formando um balonismo hemisférico basal característico do prepúcio com o anel prepucial fechando o exuberante prepúcio interno criando um grande reservatório que foi denominado como “bexiga prepucial”. (2,4,5)
Isso pode estar associado a um certo desconforto. O reservatório se esvazia por gotejamento de urina durante um período prolongado ou os pais tendem a esvaziá-lo por compressão manual. Urina turva ou com mau cheiro é mais comum do que infecções urinárias febris comprovadas (1,2,5,6)
Não é possível identificar uma incidência exata de MP na literatura dada a raridade da condição e o número relativamente pequeno de casos relatados em cada manuscrito. Os pacientes com MP geralmente se apresentam entre 3 e 18 meses de idade, com um número menor de casos apresentando-se em idades mais avançadas. (1)
Muito ainda se desconhece sobre a história natural da MP ao longo dos anos e principalmente na puberdade. Sabemos que as complicações após a correção do MP são geralmente mínimas, com apenas uma minoria exigindo reoperação. (6)
As consequências desta condição são um pênis preso ou escondido, balonismo grave, gotejamento, micção difícil e infecção urinária. Em adultos, a ereção dolorosa também é relatada (4-6).
Diferentes técnicas cirúrgicas foram descritas para repará-lo. Todos eles parecem alcançar bons resultados em relação aos sintomas e à função, porém muitas são discutidas quanto ao aspecto cosmético. A projeção do pênis a partir do mons pubis e a cobertura da pele do eixo são os desafios de qualquer reparo de MPC (8,9).
Entre as muitas técnicas cirúrgicas empregadas no manejo da MPC, destacam-se a liberação de aderências da haste peniana, desenluvamento do pênis para a fáscia de Buck, dissecção da raiz do pênis, divisão do ligamento suspensor do pênis, desfralde prepucial, ancoragem da pele na base do pênis ou mesmo na sínfise púbica, lipectomia aberta, várias ‘Z’-plastias e flacidez cutânea. (8-11). Ambas as abordagens ventral [e dorsal são descritas. Embora os princípios cirúrgicos sejam semelhantes, as variações de como a cobertura da haste peniana é obtida definem as diferenças básicas dessas técnicas (9,11).
Os procedimentos cirúrgicos para o manejo da MP podem ser amplamente classificados em abordagens de estágio único ou de dois estágios. A primeira abordagem visa realizar um único procedimento e proporcionar uma aparência final circuncidada. em geral, o resultado e as complicações são semelhantes à cirurgia de hipospádia, que é um procedimento muito familiar para urologistas pediátricos, com exclusão das complicações ureterais relacionadas à uretroplastia na cirurgia de hipospádia. Por outro lado, a realização de uma prepucioplastia inicial traz a vantagem de ser um procedimento relativamente simples e direto, preservando o prepúcio e permitindo a remodelação à medida que a criança cresce. Certamente, nos primeiros anos o aspecto cosmético ainda não é satisfatório, mas tende a melhorar com o crescimento da criança. Essa abordagem permite a avaliação do aspecto cosmético do MP após a classificação do componente funcional. À medida que a criança cresce, a família pode tomar uma decisão informada de manter o prepúcio enquanto aceita sua aparência cosmética, em vez de prosseguir (9-12).
O estágio único fornece cobertura da haste peniana principalmente pela pele peniana ou pelo excesso da camada prepucial interna ou uma combinação de ambos. A abordagem cirúrgica estagiada visa aliviar a obstrução inicial ao fluxo urinário e o desconforto causado pelo anel fimótico apertado, realizando uma prepucioplastia “uma ou duas incisões prepuciais no anel constritor”. A pele prepucial interna geralmente começa a se remodelar à medida que a criança cresce. O acompanhamento anual é necessário até a idade de 4 a 6 anos para permitir a remodelação da pele e tomar uma decisão final se alguma cirurgia adicional for necessária (3, 10, 11,).
As vantagens da presente técnica são que, ao dissecar os planos de tecido, a haste peniana é liberada das inserções profundas e o escroto assume uma posição mais caudal. Recobrir o pênis com pele dorsal permite uma aparência circuncidada normal, com melhor resultado cosmético. (9-11,12)
CONCLUSÃO:
Como doença relativamente rara e com fortes impactos emocionais familiares, o Mega Prepúcio Congênito deve ser abordado de maneira correta, diagnóstico preciso, tendo em vista a gama de patologias que simulam a aparência do pênis enterrado.
O resultado a longo prazo de qualquer correção cirúrgica em termos de estética e possível presença de curvatura na ereção ainda não está disponível. Mais estudos com acompanhamento de longo prazo são necessários para avaliar os benefícios globais de diferentes intervenções cirúrgicas.
A escolha da técnica a ser empregada depende das preferências dos familiares e das necessidades individuais do caso, e, que possivelmente traga os melhores resultados cosméticos e funcionais.
REFERÊNCIAS:
- Lasso Betancor, C. E., Cherian, A., Smeulders, N., Mushtaq, I., & Cuckow, P. (2019). Mid to long term outcomes of the “anatomical approach” to congenital mega-prepuce repair. Journal of Pediatric Urology.doi:10.1016/j.jpurol.2019.02.007
- Shalaby, M., & Cascio, S. (2021). Megaprepuce: a systematic review of a rare condition with a controversial surgical management. Pediatric Surgery International, 37(6), 815–825.doi:10.1007/s00383-021-04883-5
- Werner Z., Hajiran A., Al-Omar O. Congenital megaprepuce: literature review and surgical correction. Case rep urol. 2019; 2019: 1-6.
- O’brien, A., Shapiro, A. M. & frank, J. D. Phimosis or congenital megaprepuce. BJU int. 1994; 73, 719–720.
- Rod, J., Desmonts, A., Petit, T., & Ravasse, P. (2013). Congenital megaprepuce: A 12-year experience (52 cases) of this specific form of buried penis. Journal of Pediatric Urology, 9(6), 784–788.doi:10.1016/j.jpurol.2012.10.010
- Podestá ML, Podestá M Jr (2018) Megaprepuce reconstruction: a single center experience. Front Pediatr 6:64
- Donatucci CF, ritter EF. Management of the buried penis in adults. J Urol. 1998; 159:420-424.
- Smeulders N., Wilcox DT, Cuckow PM. The buried penis— An Anatomical Approach. BJU Int. 2000; 86:523–526.
- Callewaert PRH, Rahnama’i MS, Guimarães MNC, Vrijens DMJ, Van Kerrebroeck Peva. Double longitudinal megapreputium incision technique: the Dolomite. Urology [internet]. 2014; 83(5): 1149-54.
- Lin HW, Zhang l, Geng HQ, Fang XL, Xu GF, Xu MS, et al. An arc incision surgical approach in congenital megaprepuce. Chin Med J (engl). 2015; 128(4): 555.
- Lasso Betancor, C. E., Cherian, A., Smeulders, N., Mushtaq, I., & Cuckow, P. (2019). Mid to long term outcomes of the “anatomical approach” to congenital mega-prepuce repair. Journal of Pediatric Urology.doi:10.1016/j.jpurol.2019.02.007
- Hirsch k, Schwaiger B, Kraske S, Wullich B (2019) Megaprepuce: presentation of a modified surgical technique with excellent cosmetic and functional results. J Pediatr Urol 15(4):401-e1.
FIGURAS:
1Departamento De Urologia Da Universidade Federal Do Espírito Santo
2Departamento De Urologia Da Universidade Federal Do Espírito Santo
3Departamento De Urologia Da Universidade Federal Do Espírito Santo
