Facial reconstruction using three-dimensional technology
REGISTRO DOI: 10.5281/zenodo.7932765
Eliel Ribeiro de Sousa Júnior¹
João Vitor Sousa Barros1
Ricardo Kiyoshi Yamashita2
Resumo
A tecnologia tridimensional foi criada em 1938 pelo britânico Sir Charles Wheatstone, e atualmente é muito conhecida e utilizada em diversas áreas, porém seu uso na área da saúde ainda é novidade. Os objetivos deste artigo são: analisar a origem da tecnologia 3D e sua aplicabilidade na área da saúde, apresentar os prós e contras do uso da tecnologia 3D nas reconstituições faciais, analisar um caso clínico e seu protocolo de atendimento observando se a reconstituição facial 3D é a melhor opção pós traumas faciais. A impressão 3D é um processo de manufatura de objetos sólidos em 3 dimensões que se baseia na adição de material por camadas a partir de um arquivo digital. Sua capacidade de impressão de modelos de estudo, e de órgãos, tem facilitado procedimentos cirúrgicos complexos, como em casos de traumas com etiologia multifatorial, relacionada principalmente a certos fatores como acidentes de trânsito e lesões cancerígenas com perdas de ossos faciais. Sendo assim esta tecnologia proporciona um pré-operatório seguro e com maior precisão, e uma diminuição considerável no tempo cirúrgico, e um pós operatório com resultados satisfatórios, tanto para a equipe médica quanto ao paciente, melhorando a satisfação e alto-estima do paciente.
Palavras-Chave: Tecnologia Tridimensional. Impressão 3D. Traumas. Reconstituição Facial.
Abstract
The three-dimensional technology was created in 1938 by the British Sir Charles Wheatstone, and is currently well known and used in several areas, but its use in the health area is still new. The objectives of this article are: to analyze the origin of 3D technology and its applicability in the health area, to present the pros and cons of using 3D technology in facial reconstructions, to analyze a clinical case and its care protocol, observing whether 3D facial reconstruction is the best option after facial trauma. 3D printing is a process of manufacturing solid objects in 3D that is based on adding material layer by layer from a digital file. Its ability to print study models, and organs, has facilitated complex surgical procedures, such as in cases of trauma with multifactorial etiology, mainly related to certain factors such as traffic accidents and cancerous lesions with loss of facial bones. Therefore, this technology provides a safer and more accurate preoperative period, a considerable decrease in surgical time, and a postoperative period with satisfactory results, both for the medical team and the patient, improving patient satisfaction and self-esteem.
Keywords: Three-Dimensional Technology. 3D printing. Trauma. Facial Reconstruction
1. INTRODUÇÃO
O trauma facial pode ser considerado uma das agressões mais devastadoras encontradas em centros traumáticos, devido às consequências emocionais e à possibilidade de deformidade, e também ao impacto econômico que tais traumas causam em um sistema de saúde. Estas lesões são presenciadas, diariamente, em hospitais de urgência e acometem com maior incidência aos jovens, tendo como principais fatores a agressão física e os acidentes de trânsito.
A cirurgia buco-maxilo-facial é uma especialidade odontológica expansiva, que atua na área de traumas, fraturas e reconstrução orofacial, esta é muito ampla, pois abrange diversas formas cirúrgicas e variados materiais como o autógeno (retirado da própria pessoa), alógeno (banco de ósseos), liofilizado em pó (matriz mineral bovina) e sintético (desenvolvido em laboratório) (KAO; SCOTT, 2007).
Os avanços tecnológicos apresentam um grande impacto em todas as áreas da odontologia, pois possuem o intuito de facilitar tais processos. As inovações que chegam ao mercado da odontologia trazem muitos benefícios e melhoram muito a experiência dos pacientes em seus tratamentos, pode-se destacar a precisão dos resultados, a redução da dor, tratamentos mais eficientes e maior conforto e comodidade ao paciente.
A utilização da Manufatura Aditiva e da Digitalização tridimensional no âmbito médico e odontológico progrediu com o intuito de permitir programações cirúrgicas e criação de próteses e órteses (FERNANDES et al., 2004).
A Impressão 3D é um processo de manufatura de objetos sólidos tridimensionais que se baseia na adição de material por camadas a partir de um arquivo digital, e vem ganhando espaço como material sintético em cirurgias de reconstrução facial, devido alguns fatores benéficos comparada a outros materiais cirúrgicos (VOLPATO, 2017).
Por esse motivo, faz-se necessário uma revisão de literatura sobre a tecnologia tridimensional, desde sua origem até sua ingressão em técnicas cirúrgicas orofaciais, por ainda ser incomum, bem como comentar casos clínicos na qual foram utilizada a técnica com uso da tecnologia 3D, analisando se houve sucesso pós cirúrgico, e discutir suas vantagens e desvantagens.
1.1 Objetivos
1.1.1 Objetivo Geral
Apresentar a nova tecnologia de reconstituição facial 3D.
1.1.2 Objetivos Específicos
a) Analisar a origem da Tecnologia 3D e sua aplicabilidade na área da Saúde; b) Apresentar os prós e contras do uso da tecnologia 3D nas reconstituições faciais;
c) Analisar um caso clínico e seu protocolo de atendimento em cirurgia de reconstituição facial através do uso da tecnologia 3D;
d) Observar se a cirurgia de reconstituição facial com uso da tecnologia tridimensional poderá ser a melhor opção de tratamento pós traumas faciais;
2. REFERENCIAL TEÓRICO
2.1 Traumas Faciais
O trauma pode ser considerado o conjunto de perturbações causadas subitamente por um agente físico de etiologia, natureza e extensão muito variadas, podendo estar situado nos diferentes segmentos corpóreos. Estes estão entre as principais causas de morte e morbidade no mundo, segundo aos dados da OMS (Organização Mundial de Saúde). As lesões na cabeça e face representam em torno de 50% das mortes traumáticas.
A etiologia do trauma facial é multifatorial, pois sua predominância está relacionada a certos fatores como: violência, idade, sexo, classe social e local de moradia. Porém os acidentes de trânsitos são predominantes, tendo maior relevância os acidentes envolvendo os motociclistas. A violência interpessoal também aparece frequentemente como causa dos traumas faciais (REVISTA BRASILEIRA DE OTARRINOLARINGOLOGIA, 2006).
Segundo aos dados divulgados por uma pesquisa feita pela Revista Brasileira de Otorrinolaringologia em 2006, os ossos faciais mais acometidos em traumas são a mandíbula, nasal e o zigomático, no entanto, esses números podem estar marcados pela possibilidade de subnotificação das fraturas nasais. Estes traumas podem causar uma série de complicações como: infecção, má-oclusão dentária, perda de dentes, dipoplia, outras alterações visuais, rinolateralidade, rinoesclerose e obstrução nasal.
2.2 Reconstituição Facial
A Reconstituição Facial pertence a área cirúrgica da reabilitação, pois é recomendada pós traumas faciais causadas principalmente por acidentes e violência interpessoal.
É feita por utilização de enxertos ósseos para reparação de defeitos, principalmente com a utilização de osso autógeno (retirado da própria pessoa). Com os crescentes avanços tecnológicos, os pesquisadores conseguiram ampliar o espectro de materiais de enxerto para aloenxertos (tecido cadavérico), xenoenxertos (tecidos de espécies diferentes) e materiais sintéticos (desenvolvido em laboratório), que oferecem ao cirurgião e ao paciente opções, cada uma com vantagens exclusivas (CLINICAS DE CIRURGIA ORAL E MAXILOFACIAL DA AMÉRICA DO NORTE; 2007).
1.3 Tecnologia Tridimensional
A impressão tridimensional (3D) é um processo de prototipagem rápida com a tecnologia que permite a criação de geometrias complexas, que antes não eram possíveis através de outros processos de manufatura, segundo a Revista Interdisciplinar Ciências Médicas-MG existem várias aplicabilidades dessa técnica de impressão em três dimensões, porém uma das mais estudadas é sua aplicação na área da saúde. Com seu desenvolvimento, a técnica de impressão 3D passou a ser amplamente aproveitada, devido a qualidade e confiança que ela oferece, para a fabricação de tecidos vivos e órgãos, criação e personalização de próteses e órteses, implantes e modelos anatômicos, possibilitando assim, a substituição de um órgão amputado ou com comprometimento funcional, e também permitindo que o profissional possa testar a técnica a ser empregada em um procedimento antes em uma peça impressa 3D (MATOZINHOS et al, 2017).
A impressão 3D tem viabilizado além da elaboração de novas abordagens terapêuticas, o impulsionamento dinâmico de procedimentos cirúrgicos, garantindo um melhor prognóstico e um incremento na qualidade de vida dos pacientes. (BERNARDES, 2018).
1.4 Cirurgias Bucomaxilofaciais
A cirurgia e traumatologia bucomaxilofacial integram a especialidade da odontologia que tem como intuito o diagnóstico e o tratamento cirúrgico das doenças, traumatismos, lesões e anomalias que podem ser congênitas e adquiridas do aparelho mastigatório, de seus implementos e estruturas craniofaciais associadas, podendo ser dividida anatomicamente em cirurgia bucal ou bucomaxilar, maxilofacial, reparadora e traumatológica. Situam-se nessa área, implantes, enxertos, transplantes, biopsias, cirurgia com finalidade protética e ortodôntica, cirurgias de cistos, lesões de origem traumática na área bucomaxilofacial, malformações maxilares e mandibulares e outros (VALENTE, 2018).
3. METODOLOGIA
A realização deste trabalho foi através de revisão bibliográfica, fundamentados em artigos científicos publicados em português e inglês de significativa relevância da área estudada entre os anos 2004-2022, obtidos das fontes: SciELO, Google Acadêmico e Pub Med. As palavras empregadas para busca foram: Traumas Orofaciais, impressão 3D, tecnologia tridimensional na saúde e reconstituição facial.
Os artigos foram escolhidos conforme continham conceitos de análise crítico e científico sobre os fatores relacionados aos benefícios de novas tecnologias como a tridimensional, na Odontologia e saúde em geral, em casos de reconstituição orofacial.
4. RESULTADOS E DISCUSSÃO
4.1 Origem e Aplicabilidade na Saúde
Atualmente, a tecnologia tridimensional é muito relevante, pois está presente em diversas áreas, como a indústria automobilística, aeroespacial, da saúde, de alimentos entre outros, todavia sua origem não é tão recente. Segundo a Revista Terra, o físico e inventor britânico Sir Charles Wheatstone criou o estereoscópio em 1838, dispositivo baseado numa combinação de prismas e espelhos que permitia ver imagens em 3D a partir de imagens 2D, mostrando que duas imagens visualmente combinadas podem criar a ilusão de profundidade e três dimensões.
Posteriormente, na década de 1980, o engenheiro Chuck Chill desenvolveu a primeira impressora tridimensional, trazendo experiências de ficção científica para realidade, com o objetivo de criação de peças para indústrias automobilísticas, as quais possibilitaram produzir protótipos e testá-los antes de criar as ferramentas para linha de produção (MATOZINHOS et al 2017; PALMA; KLAPPER, 2015)
Um dos primeiros registro de caso do uso da tecnologia tridimensional para criação de implantes de ossos faciais, foi publicado por alguns jornais, O Globo e a UOL (2014), no qual um habitante de País de Gales chamado Stephen Poder sofreu um grave acidente de moto, que lhe causou diversas fraturas nos ossos da face, recorrendo para a cirurgia de reconstituição facial com impressão 3D.
4.2 Vantagens e Desvantagens
A Cirurgia de Reconstituição Tridimensional por ser ainda novidade no mercado da saúde, existem frequentes dúvidas sobre seu uso e recomendação, pois esta possui características positivas e negativas tanto para a equipe médica, quanto ao paciente. Sobre suas vantagens, destaca-se a diminuição considerável no tempo cirúrgico e no pós operatório, comparado as demais técnicas clássicas, minimizando assim o risco de infecção. Outra vantagem desta técnica, é o aumento do sucesso no procedimento, melhorando a satisfação e autoestima do paciente, e ainda permite um ótimo ajuste do protótipo impresso (COLPO, 2018).
Além disso, esta técnica permite um pré-operatório seguro, através de modelos de estudo anatômicos, gerado por uma impressão 3D. Segundo Adrian Sugar, cirurgião responsável pela reconstituição facial de Stephen Poder “Os resultados são muito melhores do que qualquer coisa que fizemos antes. É incomparável. Isso nos permite ser muito mais precisos” (VEJA, 2014).
Em relação as desvantagens, estas são vistas como uma incógnita, porém existe uma discussão sobre seu preço, pois devido a diminuição do tempo cirúrgico e de internação do paciente, existe uma redução de custos hospitalares. Porém o valor financeiro desta cirurgia ao paciente pode variar muito de acordo com o osso danificado, o material do protótipo e a gravidade da fratura. Entretanto existes casos na qual os valores foram divulgados, variando de 85.000 a 130.000 reais, sendo considerado de alto custo financeiro (G1, 2015; TV BRASIL, 2018).
4.3 Protocolos de Atendimento (Protocolos Cirúrgicos)
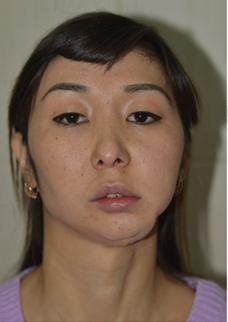
Para a análise da tecnologia tridimensional em reconstituições faciais incluímos um caso clínico a este projeto, proporcionando uma melhor compreensão desta área cirúrgica na prática. Uma paciente de 25 anos apresentou um defeito mandibular lateral esquerdo do forame mentoniano ao côndilo, bem como uma inclinação oclusal maxilar severa (Fig. 1A). Do corpo mandibular distal ao forame mentual, ramo ascendente e côndilo foram removidos durante a infância devido a um tumor benigno. Uma placa de reconstrução de titânio foi utilizada para a cirurgia reconstrutiva após a remoção do tumor, material utilizado devido a sua biocompatibilidade, resistência a corrosão e propriedades mecânicas, mas a placa de reconstrução foi logo exposta e removida (LEE et al., 2016; WOLZ et al., 2019).
Fonte: LEE et al., 2016.
4.3.1 Anamnese e Planejamento
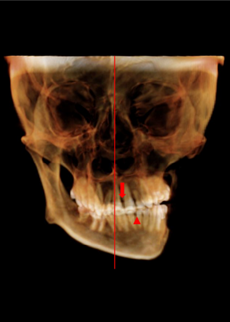
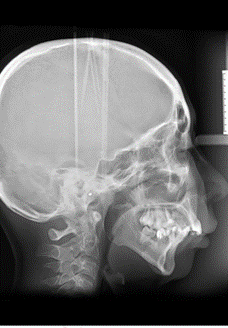
O diagnóstico de alterações nas estruturas bucais e anexas é possível apenas por meio de um exame clínico sistemático, ordenado e completo, composto por anamnese e exame físico intraoral e extraoral. Após a remoção da placa, a paciente passou a viver sem a mandíbula lateral esquerda ao côndilo, que lhe causou um desvio severo da mandíbula para esquerda e compensação dentária. Resultando em uma extrusão dentária superior direito e uma inclinação oclusal da maxila (Fig. 1B). Na visão frontal, a assimetria facial era aparente, a linha mediana mandibular estava 10mm desviada para esquerda, quando comparada a linha maxilar, dentes superiores com inclinação para esquerda, sua exposição incisal em estado de repouso foi de 6mm. Overbite e Overjet foram de 5,2 e 7,4mm, respectivamente (Fig 1C).
Fonte: LEE et al., 2016.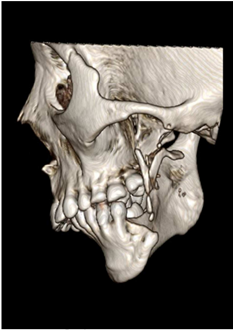
Fonte: LEE et al., 2016.
Apenas um osso de formato triangular permaneceu distalmente ao segundo pré-molar esquerdo, enquanto o corpo mandibular, corpo ascendente e côndilo ausentes (Fig. 1D). Paciente não apresentava disfunção da articulação temporomandibular direita, possuía cicatriz na região extraoral da operação do tumor e posterior placa, seu estado do tecido mole intraoral foi considerado muito bom. Por fim, paciente era saudável e não apresentava doenças sistêmicas (LEE et al., 2016; BRANDÃO et al., 2018).
Fonte: LEE et al., 2016.
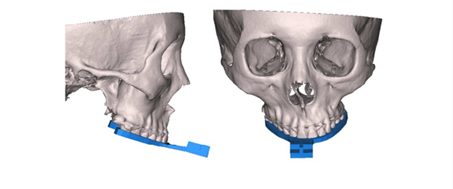
O planejamento cirúrgico é uma das fases mais importantes para o sucesso da cirurgia. É por meio dele que se obtém as relações ósseas maxilomandibulares (SHIMIDT et al., 2022). Os objetivos do tratamento foram: (1) reconstruir a lateral da mandíbula, (2) reconstruir a ATM, (3) estabelecer a assimetria facial, (4) corrigir as posições da maxila e mandíbula, (5) estabelecer uma oclusão sólida, (6) eliminar uma compensação dentária. A técnica do buraco da fechadura foi adotada para posicionar a maxila e a mandíbula. A impressão 3D foi planejada para a reconstrução da lateral da mandíbula e ramo ascendente, enquanto o côndilo seria reconstruído conectando ao côndilo dispositivo. Impressões da dentição maxilar e mandibular foram obtidas, e modelos de estudo dentários foram fabricados. Os dados do paciente foram armazenados e reconstruído em imagens ósseas 3D usando o programa Mimics (Materialise Co, Leauven, Bélgica). O corte virtual foi realizado em um modelo ósseo 3D reconstruído de acordo com o plano cirúrgico (LEE et al., 2016).
O programa Mimics foi usado tanto para a cirurgia virtual quanto no desenho chave/fechadura. Em termos de design de chave/buraco de fechadura, a chave inicial foi desenhado digitalmente (Fig. 2A) e consistia de uma placa oclusal, um braço conector e a chave. Um buraco de fechadura para se encaixar perfeitamente com a chave foi projetado virtualmente e os dois braços foram conectados ao buraco da fechadura. O braço foi conectado a base, que foi projetado para que houvesse tanto o contato corporal quanto possível com o piriforme, abertura localizada acima da linha de osteotomia (Fig. 2B). Com o planejamento virtual concluído, a chave final foi digitalmente projetado (Fig. 2C). Uma chave inicial, um buraco de fechadura e uma chave final projetados digitalmente foram impressos usando uma impressora 3D. A chave inicial impressa, buraco da fechadura e chave final foram esterilizadas com gás óxido de etileno (Fig. 2D) (LEE et al., 2016).
Fonte: LEE et al., 2016.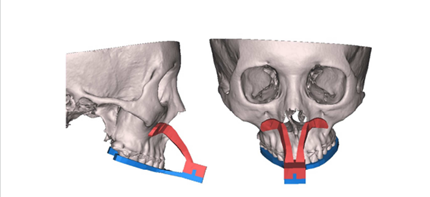
Fonte: LEE et al., 2016.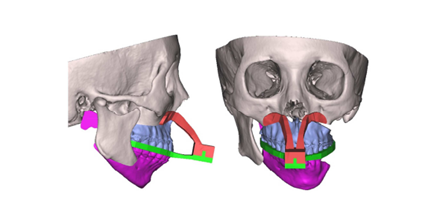
Fonte: LEE et al., 2016.
Fonte: LEE et al., 2016.
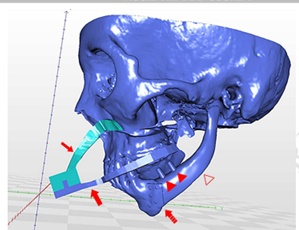
4.3.2 Macro/micro Design e Preparação de uma Mandíbula de Titânio Impressa em 3D e Testes Mecânicos
A impressão 3D auxilia no planejamento cirúrgico, possibilitando maior precisão dos diagnósticos e na compreensão de estruturas anatômicas, porém seu benefício de maior impacto em todos os sistemas de saúde é a criação de órgãos humanos. Desse modo, o lado esquerdo da mandíbula foi projetado através de um software (Fig. 3A). Os dois pilares voltados para a fossa central do dente molar superior foram projetados para restauração protética usando a coroa (Fig. 3B). Após a conclusão de mandíbula, foi criado um desenho de coroa temporária que permitiria a oclusão com o maxilar após a instalação dos pilares. O arquivo foi programado para uma impressora 3D, e uma mandíbula artificial foi impressa. No processo de fabricação o tempo total para produzir a mandíbula artificial foi de aproximadamente 6 horas. Após a impressão, a mandíbula artificial foi conectada ao côndilo ao modelo através de um processo de fresagem. Coroas temporárias foram impressas usando uma impressora 3D e testado para mandíbula (Fig. 3B) (LEE et al., 2016; CAMPOS et al., 2015).
Fonte: LEE et al., 2016.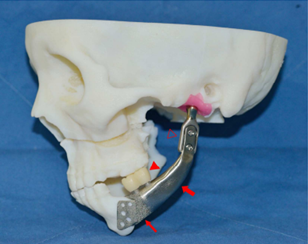
Fonte: LEE et al., 2016.
Testes mecânicos foram conduzidos para avaliar a resistência da mandíbula impressa, particularmente na junção das partes sólidas e porosas. Todos os testes mecânicos foram conduzidos com o mesmo tipo de mandíbula de titânio que foi usado durante as operações. O teste mecânico foi realizado em uma máquina de teste (Fig. 4). A posição e forma oclusal dos dentes posteriores assim como a utilização de implantes dentários contribui com uma adequada função mastigatória. O teste mecânico mostrou que a mandíbula impressa em 3D tinha força que suportaria a força da mordida, enquanto o ponto de junção das partes porosa e sólida não era fraco (LEE et al., 2016; ROCHA, 2019).

Fonte: LEE et al., 2016.
4.3.3 Procedimento Cirúrgico e Acompanhamento Pós-operatório
A cirurgia bimaxilar foi concluída fixando a maxila usando uma mini placa e fixando o seguimento de suporte de côndilo e seguimento de suporte de dente do lado direito da mandíbula. A mandíbula impressa foi facilmente colocada de acordo com a cirurgia virtual porque a parte que estaria em contato com o osso foi projetada para envolver o osso. A margem da coroa temporária estava a 2 mm da margem gengival para facilitar a limpeza, e o paciente foi instruído a usar waterpik e uma escova de dentes interdental para manter uma higiene rigorosa envolvendo o pilar. Um bom pós operatório é essencial, pois podem ocorrer três tipos de complicações: gerais, específicas ou especiais. A complicação geral pode acontecer com qualquer paciente independentemente do tipo de procedimento cirúrgico. Já as específicas possuem relação direta com o órgão operado podendo variar a frequência e ocorrência em função do tipo de anestesia e dos cuidados pós-cirúrgicos. Enquanto as especiais, acometem pacientes com alguma condição clínica prévia à intervenção cirúrgica. A recuperação pós- operatória da paciente transcorreu sem intercorrência. IMF usando elástico foi mantido por duas semanas, seguido de um exercício de movimento de abertura mandibular. A simetria de seu rosto foi recuperada, e a paciente não relata mais sofrer de ronco (Fig. 5) (LEE et al., 2016; SOUSA AFL et al., 2020).
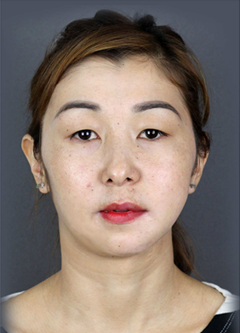
Fonte: LEE et al., 2016.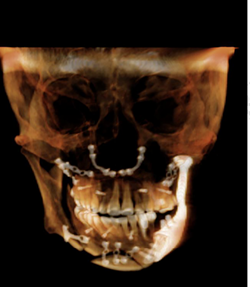
Fonte: LEE et al., 2016.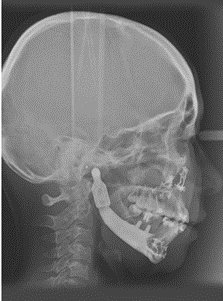
Fonte: LEE et al., 2016.
5. CONSIDERAÇÕES FINAIS
O avanço tecnológico vem proporcionando mais estética e naturalidade, favorecendo assim o bem estar físico e emocional do paciente. Com isso, concluímos através de estudo de artigos, e dos argumentos apresentados no texto, que a tecnologia 3D tem revolucionado a área da saúde, principalmente a área cirúrgica, e esta técnica tem se mostrado um ótimo tratamento pós traumas faciais, com sua facilitação no planejamento cirúrgico e pré-operatório através da digitalização anatômica e impressão 3D para modelos de estudo e implantes ósseos definitivos, contribuindo para uma melhor compreensão da equipe médica assim colaborando na operação propriamente dita. A tecnologia tridimensional é positiva também ao paciente, proporcionando um transoperatório com menor desconforto e tempo necessário, assim também um pós operatório com resultados consideravelmente melhores, sendo seu alto custo financeiro seu principal obstáculo atualmente.
6. REFERÊNCIAS
BRANDÃO, B. A., Fernandes, D. C., Cortez, D. L., Loureiro, A. S., Moraes, G. R., & Brêda, M. A. (2018). Importância de um exame clínico adequado para o atendimento odontológico. Caderno De Graduação – Ciências Biológicas E Da Saúde – UNIT – ALAGOAS, 5(1), 77. Recuperado de https://periodicos.set.edu.br/fitsbiosaude/article/view/5681
CAMPOS, Danilo Corrêa et al. Impressora 3D na área da saúde. UNILUS Ensino e Pesquisa, v. 13, n. 30, p. 180, 2016.
COLPO, Julio Cesar et al. Impressão 3D de próteses em titânio e hidroxiapatita para cranioplastias humanas: parecer técnico científico como ferramenta à regulação sanitária. 2018.
FERNANDES, A. Y. LORONGA, P. R. COELHO, R. A. DUCATI L. G. SILVA, M. Prototipagem como forma Alternativa para realização de cranioplastia com metilmetacrilato. Revista Arq Neuropsiquiatr v. 62 n.3-B p.:865-868 Bauru SP, Brasil. Mai. 2004
FERREIRA, Moreira, F. Almeida Traumas faciais: uma revisão sistemática de literatura RFO, Passo Fundo, v. 21, n. 3, p. 331-337, set./dez. 2016. Disponível em: < http://seer.upf.br/index.php/rfo/article/view/6158/4223 > Acesso em: 24 Fev. 2023
G1, Unicamp faz 1ª cirurgia de crânio com titânio impresso em 3D do Brasil, jun. 2015. Disponível em: < https://g1.globo.com/sp/campinas-regiao/noticia/2015/06/unicamp-faz-1-cirurgia-de-cranio-com-material-feito-em-3d-no-brasil-campinas.html > Acesso em: 10 Abr. 2023
KAO ST, Scott DD. A review of bone substitutes. Oral Maxilofac Surg Clin North Am. Nov;19(4):513-21. Disponível em: < https://doi.org/10.1016/j.coms.2007.06.002 > em: 30 Mai. 2022
LEE, Ui-Lyong et al. Simultaneous bimaxillary surgery and mandibular reconstruction with a 3-dimensional printed titanium implant fabricated by electron beam melting: a preliminary mechanical testing of the printed mandible. Journal of Oral and Maxillofacial Surgery, v. 74, n. 7, p. 1501. e1-1501. e15, 2016.
MATOZINHOS, Isabela Penido et al. Impressão 3D: Inovações no campo da medicina. Revista Interdisciplinar Ciências Médicas, v. 1, n. 1, p. 143-162, 2017.
OLIVEIRA, Haroldo Gregorio; WOLZ, Carlos R.; JUNIOR, Mario Wolfart. Biomateriais de titânio: Perspectivas de aplicação. Anais da Mostra Nacional de Iniciação Científica e Tecnológica Interdisciplinar (MICTI)-e-ISSN 2316-7165, v. 1, n. 11, p. 1-5, 2018.
ROCHA, Cibele Oliveira de Melo. Análise da eficiência mastigatória, força máxima de mordida e autopercepção da saúde bucal para próteses totais e overdentures implantorretidas com diferentes padrões oclusais. 2019.
SOUSA AFL, et al. Complicações no pós-operatório tardio em pacientes cirúrgicos: revisão integrative. Revista Brasileira de Enfermagem, 2020; 73(5): e20190290.
TV BRASIL, Médicos da Austrália fazem primeira reconstrução de face em molde 3D, dez. 2018. Disponível em: < https://tvbrasil.ebc.com.br/reporter-brasil/2018/12/medicos-da-australia-fazem-primeira-reconstrucao-de-face-em-molde-3d > Acesso em: 10 Abr. 2023
VALENTE, Claudio. Emergências em bucomaxilofacial: clínicas, cirúrgicas e traumatológicas. Thieme Revinter Publicações LTDA, 2018.
VEJA, Médicos realizam reconstrução facial de paciente com impressora 3D, mar. 2014. Disponível em: < https://veja.abril.com.br/saude/medicos-realizam-reconstrucao-facial-de-paciente-com-impressora-3d/ > Acesso em: 21 Abr. 2023
VOLPATO N. et al Manufatura aditiva: Tecnologia e aplicações da impressão 3D Editora Edgard Bucher Ltda. 2017. Disponível em: < https://books.google.com.br/books?hl=pt-BR&lr=&id=ni9dDwAAQBAJ&oi=fnd&pg=PA15&dq=(VOLPATO,+2017)&ots=Jq6LesBBSO&sig=rnYY8zXG6m7iUE62VPPCiFzyrVA#v=onepage&q=(VOLPATO%2C%202017)&f=false > Acesso em: 30 Mai. 2022
1 Acadêmico de Odontologia; Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC; Av. Filadélfia, 568; Setor Oeste; CEP: 77.816-540; Araguaína – TO. Email: eliel-junior10@hotmail.com, vitorsous2001@gmail.com.
2 Mestrado em Prótese Dentária, Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC; Av. Filadélfia, 568; Setor Oeste; CEP: 77.816-540; Araguaína – TO. Email: ricardo.yamashita@unitpac.edu.br
