PERCUTANEOUS COLLAGEN INDUCTION IN THE TREATMENT OF ACNE SCAR IN ADULTS: A SYSTEMATIC REVIEW
INDUCCIÓN DE COLÁGENO PERCUTÁNEO EN EL TRATAMIENTO DE CICATRICES DE ACNÉ EN ADULTOS: UNA REVISIÓN SISTEMÁTICA
REGISTRO DOI: 10.5281/zenodo.7903322
Ana Cristina Costa Leite¹
Ilze Emilly Oliveira Brito²
Luciane Marta Neiva de Oliveira³
RESUMO
Introdução: A Terapia de Indução Percutânea de Colágeno (TIPC) tem sido utilizada frequentemente no tratamento de cicatrizes de acne. Objetivo: Identificar os efeitos da TIPC no tratamento de cicatrizes de acne em adultos e sua combinação com outras terapias. Método: Foi realizada uma revisão sistemática, com levantamento de dados nas bases de dados PUBMED, PEDro e CENTRAL. Foram incluídos apenas estudos com delineamento de ensaios clínicos randomizados, com versão em texto completo e sem restrições de idioma ou ano de publicação. Os estudos foram analisados por meio da escala PEDro. Resultados: Foram identificados 5420 artigos nas bases de dados. Após a exclusão de 28 artigos duplicados, foram excluídos 5393 artigos pela análise dos títulos, 7 pela análise dos resumos e 12 a partir da leitura na íntegra, sendo selecionados 9 artigos para análise. A maioria dos relatórios indicou que o microagulhamento é seguro e bem tolerável para todos os pacientes, enquanto a terapia combinada mostrou melhora na aparência das cicatrizes de acne. Agentes tópicos adicionais, como o ácido tricloroacético, recebem benefícios do microagulhamento, pois aumentam a entrega de drogas através da barreira cutânea. Conclusão: O microagulhamento em conjugação com solução de jesser, laser de CO2 fracionado, PRP, injeção intradérmica de plasma de plaquetas, peeling de ácido glicólico 35% e peeling químico apresenta melhor tolerância e efetividade no tratamento de cicatrizes de acne em adultos em relação a monoterapia. No entanto, pesquisas com um melhor desenho metodológico e um tamanho de amostra maior se tornam necessárias.
Palavras-chave: Microagulhamento. Cicatriz. Acne.
ABSTRACT
Introduction: Percutaneous Collagen Induction Therapy (TIPC) has been frequently used in the treatment of acne scars. Objective: To identify the effects of TIPC in the treatment of acne scars in adults and its combination with other therapies. Method: A systematic review was carried out, with data collection in the PUBMED, PEDro and CENTRAL databases. Only studies with the design of randomized clinical trials, with a full-text version and without language or year of publication restrictions were included. The studies were analyzed using the PEDro scale. Results: 5420 articles were identified in the databases. After excluding 28 duplicate articles, 5393 articles were excluded by analyzing the titles, 7 by analyzing the abstracts and 12 by reading the full text, with 9 articles being selected for analysis. Most reports indicated that microneedling is safe and well tolerated for all patients, while combination therapy has shown improvement in the appearance of acne scars. Additional topical agents such as trichloroacetic acid benefit from microneedling as they enhance drug delivery across the skin barrier. Conclusion: Microneedling in conjunction with Jesser’s solution, fractional CO2 laser, PRP, intradermal injection of platelet plasma, glycolic acid peeling 35% and chemical peeling presents better tolerance and effectiveness in the treatment of acne scars in adults compared to monotherapy. However, studies with a better methodological design and a larger sample size are needed.
Keywords: Microneedling; scar; acne.
RESUMEN
Introdução: A Terapia de Indução Percutânea de Colágeno (TIPC) tem sido utilizado frecuentemente no tratamento de cicatrizes de acne. Objetivo: Identificar los efectos de TIPC en el tratamiento de cicatrices de acné en adultos y su combinación con otras terapias. Método: Foi realizó una revisión sistemática, con levantamiento de dados nas bases de dados PUBMED, PEDro y CENTRAL. Foram incluídos apenas estudos com delineamento de ensayos clínicos randomizados, com versão em texto completo y sem restrições de language ou ano de publicação. Os estudos foram analizados por meio da escala PEDro. Resultados: Foram identificados 5420 artigos nas bases de dados. Após a exclusão de 28 artigos duplicados, foram excluídos 5393 artigos pela analise dos titles, 7 pela análise dos resumos e 12 a partir da leitura na íntegra, sendo selecionados 9 artigos for análise. A maioria dos relatórios indicó que o microagulhamento é seguro y bem tolerável para todos los pacientes, enquanto a terapia combinada mostrou melhora na aparência das cicatrizes de acne. Agentes tópicos adicionais, como o ácido tricloroacético, recebem benefícios do microagulhamento, pois aumentam a entrega de drogas através da barreira cutânea. Conclusión: O microagulhamento em conjugação com solução de jesser, laser de CO2 fracionado, PRP, injeção intradérmica de plasma de plaquetas, peeling de ácido glicólico 35% y peeling químico presenta mejor tolerancia y eficacia no tratamento de cicatrizes de acne em adultos em relação a monoterapia. No entanto, pesquisas com um melhor desenho metodológico e um tamanho de amostra maior se tornam necessárias.
Palavras-chave: microagujas; cicatriz; acné.
1 INTRODUÇÃO
As cicatrizes de acne são uma consequência da inflamação da acne nobulocística, ocasionadas pela diminuição ou aumento da formação do colágeno no tecido. Essas cicatrizes são classificadas em atróficas, hipertróficas ou queloidianas, onde as atróficas perfazem 80% a 90% dos casos, e descritas em três tipos: cicatriz em picador de gelo, quando possuem diâmetro menor que 2 mm e são bem delimitadas e profundas; cicatriz em vagão, quando mais largas, redondas e bem demarcadas; ou cicatriz em rolamento, quando manifestam um sombreamento superficial de aspecto ondulado (PEREZ RIGAL et al, 2022; PEIXOTO et al, 2020; JAMES, BERGER, ELSTON, 2007).
Levando em consideração que a autoimagem é diretamente associada ao fator estético, as cicatrizes de acne podem levar a efeitos psicológicos prejudiciais e afetar negativamente a qualidade de vida dos pacientes, sendo muitas vezes agravada pelo envelhecimento, onde estudos entre adultos com acne não tratada mostraram maior desemprego e menor status social. Assim, a demanda por tratamentos eficazes é particularmente alta (GOUVEIA et. Al, 2005; SOLIMAN et al, 2018; STANGELAND et al, 2019).
Inúmeras opções de tratamento para as cicatrizes de acne já foram descritas na literatura com desfechos clínicos diversos que dependem da apresentação clínica da afecção. Estas incluem técnicas cirúrgicas ou não cirúrgicas como retinoides, preenchimento dérmico, lasers fracionados ablativos e não ablativos, peelings químicos e físicos, radiofrequência e a indução percutânea de colágeno (SALAMEH et al, 2022; SADICK, CARDONA, 2018). Dentre essas opções, a Terapia de Indução Percutânea de Colágeno (TIPC) também denominada como microagulhamento, tem sido usada para induzir a formação de colágeno, neovascularização e produção de fator de crescimento das áreas tratadas (FERTIG et al, 2018).
O microagulhamento é uma modalidade terapêutica introduzida na década de 1990 que tem sido utilizada frequentemente no tratamento de cicatrizes utilizando um equipamento que consiste em um rolo de polietileno coberto por agulhas estéreis que variam de 0,5mm a 2,5mm, que são aplicadas na pele em movimentos de “vai e vem” provocando micro lesões que desencadeiam a reconstituição do tecido lesionado por uma nova produção de fibras colágenas. O processo induz a repigmentação através da melhora do suprimento sanguíneo, além de possibilitar a introdução de ativos no tecido (KUTLU, KARADAG, WOLLINA, 2023; GUPTA et al, 2022).
Apesar das evidências científicas pertinentes a este procedimento serem relativamente recentes, não são encontradas revisões sistemáticas robustas expondo a temática, justificando a necessidade de explorar melhor a técnica, bem como aprofundar o conhecimento sobre as formas de aplicação, combinação terapêutica ou uso de ativos fármacos, tornando possível apontar a relevância de um tratamento que melhore significativamente a aparência, qualidade de vida e autoestima das pessoas afetadas. Dessa forma, o objetivo deste estudo é identificar os efeitos da Indução Percutânea de Colágeno no tratamento de cicatrizes de acne em adultos e sua combinação com outras terapias.
2 MÉTODO
O presente estudo foi realizado por meio de uma revisão sistemática, seguindo as principais diretrizes do Preferred Reporting Items for Systematic Review and Meta-Analyses (PRISMA). Foi realizada a inscrição no protocolo de estudo no Registro Prospectivo Internacional de Revisões Sistemáticas (PROSPERO) e aceita sob o número CRD42022382711 em novembro de 2022.
O levantamento de dados foi realizado no ano de 2023, no período de fevereiro a março, por meio das bases de dados National Library of Medicine (PUBMED), Physiotherapy Evidence Database (PEDro) e Cochrane Central Register of Controlled (CENTRAL) com os seguintes descritores de ciências da saúde (DECs): Acne, Cicatriz, Microagulhamento; e seus termos correspondentes em inglês (MASH): Acne, Scar, Microneedling. Utilizou-se os operadores booleanos AND e OR para a combinação dos termos e realização da busca. Todo o processo de revisão seguiu os passos de identificação das referências, seleção, elegibilidade e inclusão conforme demonstrado na Figura 1.
Figura 1: Fluxograma
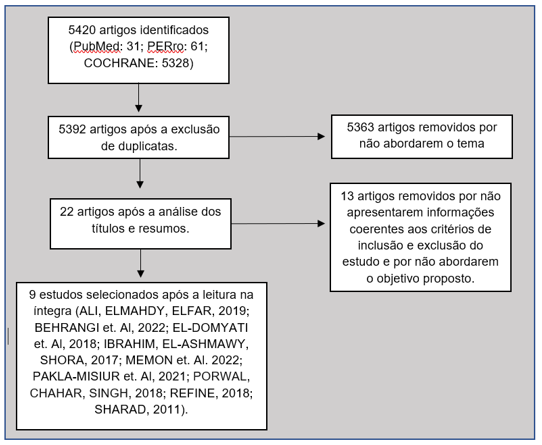
Foram incluídos estudos com delineamento de ensaios clínicos randomizados (ECRs) sem restrições de idioma e ano de publicação, que tratassem dos efeitos da indução percutânea de colágeno em adultos que foram acometidos por cicatrizes de acne. Não foram considerados os estudos que não abordavam a temática a ser trabalhada, artigos originais que envolviam pesquisa em animal, textos incompletos e artigos que não tinham informações coerentes aos critérios estabelecidos.
Após a seleção, os artigos foram analisados por meio da escala PeDro (Physiotherapy Evidence Database) que avalia através de 11 itens, os critérios de um ensaio clínico em condições ideais e a qualidade do estudo na área da Fisioterapia (MOSELEY et al., 2002). A PEDro escale foi utilizada para auxiliar a análise crítica dos ensaios clínicos randomizados coletados para obtenção dos resultados e discussões.
Todo o processo de revisão foi conduzido por dois examinadores de forma independente, realizando a separação e avaliação dos títulos dos estudos científicos, sendo selecionados os que mencionaram a temática do presente estudo. Em seguida, foi efetuada uma leitura minuciosa e posteriormente, foi executada a leitura completa dos estudos selecionados, a fim de identificar os critérios de inclusão e exclusão previamente estabelecidos pelo presente estudo. Dentre os artigos selecionados, foram tabuladas as principais informações de interesse
3 RESULTADOS
O presente estudo identificou 5420 artigos nas bases de dados COCHRANE (5328), PubMed (31) e PEDro (61). Após a exclusão de 28 artigos duplicados, foram eliminados 5393 artigos pela análise dos títulos, restando 29 artigos. Após a análise dos resumos permaneceram 22 artigos onde 12 foram excluídos a partir da leitura na íntegra, sendo assim selecionados 9 artigos, 7 (77,8%) provenientes da base de dados COCHRANE e 2 (22,8%) da base de dados PubMed.
Quanto ao tipo de delineamento de pesquisa, todos os artigos incluídos tratam de estudos randomizados controlados. A partir da análise da qualidade metodológica dos estudos através da escala PEDro, foi verificado que os estudos apresentam pontuação igual ou superior a 5 (Tabela 1).
Tabela 1 : Classificação dos artigos de acordo com a escala PEDro
Critérios (PEDro) Estudos 1 2 3 4 5 6 7 8 9 10 11 Total Ali, Elmahdy, Elfar, 2019 + + – + – – – – + + + 5 Behrangi et. Al, 2022 + + – + – – + + + + + 7 El-Domyati et. Al, 2018 + + – + – – + + + + + 7 Ibrahim, El-Ashmawy, Shora, 2017 + + – + – – – + + + + 6 Memon et. Al. 2022 + – + + – – – – + + + 5 Pakla-Misiur et. Al, 2021 + + – + – – + – + + + 6 Porwal, Chahar, Singh, 2018 + + – + – – – – + + + 5 Refine, 2018 + – – + – – – + + + + 5 Sharad, 2011 + + – + – – – – + + + 5
Legenda: 1 = Critérios de elegibilidade específicos; 2 = Randomização randômica; 3 = Estudo cego; 4 = Análise intragrupo; 5 = Voluntário cego; 6 = Pesquisador cego; 7 = Avaliadores cegos; 8 = Descrição de acompanhamento de paciente; 9 = Análise de intenção de tratamento; 10=Análise intergrupos; 11 = medição de variabilidade e precisão, + = Pontuou, – = Não pontuou. Fonte: Autoras (2022);
Os estudos analisaram participantes adultos, de ambos os sexos, com idades entre 18 e 45 anos, acometidos por cicatrizes de acne, em sua maioria atrófica, do tipo picador de gelo, cicatriz em rolamento e cicatriz em vagão. Os tamanhos das amostras variaram de 24 a 120, com um total de 697 participantes.
O microagulhamento foi investigado como monoterapia e em conjugação com outras modalidades, sendo comparados os efeitos terapêuticos do microagulhamento sozinho, com as demais técnicas e em combinação. Os principais dados dos artigos selecionados foram sintetizados na tabela 2.
A duração do tratamento variou de 3 semanas a 6 meses, enquanto o tempo de acompanhamento após o tratamento variou de 18 semanas a 8 meses. O total de sessões variou de 3 a 8 sessões, com uma média de 5 sessões.
Em relação ao protocolo de tratamento, o Dermapen foi a ferramenta de microagulhamento mais utilizada nos estudos, estando presente em 55,6% dos estudos analisados (PAKLA-MISIUR et. Al, 2021; MEMON et. Al. 2022; IBRAHIM, EL-ASHMAWY, SHORA, 2017; BEHRANGI et. Al, 2022; ALI, ELMAHDY, ELFAR, 2019) e o comprimento da agulha utilizada nos estudos variou de 0,8 mm a 3,5 mm. Também foi possível verificar o Plasma Rico em Plaquetas (PRP) sendo o ativo mais utilizado nos artigos para comparação e combinação, estando presentes em 4 dos estudos selecionados (BEHRANGI et. Al, 2022; EL-DOMYATI et. Al, 2018; IBRAHIM, EL-ASHMAWY, SHORA, 2017; REFINE, 2018).
A melhora clínica após a intervenção foi investigada tanto pelo observador quanto pelo paciente. Todas as avaliações subjetivas dos investigadores foram objetivadas em quantificação categórica por meio do uso de escalas. A maioria dos estudos utilizou fotografias, o sistema de graduação Qualitativo e Quantitativo de Goodman e Baron, seguido pela escala Échelle D’évaluation Clinique Des Cicatrices D’acné (ECCA) e sistema Visio Face.
Tabela 2 : Principais características dos artigos selecionados.
Autor/Anos Amostra Experimental Duração/Total de Sessões Intervenção Medidas de Avaliação Ferramentas de tratamentos Resultados Ali, Elmahdy, Elfar, 2019 60 participantes com cicatrizes atróficas de acne dos tipos picada de gelo, cicatriz rolante e cicatriz em vagão. 4 meses / 8 sessões (Uma sessão a cada 2 semanas) Grupo I (n=20): Dermapen. Grupo II (n=20): Peeling de solução de Jessner. Grupo III (n=20): Dermapen e solução de Jessner. Fotografias e sistema de Goodman e Born Dermapen (Derma Stamp Electric Pen, modelo OB-DG 02, China) com agulhas de 2,5 mm de profundidade. Solução de Jessner com 14 g de ácido salicílico, 14 g de resosrcinol, 14 g de ácido lático (85%) e 100 mL de etanol. Houve melhora clínica significativa das cicatrizes de acne no grupo ΙIΙ do que no grupo Ι e no grupo ΙΙ. As cicatrizes de vagões apresentaram a melhor melhora clínica em todos os grupos estudados. Houve correlação estatisticamente negativa entre o grau de melhora das cicatrizes de acne e a duração das lesões e a idade dos pacientes. Behrangi et. Al, 2022 78 pacientes (63 mulheres e 15 homens) com média entre 29-30 anos, com cicatrizes de acne. 3 semanas / 3 sessões Grupo A (n=30): Microagulhamento. Grupo B (n=22): Microagulhamento mais PRP. Grupo C (n=26): Laser de CO2 fracionado. Fotografias e sistema de Goodman e Baron e sistema Visio Face Dermapen com agulhas especiais com nível de velocidade de 45-50 e profundidade de penetração da agulha de 1-1, 25 mm com base na localização de cicatrizes grossas ou finas no local alvo. PRP preparado 20 ml de sangue do paciente e de 3-5 ml de plasma/extrato de plaquetas retidas do paciente. Deka CO2 com potência de 18-20, densidade STACK2 de 0,8 e largura de pulso de 1000-1200 microssegundos. Em relação à gravidade das cicatrizes de acne, resultados significativamente melhores foram obtidos para os grupos A e B do que para o grupo C enquanto nenhuma diferença significativa foi observada entre os grupos A e B. Além disso, houve uma diferença significativa entre o grupo B e outros grupos em termos de satisfação dos pacientes. Os sistemas Visio Face mostraram que a profundidade das cicatrizes de acne no grupo B teve melhor melhora do que nos outros grupos. El-Domyati et. Al, 2018 24 participantes com cicatrizes atróficas pós-acne. 13 semanas / 6 sessões com intervalos de 2 semanas. Grupo A (n=8): técnica combinada de dermaroller e PRP no lado direito da face versus dermaroller apenas no lado esquerdo. Grupo B (n=8): técnica combinada de dermaroller e ATA 15% no lado direito da face versus dermaroller apenas no lado esquerdo. Grupo C (8 participanes): técnica combinada de dermaroller e PRP no lado direito da face versus técnica combinada de dermaroller e TCA 15% no lado esquerdo. Fotografias e biópsias por unch com programa analySIS-Five da Olympus Soft Imaging Solutions GmbH, Johann-Krane-Weg 39, D-48149 Mu €nster, Alemanha). Dermaroller ADROLL TD. O tratamento combinado de dermaroller e PRP ou dermaroller e ATA 15% mostrou melhora significativa quando comparado com dermaroller sozinho (P = .015 e 0,011 respectivamente). A espessura epidérmica apresentou aumento estatisticamente significativo nos grupos estudados, principalmente após dermaroller e ATA 15%. Além disso, os 3 grupos estudados mostraram feixes de colágeno mais organizados e formação de colágeno recém-formado e fibras elásticas anormais acentuadamente diminuídas Ibrahim, El-Ashmawy, Shora, 2017 90 pacientes com cicatrizes atróficas de acne. 6 sessões com intervalos de 2/4 semanas. Grupo I (n=28): microagulhamento Grupo II (n=34): injeção intradérmica de plasma rico em plaquetas. Grupo III (n=28): Sessões alternadas de microagulhamento e injeção intradérmica de plasma rico em plaquetas. Escala de quartil (0% a 100%), questionário de satisfação (1 a 5), Fotografias, Dermapen 3 com nove microagulhas de 0,25 mm a 2,5 mm de comprimento. PRP preparado com 20 ml de sangue venoso e citrato de sódio. Houve maior resposta no grau de melhora no grupo III, seguido pelo grupo II. Houve melhora em um grau nas cicatrizes de acne após microagulhamento e plasma rico em plaquetas, e em dois graus na combinação de microagulhamento e plasma rico em plaquetas. Houve maior satisfação nos pacientes do grupo. O pós-tratamento demonstrou epiderme relativamente espessa com cristas rete mais desenvolvidas, aumento na quantidade de fibras elásticas, aumento dos feixes de fibras de colágeno. Esses resultados foram mais observados no grupo III do que no II e I. Memon et. Al. 2022 120 pacientes (49 homens e 71 mulheres) entre 18-41 anos de idade com cicatrizes de acne do tipo picador de gelo, vagão e rolamento. 6 meses / 6 sessões com intervalos de duas semanas. Grupo 1 (n=31): Microagulhamento dermapen. Grupo 2 (n=27): Peeling de ácido glicólico. Grupo 3 (n=26): Combinação de microagulhamento e peeling de ácido glicólico. Sistema de classificação global padrão de cicatrizes Dermapen e Peeling de Ácido Glicólico. A resposta do paciente ao tratamento administrado também foi avaliada usando o sistema de classificação de cicatriz global padrão. Os três grupos relataram resultados estatisticamente significativos. A maioria dos pacientes relatou melhora nos grupos 1 e 3, no entanto, no grupo 2, 31 pacientes não apresentaram melhora. Pakla-Misiur et. Al, 2021 120 pacientes (94 mulheres e 26 homens) entre 18-45 anos de idade com cicatrizes atróficas pós-acne grau 2 e 4. 4 sessões com 20 dias de intervalo. Grupo 1 (n=40): apenas microagulhamento Grupo 2 (n=41): apenas peeling químico Grupo 3 (n=38): combinação de microagulhamento e peeling químico. Teste U Mann-Whitney, Teste ANOVA, Classificação de Spearman e Coeficiente k de Cohen Dermapen automático com profundidade da agulha de 2 mm. Ácido PRX-T33 contendo ácido tricloroacético (33%), ácido kójico (5%) e peróxido de hidrogênio (5%). Apenas no grupo MN + CP houve uma melhora estatisticamente significativa de acordo com a escala GB pós-tratamento. No grupo MN + CP, 83,3% das mulheres e 50% dos homens experimentaram uma melhora na aparência da pele facial pós-tratamento, medida pela escala GB. No grupo CP 24,2% das mulheres e 25% dos homens experimentaram uma melhora na aparência da pele facial após o tratamento, medida pela escala GB. No grupo MN 36,7% das mulheres e 20% dols homens experimentaram uma melhora na aparência da pele facial após o tratamento, medida pela escala GB. Todos os pacientes em todos os três grupos de tratamento experimentaram uma melhora estatisticamente significativa em sua QVRS pós-tratamento. Porwal, Chahar, Singh, 2018 55 pacientes (24 homens e 31 mulheres) com idade entre 18 a 40 anos, com cicatrizes atróficas de acne (Grau 2 a 4) dos tipos furador de gelo, vagão e cicatrizes de rolamento. 3 sessões com intervalos mensais. Grupo A (n=28): Dermarroler. Grupo B (n=27): Terapia combinada de Dermarroler e injeções intradérmicas de PRP. Escore analógico visual (VAS), Índice de qualidade de vida em dermatologia (DLQI), Escala quantitativa de Goodman e Baron e fotografias. Dermarroler cravejado com 192 microagulhas em oito fileiras e 1,5 mm de comprimento. PRP preparado com 20 ml de sangue e ácido-citrato dextrose. Houve 58,58% de melhora nas cicatrizes de acne no Grupo B e 43,03% no Grupo A. Na pontuação analógica visual, houve maior melhora no Grupo B após o tratamento, indicando maior satisfação do paciente no grupo tratado com a terapia combinada. Houve 58,47% de melhora na qualidade de vida no Grupo B e 42,67% no Grupo A. Refine, 2018 120 pacientes adultos na faixa etária de 18 a 38 anos de ambos os sexos com cicatrizes de acne dos tipos picador de gelo, rolamento e vagão. 3 sessões. Grupo I (n=60): Dermaroller. Grupo II (n=60): Terapia combinada de Dermaroller e PRP. Escava analógicas visual (VAS), teste Mann Whitney U. Dermaroller, PRP. A média dos escores quantitativos de Goodman e Baron no início do estudo no grupo I foi de 43,2 e no grupo II foi de 44,8 e em 1 mês foi de 23,5 no grupo I e 17,1 no grupo II. A EVA média após a 1ª sessão I grupo I e II foi de 1,16 e 2,10, após a 2ª sessão foi de 3,20 e 4,32 e após a 3ª sessão foi de 4,72 e 6,51 no grupo I e II respectivamente. Sharad, 2011 30 participantes (22 mulheres e 8 homens) entre 20 40 anos de idade com cicatrizes atróficas e cicatrizes rolantes. 6 semanas / 5 sessões Grupo 1 (n=30): Microagulhamento. Grupo 2 (n=30): microagulhamento e peeling de GA 35%. Classificação ECCA e fotografias Dermaroller MF8, contendo 192 agulhas com diâmetro de 0,25 mm e 1,5 mm. A melhora média das cicatrizes no Grupo A foi 31,33%, enquanto no grupo 2 foi de 62%. Além da melhora das cicatrizes, houve melhora da textura e tonicidade da pele. A redução no tamanho dos poros também foi observada. Houve excelente melhora da pigmentação pós-acne no grupo B.
Legenda: n = número de participantes, PRP = Plasma Rico em Plaquetas, ECCA = Échelle D’évaluation Clinique Des Cicatrices D’acné, ATA = Ácido Tricloroacético, GA = Ácido Glicólico. Fonte: Autoras, 2023.
4 DISCUSSÃO
A maioria dos relatórios indicou que o microagulhamento é seguro e bem tolerável para todos os pacientes, enquanto a terapia combinada mostrou melhora na aparência das cicatrizes de acne já em três sessões de tratamento (IBRAHIM, EL-ASHMAWY, SHORA, 2017; REFINE, 2018; SHARAD, 2011; PORWAL, CHAHAR, SINGH, 2018; PAKLA-MISIUR et. Al, 2021; MEMON et. Al. 2022; EL-DOMYATI et. Al, 2018). Os efeitos adversos relatados com frequência foram eritema, dor e edema (IBRAHIM, EL-ASHMAWY, SHORA, 2017; ALI, ELMAHDY, ELFAR, 2019; EL-DOMYATI et. Al, 2018). No entanto, de acordo com Fernandes (2006), esses efeitos colaterais geralmente diminuem após alguns dias e os canais microscópicos feitos por microagulhamento fecham-se espontaneamente em poucas horas e há apenas danos histológicos mínimos. No presente estudo, a maioria das literaturas não relatou nenhum caso de hiperpigmentação pós-inflamatória (HIP) após tratamento com microagulhamento (IBRAHIM, EL-ASHMAWY, SHORA, 2017; EL-DOMYATI et. Al, 2018; PAKLA-MISIUR et. Al, 2021; REFINE, 2018; AL, ELMAHDY, ELFAR, 2019), porém, o tratamento com TIPC pode reduzir o risco de hiperpigmentação por meio da regulação negativa do hormônio estimulante de melanócitos durante a resposta pós-inflamatória (AUST et al., 2008). No geral, os pacientes ficaram satisfeitos com o microagulhamento devido aos poucos efeitos adversos.
Embora não haja um protocolo padrão disponível, Singh et al em seu artigo de revisão descobriram que um mínimo de 4 a 6 sessões são necessárias para uma melhora significativa (SINGH; YADAV, 2016). Na presente revisão houve uma marcante diferença quanto ao tempo de seguimento, que variou de 1 semana a 3 meses. Por outro lado, Fabbrocini et al relataram que o resultado ideal pode levar de 8 a 12 meses após o tratamento, pois a deposição de novo colágeno progride lentamente (FABBROCINI et al., 2010). A diversidade nos comprimentos das agulhas usadas também é um componente crucial que afetará os resultados. A partir da análise dos artigos, foi observado que a profundidade de 0,8–3,55 mm (principalmente 1,5 mm) foi usada nos estudos. Majid et. Al. afirmaram que, para o tratamento de cicatrizes de acne, geralmente é usado um comprimento de agulha de 1,5 a 2 mm. No entanto, também depende da espessura das camadas da epiderme e da derme (IRIARTE et al., 2017). Portanto, estudos com maior tempo de acompanhamento refletirão efeitos mais precisos do microagulhamento.
Com base nos achados da literatura, o microagulhamento foi investigado em muitos contextos diferentes. Comparado com CO2 laser fracionado, a TIPC mais PRP apresentou resultados mais satisfatórios em relação a essa terapia. O microagulhamento combinado com PRP teve uma redução maior no escore de gravidade da cicatriz de acne e tiveram maior redução na profundidade das cicatrizes (BEHRANGI et. Al, 2022). Esse resultado também foi observado no estudo de Nofal (2014), onde a combinação do microagulhamento e plasma rico em plaquetas evidenciou melhores resultados na melhora das cicatrizes da pele, com efeitos como uma maior produção de colágeno, estimulando a pele. Isso se explica pela regeneração que é gerada pela injeção de PRP, resultando em uma pele mais saudável (ZHU et. Al., 2013). O microagulhamento também foi favorável em termos de tempo de inatividade mais curto em comparação com agentes de peeling químico superficial com solução de jesser, peeling de ácido tricloroacético e plasma rico em plaquetas (ALI, ELMAHDY, ELFAR, 2019; EL-DOMYATI et. Al, 2018; IBRAHIM, EL-ASHMAWY, SHORA, 2017). De acordo com um estudo de El-Domyati (2015), o microagulhamento é um método simples e eficaz para o tratamento de cicatrizes atróficas de acne, com mínima ruptura da epiderme, limitando assim os efeitos adversos e minimizando o tempo de inatividade.
Além disso, a presente revisão também constatou consistentemente que o microagulhamento em combinação com outros tratamentos, incluindo plasma rico em plaquetas, peeling de ácido glicólico 35%, peeling de ácido tricloroacético 15% e solução de Jessner, foi superior em comparação com o microagulhamento sozinho (SHARAD, 2011; PAKLA-MISIUR et. Al, 2021; EL-DOMYATI et. Al, 2018; ALI, ELMAHDY, ENFAR, 2019). Agentes de peeling adicionais parecem induzir neocolagênese em efeito sinérgico com microagulhamento, bem como melhorar qualquer hiperpigmentação pós-acne e hiperpigmentação pós-inflamatória (SHARAD, 2011). Agentes tópicos adicionais, como o ácido tricloroacético, recebem benefícios do microagulhamento, pois aumentam a entrega de drogas através da barreira cutânea. A TIPC ajuda os medicamentos a contornar o estrato córneo e a distribuí-los diretamente à derme vascular (SINGH; YADAV, 2016).
Uma das limitações da pesquisa foi a falta de unidade metodológica das literaturas investigadas nesta revisão. O tamanho limitado da amostra dos ensaios (com o maior estudo incluindo apenas um máximo de 120 pacientes), a ferramenta de avaliação, o total de sessões de tratamentos e a duração do acompanhamento foram outra limitação para a presente revisão. Como as cicatrizes de acne podem ser classificadas em vários tipos, as evidências sobre a efetividade do microagulhamento nos vários tipos de cicatrizes são inconclusivas. Investigações futuras são importantes para validar as evidências atuais, avaliando ensaios clínicos melhores projetados com escalas de medição padronizadas e longa duração de acompanhamento.
5 CONCLUSÃO
A pesquisa sugere que o microagulhamento em conjugação com solução de jesser, laser de CO2 fracionado, PRP, injeção intradérmica de plasma de plaquetas, peeling de ácido glicólico 35% e peeling químico apresenta melhor tolerância e efetividade no tratamento de cicatrizes de acne em adultos em relação a monoterapia. No entanto, pesquisas com um melhor desenho metodológico se tornam necessárias para ratificar a eficácia do microagulhamento com um acompanhamento prolongado em comparação com outras modalidades e um tamanho de amostra maior e para fornecer métodos de tratamento com boa relação custo-benefício para o tratamento de cicatrizes de acne.
REFERÊNCIAS
ALI B., ELMAHDY N., ELFAR N.N. Microneedling (Dermapen) and Jessner’s solution peeling in treatment of atrophic acne scars: a comparative randomized clinical study. J Cosmet Laser Ther. v. 21, n. 6, pp. 357-363, 2019.
AUST M.C. et. Al. Percutaneous collagen induction: minimally invasive skin rejuvenation without risk of hyperpigmentation – fact or fiction? Plast Reconstr Surg, v. 122, n. 5, p. 1553-1563, 2008.
BEHRANGI A. et. Al. Efficacy and safety of microneedling with and without platelet-rich plasma versus fractional CO2 laser for treatment of acne scars a randomized clinical trial. Jornal Iraniano de Dermatologia, v. 25, n. 2, pp. 91-98, 2022.
EL-DOMYATI M. et. Al. Microneedling Therapy for Atrophic Acne Scars: An Objective Evaluation. J Clin Aesthet Dermatol. 2015.
EL-DOMYATI M. et. Al. Microneedling combined with platelet-rich plasma or trichloroacetic acid peeling for management of acne scarring: A split-face clinical and histologic comparison. J Cosmet Dermatol, v. 17, n. 1, pp. 73-83, 2018.
FERNANDES D. Minimally invasive percutaneous collagen induction. Oral Maxillofac Surg Clin North Am. 2006
FABBROCINI G. et. Al. Acne scars: pathogenesis, classification and treatment. Dermatol Res Pract. 2010
FERTIG R.M. et. Al. Microneedling for the treatment of hair loss?. J Eur Acad Dermatol Venereol, v. 32, n. 4, p. 564-569, 2018
FROMMHERZ et. Al. Efeito de dispositivos de alta frequência in vitro: abordagem promissora no tratamento da acne vulgar? An. Bras. Dermatol, v. 97, n. 6, 2022.
GOUVEIA, V. V. et. Al. Auto-imagem e sentimento de constrangimento. Psico. V.36, n. 3, pp. 231-241, set./dez. 2005.
GUPTA A.K. et. Al. Microneedling for Hair Loss. J Cosmet Dermatol, v. 21, n. 1, p. 108-117, 2022.
IBRAHIM Z. A., EL-ASHMAWY A.A., SHORA O.A. Therapeutic effect of microneedling and autologous platelet-rich plasma in the treatment of atrophic scars: A randomized study. J Cosmet Dermatol, v. 16, n. 3, pp. 388-399, 2017.
IRIARTE C. et. Al. Review of applications of microneedling in dermatology. Clinical, Cosmetic and Investigational Dermatology, v. 10, p. 289-298, 2017.
KUTLU O., KARADAG A.S., WOLLINA U. Adult acne versus adolescent acne: a narrative review with a focus on epidemiology to treatment. An Bras Dermatol, v. 98, n. 1, p. 75-83, 2023.
MEMON, Q. et. Al. The Comparison of Treatment Efficacy and Outcomes of Microneedling and Glycolic Acid Peels for Acne Scar. Pakistan Journal of Medical & Health Sciences, v. 16, n. 11, 2022.
NOFAL E. et. Al. Platelet-rich plasma versus CROSS technique with 100% trichloroacetic acid versus combined skin needling and platelet rich plasma in the treatment of atrophic acne scars: a comparative study. Dermatol Surg. 2014.
PAKLA-MISIUR, A. et. Al. Double-blind, randomized controlled trial comparing the use of microneedling alone vs chemical peeling alone vs a combination of microneedling and chemical peeling in the treatment of atrophic post-acne scars. An assessment of clinical effectiveness and patients’ quality-of-life. Adv Dermatol Allergo, v. 38, n. 4, pp. 629-635, 2021.
PEIXOTO J.; LASCASAS, J.R.; VEDOR, S. What Role for Carboxytherapy in the Treatment of Acne Scars?. Rev Soc Port Dermatol Venereol, Lisboa, v. 78, n. 4, p. 48-54, 2020.
PEREZ RIGAL Y. et. Al. Laser de baixa potência no tratamento da acne juvenil em pacientes pediátricos. Lei do Centro Médico, Santa Clara, v. 16, n. 3, p. 525-540, set. 2022.
PORWAL S., CHAHAR Y.S., SINGH P.K. A comparative study of combined dermaroller and platelet-rich plasma versus dermaroller alone in acne scars and assessment of quality of life before and after treatment. Indian Journal of Dermatology. Indian Journal of Dermatology, v. 63, n. 5, pp. 403-408, 2018.
REFINE, N. A comparative study of dermaroller and platelet-rich plasma versus dermaroller alone in patients with acne scars. Adian Journal of Medical Research, v. 7, n. 3, 2018.
SADICK N.S., CARDONA A. Laser treatment for facial acne scars: A review. J Cosmet Laser Ther, v. 20, n. 7-8, p. 424-435, 2018.
SALAMEH F. et. Al. Energy-based devices for the treatment of Acne Scars: 2022 International consensus recommendations. Lasers Surg Med, v. 54, n. 1, p. 10-26, 2022.
SHARAD J. Combination of microneedling and glycolic acid peels for the treatment of acne scars in dark skin. J Cosmet Dermatol, v. 10, p. 317-323, 2011.
SILVA P.R.S. et. Al. Perfil epidemiológico dos pacientes com acne vulgar atendidos na BWS, São Paulo – SP. BWS Journal, v. 3, p, 1-7, 2020.
SINGH A., YADAV S. Microneedling: advances and widening horizons. Indian Dermatol Online J, v. 7, n. 4, p. 244-254, 2016.
SOCIEDADE BRASILEIRA DE DERMATOLOGIA et al. Profile of dermatological consultations in Brazil (2018). An Bras Dermatol, v. 93, n. 6, p. 916-928, 2018.
SOLIMAN Y.S. et. Al. Update on acne scar treatment. Cutis, v. 102, n. 1, p. 21-48, 2018.
STANGELAND K.Z. et. Al. Treatment of acne. Tidsskr Nor Laegeforen, v. 139, n. 12, 2019.
ZHU J.T. et. Al. The efficacy of autologous platelet-rich plasma combined with erbium fractional laser therapy for facial acne scars or acne. Mol Med Rep. 2013.
APÊNDICE – Quadro estratégia de busca.
Bases de dados Estratégia de busca Pubmed ((((“acne vulgaris”[MeSH Terms] OR (“acne”[All Fields] AND “vulgaris”[All Fields]) OR “acne vulgaris”[All Fields] OR “acne”[All Fields]) AND (“microneedle”[All Fields] OR “microneedles”[All Fields] OR “microneedling”[All Fields])) OR ((“percutaneous”[All Fields] OR “percutaneously”[All Fields] OR “percutanous”[All Fields]) AND (“collagen”[MeSH Terms] OR “collagen”[All Fields] OR “collagens”[All Fields] OR “collagen s”[All Fields] OR “collagenation”[All Fields] OR “collagene”[All Fields] OR “collageneous”[All Fields] OR “collagenic”[All Fields] OR “collagenization”[All Fields] OR “collagenized”[All Fields] OR “collagenous”[All Fields]) AND (“inducted”[All Fields] OR “inducting”[All Fields] OR “induction”[All Fields] OR “inductions”[All Fields]))) AND (“cicatrix”[MeSH Terms] OR “cicatrix”[All Fields] OR “scar”[All Fields])) AND (clinicaltrial[Filter] OR randomizedcontrolledtrial[Filter]) Chochrane (Acne):ti,ab,kw AND (Microneedle):ti,ab,kw AND (Scar):ti,ab,kw
Fonte: Autoras, 2023
ANEXO – Escala de qualidade PEDro.

Fonte: Shiwa et. Al, 2011.
1Discente do Curso de Fisioterapia do Centro Universitário Santo Agostinho – UNIFSA. E-mail: leiteana859@gmail.com
2Discente do Curso de Fisioterapia do Centro Universitário Santo Agostinho – UNIFSA. E-mail: ilzeemillyob@gmail.com
3Graduada em Farmácia (1998) e Fisioterapia (2003) pela Universidade Estadual da Paraíba (UEPB); Especialista em Terapias Manuais e Posturais pela CESUMAR; Especialista em Fisioterapia Dermatofuncional pela CEUT; Especialista em Saúde da mulher (COFFITO). Mestre em Saúde Pública pela Universidade Americana. Atualmente é coordenadora do curso de Tecnologia em Estética e Cosmética. Docente nos cursos de Fisioterapia, Farmácia, Nutrição, Enfermagem e Tecnologia em Estética e Cosmética do Centro Universitário Santo Agostinho. E-mail: lucianemarta@unifsa.com.br
