REGISTRO DOI: 10.5281/zenodo.7878883
Maria Renara de Sousa Vieira, Anne Fayma Lopes Chaves, Igor Evangelista Melo Lins, João Pedro Maciel Amaral, Lilian Ravena Ferreira Evaristo, Elisângela Guerra de Souza , Jeane Carla de Sousa Silva Freitas, Aline Cunha Barros, Emilcy Rebouças Gonçalves, Francisca kleyciane Lima Torres, Natália Bruno Chaves, Juliana Alves Aragão, Ana Karla da Silva Sousa, Ana Roberta Gomes Severiano
RESUMO
A prematuridade neonatal é definida como todo nascimento que ocorre antes de 37 semanas de idade gestacional. Destaca-se que o nascimento de uma criança antes do período esperado pode estar associado a múltiplos fatores etiológicos e diversas condições clínicas, que oriundam em uma gravidez de alto risco. Assim, este estudo teve o objetivo de identificar os principais fatores de risco maternos associados à ocorrência de prematuridade neonatal. Trata-se de uma revisão integrativa da literatura, de abordagem qualitativa e exploratória, com buscas efetuadas na literatura, em novembro de 2022, baseada na questão norteadora:
“Quais os fatores de risco maternos podem estar associados à ocorrência de prematuridade neonatal?”. Para selecionar os artigos pertinentes à temática foram utilizadas as seguintes bases de dados nacionais e internacionais: CINHAL e Web of Science, Base de Dados de Enfermagem (BDENF), Literatura Latino-americana e do Caribe em Ciências da Saúde (LILACS), Índice Bibliográfico Español en Ciencias de la Salud (IBECS), Scientific Electronic Library Online (SciElo). Utilizaram-se descritores controlados para montar as estratégias de buscas, do Descritores em Ciências da Saúde (Decs) (Fatores de Risco, Gravidez e
Nascimento Prematuro) e do Medical Subject Headings (Mesh) (Risk Factors, Pregnancy e Premature Birth), os quais foram associados com o operador booleano “AND”. Para avaliação e triagem dos artigos utilizou-se o software online Rayyan. Os principais achados dos estudos incluídos na amostra final da pesquisa foram rigorosamente analisados e sintetizados, com posterior organização em quadros, para facilitar a compreensão e disposição dos achados. Foram incluídos 16 artigos científicos. Os estudos trouxeram como principais fatores de risco: idade materna avançada, índice de massa corporal alterado (desnutrição ou obesidade), hipertensão, diabetes mellitus e uso de álcool ou outras drogas durante o período gravídico. Os profissionais de saúde necessitam de conhecimento teórico e prático para elaborar uma assistência pré-natal de qualidade e assim implementar estratégias humanizadas de atenção à gestante com o propósito de evitar a prematuridade.
Palavras-chave: Fatores de Riscos; Prematuridade neonatal; Assistência pré-natal.
1. INTRODUÇÃO
A prematuridade neonatal é definida como todo nascimento que ocorre antes de 37 semanas de idade gestacional. Esta condição é apontada como uma síndrome clínica complexa, ligada a uma ampla gama de condições clínicas, correlacionadas com a sobrevida e padrão de crescimento e desenvolvimento do bebê (SACRAMENTO; LOPES, 2022).
A prematuridade é classificada conforme as semanas de gestação, considerados extremamente pré-termo os nascimentos de bebês menores de 28 semanas, muito pré-termo entre 28 semanas a 31 semanas e 6 dias, moderadamente pré-termo de 32 semanas a 33 semanas e 6 dias e pré-termo tardio de 34 semanas a 36 semanas e 6 dias (FELIPPI et al., 2021; SOCIEDADE BRASILEIRA DE PEDIATRIA, 2017).
A taxa global de parto prematuro estimada para 2014 foi de 10,6%. Dos 139,95 milhões de nascidos vivos em 2014, estima-se que 14,84 milhões foram prematuros. As taxas regionais de parto prematuro para 2014 variaram de 13,4% no norte da África e 8,7% na Europa (CHAWANPAIBOON et al., 2019).
No cenário brasileiro, de 2012 a 2019, registraram-se 23.059.611 nascidos vivos no Sistema de Informações sobre Nascidos Vivos (SINASC), dos quais 20.574 (0,09%) eram prematuros extremos, 122.132 (0,53%) prematuros severos e 2.188.723 (9,49%) prematuros moderados ou tardios. A proporção de prematuridade total no Brasil variou entre 10,87% a 9,95% no período estudado, com a menor taxa em 2015 (9,77%) (MARTINELLI et al., 2021).
Os recém-nascidos prematuros demandam muitos cuidados devido ao risco de complicações. Adicionalmente, a prematuridade pode gerar impactos tanto no período neonatal quanto na infância, aumentando a demanda por cuidados em saúde. Consequentemente, a prematuridade impõe aumentos nos gastos do sistema de saúde, principalmente, pela maior necessidade de internação, cuidados intensivos neonatais imediatos, com subsequente internação em unidade de terapia intensiva neonatal, além da assistência dos profissionais a longo prazo (MELO et al., 2022).
Estudo que realizou a avaliação de custo de nascimentos prematuros identificou que os custos totais da prematuridade foram de aproximadamente R$658 mil. Observou-se um custo médio de R$1.120 para prematuros tardíos, R$6.688 para prematuros moderados e R$17.395 para prematuros extremos internados em um hospital público (MELO et al., 2022).
Destaca-se que o nascimento de uma criança antes do período esperado pode estar associado a múltiplos fatores etiológicos e diversas condições clínicas, que culminam em uma gravidez de alto risco (SACRAMENTO; LOPES, 2022). A gravidez de alto risco caracteriza-se por intercorrências que podem decorrer de fatores sociodemográficos (idade, baixa escolaridade, ocupação, estado civil e uso de drogas lícitas ou ilícitas) e nutricionais (peso pré-gestacional e ganho de peso gestacional (PENHA et al., 2019).
Além disso, condições clínicas preexistentes, como diabetes, hipertensão arterial e doenças cardiovasculares, ou adquiridas no decorrer do ciclo gestacional, a exemplo, das síndromes hipertensivas da gravidez (pré-eclâmpsia, eclâmpsia e síndrome de HELLP) e infecção do trato urinário podem desencadear um parto prematuro (PENHA et al., 2019).
Todavia, muitos desses fatores relacionados à ocorrência de partos prematuros são passíveis de prevenção, sendo necessário maior atenção por parte dos profissionais de saúde que prestam assistência a essas gestantes, uma vez que a assistência pré-natal de qualidade é fator protetor para partos prematuros (TEIXEIRA et al., 2018).
Diante desse contexto, surgiu o seguinte questionamento: Quais os fatores de risco maternos podem estar associados à ocorrência de prematuridade neonatal?
O presente estudo poderá contribuir para o conhecimento da temática da saúde perinatal e para a elaboração de políticas públicas voltadas para a prevenção dos fatores de risco maternos à prematuridade, contribuindo com a assistência de qualidade à mulher durante o período gravídico.
Destarte, este estudo teve o objetivo de identificar os principais fatores de risco maternos associados à ocorrência de prematuridade neonatal.
2. MÉTODO
Trata-se de uma revisão integrativa, realizada em seis etapas: 1) elaboração da questão de pesquisa; 2) definição das bases de dados e critérios para inclusão e exclusão de estudos; 3) definição das informações a serem extraídas dos estudos selecionados; 4) avaliação dos estudos incluídos na revisão; 5) interpretação dos resultados; 6) apresentação da revisão/síntese do conhecimento (MENDES; SILVEIRA; GALVÃO, 2008).
Para nortear a busca, elaborou-se a questão de pesquisa, com uso da estratégia PEO, em que P (População) são as gestantes; E (Exposição) são fatores de risco e O (Outcome/Desfecho) trata-se da ocorrência de prematuridade neonatal. Frente a isso, a questão norteadora desta revisão, traçada sobre o acrônimo PEO, é: “Quais os fatores de risco maternos estão associados à ocorrência de prematuridade neonatal?”.
Para estratificar e selecionar os artigos inerentes ao tema de interesse da revisão, foram consultadas as seguintes bases de dados/portal, por meio do acesso à Comunidade Acadêmica Federada (CAFe) da CAPES: CINHAL e Web of Science; e por meio da Biblioteca Virtual em Saúde (BVS): Base de Dados de Enfermagem (BDENF) e Literatura Latino-americana e do Caribe em Ciências da Saúde (LILACS) e Índice Bibliográfico Español en Ciencias de la Salud (IBECS), além de pesquisa direta no site da Scientific Electronic Library Online (SciElo).
Utilizaram-se descritores controlados para montar as estratégias de buscas, os quais foram extraídos do Descritores em Ciências da Saúde (Decs) (Fatores de Risco, Gravidez e Nascimento Prematuro) e do Medical Subject Headings (Mesh) (Risk Factors, Pregnancy e Premature Birth), os quais foram associados com o operador booleano AND e construídas as seguintes estratégias de busca: (“Fatores de Risco” AND Gravidez AND “Nascimento Prematuro”) e (“Risk Factors” AND Pregnancy AND “Premature Birth”).
Incluíram-se artigos disponíveis na íntegra, que abordavam a temática de interesse, sem restrição de idioma. A demarcação de um período para seleção dos documentos científicos justifica-se pelo fato de que um quantitativo elevado de produções pode introduzir vieses na etapa de seleção e triagem dos artigos (TOSTES; GALVÃO, 2019). Excluíram-se artigos repetidos, revisões, estudos de caso, artigos que não foram publicados nos últimos cinco anos (publicação atual), e que não responderam à pergunta norteadora.
A triagem inicial e seleção dos artigos encontrados nas bases de dados foram efetuadas pela pesquisadora principal, com auxílio do software online Rayyan, uma ferramenta que facilita a triagem e seleção de artigos científicos (OUZANNI et al., 2016). Assim, os artigos encontrados nas bases de dados foram exportados para a interface do Rayyan. Posteriormente, realizou-se a solicitação de análise de duplicatas, com manutenção de apenas uma versão de cada artigo.
Após a exclusão de duplicatas, prosseguiu-se com a análise da temática e tipo de estudo, por meio da leitura dos títulos e resumos dos artigos, antes de prosseguir com a leitura na íntegra. Mediante os critérios de elegibilidade previamente estabelecidos foram analisados os estudos primários, que abordavam acerca dos fatores de risco maternos para prematuridade.
A extração dos dados dos estudos primários foi executada com o subsídio de um instrumento adaptado de URSI (2006), contendo título, autores e ano, objetivo, país, tipo de estudo/nível de evidência, cenário e fatores de risco para prematuridade.
Utilizou-se a Classificação do Nível de Evidência proposto pela Oxford Centre for Evidence-Based Medicine. Os níveis de evidência são classificados como: 1A= revisão sistemática (com homogeneidade) de ensaios clínicos controlados e randomizados, 1B= ensaio clínico controlado e randomizado com intervalo de confiança estreito, 1C=resultados terapêuticos do tipo “tudo ou nada”, 2A= revisão sistemática de estudos de coorte, 2B=estudo de coorte (incluindo ensaio clínico de menor qualidade), 2C=estudo observacional, 3A=revisão sistemática (com homogeneidade) de estudos caso-controle, 3B= estudo caso-controle, 4= série de casos e estudos de coorte de menor qualidade e 5=opinião de especialistas desprovida de avaliação crítica, baseada em consensos, estudos fisiológicos (OXFORD, 2009).
Os principais achados dos estudos incluídos na amostra final da pesquisa foram analisados e sintetizados, com organização em fluxogramas e quadros, para facilitar a compreensão e disposição dos achados.
3. RESULTADOS
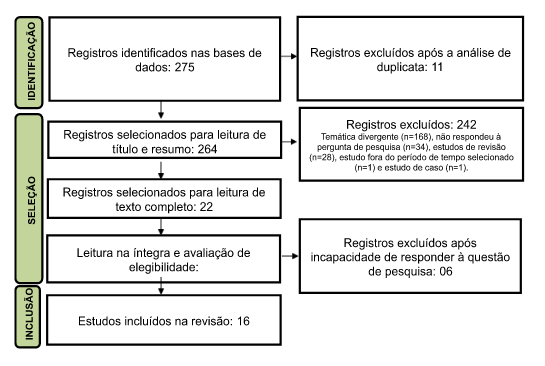
Houve a identificação de 275 documentos científicos nas bases de dados analisadas. Inicialmente foram excluídos 11 artigos, por se tratar de duplicata. Após a leitura dos títulos e resumos, 242 artigos foram eliminados, pois não respondiam aos critérios de elegibilidade: temática divergente (n=168), não tinha capacidade de responder à pergunta de pesquisa (n=34), estudos de revisão (n=28), estudo fora do período de tempo selecionado (n=1) e estudo de caso (n=1).
Dessa forma, foram selecionados para leitura na íntegra, 22 artigos. Depois da leitura completa, seis artigos foram excluídos por incapacidade de responder à questão de pesquisa. Assim, 16 artigos foram considerados elegíveis e incluídos na amostra final (Fluxograma 1).
Fluxograma 1 – Fluxograma ilustrativo do processo de triagem e seleção dos estudos, construído a partir da recomendação PRISMA (2020). Redenção (CE), Brasil, 2023.
Os artigos foram publicados em 2022 (n=2), 2021 (n=2), 2020 (n=6), 2019 (n=1) e 2018 (n=5). Os artigos selecionados para a pesquisa foram realizados em diversos países, dentre eles estão: China, Taiwan, Província do sul de Ruanda, Pequim, Brasil, Suécia, Colômbia, Espanha e Austrália. Os estudos foram classificados com nível de evidência 2B, 2C e 3B.
A maioria das pesquisas teve como objetivo relacionar os fatores de riscos maternos com a prematuridade. A amostra dos estudos varia de gestantes e puérperas, sendo prevalente gestante com diabetes mellitus.
O quadro 1 apresenta a caracterização dos estudos incluídos na revisão.
Quadro 1 – Caracterização dos estudos incluídos na revisão quanto ao título, autor, ano, país, objetivo, amostra e nível de evidência. (n=16). Redenção (CE), Brasil, 2022.
Nº Título Autoria, ano e país Objetivo Amostra Nível de evidência A1 Clinical analysis of 2860 cases of diabetes in pregnancy: a single-center retrospective study Chen et al., 2022 China Investigar as características epidemiológicas, clínicas e desfechos do diabetes na gestação (DIP). 2.860 mulheres gestantes com diabetes 3B A2 Periodontal disease and preterm delivery: a nationwide population‐based cohort study of Taiwan Lee et al., 2022 Taiwan Investigar a associação entre a gravidade da doença periodontal na gestante e o parto prematuro. 1.757.774 mulheres grávidas primípara 2B A3 High-risk factors for adverse pregnancy outcomes in systemic lupus erythematosus: a retrospective study of a Chinese population Jiang et al., 2021 China Esclarecer os fatores de alto risco para resultados adversos da gravidez no lúpus eritematoso sistêmico. 513 gestações em pacientes com lúpus 2B A4 Assessing the association between periodontitis and premature birth: a case- control study Uwambayer et al., 2021 Província do Sul de Ruanda Avaliar a associação entre periodontite e parto prematuro com o objetivo de longo prazo de iniciar uma ferramenta de triagem a ser usada por enfermeiras e parteiras para triagem de periodontite durante as consultas pré-natais. 555 mulheres no período pós- parto 3B A5 High antimullerian hormone levels are associated with preterm delivery in patients with polycystic ovary syndrome Lun Hu et al. 2020 Pequim Investigar a associação dos níveis de Hormônios Mullerianos com o risco de parto prematuro em pacientes com ovário policístico. 25.165 ciclos de fertilização in vitro 2B A6 Influência da idade materna nas condições perinatais em nascidos vivos de São Luís, Maranhão Cabral da Silva et al., 2020 Brasil Investigar os fatores maternos e perinatais associados aos extremos da idade reprodutiva da mulher. 16.474 mães 2C A7 Maternal factors associated with prematurity in public maternity hospitals at the Brazilian Western Amazon Santos et al., 2020 Brasil Analisar os fatores maternos associados à prematuridade em maternidades públicas. 388 recém- nascidos prematuros (casos) e 388 recém-nascidos a termo (controles) 3B A8 The epidemiologic characteristics and associated risk factors of preterm birth from 2004 to 2013 in Taiwan Chang et al. 2020 Taiwan Investigar as características epidemiológicas e os fatores associados que contribuem para o nascimento prematuro em Taiwan. 130.362 nascidos vivos de 2004 a 2013 2C A9 Fatores de risco materno-fetais para o nascimento pré-termo em hospital de referência de Minas Gerais Brandi et al., 2020 Brasil Avaliar os principais fatores de risco maternos e fetais associados ao parto pré- termo em um hospital de referência em Barbacena. 177 prematuros. 2C A10 Association of maternal attention deficit hyperactivity disorder and preterm birth: a cohort study Hesselman et al., 2020 Suécia O transtorno de déficit de atenção e hiperatividade (TDAH) afeta 3 a 7% das mulheres em idade reprodutiva. Se o TDAH está associado a um risco aumentado de parto prematuro não está claro. 377.491 mulheres nulíparas com parto único 2B A11 Asociación entre bajo peso al nacer y parto pretérmino en gestantes con signos de enfermedad periodontal atendidas en una institución del nivel primario de salud del valle del cauca- colombia Luna et al., 2019 Colombia Determinar a associação entre baixo peso ao nascer e parto prematuro em gestantes com sinais de doença periodontal. 78 gestantes 3B A12 Pre-Pregnancy Health Status and Risk of Preterm Birth: A Large, Chinese, Rural, Population-Based Study Hu et al., 2018 China Estimar a incidência de parto prematuro e identificar fatores de risco materno antes da gravidez na China rural e determinar suas frações atribuíveis à população. 16.983 gestantes 2C A13 Perfil de mães e o desfecho do nascimento prematuro ou a termo Teixeira et al., 2018 Brasil Identificar o perfil de mães de bebês prematuros e o termo para o desfecho do nascimento. 244 puérperas, sendo 109 mães de bebês prematuros e 135 mães de bebês a termo 2C A14 Unsatisfactory Glucose Management and Adverse Pregnancy Outcomes of Gestational Diabetes Mellitus in the Real World of Clinical Practice: A Retrospective Study Feng et al., 2018 China Avaliar o manejo do diabetes mellitus gestacional e sua associação com desfechos adversos da gravidez. 996 pacientes com diabetes mellitus gestacional 2B A15 Impact of overt diabetes diagnosed in pregnancy in a multi-ethnic cohort in Spain Mañé et al., 2018 Espanha Examinar as características clínicas e os resultados da gravidez de mulheres com diabetes em comparação com aquelas diagnosticadas com diabetes mellitus gestacional. 572 gestantes diagnosticadas com diabetes 2B A16 Sexually transmitted infections and preterm birth among Indigenous women of the Northern Territory, Australia: A case–control study Burton et al., 2018 Austrália Avaliar a relação entre Infecções Sexualmente Transmissíveis, pré-natal e parto prematuro em mulheres indígenas do Território do Norte, Austrália. 361 mulheres para casos e 372 mulheres para controle 2B
O quadro 2 apresenta os 16 fatores de risco maternos associados à maior probabilidade de partos prematuros.
Quadro 2. Principais fatores de risco maternos associados à prematuridade neonatal. Redenção (CE), Brasil, 2023.
Fatores de risco Artigos Idade materna avançada 02,03,04,05,06,07,08,09,10,12,13,15 IMC baixo ou elevado (desnutrição ou obesidade) 04,05,07,10,11,12,13,15 Hipertensão arterial 02,03,07,09,12,13,14 Diabetes mellitus 01,02,03,07,09,14,15 Drogas ilícitas e álcool 08,09,10,11,13 Gestação gemelar 02,08,09,12 Infecção de trato urinário 04,09,12 Parto pré-termo prévio 07,08,11 Doença periodontal 02,04,11 Intervalo curtos entre gestações 04,07,11 Não realizar ou realizar poucas consultas pré-natal 06,07 Sífilis materna 09 TDAH 10 Lúpus eritematoso sistêmico 03 Síndrome do ovário policístico 05 Infecção sexualmente transmissível 16
Os fatores de risco mais recorrentes na literatura (citados em mais de cinco artigos) foram a idade materna avançada, gestantes com alterações no IMC (baixo ou elevado), diagnóstico de doenças crônicas como hipertensão arterial e diabetes mellitus e uso de drogas ilícitas e álcool durante o período gravídico.
4. DISCUSSÃO
Este estudo buscou a identificação dos principais fatores de risco para a prematuridade associados à genitora. Destaca-se que a identificação de fatores associados à ocorrência de partos prematuros é fundamental para fortalecer as políticas e programas de promoção e prevenção voltada para a saúde materna e perinatal, com ênfase na população de maior risco (LUNA et al., 2019).
Houve a identificação de 16 fatores de risco maternos associados ao risco de parto prematuro. Todavia, destacaram-se de forma recorrente a idade materna avançada, presença de doenças de caráter crônico, como a hipertensão arterial e diabetes mellitus, alterações no índice de massa corporal (IMC), uso de drogas ilícitas e/ou álcool durante o período gravídico.
Em relação à idade materna, está se apresentou como um dos fatores de risco mais recorrentes na literatura. Estudo no Brasil acerca da influência da idade nas condições perinatais identificou associação significativa entre mulheres com mais de 35 anos e parto prematuro (SILVA et al., 2020). No cenário atual, com a ascensão profissional da mulher, os filhos passaram a ocorrer majoritariamente após os 30 anos. Contudo, é importante que os profissionais de saúde realizem adequadamente o planejamento familiar, com orientação sobre os riscos da maternidade tardia.
No que tange às alterações no IMC, estudos realizados no Brasil e Colômbia demonstram que o baixo peso materno é um fator que tem associação significativa com o risco de parto prematuro (SANTOS et al., 2020; LUNA et al., 2019). De forma similar, a obesidade também se configura como um fator de risco que merece atenção, dado que existe uma menor adaptação da gestante obesa às mudanças metabólicas da gestação (NASCIMENTO et al., 2018).
Percebe-se, portanto, a relevância da avaliação do peso materno nas consultas de pré-natal, para identificação da alteração do IMC, e, assim, prevenir complicações, uma vez que o ganho insuficiente de peso gestacional poderá aumentar a chance de parto prematuro espontâneo e/ou de recém-nascido pequeno para a idade gestacional (PIG) e o ganho de peso gestacional excessivo aumenta as chances de parto cesáreo e/ou recém-nascido grande para a idade gestacional (GIG).
Outro fator de risco à prematuridade foi a presença de doenças crônicas durante o período gravídico. Diversos estudos corroboram que o diagnóstico de doenças consideradas crônicas, como hipertensão e diabetes mellitus, podem gerar diversas complicações à mãe e ao feto, e, inclusive, desencadear o parto antes do período previsto para o nascimento (BRANDI et al., 2020; HU et al., 2018; TEIXEIRA et al., 2018). Esse achado demonstra a importância da prevenção das doenças crônicas não transmissíveis na população, nesse caso, em especial, nas mulheres em idade fértil, com foco na promoção de uma gestação saudável e livre de riscos.
No que tange à hipertensão arterial, é importante ressaltar que o risco decorre do fato de que o aumento da pressão arterial eleva a contratilidade uterina, e, quando o quadro clínico se agrava, há comprometimento das condições maternas e fetais, induzindo o trabalho de parto espontâneo de forma prematura (BRANDI et al., 2020). No caso do diabetes, esta doença atinge o metabolismo da gestante, resultando em intolerância à glicose, originada pela insuficiência de insulina gerada pela mãe, o que acarreta hiperglicemia e um estado de resistência à insulina. O excesso desse hormônio atrapalha a absorção de substâncias como cálcio, potássio e magnésio, aumentando o risco de parto prematuro (MARTINS et al., 2021).
Por isso, é importante orientar as mulheres acerca da manutenção do controle da pressão arterial e controle glicêmico durante a gravidez, por meio de uma alimentação saudável, prática de atividades físicas com acompanhamento de profissional especializado e um pré-natal efetivo. Também é importante que os profissionais de saúde, em especial o enfermeiro que é responsável pelo pré-natal na atenção primária, tenham atenção e competência para auxiliar, examinar e se atentar aos sinais clínicas das condições supracitadas, além da busca de informações sobre estilo de vida, alimentação e antecedentes familiares, para auxiliar na elaboração de um plano de ação em saúde.
O uso de drogas ilícitas e/ou álcool durante o período gravídico foi outro fator de risco importante apresentado nos achados deste estudo. Dentre as drogas mais recorrentes e de fácil acesso, destaca-se o tabaco e álcool.
O tabagismo materno é causador de várias anormalidades neurológicas e metabólicas, comprometendo o fornecimento de nutrientes, oxigênio e depósitos energéticos do feto. A nicotina, quando inalada, atravessa os pulmões e atinge o cérebro, causando efeitos inotrópicos e cronotrópicos no miocárdio; atravessa a barreira placentária, promovendo taquicardia, vasoconstrição periférica e diminuição do fluxo sanguíneo placentário (CARVALHO et al., 2021).
Já o álcool provoca principalmente alterações hemodinâmicas na gestante, as quais comprometem o fluxo sanguíneo placentário. Ademais, a concentração de álcool é a mesma na gestante e no concepto, fazendo com que o líquido amniótico permaneça impregnado de álcool não modificado (etanol) e acetaldeído (CARVALHO et al., 2021).
Assim, desde o primeiro contato com a gestante durante a consulta de pré-natal é fundamental verificar se há presença de fatores de risco que possam ocasionar em possíveis complicações como a prematuridade, o uso de substâncias ilícitas e álcool pode comprometer a saúde do feto. Então, cabe ao profissional intervir de maneira educativa, não comprometendo a assiduidade da mãe às consultas, mas, adaptadas ao autocuidado.
A atenção pré-natal adequada é imprescindível para a prevenção de partos prematuros por possibilitar a identificação precoce das condições de risco. A Rede Cegonha se institui nesse contexto e tem por objetivo garantir o cuidado humanizado ao público materno-infantil, iniciando desde o planejamento reprodutivo e o atendimento pré-natal, estendendo-se ao parto e ao nascimento seguro, crescimento e desenvolvimento saudável da criança, até que ela alcance os dois anos de vida. (PENHA et al., 2019).
Durante a consulta pré-natal o profissional deverá estar apto a realizar uma consulta de qualidade, pois esse é o momento em que será investigado se há riscos de complicações ou fatores externos que possam interferir na saúde da gestante e do feto. Nas consultas o profissional deverá ainda, identificar fatores de riscos, tratar e realizar ações de educação em saúde para que a gestante se conscientize e siga as orientações sugeridas pelo profissional a fim de evitar complicações.
Alguns dos fatores de riscos foram menos recorrentes, porém, isso não os impede de serem vistos na prática com frequência, necessitando assim de mais atenção e estudos. Dentre eles está a gestação gemelar. Sabe-se que esta pode ser uma condição que poderá ocasionar um parto prematuro, além de ser um fator de risco para outras adversidades, como septicemia e mortalidade fetal. O tempo de gestação é inversamente proporcional ao número de fetos e por isso essas gestantes devem tomar medidas preventivas para evitar o parto pré-termo, como reduzir a jornada de trabalho e evitar grandes períodos em ortostatismo. (BRANDI et al., 2020). A Infecção do trato urinário durante o período gestacional constitui fator de risco para a prematuridade. As ITU, em sua maioria, evoluem a partir da bacteriúria assintomática e podem levar a eventos adversos maternos e fetais. Gestantes com ITU podem desenvolver trabalho de parto prematuro como complicação, o que está relacionado ao aumento da incidência de prematuridade.
Portanto, é fundamental que ela sempre seja investigada e tratada adequadamente. (BRANDI et al., 2020).
Estima-se que a probabilidade de parto prematuro aumenta à medida que as mulheres têm mais história de parto prematuro. Este achado pode indicar que existe uma certa base genética para o nascimento prematuro. No entanto, até agora, nenhuma genotipagem ou marcadores definitivos foram identificados. (CHANG et al,. 2020).
A doença periodontal (DP) afeta uma grande proporção de mulheres grávidas e ocorre em até 15% das mulheres férteis. A potencial associação causal entre a presença de DP materna e vários desfechos adversos da gravidez são alterações imunológicas sistêmicas anormais na unidade fetal/placentária, que são elevadas por patógenos da e levam a complicações na gravidez. Outra hipótese sobre o mecanismo da DP e os resultados adversos da gravidez é que o patógeno pode colonizar a placenta, causando inflamação local e resultando em prematuridade e outros desfechos adversos da gravidez. Melhorar a saúde periodontal antes ou durante a gravidez pode prevenir ou reduzir a ocorrência de resultados adversos da gravidez e, portanto, a morbidade e mortalidade materna e perinatal. (LEE et al,. 2022).
Intervalos entre duas gestações subsequentes são um dos fatores mais importantes na morbimortalidade neonatal e infantil. Crianças concebidas após 18 a 23 meses de uma gestação prévia têm efeitos pré e perinatais adversos com menor frequência. Quando os intervalos são menores que 18 meses, há aumento do risco para baixo peso ao nascer, parto prematuro, paralisia cerebral, subnutrição nestes RNs e de desordens menstruais nas crianças do sexo feminino. (VIEIRA et al,. 2018).
Além do prejuízo fetal-neonatal, curtos intervalos gestacionais também causam aumento da morbimortalidade materna. Mulheres com intervalo intergestacional menor que seis meses têm maior risco de morte materna, sangramento vaginal, ruptura prematura das membranas, endometrite puerperal e anemia, quando comparadas àquelas que concebem entre 18 e 23 meses da gestação prévia. Além disso, um intervalo menor que 24 meses associado ao ganho de peso maior que 15 quilos entre as gestações, após uma análise de regressão logística, parece ser o fator mais importante para recorrência de diabetes mellitus gestacional. (VIEIRA et al,. 2018).
Vale ressaltar a necessidade de explorar os conhecimentos acerca de todos os fatores, estejam eles presentes neste estudo ou não. É de extrema importância que todos esses fatores sejam vistos, incluindo os menos recorrentes nesta revisão a fim de evitar complicações como a prematuridade.
Apesar do artigo apresentar limitações, como intervalo de tempo de cinco anos e a restrição de bases de dados, o mesmo apresenta dados relevantes para que profissionais de saúde ou estudantes da área da saúde tenham conhecimento sobre os principais fatores de risco para prematuridade. Destaca-se a importância de novos estudos sobre a temática que possam identificar ainda mais estratégias para reconhecimento a fim de evitar complicações.
5. CONCLUSÃO
O presente estudo identificou 16 fatores de riscos maternos associados ao risco de prematuridade. Porém, destes, cinco apresentaram maior recorrência e merecem destaque, são eles: idade materna avançada, índice de massa corporal alterado (desnutrição ou obesidade), presença de doenças crônicas, como hipertensão e diabetes mellitus, e uso de drogas ilícitas e álcool durante o período gravídico.
Os profissionais de saúde necessitam de conhecimento teórico e prático para elaborar uma assistência pré-natal de qualidade e assim implementar estratégias humanizadas de atenção à gestante, não somente no período gravídico, mas também no puerpério.
REFERÊNCIAS
BRANDI, L. D. A et al. Fatores de risco materno-fetais para o nascimento pré-termo em hospital de referência de Minas Gerais. Revista Médica de Minas Gerais, v. 30, n. 0, p. 41–47, 2020. Disponível em: http://www.dx.doi.org/10.5935/2238- 3182.v30supl.4.06. Acesso em: 24 nov. 2022.
BURTON, A. E.; THOMAS, S. Sexually transmitted infections and preterm birth among Indigenous women of the Northern Territory, Australia: A case-control study. Australian and New Zealand Journal of Obstetrics and Gynaecology, v. 59, n. 1, p. 147–153, 29 jul. 2018. Disponível em: http://www.dx.doi.org/10.1111/ajo.12850. Acesso em: 24 nov. 2022.
CARVALHO, F. et al. Fatores de risco maternos mais prevalentes relacionados à ocorrência de partos prematuros: revisão de literatura. Brazilian Journal of Surgery and Clinical Research -BJSCR, v. 36, n. 1, p. 2317– 4404, set. – nov.2021 Disponível em: https://www.mastereditora.com.br/periodico/20210906_133301.pdf Acesso em: jan. 2023.
CHANG, Y.-K.; TSENG, Y.-T.; CHEN, K.-T. The epidemiologic characteristics and associated risk factors of preterm birth from 2004 to 2013 in Taiwan. BMC Pregnancy and Childbirth, v. 20, n. 1, 6 abr. 2020. Disponível em: https://doi.org/10.1186/s12884-020-02903-1. Acesso em 24 nov. 2022.
CHAWANPAIBOON, S. et al. Global, regional, and national estimates of levels of preterm birth in 2014: a systematic review and modelling analysis. The Lancet Global Health, [S.L.], v. 7, n. 1, p. 37-46, jan. 2019. Disponível em: http://dx.doi.org/10.1016/s2214-109x(18)30451-0. Acesso em: 11 nov. 2022.
CHEN, J. et al. Análise clínica de 2.860 casos de diabetes na gravidez: um estudo retrospectivo de centro único. BMC Gravidez Parto, [S.L.], v. 22, n. 418, mai. 2022. Disponível em: https://doi.org/10.1186/s12884-022-04712-0 Acesso em: 11 nov. 2022
DE MOURA MARTINS, A.; BRATI, L. Tratamento para o diabetes mellitus gestacional: uma revisão de literatura. Femina, [S.L.]. v. 49, n. 4, p. 251–256 Disponível em: https://docs.bvsalud.org/biblioref/2021/05/1224096/femina-2021-494- p251-256-tratamento-para-o-diabetes-mellitus-g_OVEyeFi.pdf. Acesso em: 11 nov. 2022.
FELIPPI, J.M.M. et al. Assistência de enfermagem ao recém-nascido prematuro: relato de experiência. Revista Interdisciplinar de Ensino, Pesquisa e Extensão, [S.L.], v. 8, n. 1, p. 233-240, 26 fev. 2021. Disponível em: http://dx.doi.org/10.33053/revint.v8i1.358. Acesso em: 11 nov. 2022.
FENG, R. et al. Unsatisfactory Glucose Management and Adverse Pregnancy Outcomes of Gestational Diabetes Mellitus in the Real World of Clinical Practice.
Chinese Medical Journal, v. 131, n. 9, p. 1079–1085, maio 2018. Disponível em: 10.4103/0366-6999.230718. Acesso em: 25 nov. 2022
HESSELMAN, S. et al. Association of maternal attention deficit hyperactivity disorder and preterm birth: a cohort study. BJOG: An International Journal of Obstetrics & Gynaecology, v. 127, n. 12, p. 1480–1487, 21 jul. 2020. Disponível em: http://.doi.org/10.1111/1471-0528.16310. Acesso em: 24 nov. 2022.
HU, C.-Y. et al. Pre-Pregnancy Health Status and Risk of Preterm Birth: A Large,
Chinese, Rural, Population-Based Study. Medical Science Monitor, v. 24, p. 4718– 4727, 8 jul. 2018. Disponível em: 10.12659/MSM.908548. Acesso em: 24 nov. 2022.
HU, K. et al. High antimüllerian hormone levels are associated with preterm delivery in patients with polycystic ovary syndrome. Fertility And Sterility, [S.L.], v. 113, n. 2, p. 444-452, fev. 2020. Disponível em: http://dx.doi.org/10.1016/j.fertnstert.2019.09.039. Acesso em: 11 nov. 2022.
JIANG, M. et al. High-risk factors for adverse pregnancy outcomes in systemic lupus erythaematosus: a retrospective study of a Chinese population. BMJ Open, v.11, n. 11, nov. 2021. Disponível em: http://dxdoi.org/10.1136/bmjopen-2021-049807. Acesso em: 11 nov. 2022.
LEE, Y.-L. et al. Periodontal disease and preterm delivery: a nationwide population- based cohort study of Taiwan. Scientific Reports, v. 12, n. 1, 28 fev. 2022.
Disponível em: https://doi.org/10.1038/s41598-022-07425-8. Acesso em 24 nov. 2022.
LUNA, M. C. et al. Asociación entre bajo peso al nacer y parto pretermino en gestantes con signos de enfermedad periodontal atendidas en una institución del nivel primario de salud del valle del cauca-colombia. Revista chilena de obstetricia y ginecología, v. 84, n. 2, p. 103–111, 2019. Disponível em: http://dx.doi.org/10.4067/S0717-75262019000200103. Acesso em: 24 nov. 2022.
MAÑÉ, L. et al. Impact of overt diabetes diagnosed in pregnancy in a multi-ethnic cohort in Spain. Gynecological Endocrinology, v. 35, n. 4, p. 332–336, 17 out. 2018. Disponível em: https://doi.org/10.1080/09513590.2018.1521387. Acesso em 25 nov. 2022.
MARTINELLI, K.G. et al. Prematuridade no Brasil entre 2012 e 2019: dados do sistema de informações sobre nascidos vivos. Revista Brasileira de Estudos de População, [S.L.], v. 38, n. 2, p. 1-15, 8 out. 2021. Disponível em: http://dx.doi.org/10.20947/s0102-3098a0173. Acesso em: 11 nov. 2022.
MELO, A.S.O. et al. Estado nutricional materno, ganho de peso gestacional e peso ao nascer. Revista Brasileira de Epidemiologia, Paraíba, v. 10, n. 2, p. 249-257, jun. 2007. Disponível em: http://dx.doi.org/10.1590/s1415790x2007000200012. Acesso em 24 jan. 2023.
MENDES, K. D. S.; SILVEIRA, R. C. DE C. P.; GALVÃO, C. M. Revisão integrativa: método de pesquisa para a incorporação de evidências na saúde e na enfermagem. Texto & Contexto – Enfermagem, v. 17, n. 4, p. 758–764, dez. 2008. Disponível em: https://doi.org/10.1590/S0104-07072008000400018. Acesso em: 24 nov. 2022.
NASCIMENTO, I. B. DO et al. Dyslipidemia and maternal obesity: Prematurity and neonatal prognosis. Revista da Associação Médica Brasileira, v. 64, p. 264–271, 1 mar. 2018. Disponível em: https://doi.org/10.1590/1806-9282.64.03.264. Acesso em: 21 nov. 2022
NUNES, F. B. B. F. et al. Influência da idade materna nas condições perinatais em nascidos vivos de São Luís, Maranhão. Revista de Pesquisa Cuidado é Fundamental Online, p. 292–299, 10 jan. 2019. Disponível em: http://dx.doi.org/10.9789/2175-5361.rpcfo.v12.8618. Acesso em: 24 nov. 2022.
OUZZANI, M. et al. Rayyan—a web and mobile app for systematic reviews. Systematic Reviews, v. 5, n. 1, dez. 2016. Disponível em: https://doi.org/10.1186/s13643-016-0384-4. Acesso em: 24 nov. 2022.
Oxford Centre for Evidence-Based Medicine: Levels of Evidence (March 2009) — Centre for Evidence-Based Medicine, University of Oxford. Disponível em: <https://www.cebm.ox.ac.uk/resources/levels-of-evidence/oxford-centre-for- evidence-based-medicine-levels-of-evidence-march-2009>. Acesso em 21 nov. 2022.
PENHA, S. D. C. et al. fatores de risco maternos associados à prematuridade em uma maternidade-escola. SANARE – Revista de Políticas Públicas, v. 18, n. 2, 27 dez. 2019. Disponível em: https://doi.org/10.36925/sanare.v18i2.1373. Acesso em: 25 jan. 2023.
SACRAMENTO, A.A.; LOPES, I.M.D. Avaliação da prematuridade em Hospital Amigo da Criança no interior de Sergipe no ano de 2019. Research, Society And
Development, [S.L.], v. 11, n. 2, p. 1-12, 23 jan. 2022. Research, Society and Development. Disponível em: http://dx.doi.org/10.33448/rsd-v11i2.25637. Acesso em: 11 nov. 2022.
SANTOS, C. L. et al. Maternal factors associated with prematurity in public maternity hospitals at the Brazilian Western Amazon. Midwifery, v. 85, jun. 2020. Disponível em: https://doi.org/10.1016/j.midw.2020.102670. Acesso em: 24 nov. 2022.
SBP. SOCIEDADE BRASILEIRA DE PEDIATRIA. Prevenção da prematuridade: uma intervenção da gestão e da assistência. Rio de Janeiro: Departamento Científico de Neonatologia, Sociedade Brasileira de Pediatria; 2017. p. 1-6. (Documento científico; 2). Disponível em: < https://www.sbp.com.br/fileadmin/user_upload/20399b- DocCient_-_Prevencao_da_prematuridade.pdf>.
TEIXEIRA, G. A. et al. Perfil de mães e o desfecho do nascimento prematuro ou a termo. Cogitare Enfermagem, v. 23, n. 1, 15 jan. 2018. Disponível em: http://dx.doi.org/10.5380/ce.v23i1.51409. Acesso em: 25 nov. 2022
TOSTES, M. F. DO P.; GALVÃO, C. M. Implementation process of the Surgical Safety Checklist: integrative review. Revista Latino-Americana de Enfermagem, v. 27, 2019. Disponível em: https://doi.org/10.1590/1518-8345.2921.3104. Acesso em: 24 nov. 2022.
URSI, E. S.; GAVÃO, C. M. Prevenção de lesões de pele no perioperatório: revisão integrativa da literatura. Revista Latino-Americana de Enfermagem, v. 14, n. 1, p. 124–131, fev. 2006. Disponível em: https://doi.org/10.1590/S0104- 11692006000100017. Acesso em 21 nov. 2022.
UWAMBAYE, P. et al. Assessing the association between periodontitis and premature birth: a case-control study. BMC Pregnancy and Childbirth, v. 21, n. 1, 12 mar. 2021. Disponível em: https://doi.org/10.1186/s12884-021-03700-0. Acesso em: 24 nov. 2022.
VIEIRA, C. S.; BRITO, M. B.; YAZLLE, M. E. H. D. Contracepção no puerpério. Revista Brasileira de Ginecologia e Obstetrícia, v. 30, n. 9, p. 470–479, set. 2008. Disponível em: https://doi.org/10.1590/S0100-72032008000900008. Acesso em: 02 fev. 2023
