REGISTRO DOI: 10.5281/zenodo.7670478
Thairine Hérica Oliveira de Lima
Natani Santos Leite
Patrícia Fabiana Zampiva Noedel
Fábio Henrique Dolzany Rosales
Renata Brito Marinho Perpétuo
Renata Mie Oyama Okajima
Resumo: A erupção medicamentosa fixa (EMF) é uma reação adversa medicamentosa benigna que recorre no mesmo local após reexposição ao agente indutor. Os antibióticos e anti-inflamatórios não-esteroides são as drogas mais incriminadas. Inicia-se com eritema localizado, formação de bolhas e cicatriza com hiperpigmentação residual. As lesões podem ocorrer em qualquer parte do corpo, mas favorecem mucosa oral, genitália e lábios. Apresento caso de paciente com lesão primária, de longa duração e de apresentação e localização atípicas.
Palavras-chave: Hipersensibilidade a drogas; Erupção por drogas; Erupção medicamentosa fixa.
Introdução
A EMF é uma reação medicamentosa que se manifesta como mácula eritematosa ou violácea, redonda ou oval, com ou sem formação de bolhas, que termina com hiperpigmentação e costuma desaparecer em algumas semanas. A hiperpigmentação residual é um indicador de reconhecimento do local1.
A EMF é responsável por 10% das reações cutâneas a fármacos e tem predileção por genitália, mãos e lábios2. O diagnóstico é baseado na apresentação clínica e nos achados histopatológicos. A histologia é caracterizada por dermatite de interface vacuolar com infiltração perivascular superficial e profunda de eosinófilos e linfócitos, além da incontinência pigmentar típica. Não existe um tratamento específico, o mais importante é realizar a retirada do agente desencadeante4.
Relato de caso
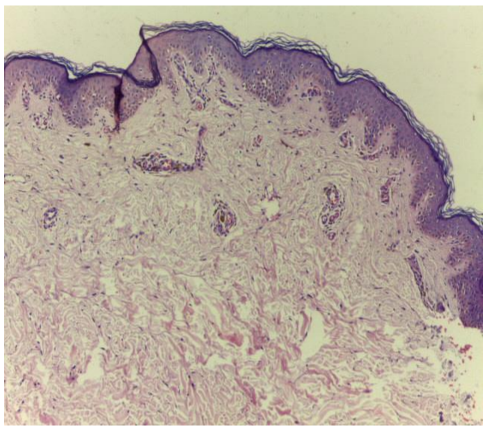
Relato caso de paciente do sexo feminino, quinta década de vida, que referiu formação de múltiplas bolhas agrupadas no tronco, associadas à prurido, evoluindo com mácula acastanhada gigante, de aspecto rendilhado, com cinco anos de evolução (Fig 1). Fazia uso esporádico de medicação composta por cafeína, carisoprodol, diclofenaco sódico e paracetamol previamente à manifestação clínica. Ao exame histopatológico, observou-se dermatite perivascular rica em melanófagos, sugerindo fase tardia de erupção medicamentosa fixa (Fig 2). Após esclarecimento e orientações, ambos mantiverem seguimento clínico sem desaparecimento das lesões até a última consulta médica.
Discussão
A erupção medicamentosa fixa é uma dermatose induzida por drogas que se repete toda vez que o medicamento é administrado, geralmente dentro de 30 min a um dia após exposição ao agente, com aumento de gravidade a cada recorrência. As drogas mais comuns são antibióticas (trimetoprim-sulfametoxazol, tetraciclina, penicilina e eritromicina), seguidos por medicamentos anti-inflamatórios não esteroides (diclofenaco sódico, aspirina, naproxeno e ibuprofeno)5.
A lesão evolui de mácula para placa numular, eritematosa ou violácea, edematosa, única ou múltiplas, que podem se tornar vesiculares ou bolhosas e vir associadas à queimação e prurido6. A hiperpigmentação residual pode persistir por meses ou até anos em alguns casos. Os locais mais comuns são genitália no homem e as extremidades em mulheres, sendo região perianal, orbital e tronco relatados com menor frequência5.
O diagnóstico muitas vezes é clínico, porém, nas apresentações atípicas, uma biópsia pode ser realizada. Após reativação oral, observa-se na histologia uma reação inflamatória tipo liquenoide com incontinência pigmentar e, nas lesões mais exuberantes, degeneração hidrópica da camada basal, disceratose na epiderme, com infiltrado linfocitário e melanófagos na derme7.
O manejo terapêutico mais eficaz é a suspensão do uso da medicação causadora. Quando diversos medicamentos são introduzidos ao uso recentemente, faz-se necessária estender a investigação na tentativa de revelar episódios anteriores que facilitem identificar o agente desencadeante8. No caso em questão, as dimensões e local de apresentação da erupção cutânea resultaram em atraso diagnóstico e, consequentemente, na identificação do fármaco. Este fato pode ter corroborado para o aumento da lesão a cada recorrência.
Figura 1. Mácula acastanhada de aspecto rendilhado medindo aproximadamente 20 cm no tronco à esquerda.
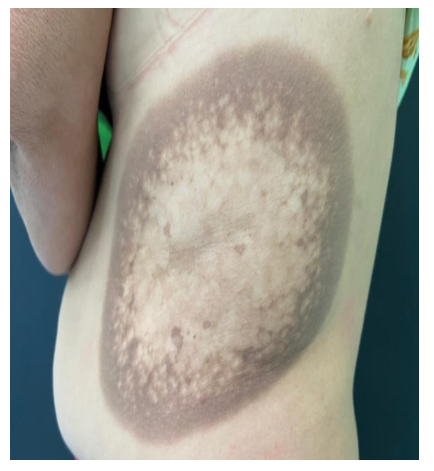
Figura 2. Aumento 40x.
REFERÊNCIAS
1. Kimmatkaar P, Das S, Gandhi A, Taneja V. Erupção medicamentosa fixa induzida por paracetamol que se apresenta como necrose da pele palpebral. Indiano J Oftalmo. 2018 Nov;66(11):1627-1629. DOI: 10.4103/ijo. IJO_448_18. PMID: 30355885; PMCID: PMC6213702.
2. Flowers H, Brodell R, Brents M, et al. Erupções medicamentosas fixas: apresentação, diagnóstico e tratamento. South Med J. 2014; 107 :724-7. doi:10.14423/SMJ.0000000000000195
3. Anderson HJ, Lee JB. Uma revisão da erupção fixa de drogas com foco especial na erupção bolhosa generalizada de drogas fixas. Medicina (Kaunas). 2021 Sep1;57(9):925. doi: 10.3390/medicina57090925. PMID: 34577848; PMCID: PMC8468217.
4. Cantero Macedo AM, Palmerín-Donoso A, Tejero-Mas M. Erupção medicamentosa fixa induzida por eterocoxibe. Aten Primaria. 2019 Oct;51(8):518-520. Spanish. doi: 10.1016/j.aprim.2018.09.017. Epub 2019 Feb 1. PMID: 30718025; PMCID: PMC6837102.
5. Pai VV, Bhandari P, Kikkeri NN, Athanikar SB, Sori T. Erupção medicamentosa fixa ao fluconazol: relato de caso e revisão de literatura. Indian J Pharmacol. 2012 Sep-Oct;44(5):643-5. doi: 10.4103/0253-7613.100403. PMID: 23112430; PMCID: PMC3480801.
6. Swarnkar B, Thalha M, Bhari N. Erupção fixa a droga por hidroxicloroquina. Indian Dermatol Online J. 2021 Jun 20;12(4):643-644. doi: 10.4103/idoj.IDOJ_614_20. PMID: 34430485; PMCID: PMC8354384.
7. Sousa AS, Cardoso JC, Gouveia MP, Gameiro AR, Teixeira VB, Gonçalo M. Erupção medicamentosa fixa por etoricoxib confirmada por teste de contato. Um sutiã dermatol. 2016 Set-Out;91(5):652-654. DOI: 10.1590/abd1806- 4841.20164301. PMID: 27828643; PMCID: PMC5087228.
8. Mitre V, Applebaum DS, Albahrani Y, Hsu S. Erupção medicamentosa fixa bolhosa generalizada imitando necrólise epidérmica tóxica: relato de caso e revisão da literatura. Dermatol Online J. 2017 Jul 15;23(7):13030/qt25v009gs. PMID: 29469697.
