REGISTRO DOI: 10.5281/zenodo.7595020
Ana Beatriz Figuerêdo Almeida1
Allana Santos Reis1
Bruno Neto Martins Aguiar2
Camila Ribeiro Rodrigues2
Hernan Carlos Sampaio Filho2
Maria Fernanda Fernandes Teixeira2
Michella Assunção Roque2
Renata Teixeira Lima1
Teresa D’ávila Barbosa Cruz1
Vanessa Cristina Teixeira3
RESUMO
Nosso objetivo no decorrer deste trabalho é demonstrar o perfil epidemiológico e de sensibilidade dos microorganismos mais prevalentes em um hospital de referência regional da Bahia, potenciais causadores de Infecções Relacionadas à Assistência em Saúde (IRAS), com interesse em incrementar os estudos acerca desta relevante temática, pouco discutida. O estudo tem como objetivo geral analisar o perfil microbiológico das culturas coletadas na unidade, com ênfase na bactéria Klebsiella pneumoniae, nos setores da Clínica Médica (CM) e Unidade de Terapia Intensiva (UTI) no Hospital Regional de Guanambi (HRG). Os objetivos específicos visam analisar o perfil de resistência da bactéria Klebsiella e justificar a importância de conhecer o perfil microbiológico e de sensibilidade de uma unidade hospitalar para melhor segurança na escolha da antibioticoterapia empírica. Trata-se de um estudo baseado na avaliação dos exames microbiológicos realizados na UTI e CM do Hospital Regional de Guanambi (HRG) no período de janeiro a dezembro de 2021, encontrados nos arquivos da Comissão de Infecção Hospitalar (CCIH). O estudo foi aprovado pelo Comitê de Ética e Pesquisa da UNIFG. Das 1341 culturas analisadas, 111 amostras revelaram positivas para algum microrganismo. Dentre essas, 1029 foram obtidas na UTI, apresentando 72 culturas positivas, o que resulta em positividade de 6,99%. Além disso, a CM apresentou uma porcentagem de culturas positivas de 12,5%. Os dados coletados revelam maior incidência da Klebsiella com relação às outras bactérias detectadas, representando 51,35% de todas as amostras positivas, com taxa global de incidência de 4,25%. A taxa de incidência de Klebsiella pneumoniae na UTI foi de 3,7% e de 6,08% na CM. Dentro das culturas positivas na UTI, a presença da Klebsiella pneumoniae representou 52,77% das bactérias isoladas, enquanto na CM representou 48,71%. A taxa de sensibilidade aos carbapenêmicos foi de 100%. Não foram registradas bactérias com perfil de resistência KPC. Em relação ao padrão de resistência ESBL, correspondeu a 10,5% do total de positivos para Klebsiella em ambos os setores. Torna-se notória a importância de estudos que compreendam o perfil microbiológico existente na unidade hospitalar, uma vez que o conhecimento desse perfil culminará em uma melhor indicação da antibioticoterapia empírica.
Palavras-chave: ANTIBIOTICOTERAPIA; ESBL; IRAS; KLEBSIELLA PNEUMONIAE.
1. INTRODUÇÃO
Segundo o Ministério da Saúde, a Infecção Hospitalar (IH) “é aquela adquirida após a admissão do paciente e que se manifesta durante a internação ou após a alta, quando puder ser relacionada com a internação ou procedimentos hospitalares”. A partir de meados da década de 1990, o termo “infecções hospitalares” foi substituído por “infecções relacionadas à assistência em saúde” (IRAS) — um novo conceito amplificador da ideia pré-existente, que incorpora infecções adquiridas e relacionadas à assistência em qualquer ambiente.4
Vale ressaltar que as IRAS têm se destacado como um dos principais desafios para a medicina moderna, ocasionando aumento significativo da morbimortalidade dos pacientes e dos custos econômicos para a população mundial, principalmente se tratando dos países em desenvolvimento.2 Esse tipo de infecção também se apresenta como um fator alarmante para os hospitais brasileiros, especialmente aquelas causadas por microrganismos multirresistentes – que apresentam resistência a pelo menos duas classes de antimicrobianos.7
No Brasil, os microrganismos de destaque nas notificações de IRAS em UTIs Hospitalares são Pseudomonas aeruginosa, Staphylococcus aureus, Acinetobacter baumannii, Klebsiella pneumoniae, Acinetobacter sp, Pseudomonas spp, Klebsiella spp, Staphylococcus spp, Staphylococcus coagulase negativa, Proteus mirabilis, MRSA (Staphylococcus aureus Meticilina Resistente), Enterobacter aerogenes; Citrobacter koseri e BGN (Bacilos Gram Negativos Não Fermentadores).6
A ascensão de microrganismos multirresistentes é uma realidade acompanhada desde estudos da década de 80. Mais recentemente, principalmente em hospitais com grandes UTIs, vivemos o crescimento de bactérias gram-negativas multirresistentes nas infecções hospitalares, principalmente as produtoras de carbapenemases, como a K. pneumoniae (KPC).7
A Klebsiella pneumoniae é encontrada no homem saudável colonizando a orofaringe e intestinos (fezes). No entanto, quando estes indivíduos apresentam queda da imunidade em ambiente de UTI e estão mais suscetíveis em virtude de “portas de entradas” como feridas de decúbito, cânula de traqueostomia, tubo orotraqueal, sonda vesical de demora e cateter venoso central, esta bactéria passa de microbiota normal para patogênica causando IRAS.6.2
A família Enterobacteriaceae é caracterizada por bacilos Gram-negativos não formadores de esporos que compartilham um antígeno comum. Todos os membros dessa família podem crescer aeróbica e anaeróbicamente, além de possuírem necessidades nutricionais simples, sendo fermentadores de glicose. Os membros (da família Enterobacteriaceae) do gênero Klebsiella têm uma cápsula proeminente que é responsável pela aparência mucóide das colônias isoladas e pelo aumento da virulência dos microrganismos in vivo.5
O principal componente estrutural da maioria das células bacterianas é a camada de peptidoglicano (conferindo rigidez à sua parede celular). A construção das cadeias e ligações que formarão uma rígida malha de revestimento para as bactérias é catalisada por enzimas específicas que são membros de uma grande família de serina-proteases. Essas enzimas reguladoras são também denominadas de proteínas ligantes de penicilina (PBP), por serem os alvos dos antibióticos β-lactâmicos. 5
Infelizmente, simples mutações pontuais nos genes que codificam essas enzimas têm produzido enzimas β-lactamases (que inativam os antibióticos β-lactâmicos) com atividade contra todas as penicilinas e cefalosporinas. Essas β-lactamases são referidas como β-lactamases de espectro estendido (ESBLs, do inglês, extended-spectrum β- lactamases) e são particularmente problemáticas, porque a maioria é codificada por plasmídeos que podem ser transferidos de um organismo para outro.5
Em enterobactérias, a ampla disseminação de ESBL no final da década de 90 promoveu um aumento acentuado no uso de carbapenêmicos para o tratamento de infecções graves, já que falhas terapêuticas foram reportadas com o uso das cefalosporinas de terceira geração. Esse fato contribuiu para a seleção de cepas resistentes aos carbapenêmicos.1.1
Os carbapenêmicos são uma outra classe de antibióticos β-lactâmicos, sendo importantes antibióticos de amplo espectro, amplamente prescritos, que são ativos contra muitos grupos de microrganismos.5
A resistência aos carbapenêmicos em enterobactérias pode estar associada a diferentes mecanismos, mas a produção de enzimas carbapenemases é o mais importante. Carbapenemases são enzimas que possuem a capacidade de degradar os carbapenêmicos, além de outros antibióticos β-lactâmicos. Entre as carbapenemases mais prevalentes em enterobactérias, podemos citar a KPC (Klebsiella pneumoniae carbapenemase).1.2
Dessa forma, o estudo tem como objetivo geral analisar a incidência de IRAS, com foco nos micro-organismos responsáveis por estas – especificamente na bactéria Klebsiella pneumoniae, nos setores da Clínica Médica (CM) e UTI no Hospital Regional de Guanambi. Os objetivos específicos visam analisar o perfil de resistência da bactéria Klebsiella e justificar a importância de conhecer o perfil microbiológico e de sensibilidade de uma unidade hospitalar para melhor segurança na escolha da antibioticoterapia empírica.
2. METODOLOGIA
Trata-se de um estudo descritivo transversal do tipo retrospectivo, com abordagem quantitativa e de natureza clínica, baseado na avaliação dos resultados dos exames microbiológicos realizadas na Unidade de Terapia Intensiva adulto (UTI) e Clinica Médica (CM) do Hospital Regional de Guanambi, independente da patologia de base, do sexo, idade ou etnia, no período entre Janeiro a Dezembro de 2021.
O levantamento de dados foi realizado através da análise de resultados dos exames de culturas microbiológicas dos arquivos da Comissão de Infecção Hospitalar (CCIH), sendo transcritos para formulário elaborado pelos pesquisadores para esse fim, tendo as fichas identificadas numericamente, com o objetivo de preservar a identidade dos pacientes envolvidos. A análise dos dados coletados visa identificar o perfil microbiológico da instituição, o índice de positividade de culturas laboratoriais, e calcular a incidência da Klebsiella pneumoniae nos setores de UTI e Clínica Médica, estudando o seu padrão de resistência.
Foram identificados 1341 resultados de culturas de pacientes com suspeita de infecção durante o internamento, sendo que 111 delas conseguiram isolar algum tipo de microorganismo e 57 confirmaram a presença da Klebsiella. As fichas positivas para Klebsiella foram encaminhadas para análise do perfil de sensibilidade.
Para a análise dos dados foi utilizado o programa Excel. Na análise estatística foram utilizadas medidas simples como: distribuição de frequências e taxas percentuais. Os dados mais significativos foram apresentados em tabelas. Por se tratar de um estudo descritivo, os resultados foram expressos em números absolutos e em porcentagem.
O HRG é um hospital público no município de Guanambi – BA, que apresenta perfil assistencial de hospital geral de média complexidade, referência para uma regional de 22 municípios pactuados, realizando serviços assistenciais e de ensino e pesquisa. É considerado referência em traumas, politraumas, ortopedia, obstetrícia, pediatria e clínica médica. A instituição conta com um número de 161 leitos, sendo 30 deles destinados ao internamento de pacientes clínicos, 36 cirúrgicos, 10 pediátricos, 10 obstétricos, 45 de emergência, 20 de terapia intensiva adulto e 10 leitos de UTI neonatal.
O estudo foi aprovado previamente pelo Comitê de Ética através do protocolo CAAE 0801022.0.0000.8068 e pela Comissão de Ensino e Pesquisa do Hospital Regional de Guanambi (COEPE).
3. RESULTADOS
A distribuição da frequência dos resultados de culturas no período estudado compreendeu a quantidade de 1341 culturas analisadas, das quais 111 amostras revelaram positividade para algum microrganismo, representando uma taxa de positividade global de 8,27%. Dentre as culturas analisadas, 1029 foram obtidas na UTI, das quais 72 foram positivas, o que resulta em uma porcentagem de culturas positivas em UTI de 6,99% neste hospital. Ademais, a Clínica Médica apresentou, no período estudado, uma porcentagem de culturas positivas de 12,5%, 39 das 312 amostras referidas.
Os dados coletados revelam uma maior incidência da Klebsiella pneumoniae com relação aos outros micro-organismos detectados. Do total de culturas positivas, a Klebsiella apresentou 51,35% (57/111) das bactérias isoladas. Os outros microrganismos de maior incidência foram Pseudomonas sp, com 34,23% (38/111), E. coli, com 6,3% (7/111), Staphylococcus aureus, com 1,8% (2/111) e Acinetobacter, com 0,9% (1/111). Os demais microrganismos representaram uma taxa de 5,4% sobre as positivas. Os gram negativos corresponderam a 92% das bactérias isoladas. (Tabela 1)
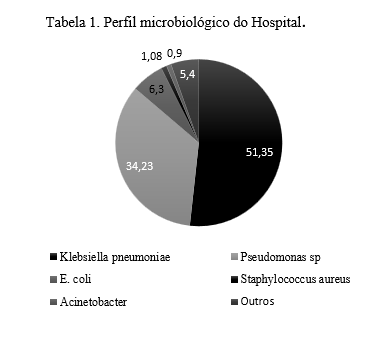
A taxa global de incidência de Klebsiella pneumoniae no hospital foi de 4,25% (57/1341), sendo que esta bactéria foi a responsável por 51,35% das culturas que positivaram para algum agente microbiológico. A taxa de incidência de Klebsiella pneumoniae dentro da UTI foi de 3,7% (38/1029) e de 6,08% (19/312) na clínica médica. Dentro das culturas positivas na UTI, a Klebsiella foi isolada em 52,77% (38/72) das amostras, enquanto na Clínica Médica foi isolada em 48,71% (19/39), no período de 2021.
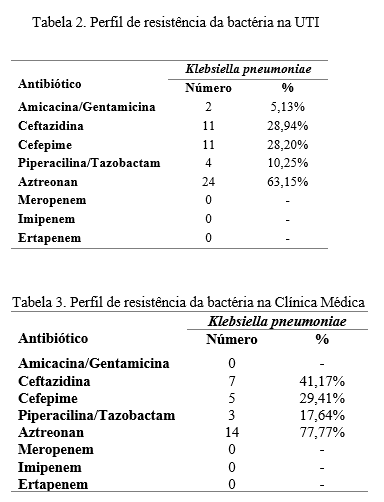
Quanto ao perfil de sensibilidade, foram analisados taxa de sensibilidade aos principais antimicrobianos em uso nos esquemas empíricos da prática clínica hospitalar, com avaliação das drogas da classe dos aminoglicosídeos, cefalosporinas de terceira e quarta geração e carbapenêmicos, a análise foi feita por setor estudado.
A taxa de sensibilidade aos carbapenêmicos foi de 100%, não foram registrados bactérias com perfil de resistência KPC. Foram notificadas 04 amostras de Klebsiella Pneumoniae com padrão de resistência ESBL na clínica médica (4/38) e 02 amostras na UTI (2/19), correspondendo a 10,5% em ambas as unidades. (Tabelas 2 e 3)
4. DISCUSSÃO
Os resultados do estudo realizado no Hospital Regional da cidade de Guanambi – BA alertam para a importância de se conhecer os microrganismos mais incidentes neste contexto, justificando a realização de um tratamento empírico mais adequado, com menor indução de resistência e menor custo, colaborando com o uso racional dos antibióticos.
Os gram-negativos corresponderam a 92% das bactérias isoladas nas amostras analisadas. Estudos nacionais3;8 expõe dados que confirmam e explicam a prevalência de gram-negativos em infecções hospitalares no Brasil e a preocupação que esse predomínio representa. Por apresentarem alta resistência a antibióticos devido a sua cápsula protetora, bactérias gram-negativas causam inúmeras patogenias que podem resultar em sepse. Fatores geográficos, como o clima tropical, também podem explicar a taxa elevada dessas bactérias no país.
É notória a importância de se conhecer o perfil microbiológico (bacteriano) dos hospitais, uma vez que ocorrem mudanças no perfil de incidência dos microorganismos em diferentes patologias. Desse modo, tais dados possibilitam a realização de antibioticoterapia empírica racional, tornando, assim, mais eficaz o tratamento.
Na prática, percebemos a aplicação desses estudos, ao comparar os índices de prevalência das bactérias no hospital abordado nesse estudo – no município de Guanambi, Bahia, que mostra a Klebsiella Pneumoniae como a bactéria mais prevalente (51% das infecções positivas totais), enquanto um hospital do Piauí tem com agente mais prevalente as Pseudomonas (34,6% das infecções positivas totais)8.
Nesse sentido, a utilização de antibióticos seguiria o perfil microbiológico individualizado de cada unidade hospitalar, possibilitando assim, uma antibioticoterapia empírica mais precisa em ambos os casos.
Portanto, a pesquisa revela o perfil que deve ser considerado para a elaboração do tratamento empírico em pacientes com IRAS adquirida no hospital estudado. Considerando que a bactéria Klebsiella Pneumoniae representou mais de 50% do total de resultados positivos no período analisado, torna-se evidente que esse micro-organismo deve ser coberto pelo esquema de antibioticoterapia empírica, utilizando drogas como cefepime ou ceftriaxone. Além do mais, a análise não revelou nenhum caso de perfil de resistência no padrão KPC e foram revelados poucos casos no padrão ESBL (apenas 10,5%), o que aponta para o uso cauteloso, em quadros não responsivos, de drogas como o meropenem – que cobrem o padrão de resistência ESBL.
5. CONCLUSÃO
A Klebsiella foi a bactéria com maior incidência no Hospital Regional de Guanambi, representando 51,35% de todos os micro-organismos isolados em cultura, sendo necessário que a antibioticoterapia empírica seja também dirigida para este patógeno.
Analisando a perfil de resistência da Klebsiella entre os setores de CM e UTI do HRG, constatamos que o padrão ESBL tem incidência semelhante entre as áreas críticas e não críticas do hospital (10,5%) , indicando assim, que a escolha da antibioticoterapia empírica inicial deve se basear nos fatores de risco do paciente e não no setor onde ele se encontra hospitalizado, devendo ser considerado para esta escolha o uso prévio de antibióticos, gravidade do quadro clínico, comorbidades, internação anterior em setor crítico ou transferência de outra unidade de saúde com padrão de resistência divergente do HGG, evitando assim o uso inadequado de carbapenêmicos.
A análise do perfil de sensibilidade apontou 100% de sensibilidade aos carbapenêmicos, e não houve registro de resistência KPC.
Ao comparar o estudo em questão com literaturas sistemáticas encontradas nas bases de dados selecionadas, é possível identificar que ele segue as tendências nacionais apresentadas, dos quais apontam infecções por gram-negativos como bactérias de maior incidência em todos os estudos. Desse modo, ao evidenciar a problemática em questão, é necessário alertar os profissionais quanto a importância da execução de medidas profiláticas de higiene das mãos, visando, assim, reduzir o número de infecções hospitalares.
Por isso, torna-se notória a importância de estudos que compreendam o perfil microbiológico existente na unidade hospitalar, uma vez que o conhecimento desse perfil culminará em uma melhor indicação da antibioticoterapia empírica.
Logo, entende-se a necessidade de fortalecimento das ações desenvolvidas pela CCHI, comissão responsável por monitorar a existência, assim como possíveis surtos, de bactérias dentro das diferentes alas hospitalares por meio da análise das culturas realizadas no hospital.
6. REFERÊNCIAS
- BRASIL. Agência Nacional de Vigilância Sanitária. Prevenção de infecções por microrganismos multirresistentes em serviços de saúde: Série Segurança do Paciente e Qualidade em Serviços de Saúde/Agência Nacional de Vigilância Sanitária. Brasília: Anvisa, 2021.
1.1. (Logan LK, Weinstein RA, 2017; Tangden T, Giske CG apud BRASIL, 2021).
1.2. (Guidelines for the prevention and control of carbapenem-resistant Enterobacteriaceae, Acinetobacter baumannii and Pseudomonas aeruginosa in health care facilities, 2017 apud BRASIL, 2021).
- COELHO, F., et al. Velhos problemas, novos desafios. Rev Tecno Hospitalar. 2011; 43: p. 30-32.
- COSTA, Silvia F.. Por que os gram-negativos ainda predominam como causa de infecção bacteriana nos pacientes hematológicos no Brasil. Revista Brasileira de Hematologia e Hemoterapia [online]. 2009, v. 31, n. 2 [Acessado 10 Janeiro 2023], pp. 60-61. Disponível em: <https://doi.org/10.1590/S1516-84842009000200003>. Epub 25 Maio 2009. ISSN 1806-0870.
- HORAN, T. C., Andrus, M., & Dudeck, M. A. (2008). CDC/NHSN surveillance definition of health care-associated infection and criteria for specific types of infections in the acute care setting. American journal of infection control, 36(5), 309–332. https://doi.org/10.1016/j.ajic.2008.03.002.
- MURRAY, P. R. et al. Microbiologia médica. 8° ed. Rio de Janeiro: Elsevier, 2017
- RODRIGUES, G. M C, et al. Principais micro-organismos responsáveis por infecções relacionadas à assistência em saúde (iras) em utis: uma revisão integrativa. Revista Eletrônica da Faculdade Evangélica de Ceres, Goiás. Volume 8, n 1. P. 1-30, 2019
6.1. (DESIMONI et al., 2004; MARTINEZ et al., 2004; MACIEL; MATTOS, 2013 apud RODRIGUES, G. M C, et al, 2019)
- SALOMÃO, Reinaldo. Infectologia: Bases clínicas e tratamento. 1° ed. – Rio de Janeiro: Guanabara Koogan, 2017.
- VERAS, Alice Santos et al. Perfil das infecções hospitalares nas unidades de terapia intensiva de um hospital de urgência. Revista de Enfermagem UFPE on line, [S.l.], v. 10, n. 1, p. 194-201, out. 2015. ISSN 1981-8963. Disponível em: <https://periodicos.ufpe.br/revistas/revistaenfermagem/article/view/10940/12241>. Acesso em: 10 jan. 2023.
1Discente do quinto período do curso de medicina da Faculdade UNIFG
2Professor da Faculdade UNIFG;
3Professora da UNIFG, Mestra de Saúde e Ambiente, orientadora
