REGISTRO DOI: 10.5281/zenodo.7272233
Autores:
Ana Carolina Mendes do Carmo¹,
Daniela Dias Macedo¹,
Priscila Ferreira Silva²,
Paulo Roberto Palma Urbano²
Filiação:
1. Discente da Universidade Anhembi Morumbi, São Paulo / SP, Brasil
2. Docente da Universidade Anhembi Morumbi, São Paulo / SP, Brasil
RESUMO
Em 2014, o Brasil incorporou a vacinação contra o vírus do HPV em seu programa de imunização, e atualmente existem três tipos de vacinas aprovadas pela Food and Drug Administration (FDA), sendo elas a bivalente, quadrivalente e nonavalente. De acordo com o Ministério da saúde, está legível para vacinação no sistema único de saúde (SUS), meninas de até 14 anos e meninos de até 13 anos, sendo duas doses com intervalo de 0 a 6 meses, homens e mulheres de 9 a 26 anos, vivendo com HIV/Aids ou transplantados, devem realizar a aplicação de três doses com intervalo de 0,2 e 6 meses. A imunização no SUS é realizada com a vacina quadrivalente, devido a sua capacidade de proteção contra os genótipos 6,11,16 e 18, que previne contra lesões genitais, pré-cancerosas do colo de útero e o condiloma.
Os artigos incluídos neste estudo foram publicados nas bases Scielo, BVS, Google acadêmico, nos anos de 2007 a 2021, no idioma inglês e português, sendo revisões sistemáticas e revisões de literatura. Os resultados demonstram a importância da vacinação antes do início da atividade sexual, visto que é considerada a infecção sexualmente transmissível de maior incidência no mundo. Além disso, não foi documentado nenhum efeito adverso como causa-efeito da vacinação. O presente estudo conclui que atualmente a vacina é a única forma de prevenção e maneira de erradicar o câncer de colo uterino.
Palavras chaves: Vacina, imunização, HPV, câncer de colo uterino.
ABSTRACT
In 2014, Brazil incorporated vaccination against the HPV virus in its immunization program, and currently there are three types of vaccines approved by the Food and Drug Administration (FDA), being them bivalent, quadrivalent and ninth-valent. According to the Ministry of Health, it is legible for vaccination in the Unified Health System (SUS), girls up to 14 years old and boys up to 13 years old, with two doses with an interval of 0 to 6 months, men and women from 9 to 13 years old up to26 years old, living with HIV/AIDS or transplanted, should perform the application of three doses with an interval of 0.2 and 6 months. Immunization in the SUS is performed with the quadrivalent vaccine, due to its ability to protect against genotypes 6,11,16 and 18, which prevents against genital lesions, precancerous cervical cancer and condyloma.
The articles included in this study were published in Scielo, BVS, Google academic databases from 2007 to 2021, in English and Portuguese, being systematic reviews and literature reviews. The results demonstrate the importance of vaccination before the start of sexual activity, since it is considered the most common sexually transmitted infection in the world. Furthermore, no adverse effects as a cause-effect of vaccination have been documented. The present study concludes that currently the vaccine is the only way to prevent and eradicate cervical cancer.
Keywords: Vaccine, immunization, HPV, cervical cancer.
INTRODUÇÃO
O HPV foi objeto de estudo no ano de 70, pelo virologista Harald Zur Hausen que investigava o agente causador do câncer de colo que é o responsável pela morte de aproximadamente meio milhão de indivíduos anualmente, sendo o segundo causador de óbitos por neoplasia em mulheres. (HAMMES; NAUD; MATOS, 2008)
No Brasil estima-se que a mortalidade por CCU, na população mundial foi de 5,33 óbitos/100mil habitantes, em 2019. E a estimativa de novos casos em 2020 é de aproximadamente 16.710. (INCA,2020)
Este carcinoma estava associado ao comportamento sexual das pacientes e acreditava – se que a infecção estava associada ao vírus Herpex Simplex e Chlamydiatrachomatis, porém nos estudos não continha o DNA dos mesmos e somente na década de 80 que Zur Hausen se convenceu de que o principal agente etiológico do câncer de colo uterino se tratava do HPV, devido a inúmeros estudos que comprovaram a associação do vírus, foi coletado amostras de várias partes do mundo e comprovou se que o HPV estava presente em 99,7% das amostras e devido a técnica utilizada na época, não foi possível identificar os outros genótipos do vírus, mas que também se tratava do HPV. (HAMMES; NAUD; MATOS, 2008)
O Papilomavírus humano é um agente infeccioso de transmissão sexual muito comum e pertence à família Papillomaviridae. O vírus é pequeno, não envelopado e possui 55nm de diâmetro. Seu genoma se trata de uma molécula com DNA duplo com cerca de 8000 pares de base. (NAKAGAWA; SCHIRMER; BARBIERI, 2010)
A infecção ocorre quando o vírus penetra na célula do hospedeiro, ocorrendo a liberação de seu material genético e podendo se replicar, porém o vírus pode permanecer latente por um longo período e sem provocar manifestações clínicas ou subclínicas e em alguns casos há regressão do vírus. (LIBERA et al., 2016)
Existem 14 tipos identificados como de alto risco, sendo que os genótipos 16 e 18 são responsáveis pela maioria dos casos de câncer de colo uterino em todo mundo, devido a sua capacidade de associação a lesões pré-cancerígenas. (MENÊSES; TORALLES; MENDES, 2019)
A descoberta da doença em alguns casos é feita pelo paciente, quando há o surgimento do condiloma na área genital ou anal e através do exame de colpocitologia oncótica, popularmente conhecido como Papanicolau, este exame consiste em coletar células do colo uterino e diagnosticar lesões ou alterações, geralmente o exame é indolor, mas algumas mulheres relatam sentir um leve incomodo. Colposcopia, é realizado através do aparelho colposcópio, que possui lentes de aumento para a visualização do trato anogenital, tendo como objetivo realizar uma análise detalhada da saúde do colo uterino, vagina, região vulvar e anal, sendo que no momento da realização do exame, quando o profissional identifica algo anormal é realizado uma biopsia que pode causar um leve desconforto, e então a amostra é encaminhada para histologia, por isso este exame costuma ser um complemento da colpocitologia oncótica, pois ele permite identificar possíveis lesões no ato do exame. Em alguns casos é solicitado a captura hibrida que é considerado o exame padrão ouro, por ser uma técnica sensível e capaz de detectar o material genético do agente etiológico. (MENÊSES; TORALLES; MENDES, 2019)
E com essa descoberta foi possível que Zur Hausen pressionasse as indústrias farmacêuticas para que iniciasse o estudo de uma vacina profilática para o HPV que estimula a resposta humoral, ou seja, contém partículas semelhantes aos vírus, mas não contém o DNA viral. (Zardo et al. 2014)
Em 2006 foi aprovada a vacina quadrivalente da Merck Sharp e Dohme, que é capas de prevenir os tipos 16, 18, 6 e 11. E em 2009 foi aprovada a vacina bivalente da GlaxoSmithKline que protege somente dos tipos 16 e 18. (Zardo et al. 2014)
A vacina está disponível no SUS, para meninas de 9 a 14 anos e meninos de 11 a 14 anos de forma gratuita e para os pacientes portadores de HIV/aids, transplantados e oncológicos podem se imunizar desde que as mulheres tenham entre 9 e 45 anos e homens de 9 a 26 anos e neste caso é necessário apresentar uma prescrição médica. E caso o indivíduo queira se vacinar e não está dentro da faixa etária, tem a possibilidade de tomar a vacina por meio de uma clínica particular. E mesmo que o indivíduo esteja vacinado é importante a utilização do preservativo, pois existem outros tipos de HPV no qual a vacina não protege e há uma série de infecções sexualmente transmissíveis que são evitadas com o uso da camisinha. (Zardo et al. 2014)
Segundo o Ministério da Saúde (Brasil, 2021), destacou que o HPV é o responsável pelo CCU (câncer do colo do útero) em 99% dos casos, mesmo sendo evitável por meio das vacinas disponibilizadas pelo SUS (sistema único de saúde). Desde 2005 o MS (ministério da saúde), disponibilizou a vacina quadrivalente e bivalente contra o HPV para meninas e meninos, após ser instituído uma indicação de faixa etária. A aplicação desta vacina faz parte de uma conduta multidisciplinar para que haja a redução de novos casos do HPV. Este estudo tem como objetivo avaliar a incidência de novos casos do HPV frente a população imunizada.
OBJETIVOS
Gerais
Analisar a eficácia da vacinação do Papilomavírus humano na população brasileira.
Específicos
Avaliar o mecanismo de ação da vacina e sua importância. Além disso, associar as taxas de incidências do HPV frente a população imunizada, por meio do Data SUS, Inca e artigos científicos.
METODOLOGIA
Para a composição deste estudo serão utilizados artigos selecionados das plataformas Scielo, BVS, Pubmed e Google Acadêmico, além de livros acadêmicos, protocolos e boletins do Ministério da Saúde.
A plataforma Data SUS será utilizada como fonte de pesquisa epidemiológica sobre a incidência de indivíduos vacinados e relacionando com novos casos de HPV no Brasil. A metodologia de escolha é a revisão integrativa, que norteará a análise em busca de conhecimento sobre o assunto proposto. Os artigos utilizados serão selecionados de acordo com o ano de publicação, permanecendo preferencialmente entre os anos de 2015 até 2020.
Os critérios de inclusão também obedecerão ao carácter de serem científicos que possuam informações comparativas, revisões analíticas sobre o HPV, sobre a importância da vacina, incidência de novos casos, descoberta do vírus, assim como a bula da vacina, estando nos idiomas inglês e português.
Os critérios excludentes desta pesquisa abrangem artigos fora dos anos e idiomas já descritos. Também não será utilizado artigos sobre as demais doenças que tenham correlação ou não com o HPV.
DISCUSSÃO
Os artigos selecionados se referem aos estudos da análise e eficácia da vacinação do Papilomavírus Humano na População brasileira, a fim de avaliar o mecanismo de ação da vacina e demonstrando sua importância, por meio da associação das taxas de incidência do HPV frente a população imunizada.
Considerada a infecção sexualmente transmissível de maior incidência no mundo, estima-se que 80% da população sexualmente ativa já tenha entrado em contato com o vírus. (Cardial et al. 2019)
O HPV está associado a vários tipos de câncer, principalmente em mulheres, sendo possível a contaminação em uma única exposição. A transmissão ocorre através do contato direto com a pele ou mucosa infectada, sendo que a principal via é a sexual e por isso a vacinação antes do primeiro contato sexual é de extrema importância. (SANTOS; DIAS, 2018)
Atualmente são descritos mais de 200 genótipos de HPV, sendo que 40 são capazes de infectar a mucosa genital, podendo ser de baixo ou alto risco oncogênico. Porém, a evolução da infecção pode ser caracterizada como autolimitada, visto que em alguns pacientes com sistema imunocompetente, o vírus é eliminado espontaneamente e sem causar lesões ou sintomas. Entretanto, o HPV de alto risco codifica proteínas de transformação (E5, E6 e E7), sendo que a E6 e E7, estão envolvidas com o desenvolvimento de tumores e progressão maligna de lesões e sua persistência está relacionada com a capacidade de evoluir para um carcinoma ou lesão genital. (Zardo et al. 2014)
Em 2014 o Brasil incorporou a vacinação contra o vírus em seu programa nacional de imunizações. E atualmente existem três tipos de vacinas aprovadas pela Food and Drug Administration (FDA), sendo elas: bivalente, quadrivalente e nonavalente.
Quadro 1
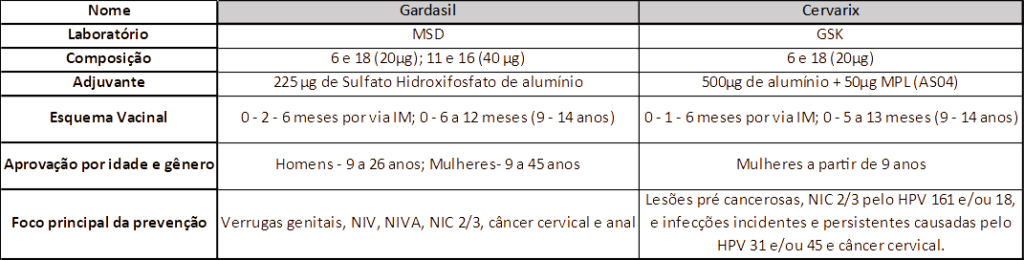
Fonte: Cardial et al. 2019
A vacina bivalente, foi aprovada em 2009 pelo FDA, e possui capacidade de prevenção contra os tipos virais 16 e 18, enquanto a quadrivalente que foi aprovada em 2006, previne contra os tipos 6,11,16 e 18. E em 2014, foi aprovada a novavalente que protege dos tipos 6,11,16,18,31,33,45,52 e 58, que está disponível apenas no serviço privado.
Os imunobiológicos citados, possuem eficácia superior a 95% contra o HPV, e impedem o surgimento de neoplasias intraepiteliais, sendo que a bivalente oferece proteção contra lesões genitais e pré-cancerosas do colo do útero, e a quadrivalente protege da mesma forma que a bivalente, mas também protege contra verrugas anogenitais em mulheres e homens.
Ainda não foi possível uma comparação direta das vacinas, em termos de proteção, entre a bivalente e a nonavalente. Não existe diferença entre a vacina quadrivalente e a nonavalente nos tipos 6,11,16 e 18, mas quando comparadas aos tipos adicionais 31,33,45,52 e 58, apresentou eficácia superior, próxima de 100%. (SANTOS; DIAS, 2018)
A vacina quadrivalente é a utilizada nas campanhas de imunização coletiva. Trata-se de uma vacina segura e aprovada em 133 países, sendo produzida através de uma combinação de genomas das cepas virais especificas, que são capazes de induzir a produção de títulos elevados de anticorpos séricos contra os genótipos contidos na vacina. Os antígenos são partículas semelhantes a vírus (VLP), derivados da proteína de superfície L1 dos tipos de vírus específicos. As VLPs não são patogênicas e não podem infectar células, uma vez que não possuem genoma viral. Além disso, são morfologicamente indistinguíveis dos vírions de HPV (que não são adequados para as vacinas por conterem o genoma oncogênico infectante) e possui o mesmo tipo de antígenos específicos presentes nos vírions autênticos, tornando a vacina altamente eficaz para a indução da resposta imune humoral e sem risco de infecção ou carcinogênese.
Os anticorpos séricos de imunoglobulina G contra os sorotipos presentes na vacina quadrivalente do HPV são secretados na secreção cérvico-vaginal e em exsudatos das microabrasões no epitélio. Com isso, os anticorpos presentes no ponto de entrada viral garantem a neutralização dos vírus antes que se liguem e infectem os queratinócitos basais. Os anticorpos produzidos com a vacinação se mantem em níveis elevados por pelo menos cinco anos após a imunização, inclusive acima dos níveis observados em uma infecção natural pelo HPV. (SANTOS; DIAS, 2018)
De acordo com a OMS, após a distribuição de aproximadamente 200 milhões de doses no mundo, até o início de 2016, não foi documentado efeito adverso grave como causa-efeito da vacinação. Conforme a bula da Cervarix, a reação mais comum observada foi dor no local da injeção. Os efeitos colaterais mais observados após a administração da Gardasil, foram dor no local, dor de cabeça, febre, náusea, tontura, cansaço, diarreia, dor abdominal e dor de garganta. (Cardial et al. 2019)
Atualmente vacina é o único meio de proteção contra o HPV, sendo uma importante estratégia para a redução dos casos de câncer. O câncer de colo uterino é a quarta causa de morte por câncer entre as mulheres brasileiras. É importante lembrar que mesmo após a vacinação é necessário a realização de exames preventivos, como o Papanicolau que permite a identificação de alterações celulares no colo do útero, mas não é capaz de detectar a presença do vírus e com isso, alguns estudos apontam a importância da realização dos testes moleculares utilizando o DNA viral do HPV, que possuem uma confiabilidade, quando comparada ao Papanicolau, porém ainda não é muito solicitado, devido ao seu custo elevado. (Zardo et al. 2014)
O imunobiológico estava disponível na rede privada desde 2006, ano em que ocorreu a liberação pela ANVISA, porém só foi incorporado ao SUS em 2011, devido aos elevados custos de fabricação na época. No serviço privado o custo em média por dose é de aproximadamente R$:300,00. Em 2014, o Programa Nacional de Imunização, incorporou a vacina contra o HPV ao calendário nacional de vacinação com o objetivo de proteger o câncer de colo do útero associado a infecção pelo vírus.
A vacina é uma proteção para o futuro e uma forma de erradicar o CCU, e por isso a meta do Ministério da saúde, foi vacinar 80% do público-alvo, mas foram aplicadas as seguintes doses por ano e região, conforme o gráfico 1 e seguido da cobertura vacinal do gráfico 2. (SANTOS; DIAS, 2018)
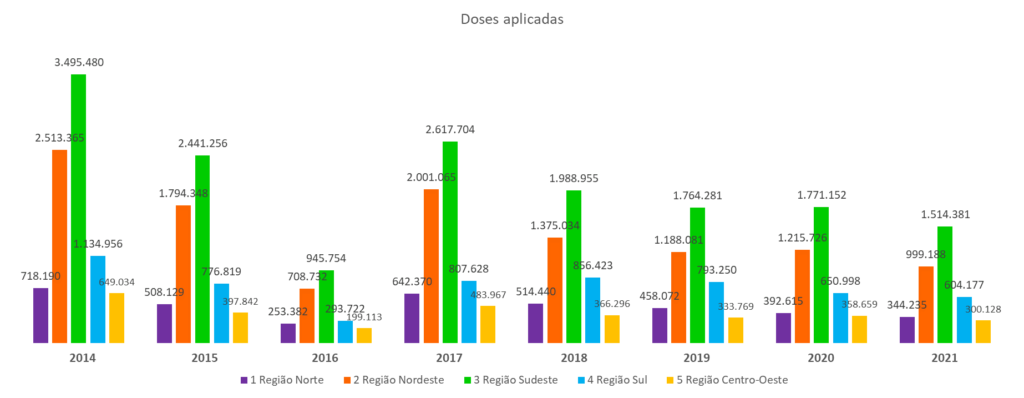
Gráfico 1: Fonte Data SUS.
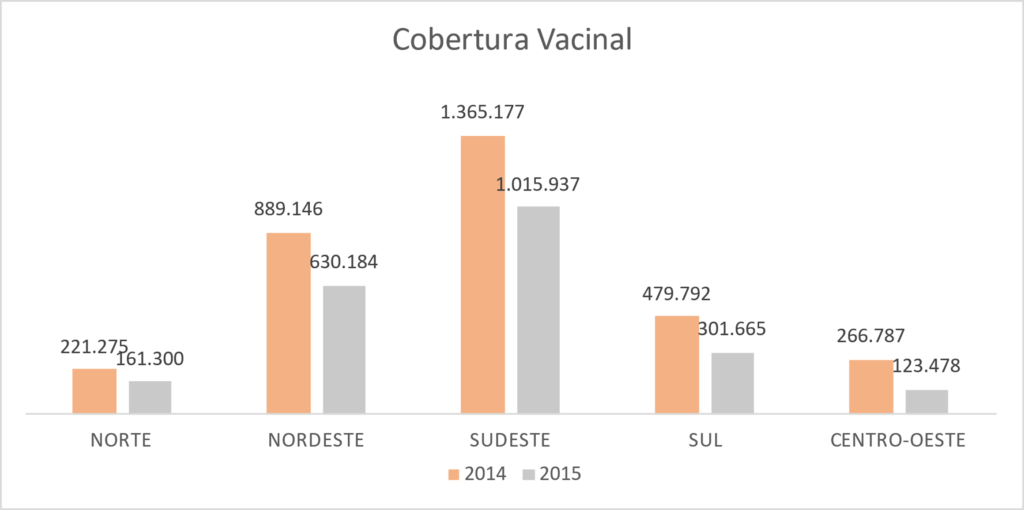
Gráfico 2: Fonte Data SUS
E mesmo com a meta de vacinar 80% da população alvo, alguns desafios permanecem, devido a possibilidade de não aceitação por falta de conhecimento e medo de estimular a promiscuidade. De acordo com um estudo publicado na revista Clinical Oncology, pelo médico Radio-oncologista, Dr. Lucas Mendez, foi avaliado o custo-efetividade do tratamento da neoplasia de colo uterino no Brasil, baseado em protocolo de preservação de órgão com radioterapia e quimioterapia e o estudo estima que o valor econômico do tratamento é de US$ 388,00 por ano/vida salva. (Sociedade brasileira de radioterapia, 2022)
E de acordo com o Ministério da Saúde, ocorreu o investimento de R$ 465 milhões na compra de 15 milhões de doses. E durante o período de cinco anos após a implementação da vacina, o ministério vai investir R$: 1,1 bilhão na compra de 36 milhões de doses da vacina, que depois passará a ser fabricada pelo Butantan, devido a parceira e o acordo de transferência de tecnologia entre os laboratórios Butantan e Merck Sharp & Dohme, que possibilitará uma economia de R$ 78 milhões, pois depois cada dose terá um custo de R$ 30. (FioCruz, 2014)
E conforme o quadro 2, observa-se que há um aumento do número da taxa de mortalidade das mulheres com câncer de colo uterino, a partir dos 30 anos, devido a vacinação ter iniciado no ano de 2014, supõe que essa paciente não está imunizada e por isso a prevalência do número de mortes. (Coren MS, 2013)
Quadro 2
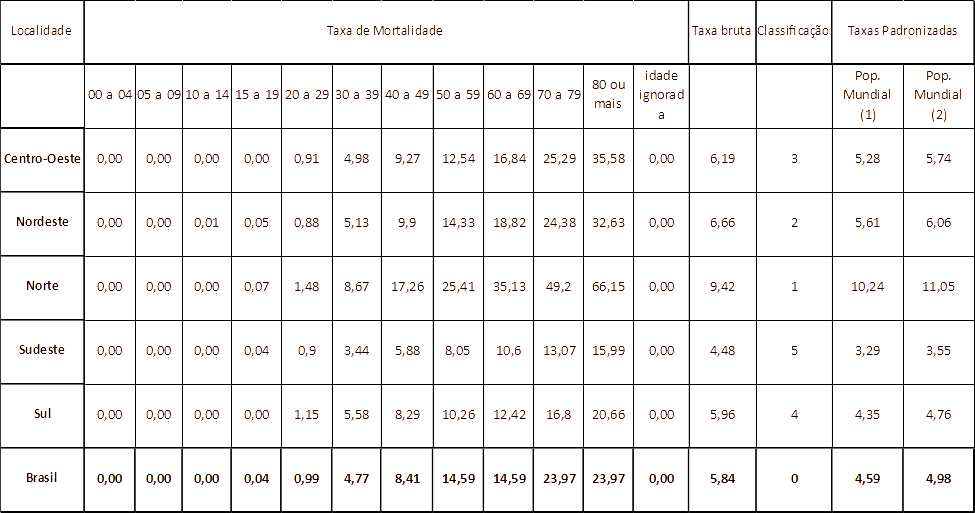
RESULTADOS
Os resultados demonstram que a vacina quadrivalente oferece eficácia superior a 95% contra o HPV, em pacientes que não iniciaram as atividades sexuais, pois se trata de uma vacina profilática altamente segura, sendo capaz de prevenir contra lesões genitais, pré-cancerosas do colo uterino e o condiloma. Além disso, é capaz de induzir a produção de elevados títulos de anticorpos séricos contra os genótipos contidos na vacina, tornando-se altamente eficaz para a indução da resposta imune humoral e sem risco de infecção ou carcinogênese.
O imunobiológico é capaz de evitar a mortalidade e morbidade, assim como a redução de custos para o governo. E conforme foi apresentado, a taxa de mortalidade é a partir dos 30 anos, pois observa-se que esse público não foi vacinado, devido a campanha que iniciou partir do ano de 2014. E com isso, podemos observar que a vacina é uma importante estratégia para a redução dos casos de neoplasia e atualmente a única forma de erradicar o câncer de colo uterino, que é a quarta causa de morte por câncer entre as mulheres brasileiras.
CONCLUSÃO
A vacinação contra o HPV é extremamente eficaz e segura para o paciente, pois somente a imunização é capaz de prevenir a incidência de novos casos, sendo atualmente o único meio de erradicar o câncer de colo uterino.
Os resultados evidenciam a importância da vacinação antes do primeiro contato sexual, mas sem descartar a proteção através do método de barreira, que é capaz de prevenir contra outros tipos de infecções sexualmente transmissíveis. Porém, é necessário o investimento na educação sexual, pois ainda existe preconceito em relação a imunização e muitas mulheres desconhecem os riscos de uma relação sexual desprotegida e até mesmo não possuem acesso para a realização de exames preventivos.
REFERÊNCIAS BIBLIOGRÁFICAS
CARDIAL, Márcia Fuzaro Terra et al. Papilomavírus humano (HPV). Femina, p. 94- 100, 2019. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/biblio-1046496. Acesso em: setembro/2022
Coren MS, Disponível em: http://ms.corens.portalcofen.gov.br/ministerio-da-saude-anuncia-incorporacao-da-vacina-contra-o-hpv-no-sus_1944.html. Acesso em: setembro/2022
DALLA LIBERA, Larisse Silva. Avaliação da infecção pelo Papiloma Vírus Humano (HPV) em exames citopatológicos. Brazilian Journal of Clinical
Analysis, v. 48, n. 2, p. 138-43, 2016.Disponível em: http://www.rbac.org.br/wp-content/uploads/2016/06/ARTIGO-7_RBAC-48-2-2016-ref.-257.pdf. Acesso em: maio/2022
FIOCRUZ, Disponível em: http://www6.ensp.fiocruz.br/visa/?q=node/5988. Acesso em: Outubro/2022
HAMMES, Luciano Serpa; NAUD, Paulo Sergio Viero; MATOS, Jean Carlos de. Reconhecimento pela descoberta do Papilomavírus Humano (HPV). Revista HCPA. Porto Alegre. Vol. 28, n. 3 (2008), p. 202-204, 2008. Disponível em: https://www.lume.ufrgs.br/bitstream/handle/10183/28909/000685363.pdf?sequence=1. Acesso em: junho/2022
INCA, Disponível em: https://www.inca.gov.br/controle-do-cancer-do-colo-do-utero/dados-e-numeros/mortalidade. Acesso em: junho/2022
MENÊSES, Marta Soraia L.; TORALLES, Maria Betânia P.; MENDES, Carlos Maurício Cardeal. Evolução da técnica de PCR: sua contribuição no diagnóstico da infecção por HPV.Revista de Ciências Médicas e Biológicas, v. 18, n. 3, p.361-366,2019. Disponível em: https://periodicos.ufba.br/index.php/cmbio/article/view/34480. Acesso em: maio/2022
NAKAGAWA, Janete Tamani Tomiyoshi; SCHIRMER, Janine; BARBIERI, Márcia. Vírus HPV ecâncer de colo de útero. Revista Brasileira de Enfermagem, v. 63, p. 307-311, 2010. Disponível em: https://doi.org/10.1590/S0034-71672010000200021. Acesso em: maio/2022
SANTOS, J. G. S.; DIAS, Julia Maria Gonçalves. Vacinação pública contra o papilomavirus humano no Brasil. Rev Med Minas Gerais, v. 28, n. 1, p. 1-7, 2018. Disponível em: https://docs.bvsalud.org/biblioref/2019/01/969523/vacinacao-publica-contra-o-papilomavirus-humano-no-brasil.pdf Acesso em: setembro/2022
Sociedade brasileira de radioterapia, disponível em: https://sbradioterapia.com.br/noticias/estudo-avalia-custo-efetividade-do-tratamento-da-neoplasia-de-colo-uterino-no-brasil-com-protocolo-de-preservacao-doorgao/#:~:text=O%20estudo%20considera%20que%20cerca,cerca%20de%20US%2413%20milh%C3%B5es. Acesso em: setembro/2022
ZARDO, Geisa Picksius et al. Vacina como agente de imunização contra o HPV. Ciência & Saúde Coletiva, v. 19, p. 3799-3808, 2014. Disponível em: https://www.scielosp.org/article/csc/2014.v19n9/3799-3808/pt/. Acesso em: Setembro/2022
