POLYPHARMACY IN PATIENTS WITH CHRONIC DISEASES: A CHALLENGE FOR PERSONALIZED MEDICINE
REGISTRO DOI: 10.69849/revistaft/cs10202510262157
Allan Martins de Oliveira1; Ana Luíza Gomes Plentz2; Anna Kloch3; Andréia Fuentes Gonzalez de Oliveira4; Joelma Augusta dos Reis5; Keila Carvalho de Sousa Baldissera6; Pedro Augusto Mota Matias7; Rebeca Ribeiro Cárdena8; Susane da Costa9; Yan Victor Roque Rodrigues10; Francielle Alba Moraes11
RESUMO: A polifarmácia, definida como o uso simultâneo de múltiplos fármacos, é uma condição frequente em pacientes com patologias crônicas múltiplas, este fenómeno, frequentemente inevitável, levanta preocupações significativas quanto à iatrogenia, interações medicamentosas e adesão terapêutica. A medicina personalizada enfrenta, assim, o desafio de equilibrar eficácia e segurança num contexto terapêutico cada vez mais complexo. Objetivo: Analisar o impacto da polifarmácia em pacientes com doenças crônicas, com o intuito de identificar os principais desafios que esta prática representa para a implementação da medicina personalizada. Materiais e Métodos: Trata-se de uma revisão sistemática com a utilização do método prisma. Desse modo, serão escolhidos na amostragem final os 08 artigos cuja procura será feita com base em dados Latino-Americano e do Caribe em Ciências da Saúde (LILACS), Scientific Electronic Library Online (SCIELO) e o Sistema Online de Busca e análise de Literatura Médica (MEDLINE) e informações referentes à temática. Resultados: O estudo contribuiu para uma compreensão mais aprofundada dos efeitos da polifarmácia em pacientes com doenças crônicas, particularmente no que diz respeito à segurança terapêutica e à eficácia clínica, através da análise crítica dos dados, ambiciona-se propor estratégias que favoreçam uma prescrição mais racional e individualizada, respeitando as necessidades específicas de cada doente. Conclusão: Ao longo deste estudo, ficou evidente que a complexidade terapêutica compromete, muitas vezes, os princípios da medicina personalizada, dificultando a obtenção de resultados eficazes e seguros, a identificação dos riscos associados, bem como a necessidade de estratégias de prescrição mais criteriosas, reforça a importância de uma atuação multidisciplinar centrada no paciente.
Palavras-chave: Polifarmácia. Doenças crônicas. Medicina personalizada. Interações medicamentosas.
ABSTRACT: Polypharmacy, defined as the simultaneous use of multiple medications, is a frequent condition in patients with multiple chronic diseases. This phenomenon, often unavoidable, raises significant concerns regarding iatrogenesis, drug interactions, and therapeutic adherence. Personalized medicine thus faces the challenge of balancing efficacy and safety in an increasingly complex therapeutic context. Objective: To analyze the impact of polypharmacy in patients with chronic diseases, aiming to identify the main challenges this practice presents for the implementation of personalized medicine. Materials and Methods: This is a systematic review using the PRISMA method. Accordingly, the final sample will include 08 articles selected based on a search conducted in Latin American and Caribbean Health Sciences (LILACS), Scientific Electronic Library Online (SCIELO), and the Online System for Search and Analysis of Medical Literature (MEDLINE), using data related to the topic. Results: The study contributed to a deeper understanding of the effects of polypharmacy in patients with chronic conditions, particularly regarding therapeutic safety and clinical efficacy. Through a critical analysis of the data, the goal is to propose strategies that promote more rational and individualized prescribing, respecting the specific needs of each patient. Conclusion: Throughout this study, it became evident that therapeutic complexity often compromises the principles of personalized medicine, making it difficult to achieve effective and safe outcomes. The identification of associated risks, as well as the need for more judicious prescribing strategies, reinforces the importance of a multidisciplinary, patient-centered approach.
Keywords: Polypharmacy. Chronic diseases. Personalized medicine. Drug interactions.
1. INTRODUÇÃO
A polifarmácia, entendida como o uso simultâneo de múltiplos medicamentos por um mesmo paciente, tem se tornado um fenômeno cada vez mais comum, sobretudo entre indivíduos com doenças crônicas, com o envelhecimento populacional e o aumento da prevalência de condições crônicas não transmissíveis, como diabetes, hipertensão e doenças cardiovasculares, a necessidade de tratamentos farmacológicos complexos cresce proporcionalmente.
Essa prática, apesar de muitas vezes necessária para o controle dos agravos à saúde, traz consigo desafios significativos para a segurança do paciente, a eficácia terapêutica e a qualidade de vida. No contexto atual da medicina, que busca cada vez mais individualizar tratamentos por meio da medicina personalizada, a polifarmácia se apresenta como um obstáculo considerável.
A medicina personalizada visa ajustar intervenções terapêuticas às características genéticas, ambientais e de estilo de vida de cada indivíduo, promovendo tratamentos mais eficazes e com menos efeitos adversos, entretanto, a coexistência de múltiplos fármacos em um mesmo paciente pode aumentar o risco de interações medicamentosas, eventos adversos e dificuldades na adesão ao tratamento, dificultando o alcance dos objetivos da personalização terapêutica.
O cenário da polifarmácia em pacientes com doenças crônicas, portanto, exige uma abordagem multidisciplinar e integrada, que considere não apenas as indicações clínicas de cada medicamento, mas também as particularidades do paciente, suas comorbidades, perfil socioeconômico e preferências pessoais, ademais, a atenção farmacêutica e o acompanhamento contínuo são essenciais para minimizar riscos e otimizar resultados clínicos, promovendo uma gestão racional dos medicamentos.
Diante dessa complexidade, destaca-se a importância de pesquisas que investiguem as melhores estratégias para enfrentar os desafios impostos pela polifarmácia no âmbito da medicina personalizada, a compreensão aprofundada dos fatores que contribuem para o uso excessivo ou inadequado de medicamentos em pacientes crônicos é fundamental para o desenvolvimento de protocolos que conciliam a necessidade terapêutica com a segurança e o bem-estar do paciente.
Neste sentido, a questão que norteia esta investigação é: Como a polifarmácia em pacientes com doenças crônicas impacta a efetividade e a segurança da medicina personalizada, e quais estratégias podem ser adotadas para minimizar seus riscos?
Portanto, responder a essa pergunta é essencial para ampliar o conhecimento sobre o tema e orientar práticas clínicas que possam melhorar a gestão terapêutica, garantindo tratamentos mais seguros, eficazes e alinhados às necessidades individuais dos pacientes. Assim, este estudo pretende contribuir para a construção de uma base científica sólida que apoie profissionais da saúde na tomada de decisões clínicas, promovendo um cuidado mais humanizado e centrado no paciente.
2. METODOLOGIA
Trata-se de uma revisão sistemática que tem como objetivo reunir, avaliar e sintetizar de forma rigorosa e transparente os resultados de estudos científicos previamente publicados sobre uma questão específica, diferentemente das revisões narrativas tradicionais, que podem apresentar abordagens mais subjetivas e menos estruturadas, a revisão sistemática busca minimizar vieses por meio de critérios pré-definidos e procedimentos metodológicos rigorosos.
O Método Prisma permitiu construir e analisar de forma mais clara os artigos científicos selecionados, facilitando a compreensão das evidências analisadas e fundamentadas para melhor escolha das ações a serem desenvolvidas, a busca bibliográfica foi conduzida nas bases de dados Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS), Scientific Electronic Library Online (SCIELO) e Sistema Online de Busca e análise de Literatura Médica (MEDLINE). Para a busca foi utilizado o operador booleano “and” combinado com as palavras chaves: Polifarmácia and Doenças Crônicas and Medicina Especializada.
O fluxograma é dividido em 4 partes, a saber: 1) Identificação: nessa fase é onde são elencados os artigos identificados nas bases de dados e buscas, além de outras fontes. 2) Seleção: nessa fase ocorre a leitura dos títulos e resumos onde são excluídos alguns artigos, sendo realizada uma primeira triagem. 3) Elegibilidade: nessa fase contempla a leitura na íntegra dos artigos, permanecendo os artigos com foco no estudo. 4) Inclusão: nessa fase acontece a escolha dos artigos que contemplam os estudos mais completos e que possuem os indicadores específicos para o estudo.
Para a seleção dos estudos, foram incluídos artigos científicos disponíveis na íntegra e de livre acesso, publicados entre 2020 e 2025, em língua portuguesa, a inclusão também considerou aqueles que, após a leitura do título e resumo, abordassem aspectos relacionados à temática do estudo, nos critérios de exclusão, foram eliminados artigos que não se enquadraram no período de amostragem definido, artigos em línguas estrangeiras e artigos com textos incompletos. Na figura 1, está apresentado um fluxograma dos artigos pesquisados.
Figura 1 – Fluxograma das etapas para a seleção dos artigos desta revisão sistemática, 2025.
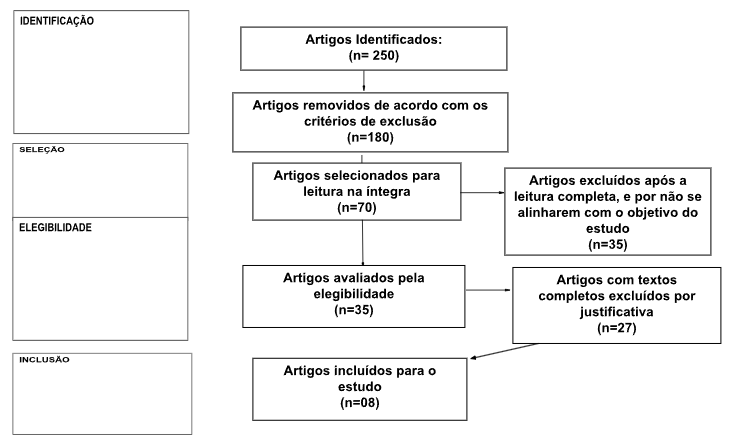
Durante a fase inicial de busca nas bases de dados, foram encontrados 250 artigos. Após a leitura dos títulos e resumos, 180 trabalhos que não correspondiam aos critérios de inclusão foram eliminados. Na etapa seguinte, dedicada à seleção, 70 artigos foram considerados pertinentes, porém, 35 deles foram descartados por não estarem alinhados com os objetivos estabelecidos para o estudo. Na fase de avaliação de elegibilidade, permaneceram 35 artigos; entretanto, 27 foram excluídos após a análise completa dos textos, por razões justificadas. Ao término do processo, 08 artigos foram incluídos para compor a análise final, com o propósito de fundamentar o desenvolvimento da pesquisa.
Posteriormente, realizou-se uma análise temática dos artigos selecionados nas bases de dados, seguida de uma avaliação minuciosa das referências bibliográficas de cada estudo, essa abordagem teve como meta organizar, de forma sistemática e objetiva, as informações e dados relevantes encontrados, facilitando assim a compreensão dos conteúdos abordados e contribuindo para o embasamento teórico do trabalho.
3. EMBASAMENTO TEÓRICO
3.1 CONCEITO E DEFINIÇÃO DE POLIFARMÁCIA
A polifarmácia é um termo amplamente utilizado no campo da saúde para descrever a prática de administrar múltiplos medicamentos a um mesmo paciente, geralmente para tratar diferentes condições clínicas que coexistem simultaneamente (ALVES et al., 2020).
Apesar de não haver um consenso absoluto sobre sua definição exata, a maioria dos estudos e diretrizes associa a polifarmácia ao uso contínuo de cinco ou mais fármacos concomitantes, essa condição é especialmente prevalente entre idosos e pessoas com doenças crônicas, que frequentemente necessitam de tratamentos complexos e prolongados.
A crescente prevalência da polifarmácia está diretamente relacionada ao envelhecimento populacional e ao aumento da incidência de patologias crônicas, como hipertensão arterial, diabetes mellitus, doenças cardiovasculares, artrite e outras condições que exigem o uso regular de medicamentos para controle clínico, nesses contextos, a polifarmácia pode ser vista como uma consequência natural do manejo de múltiplas doenças, sendo muitas vezes imprescindível para garantir a estabilidade e a qualidade de vida do paciente (COELHO et al., 2023).
No entanto, o uso simultâneo de diversos medicamentos não está isento de riscos, a polifarmácia pode aumentar a chance de interações medicamentosas adversas, efeitos colaterais indesejados, além de dificultar a adesão ao tratamento por parte dos pacientes, que podem se sentir sobrecarregados com a complexidade do regime terapêutico (DOS SANTOS et al., 2023).
É importante destacar que nem toda polifarmácia é inadequada, ela se torna problemática quando ocorre o uso excessivo, desnecessário ou incorreto de fármacos, caracterizando o que se chama de polifarmácia inadequada.
A distinção entre polifarmácia apropriada e inadequada é fundamental para uma gestão eficaz do tratamento medicamentoso, a polifarmácia apropriada refere-se à prescrição consciente e fundamentada, na qual cada medicamento possui uma indicação clínica clara, tem seu benefício avaliado e é monitorado regularmente para evitar complicações, já a polifarmácia inadequada envolve a utilização de medicamentos sem necessidade comprovada, prescrições redundantes, ou mesmo fármacos que podem ser substituídos ou descontinuados sem prejuízo para o paciente (MARQUES et al., 2020).
Diversos fatores contribuem para o surgimento da polifarmácia inadequada, incluindo a fragmentação do cuidado, a falta de comunicação entre os profissionais de saúde, e a automedicação, os aspectos relacionados ao paciente, como o envelhecimento, múltiplas comorbidades e limitações cognitivas, dificultam a gestão e o acompanhamento corretos da terapia medicamentosa.
Diante dessa complexidade, o conceito de polifarmácia tem sido ampliado para além da simples contagem do número de medicamentos, incorporando aspectos qualitativos que consideram a racionalidade e a segurança do uso farmacológico, as organizações de saúde e pesquisadores têm enfatizado a importância de abordagens integradas e multidisciplinares para avaliar e manejar a polifarmácia, visando otimizar os tratamentos, reduzir os riscos e promover a saúde do paciente (OLIVEIRA et al., 2021).
A prática da revisão sistemática das prescrições, associada à educação continuada dos profissionais e à participação ativa dos pacientes, surge como uma estratégia eficaz para identificar e corrigir situações de polifarmácia inadequada, a adoção de protocolos que avaliem periodicamente a necessidade de cada medicamento, bem como a implementação de ferramentas tecnológicas, como sistemas eletrônicos de monitoramento, contribuem para tornar o uso dos fármacos mais seguro e personalizado (STOPA et al., 2021).
Em suma, compreender o conceito e a definição de polifarmácia é essencial para aprimorar o cuidado de pacientes com múltiplas condições crônicas, reconhecendo a diferença entre polifarmácia necessária e inadequada permite aos profissionais da saúde tomarem decisões mais informadas e centradas no paciente, promovendo tratamentos que não apenas controlam as doenças, mas que também respeitem a segurança e a qualidade de vida dos indivíduos.
3.2 DOENÇAS CRÔNICAS: PANORAMA E IMPACTO NA SAÚDE PÚBLICA
De acordo com Sousa et al. (2021), as doenças crônicas não transmissíveis (DCNTs) representam, atualmente, um dos principais desafios enfrentados pelos sistemas de saúde em todo o mundo, diferentemente das doenças agudas, essas enfermidades se caracterizam pela sua longa duração, progressão lenta e, muitas vezes, pela necessidade de tratamento contínuo.
Entre as mais prevalentes estão a hipertensão arterial, o diabetes mellitus, as doenças cardiovasculares, os transtornos respiratórios crônicos e diversos tipos de câncer, tais condições, embora muitas vezes evitáveis ou controláveis, têm aumentado significativamente nas últimas décadas, impactando de forma direta a qualidade de vida das populações e sobrecarregando os serviços de saúde pública.
No Brasil, assim como em outros países de média e alta renda, as DCNTs respondem pela maior parte das mortes registradas anualmente, esses dados do Ministério da Saúde revelam que essas doenças são responsáveis por mais de 70% dos óbitos no país, sendo, portanto, uma prioridade nas políticas públicas de saúde (MASCARELO et al., 2021).
Esse panorama é reflexo de uma série de fatores, entre eles o envelhecimento populacional, a urbanização acelerada, as mudanças no estilo de vida, o sedentarismo, o consumo excessivo de alimentos ultraprocessados, o tabagismo e o uso abusivo de álcool.
O impacto das doenças crônicas vai muito além das estatísticas de mortalidade, elas impõem uma carga significativa de morbidade, ou seja, muitas pessoas convivem durante anos com limitações físicas e emocionais decorrentes dessas enfermidades (ANDRADE et al., 2024).
A necessidade de acompanhamento médico frequente, uso contínuo de medicamentos, internações recorrentes e exames de rotina faz com que o custo financeiro para o sistema público de saúde seja elevado, havendo consequências sociais importantes, como o afastamento do trabalho, a redução da produtividade e a dependência de cuidadores em casos mais graves (SOUSA et al., 2022).
Outro ponto que merece destaque é a desigualdade no acesso à prevenção, ao diagnóstico precoce e ao tratamento adequado das doenças crônica, as populações em situação de vulnerabilidade social tendem a ser mais afetadas, tanto pela dificuldade de acesso aos serviços de saúde quanto pela maior exposição a fatores de risco (DOS SANTOS et al., 2023).
A precariedade nas condições de moradia, a baixa escolaridade, a insegurança alimentar e o limitado acesso à informação são elementos que contribuem para o agravamento dessas condições nessas comunidades. Assim, as DCNTs se relacionam diretamente com os determinantes sociais da saúde, exigindo estratégias que vão além da atuação clínica (HENRIQUE-SACHES et al., 2021).
No contexto das políticas públicas, diversas iniciativas têm sido implementadas para enfrentar o avanço das doenças crônicas, a Estratégia Saúde da Família (ESF), por exemplo, tem papel fundamental na promoção do cuidado contínuo e na vigilância em saúde.
Os programas voltados para a promoção de hábitos saudáveis, como alimentação balanceada, prática de atividades físicas e cessação do tabagismo, também têm sido incentivados por meio de campanhas educativas e ações intersetoriais, no entanto, os desafios persistem, especialmente no que se refere à integração das ações entre os diferentes níveis de atenção à saúde e à garantia de continuidade do cuidado (GONTIJO; PUJATTI, 2022).
Portanto, diante do cenário apresentado, é possível afirmar que as doenças crônicas constituem um problema de saúde pública de grande magnitude, cuja abordagem exige não apenas o tratamento dos sintomas, mas também ações de prevenção, educação em saúde, políticas sociais e fortalecimento da atenção primária.
O enfrentamento eficaz dessas enfermidades passa pelo investimento em políticas sustentáveis, formação continuada dos profissionais, participação ativa da comunidade e valorização de práticas que promovam o autocuidado, dessa forma, será possível reduzir a incidência e os impactos das doenças crônicas, promovendo uma sociedade mais saudável, equitativa e resiliente (CABRAL et al., 2021).
3.3 MEDICINA PERSONALIZADA: PRINCÍPIOS E DESAFIOS
A medicina personalizada, também chamada de medicina de precisão, representa um avanço significativo na forma como se compreende e se conduz o cuidado em saúde, em contraste com o modelo tradicional, que muitas vezes adota condutas padronizadas para grupos populacionais amplos, a medicina personalizada propõe que o tratamento seja ajustado às características individuais de cada paciente (ALVES et al., 2020).
Esse conceito abrange uma visão mais ampla do cuidado, considerando não apenas as sintomatologias clínicas e o diagnóstico, mas também fatores genéticos, bioquímicos, ambientais e comportamentais que influenciam diretamente na forma como cada indivíduo adoece, responde a determinados medicamentos e evolui clinicamente.
Mediante ao exposto, um dos principais pilares da medicina personalizada é o uso de informações genômicas para orientar a escolha terapêutica, a partir da análise do DNA do paciente, é possível identificar variações genéticas que interferem na metabolização de fármacos, na suscetibilidade a determinadas doenças ou na resposta a tratamentos específicos (CECCON et al., 2021).
Essa abordagem permitiu não apenas selecionar o medicamento mais eficaz, como também minimizar os efeitos adversos e evitar terapias desnecessárias, a farmacogenômica, surgindo como um campo fundamental, pois oferece ferramentas para que o tratamento seja mais seguro e eficaz.
Outro princípio importante da medicina personalizada é o enfoque centrado no paciente, mais do que tratar a doença, busca-se compreender o sujeito em sua totalidade, considerando suas experiências de vida, hábitos, valores, estilo de vida e preferências pessoais (ANDRADE et al., 2024).
Cabendo reforçar a importância do diálogo entre os profissionais de saúde e os usuários, promovendo uma tomada de decisão compartilhada e fortalecendo a relação terapêutica, nesse modelo, o cuidado passa a ser mais humanizado e contextualizado, respeitando as particularidades de cada pessoa.
Apesar dos avanços e das promessas que a medicina personalizada traz, sua implementação enfrenta desafios importantes, um dos principais entraves está relacionado à infraestrutura dos sistemas de saúde, que muitas vezes não estão preparados para incorporar tecnologias de ponta como sequenciamento genético, armazenamento de grandes volumes de dados clínicos e ferramentas de inteligência artificial, há dificuldades no acesso igualitário a essas inovações, o que pode ampliar desigualdades já existentes entre diferentes regiões e grupos sociais (MARQUES et al., 2020).
Outro obstáculo relevante é a formação profissional, a prática da medicina personalizada exige que médicos, enfermeiros, farmacêuticos e outros profissionais estejam atualizados e capacitados para interpretar exames genéticos, compreender dados moleculares e integrar essas informações na rotina clínica. Trata-se de um novo paradigma que demanda investimento em educação continuada e reestruturação dos currículos acadêmicos nas áreas da saúde.
Adicionalmente, a medicina personalizada também levanta questões éticas e legais, o manuseio de informações genéticas sensíveis impõe o desafio de garantir a privacidade e a confidencialidade dos dados dos pacientes, além de suscitar debates sobre consentimento informado, possíveis discriminações genéticas e uso comercial dessas informações (COELHO et al., 2023).
É necessário que a legislação acompanhe o desenvolvimento tecnológico, assegurando a proteção dos indivíduos e promovendo um uso ético e responsável dos recursos da medicina de precisão.
A medicina personalizada tem o potencial de transformar profundamente o cuidado em saúde, tornando-o mais eficaz, seguro e centrado no paciente, no entanto, para que seus benefícios sejam amplamente acessíveis e sustentáveis, é fundamental superar os desafios estruturais, educacionais, éticos e econômicos que ainda limitam sua aplicação em larga escala (REZENDE et al., 2021).
Com um olhar atento à equidade, à qualificação profissional e à proteção dos direitos dos pacientes, é possível consolidar essa abordagem como um pilar fundamental de um sistema de saúde mais moderno e eficiente.
4. RESULTADOS E DISCUSSÃO
Na realização de buscas nas bases de dados pesquisando os Descritores em Ciências da Saúde (Decs): “Medicina Especializada” “Doenças Crônicas” “Polifarmácia”, localizou-se 250 (duzentos e cinquenta) artigos elegíveis, no entanto, realizou-se a exclusão de 180 (cento e oitenta) artigos, por não atenderem os critérios de inclusão ou por não estarem relacionados a temática da presente pesquisa. Dessa forma, o número final de artigos elegíveis foram 08 (oito) artigos.
A interpretação e síntese dos resultados encontrados estão demonstrados no (Quadro 1) contendo: autores, título, objetivo, metodologia, ano e resultados sobre a Polifarmácia em pacientes com doenças crônicas: um desafio para a medicina personalizada. Segue abaixo os artigos selecionados para a revisão do estudo proposto.
Quadro 1. Artigos científicos selecionados nas bases de dados segundo as características dos autores, títulos, objetivo, metodologia, ano e conclusão. Porto Velho, 2025.
| Nº | Autores | Título | Objetivo | Metodologia | Ano | Conclusão |
1 | LICOVISKI, P.T et al. | Polifarmácia na população idosa brasileira e as doenças crônicas não transmissíveis associadas: estudo de base nacional | Analisar a presença de polifarmácia e as doenças crônicas não transmissíveis (DCNT) associadas à polifarmácia na pessoa idosa brasileira com base na Pesquisa Nacional em Saúde (PNS). | Estudo observacional, transversal, quantitativo e exploratório | 2025 | A prevalência da polifarmácia foi alta e apresentou relação com as DCNT de pessoas idosas nas cinco regiões do Brasil, com impacto negativo. Ressaltando a necessidade de políticas públicas, visando a redução ou a prevenção da polifarmácia, assim como seus riscos associados. |
2 | CARMO, L.P do et al. | Polifarmácia em idosos: a importância da atenção primária em mitigar os efeitos adversos oriundos da medicalização | Discutir a importância da atenção primária em relação a atenuação dos efeitos adversos da polifarmácia em idosos | Revisão Sistemática | 2024 | O acompanhamento contínuo e a revisão regular dos medicamentos são essenciais para minimizar os riscos de efeitos adversos e interações medicamentosas, garantindo um envelhecimento mais saudável e com melhor qualidade de vida para os idosos |
3 | SILVA, G.L.S da et al. | Análise das consequências que a Polifarmácia causa em pacientes com doenças crônicas: uma revisão bibliográfica | Analisar a consequência da polifarmácia em pacientes com doenças crônicas, com ênfase nas reações adversas e nas interações medicamentosas e mostrar a importância do farmacêutico a fim de diminuir essa prática de consumo | Revisão de Literatura | 2022 | A revisão dos medicamentos e o potencial de prescrição devem ser avaliados, principalmente por médicos generalistas ou farmacêuticos, a fim de personalizar o tratamento em pessoas com multimorbidade ou vulnerabilidade específica. Além disso, é importante o monitoramento para a potencial ocorrência de interações medicamentosas. |
4 | JESUS, J.C et al. | Polifarmácia: Estratégias Utilizadas pelo Enfermeiro para redução dos Impactos na Saúde do Idoso | identificar as estratégias utilizadas pelos enfermeiros durante as consultas de enfermagem, a fim de reduzir os efeitos específicos da polifarmácia na saúde dos idosos | Revisão Bibliográfica | 2025 | Sugere soluções práticas e acessíveis que podem ser facilmente incorporadas à rotina clínica de enfermagem, destacando a importância desse profissional como elemento central na promoção de um cuidado integral e seguro para a saúde do idoso. |
| 5 | BONANNO, E.G et al. | Prevalência de polifarmácia entre idosos com base na Pesquisa de Saúde, Envelhecimento e Aposentadoria na Europa: Uma atualização | Explorar a prevalência de polifarmácia e seus fatores associados entre idosos em 27 países europeus e Israel | Estudo Transversal | 2025 | A polifarmácia é uma condição altamente prevalente na população idosa. A identificação de variáveis associadas à polifarmácia, como as identificadas neste estudo, é importante para identificar e monitorar grupos mais velhos, que são mais vulneráveis à polifarmácia. |
6 | ANDRADE, R.C et al. | Polifarmácia, medicamentos potencialmente inapropriados e a vulnerabilidade de pessoas idosas | Analisar a frequência de polifarmácia e prescrição de medicamentos potencialmente inapropriados (MPI) segundo os Critérios de Beers e CBMPI em pessoas idosas com vulnerabilidade clínico-funcional. | Estudo Transversal | 2024 | O uso de polifarmácia e MPI neste estudo estavam associados à vulnerabilidade da pessoa idosa, reforçando a necessidade de avaliação criteriosa de prescrições medicamentosas para essa população. |
| 7 | COELHO, C.O et al. | Uso de medicamentos potencialmente inapropriados em pessoas idosas na Atenção Primária à Saúde: estudo transversal | Verificar a prevalência e fatores associados ao uso de medicamentos potencialmente inapropriados (MPI) pela população idosa e a concordância entre duas metodologias de avaliação no contexto da Atenção Primária à Saúde (APS). | Estudo observacional transversal | 2023 | As associações foram semelhantes entre as duas classificações, indicando que ambas são pertinentes na identificação do uso de MPI em pessoas idosas usuárias da APS. |
| 8 | SOUSA, C.R et al. | Fatores associados à vulnerabilidade e fragilidade em idosos: estudo transversal | Avaliar fatores associados à vulnerabilidade e fragilidade em idosos | Estudo Transversal | 2022 | Atentar-se para a presença em idosos de hipertensão arterial, osteoporose, polifarmácia e incentivar a prática de atividade física |
Com base nas evidências da literatura, a análise dos estudos selecionados nesta revisão sistemática revela que a polifarmácia em pacientes com doenças crônicas é uma realidade crescente e desafiadora, que tem implicações diretas na qualidade da atenção à saúde e nos resultados terapêuticos.
À medida que a população envelhece e às condições crônicas se tornam mais prevalentes, aumenta também o número de pacientes que utilizam múltiplos medicamentos de forma contínua, embora a utilização de vários fármacos seja, em muitos casos, necessária para controlar diferentes doenças de base, essa prática exige uma gestão criteriosa para evitar riscos, otimizar o tratamento e garantir que as intervenções sejam verdadeiramente personalizadas (SILVA et al., 2022).
O que se observa na prática clínica é que, na tentativa de oferecer um cuidado completo, muitos pacientes acabam sendo expostos a esquemas terapêuticos complexos, com combinações de medicamentos que nem sempre são revisadas de forma integrada.
De acordo com Andrade et al. (2024), essa fragmentação do cuidado, com prescrições realizadas por diferentes profissionais, pode levar ao acúmulo de fármacos, muitas vezes com funções sobrepostas, interações medicamentosas indesejadas e até contraindicações, nesse contexto, a medicina personalizada encontra um obstáculo significativo, pois seu principal objetivo oferecer terapias ajustadas ao perfil individual de cada paciente entra em conflito com o modelo prescritivo tradicional e generalizado.
No estudo de Licoviski et al. (2025), o uso prolongado de múltiplos medicamentos pode comprometer a adesão terapêutica, especialmente em pacientes idosos, com limitações cognitivas ou baixa escolaridade, a confusão diante de horários, dosagens e instruções distintas compromete não só a eficácia do tratamento, mas também aumenta a vulnerabilidade do paciente a reações adversas, intoxicações e internações evitáveis.
Em complemento com Jesus et al. (2025), reforça a importância de uma abordagem multidisciplinar, na qual médicos, enfermeiros e farmacêuticos atuem de forma integrada, revisando regularmente os esquemas medicamentosos e avaliando a necessidade real de cada prescrição.
A medicina personalizada, por sua vez, propõe um olhar diferenciado sobre o paciente, indo além da simples prescrição de fármacos com base na doença, essa abordagem considera o perfil genético, as comorbidades, o contexto de vida e os fatores socioeconômicos como elementos essenciais para definir o melhor plano terapêutico.
Em consonância com a pesquisa de Carmo et al. (2024), quando aplicada em cenários de polifarmácia, a medicina personalizada permite, por exemplo, identificar variações genéticas que alteram a resposta a determinados medicamentos, o que pode ser decisivo na escolha de um fármaco mais eficaz ou com menos efeitos colaterais.
No entanto, a falta de estrutura, de profissionais capacitados e de tecnologias acessíveis ainda dificulta a aplicação efetiva desse modelo no cotidiano do sistema de saúde, especialmente no setor público, os dados obtidos nesta revisão também apontam que muitos profissionais da saúde ainda não recebem formação adequada para lidar com a complexidade da polifarmácia associada à medicina personalizada (COELHO et al., 2023).
Há uma carência de protocolos específicos, de ferramentas de apoio à decisão clínica e de espaços para discussão de casos que envolvam múltiplas prescrições, a ausência de políticas públicas voltadas para o uso racional de medicamentos e a pouca valorização da atenção farmacêutica nas unidades de saúde contribuem para a perpetuação de práticas inadequadas, que comprometem a segurança do paciente.
Dessa forma, é possível afirmar que a polifarmácia em pacientes com doenças crônicas constitui um desafio real e urgente para a medicina personalizada, superando essa barreira exige mudanças estruturais no sistema de saúde, investimentos em capacitação profissional, fortalecimento da atuação em equipe e ampliação do acesso às ferramentas de suporte tecnológico (SOUSA et al., 2022).
Para Bonanno et al. (2025), é necessário envolver os pacientes no processo de cuidado, promovendo educação em saúde, escuta ativa e empoderamento para que eles compreendam seus tratamentos e participem de forma consciente nas decisões sobre o próprio cuidado.
Contudo, o enfrentamento da polifarmácia precisa estar alinhado aos princípios da medicina personalizada, buscando sempre o equilíbrio entre a eficácia terapêutica, a segurança do paciente e a individualização do tratamento. Integrar esses dois conceitos polifarmácia e medicina personalizada em uma mesma estratégia de cuidado é um passo fundamental para garantir não apenas o controle das doenças crônicas, mas também uma prática clínica mais humanizada, eficiente e sustentável.
CONCLUSÃO
A análise realizada ao longo desta revisão sistemática evidenciou que a polifarmácia em pacientes com doenças crônicas representa um desafio multifacetado e urgente para a medicina personalizada, embora a prescrição de múltiplos medicamentos seja muitas vezes imprescindível para o controle das condições crônicas e para a prevenção de complicações, seu manejo inadequado pode comprometer seriamente a segurança, a eficácia e a qualidade de vida dos pacientes.
A coexistência de várias drogas aumenta o risco de interações medicamentosas adversas, eventos colaterais e até a dificuldade do paciente em aderir corretamente ao tratamento, impactando negativamente nos resultados clínicos desejados.
O avanço da medicina personalizada, que busca adequar o tratamento às características individuais de cada paciente, exige uma revisão constante e criteriosa das prescrições, sobretudo em cenários de polifarmácia, a personalização do cuidado passa necessariamente pela avaliação integrada do histórico clínico, das comorbidades, do perfil genético, além dos aspectos psicossociais que influenciam o uso dos medicamentos. Nessa perspectiva, a abordagem deve ser centrada no paciente, promovendo um diálogo ativo entre profissionais de saúde e usuários para garantir decisões compartilhadas e seguras.
Outro ponto relevante destacado nesta revisão é a importância da atuação multidisciplinar na gestão da polifarmácia, a colaboração entre médicos, farmacêuticos, enfermeiros e outros profissionais é fundamental para identificar potenciais riscos, otimizar o regime medicamentoso e acompanhar de forma contínua os pacientes, prevenindo eventos adversos e ajustando as terapias conforme a evolução clínica, as ferramentas tecnológicas, como sistemas de suporte à decisão clínica e registros eletrônicos de saúde, também emergem como recursos valiosos para melhorar a monitorização e a individualização dos tratamentos.
Por fim, ressalta-se a necessidade de mais pesquisas que aprofundem o conhecimento sobre as melhores práticas para o manejo da polifarmácia no contexto da medicina personalizada, especialmente em populações específicas, como idosos e pessoas com múltiplas comorbidades, as políticas públicas que promovam a capacitação dos profissionais de saúde e a conscientização dos pacientes quanto aos riscos e cuidados associados ao uso múltiplo de medicamentos são essenciais para assegurar um cuidado de qualidade e reduzir os custos relacionados a complicações evitáveis.
A busca por soluções integradas e centradas no paciente pode contribuir significativamente para a promoção da saúde, a prevenção de danos e o aprimoramento dos desfechos clínicos, consolidando um cuidado mais seguro, eficaz e humanizado.
REFERÊNCIAS
ALVES, B.L.P et al. Polimedicação em Idosos Submetidos a Tratamento Oncológico. Revista Brasileira de Cancerologia. 2019; 65(4):1-10. Disponível em: https://rbc.inca.gov.br/index.php/revista/article/view/379. Acesso em: 17 set. 2025.
ANDRADE, R.C et al. Polifarmácia, medicamentos potencialmente inapropriados e a vulnerabilidade de pessoas idosas. Revista Brasileira de Geriatria e Gerontologia. 2024; 27(1):1-10. Disponível em: https://www.scielo.br/j/rbgg/a/Fj83KxWRbk7wwHBNDq7tP9v/?lang=pt. Acesso em: 29 set. 2025.
BONANNO, E.G et al. Prevalência de polifarmácia entre idosos com base na Pesquisa de Saúde, Envelhecimento e Aposentadoria na Europa: Uma atualização. Journal of Clinical Medicine, 2025, 14 (4), 1330. Disponível em: https://www.mdpi.com/2077-0383/14/4/1330. Acesso em: 22 set. 2025.
CABRAL, J.F et al. Vulnerabilidade e declínio funcional em pessoas idosas da atenção primária à saúde: estudo longitudinal. Revista Brasileira de Geriatria e Gerontologia. 2021; 24(1):94-105. Disponível em: https://www.scielo.br/j/rbgg/a/mqdrRfNgT5sYH85T3g9GgHB/?format=html&lang=pt. Acesso em: 26 set. 2025.
CARMO, L.P do et al. Polifarmácia em idosos: a importância da atenção primária em mitigar os efeitos adversos oriundos da medicalização. Brazilian Journal of Implantology and Health Sciences, v. 6, Issue 12 (2024). Disponível em: https: www.bjhs.emnuvens.com.br. Acesso em: 26 ago. 2025.
CECCON, R.F et al. Envelhecimento e dependência no Brasil: características sociodemográficas e assistenciais de idosos e cuidadores. Ciência & Saúde Coletiva. 2021; 26(1): 17-26. Disponível em: https://www.scielo.br/j/csc/a/QjLJcbQ6YzPQNWhBXmsWCVs/abstract/?lang=pt. Acesso em: 22 set. 2025.
COELHO, C.O et al. Uso de medicamentos potencialmente inapropriados em pessoas idosas na Atenção Primária à Saúde: estudo transversal. Revista Brasileira de Geriatria e Gerontologia. 2023; 26(1):1-15. Disponível em: https://www.scielo.br/j/rbgg/a/mJgv5c5nCvYwhbPm6W3stHP/abstract/?lang=pt. Acesso em: 26 set. 2025.
DOS SANTOS, J.P et al. Prevalência e fatores associados ao uso de medicamentos potencialmente inapropriados por idosos com insuficiência cardíaca aguda. Revista Contexto & Saúde. 2023; 23(47):1-18. Disponível em: https://www.revistas.unijui.edu.br/index.php/contextoesaude/article/view/13565. Acesso em: 25 set. 2025.
HENRIQUE-SANCHES, B.C et al. Estudo dos hábitos de vida, doenças crônicas não transmissíveis, polifarmácia e interações medicamentosas em pacientes pós acidente vascular cerebral. Brazilian Journal of Development. 2021; 7(12):111333-111348. Disponível em: https://ojs.brazilianjournals.com.br/ojs/index.php/BRJD/article/view/40625. Acesso em: 28 set. 2025.
GONTIJO, A.P.S; PUJATTI, P.B. Declínio cognitivo e uso de medicamentos na população de idosos institucionalizados de uma cidade do interior de Minas Gerais, Brasil. Cadernos Saúde Coletiva. 2022; 30(2): 164-172. Disponível em: https://www.scielo.br/j/cadsc/a/RrXCn99V7THWWbyxQLmrhvB/?format=html&lang=pt. Acesso em: 23 set. 2025.
JESUS, J.C et al. Polifarmácia: Estratégias utilizadas pelo enfermeiro para redução dos impactos na Saúde do Idoso, v. 29, Revista FT, 2025. Disponível em: https://revistaft.com.br/polifarmacia-estrategias-utilizadas-pelo-enfermeiro-para-reducao-dos-impactos-na-saude-do-idoso/. Acesso em: 25 set. 2025.
LICOVISKI, P.T et al. Polifarmácia na população idosa brasileira e as doenças crônicas não transmissíveis associadas: estudo de base nacional. Revista Brasileira Geriatria e Gerontologia, v. 28, 2025. Disponível em: https://www.scielo.br/j/rbgg/a/ZgQhrGBTwsWcZVHhrsLVYBm/?format=html&lang=pt. Acesso em: 25 ago. 2025.
MARQUES, P.P et al. Polifarmácia em idosos comunitários: resultados do estudo Fibra. Revista Brasileira de Geriatria e Gerontologia. 2020; 22(5):1-13. Disponível em: https://www.scielo.br/j/rbgg/a/wr4rsrFhfBRBq9ynz7Vrj4d/?lang=pt. Acesso em: 22 set. 2025.
MASCARELO, A et al. Prevalência e fatores associados à polifarmácia excessiva em pessoas idosas institucionalizadas do Sul do Brasil. Revista Brasileira de Geriatria e Gerontologia. 2021; 24(1):1-12. Disponível em: https://www.scielo.br/j/rbgg/a/b4XgNDNj6w5w4HQwftCGGxt/?format=html&lang=pt. Acesso em: 21 set. 2025.
OLIVEIRA, P.C et al. Prevalência e fatores associados à polifarmácia em idosos atendidos na atenção primária à saúde em Belo Horizonte-MG, Brasil. Ciência & Saúde Coletiva. 2021; 26(4):1553-1564. Disponível em: https://www.scielo.br/j/csc/a/hqJVhghhLCxp6mFSFsWFdYH/?format=html&lang=pt. Acesso em: 25 set. 2025.
SILVA, G.L.S da. Análise das consequências que a Polifarmácia causa em pacientes com doenças crônicas: uma revisão bibliográfica. Research, Society and Development, v. 11, n. 12, e43111234065, 2022. Disponível em: https.www.rdsjournal.org. Acesso em: 10 set. 2025.
SOUSA, C.R et al. Fatores associados à vulnerabilidade e fragilidade em idosos: estudo transversal. Revista Brasileira de Enfermagem. 2021; 75(2):1-8. Disponível em: https://www.scielo.br/j/reben/a/ZbhDtGqTDxtfXG74K6PH3nS/?format=pdf&lang=pt. Acesso em: 25 set. 2025.
SPEKALSKI, M.V.S et al. Prevalência e fatores associados à polifarmácia em pessoas idosas de uma área rural. Revista Brasileira de Geriatria e Gerontologia. 2021; 24(4): 1-11. Disponível em: https://www.scielo.br/j/rbgg/a/GK4nhn83fmq7YjYFqRbrtyP/?lang=pt. Acesso em: 22 set. 2025.
STOPA, S.R et al. Pesquisa Nacional de Saúde 2019: histórico, métodos e perspectivas. Epidemiologia Serviços de Saúde. 2020; 29(5): 1-12. Disponível em: scielo.iec.gov.br/scielo.php?script=sci_arttext&pid=S1679-49742020000500035. Acesso em: 25 set. 2025.
1Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: allanmartinsdeoliveira@hotmail.com
2Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: anaplentz27@hotmail.com
3Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: annakloch.uni@gmail.com
4Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: andreiafuentesg@gmail.com
5Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: joelmaaugustadosreis70795@gmail.com
6Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: keilacarvalhodesousa@gmail.com
7Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: pedroaugustomatias652@gmail.com
8Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: reebeca.ribeiro@gmail.com
9Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: susanecosta2017@outlook.com
10Discente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: yanvictorroque@gmail.com
11Docente do Curso de Medicina Metropolitana (UNESSA – União de Ensino Superior da Amazônia Ocidental). E-mail: francielle.moraes@metropolitana-ro.com.br
