ASSOCIATION BETWEEN RISK FACTORS FOR PNEUMONIA ASSOCIATED WITH MECANICAL VENTILATION
REGISTRO DOI: 10.69849/revistaft/ar10202508250942
Maria Islaine Portela de Miranda1
Tiago Sousa de Melo2
Resumo
Uma das infecções mais frequentemente adquiridas em Unidades de Terapia Intensiva (UTI) é a Pneumonia Associada à Ventilação Mecânica (PAV). A PAV, definida como pneumonia que ocorre dentro de 48 horas após a admissão do paciente ventilado mecanicamente, é a segunda principal Infecção Relacionada à Assistência à Saúde (IRAS) mais comum em UTI. Embora frequente em pacientes internados na UTI, o diagnóstico da PAV ainda é desafiador. O presente estudo teve como objetivo principal avaliar associação entre fatores de risco e a ocorrência de PAV em pacientes internados em UTI sob VM na Santa Casa de Misericórdia de Sobral. Trata-se de um estudo retrospectivo, transversal com abordagem quantitativa, realizado por meio da análise documental de prontuários dos pacientes em Ventilação Mecânica e com a colaboração do serviço de controle de infecção da instituição. A amostra foi composta por 54 prontuários, sendo 22 com diagnóstico de PAV e 32 sem diagnóstico. A análise foi feita através de um questionário divido: identificação, características clínicas e os critérios de PAV estabelecidos pela ANVISA. Foram analisados dados do ano de 2024, referente aos meses de janeiro a junho, através de uma abordagem quantitativa. Os dados foram categorizados em uma planilha de software Microsoft Office Excel 2016. Observa-se uma maior prevalência de PAV no sexo masculino com 16 (71,4%) dos pacientes diagnosticados. Os pacientes com PAV apresentaram um maior diagnóstico de Traumatismo Crânio Encefálico (TCE), sendo 66,7% dos pacientes, o que explica a maior ocorrência em pacientes mais jovens. Em relação à faixa etária, pode-se observar uma maior incidência em pacientes mais jovens. O tempo médio de ventilação mecânica e o número de dias de internação em UTI foram maiores no grupo de pacientes que foram diagnosticados com PAV.
Palavras-chave: Pneumonia Associada à Ventilação Mecânica. Agência Nacional de Vigilância Sanitária. Unidades de Terapia Intensiva.
1. INTRODUÇÃO
Uma das infecções mais frequentemente adquiridas em Unidades de Terapia Intensiva (UTI) é a Pneumonia Associada à Ventilação Mecânica (PAV) (PAPAZIAN et al., 2020). A PAV, definida como pneumonia que ocorre dentro de 48 horas após a admissão do paciente ventilado mecanicamente, e é a segunda principal Infecção Relacionada à Assistência à Saúde (IRAS) mais comum em UTI (TORRES et al., 2017).
Atualmente, a Ventilação Mecânica (VM) é uma das medidas terapêuticas mais utilizadas na UTI. Ela garante o aporte de oxigênio adequado por meio de intubação endotraqueal ou traqueostomia (ANVISA, 2019). A presença do tubo endotraqueal é um fator de risco para a PAV, pois impede o fechamento da glote e assim, o paciente perde o mecanismo natural de limpeza das vias aéreas, impedindo o reflexo de tosse e consequentemente, aumentando a produção de secreção (CANZI; COLACITE, 2016).
Embora frequente em pacientes internados na UTI, o diagnóstico da PAV ainda é desafiador. De acordo com os critérios diagnósticos instituídos pela Agência Nacional de Vigilância Sanitária (ANVISA), a PAV pode ser definida clinicamente, observando os seguintes aspectos: presença de um novo infiltrado pulmonar em exames de imagem, juntamente com febre > 38°, aumento de glóbulos brancos no sangue (leucocitose) ou uma diminuição dos glóbulos brancos no sangue (leucopenia), secreção traqueal purulenta, episódio novo ou com agravamento da ausculta pulmonar e piora da troca gasosa (ANVISA, 2023).
Embora esses critérios tenham alta sensibilidade, sua especificidade é limitada, uma vez que a febre pode ser causada por reações medicamentosas ou outras infecções fora dos pulmões. Além disso, os infiltrados podem ser originados por acúmulo de fluído não infeccioso, aspiração de substâncias químicas, entre outras causas. Por isso, é essencial realizar exames microbiológicos com amostras do trato respiratório (aspirado traqueal), incluindo hemocultura positiva sem outro foco de infecção, para obter um diagnóstico preciso (MOTA et al., 2017).
No Brasil, o diagnóstico da PAV é estabelecido pelos Critérios Diagnósticos das IRAS, que estabelece o somatório dos achados clínicos, interpretação de exames radiológicos e laboratoriais, instituído pela ANVISA. Entretanto, ainda existem serviços de saúde que usam critérios subjetivos para diagnóstico (CAMPOS et al., 2021).
Quando comparada a outras infecções hospitalares, como infecções urinárias e a da pele, que apresentam taxa de mortalidade que varia entra 1% a 4%, a PAV tornase um importante preditor de mortalidade, com taxas que variam entra 24% e 50% (TEIXEIRA et al., 2014)
Nessa perspectiva, diante do significativo impacto da PAV na morbidade, mortalidade e custos no serviço de saúde, observa-se a necessidade avaliar quais critérios diagnósticos têm sido utilizados para identificar a PAV no hospital de referência do município de Sobral – Ceará.
Dessa forma, os resultados desse estudo poderão contribuir com a adoção de estratégias de ações que promovam a adesão às boas práticas de prevenção de PAV, a conscientização sobre a seriedade das IRAS e a sua influência sobre os desfechos em saúde.
2. FUNDAMENTAÇÃO TEÓRICA OU REVISÃO DA LITERATURA
2.1. Ventilação Mecânica Invasiva
A VM é uma medida terapêutica de grande potencial para pacientes com doenças agudas. Quando essa ventilação é realizada de maneira invasiva, utiliza-se um tubo endotraqueal e um ventilador mecânico. Esse tubo protege as vias aéreas, permite a aspiração de secreções e facilita procedimentos selecionados, incluindo broncoscopia (WALTER et al., 2018). Um dos principais objetivos da VM é reduzir o trabalho respiratório dos pacientes que fica aumentado na ocorrência de desconforto respiratório exigindo um maior esforço dos músculos respiratórios (PHAM et al,. 2017).
O desmame da Ventilação Mecânica Invasiva (VMI) é um desafio para a equipe da UTI em termos de encurtamento do tempo de ventilação por tubo endotraqueal, a fim de melhorar o prognóstico do paciente por meio da extubação precoce. Assim, deve-se evitar VM prolongada (considerando um período maior que 14 dias), a qual está associada ao risco de traqueostomia e desmame prolongado. Em pacientes submetidos ao suporte ventilatório por tempo prolongado, é importante a mensuração de suas condições de força muscular, drive respiratório e da mecânica torácica para que ocorra um desmame adequado (GEISELER; WESTHOFF, 2021).
Pacientes de cuidados na UTI que foram submetidos à VM prolongada (mais de duas semanas) apresentam mortalidade hospitalar de 30% e taxa de mortalidade em 1 ano de até 60%. Curiosamente, a maioria dos sobreviventes recupera a função pulmonar praticamente normal em poucos meses, mas as suas principais incapacidades funcionais são muitas vezes uma consequência da fraqueza adquirida na UTI e das complicações do repouso no leito (PHAM et al,. 2017).
2.2. Pneumonia
A pneumonia é uma doença infecciosa aguda do sistema respiratório, cujo foco inflamatório são os alvéolos pulmonares (local onde ocorrem as trocas gasosas). Tal doença apresenta grande incidência no Brasil, podendo variar entre 5% a 52%, dependendo da população estudada e do tipo de diagnóstico utilizado, pois, apesar de ser uma infecção extremamente importante, é um dos diagnósticos mais difíceis de ser firmado em um paciente grave (KALIL et al., 2016).
Os alvéolos pulmonares devem estar sempre limpos, livre de substâncias que possam impedir o contato do ar com o sangue. Diferente do vírus da gripe, que é altamente infectante, os agentes infecciosos da pneumonia não costumam ser transmitidos facilmente (CANTO et al., 2020).
Segundo o Ministério da Saúde (2020), a pneumonia pode ser adquirida pelo ar, saliva, secreções, transfusão de sangue ou, na estação do inverno, devido às mudanças repentinas de temperatura. Essa mudança compromete o funcionamento das cavidades nasais que funcionam como filtro para o ar inspirado, acarretando maior exposição aos microrganismos causadores da doença.
O Brasil está entre os países com maior incidência dessa doença. Atualmente, é considerada um evento adverso persistente que ocasiona maior morbidade, aumento no tempo de internação e custos do tratamento, além da necessidade de cuidados intensivos com uso de ventilação mecânica e maior risco de mortalidade (SANCHES et al., 2021).
No âmbito das IRAS, a PAV é a mais frequente e grave das infecções que acometem os pacientes hospitalizados em UTI (COBARCHO et al., 2019). Estima-se que os episódios de pneumonia associada à ventilação mecânica gerem uma taxa de mortalidade global entre 20% a 60% refletindo-se na gravidade da doença e na falência de órgãos (ANVISA, 2017).
2.2.1. Pneumonia Associada à Ventilação Mecânica
A Pneumonia Associada à Ventilação Mecânica (PAV) é uma infecção pulmonar que se desenvolve em pelo menos 48h ou mais, após a admissão hospitalar em pacientes ventilados mecanicamente através de Traqueostomia (TQT) ou Intubação Otraqueal (IOT). A PAV é considerada a infecção hospitalar que produz maior impacto nos desfechos dos pacientes e no aumento dos custos com cuidados de saúde (CANZI; COLACITE, 2016).
A PAV frequentemente acomete os pacientes críticos que estão fazendo uso de ventilação mecânica nas UTIs devido ao estado vulnerável destes pacientes.
Quando a pneumonia é relacionada à assistência à saúde geralmente tem origem aspirativa, sendo a principal fonte as secreções das vias áreas superiores, seguida da inoculação exógena de material contaminado ou do refluxo do trato gastrointestinal (PAPAZIAN et al., 2020).
As taxas de PAV variam de 9% a 40% das IRAS adquiridas das UTIs. Ela está associada ao aumento no tempo de hospitalização e os índices de mortalidade associadas à ela, podendo variar de 24% a 76%, repercutindo de maneira significativa nos custos hospitalares (MOTA et al., 2017).
A maioria dos casos de PAV é provocada por bactérias e em menor frequência, por vírus ou fungos. O agente etiológico da PAV dependerá das características clínicas do paciente, do tempo de hospitalização, do método de diagnóstico utilizado e do uso de terapia antimicrobiana (MARTINS et al., 2013).
2.3. Prevenção da PAV
Para a prevenção da PAV existem algumas estratégias, entre elas, estão incluídas quatro recomendações principais: higienização das mãos, higiene oral com clorexidina 0,12%, elevação da cabeceira, pressão do cuff entre 25 e 35cm H2O, limitação da duração da VM e cuidados com aspiração das secreções traqueais (MOTA et al., 2017).
A ANVISA (2017) propõe como medida preventiva em destaque, como a elevação da cabeceira entre 30 a 45°, por ser de menor risco e nenhum custo hospitalar. Essa posição pode reduzir os riscos de desenvolver a PAV, comparados à posição supina e, por isso, é considerada uma medida básica de prevenção.
A higiene bucal também é considerada um componente essencial na prevenção da PAV. Se realizada de forma padronizada, pode reduzir significativamente a taxa de infecções do trato respiratório devido à colonização microbiana (COUCK et al., 2019).
Outro elemento que deve ser considerado ao avaliar pacientes com PAV, é m o cuff do tubo endotraqueal; apesar de alguns autores sugerirem que ele não previne a passagem de bactérias para o trato respiratório inferior (CANZI; COLACITE, 2016), outros citam a importância de manter os valores pressóricos entre 25 a 35 cmh2o, afim de evitar a microcirculação traqueal devido à pressão excessiva e a passagem de secreção subglótica, diminuindo as taxas de PAV (KOMPLAS, 2019).
Outro cuidado que se deve adotado para prevenção de PAV é com o circuito do ventilador, realizando a troca apenas quando se observar visualmente sujidades ou caso esteja com mau funcionamento, e remover periodicamente o condensado do circuito, evitando que retorne ao paciente (METHA et al., 2016).
2.4. Fatores de risco da PAV
Segundo Marinho (2018) os fatores de risco para o desenvolvimento da PAV são classificados em modificáveis e não modificáveis. Os fatores não modificáveis são: idade elevada, maior score de gravidade do paciente internado, Doença Pulmonar Obstrutiva Crônica (DPOC) e presença de outras comorbidades. Como fatores modificáveis, temos: tempo de duração da VM, reintubação, traqueostomia, uso de sondas, uso de dieta enteral, aspiração de conteúdo gástrico e permanência em posição supina.
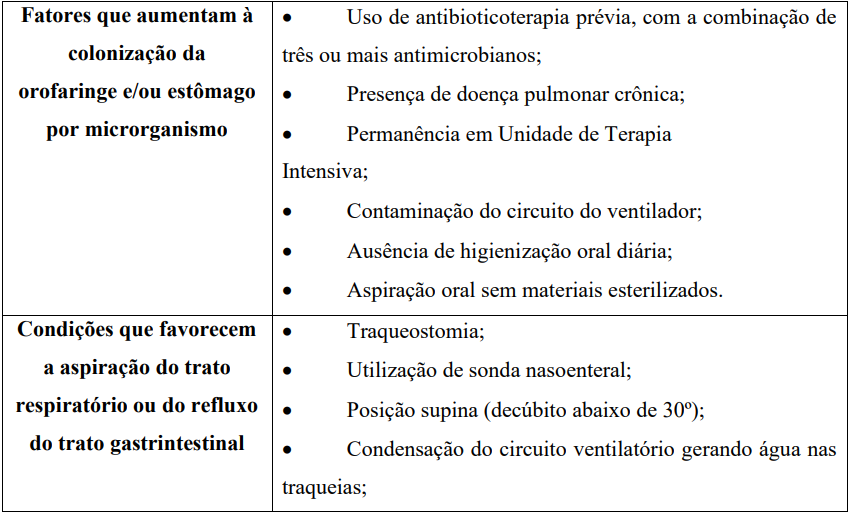
Os fatores de risco para aquisição da PAV também podem ser divididos em: fatores que aumentam à colonização da orofaringe e/ou estômago por microrganismos, condições que favorecem a aspiração do trato respiratório ou do refluxo do trato gastrointestinal e os fatores do hospedeiro (TABELA 1).
Quadro 1: Fatores de risco para aquisição da pneumonia associada à VM.

3. METODOLOGIA
3.1. Tipo de estudo
Foi realizado um estudo retrospectivo, transversal, com análise estatística. Num estudo retrospectivo, todas as informações sobre exposições e resultados ocorrem antes do início do estudo. Este tipo de estudo analisa no presente os desfechos relativos a uma exposição que aconteceu no passado (BRASIL, 2014).
Segundo Aragão (2011), estudos transversais são aqueles que visualizam a situação de uma população em determinado momento, indicam a frequência com que determinada doença ou outro efeito de interesse ocorrem em determinada população ou área geográfica. Esses estudos são considerados benéficos para descrever variáveis e seus padrões de distribuição, além de constituírem o único desenho que permite determinar a prevalência de um fenômeno de interesse (ROUQUAYROL; SILVA, 2018).
A pesquisa quantitativa tem como objetivo principal explicar e prever fenômenos através da identificação de relações de causa e efeito. Vai quantificar os dados e generalizar os resultados da amostra para os interessados. Utiliza dados estruturados, estatísticos, com análise de um grande número de casos representativos (MATTAR; BARROS 2021).
3.2. Local de estudo
O estudo foi desenvolvido no Serviço de Arquivo Médico e Estatística (SAME) da Santa Casa de Misericórdia de Sobral (SCMS) localizado no endereço: Rua Crisóstomo de Melo, N° 919; Centro; CEP: 62010-550.
O hospital destaca-se por sua participação nas políticas prioritárias do SUS e seu compromisso com o setor de emergência oferecendo suporte aos 55 municípios da macrorregião Norte. Salienta-se, ainda, que a instituição conta com a inserção no sistema de Urgência e Emergência loco-regional como centro de referência tipo III, sendo também implementado o sistema de acolhimento com Classificação de Risco nos atendimentos de Emergência Adulta (SANTA CASA, 2016).
3.3. Procedimento de coleta de dados
O estudo foi realizado por meio da análise documental de prontuários dos pacientes em Ventilação Mecânica e com a colaboração do serviço de controle de infecção da instituição referente ao acesso aos dados da incidência de PAV em duas Unidades de Terapia Intensiva da instituição, sendo elas UTI adulto I e UTI adulto III.
Para a coleta foi utilizado um formulário como instrumento para a coleta de dados, sendo este divido em partes: identificação (nome do paciente, prontuário, data de nascimento, sexo, idade e raça), Características clínicas (diagnóstico de internação, dias passados em VM, dias de permanência na unidade, monitoramento da higiene oral com clorexidina, evolução para traqueostomia, presença de doença pulmonar crônica e elevação da cabeceira a 30°) e os critérios de PAV estabelecidos pela ANVISA para análise.
A coleta dos dados foi desenvolvida no período de dezembro de 2024 a janeiro de 2025.
3.4. Critérios de inclusão e exclusão
Foram incluídos no estudo os prontuários de pacientes neurocríticos internados na UTI I e UTI III que fizeram uso de ventilação mecânica durante a internação, por um período maior que 48 horas.
Por outro lado, foram excluídos os prontuários daqueles pacientes em ventilação mecânica que evoluíram a óbito dentro de um período menor que 48 horas e prontuários que apresentarem incompletude de informações.
3.5. Análise de dados
Foram analisados dados do ano de 2024, referente aos meses de janeiro a junho, através de uma abordagem quantitativa. Os dados foram categorizados em uma planilha de software Microsoft Office Excel 2016.
A apresentação dos dados foi feita através de tabelas e gráficos para facilitar a compreensão de forma clara e facilitada dos dados obtidos, buscando analisar e identificar as características dos pacientes e os critérios utilizados para o diagnóstico da PAV.
3.6. Riscos e benefícios
Os riscos ligados a este estudo foram: danos ao material físico, exposição de informações pessoais, invasão de privacidade e divulgação de dados confidenciais dos pacientes. Para minimizá-los foi assegurada a confidencialidade e a privacidade, focando apenas em informações necessárias para a pesquisa. Os dados ficaram restritos aos pesquisadores envolvidos na pesquisa e durante a tabulação, a pesquisadora que acessou os prontuários, usou um sistema de codificação, de modo a não ser possível ai identificação nominal dos participantes.
Em relação aos benefícios, o estudo proporcionou um conhecimento acerca das características sobre a PAV e seus critérios diagnósticos, avaliando a necessidade de ações preventivas para que possam viabilizar a redução. Além disso, ao analisar se os critérios diagnósticos mais atuais estão sendo seguidos, ou não a instituição poderá implantar medidas de educação permanente, estimulando melhores práticas clínicas.
3.7. Aspectos éticos
Para a realização deste estudo, o projeto desta pesquisa foi enviado ao Departamento de Ensino, Pesquisa e Extensão (DEPE) da SCMS para obtenção e assinatura da Carta Termo de Compromisso para Utilização e Manuseio de Dados de Anuência, o Termo de Fiel Depositário, como também o (TCUD) e o Termo de Dispensa de TCLE.
Após a liberação, o projeto foi submetido ao Comitê de Ética e Pesquisa do Centro Universitário Inta – Uninta, situado no Bairro Dom Expedito Lopes, Rua Coronel Antônio Rodrigues Magalhães, 700, 2° andar – Sede I – Sobral – CE, Telefone: (88) 3112—3500, email: cep@uninta.edu.br, CEP: 620150-200, tomando por base à Resolução 466/12. Após a aprovação sob parecer n° 7.005.682, foi estabelecido o início da coleta de dados.
Diante disso, a realização dessa pesquisa implicou no cumprimento das recomendações da Resolução 466/2012 do Conselho Nacional de Saúde (CNS) e respeitou os aspectos éticos e legais da pesquisa envolvendo seres humanos, cumprindo os princípios da autonomia, não maleficência, beneficência e justiça.
4. DISCUSSÕES
Observou-se um total de 80 prontuários de pacientes internados na Unidade de Terapia Intensiva I e III na instituição pesquisada. Foram excluídos 13 com diagnóstico de PAV, porém que não se encaixam no grupo de pacientes neurocríticos, 10 por menos de 48 horas em VM, 2 que não fizeram uso de VM e 1 por incompletude de informação, compreendendo uma amostra final de 54 prontuários de pacientes que se encaixavam na pesquisa. Destes, 22 tiveram diagnóstico de PAV e 32 não tiveram diagnóstico.
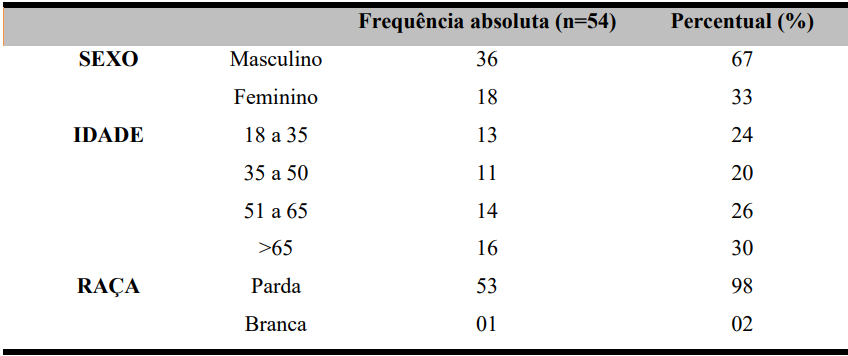
Dos pacientes que compuseram a amostra do estudo observou-se que: maioria era do sexo masculino 36 (67%). A faixa etária prevalente foi >65 anos, sendo (30%) dos 54 participantes. A raça prevalente foi parda com 53 pacientes (98%) e apenas 1 paciente de raça branca (Tabela 02).
Tabela 02 – Características demográficas da população estudada
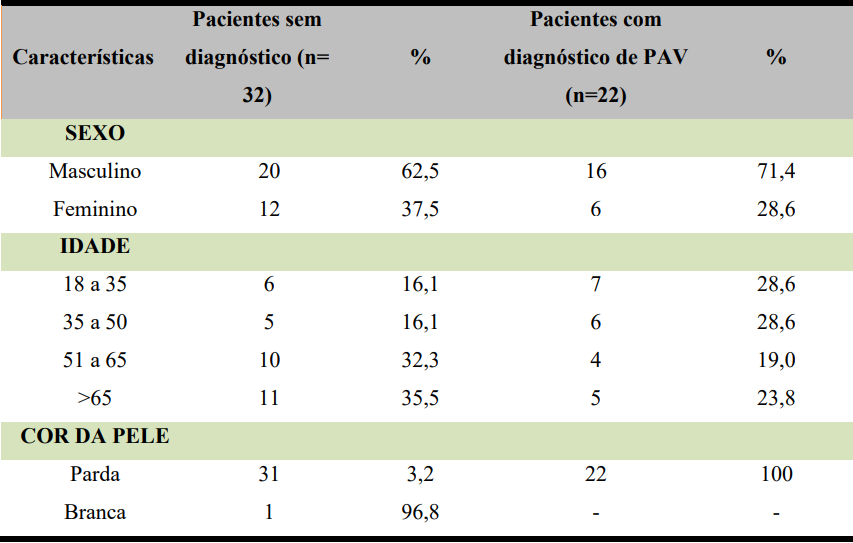
Na tabela 03, está organizado de forma mais detalhada os pacientes que não apresentaram diagnóstico de PAV e os que apresentaram diagnóstico. Considerando uma alta prevalência de pacientes do sexo masculino, pode-se observar uma maior prevalência de PAV também no sexo masculino com 16 (71,4%) dos pacientes diagnosticados. Em relação à faixa etária, pode-se observar uma maior incidência em pacientes mais jovens, conforme está descrito na tabela 03.
Tabela 03 – Características demográficas dos grupos de pacientes com e sem diagnóstico de PAV
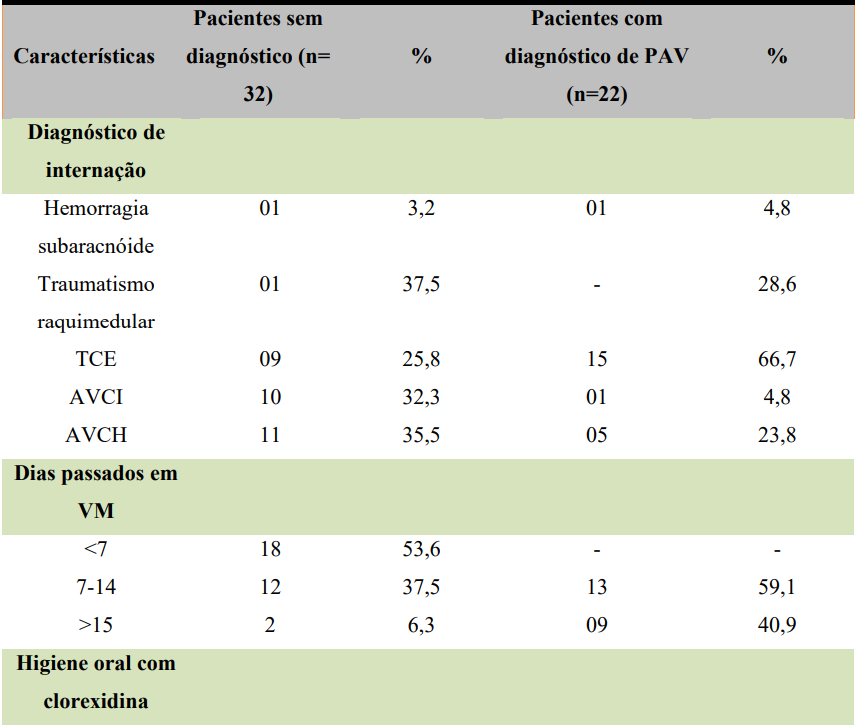
Em relação às características clínicas e fatores de risco dos pacientes, podese observar que os pacientes que não foram diagnosticados com PAV apresentaram um diagnóstico de internação mais relacionado a Acidente Vascular Cerebral Isquêmico (AVCI) (32,3%) e Acidente Vascular Cerebral Hemorrágico (AVCH) (35,5%). Enquanto, os pacientes com PAV apresentaram um maior diagnóstico de Traumatismo Crânio Encefálico (TCE), sendo 66,7% dos pacientes, o que explica a maior ocorrência em pacientes mais jovens, pois o TCE é um problema de saúde pública crescente e de grande repercussão no Brasil, com um maior tempo de internação, mais concentrado nos adultos jovens, do sexo masculino (SANTOS, 2020). Também foi observado em um estudo de Lee et al (2021) que pacientes vítimas de TCE têm maior suscetibilidade para desenvolver PAV pela necessidade de suporte ventilatório; os pacientes gravemente feridos podem necessitar de via aérea avançada precocemente e de VM por mais tempo que outros pacientes.
O tempo médio de ventilação mecânica e o número de dias de internação em UTI foram maiores no grupo de pacientes que foram diagnosticados com PAV, conforme esperado. O Grupo PAV apresentou, em média, 14,63 dias de VM comparado a 7 dias do grupo de pacientes sem diagnóstico de PAV, o mesmo ocorrendo com os dias de internação, sendo 31,5 dias em média no grupo de paciente com PAV e 7,9 dias no grupo não PAV. Em um estudo de Kózka M, et al. (2020) verificou-se que um maior tempo de ventilação mecânica teve influência significativa na ocorrência de PAV, um fator que pode explicar o aumento do risco ao longo do tempo é que a via aérea artificial estabelecida pela ventilação mecânica altera a função de defesa da mucosa da via aérea normal. A capacidade de deglutição e a capacidade de limpar os cílios para o muco são enfraquecidas, e as bactérias entram no trato respiratório inferior diretamente ou passam pelo espaço entre a parede do tubo traqueal e a via aérea, levando à infecção.
Em relação à higiene oral com clorexidina, elevação da cabeceira a 30° e pressão do cuff entre 25 e 35 cmh2o tiveram um percentual de realização desses fatores de 100%. São fatores observados bem realizados dentro das UTIs, porém que mesmo sendo feito em 100% dos pacientes de ambos os grupos ainda houve uma grande ocorrência de PAV, já que são considerados pela literatura medidas de prevenção.
Zigart et al. (2019), cita que a elevação da cabeceira elevada no ângulo de 30° a 45°, auxilia na melhora do volume corrente, redução do refluxo e aspiração nasofaríngea, orofaríngea e do trato gastrointestinal. Sendo um cuidado essencial para prevenir broncoaspiração e redução do risco de PAV e atelectasias.
Silva et al. (2020) destacam uma recomendação da Anvisa sobre a higienização oral utilizando a clorexidina 0,12%. Ressaltam também em seu estudo a dificuldade da higienização quando há presença de tubo orotraqueal, devendo ser realizada com swab embebido em clorexidina tópica 0,12%, higienizando toda a cavidade oral, dentes, mucosa, língua, palato e incluindo o tubo orotraqueal, se presente, a cada 12 horas.
Segundo a pesquisa de Alves et al (2022), uma importante atitude não é realizada de forma adequada pela equipe multiprofissional, a calibração da pressão intra-cuff do tubo orotraqueal, em que deve estar insuflado acima de 20cmh2o recomendado na literatura mundial, chamando a atenção para sua baixa frequência (18,1%). No Brasil, é recomendado testar essa pressão pelo menos três vezes ao dia, com intuito de evitar que o acúmulo de secreções e saliva da cavidade oral, se desloque para região pulmonar, causando broncoaspiração e PAV.
Porém outras medidas preventivas que não foram possíveis analisar no estudo também devem ser levadas em consideração por conta dessa grande ocorrência de PAV, como a higienização das mãos dos profissionais de saúde antes do contato com o paciente, interrupção diária da sedação e os cuidados abordando a aspiração das secreções traqueais com o objetivo de prevenir obstruções no tubo endotraqueal, atendendo a técnica asséptica. Ressaltando que este procedimento deve ser realizado só quando necessário, evitando assim eventos adversos, como possíveis alterações hemodinâmicas, alterações na saturação de O2 e lesões mucosas. Sendo assim, a aspiração endotraqueal fica aconselhável nos seguintes casos: tosse; secreção visível ou ruídos adventícios, como roncos e crepitações na ausculta pulmonar; desconforto respiratório; saturação < 90%; bradicardia; diminuição do volume corrente e após fisioterapia respiratória (Nunez et al, 2021).
O uso de antibioticoterapia prévia de um ou dois antimicrobianos foi adotado em 20 (90,5%) dos pacientes com PAV e em 19 (58,1%) dos pacientes que não tiveram diagnóstico de PAV. Em um estudo etiológico de 397 pacientes com PAV mostrou que a exposição a longo prazo a antibióticos desnecessários foi um dos mais fortes preditores de resistência a antibióticos. A análise logística multivariada identificou a exposição profilática a antibióticos e múltiplas terapias antibióticas inadequadas como fatores de risco independentes para PAV multirresistente. O uso profilático de antibióticos em longo prazo pode levar a mudanças de resistência a medicamentos em patógenos, tornando o tratamento mais difícil (Lewis et al., 2018).
A incidência de PAV também está diretamente relacionada ao tipo de dispositivo invasivo nas vias aéreas dos pacientes, 52,4% dos pacientes com PAV não evoluíram para traqueostomia, conforme explícito na tabela 04. Na pesquisa de Kózka M, et al. (2020) a pneumonia foi mais comum em pacientes intubados (6%) do que naqueles com traqueostomia (menos de 0,5%).
A intubação endotraqueal é caracterizada como uma emergência médica, pois o paciente necessita de ventilação invasiva imediatamente. Em relação ao dispositivo utilizado no presente estudo, houve predomínio da intubação endotraqueal, corroborando com estudo de Macedo et al. (2021) do tipo analítico, transversal e retrospectivo, realizado no Piauí, que registrou tal procedimento em 58,3% dos pacientes de uma amostra de 36. Segundo a Anvisa, intubação endotraqueal facilita a colonização bacteriana da árvore traqueobrônquica e a aspiração de secreção contaminada das vias aéreas superiores, devido à diminuição do reflexo de tosse, do acúmulo de secreção acima do balonete e da própria contaminação do tubo.
Tabela 04 – Características clínicas e fatores de risco da população estudada

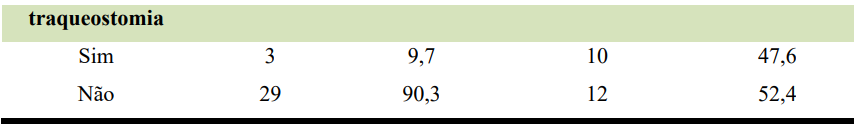
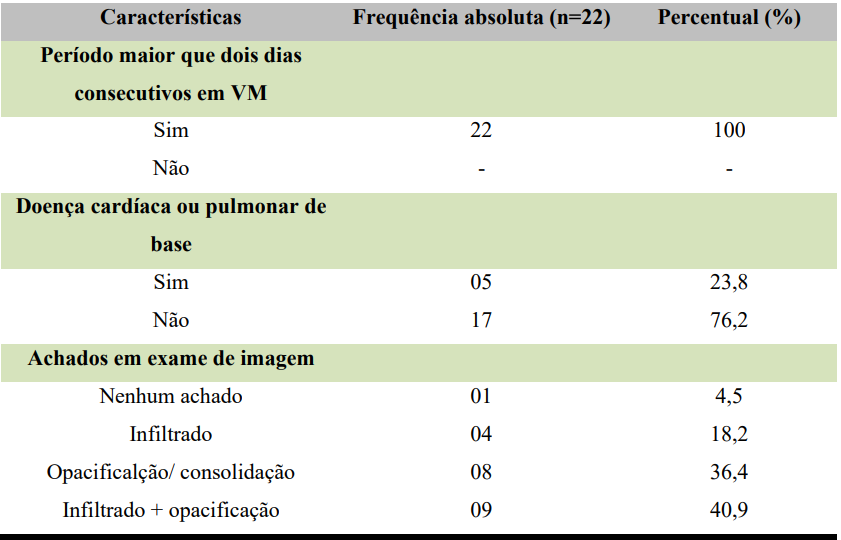
A tabela 04 elenca os critérios diagnósticos de acordo com os estabelecidos pela ANVISA, a pesquisa mostrou que apenas 5 (23,8%) dos pacientes com PAV tinham algum diagnóstico de doença cardíaca ou pulmonar de base, sendo cardíaca a única apresentada. Dos achados em exames de imagem, 1 não apresentou nenhum achado, 9 apresentou dois achados em exames de imagem, 4 foram encontrados infiltrados e 8 opacificação/consolidação, conforme explícito na tabela 05.
Tabela 05 – Análise de acordo com os critérios de PAV estabelecidos pela ANVISA
De acordo com os critérios estabelecidos pela Anvisa é necessário que se encontre pelo menos um dos sinais e sintomas, febre >38° sem outra causa associada, leucopenia ou leucocitose. Entre os pacientes que tiveram diagnósticos de PAV, 2 não apresentavam nenhum dos sinais ou sintomas, 5 apresentaram febre >38° sem outra causa associada, 5 apresentaram leucocitose, 9 apresentaram febre >38° associada a uma leucocitose e apenas 1 apresentou febre associada a uma leucopenia.
Tabela 06 – Critérios da ANVISA: Pelo menos um dos sinais e sintomas

Outro critério diagnóstico é que se tenha pelo menos dois sinais e sintomas: Surgimento de secreção purulenta ou mudança das características da secreção ou aumento da secreção respiratória ou aumento da necessidade de aspiração, apneia ou taquipneia ou dispneia ou tosse, ausculta com sibilos, roncos ou estertores e piora da troca gasosa, dessaturação, aumento da demanda de oxigênio ou aumento dos parâmetros ventilatórios, por pelo menos 2 dias.
Dos pacientes diagnosticados com PAV, 5 apresentaram surgimento de secreção purulenta, taquipneia e ausculta pulmonar com roncos, 4 apresentaram aumento da secreção respiratória e ausculta pulmonar com roncos, 3 apresentaram surgimentos de secreção purulenta, taquipneia, ausculta pulmonar com roncos e aumento da demanda de o2, 2 apresentaram aumento da secreção respiratória, taquipneia e aumento da demanda de o2, 1 apresentou apenas taquipneia e 1 apenas ausculta respiratória com estertores.
Tabela 07 – Critérios da ANVISA: Pelo menos dois sinais e sintomas


Costa et al., (2022), destaca que o prolongamento do tempo de ventilação mecânica é reconhecido como um dos principais fatores de risco para o desenvolvimento da PAV, particularmente quando esse período ultrapassa sete dias. A ventilação prolongada favorece a colonização bacteriana nas vias aéreas inferiores, enquanto a sedação excessiva e contínua está associada ao aumento de risco de infecções, uma vez que a imobilização do paciente e a supressão da tosse dificultam a eliminação de secreções.
Segundo Melo et al. (2019), para o paciente que recebe ventilação mecânica, a fisioterapia respiratória é recomendada para cura ou reabilitação. Também é recomendado para a prevenção de complicações pulmonares, pois a melhora da função pulmonar também reduz o risco de infecção pulmonar, diminui o tempo de internação que requer ventilação mecânica e elimina a necessidade de traqueostomias.
O aprimoramento contínuo dos profissionais de saúde é fundamental para garantir o cumprimento rigoroso dos protocolos de prevenção e a qualidade dos cuidados prestados aos pacientes. A supervisão das práticas assistenciais e a atuação integrada da equipe multiprofissional são estratégias essenciais para potencializar a eficácia das medidas preventivas (PEREIRA; LIMA, 2018).
A prevenção da PAV é uma responsabilidade compartilhada entre diferentes áreas da saúde e requer planejamento estratégico, capacitação dos profissionais e monitoramento constante. Ao seguir essas diretrizes, é possível não apenas reduzir a incidência de PAV, mas também diminuir o tempo de internação, automaticamente diminuir custos hospitalares e melhorar significativamente a qualidade de vida dos pacientes críticos.
4.1. Limitações do estudo
Apesar dos achados relevantes, o estudo realizado apresentou algumas limitações importantes quanto o tempo de coleta de dados e o tamanho amostral reduzido. Considerando o prazo de análise e liberação do parecer do Comitê de Ética e o prazo de liberação para início da pesquisa do SAME, houve pouco mais de 1 mês para coleta dos resultados.
Além disso, dados como DPOC, antecedentes pessoais, forma como é realizado a higiene oral, inter consulta com infectologista, não foram investigados, por serem informações não disponíveis nos prontuários. No entanto, podem ser adotadas medidas para tais dados serem incluídos em prontuários, e em trabalhos futuros, podem ser incluídos entre as variáveis de interesse ou investigados de forma prática.
5. CONSIDERAÇÕES FINAIS
A análise dos fatores de risco associados à PAV destaca a importância de práticas preventivas e estratégias eficazes de controle de infecções para reduzir a incidência dessa complicação nos pacientes críticos. Fatores como a higiene oral inadequada, mesmo com o uso de clorexidina, a verificação insuficiente da pressão do cuff, a não elevação da cabeceira do leito, o aumento dos dias em ventilação mecânica e o tempo de internação prolongado demonstram uma relação direta com o risco elevado de desenvolvimento da PAV.
Nesse contexto, o controle de infecções desempenha um papel fundamental, sendo necessário programar protocolos rigorosos baseados em evidências científicas como o que já é adotado pela equipe, o da ANVISA. Medidas como a adesão de bundles de prevenção de PAV, a capacitação contínua das equipes multiprofissionais e o uso racional de antibióticos são estratégias cruciais para minimizar a colonização e a disseminação de patógenos. Além disso, práticas como a manutenção da pressão adequada do cuff para prevenir microaspirações, o manejo correto da higiene oral como antissépticos, a lavagem adequada das mãos e a elevação da cabeceira do leito em ângulos ideais são intervenções de baixo custo, mas com grande impacto na redução da morbimortalidade.
Portanto, a integração de medidas preventivas com ações de controle de infecções é essencial para garantir a segurança do paciente e a compreensão dos mecanismos envolvidos na PAV contribui significativamente para a redução do tempo de internação e os custos hospitalares, promovendo uma assistência mais segura e de qualidade aos pacientes em ventilação mecânica.
REFERÊNCIAS
AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA (BR). Critérios diagnósticos de infecção relacionada à assistência à saúde. Brasília, DF: Anvisa, 2017. Disponível em: https://www.gov.br/anvisa/ptbr/centraisdeconteudo/publicacoes/servicosdesaude/publicacoes/caderno-2-criteriosdiagnosticos-de-infeccao-relacionada-a-assistencia-a-saude.pdf?utm_source=chatgpt.com. Acesso em: 20 fev. 2025.
ALVES, Fernanda Durval; RODRIGUES, da Glória Rodrigues; MAIA, Luiz Faustino dos Santos. Prevenção da pneumonia associada à ventilação mecânica. Revista Científica de Enfermagem-RECIEN, v. 12, n. 37, 2022. Disponível em: https://www.recien.com.br/index.php/Recien/article/download/569/581/582. Acesso em: 05 fev. 2025.
BRASIL. Ministério da Saúde. Diretrizes Metodológicas: elaboração de revisão sistemática e metanálise de estudos observacionais comparativos sobre fatores de risco e prognósticos. Brasília: Editora MS, 2014. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/diretrizes_metodologicas_fatores_risco_prognostico.pdf. Acesso em: 21 fev. 2024.
CAMPOS, Caroline Gonçalves Pustiglione et al. Análise dos critérios diagnósticos de pneumonia associada à ventilação mecânica: estudo de coorte. Revista Brasileira de Enfermagem, Ponta Grossa, v. 74, n. 6, p. 1-7, 2021. Disponível em: https://www.scielo.br/j/reben/a/6KjWCFNW7SgsPwgLmWFrs5r/?format=pdf&lang=pt. Acesso em: 21 fev. 2024.
CANZI, Kiara Regina; COLACITE, Jean. Frequência de pneumonia associada à ventilação mecânica com base em resultados de culturas quantitativas de secreções traqueais. Revista Brasileira de Análises Clínicas, v. 48, n. 2, p. 118-122, 2016. Disponível em: https://www.rbac.org.br/wp-content/uploads/2016/06/ARTIGO-3_RBAC-48-2-2016-ref.386.pdf. Acesso em: 28 fev. 2024.
CORBACHO, M. F. et al. Valor diagnóstico de la procalcitonina en la neumonía asociada a ventilación mecânica. Med Clin, v. 152, n. 6, p. 216-221, 2019. Disponível em: https://www.clinicalkey.com/#!/content/journal/1-s2.0-S002577531830441X. Acesso em: 17 fev. 2024.
COSTA, F. A. V. et al. Medidas de prevenção da pneumonia associada à ventilação mecânica. Research, Society and Development, v. 11, n. 4, 2022. Disponível em: https://www.researchgate.net/publication/351654088_Medidas_preventivas_de_pneumonia_associada_a_ventilacao_mecanica. Acesso em: 17 fev. 2024.
COUCK, Marijke et al. How breathing can help you make better decisions: Two studies on the effects of breathing patterns on heart rate variability and decision-making in business cases. International Journal of Psychophysiology, v. 139, p. 1-9, 2019. Disponível em: https://www.sciencedirect.com/science/article/abs/pii/S0167876018303258. Acesso em: 07 fev. 2024.
GEISELER, Jens; WESTHOFF, Michael. Weaning von invasiver beatmung. Intensivmedizin und Notfallmedizin, v. 116, p. 715-726, 2021. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC8479264/. Acesso em: 20 fev. 2024.
GIL, Antonio Carlos. Como Elaborar Projetos de Pesquisa. 6. ed. São Paulo, 2019. Disponível em: https://files.cercomp.ufg.br/weby/up/150/o/Anexo_C1_como_elaborar_projeto_de_pesquisa_-_antonio_carlos_gil.pdf. Acesso em: 17 fev. 2024.
MOTA, Écila C. et al. Incidência da pneumonia associada à ventilação mecânica em unidade de terapia intensiva. Medicina (Ribeirão Preto, Online), Belo Horizonte, v. 50, n. 1, p. 39-46, 2017. Disponível em: https://revistas.usp.br/rmrp/article/view/135044. Acesso em: 17 fev. 2024.
KALIL, Andre C. Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society. Clinical Infectious Diseases, v. 63, n. 5, p. 111-161, 2016. Disponível em: https://academic.oup.com/cid/article/63/5/e61/2237650. Acesso em: 17 fev. 2024.
KOMPLAS, Michael. Prevenção da pneumonia adquirida na unidade de terapia intensiva. Semin Respir Crit Care Med, v. 40, n. 4, p. 548-557, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31585480/. Acesso em: 28 fev. 2024.
KÓZKA, Maria et al. Fatores de risco de pneumonia associados à ventilação mecânica. Int J Environ Res Public Health, v. 17, n. 2, p. 656, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31963947/. Acesso em: 28 fev. 2024.
LEE, Jee Young et al. Risk factors for ventilator-associated pneumonia in trauma patients with torso injury: a retrospective single-center study. Journal of International Medical Research, v. 49, n. 12, p. 1-10, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34871529/. Acesso em: 04 fev. 2024.
MACEDO, A. M. A. et al. Análise de sobrevida de pacientes com pneumonia associada à ventilação mecânica invasiva. Reme Revista Mineira de Enfermagem, v. 25, n. 1, 2021. Disponível em: https://periodicos.ufmg.br/index.php/reme/article/view/55000. Acesso em: 20 fev. 2024.
MATTAR, João; RAMOS, Daniela Karine. Metodologia da pesquisa em eduação: Abordagens Qualitativas, Quantitativas e Mistas. 1. ed. São Paulo: Grupo Almedina (Portugal), 2021. Disponível em: https://almedina.ams3.cdn.digitaloceanspaces.com/pdf_preview/material-de-apoio.pdf. Acesso em: 05 fev. 2024.
MELO, Ladjane Santos Wolmer et al. Fatores de sucesso em colaborativa para redução de infecções relacionadas à assistência à saúde em unidades de terapia intensiva no Nordeste do Brasil. Revista Brasileira de Terapia Intensiva, v. 34, p. 327-334, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/36197370/. Acesso em: 19 fev. 2024.
AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA (BR). Nota Técnica da Agência Nacional de Vigilância Sanitária n° 03/2023: Critérios diagnósticos das Infecções Relacionadas à Assistência à Saúde (IRAS). Brasília, DF: Anvisa, 2023. Disponível em: https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/servicosdesaude/notas-tecnicas/2020/nota-tecnica-gvimsggtes-dire3-anvisa-no-03-2023-criterios-diagnosticos-das-infeccoes-relacionadas-aassistencia-a-saude-iras-de-notificacao-nacional-obrigatoria-para-o-ano-de2023/@@download/file/Nota%20Tecnica%2003-2023_Crit%C3%A9rios%20diagn%C3%B3sticos%20de%20IRAS%20de%20notifica%C3%A7%C3%A3o%20obrigat%C3%B3ria%2002.01.2023.pdf. Acesso em: 17 fev. 2024.
AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA (BR). Nota Técnica da Agência Nacional de Vigilância Sanitária n° 03/2019: Critérios diagnósticos das Infecções Relacionadas à Assistência à Saúde (IRAS). Brasília, DF, 2019. Disponível em: https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/servicosdesaude/notastecnicas/2020/nota-tecnica-no-03-2019-gvims-ggtes-anvisa.pdf. Acesso em: 20 fev. 2024.
NÚÑEZ, Sebastián Ariel et al. Pneumonia associada à ventilação mecânica em pacientes em ventilação mecânica prolongada: descrição, fatores de risco associados à mortalidade e desempenho do escore SOFA. Jornal Brasileiro de Pneumologia, v. 47, n. 3, p. 56-63, 2021. Disponível em: https://www.jornaldepneumologia.com.br/details/3529/ptBR/pneumonia-associada-a-ventilacao-mecanica-em-pacientes-em-ventilacao-mecanicaprolongada–descricao–fatores-de-risco-associados-a-mortalidade-edesem?utm_source=chatgpt.com. Acesso em: 17 fev. 2024.
PAPAZIAN, Laurent; KLOMPAS, Michael; LUYT, Charles-Edouard. Ventilator-associated pneumonia in adults: a narrative review. Intensive Care Medicine, v. 46, n. 5, p. 888-906, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32157357/. Acesso em: 17 fev. 2024.
PHAM, Tai et al. Mechanical ventilation: state of the art. Mayo Clinic Proceedings, v. 92, n. 9, p. 1382-1400, 2017. Disponível em: https://pubmed.ncbi.nlm.nih.gov/28870355/. Acesso em: 20 fev. 2024.
SANCHES, Jucinay Phaedra Silva et al. Factors related to mortality by pneumonia unrelated to mechanical ventilation. Rev Rene, v. 22, n. 3, p. 1-8, 2021. Disponível em: https://biblat.unam.mx/hevila/RevRene/2021/vol22/41.pdf. Acesso em: 25 fev. 2024.
SANTOS, Júlia do Carmo. Traumatismo cranioencefálico no Brasil: análise epidemiológica. Revista Científica da Escola Estadual de Saúde Pública de Goiás “Candido Santiago”, v. 6, n. 3, 2020. Disponível em: https://doi.org/10.22491/2447-3405.2020.V6N3.6000014. Acesso em: 17 fev. 2024.
SILVA, I. L. Impacto da traqueostomia no tempo de ventilação mecânica invasiva em pacientes adultos: revisão narrativa. Trabalho de Conclusão de Curso (Bacharelado em Fisioterapia) – Universidade Católica do Salvador, 2020. Disponível em: https://ri.ucsal.br/items/9ae7e241-afc7-4041-a349-fe4f8e40b55c. Acesso em: 17 fev. 2024.
TEIXEIRA, P. J. Z. et al. Pneumonia associada à ventilação mecânica: impacto da multirresistência bacteriana na morbidade e mortalidade. Jornal Brasileiro de Pneumologia, v. 30, n. 6, p. 540-548, 2014. Disponível em: https://doi.org/10.1590/S1806-37132004000600009. Acesso em: 17 fev. 2024.
TORRES, A. et al. International ERS/ESICM/ESCMID/ALAT guidelines for the management of hospital-acquired pneumonia and ventilator-associated pneumonia. European Respiratory Journal, v. 50, n. 3, p. 1-26, 2017. Disponível em: https://publications.ersnet.org/content/erj/50/3/1700582. Acesso em: 17 fev. 2024.
WALTER, James M. et al. Invasive Mechanical Ventilation. Southern Medical Journal, v. 111, n. 12, p. 746-753, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30512128/. Acesso em: 17 fev. 2024.
ZIGART, Jéssica Aparecida André et al. Adesão ao protocolo de pneumonia associado à ventilação mecânica. Revista de Enfermagem UFPE on line, v. 13, n. 3, p. 655-663, 2019. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/biblio-1015563. Acesso em: 17 fev. 2024.
¹Residente em Fisioterapia na Urgência e Emergência (RMUE) da Santa Casa de Misericórdia de Sobral (CSMS) e discente do Centro Universitário INTA (UNINTA) e-mail: islainemiiranda@gmail.com.
²Docente do Curso Superior de Fisioterapia do Centro Universitário INTA (UNINTA). Doutor em Biotecnologia em Saúde pela Rede Nordeste de Biotecnologia – RENORBIO (2015). e-mail: tiagomelo.inta@gmail.com.
