REGISTRO DOI: 10.69849/revistaft/pa10202505311734
Igor Povoas Nascimento
Jonathan Afonso da Silva
Orientador(a): Ednaldo Jose da Silva
RESUMO
Este Trabalho de Conclusão de Curso aborda a importância do diagnóstico e do planejamento em pacientes com necessidade de implantes dentários, destacando a relação entre a implantodontia e a ortodontia para o sucesso do tratamento. Trata-se de uma revisão de literatura baseada em artigos científicos publicados entre 2006 e 2023, coletados em bases como SciELO, PubMed, Google Acadêmico e outras fontes especializadas em Odontologia. Foram discutidos temas como osseointegração, uso de tecnologias digitais e inteligência artificial no planejamento, influência do biótipo periodontal, e a abordagem interdisciplinar necessária para alcançar resultados satisfatórios. Os estudos demonstram que o planejamento reverso, aliado ao uso de tecnologias avançadas, promove maior previsibilidade e personalização dos tratamentos. Conclui-se que um diagnóstico preciso, um planejamento adequado e o trabalho em equipe interdisciplinar são essenciais para garantir resultados estéticos, funcionais e duradouros na reabilitação oral com implantes dentários.
Palavras-chave: Implantes dentários, Ortodontia, Diagnóstico, Planejamento, Osseointegração, Periodontia, Tecnologias digitais, Interdisciplinaridade.
ABSTRACT
This study addresses the importance of diagnosis and treatment planning in patients requiring dental implants, emphasizing the relationship between implantology and orthodontics for successful outcomes. It is a literature review based on scientific articles published between 2006 and 2023, sourced from databases such as SciELO, PubMed, Google Scholar, and other specialized journals in dentistry. Topics such as osseointegration, the use of digital technologies and artificial intelligence in planning, the influence of periodontal biotype, and the interdisciplinary approach required for optimal results were discussed. Studies show that reverse planning, combined with advanced technologies, enhances predictability and treatment personalization. It is concluded that accurate diagnosis, proper planning, and interdisciplinary teamwork are essential to achieve aesthetic, functional, and long-lasting results in oral rehabilitation with dental implants.
Keywords: Dental implants, Orthodontics, Diagnosis, Treatment planning, Osseointegration, Periodontology, Digital technologies, Interdisciplinary approach.
1. INTRODUÇÃO
Com o avanço da odontologia, é evidente o aumento do número de pacientes que buscam resultados funcionais e estéticos satisfatórios. A negligência e a falta de atenção à higiene oral em décadas passadas refletem-se ainda nos dias de hoje, resultando em uma maior demanda por tratamentos de pacientes que apresentam perda de elementos dentários e más oclusões, a reabilitação oral é essencial para restaurar a função mastigatória e a estética, atendendo às exigências atuais dos pacientes1.
Na odontologia convencional, a ausência significativa de dentes pode comprometer severamente a função mastigatória, a fonética e a estética facial, dificultando a obtenção de resultados satisfatórios com próteses convencionais. Entretanto, a implantodontia, por meio da técnica de osseointegração, tornou-se uma alternativa terapêutica amplamente utilizada nas últimas décadas. Essa técnica permite a reabilitação oral mesmo em casos de edentulismo severo, promovendo uma melhora significativa na qualidade de vida dos pacientes2.
Além disso, o planejamento preciso é essencial para a correta seleção do local de inserção do implante, alinhando-se às necessidades estéticas e biomecânicas do paciente3.
Estudos indicam que o mau posicionamento de implantes, resultante de um planejamento inadequado, pode levar a complicações como a reabsorção óssea peri-implantar, falhas na osseointegração e sobrecarga oclusal4.
Dessa forma, técnicas diagnósticas avançadas, como a tomografia computadorizada de feixe cônico e a digitalização 3D, têm sido recomendadas para fornecer uma visão detalhada da anatomia do paciente e aumentar a precisão do tratamento5.
É essencial que o profissional de odontologia possua uma visão abrangente das necessidades de cada paciente, abrangendo desde aqueles na infância, que estão na fase de desenvolvimento da dentição decídua para a permanente, até os adolescentes, adultos e idosos que, por diversos motivos ou traumas, já perderam elementos dentários. Essa abordagem holística permite um tratamento mais eficaz e adequado às particularidades de cada fase da vida6.
Além da tecnologia, a integração entre diferentes especialidades, como a ortodontia e a implantodontia, é essencial para o sucesso do tratamento. O uso de forças ortodônticas para o reposicionamento dos dentes remanescentes pode ser fundamental para garantir o espaço adequado e a estabilidade dos implantes7.
Dessa maneira, o diagnóstico deve ser eficaz e individualizado para cada paciente, a fim de avaliar não apenas a necessidade de implantes, mas também as condições ósseas, o posicionamento da arcada dentária e a saúde periodontal em geral. Sendo assim, é crucial determinar se é necessário realizar tratamento ortodôntico prévio e considerar fatores sistêmicos que possam interferir no processo de osseointegração e impactar o sucesso do procedimento8.
De modo geral, este estudo consiste em uma revisão da literatura que analisa a importância do diagnóstico e do planejamento em pacientes que necessitam de implantes, destacando sua relação com o movimento ortodôntico. Um planejamento eficaz do tratamento é essencial para o sucesso tanto do tratamento ortodôntico quanto da cirurgia de implante, ou seja, a integração entre ortodontia e implantodontia, respeitando o devido tempo de tratamento é fundamental para otimizar os resultados e proporcionar uma melhor aceitação por parte dos pacientes9.
Portanto, é imprescindível avaliar a importância do diagnóstico e planejamento em pacientes com necessidade de implantes dentários: analisar como um diagnóstico preciso e um planejamento adequado podem impactar o sucesso do tratamento com implantes e investigar a relação entre tratamento ortodôntico e implantes dentários: explorar como o movimento ortodôntico pode facilitar a colocação de implantes e melhorar os resultados estéticos e funcionais.
2. PROCEDIMENTOS METODOLÓGICOS
Este estudo é um trabalho realizado por estudantes curso de Odontologia da Universidade Unigranrio, sendo estruturado como uma revisão de literatura abrangente com foco na importância do diagnóstico e planejamento em pacientes com necessidade de implantes e sua relação com movimento ortodôntico, sendo assim, possui como objetivo principal avaliar os riscos de um planejamento e um diagnóstico deficiente e beneficente, também, de certo modo avaliar como o tratamento ortodôntico pode ser desfavorável ou favorável para o sucesso tratamento.
Nesse contexto, para a correta confecção dessa revisão Foram utilizados artigos científicos e revisões extraídas de bases de dados como “SciELO”,
“PubMed”, “Google Acadêmico”, além de periódicos especializados como “Revista Brasileira de Odontologia”, “Periodontology 2000”, “Journal of Clinical Periodontology”, “Rev@Odonto”, e repositórios como “arXiv”, visando garantir a relevância e atualidade dos dados coletados. Foram utilizadas as perguntas-chave para pesquisa: “implantes dentários”, “diagnóstico e planejamento na implantodontia”, “ortodontia e implante”, “abordagem multidisciplinar”, “osso e periodonto”, “osseointegração”, coletados de artigos científicos desde 2006 até os artigos recentes publicados em 2023. Dessa forma, foi possível realizar uma busca completa por assuntos atuais e relevantes sobre o tema proposto.
O diagnóstico preciso e o planejamento meticuloso são fundamentais para o sucesso de qualquer intervenção clínica, especialmente em pacientes que necessitam de implantes dentários. O tratamento ortodôntico e a colocação de implantes fazem parte de uma abordagem multidisciplinar essencial na odontologia moderna. A primeira etapa do tratamento consiste em realizar uma anamnese detalhada seguida de uma avaliação inicial para planejar adequadamente o caso.
A ortodontia é fundamental para o planejamento da criação do espaço ideal para a instalação do implante, enquanto a periodontia avalia a qualidade do periodonto. Exames clínicos e complementares, como a tomografia cone beam e a panorâmica, são solicitados para garantir um diagnóstico completo. Com base nessas informações, define-se o plano de tratamento, que deve ser seguido com acompanhamento contínuo, multidisciplinar do paciente e ajustes conforme necessários.
3. REVISÃO DE LITERATURA
3.1 A Importância do Diagnóstico e Planejamento em Implantodontia
O sucesso em reabilitações com implantes dentários está intrinsecamente ligado a um diagnóstico preciso e um planejamento minucioso. O conceito de planejamento reverso destaca-se nesse contexto, pois propõe iniciar o planejamento pela prótese final desejada, guiando todas as etapas subsequentes, desde a cirurgia até a reabilitação protética. Essa abordagem permite antecipar e prevenir possíveis complicações estéticas e funcionais, garantindo uma reabilitação mais previsível e personalizada. Estudos demonstram que o planejamento reverso, aliado ao uso de guias cirúrgicas e próteses diagnósticas, amplia significativamente a previsibilidade dos tratamentos implantossuportados¹⁰.
Além do planejamento reverso, a integração de tecnologias digitais, como a tomografia computadorizada de feixe cônico e softwares de planejamento virtual, tem aprimorado significativamente o diagnóstico e o planejamento em implantodontia. Essas ferramentas permitem uma visualização tridimensional precisa das estruturas anatômicas, facilitando a identificação de limitações ósseas e a simulação da posição ideal dos implantes, resultando em tratamentos mais seguros e previsíveis¹¹.
3.2 Movimento Ortodôntico em Áreas com Implantes
A integração entre ortodontia e implantodontia é essencial para tratamentos que envolvem movimentações dentárias em áreas com implantes. O uso de implantes como ancoragem ortodôntica tem se mostrado eficaz, permitindo movimentos dentários controlados sem comprometer a estabilidade dos implantes. Estudos in vivo demonstram que a carga ortodôntica imediata em mini-implantes não compromete a osseointegração, desde que respeitados os limites biomecânicos e biológicos¹².
Contudo, é importante destacar que os implantes osseointegrados não possuem ligamento periodontal e, portanto, não permitem movimentação. Isso limita sua inserção em áreas sujeitas a movimentações futuras. A posição dos implantes deve, portanto, ser cuidadosamente planejada caso haja a necessidade de ortodontia e executadas com total colaboração e união com os profissionais¹³.
3.3 Abordagem Interdisciplinar e Fluxo Digital
A complexidade referente aos casos que envolvem a ortodontia e a implantodontia necessita de uma abordagem interdisciplinar, integrando distintas especialidades odontológicas com o objetivo de alcançar resultados funcionais e estéticos satisfatórios. Nesse cenário, o advento do fluxo digital tem promovido uma transformação significativa no planejamento e na execução desses tratamentos. A incorporação de tecnologias como a tomografia computadorizada de feixe cônico, os escaneamentos intraorais, os softwares de planejamento tridimensional e a impressão de guias cirúrgicas nos permite uma visualização precisa e ideal das estruturas anatômicas, viabilizando maior previsibilidade clínica¹⁴.
Além disso, a digitalização dos processos contribui para a comunicação eficiente entre os profissionais envolvidos, reduz a margem de erro e proporciona tratamentos mais rápidos, seguros e personalizados¹⁵.
3.4 Tecnologias Digitais e Inteligência Artificial no Planejamento Ortodôntico
A incorporação de tecnologias digitais e inteligência artificial (IA) na ortodontia tem proporcionado avanços significativos no diagnóstico e planejamento dos tratamentos. As redes neurais convolucionais (CNNs), por exemplo, têm sido aplicadas com sucesso na análise de imagens radiográficas, permitindo a identificação automática de marcos cefalométricos e a segmentação de dentes em modelos digitais. Essas ferramentas aumentam a precisão diagnóstica e reduzem o tempo necessário para o planejamento, além de minimizar a subjetividade associada à avaliação manual¹⁶.
Além do diagnóstico, a IA tem mostrado potencial na personalização do tratamento. Softwares baseados em deep learning conseguem prever o tempo de resposta ortodôntica e fazer ajustes no planejamento de forma contínua, conforme escaneamentos atualizados são inseridos no sistema. Dessa forma, a ortodontia digital se torna mais eficiente, segura e centrada nas particularidades de cada paciente¹⁷.
4. OSSEOINTEGRAÇÃO: CONCEITO, BIOLOGIA E TIPOS DE OSSO
A osseointegração é definida como a conexão direta entre o osso vivo e a superfície de um implante submetido à carga funcional, sem a presença de tecido conjuntivo fibroso entre ambos. É um processo biológico que depende de diversos fatores, incluindo a qualidade do osso, o desenho do implante, sua superfície e a estabilidade primária no momento da instalação¹⁸.
A densidade óssea da região receptora tem um papel crucial no sucesso da osseointegração. Misch propôs uma classificação baseada na qualidade óssea (D1 a D4), considerando a densidade trabecular e cortical¹⁹.
4.1 Qualidade e quantidade óssea
A densidade e o volume ósseo no local receptor do implante são fatores críticos para a estabilidade primária e sucesso da osseointegração. A classificação de Misch (D1 a D4) é amplamente utilizada para avaliar a densidade óssea. Ossos tipo D1 e D2 oferecem excelente suporte inicial ao implante, enquanto os tipos D3 e D4 exigem técnicas cirúrgicas adaptadas, como expansão óssea ou uso de implantes mais largos ou com superfícies tratadas²⁰.
Figura 1 – Classificação dos tipos de osso na Implantodontia

A figura foi adaptada de Misch (2015;2008) ²⁰⁻²¹⁻²²
Tabela 1 – Tipos de Osso e Relevância na Osseointegração
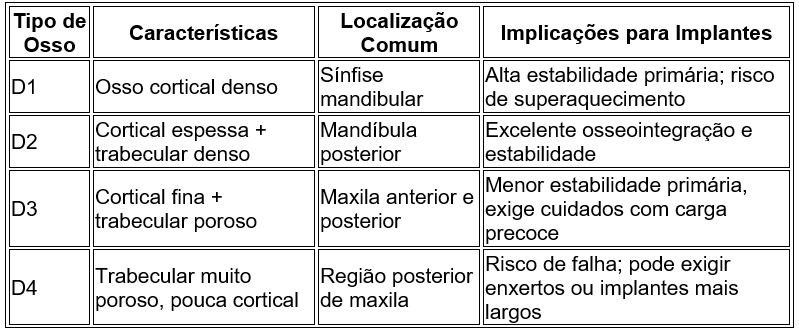
A tabela foi adaptada de Misch (2008) ²⁰
4.2 Trauma térmico (superaquecimento ósseo)
Durante a perfuração do leito ósseo, o aquecimento excessivo pode causar necrose óssea, comprometendo a osseointegração. A literatura mostra que temperaturas acima de 47°C por mais de 1 minuto podem causar danos irreversíveis ao osso. Para evitar isso, o uso de brocas afiadas, irrigação constante com solução salina resfriada e protocolos cirúrgicos atualizados são indispensáveis²³.
4.3 Tabela 2 – Fatores Sistêmicos que Influenciam o Sucesso de Implantes Dentários
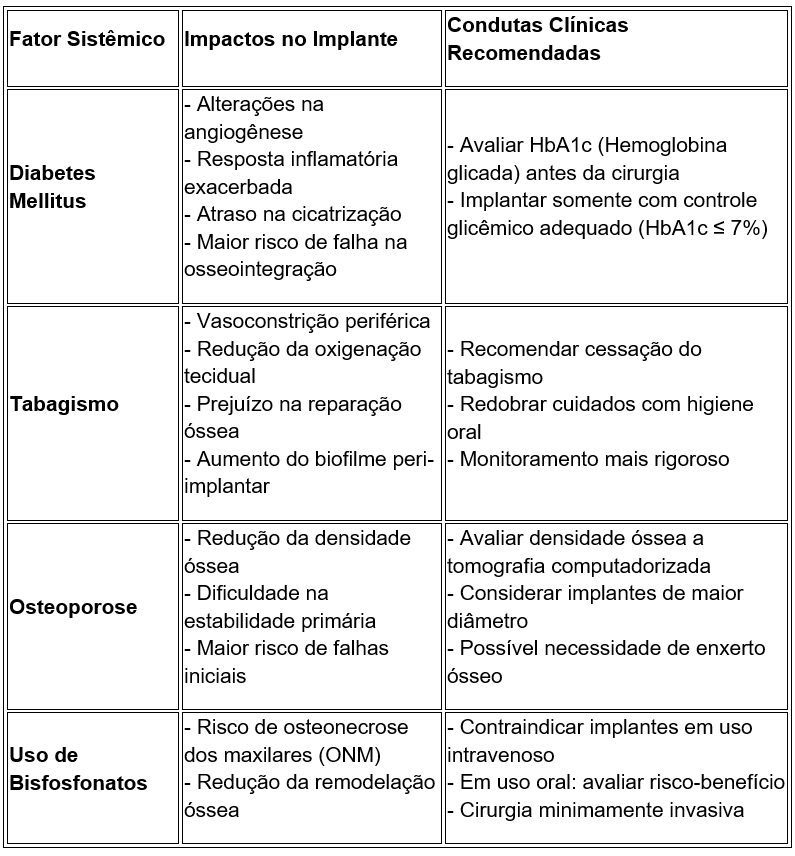
A tabela foi adaptada de Silva Júnior, J. A. (2021) ²⁴; Silva JRA. (2022) ²⁵; Freitas RM. (2021) ²⁶; Araújo AM. (2020) ²⁷
5. VISÃO DA PERIODONTIA SOBRE IMPLANTES E OSSEINTEGRAÇÃO
5.1 Saúde Peri-implantar
A Periodontia desempenha um papel fundamental na avaliação, planejamento e manutenção da saúde peri-implantar. A saúde peri-implantar é definida pela ausência de sangramento à sondagem, profundidade de sondagem estável, ausência de supuração e de perda óssea progressiva²⁸.
5.2 Doença Periodontal Prévia e Risco para Implantes
Pacientes com doença periodontal ativa apresentam maior risco para o desenvolvimento de peri-implantite. Por isso, a descontaminação e controle prévio das bolsas periodontais são medidas obrigatórias antes da instalação dos implantes ²⁸.
5.3 Tecido Queratinizado e Osseointegração
A arquitetura gengival, especialmente o volume de tecido queratinizado, influencia diretamente na manutenção da osseointegração a longo prazo. A presença de uma faixa adequada de mucosa queratinizada pode favorecer a saúde dos tecidos peri-implantares, especialmente em áreas estéticas²⁹.
5.4 Manutenção Pós-implante
A manutenção periódica, com acompanhamento profissional, controle de placa e monitoramento radiográfico, é essencial, especialmente em pacientes com histórico de periodontite. A literatura mostra que, mesmo com osseointegração inicial, esses pacientes apresentam maior risco de complicações peri-implantares³⁰.
Sendo assim, a periodontia contribui de forma fundamental para o sucesso dos implantes dentários, atuando na prevenção, diagnóstico e tratamento de condições que afetam os tecidos de suporte ao redor dos implantes, como a mucosite e a peri-implantite. Por meio do controle da inflamação gengival, da manutenção da saúde dos tecidos moles e da orientação sobre higiene oral adequada, o periodontista ajuda a garantir a integração do implante ao osso e a estabilidade a longo prazo. Além disso, o conhecimento periodontal permite avaliar fatores de risco, como histórico de doença periodontal e tipo de fenótipo gengival, que influenciam diretamente o prognóstico do implante³¹.
6. BIÓTIPO PERIODONTAL E SUA RELEVÂNCIA NA ORTODONTIA
Um estudo publicado na Revista Brasileira de Odontologia destaca a importância do biótipo periodontal na Implantodontia e na Ortodontia. A pesquisa conclui que as características periodontais, como a espessura e a largura do tecido gengival, influenciam diretamente na previsibilidade e no sucesso dos tratamentos ortodônticos e com implantes. Pacientes com biótipo gengival fino apresentam maior risco de recessão gengival e perda óssea, o que pode comprometer os resultados estéticos e funcionais dos procedimentos. Portanto, a avaliação do biótipo periodontal é essencial no planejamento terapêutico, permitindo a adoção de estratégias que minimizem riscos e promovam a saúde periodontal a longo prazo³¹.
6.1 Movimentação Ortodôntica e Recessão Gengival
Movimentos como a vestibularização dos incisivos inferiores, comuns em tratamentos corretivos, aumentam significativamente o risco de retração gengival em pacientes com biótipo fino³²⁻³³.
6.2 Volume Tecidual e Enxertos Periodontal
A largura da gengiva queratinizada e a espessura dos tecidos moles são determinantes na manutenção da saúde periodontal após o reposicionamento dentário. Em casos desfavoráveis, pode ser necessária a realização de enxertos gengivais para manter a estabilidade dos tecidos³³⁻³⁴
6.3 Aparelhos Ortodônticos e Acompanhamento a Longo Prazo
O uso prolongado de aparelhos fixos e contenções pode comprometer ainda mais a gengiva em pacientes com biótipo fino. A literatura nacional aponta que alterações na margem gengival podem ocorrer mesmo anos após o término do tratamento ortodôntico³²⁻³⁵. A atuação conjunta entre ortodontistas e periodontistas é essencial para alcançar resultados estáveis, estéticos e saudáveis ao longo do tempo³³⁻³⁴.
7. DISCUSSÃO
Diversas perspectivas sobre a reabilitação oral indicam diferenças significativas nas definições e métodos adotados pelos autores. Um dos principais contrastes é a percepção da reabilitação oral tradicional quando comparada à implantodontia moderna. Nunes e Silva et al. destacam a relevância das próteses tradicionais como um recurso crucial na prática odontológica, valorizando sua acessibilidade, funcionalidade e o efeito benéfico na autoestima e habilidade social dos pacientes. A proposta desses autores realça um ponto de vista odontológico que leva em conta o paciente e sua realidade socioeconômica1.
Por outro lado, Buser et al. faz pressão sobre a ascensão dos últimos cinquenta anos na implantodontia que se baseia na osseointegração, destacando a previsibilidade, durabilidade e eficiência superior dos implantes dentários modernos, escolhendo-os como a principal alternativa de tratamento para reabilitação de regiões protéticas. Essa divergência expõe um conflito entre a valorização das práticas estabelecidas e acessíveis e a promoção de tecnologias mais avançadas e com valor mais elevado como norma de excelência3.
Outro ponto de desacordo se refere à avaliação pré cirúrgica, com discrepâncias entre as abordagens clínicas tradicionais e os métodos digitais. Martins et al. enfatiza a importância de uma anamnese detalhada, avaliação clínica e exames de imagem como bases para o diagnóstico e planejamento pré-implantar. De acordo com esse estudo, aspectos como o volume ósseo, a saúde periodontal e os hábitos do paciente devem ser cuidadosamente considerados por meio de métodos tradicionais8.
De outra parte, Diniz et al. sugere uma metodologia que se apoia no planejamento digital, utilizando escaneamento intraoral, programas de simulação e guias cirúrgicos baseados em software, alegando que essas inovações expandem a precisão, reduzem o tempo de atendimento e diminuem as falhas. A diferença entre essas abordagens está no destaque colocado na experiência clínica e na avaliação física habitual, em comparação com a confiança nas tecnologias digitais para melhorar os resultados11.
Quanto aos fatores que influenciam o sucesso dos implantes, Moraes et al. e Amoroso et al. afirmam que o planejamento reverso é um pilar fundamental. Nesta abordagem, a colocação dos implantes é determinada pela posição ideal da prótese, assegurando resultados estéticos e funcionais melhores e evitando comprometimentos protéticos10-14.
No entanto, Silva KS et al. defende que, apesar da importância do planejamento, fatores sistêmicos como a densidade óssea, o tabagismo, o controle glicêmico e o histórico periodontal têm impacto significativo na osseointegração e durabilidade dos implantes. Para esses autores, concentrar-se apenas no planejamento pode ser insuficiente se as condições de saúde do paciente não forem devidamente levadas em conta. Aqui, podemos perceber uma divergência entre uma perspectiva que foca no controle técnico do procedimento e outra que amplia a análise para aspectos biológicos e sistêmicos22.
A discussão sobre o uso de implantes em jovens pacientes abrange diversas opiniões. Thilander B et al., com base em um estudo de dez anos, mostram que implantes em jovens podem afetar diretamente a estética e a função, devido à falta de adaptação ao crescimento ósseo, e sugerem aguardar até que o desenvolvimento ósseo esteja completo para colocar os implantes13.
Em contrapartida, Pereira A et al. têm uma posição mais flexível, afirmando que em casos específicos — como anodontias congênitas ou perdas precoces — implantes podem ser uma boa opção se houver um planejamento de tratamento adequado e associado entre ortodontia e implantodontia9.
Portanto, enquanto Thilander B et al. defende uma abordagem cautelosa baseada em evidências de longo prazo13, Pereira A et al. reconhece que, em ambientes clínicos controlados, os implantes podem ser uma opção segura, mesmo para pacientes que estão com crescimento quase completo9.
A introdução de novas tecnologias como inteligência artificial e escaneamento intraoral também provoca controvérsias. Płotka S et al. e Lee JH et al. oferecem um panorama promissor sobre o uso de redes neurais convolucionais e outras técnicas de IA na odontologia, no planejamento ortodôntico e na simulação de tratamentos. Os autores consideram a inteligência artificial uma ferramenta importante para melhorar a precisão e a eficiência nos procedimentos clínicos16-17.
Todavia, Sampaio MP et al. faz uma análise crítica da viabilidade prática dessas inovações, destacando desafios como altos custos, a necessidade de treinamento técnico e a falta de infraestrutura em muitos consultórios. O estudo ressalta que, mesmo com o potencial teórico, a implementação generalizada da tecnologia ainda enfrenta barreiras reais na prática clínica diária, especialmente em países com desigualdade no acesso tecnológico15.
Dessa forma, podemos afirmar que essas diferenças não apenas mostram oposições de abordagens metodológicas e profissionais, mas também diferentes posicionamentos sobre a função da tecnologia, da prática clínica e das condições sistêmicas na eficácia da reabilitação oral. A literatura mostra que, apesar dos avanços científicos e tecnológicos, é fundamental oferecer uma integração entre inovação, experiência prática e personalização do tratamento para o melhor atendimento ao paciente15-16-17.
8. CONCLUSÃO
Portanto, o diagnóstico preciso e o planejamento adequado são fundamentais para o sucesso dos tratamentos com implantes dentários, especialmente quando associados à movimentação ortodôntica. A análise detalhada das estruturas ósseas, o uso de exames complementares e a consideração de fatores como biótipo periodontal, qualidade óssea e condições sistêmicas são essenciais para garantir a estabilidade e a longevidade dos implantes.
Além disso, a integração entre as especialidades de ortodontia, periodontia e implantodontia permite um tratamento mais seguro, previsível e adaptado às necessidades de cada paciente. A utilização de tecnologias digitais e de ferramentas como o planejamento reverso contribui significativamente para a precisão dos procedimentos e a redução de riscos, promovendo melhores resultados estéticos e funcionais.
Dessa forma, o sucesso em reabilitações orais com implantes depende não apenas da técnica cirúrgica, mas de um trabalho interdisciplinar e individualizado para cada paciente, da atualização constante do profissional e do acompanhamento contínuo dos casos. Sendo assim, é possível oferecer tratamentos personalizados que proporcionem qualidade de vida, saúde bucal e satisfação aos pacientes.
9. REFERÊNCIAS BIBLIOGRÁFICAS
1. Nunes e Silva J, Pereira J, de Oliveira J, de Almeida A. Importância da reabilitação oral na prática clínica. Rev Cirurgia Buco-Maxilo-Facial. 2006;6(4):169-75
2. Branemark PI. Osseointegration and its experimental background. J Prosthet Dent. 1983;50(3):399-410.
3. Buser D, Sennerby L, De Bruyn H. Modern implant dentistry based on osseointegration: 50 years of progress, current trends and open questions. Periodontol 2000. 2017;73(1):7-21.
4. Esposito M, Grusovin MG, Willings M, Coulthard P, Worthington HV. Interventions for replacing missing teeth: different types of dental implants. Cochrane Database Syst Rev. 2014;1.
5. Tyndall DA, Rathore S. Cone-beam CT diagnostic applications: caries, periodontal bone assessment, and endodontic applications. Dent Clin North Am. 2008;52(4):825-41.
6. Tavares M, Lima L, Pacheco D, Ferreira C. Importância da avaliação das necessidades odontológicas em diferentes faixas etárias. Rev Odontol UNESP. 2021;50
7. Fiorellini JP, Nevins ML. Periodontal regeneration and osseointegration: from research to clinical practice. Int J Oral Maxillofac Implants. 2003;18(3):291-2.
8. Martins CA, Pinto F, Silva J, et al. Avaliação das condições pré-operatórias para o sucesso da reabilitação oral com implantes. Rev Bras Odontol. 2020;77(2):110-116.
9. Pereira A, Almeida C, Pinto F, et al. A relação entre ortodontia e implantodontia: uma revisão da literatura. Rev Odontol UNESP. 2019;48
10. Moraes JC, Gomes RV, Moraes AFD. A importância do planejamento reverso em reabilitações com implantes dentários. Caderno de Implantodontia. 2019;10(39):100-6. Editora Plena
11. Diniz A, Silva L, Souza R. Planejamento digital em implantodontia: uma abordagem contemporânea. Rev Odontol Bras Central. 2023;12(3):45-52.
12. Serra GG, Morais LS, Elias CN, Andrade L, Muller CA. Mini-implantes ortodônticos carregados imediatamente: estudo in vivo. Matéria (Rio J). 2007;12(1):1-6.SciELO Brasil
13. Thilander B, Odman J, Lekholm U. Orthodontic aspects of the use of oral implants in adolescents: a 10-year follow-up study. Eur J Orthod. 2001;23(6):715-31.
14. Amoroso AP, Gennari Filho H, Pellizzer EP, Goiato MC, Santiago Júnior JF, Villa LMR. Planejamento reverso em implantodontia: relato de caso clínico. Rev Odontol UNESP. 2012;41(2):75-9. Repositório UNESP
15. Sampaio MP, Santos ACJ, Rodrigues GB. Fluxo digital na odontologia através do escaneamento intraoral em próteses fixas: revisão integrativa. Rev Flum Odontol. 2023;3(62). Disponível em: https://periodicos.uff.br/ijosd/article/view/56589
16. Płotka S, Włodarczyk T, Szczerba R, Rokita P, Bartkowska P, Komisarek O, et al. Convolutional Neural Networks in Orthodontics: a review. arXiv preprint arXiv:2104.08886. 2021.arXiv
17. Lee JH, Kim DH, Jeong SN, Choi SH. Artificial intelligence in dentistry: current applications and future perspectives. J Dent Res. 2021;100(12):1317–1324.
18. Brånemark PI, Hansson BO, Adell R, Breine U, Lindström J, Hallén O, et al. Osseointegrated implants in the treatment of the edentulous jaw. Scand J Plast Reconstr Surg. 1977;11(Suppl 16):1–132.
19. Misch CE. Density of bone: effect on treatment plans, surgical approach, healing, and progressive loading. Int J Oral Implantol. 1990;6(2):23-31.
20. Misch CE. Implantes dentais contemporâneos. 3ª ed. Rio de Janeiro: Elsevier; 2008.
21. Misch CE. Prótese sobre implantes dentais. 2ª ed. Rio de Janeiro: Elsevier; 2015.
22. Silva KS, Nascimento M, Souza BM, Posch AT. Fatores que influenciam o planejamento de implantes dentários osseointegráveis. Braz J Implant Health Sci. 2022;4(4):17–34. doi:10.36557/2674-8169.2022v4n4p17-34.
23 Eriksson AR, Albrektsson T. Temperature threshold levels for heat‐induced bone tissue injury: a vital‐microscopic study in the rabbit. J Prosthet Dent. 1983;50(1):101–7
24. Silva Júnior JA, Costa MA. A influência da diabetes mellitus tipo 2 na osseointegração de implantes dentários. Braz J Implant Health Sci [Internet]. 2021;3(2):1–6. Disponível em: https://bjihs.emnuvens.com.br/bjihs/article/view/2901
25. Silva JRA, Souza JG. A influência do tabagismo na osseointegração de implantes dentários. Braz J Health Rev [Internet]. 2022;5(3):8574–89. Disponível em: https://ojs.brazilianjournals.com.br/ojs/index.php/BJHR/article/view/68611
26. Freitas RM, Oliveira GL, Lima TF. Impacto da osteoporose em implantes dentários: uma revisão sistemática. Res Soc Dev [Internet]. 2021;10(11):e534101119852. Disponível em: https://www.researchgate.net/publication/356556979_Impacto_da_osteoporose_em_implantes_dentarios_uma_revisao_sistematica
27. Araújo AM, Oliveira LS, Santos DRS. Interação entre bisfosfonatos e a implantodontia: uma revisão de literatura. Arch Health Invest [Internet]. 2020 ;9(11):6181. Disponível em: https://www.archhealthinvestigation.com.br/ArcHI/article/view/6181
28. Berglundh T, Armitage G, Araujo MG, Avila-Ortiz G, Blanco J, Camargo PM, et al. Peri-implant diseases and conditions: Consensus report of workgroup 4 of the 2017 World Workshop on the Classification of Periodontal and Peri‐Implant Diseases and Conditions. J Clin Periodontol. 2018;45(Suppl 20):S286–S291.
29. Wennström JL, Derks J. Is there a need for keratinized mucosa around implants to maintain health and tissue stability? Clin Oral Implants Res. 2012;23(Suppl 6):136–46.
30. Ferreira SD, Silva GLM, Cortelli JR, Costa JE, Costa FO. Prevalence and risk variables for peri-implant disease in Brazilian subjects. J Clin Periodontol. 2006;33(12):929–35.
31. Kahn S, Menezes CC, Imperial RC, Leite JS, Dias AT. Influência do biótipo periodontal na Implantodontia e na Ortodontia. Rev Bras Odontol. 2013;70(1):40–4.
32. Silva EP. Fenótipo gengival, recessão gengival, sensibilidade dentinária e tratamento ortodôntico: existe correlação? Rev Bras Odontol. 2018;75:e1359.
33. Kahn S, Menezes CC, Imperial RC, Leite JS, Dias AT. Influência do biótipo periodontal na Implantodontia e na Ortodontia. Rev Bras Odontol. 2016;70(1):40–4.
34. Reinheimer LW. Análise do biótipo gengival através de fotografias frontais intra-orais [dissertação]. Santa Cruz do Sul: Universidade de Santa Cruz do Sul; 2015.
35. Alane LP. Recessão gengival após o tratamento ortodôntico: revisão de literatura [monografia]. Belo Horizonte: Faculdade Facsete; 2022.
