TREATMENT OF ABDOMINAL FIBROSIS WITH ULTRASOUND: A SYSTEMATIC REVIEW
REGISTRO DOI: 10.69849/revistaft/ar10202505311458
Aline Pereira Lopes1
Clícya Thamires da Silva Reis2
Ruana Cristina Caldas Oliveira3
Ingrid Beatriz Costa Beckman4
Resumo
A fibrose abdominal (FA) pós-cirúrgica é uma complicação comum após intervenções abdominais, caracterizada pelo acúmulo excessivo de colágeno e formação de aderências. Essas aderências podem comprometer a função dos órgãos intra-abdominais, causando dor crônica, infertilidade, obstrução intestinal e outras complicações que afetam a qualidade de vida dos pacientes, podendo inclusive exigir novas cirurgias. O diagnóstico precoce é essencial, e os avanços em técnicas de imagem, especialmente na ultrassonografia, têm contribuído significativamente. A Ultrassom Terapêutica (UST) destaca-se como recurso promissor, oferecendo maior precisão na identificação das alterações fibróticas e permitindo uma abordagem mais eficaz no manejo da FA. Esta pesquisa optou por uma revisão sistemática da literatura para sintetizar dados quantitativos e qualitativos sobre a eficácia da UST no diagnóstico e tratamento da FA pós-cirúrgica. A busca foi realizada nas bases SciELO, BVS e PubMed, com artigos publicados entre 2014 e 2024, utilizando descritores em português e inglês. Após análise dos títulos, resumos e textos completos, cinco estudos foram incluídos. Os resultados indicam que a UST contribui para a regeneração tecidual, alívio da dor e melhora funcional, sendo uma técnica não invasiva e eficaz no tratamento da fibrose abdominal após cirurgias.
Palavras-chave: Fibrose abdominal. Ultrassonografia terapêutica. Pós-cirúrgicas.
1 INTRODUÇÃO
A Fibrose Abdominal (FA) pós-cirúrgica é uma complicação comum que resulta da resposta cicatricial do corpo após procedimentos abdominais invasivos. Durante o processo de cicatrização, o organismo responde com a produção de tecido conjuntivo fibroso em excesso, com o objetivo de restaurar a integridade tecidual. No entanto, em muitos casos, o processo de reparação tecidual pode se tornar desregulado ou excessivo, levando à formação de aderências e fibroses, que podem ter consequências clínicas significativas (Souza, 2022).
A formação de aderências consiste em faixas de tecido fibroso que se desenvolvem entre órgãos e estruturas dentro da cavidade abdominal, conectando superfícies que, normalmente, deveriam estar separadas. Essas aderências são responsáveis por limitar a mobilidade normal dos órgãos abdominais, o que pode acarretar em uma série de complicações a curto e longo prazo (Maia; Zarbato, 2020).
A fibrose, por sua vez, representa o endurecimento e a perda de elasticidade do tecido, resultante do acúmulo anormal de fibras colágenas, prejudicando a função dos órgãos afetados. Ambas as condições são frequentemente silenciosas em suas fases iniciais, mas, conforme progridem, podem provocar uma série de manifestações clínicas, como dor abdominal crônica, dificuldades digestivas, infertilidade em mulheres, e, em casos mais graves, obstruções intestinais que exigem intervenções cirúrgicas emergenciais (Chi et al., 2018).
Essas formações, em longo prazo, podem gerar complicações severas, como obstruções intestinais, dor abdominal crônica e dificuldades na função normal dos órgãos intra-abdominais. Estima-se que a fibrose ocorra em até 90% dos pacientes submetidos a cirurgias abdominais, sendo uma das causas principais de morbidade pós-operatória. Vale salientar que é de suma importância uma avaliação de forma minuciosa antes da definição do tratamento da fibrose. (Sáet al., 2020).
A formação de FA pode ser assintomática nos estágios iniciais, o que dificulta o diagnóstico precoce. Contudo, à medida que o tecido fibroso cresce, pode comprimir estruturas internas e causar dor e desconforto, além de complicar cirurgias subsequentes, já que as aderências tornam o tecido menos maleável, aumentando o risco de lesões intra-operatórias (Altomare, 2021).
Tendo em vista que a fibrose é caracterizada por áreas enrijecidas que podem ser visíveis e capazes de gerar irregularidades na pele ou não, em alguns casos só será perceptível através de palpação. Sendo assim, classifica-se essa disfunção em três tipos: em cordão, pois o seu formato é parecido com o de uma corda de violão; nodular, que é a forma de um grão de feijão ou bola de gude, sendo difícil de visualizar devido ao tamanho ser muito pequeno; e, em último, aplaca, que se apresenta de forma irregular e é capaz de ocupar um espaço mais extenso sob a pele (Souza, 2022).
Dentre as complicações mais graves da FA está a obstrução intestinal, que ocorre quando as aderências mecânicas criam um bloqueio no intestino, impedindo o trânsito normal de alimentos e secreções, um quadro clínico que exige intervenção cirúrgica emergencial (Moreira, 2021).
O diagnóstico precoce da FA é, portanto, crucial para evitar a progressão dessas complicações. Tradicionalmente, o diagnóstico é feito por meio de exames clínicos e de imagem, com destaque para a ultrassonografia, que tem se mostrado uma ferramenta fundamental na avaliação de tecidos moles e na identificação de aderências e fibroses. Com o avanço das técnicas ultrassonográficas, especialmente com a utilização de elastografia, Doppler e ultrassonografia tridimensional, o diagnóstico tornou-se mais preciso e menos invasivo, permitindo uma avaliação detalhada do grau de fibrose e suas repercussões anatômicas (Pegorare; Oliveira; Tibola et al., 2021).
Nesse contexto, o Ultrassom Terapêutico (UST) emerge como uma ferramenta terapêutica valiosa no tratamento da FA pós-cirúrgica (Carvalho; Oliveira, 2022). O UST utiliza ondas sonoras de alta frequência que, ao serem aplicadas nas áreas afetadas, podem estimular as células, promovendo um aumento no fluxo sanguíneo e melhorando a permeabilidade da membrana celular. Essas propriedades são cruciais para a regeneração dos tecidos e para a cicatrização adequada. O UST tem a capacidade de induzir a liberação de mediadores inflamatórios e fatores de crescimento, que são essenciais para o processo de reparação tecidual (Luo et al., 2019).
Adicionalmente, o uso da ultrassonografia pode incrementar a elasticidade dos tecidos ricos em colágeno, que frequentemente se tornam rígidos e fibrosos após cirurgias. Essa elasticidade é fundamental para a funcionalidade dos órgãos abdominais, pois a rigidez pode resultar em dor e limitações funcionais. O UST não só aumenta o metabolismo local, mas também alivia a dor e atenua o processo inflamatório, criando um ambiente propício para a recuperação (Mendonça et al., 2021).
Estudos recentes têm demonstrado a eficácia da ultrassonografia na redução da dor e na melhoria da mobilidade em pacientes com FA. Em um ensaio clínico randomizado, Silva et al. (2020) observaram que a aplicação de UST em pacientes com aderências pós-cirúrgicas resultou em uma redução significativa da dor em comparação ao grupo controle, evidenciando a importância deste método no manejo da FA. Além disso, as sessões de UST foram associadas a melhorias na função intestinal e na qualidade de vida dos pacientes.
A terapia com UST não é invasiva e pode ser realizada em ambulatório, o que a torna uma opção prática e acessível para muitos pacientes. Além disso, pode ser combinada com outras modalidades de tratamento, como fisioterapia e intervenções farmacológicas, para potencializar os resultados e oferecer uma abordagem holística ao manejo da FA (Carvalho; Oliveira, 2022).
Portanto, essa pesquisa é relevante devido a UA não apenas facilita o diagnóstico, mas também ser um método não invasivo e eficaz para o tratamento e manejo das complicações associadas à FA, contribuindo para a recuperação funcional e a melhoria da qualidade de vida dos pacientes. O reconhecimento das propriedades terapêuticas da ultrassonografia continua a crescer na literatura da área da saúde, solidificando sua posição como uma intervenção crucial no tratamento de fibroses e aderências pós-cirúrgicas.
Além do diagnóstico, o tratamento precoce da FA é igualmente relevante para o prognóstico do paciente. Embora o manejo da FA ainda seja desafiador, intervenções guiadas por ultrassonografia têm ganhado destaque como abordagens minimamente invasivas. Essas técnicas permitem que os médicos tratem fibroses e aderências de maneira precisa, utilizando o UST para guiar procedimentos, como a liberação de aderências por meio de métodos intervencionistas (Silva et al., 2020; Carvalho; Oliveira, 2022; Bergesch, 2021). A vantagem dessas técnicas é que elas minimizam o risco de novas lesões teciduais e aderências, sendo menos agressivas do que intervenções cirúrgicas tradicionais.
Com base nesse cenário, surgem algumas perguntas-chaves que guiam o desenvolvimento da pesquisa e ajudam a direcionar futuras investigações sobre o tema: Qual é a eficácia das intervenções guiadas por ultrassonografia no tratamento da Fibrose Abdominal?
Portanto, tanto o diagnóstico quanto o tratamento precoce da FA pós-cirurgia são fundamentais para a prevenção de complicações graves e para a melhora da qualidade de vida dos pacientes. Com isso, o objetivo da pesquisa foi explorar as tecnologias ultrassonográficas recentes e seus avanços no diagnóstico e tratamento da FA pós-cirúrgica, avaliando sua eficácia na detecção precoce e no manejo terapêutico dessa complicação.
2 FUNDAMENTAÇÃO TEÓRICA OU REVISÃO DA LITERATURA
3.1. Aspectos teóricos e fundamentos da fibrose abdominal pós-cirúrgica
Os Estados Unidos lideram o ranking de países que mais realizam cirurgias plásticas, com 15,5% do total global, seguido pelo Brasil, com 8,9%, e pelo Japão, com 5,7%. Esses números refletem não apenas a popularidade desses procedimentos, mas também a acessibilidade e a ampla disponibilidade de profissionais nesses países (ISAPS,2023). No caso dos EUA e do Brasil, a posição de liderança é reforçada pela quantidade de cirurgiões plásticos, que é significativamente maior em relação a outros países, incluindo nações asiáticas como China, Japão e Coreia do Sul, que também possuem uma demanda crescente por esses serviços (Saucedo et al., 2020).
A pandemia trouxe mudanças comportamentais que podem ter influenciado esse aumento na procura por procedimentos estéticos. O “efeito Zoom”, termo que descreve o aumento da autoconsciência sobre a própria imagem refletidas em telas, é um exemplo direto de como a vida digital tem impactado em como as pessoas veem suas aparências (Hughes et al., 2017).
A exposição prolongada a redes sociais e o tempo em videoconferências parecem ter incentivado o desejo de mudanças estéticas, especialmente em regiões faciais, como o nariz, os olhos e o contorno facial. Além disso, muitos pacientes relataram ter aproveitado o período de home office para realizar procedimentos cirúrgicos, permitindo o tempo necessário para a recuperação longe do olhar crítico da sociedade (Rimal, Huang-Fu, Gillett, 2017).
Esses fatores enfatizam uma tendência global de valorização da aparência física, com implicações culturais e psicológicas. A busca pela imagem ideal, impulsionada por padrões estéticos frequentemente inatingíveis, levanta debates sobre a saúde mental e a autoestima. Para além da satisfação pessoal com a própria aparência, o impacto de padrões de beleza irreais e a pressão social podem criar uma demanda contínua por cirurgias, mantendo o mercado em alta (Almeida; Gomes, 2021).
Em 2021, a lipoaspiração foi o procedimento de cirurgia plástica mais procurado em âmbito global, seguida pela aplicação de próteses mamárias. Os cinco procedimentos estéticos mais populares incluem, além desses dois, a cirurgia de pálpebras, a rinoplastia e a abdominoplastia (Isaps, 2023). No entanto, como em qualquer intervenção cirúrgica, esses procedimentos podem levar a complicações, sendo a fibrose uma das mais comuns. Apesar de serem considerados seguros, os procedimentos estéticos envolvem manipulação intensa nos tecidos, em destaque o tegumentar, o que pode resultar em uma resposta cicatricial exacerbada, levando à formação de fibrose.
A FA é definida como a formação excessiva de tecido fibroso na região abdominal, decorrente de um processo cicatricial exacerbado. Esse tecido é composto por fibras de colágeno e elastina que, em excesso e desorganizadas, formam estruturas densas e rígidas na área afetada, podendo comprometer a aparência, a funcionalidade e a sensibilidade da região (Wang, 2018).
De acordo com Maia e Zarbato (2020) a FA é comumente associada a intervenções cirúrgicas, como lipoaspiração, abdominoplastia, cirurgias bariátricas e outros procedimentos invasivos na área abdominal. Durante essas cirurgias, o trauma mecânico causado nos tecidos estimula uma resposta cicatricial intensa, resultando em acúmulo excessivo de fibras de colágeno, com tendência à formação de fibrose (Soncini; Baroudi, 2016; Carloni et al., 2016). Esse processo, além de ser uma resposta natural do organismo ao reparo de lesões, tende a resultar em travas fibróticas no tecido conjuntivo, que podem tornar-se endurecidas ou nodulares, gerando desconforto estético e até mesmo limitações funcionais.
O processo reparativo do tecido lesionado é dividido em três fases distintas: a fase inflamatória, a fase proliferativa e a fase de remodelamento. Na fase inicial, conhecida como inflamatória, ocorre uma resposta defensiva imediata no local agredido, que tem como função neutralizar, dissolver ou paralisar o agente agressor, ao mesmo tempo em que inicia o processo de cura e reconstrução do tecido danificado. Essa resposta inflamatória é essencial para a eliminação de micro-organismos e células danificadas, preparando o ambiente para a etapa seguinte da cicatrização (Gemperli; Mendes, 2019).
Na fase proliferativa, o corpo começa a formar novos tecidos, caracterizados pela produção de grânulos no tecido e pela reconstrução da matriz extracelular. Durante essa etapa, células chamadas fibroblastos migram para a área lesionada e iniciam a produção de colágeno e outros componentes essenciais para a estrutura do tecido, ajudando a restaurar a integridade da área afetada. Esse processo geralmente ocorre em torno de 24 horas após a agressão inicial, indicando o início efetivo da cicatrização (Kouotou et al., 2019).
Esse fenômeno é parte de um processo de cicatrização alterado, em que as respostas defensivas do tecido conjuntivo buscam restaurar a homeostase do organismo após o procedimento cirúrgico. No entanto, quando a cicatrização excede o necessário para a reparação, desenvolve-se uma fibrose patológica, que demanda cuidados específicos para minimizar os efeitos e impedir agravamentos. Em muitos casos, é preciso iniciar tratamentos terapêuticos para modular a resposta cicatricial do organismo, como a realização de massagens terapêuticas, drenagem linfática, UST e, em casos mais complexos, até tratamentos com enzimas ou terapias a laser, que ajudam a descomprimir o tecido e reduzir a formação de fibrose (Maia; Zarbato, 2020).
Além disso, a fibrose pode se desenvolver em resposta a inflamações crônicas, como a celulite fibrótica, em que há uma deposição de colágeno anormal que endurece o tecido, afetando a suavidade e a estética da pele. Esse tipo de inflamação resulta em uma fibrose que exige acompanhamento contínuo para evitar que as lesões fibrosas se tornem permanentes e comprometam o resultado estético da cirurgia (Davies; Cuttle; Young, 2021).
Dessa forma, ao realizar procedimentos como lipoaspiração, aumento de mama e outras cirurgias estéticas populares, é essencial considerar os cuidados pós-operatórios necessários para prevenir ou minimizar a formação de fibrose. Orientações médicas adequadas e tratamentos de acompanhamento são cruciais para assegurar que o processo de cicatrização ocorra de maneira equilibrada, garantindo a segurança e a satisfação dos pacientes com os resultados (Limandjaja et al., 2021; Limandjaja et al., 2020).
O desenvolvimento de fibrose e outras complicações no processo de cicatrização está associado a diversos fatores de risco, entre eles a predisposição genética, condições de saúde, tipo de procedimento cirúrgico e traumas sofridos, além de infecções, inflamações crônicas e manejo inadequado no pós-operatório. Em termos de predisposição genética, alguns indivíduos apresentam uma tendência hereditária para a formação de cicatrizes hipertróficas ou queloides, o que pode levar a uma fibrose mais extensa (Gemperli; Mendes, 2019). Doenças crônicas, como diabetes e obesidade, também influenciam o processo de cicatrização, dificultando a regeneração normal do tecido e aumentando o risco de formação de fibrose.
Procedimentos cirúrgicos invasivos, especialmente aqueles que envolvem manipulação profunda dos tecidos, como a lipoaspiração e a abdominoplastia, são considerados de maior risco para o desenvolvimento de fibrose. Durante esses procedimentos, o trauma gerado no tecido estimula uma resposta cicatricial intensa que pode evoluir para uma formação desordenada de tecido fibroso (Maia; Zarbato, 2020). Além disso, infecções pós-operatórias e processos inflamatórios crônicos atuam como estímulos adicionais na produção excessiva de colágeno, o que frequentemente resulta em fibrose (Zhang, Li, Zhao (2021).
Entre as complicações associadas ao excesso de tecido fibroso estão deformidades estéticas, desconforto, restrições de mobilidade e, em casos mais graves, dor crônica na região afetada. A fibrose torna o tecido endurecido e rígido, comprometendo tanto a aparência quanto a funcionalidade da área, o que pode dificultar futuras intervenções cirúrgicas e resultar em insatisfação estética para o paciente. A formação de cicatrizes hipertróficas e queloides é outra complicação comum, agravando o impacto visual e causando desconforto ao paciente (Kim, 2021).
Essas complicações impactam diretamente a qualidade de vida dos indivíduos, muitas vezes necessitando de tratamentos adicionais, como terapias físicas, UST, massagens e, em casos mais específicos, intervenções médicas destinadas a minimizar o tecido fibroso e restaurar a mobilidade e flexibilidade do tecido afetado (Kim, 2021; Maia; Zarbato, 2020). O conhecimento prévio desses fatores de risco e complicações é fundamental para que profissionais de saúde possam adotar medidas preventivas e realizar um manejo adequado da fibrose, aumentando as chances de recuperação sem complicações duradouras.
3.2. Evidências e resultados clínicos sobre o uso de ultrassonografia em fibrose abdominal
A ultrassonografia tem se consolidado como uma ferramenta importante no diagnóstico e tratamento da FA, tanto no contexto médico quanto estético. Seu uso é caracterizado por ser não invasivo, oferece uma abordagem eficaz para monitorar e modular o processo cicatricial. Estudos recentes indicam que, especialmente nas modalidades terapêuticas, o UST pode contribuir para a redução do tecido fibroso e promover a melhora da elasticidade da pele e dos tecidos subjacentes (Lacrimant et al., 2014).
A FA é uma complicação comum após intervenções cirúrgicas estéticas, como abdominoplastias e lipoaspirações, e pode afetar não apenas a aparência estética, mas também o conforto e a funcionalidade do paciente. Isso justifica a crescente busca por alternativas terapêuticas, como a ultrassonografia, para tratar essa condição.
Essa condição, além de causar dor e desconforto, compromete o resultado estético indesejado pelo paciente com as cicatrizes e a aparência endurecida da região. Barros et al., (2023); Ogawa et al., (2021) e Zhang, Li, Zhao (2021) destacam que as complicações associadas à FA incluem a formação de cicatrizes hipertróficas, queloides e até mesmo aderências que dificultam futuras intervenções cirúrgicas.
Na área estética, a aplicação do UST baseia-se no princípio de que as ondas sonoras penetram os tecidos, provocando efeitos biológicos que incluem o aumento do fluxo sanguíneo e a estimulação dos fibroblastos, células responsáveis pela produção de colágeno e elastina. Esses efeitos favorecem a remodelação do tecido cicatricial, ajudando a reduzir a formação de aderências e o acúmulo excessivo de colágeno. Embora o UST tenha sido amplamente utilizado no tratamento de outras condições musculoesqueléticas, estudos de revisão sistemática ainda estão investigando seus benefícios específicos para a fibrose pós-operatória. No entanto, até o momento os resultados são promissores na recuperação de pacientes após cirurgias abdominais (Silva, 2017).
Vale ressaltar que a absorção das ondas ultrassônicas pelos tecidos tende a diminuir à medida que as ondas penetram nas camadas mais profundas. Esse processo de absorção depende, em grande parte, da frequência das ondas emitidas pelo equipamento. Frequências mais altas de UST correspondem a menores comprimentos de onda e, portanto, a uma maior absorção, pois o tempo de relaxamento das estruturas excitadas (como moléculas, fibras e células) é menor, permitindo que absorvam uma maior quantidade de energia (Borges; Scorza, 2016).
Agne (2014) confirma que o tratamento pós-operatório, tem o objetivo de acelerar o processo de cicatrização, estimulando a drenagem linfática e a produção de colágeno, promovendo a revitalização cutânea. O UST, durante essa fase, atua estimulando as células no local da aplicação, favorecendo o aumento do fluxo sanguíneo, a penetração da membrana celular, o incremento da elasticidade dos tecidos ricos em colágeno, o aumento do metabolismo local, além de aliviar a dor e reduzir o processo inflamatório (Mendonça et al., 2021).
Dessa forma, os aparelhos de UST utilizados em fisioterapia dermatofuncional, que operam em frequências mais altas (3 MHz), têm maior interação com os tecidos superficiais, uma vez que a absorção é maior nessas camadas, limitando sua penetração nos tecidos mais profundos. Assim, a atuação da energia ultrassônica em 3 MHz se restringe até a camada de tecido adiposo, não gerando efeitos ou danos aos tecidos abaixo dessa camada. Em contrapartida, os equipamentos utilizados na fisioterapia traumato-ortopédica, que operam em frequências mais baixas (1 MHz), têm maior capacidade de penetração e podem alcançar camadas mais profundas (Silva, 2017; Borges; Scorza, 2016).
Na fase inflamatória, o UST é utilizado no modo pulsado para promover a liberação de histaminas pelos mastócitos. O modo pulsado do UST, com frequências de 16 Hz na fase aguda e 100 Hz na fase subaguda, tem como objetivo acelerar o processo de cicatrização, estimulando a síntese de fibroblastos e colágeno, além de melhorar a circulação sanguínea local (Veiga; Santos, 2020; Mendonça et al., 2021).
Segundo Oliveira (2016), o UST pode ser aplicado em dois modos distintos: o Modo Contínuo e o Modo Pulsado, cuja principal diferença está na continuidade ou interrupção das ondas ultrassônicas. No Modo Contínuo, as ondas se propagam de forma ininterrupta, gerando um efeito térmico que é especialmente útil no tratamento de lipodistrofias. Esse efeito térmico aumenta a temperatura dos tecidos, promovendo maior fluxo sanguíneo e facilitando a degradação da gordura localizada. Por outro lado, o Modo Pulsado emite ondas ultrassônicas em rajadas com intervalos de interrupção, não gerando calor, mas proporcionando efeitos não térmicos. Esses efeitos aumentam a permeabilidade celular e são eficazes em tratamentos que visam a redução da inflamação sem elevação da temperatura dos tecidos, o que torna o UST pulsado mais indicado para intervenções que demandam ação celular sem os efeitos térmicos.
Nesse contexto, a ultrassonografia (US) emerge como uma ferramenta terapêutica valiosa no tratamento da FA pós-cirúrgica (Carvalho; Oliveira, 2022). O UST utiliza ondas sonoras de alta frequência que, ao serem aplicadas nas áreas afetadas, podem estimular as células, promovendo um aumento no fluxo sanguíneo e melhorando a permeabilidade da membrana celular. Essas propriedades são cruciais para a regeneração dos tecidos e para a cicatrização adequada. O UST tem a capacidade de induzir a liberação de mediadores inflamatórios e fatores de crescimento, que são essenciais para o processo de reparação tecidual (Luo et al., 2019).
Estudos recentes têm demonstrado a eficácia da ultrassonografia na redução da dor e na melhoria da mobilidade em pacientes com FA. Em um ensaio clínico randomizado, Silva et al. (2020) observaram que a aplicação de UST em pacientes com aderências pós-cirúrgicas resultou em uma redução significativa da dor em comparação ao grupo controle, evidenciando a importância deste método no manejo da FA. Além disso, as sessões de UST foram associadas a melhorias na função intestinal e na qualidade de vida dos pacientes.
De acordo com Mesquita e Guimarães (2023), o UST não apenas acelera o processo de cicatrização, mas também contribui para o restabelecimento da força tensil normal e previne a formação de cicatrizes hipertróficas e queloides, sendo eficaz no tratamento de fibroses. A técnica é amplamente utilizada, com destaque para o modo fonoforese, que utiliza a enzima hialuronidase e apresenta excelentes resultados no pós-operatório imediato, atuando diretamente no processo de cicatrização. Em termos gerais, o uso precoce dessa modalidade de energia favorece a melhora da circulação sanguínea e do sistema linfático. Para a fase de remodelamento pós-operatório, o modo contínuo (térmico), com frequência de 3 MHz e intensidade entre 1,5 a 1,8 W/cm², durante 6 minutos e com o punho fechado, é o mais indicado. Esse procedimento visa desagregar as fibroses persistentes, promovendo a maior extensibilidade das estruturas colágenas.
De acordo com Chi et al., (2018), não há consenso sobre o momento ideal para iniciar os procedimentos pós-operatórios. No entanto, as pacientes iniciaram o tratamento entre 1 e 7 dias após a cirurgia, o que é considerado um início precoce. Este início precoce é visto como positivo, pois quanto mais tarde o tratamento para fibrose tecidual é iniciado, pior tende a ser o prognóstico. Isso ocorre devido à desorganização do colágeno, o que dificulta ainda mais sua reorganização.
Na pesquisa de Santos et al., (2020) os procedimentos mais utilizados pelos profissionais em sua amostra foi a drenagem linfática manual, que correspondeu em 87% dos casos, e o UST, utilizado em 51,7% dos casos. Ambos os procedimentos são amplamente recomendados para auxiliar na recuperação do tecido pós-operatório, promovendo a prevenção e redução de edema, fibrose e aderências. Além disso, desempenham um papel importante na prevenção da retração cicatricial e na eliminação da dor, contribuindo significativamente para a recuperação e o conforto das pacientes (Masson et al., 2014; Chi et al., 2018).
Portanto, a sequência de um protocolo de tratamento pós-operatório adequado para combater a fibrose é de extrema importância no processo de cicatrização. Cada vez mais, a técnica de UST ganha destaque, devido ao uso combinado dessa abordagem, que reduz a fibrose resultante da agressão cirúrgica. O UST acelera a cicatrização, contribui para o restabelecimento da força tensil normal e previne a formação de cicatrizes hipertróficas e queloides.
Além disso, o UST, quando utilizado no modo fonoforese com a enzima hialuronidase, tem demonstrado excelentes resultados no pós-operatório imediato, estando diretamente relacionado ao processo de cicatrização
3 METODOLOGIA
Esta pesquisa foi conduzida por meio de uma revisão sistemática da literatura, utilizando o método PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), com o objetivo de identificar, avaliar e sintetizar estudos relevantes sobre o uso de técnicas de UT no tratamento da FA pós-cirúrgica. O método PRISMA é amplamente reconhecido por garantir transparência, reprodutibilidade e rigor metodológico nas revisões sistemáticas (Stefani; Delgado, 2021).
A revisão sistemática da literatura consistiu em uma metodologia de pesquisa essencial para a coleta, avaliação crítica e síntese rigorosa de estudos disponíveis sobre o tema. Além de identificar as melhores evidências, essa abordagem permitiu uma visão abrangente e objetiva sobre o estado atual do conhecimento na área (Donato; Donato, 2019).
O PRISMA, por sua vez, destacou-se como uma diretriz metodológica consolidada, orientando desde a formulação da pergunta de pesquisa até a apresentação dos resultados, com foco em clareza e qualidade científica.
O processo metodológico seguiu as quatro etapas do PRISMA: identificação, triagem, elegibilidade e inclusão. Na fase de identificação, os resultados obtidos nas bases de dados foram importados para um gerenciador de referências, sendo as duplicatas removidas. Em seguida, na fase de triagem, os títulos e resumos dos artigos foram avaliados conforme os critérios de inclusão e exclusão estabelecidos. Na fase de elegibilidade, os textos completos dos artigos potencialmente relevantes foram analisados de forma crítica. Por fim, na fase de inclusão, os estudos que atenderam a todos os critérios foram incorporados à revisão.
A seleção dos estudos foi realizada de forma independente por dois revisores, e, em casos de discordância, um terceiro revisor foi consultado para alcançar consenso. Os resultados da pesquisa foram organizados e apresentados por meio de um diagrama de fluxos, conforme recomendação do PRISMA, permitindo a visualização clara do número de estudos identificados, excluídos e incluídos em cada fase, bem como as respectivas justificativas.
As buscas foram realizadas entre agosto e dezembro de 2024 em bases de dados eletrônicas reconhecidas na área da saúde: LILACS, PubMed, SciELO, Library e Biblioteca Virtual em Saúde (BVS). Utilizou-se uma combinação de palavras-chave e operadores booleanos, conforme segue: “fibrose abdominal” OR “aderências abdominais” AND “ultrassonografia” OR “elastografia” OR “Doppler” OR “ultrassom 3D” AND “tratamento” OR “intervenção”. Também foram consultados livros e artigos disponíveis em acervos digitais sobre cirurgia plástica, fibrose, tratamentos estéticos, nutrição tegumentar, autoestima e alternativas terapêuticas.
Foram incluídos artigos publicados entre 2014 e 2024, com foco no uso da ultrassonografia convencional, elastografia, Doppler ou ultrassonografia tridimensional para o diagnóstico ou tratamento da FA pós-cirúrgica. Foram aceitos estudos clínicos, revisões sistemáticas e meta-análises, publicados em português, inglês ou espanhol, com amostras compostas por adultos submetidos a cirurgias abdominais que desenvolveram fibrose.
Foram excluídos artigos que não abordaram diretamente o uso da ultrassonografia no contexto da fibrose abdominal pós-cirúrgica, estudos com populações pediátricas, outros tipos de fibrose (não abdominais), artigos duplicados ou sem acesso ao texto completo.
A extração de dados foi realizada de forma padronizada, contemplando informações como: título do estudo, autores, ano de publicação, tipo de estudo, número de participantes, técnica ultrassonográfica utilizada (convencional, elastografia, Doppler, 3D), resultados clínicos observados e conclusões dos autores sobre a eficácia das intervenções. Esses dados foram organizados em tabelas e utilizados para compor uma síntese narrativa e, quando possível, uma meta-análise quantitativa.
A qualidade metodológica dos estudos foi avaliada utilizando instrumentos específicos, conforme o tipo de estudo: a ferramenta Cochrane Risk of Bias para ensaios clínicos e o AMSTAR-2 (A Measurement Tool to Assess Systematic Reviews) para revisões sistemáticas. Essa avaliação permitiu destacar os estudos com maior rigor científico, garantindo a confiabilidade das conclusões.
Quando a heterogeneidade entre os estudos foi baixa, procedeu-se com uma metaanálise, a fim de quantificar os efeitos das técnicas de ultrassonografia sobre os desfechos clínicos. Essa abordagem permitiu uma análise crítica e baseada em evidências, contribuindo para a identificação das tecnologias mais eficazes no manejo da FA pós-operatória e fornecendo uma base sólida para práticas clínicas e futuras investigações.
4 RESULTADOS E DISCUSSÕES OU ANÁLISE DOS DADOS
Para a construção da base teórica coerente e fundamentada, realizou-se uma busca criteriosa por artigos acadêmicos com foco na revisão de literatura. Os resultados da pesquisa foram apresentados por meio de um diagrama de fluxos PRISMA (Figura 1), evidenciando todas as etapas do processo de seleção: identificação, triagem, elegibilidade e inclusão. Os dados extraídos foram organizados em sintetizações qualitativas e quantitativas, permitindo a comparação entre estudos com técnicas ultrassonográficas semelhantes.
Considerando critérios de relevância, atualidade e alinhamento com o tema proposto. Ao todo, foram identificados 40 artigos, dos quais, após análise crítica, 5 foram selecionados para compor a fundamentação teórica desta pesquisa.
Figura 1 – Diagrama de fluxos PRISMA
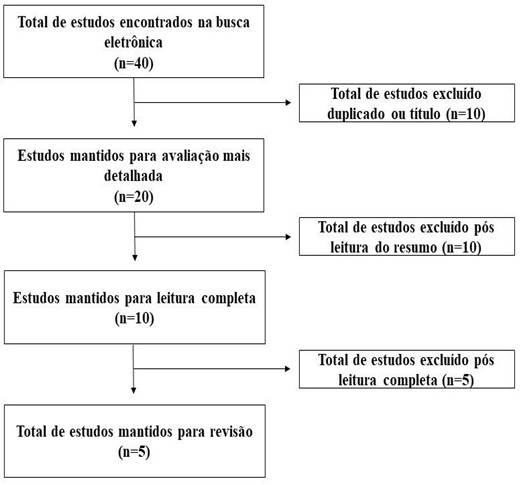
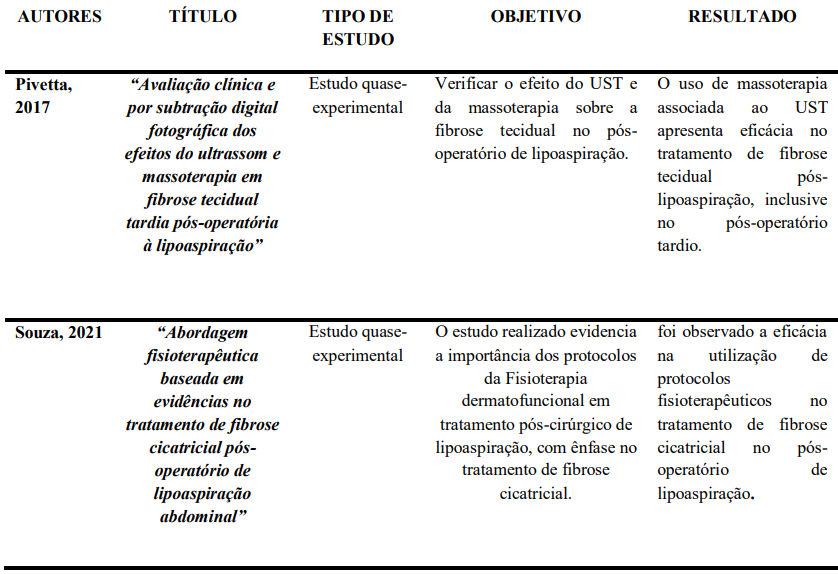
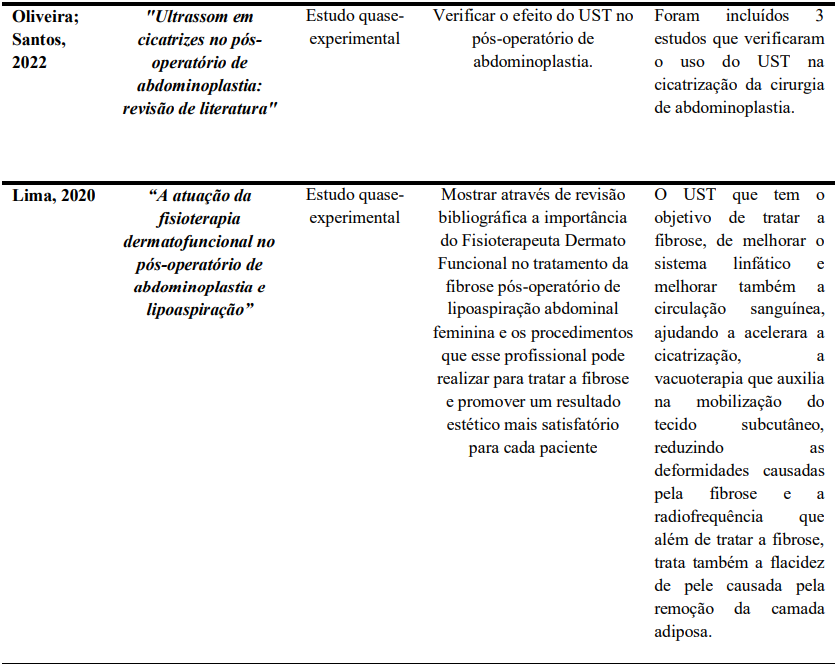
Tabela 1 – Descrição dos artigos selecionados conforme autores e ano de publicação, título, objetivo e resultados

As condutas mostraram ótimos resultados na redução das áreas fibrosadas e aspecto das fibroses que permaneceram, tanto na redução de medidas e dor pelas áreas de fibrose.
O estudo, contou com 5 artigos que contribuíram com diferentes perspectivas de utilização do UT e com evidências científicas, que identificou um padrão consistente de benefícios clínicos relacionados ao uso do UT, tanto quando empregada de modo isolado quanto em associação a outras técnicas de reabilitação cutânea.
Quando comparados os artigos selecionados, observa-se uma convergência unânime quanto à eficácia do UT na redução da fibrose tecidual, na melhora do aspecto funcional e estético da região tegumentar tratada. Essa consistência entre os resultados reforça a importância da inclusão do UT nos protocolos de tratamento pós-cirúrgico, especialmente em cirurgias plásticas abdominais. Além disso, os dados evidenciam que a utilização precoce e adequada do UT corroborando positivamente para a recuperação mais rápida e com menos complicações, destacando seu valor como ferramenta não invasiva e segura no contexto dermatofuncional.
A análise crítica dos artigos que abordam o uso do UT no tratamento da FA pós cirurgia abdominal permite identificar padrões de eficácia e limitações metodológicas, no entanto, ainda assim, existem lacunas que ainda precisam ser preenchidas por novas investigações.
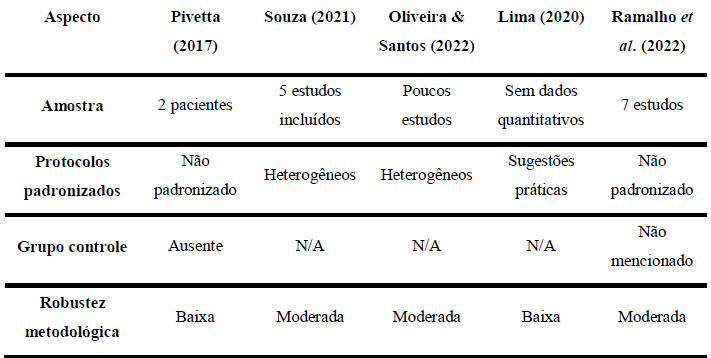
Tabela 2 – Limitações e Divergências Críticas
EFEITO DO ULTRASSOM TERAPÊUTICO NA REDUÇÃO DA FIBROSE
Todos os artigos apontam que o UT apresenta resultados clínicos positivos, tanto em estudos de caso (Pivetta, 2017) quanto nas revisões da literatura analisadas (Souza, 2021; Oliveira & Santos, 2022; Lima, 2020; Ramalho et al., 2022).
Destaca-se como resultados positivos a reorganização do colágeno, redução de medidas, alívio da dor, aumento do trofismo muscular e reabsorção de hematomas. Associada ao recurso do UT, a Drenagem Linfática Manual (DLM) ou Massoterapia consegue potencializa os efeitos terapêuticos, como encontrado pelos autores Pivetta (2017), Souza (2021) e Lima (2020).
Analisando o estudo de Pivetta (2017) os efeitos do UT associado à massoterapia em duas mulheres no pós-operatório de lipoaspiração, ocorreu de forma tardia. Porém, foram aplicadas quatro sessões semanais, com avaliações físicas objetivas por meio de perimetria, fotodocumentação e exames de imagem.
Os resultados demonstraram reduções significativas nas medidas perimétricas, além de melhorar o trofismo muscular e diminuição do grau de FA. A atuação do UT foi associada a efeitos fibrinolíticos e tixotrópicos, que favoreceram a reabsorção de hematomas, a melhoria da circulação linfática e sanguínea, e o aumento da extensibilidade do colágeno (Pivetta, 2017).
Complementando essa abordagem, a revisão integrativa de Souza (2021) destacou a eficácia do UT, especialmente quando associado à DLM e à fonoforese com hialuronidase, na aceleração da cicatrização e reorganização das fibras de colágeno. A análise de cinco estudos selecionados evidenciou que o UT promove a prevenção de cicatrizes hipertróficas e queloides, atuando de forma sinérgica com outras técnicas terapêuticas para reduzir a fibrose e melhorar a mobilidade tecidual.
Em acordo com as evidencias anteriores, a pesquisa de Oliveira e Santos (2022) apontou que o UT, utilizado no pós-operatório de abdominoplastia, contribui significativamente para a estimulação celular e reorganização do colágeno, além de promover a obtenção da força tensil ideal da cicatriz.
Lima (2020) também corrobora a relevância do UT, destacando seus efeitos térmicos e não térmicos na proliferação de fibroblastos, contração da ferida e absorção de hematomas. O uso do UT em modo pulsado (frequência de 3 MHz e intensidade inferior a 0,5 W/cm²) foi apontado como ideal para o reparo tecidual, especialmente em conjunto com a DLM, essencial na prevenção precoce de edemas, seromas e fibroses.
Por fim, a revisão de Ramalho et al. (2022) ressaltou que o UT é uma das ferramentas mais efetivas no tratamento da fibrose pós-lipoaspiração, agindo na diminuição da dor, medidas e áreas endurecidas. Os autores demonstraram que a intervenção fisioterapêutica, principalmente quando iniciada cedo e adaptada às características individuais do paciente, colabora significativamente para uma recuperação funcional e estética mais proveitosa.
Em síntese, os estudos analisados apontam que o UST exerce papel fundamental na diminuição da fibrose, promovendo efeitos fisiológicos benéficos à regeneração tecidual, melhora da estética corporal e alívio de sintomas dolorosos. No entanto, apesar dos resultados positivos, é necessário a realização de novas pesquisas com amostras maiores e delineamentos metodológicos mais detalhados para consolidar protocolos eficazes e padronizados, garantindo a melhor prática clínica baseada em evidências.
INFLUÊNCIA DA FREQUÊNCIA E POTÊNCIA DO ULTRASSOM TERAPÊUTICO NO TRATAMENTO DA FIBROSE
Dentre os diversos parâmetros que proporcionam a eficácia da UT, destacam-se a frequência e a potência do equipamento, pois determinam a profundidade de penetração e a intensidade dos efeitos fisiológicos desejados. É importante destacar que a frequência do UT é um fator decisivo no direcionamento da energia acústica para diferentes profundidades do tecido.
Conforme descrito por Lima (2020), a frequência de 3 MHz é mais adequada para tecidos superficiais, como os afetados no pós-operatório imediato e tardio de cirurgias estéticas, enquanto a frequência de 1 MHz é recomendada para tecidos mais profundos. A aplicação com 3 MHz favorece a atuação direta sobre áreas de fibrose subcutânea, facilitando a reorganização das fibras colágenas e promovendo maior extensibilidade tecidual.
A potência, por sua vez, influencia diretamente os efeitos térmicos e não térmicos do UT. Segundo Lima (2020), para efeitos cicatriciais e fibrinolíticos, recomenda-se o uso de intensidades inferiores a 0,5 W/cm², especialmente em modo pulsado. Esse modo de aplicação minimiza o aquecimento excessivo e estimula a regeneração celular, a proliferação de fibroblastos e a reabsorção de hematomas, contribuindo significativamente para a prevenção e tratamento de fibroses.
Souza (2021) reforça que, para maximizar os efeitos terapêuticos do UT, é necessário ajustar a potência à sensibilidade tecidual e à fase de recuperação. Em estágios iniciais do processo cicatricial, potências mais baixas e aplicações em modo pulsado ajudam a evitar inflamações adicionais e promovem a regeneração organizada do colágeno. Nos estágios mais avançados, onde a fibrose já está estabelecida, pode-se considerar um aumento gradual da potência dentro de limites seguros, visando alcançar os efeitos térmicos desejados, como a tixotropia — a capacidade do colágeno enrijecido de se tornar mais maleável.
O estudo de Pivetta (2017) evidenciou que a escolha adequada da frequência e da potência impacta diretamente na eficácia clínica do UT. Ao utilizar um protocolo com intensidade de 0,5 W/cm² e frequência de 3 MHz, observou-se redução de fibroses, melhora do trofismo muscular e diminuição de medidas perimétricas, sem causar desconforto ao paciente.
Apesar dessas evidências, Oliveira e Santos (2022) destacam a falta de consenso na literatura quanto à padronização desses parâmetros. A diversidade de protocolos clínicos e a ausência de ensaios clínicos com alto rigor metodológico dificultam a definição de diretrizes seguras e eficazes. Assim, a aplicação do UT deve sempre considerar a individualidade do paciente, o estágio da fibrose e a resposta ao tratamento.
Em conclusão, a frequência e a potência do UST são determinantes para sua eficácia no tratamento da fibrose. Frequências mais altas (3 MHz) e potências baixas (até 0,5 W/cm²) aplicadas em modo pulsado mostram-se ideais para intervenções em tecidos superficiais e em processo cicatricial. Contudo, a variabilidade de respostas individuais e a carência de padronização reforçam a importância de protocolos clínicos personalizados, baseados em evidências científicas e constantemente ajustados à evolução do quadro clínico do paciente.
QUALIDADE METODOLÓGICA E RISCO DE VIÉS NAS PESQUISAS SOBRE O USO DO ULTRASSOM TERAPÊUTICO NA FIBROSE
A análise da qualidade metodológica e do risco de viés é fundamental para a credibilidade e aplicabilidade dos achados científicos sobre o uso do UT na prevenção e no tratamento da fibrose, especialmente no contexto pós-operatório de cirurgias estéticas. Apesar do crescente interesse na área, a maioria dos estudos ainda apresenta limitações importantes que comprometem a força de suas conclusões clínicas.
De acordo com as evidencias de Silva et al. (2022), muitos trabalhos apresentam amostras pequenas, ausência de grupos controle, falta de randomização adequada e métodos estatísticos pouco robustos, o que aumenta o risco de viés de seleção e de desempenho. Esses fatores dificultam a generalização dos resultados e reduzem a confiabilidade dos efeitos atribuídos ao UT, como melhora da extensibilidade tecidual, reorganização de colágeno e diminuição da fibrose.
Lima (2020) ressalta que, embora haja consenso clínico sobre os efeitos fisiológicos do UT, como a estimulação da regeneração celular, a reabsorção de hematomas e a ação fibrinolítica, existem poucos estudos controlados randomizados com alto rigor metodológico conduzidos para comprovar essas ações em populações específicas, como pacientes submetidos à lipoaspiração ou abdominoplastia.
A revisão de Oliveira e Santos (2022) também destaca a heterogeneidade dos protocolos utilizados, como variações na frequência (1 MHz ou 3 MHz), intensidade (de 0,1 a 1 W/cm²), tempo de aplicação e modo de emissão (contínuo ou pulsado). Essa falta de padronização e ausência de outros estudos na literatura, corrobora negativamente sobre a comparação dos resultados entre estudos.
Além disso, muitos autores não descrevem claramente os critérios de inclusão e exclusão dos participantes, o que aumenta o risco de viés de seleção. Outro ponto crítico é a ausência de cegamento dos avaliadores, o que pode levar a interpretações tendenciosas dos efeitos terapêuticos do ultrassom.
A utilização de escalas de avaliação da qualidade metodológica, como a PEDro scale ou a Cochrane Risk of Bias Tool, é raramente relatada nos estudos analisados. Isso limita a transparência e a objetividade da análise crítica da evidência disponível, dificultando a tomada de decisão clínica baseada em evidências sólidas.
Portanto, embora o UT seja amplamente empregado em clínicas de reabilitação estética com base em resultados empíricos positivos, a falta de rigor metodológico e o alto risco de viés nas pesquisas apontam para a necessidade urgente de ensaios clínicos controlados e bem delineados, com descrição precisa dos parâmetros utilizados, maior controle das variáveis intervenientes e uso de instrumentos validados para avaliação dos desfechos.
Somente com a melhoria na qualidade metodológica dos estudos será possível estabelecer protocolos padronizados e seguros, assegurando a eficácia do UT no manejo da fibrose e contribuindo para a construção de uma prática clínica mais fundamentada na ciência.
5 CONCLUSÃO/CONSIDERAÇÕES FINAIS
A análise dos estudos revisados evidencia, de forma consistente, que o uso UT, apresenta resultados positivos no tratamento da fibrose no pós-operatório de lipoaspiração e abdominoplastia. O UST demonstrou eficácia na reorganização do tecido conjuntivo, redução da rigidez e espessamento fibrótica, melhora da vascularização local e na recuperação estética e funcional da área tratada. Quando associada a outras técnicas, como a massoterapia e drenagem linfática, seus efeitos são potencializados, promovendo uma reabilitação mais rápida e eficaz.
Entretanto, ainda são escassos os estudos clínicos aplicados que explorem, de forma aprofundada e padronizada, o uso da ultrassonografia no contexto específico da FA póscirúrgica. A maioria dos trabalhos apresenta limitações metodológicas, como amostras reduzidas, ausência de grupos controle ou foco em relatos de caso, o que evidencia a necessidade de mais pesquisas robustas e experimentais para validar e expandir o conhecimento nessa área. Portanto, este estudo contribui para reforçar a importância da ultrassonografia como recurso terapêutico promissor, mas também aponta a lacuna científica que ainda precisa ser preenchida com investigações de maior escala e qualidade metodológica.
REFERÊNCIAS
AGNE, J. E. Criolipólise e outras tecnologias no manejo do tecido adiposo. 1. ed. Santa Maria, 2016.
ALMEIDA, J. B. D.; GOMES, A. E. F. Associação entre a insatisfação corporal e sua relação com o crescimento de cirurgias plásticas estéticas. Revista Ibero-Americana de Humanidades, Ciências e Educação, São Paulo/SP, p. 1320–1335, 2021. Disponível em: https://periodicorease.pro.br/rease/article/view/3575. Acesso em: 01 ago. 2024.
ALTOMARE, M. Fisioterapia em tecidos cicatriciais. Rio de Janeiro: Di Livros, 2021. p. 15, 124, 286.
BERGESCH, D. Dermo linfo estetic taping: teoria e prática. 1. ed. São Paulo: Andreoli, 2021.
BORGES, F. S.; SCORZA, F. A. Terapêutica em estética: conceitos e técnicas. 1. ed. São Paulo: Phorte, 2016.
CARLONI, R. et al. Are there factors predictive of postoperative complications in circumferential contouring of the lower trunk? A meta-analysis. Aesthetic Surgery Journal, v. 36, n. 10, p. 1143–1154, 2016. DOI: http://dx.doi.org/10.1093/asj/sjw117. Acesso em: 11 nov. 2024.
CARVALHO, E. D. A.; OLIVEIRA, A. C. C. S. Fisioterapia dermatofuncional no pós-operatório da lipoaspiração: revisão de literatura. Revista Diálogos em Saúde, p. 88–102, 2022. Disponível em: https://periodicos.iesp.edu.br/dialogosemsaude/article/view/527. Acesso em: 11 nov. 2024.
CHI, A. et al. Prevenção e tratamento de equimose, edema e fibrose no pré, trans e pós-operatório de cirurgias plásticas. Revista Brasileira de Cirurgia Plástica, v. 33, n. 3, p. 343–354, 2018. Disponível em: https://www.scielo.br/j/rbcp/a/5cHZGzh6g8FMKsK4nxwmSQx/?lang=pt. Acesso em: 11 nov. 2024.
DONATO, H.; DONATO, M. Stages for undertaking a systematic review. Acta Médica Portuguesa, v. 32, n. 3, p. 227–235, 2019. DOI: http://dx.doi.org/10.20344/amp.11923. Acesso em: 11 nov. 2024.
HUGHES, C. et al. Remote digital preoperative assessments for cleft lip and palate may improve clinical and economic impact in global plastic surgery. Cleft Palate Craniofacial Journal, v. 54, n. 5, p. 535–539, set. 2017. Disponível em: https://pubmed.ncbi.nlm.nih.gov/27427933/. Acesso em: 11 nov. 2024.
INTERNATIONAL SOCIETY OF AESTHETIC PLASTIC SURGERY (ISAPS). [Sem título específico]. Mount Royal, N.J., 9 jan. 2023. Disponível em: https://www.isaps.org. Acesso em: 11 nov. 2024.
KOUOTOU, E. A. et al. Epidemiology and clinical features of keloids in Black Africans: a nested case-control study from Yaoundé, Cameroon. International Journal of Dermatology, v. 58, n. 10, p. 1135–1140, 2019. DOI: 10.1111/ijd.14610. Acesso em: 11 nov. 2024.
LIMA, R. A. A atuação do fisioterapeuta dermato funcional no tratamento da fibrose pós-operatória em lipoaspiração abdominal feminina. 2020. Trabalho de Conclusão de Curso (Graduação em Fisioterapia) – Faculdade Uninassau. Disponível em: https://revistaft.com.br. Acesso em: 11 nov. 2024.
LIMANDJAJA, G. C. et al. Hypertrophic scars and keloids: overview of the evidence and practical guide for differentiating between these abnormal scars. Experimental Dermatology, v. 30, n. 1, p. 146–161, 2021. DOI: 10.1111/exd.14121. Acesso em: 11 nov. 2024.
LIMANDJAJA, G. C. et al. The keloid disorder: heterogeneity, histopathology, mechanisms and models. Frontiers in Cell and Developmental Biology, v. 8, p. 360, 2020. DOI: 10.3389/fcell.2020.00360. Acesso em: 24 set. 2024.
LUO, X. et al. Response surface optimization of the enzyme-based ultrasound-assisted extraction of acorn tannins and their corrosion inhibition properties. Industrial Crops and Products, v. 129, p. 405–413, 2019. Disponível em: https://www.sciencedirect.com/science/article/abs/pii/S0926669018310811. Acesso em: 24 set. 2024.
MAIA, K. D. S.; ZARBATO, G. F. Tratamentos estéticos utilizados após cirurgias plásticas em mulheres de Tubarão-SC. 2020. Trabalho de Conclusão de Curso – UNISUL. Disponível em: https://repositorio-api.animaeducacao.com.br. Acesso em: 24 set. 2024.
MAIO, M. Tratado de medicina estética. 2. ed. São Paulo: Roca, 2016.
MASSON, I. F. B. et al. Manual lymphatic drainage and therapeutic ultrasound in liposuction and lipoabdominoplasty post-operative period. Indian Journal of Plastic Surgery, v. 47, n. 1, p. 70–76, jan./abr. 2014. Disponível em: https://pubmed.ncbi.nlm.nih.gov/24987208/. Acesso em: 20 set. 2022.
MENDONÇA, A. C. et al. Manual de condutas e práticas em fisioterapia dermato funcional: atuação no pré e pós-operatório de cirurgias plásticas. Campo Grande: UFMS, 2021. Disponível em: https://repositorio.ufms.br. Acesso em: 20 set. 2022.
MESQUITA, A. B. F.; GUIMARÃES, J. E. V. Fisioterapia dermato-funcional como prevenção e tratamento de fibrose no pós-operatório de cirurgia plástica corporal: revisão de literatura. Revista Saúde dos Vales, v. 2, n. 1, 2023. Disponível em: https://revista.unipacto.com.br. Acesso em: 20 set. 2022.
MOREIRA, E. F. Fisioterapia dermatofuncional e seus recursos no pré, trans e pós-operatório de cirurgias plásticas estéticas e reparadoras: revisão de literatura. Disponível em: https://repositorio.unisagrado.edu.br. Acesso em: 20 set. 2022.
OGAWA, R. et al. The latest strategy for keloid and hypertrophic scar prevention and treatment: the Nippon Medical School (NMS) protocol. Journal of Nippon Medical School, v. 88, n. 1, p. 2–9, 2021. DOI: 10.1272/jnms.JNMS.2021_88-106. Acesso em: 24 set. 2024.
OLIVEIRA, G. B. Análise dos efeitos do ultrassom de alta potência no tratamento da lipodistrofia localizada: revisão de literatura. Recife: Ed. do Autor, 2016. Acesso em: 24 set. 2024.
PIVETTA, H. M. F. Avaliação clínica e por subtração digital fotográfica dos efeitos do ultrassom e massoterapia em fibrose tecidual tardia pós-operatória à lipoaspiração. Fisioterapia Brasil, v. 12, n. 2, p. 114–119, 2011. DOI: https://doi.org/10.33233/fb.v12i2.807. Acesso em: 11 nov. 2024.
RAMALHO, S. B. DE S. et al. Intervenção da fisioterapia dermatofuncional no tratamento de fibrose no pós-operatório de lipoaspiração. Revista Ibero-Americana de Humanidades, Ciências e Educação, v. 8, n. 10, p. 1499–1512, 2022. DOI: https://doi.org/10.51891/rease.v8i10.7252. Acesso em: 24 set. 2024.
SANTOS, N. L. D. et al. Perception of patients about professional performance and procedures performed in the pre, intra, and postoperative period of abdominoplasty. Revista Brasileira de Cirurgia Plástica, v. 35, n. 2, p. 189–197, 2020. Acesso em: 11 nov. 2024.
SAUCEDO, O. et al. Segurança do paciente em cirurgia plástica: revisão sistemática. Revista Brasileira de Cirurgia Plástica, v. 35, n. 2, p. 212–227, 2001. Disponível em: https://www.scielo.br/j/rbcp. Acesso em: 11 nov. 2024.
SILVA, A. C. et al. Comparação entre ultrassom de 1 MHz e 3 MHz em tecido adiposo com prega cutânea ≥ 4 cm para o tratamento de fibroedemagelóide. Bragança Paulista: 2017. Disponível em: https://lyceumonline.usf.edu.br. Acesso em: 11 nov. 2024.
SILVA, A. J. et al. Recursos fisioterapêuticos no pós-operatório de cirurgia plástica: revisão de literatura. Revista CPAQV – Centro de Pesquisas Avançadas em Qualidade de Vida, v. 12, n. 2, 2020. Disponível em: https://revista.cpaqv.org. Acesso em: 11 nov. 2024.
SOUZA, J. M. Modalidades de fisioterapia na abordagem da fibrose tecidual por lipoaspiração associada ou não a abdominoplastia: revisão sistemática. Escola de Ciências Sociais e da Saúde, curso de Fisioterapia, Goiânia: PUC Goiás, 2022. Disponível em: https://repositorio.pucgoias.edu.br. Acesso em: 24 set. 2024.
SOUZA, L. S. Abordagem fisioterapêutica baseada em evidências no tratamento de fibrose cicatricial pós-operatório de lipoaspiração abdominal. Ciências da Saúde, Manaus: UNINORTE, 2021. Disponível em: https://revistaft.com.br. Acesso em: 11 nov. 2024.
STEFANI, S. R.; DELGADO, C. Metrics of organizational sustainability: a systematic review with the PRISMA method. Revista Gestão em Análise, v. 10, n. 3, p. 204–219, 2021. Disponível em: https://unichristus.emnuvens.com.br. Acesso em: 11 nov. 2024.
VEIGA, J. D.; SANTOS, J. Estética aplicada à cirurgia plástica. 1. ed. São Paulo: Grupo Ser Educacional, 2020. 81 p.
¹Discente do Curso Superior de Biomedicina do Instituto Faculdade Cosmopolita Campus Marambaia/Belém PA e-mail: alinepl1509@gmail.com
²Discente do Curso Superior de Biomedicina do Instituto Faculdade Cosmopolita Campus Marambaia/Belém PA e-mail: clicyathamires@gmail.com
³Discente do Curso Superior de Biomedicina do Instituto Faculdade Cosmopolita Campus Marambaia/Belém PA e-mail: ruanacaldas92@gmail.com
4Docente do Curso Superior de Biomedicina Uniesamaz – Centro universitário da Amazônia – Belém PA
e-mail: ingridbeckman1@gmail.com
