THE EFFICACY OF MICRONEEDLING IN REDUCING ACNE SCARS
REGISTRO DOI: 10.69849/revistaft/pa10202504042241
Aline Carvalho Kanashiro Andrade1; Alex Pinto1; Flávia Rojas1; Patricia Negrão1; Taynara de Lima Torres1; Messias Pacheco2
RESUMO
O microagulhamento é uma técnica dermocosmética que utiliza um dispositivo denominado roller, composto por microagulhas que geram microperfurações controladas na epiderme e derme, induzindo a produção de colágeno e elastina. Esse processo resulta em melhorias significativas na textura da pele, redução da profundidade de cicatrizes e regeneração tecidual. É amplamente indicado em protocolos dermatológicos, incluindo o tratamento de cicatrizes de acne, com o objetivo de promover a regeneração cutânea por meio da neocolagênese e restauração da integridade e vitalidade da pele. A técnica destaca-se por sua alta eficácia, baixa incidência de efeitos adversos e curto período de recuperação, sendo uma alternativa menos invasiva quando comparada a procedimentos como o laser, com menor risco de hiperpigmentação e possibilidade de associação a outras terapias para resultados sinérgicos. Além dos benefícios estéticos, os pacientes frequentemente relatam impacto positivo na autoestima e qualidade de vida. Embora o microagulhamento seja considerado seguro, sua execução requer rigor técnico e profissional capacitado, dado o risco de complicações, como infecções ou reações adversas, sendo os efeitos colaterais, em geral, autolimitados e temporários, incluindo eritema, descamação e sensibilidade local. A prática do microagulhamento demanda a adoção de protocolos padronizados de segurança e esterilização, garantindo resultados previsíveis e reprodutíveis, consolidando-se como uma estratégia terapêutica relevante e inovadora na dermatologia estética.
Palavras-Chave: Microagulhamento, Cicatriz, Acne, Colágeno, Elastina
ABSTRACT
Microneedling is a dermocosmetic technique that utilizes a device known as a roller, consisting of microneedles that create controlled microperforations in the epidermis and dermis, inducing the production of collagen and elastin. This process leads to significant improvements in skin texture, reduction of scar depth, and tissue regeneration. It is widely indicated in dermatological protocols, including the treatment of acne scars, with the objective of promoting skin regeneration through neocollagenesis and restoring skin integrity and vitality. The technique stands out for its high efficacy, low incidence of adverse effects, and short recovery period, making it a less invasive alternative compared to procedures such as laser, with a lower risk of hyperpigmentation and the possibility of combining it with other therapies for synergistic results. In addition to its aesthetic benefits, patients often report a positive impact on self- esteem and quality of life. Although microneedling is considered safe, its execution requires technical precision and a trained professional due to the risk of complications, such as infections or adverse reactions. Common side effects are generally self-limited and temporary, including erythema, peeling, and local sensitivity. The practice of microneedling necessitates adherence to standardized safety and sterilization protocols, ensuring predictable and reproducible outcomes, solidifying its role as a relevant and innovative therapeutic strategy in aesthetic dermatology.
Keywords: Microneedling, Scar, Acne, Collagen, Elastin
INTRODUÇÃO
A acne é um distúrbio imunoinflamatório crônico da unidade pilossebácea clinicamente caracterizada pela formação de espinhas, cravos, cistos e pústulas, normalmente se apresentam em regiões com maior concentração de glândulas sebáceas principalmente no rosto e regiões como peito, costas e ombros, sendo mais comum durante a adolescência, embora também possa afetar adultos, em muitos casos deixa sequelas cicatriciais que podem impactar negativamente a autoestima e o bem estar, motivo pelo qual paciente com acne, em comparação a quem não tem, podem ter maior prevalência a sofrimento emocional, ansiedade, diminuição do convívio social e da autoestima segundo um estudo publicado em 2018 no British Journal of Dermatology ¹.
A gravidade da acne tem um impacto direto na confiança e na qualidade de vida social dos pacientes. Quanto mais severa a condição, maior tende a ser a dificuldade em lidar com as consequências emocionais e sociais. Atualmente, as redes sociais amplificam esse cenário ao promoverem ideais de perfeição muitas vezes inatingíveis, influenciando negativamente aspectos como vestuário, relações interpessoais, momentos de lazer e até mesmo a vida íntima ². As sequelas e lesões provocadas pela acne impactam de forma psicossocial a vida da maioria das pessoas, levando-as muitas vezes a desenvolverem ansiedade, insegurança, fobia social, timidez, sintomas obsessivos compulsivos e transtorno dismórfico corporal ².
O microagulhamento, também conhecido como terapia de indução de colágeno, tem se destacado por sua capacidade de promover a melhora gradual da textura e do relevo cutâneo, com baixos índices de intercorrências e curto tempo de recuperação. O microagulhamento provoca a formação de um novo tecido conjuntivo que preenche as regiões de cicatrizes atróficas e induzem a repigmentação local ³.
MÉTODO
Este artigo consiste em uma revisão crítica de literatura cujo objetivo é avaliar a eficácia do microagulhamento no tratamento de cicatrizes de acne, com base na análise de estudos científicos previamente publicados e revisões relevantes na área de dermatologia estética. Foram realizadas buscas em bases de dados eletrônicas, incluindo SciELO, PubMed e Google Acadêmico, além de consultas a periódicos especializados e literatura científica pertinente, que embasaram a análise e discussão desta revisão. O estudo apresenta uma síntese da literatura científica atual, destacando os mecanismos fisiológicos subjacentes ao microagulhamento, suas principais indicações clínicas e os resultados reportados na prática dermatológica. Por meio desta revisão, busca-se fornecer uma visão abrangente sobre a técnica, contribuindo para o aprofundamento do conhecimento científico e aprimoramento das práticas clínicas voltadas ao manejo das cicatrizes de acne.
CONTEXTO HISTÓRICO
Em um breve histórico, a técnica de subcisão, iniciada na década de noventa e primeiramente apresentada por Norman Orentreich, visa romper as fibras de colágeno que prende a pele a camadas mais profundas, por meio da agulha Nokor, a fim de ocorrer um trauma controlado causado pela subcisão que estimula uma resposta de cicatrização e induz a produção de colágeno no tratamento de cicatrizes cutâneas e rugas, por ter caráter lesivo, essa técnica passou a ser conhecida como TIC (Terapia de Indução de Colágeno). Dois anos depois, Camirand e Doucet relataram a dermoabrasão com agulhas usando uma pistola de tatuagem sem tinta também no tratamento de cicatrizes atróficas e por fim nos anos 2000, o cirurgião plástico sul-africano Dermond Fernands desenvolveu um dispositivo específico para a indução de colágeno, consistindo em um cilindro rolante equipado com microagulhas estéreis de aço inoxidável ou titânio mais conhecido como roller 4.
Este novo design possibilitou uma perfuração uniforme e rápida, além de permitir a abordagem de áreas menores e a variação de profundidade de acordo com cada região tratada. Em um estudo realizado por Doddaballapur a fim de potencializar os resultados, evidenciou que o microagulhamento também pode ser realizado em áreas onde o laser não é indicado, como ao redor dos olhos no caso de tratamento de cicatriz de acne4.
No caso da lesão causada pelo microagulhamento, é desencadeada através da perda da integridade do tecido uma nova produção de fibras de colágeno, visando reparar as estruturas danificadas. A dissociação dos queratinócitos e a liberação de citocinas ativadas pelo sistema imunológico resultam em uma vasodilatação local, promovendo a migração dos queratinócitos para a área lesionada e contribuindo para a restauração do tecido. Após a lesão, inicia-se a fase mais crítica do processo de recuperação, a cicatrização, a qual pode ser dividida em três etapas distintas. A primeira, denominada fase inflamatória normalmente tem duração de um a três dias, ocorre imediatamente após o trauma, ao qual se formam coágulos com o intuito de proteger o local de possíveis contaminações. Nesse período, há liberação de histamina e serotonina, promovendo vasodilatação e desencadeando a quimiotaxia de neutrófilos e monócitos. Essas células são responsáveis pela ativação dos queratinócitos 5.
A regeneração do tecido recém-formado depende de fatores de crescimento, conhecidos como Fatores de Crescimento Derivados de Macrófagos (MDGF), que incluem o Fator de Crescimento Derivado de Plaquetas (PDGF), os Fatores Transformadores de Crescimento (TGF-alfa e TGF-beta), além da Interleucina-1 e do Fator de Necrose Tumoral (TNF). Após 72 horas, os linfócitos T liberam interleucina-1, que atua como reguladora da colagenase, enquanto as linfocinas desempenham um papel central na resposta imunológica. Essas moléculas são fundamentais para a modulação da resposta inflamatória e para a continuidade do processo de cicatrização sendo responsáveis pela resposta imunológica 5 .
A fase proliferativa ocorre entre três e cinco dias, as microperfurações são fechadas através dos processos de epitelização, angiogênese, fibroplasia e depósito de colágeno. Nessa etapa, a membrana basal se encarrega de restaurar os tecidos, enquanto a angiogênese, que corresponde à formação de novos vasos sanguíneos, garante a nutrição e o fornecimento de oxigênio ao local lesionado6.
A fibroplasia tem início entre três e cinco dias após a lesão e pode se estender por até quatorze dias, ativando os fibroblastos e promovendo a produção de colágeno tipo I e a formação da matriz extracelular 5.
Já a fase de remodelação tem um ciclo entre vinte e oito dias e dois anos, nesta fase, ocorre um aumento gradual na resistência tecidual. O colágeno, que é a principal proteína da matriz extracelular, apresenta uma estrutura rígida e helicoidal, composta por uma tripla cadeia longa, semelhante a uma corda. Nesta fase o colágeno tipo I passa para o tipo III, aumentando a força tensora do tecido em até oitenta porcento. Durante o processo de maturação, o colágeno pode se organizar de forma desordenada, resultando na formação de cicatrizes 5.
Estudos também têm demonstrado que o microagulhamento pode proporcionar resultados satisfatórios na redução da profundidade e visibilidade das cicatrizes de acne, sendo especialmente eficaz em combinação com outros tratamentos, como peelings químicos e a aplicação de substâncias bioestimuladoras. Além da resposta fisiológica, as micropunturas facilitam a permeação de ativos no tecido 7.
ACNE E FORMAÇAO DA CICATRIZES ATRÓFICAS
A acne vulgar é uma das dermatoses mais prevalentes na população geral, caracterizando-se como uma afecção do folículo pilossebáceo. Seus principais fatores etiológicos são a hiperprodução sebácea, a hiperqueratinização folicular, o aumento da colonização por propionibacterium acnes e a inflamação dérmica periglandular, sendo que as regiões mais acometidas são a face e o tronco 3. Esta condição ocorre em todas as raças, não havendo um perfil epidemiológico universalmente aceito. Entretanto, estudos sugerem que sua prevalência varie entre 35% e 90% entre adolescentes, com uma incidência de 75% a 95% nos países ocidentais, podendo atingir até 100% em ambos os sexos, seu agravamento pode estar relacionado a fatores hormonais, genéticos, emocionais, estresse e alimentação. Sendo dessa forma, considerada uma doença multifatorial crônica. A redução da acne ocorre de forma espontânea ao final da adolescência ou durante a segunda década de vida 8.
Dentro do folículo, a hiperqueratinização folicular e o aumento da secreção de sebo contribuem para o desenvolvimento da acne. O resultado desse distúrbio é o acúmulo de queratina com obstrução do orifício folicular, formando o microcomedão, que é considerado como lesão inicial da doença 9. Os lipídeos das glândulas sebáceas exibem propriedades pró- inflamatórias e anti-inflamatórias, enquanto a indução das vias da 5-lipoxigenase e da ciclooxigenase-2 nos sebócitos leva à produção de lipídeos pró-inflamatórios. 10
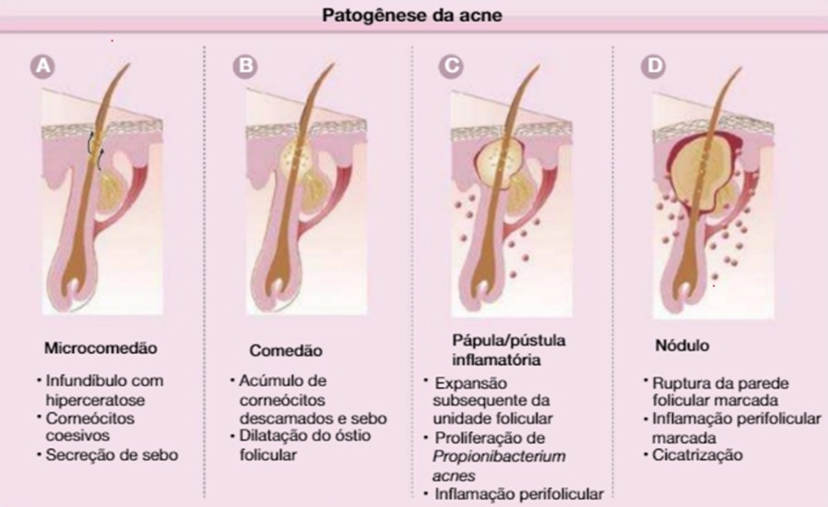
Figura1. Patogênese da acne10.
Hormônios como os andrógenos, regulam o tamanho das glândulas sebáceas e a secreção de sebo, sendo que em culturas celulares, estes hormônios promovem a proliferação dos sebócitos, enquanto os ligantes dos PPARs são necessários para a indução da diferenciação e atividade lipogênica. Acrescentando a isso, queratinócitos e sebócitos podem ser ativados no contexto da acne por meio de moléculas como TLR, CD14 e CD16.
Os folículos pilossebáceos em lesões de acne são circundados por macrófagos que expressam TLR2 em sua superfície desencadeando a ativação do TLR2 pela via do fator nuclear de transcrição, resultando na produção de citocinas e quimiocinas, processos observados nas lesões de acne. Além disso, a acne induz a liberação de IL-8 e IL-12 por monócitos positivos para TLR2 11.
As cicatrizes se formam no local da lesão tecidual e de acordo com o sistema de classificação proposto por JACOB et al, as cicatrizes de acne podem ser clinicamente classificadas como atróficas ou hipertróficas. As cicatrizes atróficas como a Ice Pick (em “pico de gelo”) que são pequenas, estreitas e profundas, dão uma aparência de “buracos” na pele, a Boxcar se apresenta como cicatrizes mais largas e com bordas definidas, com depressões mais rasas ou profundas e por fim a Rolling que são cicatrizes com bordas menos definidas e aspecto ondulado, geralmente resultam da perda de colágeno em áreas maiores 12.
O processo de cicatrização ocorre em três estágios principais:
Inflamação, situação na qual a vasodilatação ocorre após a hemostasia, resulta em branqueamento da área afetada. Após a interrupção do fluxo sanguíneo, a vasodilatação e o consequente eritema substituem a fase inicial de vasoconstrição, além disso, a melanogênese pode ser estimulada durante esse processo. Diversas células sanguíneas, incluindo granulócitos, macrófagos, neutrófilos, linfócitos, fibroblastos e plaquetas, são ativadas e liberam mediadores inflamatórios, preparando o local da lesão para a formação do tecido de granulação. No estágio de formação de tecido de granulação, os tecidos danificados são reparados e novos capilares se formam, com isso os neutrófilos são substituídos por monócitos, que se diferenciam em macrófagos e liberam diversos fatores de crescimento, como o fator de crescimento derivado de plaquetas, o fator de crescimento de fibroblastos e os fatores de crescimento transformadores alfa e beta, sendo esses fatores que estimulam a migração e proliferação dos fibroblastos, bem como a produção de colágeno entre três e cinco dias após a formação da ferida13.
Inicialmente, a nova composição da pele é dominada por colágeno tipo III, com uma pequena proporção de colágeno tipo I (cerca de 20%), no entanto, à medida que a cicatriz amadurece, o equilíbrio dos tipos de colágeno se altera, tornando-se semelhante ao da pele intacta, com aproximadamente 80% de colágeno tipo I 6.
A fase de remodelação da matriz extracelular (ECM) é um processo fundamental mediado por fibroblastos e queratinócitos, células que produzem enzimas, incluindo metaloproteinases de matriz (MMPs) e seus inibidores específicos, os inibidores teciduais de MMPs (TIMPs), sendo que as MMPs desempenham um papel crítico na degradação da ECM, interagindo em uma cascata lítica que permite a remodelação e reorganização da matriz 6.
Um equilíbrio adequado entre MMPs e TIMPs é essencial para uma resposta de cicatrização eficaz, em contrapartida, um desequilíbrio na proporção dessas enzimas e seus inibidores podem levar a cicatrizes atróficas ou hipertróficas.
Uma resposta insuficiente resulta em uma baixa deposição de colágeno, contribuindo para o desenvolvimento de cicatrizes atróficas, enquanto uma resposta exagerada na cicatrização pode resultar na formação de tecido fibroso em excesso, característico das cicatrizes hipertróficas 6 .
TRATAMENTOS COM MICROAGULHAMENTO
A valorização da aparência física, tanto no sexo feminino quanto no masculino, tem impulsionado o crescimento do mercado da beleza. Esse fenômeno é acompanhado por avanços significativos em tecnologia, que favorecem a pesquisa e o desenvolvimento de novos princípios ativos e equipamentos voltados para o cuidado da pele como os light emitting diodes (LEDs), são diodos semicondutores submetidos a uma corrente elétrica, capazes de emitirem luzes que podem ser utilizadas na fototerapia 3. Outro exemplo em favor a tecnologia são as frequências específicas dos LEDs, como a de 415 nm (azul), 633 nm (vermelho) e 830 nm (infravermelho) que apresentam significativos resultados para o tratamento de acne vulgar
O laser de diodo de 1.450 nm é reconhecido como uma terapia complementar eficaz no tratamento da acne vulgar e de suas sequelas, proporcionando resultados duradouros. Sua eficácia supera a de tratamentos tópicos ou baseados em antibióticos. 3.
A pele é um órgão vital que possui grande abrangência na totalidade do corpo, é composta por diferentes camadas e necessita de um cuidado individualizado e específico. É o maior órgão do corpo humano, desempenha funções, como a regulação da temperatura, a captação e eliminação de substâncias químicas, a absorção de radiações ultravioletas e a síntese de vitamina D. Além dessas funções fisiológicas, a pele reflete aspectos da personalidade e do comportamento, exalando odores e sensações que caracterizam cada indivíduo. Por essa razão, a busca por uma pele perfeita tem se tornado um objetivo cada vez mais almejado. A estrutura da pele, composta por três camadas principais, quais sejam, a epiderme, derme, hipoderme e suas subdivisões, cada uma com funções específicas, trabalham em conjunto para proteger o corpo e perceber estímulos externos, sendo fundamentais para a compreensão tanto estética quanto funcional 14 .
A epiderme é a camada mais externa da pele, composta por células que variam de cúbicas a achatadas, com uma estratificação epitelial que se molda acima da derme, e possui uma espessura que se altera ao longo das diferentes partes do corpo, desta forma, em sua maioria, costuma ser de 0,1 mm, todavia, em regiões perceptivelmente finas, como ao redor dos olhos, possui em torno de 0.05mm e em áreas consideravelmente mais grossas entre 1 e 5mm, como nas palmas das mãos e nas solas dos pés, possuindo textura córnea. Já na derme é a camada intermediária da pele, se encontra logo abaixo da epiderme e acima da hipoderme, sendo formada por um tecido conjuntivo resistente, possuindo grande quantidade de fibras colágenas e fibras elásticas, dividem espaço com células como fibroblastos, macrófagos e alguns adipócitos. A hipoderme, conhecida também como tecido celular subcutâneo, caracteriza-se como a camada mais interna da pele, estando logo abaixo da derme 14.
Após tratar a fase inflamatória ativa da acne, muitos pacientes desenvolvem cicatrizes atróficas, que não apenas geram repercussões estéticas, mas também acarretam significativos problemas psicológicos. Os tratamentos são realizados de acordo com o grau de acometimento da patologia. As terapêuticas estéticas apresentam como finalidade reduzir as inflamações e a seborreia, ação comedolítica e melhorando as hiperpigmentações pós inflamatórias e as cicatrizes. É necessário uma anamnese rigorosa e exames referentes ao estado do paciente, antecedentes sistêmicos, comorbidades, fatores emocionais e alergias presentes 3.
Até o momento, não existe um tratamento padrão amplamente reconhecido para cicatriz de acne. Em países como a Alemanha é recomendado que se utilize a técnica de microagulhamento a seco, ou seja, sem o uso de produtos após o rolamento para evitar quaisquer complicações. Já no Canadá é permitido somente o uso do ácido hialurônico. No Brasil, não há nenhuma resolução que regulamente o uso de produtos após microagulhamento 15.
A terapia de indução cutânea de colágeno tem emergido como uma abordagem promissora para o tratamento das cicatrizes resultantes dessa condição, devido ao mecanismo de ação onde ao criar pequenas lesões controladas, o microagulhamento desencadeia uma resposta inflamatória ativada pelo sistema imunológico que resultam em uma vasodilatação da derme e migração de queratinócitos para reparação da epiderme 16. Além disso, os fibroblastos na derme também são ativados, estimulando a produção de novas fibras de colágeno e elastina, processo esse que contribui na restauração do tecido e ajuda a suavizar cicatrizes e melhorar a textura da pele ao longo do tempo. Outra linha de raciocínio investigada baseia-se na fisiologia da pele e encontra-se no mecanismo de comunicação celular, onde, após a lesão, os queratinócitos se comunicariam com as células de langerhans, os melanócitos e os fibroblastos. As células de langerhans são responsáveis por ativar os neutrófilos e macrófagos a fim de restaurar a lesão 5.
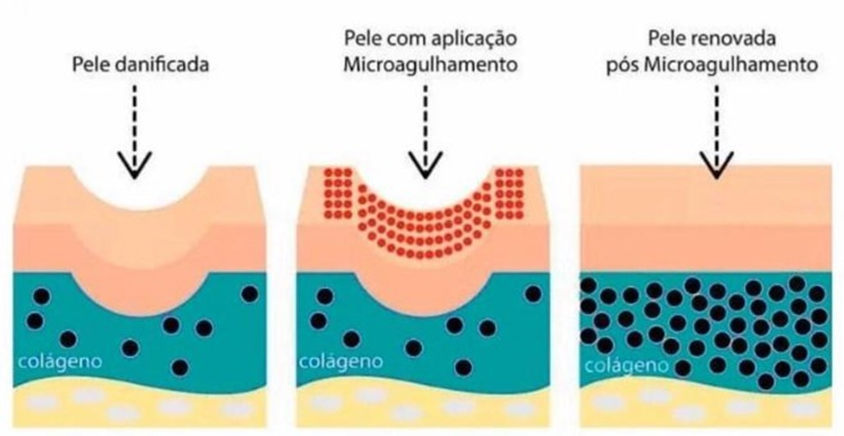
Figura 2: Representação esquemática do aumento na produção de colágeno decorrente do Microagulhamento no tecido cutâneo 17.
VARIAÇÕES DE INSTRUMENTO
O roller tradicional é composto por um cilindro com agulhas de aço inoxidável, que variam em quantidade entre 190 e 1080 agulhas, espaçamento, espessura e comprimento de 0,20 mm a 3,00 mm. Essas variações dependem do tipo de tratamento e da área a ser tratada. Após o uso, o roller deve ser descartado no Descarpack como material perfurocortante, uma vez que é de uso individual e não pode ser reutilizado. Apesar de o roller ser o dispositivo mais popular para microagulhamento, existem outros aparelhos que também cumprem essa função. Atualmente um dispositivo frequentemente utilizado no mercado para a realização do microagulhamento é a caneta elétrica, também conhecida como Dermapen 18. A Dermapen oferece a flexibilidade de ajustar o tamanho das agulhas, variando de 0,25 mm a 2 mm, conforme a necessidade de cada tratamento. Apenas as agulhas precisam ser descartadas, e sua substituição é feita por meio de refis específicos. O uso de um número maior de agulhas permite que o procedimento gere microtraumas de maneira mais uniforme, proporcionando resultados consistentes. Sua vantagem é que a aplicação da caneta demanda menos destreza do profissional durante o procedimento 19.
Figura 3: Fotografia de tratamento com Dermaroller 20
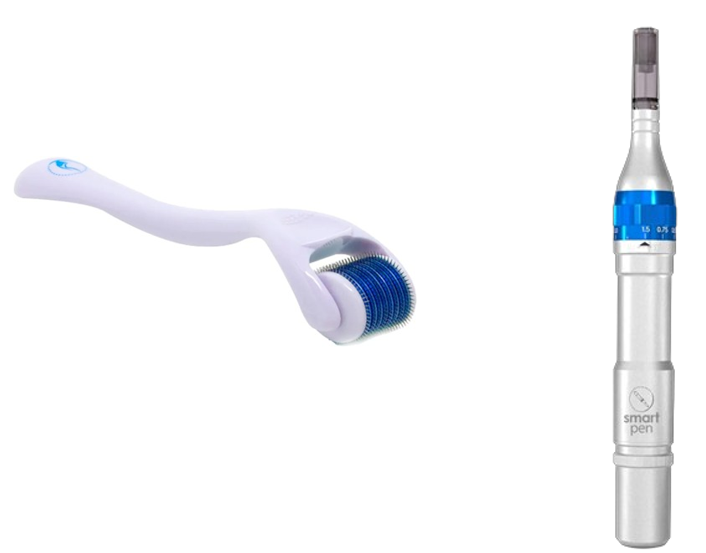
Figura 4: Instrumento Dermaroller 21. Figura 5: Instrumento Dermapen 22.
APLICAÇÃO DA TÉCNICA
Em 2013, os pesquisadores Lima, Lima e Takano realizaram um estudo experimental com o objetivo de afirmar a relação entre o comprimento das agulhas e a profundidade da lesão gerada por elas, e classificaram da seguinte forma 16 :

Já Negrão, em seu livro, classifica os equipamentos de acordo com o comprimento das agulhas e ainda enfatiza que a aplicação da técnica e os objetivos pretendidos estão diretamente relacionados com o tamanho das agulhas 4.
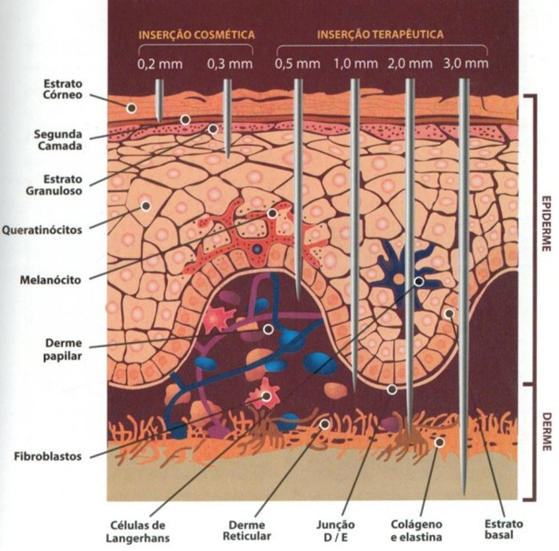
Figura 6 – Classificação dos equipamentos cosméticos e roller terapêutico 23.
Para a realização da técnica de microagulhamento, é imprescindível a realização de assepsia com clorexidina 4% ou álcool 70%. Na maioria dos artigos utilizados como base para este estudo, observou-se o uso de anestésico tópico, aplicado por um período de 60 minutos antes do procedimento. Em alguns casos, foi necessário o uso de bloqueio anestésico com lidocaína para garantir maior conforto ao paciente. A aplicação do microagulhamento poderá ser feita com ou sem anestésico. O que determinará o uso será o tamanho da agulha e também a sensibilidade de cada pessoa 5.
Lima, Lima e Takano recomendam que seja feito o teste ou prova do toque com o anestésico que será utilizado devido as possíveis reações alérgicas ou irritativas em pessoas expostas à tais substâncias. O ideal é realizar o teste cerca de 30 minutos antes do procedimento e observar se há sinais de vermelhidão, irritação, prurido, inchaço, etc. Após a remoção do anestésico, inicia-se o procedimento de microagulhamento com o dispositivo Dermaroller 16. Em todos os estudos analisados o Dermaroller, foi o instrumento escolhido para a técnica, não havendo menção ao uso do Dermapen.
O Dermaroller utilizado era estéril, contendo 192 agulhas de 2 mm de comprimento, e o movimento de rolamento foi conduzido em três direções: horizontal, vertical e oblíqua, com repetições de dez vezes em cada direção. Recomenda-se que a aplicação seja rápida, com movimentos curtos, nos sentidos horizontais, verticais e diagonais. Quanto ao número de vezes não há um consenso, mas o sangramento é um indicador de que se deve mudar a direção 5.
Em todos os artigos analisados que empregaram agulhas de 2mm, houve leve sangramento que cessava após a limpeza com solução fisiológica estéril, restando apenas eritema e edema após o procedimento.
O microagulhamento é contraindicado na presença de terapias anticoagulantes, história pessoal ou familiar de cicatrizes hipertróficas ou quelóides 12.
A eficácia do microagulhamento foi avaliada em diferentes tipos de cicatrizes atróficas pós acne através de fotografias e biópsias da pele, além de histometria para espessura da epiderme e avaliação quantitativa de elastina total, tropoelastina recém-sintetizada, colágeno tipo I, III e IV, e colágeno recém-sintetizado antes do tratamento e após a um e três meses a partir do início do tratamento. Os resultados revelaram um aumento significativo na média dos colágenos tipos I, III e IV e colágeno e tropoelastina recém-sintetizados, contudo, a elastina total diminuiu de forma significativa no final do tratamento 24.
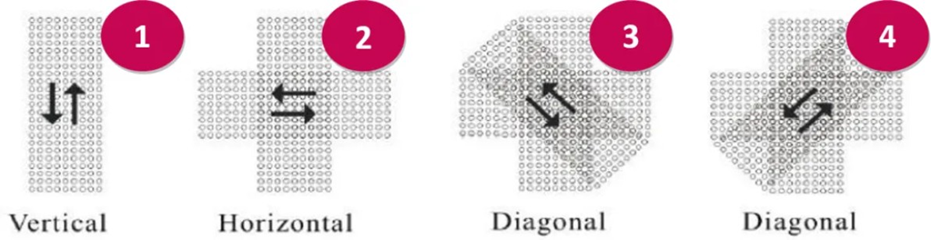
Figura 7: Esquema de aplicação do direcionamento do roller na face 25.
CONSIDERAÇÕES FINAIS
A revisão da literatura possibilitou concluir que o microagulhamento é uma opção eficaz e econômica para o tratamento de cicatrizes de acne, oferecendo benefícios como regeneração tecidual e melhora da aparência da pele com baixo risco de complicações. Essa técnica auxilia na redução de cicatrizes atróficas, estimulando a produção de colágeno e elastina, impactando positivamente na autoestima e no bem-estar do paciente. O microagulhamento possui bom perfil de segurança, principalmente quando comparado a métodos mais invasivos, mas sua aplicação requer conhecimento técnico e abordagem individualizada para alcançar o máximo de resultados. Os estudos analisados também sugerem que a combinação do microagulhamento com outros tratamentos muitas vezes aumenta a eficácia, principalmente para cicatrizes mais complexas. Por fim, o microagulhamento destaca-se como um tratamento custo-efetivo que está disponível para uma ampla gama de pacientes. Estudos futuros são incentivados a investigar mais a fundo as combinações de tratamento e considerar variações nas técnicas para otimizar os resultados do tratamento para cicatrizes de acne.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Tan JKL, Vasey K, Fung KY. Beliefs and perceptions of patients with acne. J Am Acad Dermatol. 2001 Mar;44(3):439-45. doi: 10.1067/mjd.2001.111340.2. 3
2. Hazarika N, Archana M. O impacto psicossocial da acne vulgar. indiano J Dermatol. 2016 setembro-outubro; 61(5):515-20. DOI: 10.4103/0019-5154.190102. PMID: 27688440; PMCID: PMC5029236.
3. Resende LGAL, Silva GCO, Caldas EC. O impacto psicossocial da acne vulgar. ID On Line Rev Psicol. 2021 Dec;15(58):351-367. doi: 10.14295/idonline.v15i58.3320.
4. Craveiro AD, Silva EL. Microagulhamento para correção de erros estéticos. Scire Salutis. 2022 May;12(2):108-125. doi: 10.6008/CBPC2236-9600.2022.002.0012.
5. Albano RPS, Pereira LP, Assis IB. Microagulhamento – a terapia que induz a produção de colágeno: revisão de literatura. Rev Saúde em Foco. 2018;(10):455.
6. Balbino CA, Pereira LM, Curi R. Mecanismos envolvidos na cicatrização: uma revisão. Rev Bras Ciênc Farm. 2005;41(1):27-51. doi: 10.1590/S1516-93322005000100004.
7. Klayn AP, Limana MD, Moraes LRS. Microagulhamento como agente potencializador da permeação de princípios ativos corporais no tratamento de lipodistrofia localizada: estudo de casos. In: VIII EPCC – Encontro Internacional de Produção Científica; 2013 Oct 22-25; Maringá, Brasil. Maringá: UNICESUMAR; 2013. Disponível em: http://rdu.unicesumar.edu.br/handle/123456789/4256.
8. Araújo APS, Delgado DC, Marçal R. Acne: diferentes tipologias e formas de tratamento. 1ª ed. São Paulo: [Editora]; 2011. ISBN 978-85-8084-055-1.
9. Cavalli ME, Bonato BdS. Acne da mulher adulta: conduta e cuidados. Repositório Institucional da UCS; 2023. Disponível em: https://repositorio.ucs.br/11338/12538.
10. Figura 1 – Fonte: ACNE – Processo Inflamatório na Pele? | Fatesa – Acesso em 02.nov. 2024.
11. Neves JR, Francesconi F, Costa A, Ribeiro BM, Follador I, Almeida LMC. Propionibacterium acnes e a resistência bacteriana. Surg Cosmet Dermatol. 2015;7(3):27-38.
12. Martins FC, Pereira GJV. Tratamento da cicatriz de acne: revisão sistemática da literatura. Rev Bras Ciênc Bioméd. 2024 Jun;5(1):1-9. doi: 10.46675/rbcbm.v5i1.83.
13. Campos ACL, Borges-Branco A, Groth AK. Cicatrização de feridas. ABCD Arq Bras Cir Dig. 2007;20(1):51-8.
14. Bento BS. Fotoenvelhecimento cutâneo: processo, produtos. Sob orientação de Toscano MCF. Lisboa: Universidade; 2015. Disponível em: http://hdl.handle.net/10400.26/10981.https://magsul- ms.com.br/biblioteca/wp-content/uploads/TCC-Debora-Deitos.pdf
15. Ferreira AS, Aita DL, Muneratto MA. Microneedling: a review. Rev Bras Cir Plást. 2020;35(2):228-234.
16. Lima EA, Lima MA, Takano D. Microagulhamento: estudo experimental e classificação da injúria provocada / Microneedling experimental study and classification of the resulting injury. Surg Cosmet Dermatol. 2013 Apr-Jun;5(2):110-114.
17. Figura 2 – Fonte: Representação esquemática do aumento na produção de colágeno decorrente… | Download Scientific Diagram (researchgate.net).
18. Singh A, Yadav S. Microagulhamento: Avanços e ampliação de horizontes. Indian Dermatol Online J. 2016 Jul-Ago; 7(4):244-54. DOI: 10.4103/2229-5178.185468. PMID: 27559496; PMCID: PMC4976400.
19. Deitos D. A utilização do microagulhamento na redução de cicatrizes atróficas de acne: uma revisão de literatura. 2020. p. 1-31.
20. Figura 3 – Fonte: Imagem cedida pelo departamento científico da empresa Smart GR.
21. Figura 4 – Fonte: Smart Derma Roller 540 Agulhas – 1,50 mm | Smart GR . Acesso em 21 de out. 2024.
22. Figura 5 – Fonte: Smart Pen + Bolsa holografica – Smart Gr Smart GR – Cosméticos e Equipamentos Profissionais. Acesso em 21 de out. 2024.
23. Figura 6 – Fonte: NEGRÃO, 2015, p. 33. – Classificação dos equipamentos cosméticos e roller terapêutico.
24. El-Domyati M, Barakat M, Awad S, Medhat W, El-Fakahany H, Farag H. Microneedling Therapy for Atrophic Acne Scars: An Objective Evaluation. J Clin Aesthet Dermatol. 2015 Jul;8(7):36-42. PMID: 26203319; PMCID: PMC4509584.
25. Figura 7 – Fonte: Esquema de aplicação do direcionamento do roller na face. Acesso em 02 de nov. de 2024.
1 Graduanda do Curso de Biomedicina do Centro Universitário das Faculdades Metropolitanas Unidas – FMU, São Paulo, Brasil
2 Biomédico, Docente do Curso de Biomedicina do Centro Universitário das Faculdades Metropolitanas Unidas – FMU, São Paulo, Brasil
