THE NUTRITIONAL IMPACT OF FLUID RESTRICTION IN PATIENTS WITH HEART FAILURE: AN INTEGRATIVE REVIEW
REGISTRO DOI: 10.69849/revistaft/cs10202502121549
Gabriel Rodrigues de Morais1
Laryssa Fernandes de Souza Coelho2
Resumo
A insuficiência cardíaca é uma condição clínica que requer uma abordagem multidisciplinar, sendo um problema de saúde pública grave e progressivo ao redor do mundo, apesar de intensos estudos na área, poucos dão ênfase aos tratamentos de restrição de volume para esses pacientes. A restrição hídrica é frequentemente recomendada para controlar a retenção de líquidos e melhora dos sintomas, mas pode ter implicações significativas na nutrição e no estado geral de saúde dos pacientes, sendo assim, o objetivo deste trabalho foi revisar a literatura em busca dos impactos nutricionais inerentes a esta terapia, destacando a importância de uma conduta individualizada, assertiva e padronizada, para uma abordagem integrada que visa uma melhora no tratamento, diminuindo desfechos negativos em pacientes com insuficiência cardíaca.
Palavras-chave: Restrição Hídrica. Insuficiência Cardíaca. Impacto Nutricional.
Abstract
Heart failure is a clinical condition that requires a multidisciplinary approach, and is a serious and progressive public health problem worldwide. Despite intensive studies in the area, few emphasize volume restriction treatments for these patients. Fluid restriction is often recommended to control fluid retention and improve symptoms, but it can have significant implications for patients’ nutrition and general health. Therefore, the objective of this study was to review the literature in search of the nutritional impacts inherent to this therapy, highlighting the importance of an individualized, assertive and standardized approach, for an integrated approach that aims to improve treatment, reducing negative outcomes in patients with heart failure.
Keywords: Fluid Restriction. Heart Failure. Nutritional Impact.
1. INTRODUÇÃO
A Insuficiência Cardíaca (IC) é uma síndrome clínica ocasionada por uma anormalidade da função do coração em bombear e/ou em acomodar o retorno sanguíneo, não atendendo às necessidades de oxigênio dos tecidos, sendo uma das principais causas de mortalidade e morbidade no mundo, associada a um alto uso de recursos e despesas com saúde.
Segundo Rabelo et al. (2012) os cuidados não farmacológicos tornam-se indispensáveis na terapêutica da IC, no entanto, esse manejo não é totalmente incorporado à prática clínica, por vezes, não prescritos, ou ainda, não realizados com a mesma magnitude com que são orientados. Um dos aspectos cruciais no tratamento de pacientes com essa condição é a restrição hídrica, que visa prevenir a sobrecarga de fluidos e melhorar a função cardíaca. No entanto, essa prática pode ter um impacto significativo na nutrição dos pacientes. Para Santos et al. (2023) a restrição de líquidos pode levar a desequilíbrios eletrolíticos, desidratação e, consequentemente, a uma ingestão inadequada de nutrientes essenciais, afetando a capacidade funcional desses indivíduos prejudicando sua recuperação, aumentando sua estadia hospitalar e piorando seus desfechos clínicos.
Para Pereira et al. (2023) a restrição hídrica pode influenciar a adesão ao tratamento e a percepção de bem-estar, tornando essencial uma avaliação cuidadosa das necessidades nutricionais e hídricas de cada paciente. Portanto, é fundamental que profissionais de saúde considerem o equilíbrio entre a restrição hídrica e a manutenção de um estado nutricional adequado, promovendo intervenções que visem a individualização do tratamento e a educação nutricional.
Assim, compreender como a restrição hídrica afeta a saúde nutricional desses indivíduos é essencial, garantindo que suas necessidades alimentares sejam atendidas de forma a promover a melhor qualidade de vida possível, abrangendo os cuidados multiprofissionais. Portanto, o presente estudo tem por objetivo pesquisar os impactos nutricionais provenientes da restrição hídrica em pacientes com diagnóstico de insuficiência cardíaca.
2. METODOLOGIA
Este texto refere-se a uma revisão integrativa da literatura, baseada na metodologia proposta por Mendes et al. (2008), que consiste em seis etapas: (1) identificação do tema e escolha da hipótese ou questão de pesquisa; (2) definição dos critérios para incluir ou excluir estudos e realizar a busca na literatura; (3) determinação das informações a serem coletadas dos estudos; (4) avaliação dos estudos; (5) interpretação dos resultados; e (6) apresentação da revisão.
Com base no tema deste estudo, foi formulada a seguinte questão norteadora da pesquisa: “Quais os impactos nutricionais da restrição hídrica em pacientes que apresentam insuficiência cardíaca?” Para a pesquisa bibliográfica foi realizada a coleta das informações de dezembro de 2024 a janeiro de 2025, por meio de base de dados da Literatura Latino-Americana e do Caribe em Ciências da saúde (LILACS), Medline (acessado pelo PubMed) e Scientific Electronic Library Online (SciELO). Foram pesquisados artigos de língua portuguesa e inglesa com o uso dos descritores: AND e OR, da seguinte maneira: “Fluid restriction” AND “Heart Failure”.
Para os critérios de inclusão estabelecidos para este estudo, foram selecionados exclusivamente artigos que se alinham diretamente com a questão de pesquisa formulada.
Além disso, houve uma restrição temporal, limitando a análise a estudos publicados a partir de 2020, ou seja, nos últimos cinco anos. Essa escolha visa garantir que as informações sejam as mais recentes e relevantes possíveis. Por outro lado, os critérios de exclusão foram definidos de maneira a descartar artigos que não tratassem da temática central deste estudo. Também foram excluídos da análise os artigos que não estavam disponíveis para acesso gratuito, o que poderia comprometer a integridade e a profundidade da revisão realizada. Dessa forma, busca-se assegurar que apenas os estudos mais relevantes e acessíveis sejam considerados na pesquisa.
Ao término da pesquisa, foram identificadas 574 (quinhentos e cinquenta e quatro) publicações. Dentre esses artigos, 430 (quatrocentos e trinta) foram excluídos por não atenderem ao critério temporal definido, que abrangia apenas os últimos cinco anos, restando assim 144 (cento e quarenta e quatro) artigos elegíveis para a etapa seguinte da análise. Em seguida, foi realizada a leitura dos títulos e resumos dessas publicações, com o objetivo de verificar sua relevância ao presente estudo. Dessa forma, somente 7 (sete) artigos foram selecionados por estarem diretamente alinhados com a temática central deste estudo.
3. RESULTADOS E DISCUSSÕES OU ANÁLISE DOS DADOS
Tabela 1. Estudos selecionados.
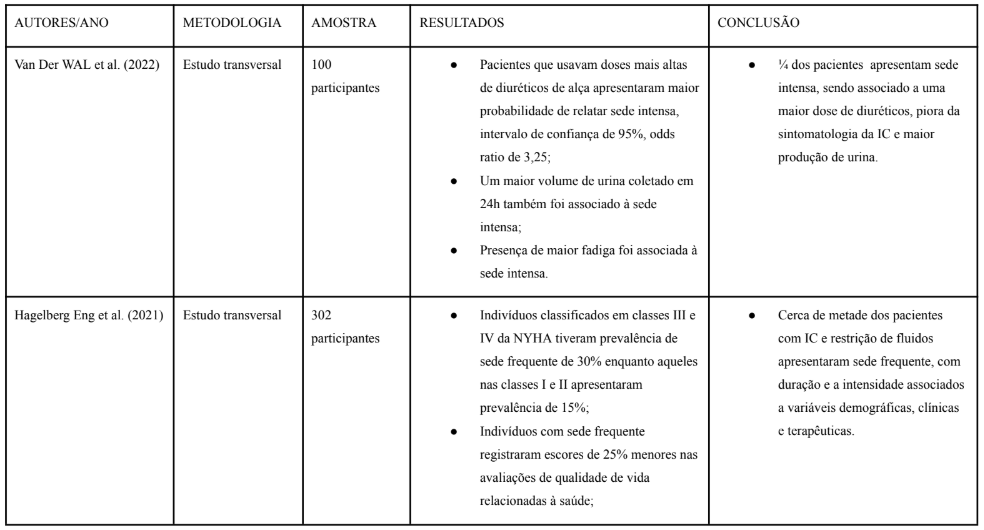
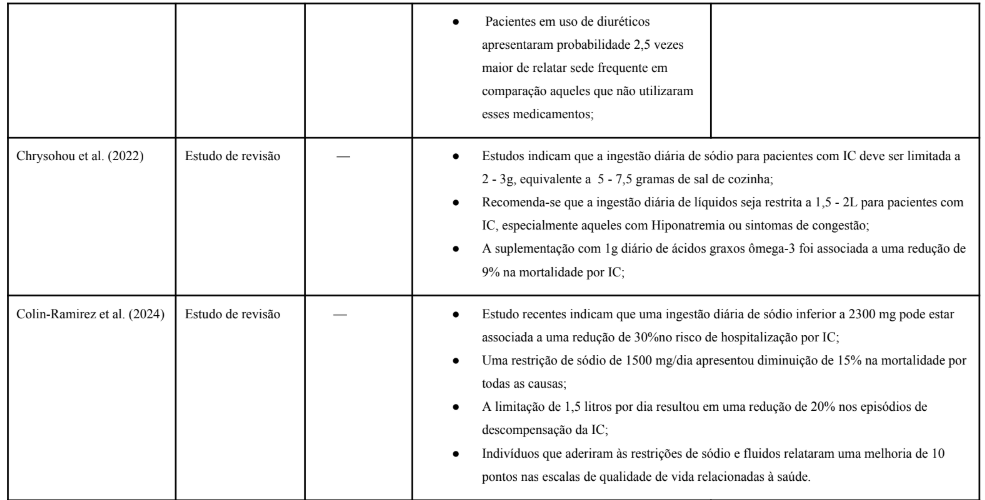
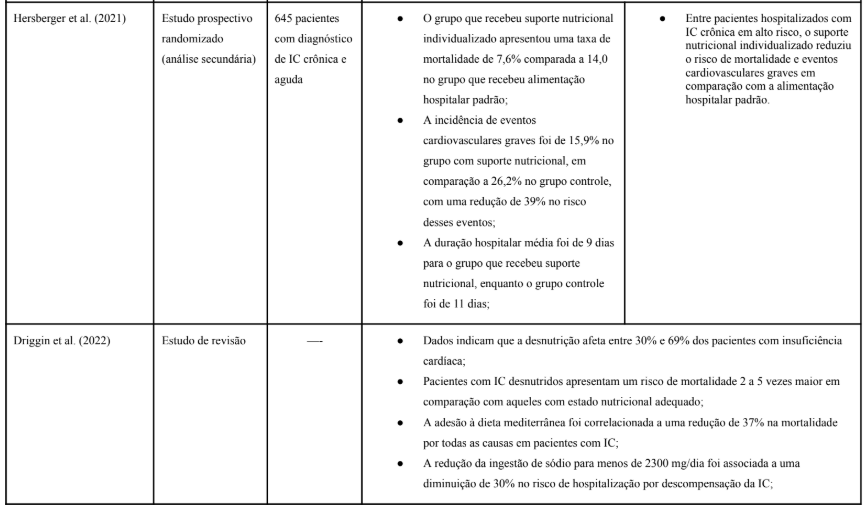

Neste trabalho, foram analisados um total de 7 artigos científicos (Tabela 1). No que se refere aos idiomas das publicações, todos estavam redigidos em língua inglesa.
A insuficiência cardíaca (IC) é uma condição clínica caracterizada pela incapacidade do coração de bombear sangue de forma eficiente para atender às demandas metabólicas do organismo. Como consequência, há um acúmulo de líquidos no corpo, levando à congestão pulmonar e periférica, o que justifica a necessidade da restrição hídrica em determinados pacientes. Nesse sentido, embora a restrição de líquidos seja uma estratégia essencial para controlar os sintomas da IC, seu impacto sobre o estado nutricional dos pacientes é uma preocupação crescente na prática clínica.
O uso inadequado dessa conduta pode impactar significativamente o estado nutricional dos pacientes com IC, com possíveis efeitos adversos em vários níveis. Primeiramente, a restrição de líquidos pode dificultar a ingestão adequada de alimentos ricos em nutrientes essenciais, uma vez que alimentos com alto teor de água, como frutas e vegetais, são comumente recomendados para manter o equilíbrio nutricional e prevenir a desidratação. A ingestão reduzida de líquidos também pode limitar a capacidade do corpo de absorver certos nutrientes, especialmente em pacientes com função gastrointestinal comprometida ou que utilizam medicamentos diuréticos.
Além disso, a restrição de líquidos pode aumentar a sensação de sede, levando os pacientes a ingerirem alimentos que não são tão nutritivos, como alimentos processados ou com alto teor de sódio, o que pode exacerbar a retenção de líquidos e agravar a insuficiência cardíaca. Isso cria um ciclo vicioso, onde a restrição de líquidos resulta em deficiências nutricionais, enquanto a ingestão inadequada de nutrientes agrava a condição cardíaca, prejudicando a recuperação e a qualidade de vida do paciente.
Da mesma forma, pacientes portadores de IC frequentemente enfrentam um quadro de desnutrição proteica e perda de massa muscular, conhecido como caquexia cardíaca. A restrição hídrica pode agravar ainda mais essa condição, pois a ingestão de líquidos é uma forma indireta de consumo de calorias e micronutrientes essenciais. A perda de massa muscular e a redução da força física associada à IC podem ser exacerbadas pela falta de nutrientes adequados que são fundamentais para o reparo e manutenção do tecido muscular. Além disso, a falta de líquidos suficientes pode afetar o equilíbrio de eletrólitos no corpo, particularmente o sódio e o potássio, elementos essenciais para o funcionamento adequado dos músculos e do sistema cardiovascular. A hiponatremia, frequentemente observada em pacientes com IC, pode ser agravada pela restrição de líquidos, prejudicando ainda mais o estado nutricional e funcional desses indivíduos.
A Sociedade Brasileira de Cardiologia (SBC) enfatiza a importância da restrição hídrica no manejo de pacientes com IC, especialmente naqueles com sinais de congestão. A ingestão diária de líquidos deve ser individualizada, considerando o estado clínico e a gravidade da doença. Geralmente, recomenda-se uma ingestão de 1.000 a 1.200 ml por dia. Entretanto, em casos de congestão significativa, pode ser necessária uma restrição mais rigorosa.
A Diretriz Brasileira de Insuficiência Cardíaca Crônica e Aguda, elaborada pelo Departamento de Insuficiência Cardíaca (DEIC) da SBC, destaca que a restrição hídrica deve ser ajustada de acordo com a superfície corporal do paciente, visando alcançar um balanço hídrico negativo inicial até que se atinja a normovolemia. Em algumas situações, a restrição pode ser de até 600 a 700 ml/m² de superfície corporal por dia.
Com efeito, a sede pode ser entendida por uma sensação profunda ou desejo por água que não pode ser ignorada e causa um esforço comportamental poderoso para ingestão de líquidos, causando sofrimento e diminuição da qualidade de vida.
Nesse sentido, um estudo transversal realizado por Van Der Wal et al. (2022), composto por 100 participantes, em duas clínicas ambulatoriais de IC na Holanda, avaliaram a sede por uma escala visual analógica variando de 0 a 100 pontos, também realizaram questionários sobre a angústia da sede, comportamento de autocuidado e sintomas da IC, e em concomitância, preencheram um diário alimentar de 3 dias para analisar a ingestão real de líquidos e a ingestão de sódio. Como resultado, 25% dos participantes relataram sede grave e a sede classificada como intensa foi associada a uma maior dose de diuréticos de alça e também associada a uma maior ingestão de sódio. Os autores sugerem que é necessário reavaliar as práticas de restrição de líquidos e a prescrição de diuréticos de alça criticamente e tentar diminuí-la para aliviar a sede intensa, visando melhorar o conforto e a qualidade de vida dos pacientes.
Além disso, Hagelberg Eng et al. (2021) realizou um estudo transversal, com o principal objetivo de investigar e avaliar a prevalência de sede e os fatores associados à sede frequente em pacientes com Insuficiência Cardíaca na Espanha. O estudo incluiu 302 pacientes diagnosticados com IC (com idade entre 12 e 67 anos, sendo 74% do sexo masculino e com fração de ejeção do ventrículo esquerdo reduzido. O estudo investigou a frequência, a duração e a intensidade da sede, a partir do autorrelato dos pacientes (medido pela escala visual analógica – VAS, de 0 a 100 mm). As variáveis clínicas foram extraídas dos prontuários médicos. Para identificar os fatores independentes relacionados à sede frequente, foi aplicada a análise de regressão. Os participantes foram pacientes ambulatoriais diagnosticados com IC, classificados de acordo com a New York Heart Association (NYHA) em classes II a IV. Foram excluídos pacientes com demência, incapacidade de comunicação ou que não consentiram em participar do estudo. Os participantes preencheram um questionário que incluía perguntas sobre a frequência da sede, características demográficas, comorbidades, medicamentos em uso e parâmetros clínicos, como a classe funcional NYHA, fração de ejeção do ventrículo esquerdo (FEVE) e níveis de peptídeo natriurético tipo B (BNP).
Como resultado, 60% dos pacientes relataram sentir sede frequente. Segundo a análise estatística, os principais fatores associados foram o uso de diurético, onde pacientes em uso de diuréticos apresentaram maior prevalência de sede frequente; classe funcional NYHA, pacientes classificados nas classes III e IV relataram sede intensa; níveis elevados de BNP foi associado à maior frequência de sede; e fração de ejeção do ventrículo esquerdo reduzido, onde pacientes com FEVE inferior a 40% apresentaram maior prevalência de sede frequente. Além disso, segundo os autores, a sede frequente foi associada a uma pior qualidade de vida, medida pelo questionário KCCQ (Kansas City Cardiomyopathy Questionnaire).
Os autores concluíram que aproximadamente 50% dos pacientes com IC e restrição de líquidos em uma região mediterrânea da Espanha relataram sede frequente, e tanto a duração quanto a intensidade dessa sensação aumentaram de forma significativa. Destacaram que a sede frequentada foi correlacionada com diversas variáveis demográficas, clínicas e terapêuticas. Por fim, concluíram que esses resultados podem ser úteis para identificar pacientes com maior probabilidade de experimentar sede frequente e sugeriram possíveis ajustes terapêuticos para aliviar esse sintoma desconfortável.
Ou seja, a sede frequente em pacientes com insuficiência cardíaca pode estar diretamente associada a uma série de fatores interligados, incluindo a região geográfica em que vivem, as características climáticas locais, os tipos de medicamentos prescritos e utilizados diariamente, a progressão e gravidade da doença, além das condições físicas individuais de cada paciente. Fatores como temperatura e umidade do ambiente, uso de diuréticos que intensificam a perda de líquidos, disfunções renais decorrentes da insuficiência cardíaca, restrições hídricas impostas no tratamento e até mesmo aspectos nutricionais e dietéticos podem influenciar significativamente a percepção e a intensidade da sede. Dessa forma, compreender essas variáveis pode auxiliar na formulação de estratégias mais eficazes para o manejo desse sintoma e na melhoria da qualidade de vida dos pacientes.
Por outro lado, Chysohoou et al. (2022), destaca a importância do equilíbrio de fluidos, sais e o papel da nutrição na IC, destacando que a restrição de sódio e o controle de ingestão de líquidos são componentes cruciais na gestão desses pacientes, visando prevenir a sobrecarga de volume e a progressão da doença. Como exemplos dos problemas nutricionais na IC crônica, os autores destacam as crescentes evidências sobre deficiências de micronutrientes decorrentes da IC e a falta de estratégias nutricionais reconhecidas, que continuam sendo um desafio não atendido. Como conclusão, enfatizam a necessidade de uma abordagem nutricional individualizada, considerando as necessidades e comorbidades associadas a cada paciente.
No estudo de revisão realizado por Colin-Ramirez et al. (2024), abrange as evidências atuais sobre as restrições de sódio e líquidos no manejo da IC. Os autores discutem que, embora a restrição de fluidos seja recomendada pelas principais diretrizes atuais ao redor do mundo, as restrições de sódio e líquidos podem não ser adequadas para todos os pacientes e podem impactar negativamente a qualidade de vida. Os autores concluíram que a restrição dietética de sódio não proporciona uma redução significativa em eventos clínicos adversos em pacientes com IC, embora haja variação nos resultados dos ensaios clínicos analisados. Como sugestão, os autores pontuam que a restrição de sódio deve ser considerada para alguns pacientes, não com o objetivo principal de melhorar desfechos clínicos, mas possivelmente, para benefícios na qualidade de vida. Além disso, enfatizam que, a restrição de líquidos, anteriormente uma prática comum, não demonstrou, em seus estudos, benefícios adicionais para pacientes hospitalizados ou em atendimento ambulatorial e, portanto, deve ser aplicada com cautela. Por fim, os autores destacam a necessidade de mais pesquisas, especialmente ensaios clínicos de grande escala e alta qualidade, para identificar quais pacientes podem se beneficiar ou ser prejudicados por essas intervenções de baixo custo.
Um estudo feito por Hersberger et al. (2021), investigou o impacto do suporte nutricional individualizado em pacientes hospitalizados com insuficiência cardíaca crônica que apresentam risco nutricional elevado. O objetivo principal foi avaliar se a intervenção nutricional personalizada poderia reduzir a mortalidade por todas as causas em 30 dias, comparada à alimentação hospitalar padrão, em pacientes com IC crônica internados e em risco nutricional. Este estudo faz parte do ensaio clínico EFFORT (Effect of early nutritional support on Frailty, Functional Outcomes and Recovery of malnourished medical inpatients), que é um estudo aberto, randomizado e controlado. Foram incluídos 645 pacientes com IC crônica, dos quais 36% (234 pacientes) apresentavam descompensação aguda no momento da admissão hospitalar. Os participantes foram aleatoriamente designados para dois grupos, “Grupo de Intervenção” e “Grupo de Controle”.
O primeiro recebeu suporte nutricional individualizado, guiado por protocolo, visando atingir metas específicas de energia, proteínas e micronutrientes. O segundo recebeu a alimentação hospitalar padrão sem intervenções adicionais. A avaliação do risco nutricional foi realizada utilizando o Nutritional Risk Screening 2002 (NRS 2002), que considera fatores como estado nutricional atual e gravidade da doença.
A avaliação dos dados demonstrou que a taxa de mortalidade ao longo de 180 dias aumentou de maneira proporcional à severidade da desnutrição, conforme identificado pelo escore NRS 2002. Especificamente, cada incremento de um ponto na pontuação desse índice esteve associado a um acréscimo de 65% no risco de óbito (razão de chances [OR]: 1,65; intervalo de confiança de 95% [IC 95%]: 1,21 a 2,24; p = 0,001).
No que diz respeito ao desfecho primário, dentro de um período de 30 dias, 8,4% (27 de 321) dos pacientes submetidos à intervenção faleceram, enquanto no grupo controle a taxa de mortalidade foi de 14,8% (48 de 324). Essa diferença representou uma redução estatisticamente significativa no número de óbitos (OR: 0,44; IC 95%: 0,26 a 0,75; p = 0,002).
Além disso, os indivíduos do grupo que receberam suporte nutricional individualizado apresentaram uma diminuição expressiva no risco de eventos cardiovasculares graves dentro do mesmo período. No grupo intervenção, 17,4% (56 de 321) dos participantes sofreram tais eventos, em contraste com 26,9% (87 de 324) no grupo controle (OR: 0,50; IC 95%: 0,34 a 0,75; p = 0,001).
Os resultados indicam que os efeitos benéficos do suporte nutricional foram mais evidentes nos pacientes com risco nutricional elevado, sugerindo que aqueles com desnutrição mais severa obtiveram melhorias significativas com a intervenção.
Em suma, esse resultado pode estar relacionado ao fato de que a desnutrição impacta diretamente a função imunológica, a capacidade de recuperação e a tolerância ao tratamento, tornando a suplementação nutricional uma estratégia essencial para melhorar os desfechos clínicos desses pacientes. Além disso, a intervenção pode ter contribuído para a preservação da massa muscular, redução da inflamação sistêmica e melhora na absorção de nutrientes essenciais, fatores que desempenham um papel fundamental na recuperação e no prognóstico a longo prazo. Dessa forma, os achados reforçam a importância da triagem nutricional precoce e da implementação de planos alimentares personalizados para pacientes em estado crítico, garantindo uma abordagem mais eficaz no manejo da desnutrição associada a doenças cardiovasculares crônicas.
Um estudo feito por Driggin et al. (2022) explorou a relação entre a avaliação nutricional e as intervenções dietéticas em pacientes com IC. Os autores destacam a importância de uma abordagem nutricional abrangente para melhorar os resultados clínicos desses pacientes. A IC é uma condição complexa que frequentemente coexiste com desnutrição e obesidade, ambos associados a pior prognóstico.
Segundo os autores, é necessária a realização de avaliações nutricionais detalhadas e intervenções dietéticas personalizadas para otimizar o manejo da IC.
Os autores analisaram estudos observacionais e ensaios clínicos que investigaram diferentes abordagens nutricionais, incluindo restrição de sódio, suplementação de nutrientes específicos e padrões dietéticos como a dieta DASH (Dietary Approaches to Stop Hypertension) e a dieta mediterrânea. Além disso, foram discutidas ferramentas de triagem nutricional e métodos de avaliação do estado nutricional, como o uso de índices de massa corporal, medidas de composição corporal e marcadores bioquímicos.
Os resultados encontrados pelos autores indicam que a desnutrição é prevalente em pacientes com IC e está associada a maior mortalidade e hospitalizações. Por outro lado, a obesidade, embora associada a alguns fatores de risco, também pode ter um efeito protetor em certos contextos, fenômeno conhecido como “paradoxo da obesidade”. As intervenções dietéticas, como a adesão à dieta DASH ou mediterrânea, mostraram benefícios na redução da pressão arterial e melhora da função endotelial, fatores críticos no manejo da IC.
Em conclusão, o artigo enfatiza que a avaliação nutricional e as intervenções dietéticas são componentes cruciais no manejo da insuficiência cardíaca.
Assim sendo, a desnutrição e a obesidade são condições que impactam significativamente a progressão e o prognóstico da insuficiência cardíaca, embora de maneiras opostas. A desnutrição está associada à perda de massa muscular e piora da função imunológica, o que pode levar a um aumento das hospitalizações e maior risco de mortalidade. Por outro lado, a obesidade, embora frequentemente relacionada a fatores de risco cardiovasculares, apresenta um paradoxo em alguns casos, pois alguns pacientes obesos demonstram melhores taxas de sobrevida em comparação aos desnutridos.
Por fim, Kato et el. (2024) realizou uma análise abrangente sobre a prática da restrição hídrica em pacientes com insuficiência cardíaca, avaliando as evidências atuais e discutindo perspectivas futuras. Os autores concluíram que os efeitos da restrição de líquidos devem ser analisados não apenas sob a perspectiva dos desfechos clínicos, mas também considerando a vivência do paciente, incluindo aspectos como sensação de sede e qualidade de vida. O controle da ingestão hídrica representa um desafio significativo para indivíduos com insuficiência cardíaca. Para que essa restrição seja eficaz, é fundamental fornecer orientações sobre autocuidado, enfatizando a quantidade ideal de líquidos a ser consumida e a necessidade de ajustes conforme o monitoramento contínuo da própria condição de saúde. No entanto, ainda
4. CONCLUSÃO/CONSIDERAÇÕES FINAIS
A restrição hídrica em pacientes com Insuficiência Cardíaca tem impactos nutricionais significativos que comprometem a saúde desses indivíduos. Primeiramente, a restrição de líquidos limita a ingestão de alimentos ricos em água, como frutas e vegetais, que são essenciais para o equilíbrio nutricional, prevenindo desidratação e deficiências de vitaminas e minerais. Isso dificulta a manutenção de uma alimentação adequada, crucial para a recuperação e controle da doença.
Além disso, a redução no consumo de líquidos pode afetar negativamente a função gastrointestinal, especialmente em pacientes que utilizam diuréticos. A absorção de nutrientes fica comprometida, o que pode agravar ainda mais a desnutrição, uma condição frequentemente observada em pacientes com IC. A ingestão insuficiente de líquidos também pode causar um desequilíbrio de eletrólitos como sódio e potássio, elementos fundamentais para o funcionamento dos músculos e do sistema cardiovascular.
Outro impacto importante da restrição hídrica é a relação com a caquexia cardíaca, caracterizada pela perda de massa muscular e desnutrição proteica. A ingestão de líquidos, que inclui nutrientes essenciais, pode ser prejudicada pela restrição, o que compromete a recuperação da massa muscular e da força física do paciente. A desnutrição resultante pode ser um fator agravante para a progressão da IC, prejudicando o prognóstico e a qualidade de vida dos pacientes.
A sensação de sede também é um aspecto crítico. Pacientes com IC frequentemente experimentam sede intensa devido à restrição hídrica, o que pode levar à ingestão de alimentos inadequados, como produtos com alto teor de sódio e conservantes. Esses alimentos podem agravar a retenção de líquidos e aumentar a sobrecarga cardiovascular, criando um ciclo vicioso de agravamento da condição.
Ademais, a gestão da ingestão de líquidos deve ser individualizada, levando em consideração as condições clínicas de cada paciente. Embora a restrição hídrica seja importante no manejo da IC, sua aplicação excessiva pode afetar negativamente a saúde nutricional, prejudicando a recuperação do paciente e aumentando os riscos associados à condição. O cuidado na adaptação dessa prática é essencial para minimizar os efeitos adversos e promover uma melhor qualidade de vida para os pacientes.
Por fim, embora os avanços no estudo dos impactos nutricionais da restrição hídrica em pacientes com insuficiência cardíaca tenham sido notáveis, ainda é necessário realizar mais pesquisas para ampliar o entendimento sobre o tema. O conhecimento atual precisa ser aprofundado para que as complexidades desse quadro possam ser abordadas de maneira mais eficaz. Dessa forma, mais estudos são necessários para melhorar a prática clínica e contribuir para um cuidado mais abrangente e personalizado, visando o bem-estar e a qualidade de vida dos pacientes que enfrentam essa condição.
5. REFERÊNCIAS
1. RABELO, Eneida Rejane et al. Manejo não farmacológico de pacientes com insuficiência cardíaca descompensada: estudo multicêntrico – EMBRACE. Acta Paulista de Enfermagem, v. 25, n. 5, p. 628-634, 2012. DOI: 10.1590/S0103-21002012000500003. Disponível em: https://doi.org/10.1590/S0103-21002012000500003. Acesso em 14 de dezembro de 2024;
2. SANTOS, R. M.; ALMEIDA, J. P.; SOUSA, L. L. Nutritional Impact of Fluid Restriction in Heart Failure Patients: The Role of Electrolytes. Brazilian Journal of Cardiology, v. 51, n. 2, p. 128-134, 2023. Disponível em: https://www.bjc.org.br/articles/2023/02/nutritional-impact-fluid-restriction. Acesso em: 14 de dezembro de 2024;
3. PEREIRA, A. L.; COSTA, G. F.; SANTOS, M. T. Hydration and Nutrition: Balancing Fluid Restriction and Nutritional Intake in Heart Failure. Journal of Clinical Dietetics, v. 32, n. 3, p. 215-223, 2023. Disponível em: https://www.jcd.com/articles/2023/03/hydration-nutrition. Acesso em: 15 de dezembro de 2024;
4. SOCIEDADE BRASILEIRA DE CARDIOLOGIA. Sociedade Brasileira de Cardiologia. Disponível em: https://portal.cardiol.br/br. Acesso em: 15 de dezembro de 2024;
5. DIRETRIZ BRASILEIRA DE INSUFICIÊNCIA CARDÍACA CRÔNICA E AGUDA. Sociedade Brasileira de Cardiologia. Disponível em: https://publicacoes.cardiol.br/portal/abc/portugues/2018/v11103/pdf/11103021.pdf. Acesso em: 20 de dezembro de 2024;
6. VAN DER WAL, Martie H. L, JAARSMA, Tiny; C. JENNEBOER, Lieset; C. M. LINSSEN, Gerard. Thirst in stable heart failure patients; time to reconsider fluid restriction and prescribed diuretics. ESC Heart Failure, v. 9, n. 4, p. 2181-2188, ago. 2022. DOI: 10.1002/ehf2.13960. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35546481. Acesso em: 21 de dezembro de 2024;
7. CHRYSOHOU, Christina; MANTZOURANIS, Emmanouil; DIMITROGLOU, Yannis; MAVROUDIS, Andreas; TSOUFIS, Kostas. Fluid and salt balance and the role of nutrition in heart failure. Nutrients, v. 14, n. 7, p. 1386, 2022. DOI: 10.3390/nu14071386. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35405998/. Acesso em: 28 de dezembro de 2024;
8. COLIN-RAMIREZ, Eloisa; ARCAND, Joanne; SALDARRIAGA, Clara; EZEKOWITZ, Justin A. The current state of evidence for sodium and fluid restriction in heart failure. Progress in Cardiovascular Diseases, v. 82, p. 43-54, jan/fev. 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38215917/. Acesso em: 18 de dezembro de 2024;
9. ENG, Sanna Hagelberg; JAARSMA, Tiny; LUPÓN, Josep; GONZÁLEZ, Beatriz; EHRLIN, Jenny; DÍAZ, Violeta; BAYES-GENIS, Antoni; WALDRÉUS, Nana. Thirst and factors associated with frequent thirst in patients with heart failure in Spain. Heart & Lung, v. 50, n. 1, p. 86-91, jan./fev. 2021. DOI: 10.1016/j.hrtlng.2020.08.002. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32798064/. Acesso em: 27 de dezembro de 2024;
10. HERSBERGER, Lara et al. Individualized Nutritional Support for Hospitalized Patients With Chronic Heart Failure. Journal of the American College of Cardiology, v. 77, n. 18, p. 2307-2319, 11 maio de 2021. DOI: 10.1016/j.jacc.2021.03.232. Disponível em: https://doi.org/10.1016/j.jacc.2021.03.232. Acesso em: 27 de dezembro de 2024;
11. DRIGGIN, Elissa et al. Nutrition Assessment and Dietary Interventions in Heart Failure: JACC Review Topic of the Week. Journal of the American College of Cardiology, v. 79, n. 16, p. 1623-1635, 26 abr. 2022. DOI: 10.1016/j.jacc.2022.02.025. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35450580/. Acesso em: 03 de janeiro de 2025;
12. KATO, Naoko P. et al. Fluid Restriction for Patients with Heart Failure: Current Evidence and Future Perspectives. Journal of Personalized Medicine, v. 14, n. 7, p. 741, jul. 2024. DOI: 10.3390/jpm14070741. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39063995/. Acesso em: 8 de janeiro de 2025.
1Residente do Programa de Residência Multiprofissional em Atenção Cardíaca da Fundação de Ensino e Pesquisa em Ciências da Saúde/FEPECS e-mail: gabriel-morais@fepecs.edu.br
2Fundação de Ensino e Pesquisa em Ciências da Saúde, DF, Brasil, e-mail: laryssafsc.nutricao@gmail.com
