FOOD ALLERGY IN CHILDREN WITH AUTISM SPECTRUM DISORDER (ASD): EXPERIENCE IN A PUBLIC SERVICE IN THE FEDERAL DISTRICT
REGISTRO DOI: 10.69849/revistaft/fa10202412111330
Bruna Policena Oliveira1,
Orientadora: Renata Frigi Denari2,
Co-orientadora: Alessandra Ribeiro Ventura Oliveira3,
RESUMO
Objetivo: Demonstrar a associação de alergia alimentar com crianças portadoras de TEA, relatado e diagnosticado por médico ou outro profissional de saúde, em um serviço público ambulatorial do Distrito Federal. Métodos: Estudo Transversal Analítico. Com prontuários de todas as crianças entre 3 a 10 anos diagnósticas com TEA na Policlínica de Ceilândia, entre maio de 2023 a maio de 2024. Resultados: Cerca de 84,6% eram do sexo masculino e 15,4% do sexo feminino; com média de idade de 6 anos, 69,2% dos participantes tinham alergia ao leite e 23,1% de ovo; 69,2% tinham APLV. Os sintomas mais frequentes relacionados as alergias alimentares foram distensão abdominal em 84,6% dos casos, 53,8% diarreia, 53,8% dor abdominal e 38,5% tiveram fezes com sangue. Todos os pacientes incluídos fizeram dietas e nenhum melhorou o comportamento do TEA após mudança da dieta, além disso, 7,7% usavam medicação para o TEA. Conclusão: Crianças com TEA apresentam uma prevalência elevada de alergias alimentares na instituição, predominantemente ao leite e em alguns casos menos frequente o ovo, com sintomas gastrointestinais, como distensão abdominal e diarreia, sendo os mais frequentes. No entanto, a ausência de melhorias comportamentais após intervenções dietéticas reforça a necessidade de abordagens individualizadas baseadas em testes imunológicos e diagnóstico rigoroso, além de suporte nutricional e psicológico para pacientes e seus cuidadores.
Palavras-chaves: Pediatria. Transtorno do Espectro do Autismo. Alergia alimentar. Distúrbio gastrointestinal
ABSTRACT
Objective: To demonstrate the association of food allergy with children diagnosed with Autism Spectrum Disorder (ASD), as reported and diagnosed by a physician or other healthcare professional, in a public outpatient service in the Federal District. Methods: Analytical Cross-sectional Study. Medical records of all children aged 3 to 10 years diagnosed with ASD at the Ceilândia Polyclinic between May 2023 and May 2024 were reviewed. Results: Approximately 84.6% of the participants were male and 15.4% female, with an average age of 6 years. Among the participants, 69.2% had a milk allergy, 23.1% had an egg allergy, and 69.2% were diagnosed with cow’s milk protein allergy (CMPA). The most common food allergy symptoms reported were abdominal distension in 84.6% of cases, diarrhea in 53.8%, abdominal pain in 53.8%, and bloody stools in 38.5%. All patients followed dietary restrictions, but no behavioral improvements in ASD were observed after dietary changes. Additionally, 7.7% of the children were on medication for ASD. Conclusion: Children with ASD show a high prevalence of food allergies in the institution, primarily to milk and less frequently to eggs, with gastrointestinal symptoms such as abdominal distension and diarrhea being the most common. However, the lack of behavioral improvements following dietary interventions highlights the need for individualized approaches based on immunological tests and accurate diagnosis, along with nutritional and psychological support for patients and their caregivers.
Keywords: Pediatrics, Autism Spectrum Disorder, Food Allergy, Gastrointestinal Disorder
INTRODUÇÃO
O Transtorno do Espectro do Autismo (TEA) é um conjunto de distúrbios do neurodesenvolvimento que afeta aproximadamente 1 em cada 68 crianças. É caracterizado pelo surgimento precoce e persistente de sintomas ao longo da vida, notadamente déficits na comunicação social e padrões repetitivos de comportamento. Embora a hereditariedade do TEA varie de 0,5 a 0,9%, mais de 881 genes foram associados ao autismo, com ao menos um gene em cada cromossomo. No geral, a etiologia genética desconhecida predomina na maioria dos casos de autismo, embora alguns contribuintes ambientais tenham sido identificados, os mecanismos ainda permanecem amplamente desconhecidos (FERRI, et al. 2018; YADAMA, et al. 2020; ZULKIFLI, et al. 2022). No Brasil, segundo dados do Sistema de Informações Ambulatoriais (SIA), houve mais de 9,5 milhões de atendimentos em ambulatórios de pessoas com autismo, sendo mais de quatro milhões de casos confirmados de TEA em crianças de até 9 anos de idade (BRASIL, 2021).
Observa-se uma maior prevalência de certas patologias em crianças com TEA em comparação com a população em geral. Os distúrbios gastrointestinais, por exemplo, ocorrem entre 46% a 84% dos casos, com sintomas referentes a constipação crônica, diarreia crônica, refluxo gastroesofágico, náusea, vômito, flatulência, distensão abdominal, entre outros. Além disso, várias categorias de erros inatos do metabolismo foram observadas em alguns pacientes com autismo, incluindo distúrbios mitocondriais e do metabolismo de aminoácidos e folato (Al-BELTAGI, et al. 2021; OLIVEIRA, et al. 2018; ZULKIFLI, et al. 2022).
A literatura demonstra que crianças com TEA apresentam maior propensão a problemas alimentares do que a população em geral, sendo altamente seletivas em relação a textura, temperatura e marca dos alimentos, o que pode levar a deficiências de micronutrientes e agravar os sintomas físicos e cognitivos (JAUREGUIBERRY, et al. 2022; ZULKIFLI, et al. 2022). Alguns estudos atribuíram uma possível associação entre autismo e alergias alimentares, sugerindo que estas podem exacerbar a condição ao desregular o sistema imunológico (ALHUZIMI, et al. 2022; LI, et al. 2021).
Além disso, distúrbios alérgicos, como dermatite atópica e alergias alimentares, são comuns em pacientes pediátricos, especialmente aqueles com TEA, que também apresentam um aumento das comorbidades em relação à população em geral (NEMET, et al. 2022). Não obstante, estudos têm associado o TEA a intolerâncias específicas, como ao glúten e à caseína (BAVYKINA, et al. 2019).
Os mecanismos subjacentes à associação entre alergia alimentar e TEA ainda não foram totalmente elucidados, mas há sugestões de que o metabolismo do triptofano pode desempenhar um papel importante tanto no desenvolvimento de habilidades de comunicação quanto na fisiopatologia de distúrbios alérgicos (TAN, et al. 2019; YADAMA, et al. 2020).
O manejo adequado de crianças com TEA é complexo e requer uma abordagem multidisciplinar, envolvendo gastroenterologistas pediátricos, nutricionistas, neurologistas e psiquiatras. Estudos recentes têm demonstrado a eficácia da dieta na melhora dos sintomas neuropsiquiátricos e gastroenterológicos no TEA. Portanto, é crucial considerar a possibilidade de condições alérgicas em crianças com autismo, pois o tratamento das alergias pode melhorar o comportamento e o funcionamento geral desses indivíduos (AL-BELTAGI, et al. 2021; BAVYKINA, et al. 2019).
Sendo assim, é fundamental abordar a saúde global da criança com TEA, pois a subdiagnóstico de alergias alimentares pode prejudicar seu desenvolvimento e bem-estar (Maenner, et al. 2021). Desta forma, este estudo tem como objetivo geral analisar a associação de alergia alimentar com crianças portadoras de TEA, relatado e diagnosticado por médico ou outro profissional de saúde, em um serviço público ambulatorial do Distrito Federal. Além disso, como objetivos específicos, pretendemos descrever os alimentos mais frequentemente associados à alergia alimentar em portadores de TEA; demonstrar o perfil dos pacientes portadores de TEA que apresentaram alguma alergia alimentar; descrever os sintomas predominantes em portadores de TEA e alergia alimentar; e descrever as alterações no comportamento dos portadores de TEA após o tratamento da alergia alimentar.
MÉTODOS
Estudo transversal retrospectivo quantitativo. Com crianças entre 3 a 10 anos, diagnosticadas com TEA na Policlínica de Ceilândia, entre janeiro a novembro de 2024. Foram excluídos do estudo os pacientes portadores de TEA que tiveram perda do seguimento ambulatorial na gastropediatria, realizando apenas uma consulta. Para análise dos dados tabulados, foi utilizada a plataforma de análise estatística SPSS da IBM, versão 21. O intervalo de confiança para este estudo será de 95%, sendo aceito o nível de significância de 0,050. Nestes paramentos, os “p- valores” acima do referido foram considerados como não significativos para este estudo, pois estão fora do intervalo de confiança desejado. Para correlação da faixa etária, foram usados o teste t-student e o teste Qui-quadrado para correlacionar os achados entre os pacientes com idades <= a 6 anos e >6 anos. Os resultados foram apresentados em formato de gráficos e tabela.
O presente estudo foi apreciado e aprovado pelo Comitê de Ética em Pesquisa da Fundação de Ensino e Pesquisa em Ciências da Saúde (FEPCS), sob CAAE: 83715224.0.0000.5553 e número de protocolo: 7.271.216.
RESULTADOS
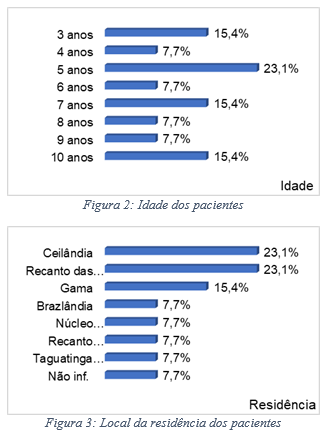
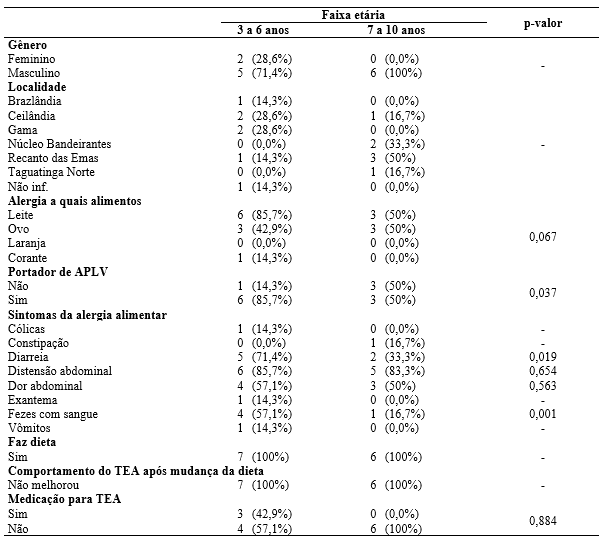
Em relação a associação de alergia alimentar com crianças portadoras de TEA, relatado e diagnosticado por médico ou outro profissional de saúde, em um serviço público ambulatorial do Distrito Federal. Observou-se que, entre o período proposto para o presente estudo foram selecionados 133 pacientes que tinham entre 3 a 10 anos, sendo que 34% tinham alguma alergia alimentar, 19% tinham TEA e somente 10% (n: 13) tinham ambas as condições. Sendo esses incluídos no presente estudo. Dos pacientes com TEA e alergia alimentar, 84,6% eram do sexo masculino e 15,4% do sexo feminino; com média de idade de 6 anos (3 a 10 anos) e desvio padrão de 2,4 anos; os pacientes estavam bem distribuídos entre as regiões administrativas do Distrito Federal, sendo que 23,1% eram de Ceilândia, 23,1% do Recanto das Emas e 15,4% do Gama. Todos moravam com os pais (Figuras de 1 a 3).
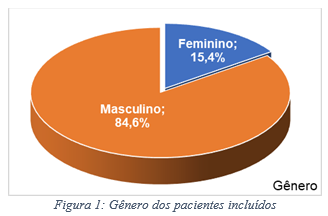
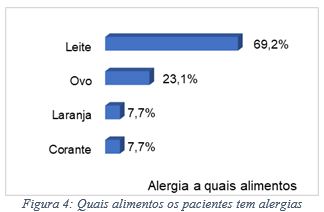
Em relação aos alimentos mais frequentemente associados à alergia alimentar em portadores de TEA, observou-se que 69,2% dos participantes tinham alergia ao leite e 23,1% de ovo; 69,2% tinham APLV (Figura 4 e 5). E em relação aos sintomas predominantes em portadores de TEA e alergia alimentar, observou-se que distensão abdominal foi o sintoma mais frequente em 84,6% dos casos, 53,8% tiveram diarreia, 53,8% tiveram dor abdominal e 38,5% tiveram fezes com sangue (Figura 06). Ao analisar as no comportamento dos portadores de TEA após o tratamento da alergia alimentar, observou-se que todos os pacientes incluídos fizeram dietas e nenhum melhorou o comportamento do TEA após mudança da dieta, além disso, 7,7% usavam medicação para o TEA (Figura 07).
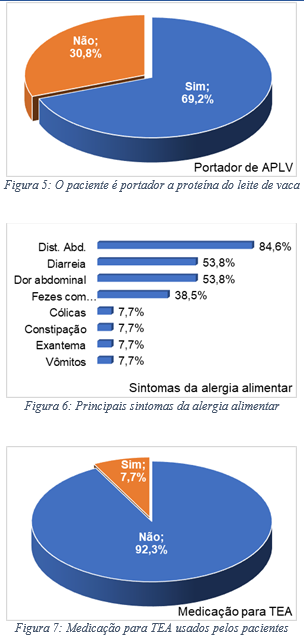
Em relação ao perfil dos pacientes portadores de TEA que apresentaram alguma alergia alimentar; quando separados os pacientes com idades <=6 anos e >6 anos, observou-se que os com idades menor ou igual a seis, esses tinham em sua maioria alergia ao leite, os principais sintomas eram diarreia e distensão abdominal e somente os pacientes nessa faixa etária usavam medicação para TEA. Em relação aos que tiveram idades superior a seis anos, todos eram do sexo masculino, com alergias ao leite e ovo e 50% eram portadores de APLV e o principal sintoma da alergia alimentar eram distensão abdominal.
Tabela 1: Correlação dos achados entre os pacientes com idades maior e igual a seis anos e os que tinham idade superior a sete anos.
DISCUSSÃO
A literatura demonstra que a prevalência de alergias alimentares em crianças com TEA é significativamente maior do que o grupo controle. Em estudo realizado por Correia et al. (2022) observou-se uma prevalência de alergias alimentares em 0,48% em uma coorte brasileira de crianças neurotípicas. Lyall et al. (2015) e Xu et al. (2018) salientam que crianças com TEA apresentam prevalências muito mais altas de alergias alimentares, especialmente alérgenos comuns como leite de vaca, glúten e ovo. Além disso, Mostafa et al. (2015) encontraram alergias alimentares em 52% de crianças com TEA.
Quando avaliado os pacientes com TEA dentro do grupo de pacientes com alergia no presente estudo, observou-se que a cada dez casos de alergia alimentar na instituição, um era de paciente com TEA, sendo que esses pacientes são e sua maioria do sexo masculino, com média de idade de seis anos. Estudo realizado por Tan et al. (2019) também observou uma predominância no sexo masculino em pacientes com TEA e alergia alimentar, este fato pode ter associação com fatores genéticos e imunológicos, conforme demonstrado por Nemet et al. (2022). Xu et al. (2018) salientam que a associação entre alergias alimentares e TEA pode ser mais relevante em subgrupos de crianças com TEA que apresentam características específicas, como problemas gastrointestinal ou respostas imunológicas atípicas.
Entre os alimentos associados à alergia alimentar em portadores de TEA, leite e ovos foram os mais frequentes entre os pacientes, sendo que o leite foi predominante em quase 70% dos pacientes. Além disso, esse demonstrou ser um alimento que contribui significativamente para ocorrência de alergia alimenta nesta população (p-valor 0,037). Desta forma, observa-se que a maior prevalência de alergia alimentar em crianças com TEA pode estar relacionada as alterações imunológicas, como níveis elevados de imunoglobulina E (IgE), conforme discutido por Mostafa et al. e corroborado por Saroukhani et al. (2024), que investigaram a interação entre genes relacionados ao estresse oxidativo e alergias alimentares em crianças com TEA.
Os principais sintomas predominantes em portadores de TEA e alergia alimentar foram distensão abdominal, diarreia, dor abdominal e fezes com sangue, sendo que em crianças menores que seis anos a diarreia foi mais prevalente, enquanto a distensão abdominal foi predominante em todas as idades. Além disso, diarreia e fezes com sangue foram os sintomas estatisticamente significativo nesta amostra, tendo p-valor <= 0,050. A literatura destaca a predominância de distensão abdominal e diarreia como sintomas frequentemente relacionados à inflamação intestinal crônica em crianças com TEA e alergias alimentares. Lucarelli et al. (1995) relatam que dietas de eliminação, como a exclusão de leite de vaca, resultaram em melhoras comportamentais em crianças com TEA. Jyonouchi et al. (2002 e 2005), também confirmaram que a inflamação intestinal mediada por citocinas (TNF-alfa e IL-12) pode estar associada a sintomas gastrointestinais (GI) e comportamentais. Além disso, em um estudo realizado por Coppola et al. (2024) evidenciou alta prevalência de sintomas gastrointestinal em crianças com TEA, associando-os à disbiose intestinal e à permeabilidade aumentada da barreira intestinal.
A disbiose, com prevalência de bactérias como Clostridia, pode aumentar a permeabilidade intestinal e desencadear respostas inflamatórias exacerbadas, contribuindo para os sintomas do TEA. Em estudo realizado por Al-Beltagi et al. (2024) observaram que o estresse oxidativo e a inflamação crônica influenciam o metabolismo cerebral. Neste sentido, o estresse oxidativo foi identificado como um mediador-chave entre alergias alimentares e TEA. Estudos como o de Saroukhani et al. (2024) destacam a interação entre genes GST (relacionados ao metabolismo antioxidante) e alergias alimentares, com implicações na gravidade do TEA. Sugerindo assim que crianças com TEA podem apresentar uma vulnerabilidade genética que exacerba as respostas inflamatórias a alérgenos alimentares.
Em relação as alterações no comportamento dos portadores de TEA após o tratamento da alergia alimentar, todas as crianças realizaram dietas de eliminação, sem nenhuma melhora comportamental associada à alteração alimentar. Essa falta de eficácia pode estar relacionada à gravidade do TEA ou à ausência de relação causal direta entre os alimentos eliminados e os sintomas comportamentais. Em estudos realizados por Lucarelli et al. (1995) e Matthews e Adams (2023) observaram benefícios de intervenções dietéticas (especial dietas sem glúten e caseína) para um subgrupo de crianças com TEA. Contudo, a literatura também confirma a variabilidade das respostas, conforme demonstrado por Hjiej et al. (2008), que salientam que deve haver um diagnóstico rigoroso para identificar indivíduos que realmente se beneficiarão dessas intervenções.
Xu et al. (2018) destacam que alergias alimentares variam amplamente em tipo e gravidade. Testes detalhados e análise do histórico clínico de cada paciente são necessários para identificar alérgenos específicos que podem exacerbar sintomas comportamentais ou gastrointestinais. Mostafa et al. (2015) identificou em seu estudo níveis elevados de imunoglobulina E (IgE) em crianças com TEA, sugerindo que investigações imunológicas específicas, como testes de alergia baseados em IgE e IgG, podem ajudar a identificar sensibilidades alimentares exclusivas de cada criança. Estrella et al. (2023) também sugere que a exclusão alimentar seja personalizada com base em testes imunológicos específicos (IgE ou IgG).
Além disso, apesar do presente estudo não ter avaliado questões socioeconômicas, Correia et al. (2022) destacam que fatores regionais, como menor exposição a alimentos alergênicos devido a restrições econômicas, podem explicar uma menor prevalência de alergias alimentares em populações de baixa renda. Corroborando para a complexidade, em alguns casos, de dietas no qual os alimentos substitutos tenham um valor elevado, sendo que uma dieta personalizada de acordo com as condições financeiras dos cuidadores, além de palestras direcionadas sobre o tema, poderia resultar em uma melhora da alergia alimentar.
Outro fato importante a destacar é que o aleitamento materno está associado a uma menor prevalência de TEA em crianças com Síndrome do X Frágil, demonstrando um efeito protetor através da modulação imunológica e da microbiota. Esses achados apontam para o potencial terapêutico de intervenções precoces básicas em nutrição (Westmark 2021). Além disso, em estudo realizado por Coppola et al. (2024) foi observado alta prevalência de obesidade em crianças com TEA, atribuída à seletividade alimentar e ao baixo consumo de frutas e vegetais. Esses dados reforçam a necessidade de orientações nutricionais para melhorar a qualidade da dieta e prevenir doenças metabólicas.
Em relação a medicação para TEA, somente um paciente estava em uso desta, não sendo observado nesse nenhum fato particular que pudesse demonstrar alguma associação da medicação em relação a alergia alimentar. É importante salientar também que a literatura demonstra que a alergia alimentar pode impactar no estado psicoemocional dos pacientes e seus cuidadores (Fong et al. 2017). Birdi et al. (2016) identificaram níveis elevados de estresse, ansiedade e depressão em pais de crianças com alergias alimentares e TEA, reforçando a necessidade de suporte para personalizado para este público.
CONSIDERAÇÕES FINAIS
Após o desenvolvimento do presente estudo observou-se que crianças com TEA apresentam uma prevalência elevada de alergias alimentares na instituição, predominantemente ao leite e em alguns casos menos frequente o ovo, com sintomas gastrointestinais, como distensão abdominal e diarreia, sendo os mais frequentes. No entanto, a ausência de melhorias comportamentais após intervenções dietéticas reforça a necessidade de abordagens individualizadas baseadas em testes imunológicos e diagnóstico rigoroso, além de suporte nutricional e psicológico para pacientes e seus cuidadores.
Intervenções precoces, como o incentivo ao aleitamento materno, tem um papel protetor contra TEA e alergias alimentares. A adoção de estratégias educativas para melhorar a adesão a dietas personalizadas e a inclusão de orientações nutricionais, que considerem aspectos socioeconômicos, são fundamentais para melhorar a qualidade de vida das crianças e seus cuidadores, bem como para prevenir complicações futuras relacionadas a problemas metabólicos e emocionais.
REFERÊNCIAS
AL-BELTAGI, M.; SAEED, N. K.; BEDIWY, A. S.; ELBELTAGI, R. Metabolomic changes in children with autism. World Journal of Clinical Pediatrics, v. 13, n. 2, p. 92-737, 2024. doi:10.5409/wjcp.v13.i2.92737.
AL-BELTAGI, M. Autism medical comorbidities. World Journal of Clinical Pediatrics, v. 10, n. 3, p. 15-28, 2021.
ALHUZIMI, T. E.; ALHARBI, M. H. Perceptions of Parents on Management of Food Allergy in Children with Autism Spectrum Disorder (ASD) in Saudi Arabia. Children (Basel), v. 10, n. 1, p. 48, 2022.
BRASIL. Atendimentos ambulatoriais em pessoas com autismo em 2021. Sistema de Informações Ambulatoriais (SIA). Disponível em: https://sia.datasus.gov.br/versao/versao.php. Acesso em: fev. 2024.
BIRDI, K. et al. Quality of Life, Stress, and Mental Health in Parents of Children with Parentally Diagnosed Food Allergy Compared to Medically Diagnosed and Healthy Controls. Journal of Allergy, v. 2016, p. 1497375, 2016. doi:10.1155/2016/1497375.
BAVYKINA, I. A.; POPOV, V. I.; ZVYAGIN, A. A.; BAVYKIN, D. V. [Frequency of determining markers of casein’s inhability and gluten in children with disorders of autistic spectrum]. Vopr Pitan, v. 88, n. 4, p. 41-47, 2019.
CORREIA, M. et al. Prevalence of reported food allergies in Brazilian preschoolers living in a small Brazilian city. Allergy Asthma Clinical Immunology, v. 18, n. 1, p. 1-9, 2022. doi:10.1186/s13223-022-00710-1.
COPPOLA, S. et al. Adverse food reactions and alterations in nutritional status in children with autism spectrum disorders: results of the NAFRA project. Italian Journal of Pediatrics, v. 50, n. 1, p. 228, 2024. doi:10.1186/s13052-024-01794-8.
COZBY, C. Pesquisa de Levantamento: Uma Metodologia para Estimular Pessoas a Falar Sobre Si Mesmas. In: Métodos de Pesquisa em Ciências do Comportamento. 5. ed. São Paulo: Atlas, 2019. p. 148-149.
ESTRELLA, M.; GONZALEZ-DIAZ, S.; MACOUZET-SANCHEZ, C.; NOYOLA PÉREZ, A. Food allergies and autism spectrum disorder: A comparative study of sensitization in children. Annals of Allergy Asthma & Immunology, v. 131, n. 5 Suppl., 2023. doi:10.1016/j.anai.2023.08.216.
FERRI, S. L.; ABEL, T.; BRODKIN, E. S. Sex Differences in Autism Spectrum Disorder: a Review. Current Psychiatry Reports, v. 20, n. 2, p. 9, 2018.
FONG, A. et al. Bullying and quality of life in children and adolescents with food allergy. Journal of Paediatrics and Child Health, v. 53, n. 1, p. 1-6, 2017. doi:10.1111/jpc.13570.
JAUREGUIBERRY, M. S.; VENTURINO, A. Nutritional and environmental contributions to autism spectrum disorders: Focus on nutrigenomics as complementary therapy. International Journal of Vitamin and Nutrition Research, v. 92, n. 3-4, p. 248-266, 2022.
JYONOUCHI, H.; SUN, S.; ITOKAZU, N. Innate immunity associated with inflammatory responses and cytokine production against common dietary proteins in patients with autism spectrum disorder. Neuropsychobiology, v. 46, n. 2, p. 76-84, 2002. doi:10.1159/000065416.
JYONOUCHI, H.; GENG, L.; RUBY, A.; REDDY, C.; ZIMMERMAN-BIER, B. Evaluation of an association between gastrointestinal symptoms and cytokine production against common dietary proteins in children with autism spectrum disorders. Journal of Pediatrics, v. 146, n. 5, p. 605-610, 2005. doi:10.1016/j.jpeds.2005.01.027.
HJIEJ, H. et al. Approches substitutive et diététique du trouble autistique de l’enfant : intérêts ou limites ? Encephale, v. 34, n. 5, p. 496-503, 2008. doi:10.1016/j.encep.2007.10.011.
LI, H. et al. Association of food hypersensitivity in children with the risk of autism spectrum disorder: a meta-analysis. European Journal of Pediatrics, v. 180, n. 4, p. 999-1008, 2021.
LYALL, K. et al. Asthma and Allergies in Children With Autism Spectrum Disorders: Results From the CHARGE Study. Autism Research, v. 8, n. 5, p. 567-574, 2015. doi:10.1002/aur.1471.
LUCARELLI, S. et al. Food allergy and infantile autism. Panminerva Medica, v. 37, n. 3, p. 137-141, 1995.
MATTHEWS, J. S.; ADAMS, J. B. Ratings of the Effectiveness of 13 Therapeutic Diets for Autism Spectrum Disorder: Results of a National Survey. Journal of Personalized Medicine, v. 13, n. 10, p. 1448, 2023. doi:10.3390/jpm13101448.
MAENNER, M. et al. Prevalence and characteristics of autism spectrum disorder among children aged 8 years – autism and developmental disabilities monitoring network, 11 sites, United States, 2018. MMWR Surveillance Summaries, v. 70, n. 11, p. 1-16, 2021.
MOSTAFA, G. A.; AL-AYADHI, L. Y. Allergic manifestations in autistic children: Relation to disease severity. Journal of Pediatric Neurology, v. 13, n. 3, p. 113-118, 2015. doi:10.1055/s-0035-1557446.
NEMET, S. et al. Early childhood allergy linked with development of attention deficit hyperactivity disorder and autism spectrum disorder. Pediatric Allergy and Immunology, v. 33, n. 6, 2022. doi:10.1111/pai.13819.
OLIVEIRA, A. R. V. et al. Alergia alimentar: prevalência através de estudos epidemiológicos. Revista de Ciências da Saúde Nova Esperança, v. 16, n. 1, p. 7-15, 2018.
SAROUKHANI, S.; SAMMS-VAUGHAN, M.; BRESSLER, J.; LEE, M.; BYRD-WILLIAMS, C.; HESSABI, M.; GROVE, M. L.; SHAKESPEARE-PELLINGTON, S.; LOVELAND, K. A.; RAHBAR, M. H. Additive or Interactive Associations of Food Allergies with Glutathione S-Transferase Genes in Relation to ASD and ASD Severity in Jamaican Children. Journal of Autism and Developmental Disorders, v. 54, n. 2, p. 704-724, 2024. doi:10.1007/s10803-022-05813-7.
TAN, Y.; THOMAS, S.; LEE, B. K. Parent-reported prevalence of food allergies in children with autism spectrum disorder: National health interview survey, 2011-2015. Autism Research, v. 12, n. 5, p. 802-805, 2019. doi:10.1002/aur.2106.
XU, G. et al. Association of Food Allergy and Other Allergic Conditions With Autism Spectrum Disorder in Children. JAMA Network Open, v. 1, n. 2, p. e180279, 2018. doi:10.1001/jamanetworkopen.2018.0279.
YADAMA, A. P.; KELLY, R. S.; LEE-SARWAR, K.; MIRZAKHANI, H.; CHU, S. H.; KACHROO, P.; et al. Allergic disease and low ASQ communication score in children. Brain, Behavior, and Immunity, v. 83, p. 293-297, jan. 2020.
WESTMARK, C. J. Consumption of Breast Milk Is Associated with Decreased Prevalence of Autism in Fragile X Syndrome. Nutrients, v. 13, n. 6, p. 1785, 2021. doi:10.3390/nu13061785.
ZULKIFLI, M. N.; KADAR, M.; HAMZAID, N. H. Weight Status and Associated Risk Factors of Mealtime Behaviours among Children with Autism Spectrum Disorder. Children (Basel), v. 9, n. 7, p. 927, 21 jun. 2022.
1Médica Residente em Pediatria Escola Superior de Ciências da Saúde
Secretaria de Saúde do Distrito Federal Brasília-DF, Brasil.
2Orientadora Médica Pediatra do Governo do Distrito Federal
Secretaria de Saúde do Distrito Federal Brasília-DF, Brasil
3Co-orientadora Mestre em Gerontologia
Doutorado em Ciências e Tecnologias em Saúde
Médica Pediatra do Governo do Distrito Federal
Aperfeiçoamento em Gastropediatria
Secretaria de Saúde do Distrito Federal Brasília-DF, Brasil.
