THERAPEUTIC INDICATORS IN PSYCHOSOCIAL CARE CENTER: AN EXPLORATORY STUDY
INDICADORES TERAPÉUTICOS EN CENTROS DE ATENCIÓN PSICOSOCIAL: UN ESTUDIO EXPLORATORIO
REGISTRO DOI:10.69849/revistaft/th102411071653
José Antônio Zago
Adriana Rotelli Resende Rapeli
RESUMO
Objetivo: este estudo exploratório apresenta o uso de indicadores terapêuticos para analisar a evolução do usuário em tratamento em um Centro de Atenção Psicossocial, assim como da eficiência e da eficácia do equipamento de saúde em sua missão no território de abrangência. Método: foram listados 30 critérios com ênfase na reabilitação biopsicossocial do usuário. Os critérios foram agrupados em quatro indicadores: Estável, Relativamente Estável, Instável e Sem Informação. A aplicação dos critérios baseou-se em dados colhidos do prontuário clínico e apenas um desses indicadores era atribuído a cada prontuário clínico em cada uma das cinco coletas realizadas. Resultados: os dados coletados foram analisados em frequências absolutas e frequências relativas. Após um ano de aplicação dos critérios, a média de maior frequência foi do indicador Estável, seguido do indicador Instável, depois o indicador Relativamente Estável. A menor média foi a do indicador Sem Informação. Conclusão: os resultados sugerem que a equipe multiprofissional e usuários devem concentrar esforços no sentido de aumentar a frequência dos indicadores Estável e Relativamente Estável, visando diminuir as frequências dos indicadores Instáveis e Sem Informação. Este estudo exploratório também possibilita uma retroalimentação tanto ao usuário em seu momento no tratamento, ou seja, sua evolução da dependência para a autonomia, quanto à equipe multiprofissional na avaliação quantitativa de seu trabalho no equipamento de saúde.
Palavras-chave: Políticas, Planejamento e Administração em Saúde; Diretrizes para o Planejamento em Saúde; Serviços Comunitários de Saúde; Transtornos Relacionados ao Uso de Substâncias.
ABSTRACT
Objective: this exploratory study presents the use of therapeutic indicators in order to analyze user’s evolution in treatment in a Psychosocial Care Center, as well as efficiency and effectiveness of health equipment in its mission in covered territory. Method: 30 criteria were listed with an emphasis on user’s biopsychosocial rehabilitation. The criteria were grouped into four indicators: Stable, Relatively Stable, Unstable and No Information. Criteria application was based on data collected from clinical record and only one of these indicators was assigned to each clinical record in each of the five collections performed. Results: data collected were analyzed in absolute frequencies and relative frequencies. One year after the criteria application, the mean with highest frequency was the Stable indicator, followed by the Unstable indicator, then the Relatively Stable indicator. The lowest average was that of the No Information indicator. Conclusion: results suggests that multiprofessional team and users should concentrate efforts in order to increase frequency of the Stable and Relatively Stable indicators, aiming to decrease frequencies of the Unstable and No Information indicators. This exploratory study also allows feedback to the user at the time of treatment, that is, their evolution from dependence to autonomy, as well as to the multidisciplinary team in the quantitative evaluation of their work in health equipment.
Keywords: Health Policy, Planning and Management; Health Planning Guidelines; Community Mental Health Services; Substance-Related Disorders.
Resumen
Objetivo: este estudio exploratorio presenta el uso de indicadores terapéuticos para analizar la evolución del usuario en tratamiento en un Centro de Atención Psicosocial, así como la eficiencia y eficacia de los equipos de salud en su misión en el territorio. Método: Se enumeraron 30 criterios con énfasis en la rehabilitación biopsicosocial del usuario. Los criterios se agruparon en cuatro indicadores: Estable, Relativamente Estable, Inestable y Sin Información. La aplicación de los criterios se basó en los datos recogidos de las historias clínicas y solo se asignó uno de estos indicadores a cada historia clínica en cada una de las cinco recogidas realizadas. Resultados: los datos recolectados fueron analizados en frecuencias absolutas y frecuencias relativas. Después de un año de aplicación de los criterios, el promedio más frecuente fue el indicador Estable, seguido del indicador Inestable y luego el indicador Relativamente Estable. El promedio más bajo fue el del indicador Sin Información. Conclusión: los resultados sugieren que el equipo multidisciplinario y los usuarios deben concentrar esfuerzos para aumentar la frecuencia de los indicadores Estable y Relativamente Estable, buscando reducir la frecuencia de los indicadores Inestable y Sin Información. Este estudio exploratorio también proporciona retroalimentación tanto al usuario durante su tratamiento, es decir, su evolución de la dependencia a la autonomía, como al equipo multidisciplinario en la valoración cuantitativa de su trabajo en el equipo de salud.
Palabras clave: Políticas, Planificación y Administración de Salud; Directrices para la Planificación de la Salud; Servicios de Salud Comunitarios; Trastornos relacionados con sustancias.
1. INTRODUÇÃO
O Centro de Atenção Psicossocial “Raineri Baiochi” (CAPS) para tratamento de pessoas com problemas decorrentes do uso, abuso ou dependência de substâncias psicoativas, da Secretaria Municipal de Saúde de Itapira, está em funcionamento desde 19 de setembro de 2005. Tem-se pautado em desenvolver um trabalho que considera o usuário nas esferas biopsicossocial, com base no espírito da Reforma Psiquiátrica (Brasil, 2001).
Os CAPS são estratégicos para a organização da rede de atenção psicossocial em seu território de abrangência. Desde a publicação da Portaria nº. 336, de 19 de fevereiro de 2002 do Ministério da Saúde (Brasil, 2002), muito tem se avançado no desenvolvimento dos Centros de Atenção Psicossocial como ferramenta inovadora no tratamento da pessoa com sofrimento mental. A expansão desses serviços foi fundamental para mudar o cenário sobre a saúde mental no Brasil. Conforme o Relatório de Gestão do Ministério da Saúde de 2003-2006, a partir de 2003 os municípios foram incentivados a municipalizar os serviços privados e atualmente 98,6% dos CAPS são públicos (Brasil, 2007a).
A missão do CAPS “Raineri Baiochi”, conforme seu Projeto Técnico (2005), contempla a produção de saúde com qualidade, que deve decorrer de uma construção coletiva: usuários, familiares, equipe e a rede de atenção psicossocial de todo o território. Depreende-se daí que a construção de um Projeto Terapêutico Singular é o ponto de partida para estabelecer estratégias e recursos terapêuticos tanto individuais quanto grupais.
A produção de saúde com qualidade implica conceitos de clínica ampliada e de campo e núcleo (Campos, 2003; Brasil, 2007b) e na síntese de três linhas de trabalho apontada por Mateus (2013): reabilitação psiquiátrica, reabilitação psicossocial e o movimento recovery ou do autocuidado. Desse modo, o objetivo de um Centro de Atenção Psicossocial não é exclusivamente em referência à reabilitação clínica ou à “cura” no sentido médico, mas principalmente quanto a reabilitação de uma vida significativa, respeito à subjetividade, busca da autonomia, conscientização dos direitos e protagonismo, melhora da capacidade de adaptação e melhor percepção do sofrimento e das diferentes necessidades do indivíduo.
Em decorrência disso, dentre as preocupações da equipe técnica em suas reuniões semanais, é sempre tentar dimensionar se a estrutura e a dinâmica do serviço propiciam ao usuário desenvolver uma reabilitação clínica e psicossocial, bem como o resgate de uma vida significativa. E, ainda, se o usuário tende da dependência, em seus vários significados, à autonomia. Em outras palavras, essa preocupação requer a constante autoavaliação da equipe e a avaliação do processo de tratamento de cada usuário.
Ribeiro (2010) destaca estudo de Tanaka e Melo (2004) sobre a avaliação dos serviços de saúde, a qual deve ser procedimento usual na gestão dos serviços e articulada com ações técnicas e administrativas. E tudo como parte integrante do planejamento e tomada de decisões, levando em conta a percepção e as necessidades dos usuários, visando maior eficiência e eficácia. Destaca ainda pesquisas de Donabedian (1993), Lemme, Noronha e Resende (1991), Ramos e Lima (2003), Travassos e Martins (2004), Silva e Formigli (1994) e Weiss (1988) em que a satisfação com os serviços de saúde tem despertado a preocupação e o interesse de pesquisadores em conhecer as percepções, expectativas e sentimentos dos usuários a respeito dos serviços de saúde. Também, Silva, Lima e Ruas (2018) afirmam que um critério importante para avaliar a qualidade de serviços dos CAPS é a satisfação dos usuários, haja vista que a satisfação facilita a adesão e a continuidade no tratamento.
Mesmo levando em conta a importância da avaliação do atendimento ao usuário e da satisfação como resposta ao serviço que lhe é prestado; no entanto, em nossas discussões, têm emergido o seguinte questionamento: o usuário que está satisfeito com o serviço de saúde está também, ao mesmo tempo, desenvolvendo o processo da dependência para a autonomia? Estaria assim ampliando a sua rede de relacionamentos saudáveis fortalecendo sua convivência social e seu protagonismo?
Entendemos a importância da satisfação do usuário para com o serviço de saúde, e devemos trabalhar para esse objetivo, mas precisamos também estar atentos para a própria evolução do usuário em seu tratamento.
Essas percepções nos levaram à construção de critérios que pudessem ser sintetizados em indicadores da condição do usuário no decorrer de seu projeto terapêutico, de modo a servir de retroalimentação ao trabalho da equipe e, ao mesmo tempo, ao tratamento do usuário.
Então, desenvolvemos um estudo exploratório com base nesses indicadores com o objetivo da equipe multiprofissional analisar a eficácia e a eficiência do CAPS e a evolução do usuário da dependência para a autonomia e na ampliação de sua rede social saudável.
2. MÉTODO
Este estudo exploratório foi realizado no Centro de Atenção Psicossocial “Raineri Baiochi” da Secretaria Municipal de Saúde de Itapira, Estado de São Paulo.
Os critérios dos indicadores terapêuticos foram construídos levando-se em conta que o usuário com problemas decorrentes do uso, abuso ou dependência de substâncias psicoativas, por maior que seja o sofrimento físico e mental, quando procura ajuda num CAPS, traz expectativas quanto a melhora de sua condição clínica e psicossocial. Essas expectativas são também partilhadas pela família e pela própria equipe técnica. Com base em nossa prática clínica elencamos então critérios que distinguissem indicadores relacionados principalmente às condições da convivência social, pois os usuários geralmente chegam ao serviço de saúde com importante redução de sua rede de relacionamentos sociais saudáveis.
Este estudo incluiu todos os prontuários dos usuários em tratamento nas ocasiões de coleta de dados. Portanto, a aplicação desses critérios para a classificação em indicadores foi com base nos dados do prontuário clínico. Nele constam os dados demográficos, dados socioeconômicos e as informações obtidas do atendimento individual com os diversos profissionais da equipe, da participação do usuário em grupos e oficinas terapêuticas, do atendimento familiar, das visitas domiciliares e das discussões do caso na equipe técnica.
Mensalmente é feita pela coordenação do serviço uma revisão dos prontuários de cada usuário em tratamento para quantificar os procedimentos terapêuticos realizados para alimentar o Registro de Ações Ambulatoriais de Saúde (RAAS). A essa revisão foi periodicamente, ou seja, a cada três meses, associada a aplicação dos critérios para classificação do indicador respectivo. Cada indicador é representado por um pequeno selo colorido que é colado na página de rosto do prontuário. Desse modo, cada cor representa um indicador específico e somente um por prontuário para cada classificação. Esses selos nos prontuários também sinalizam aos profissionais para poderem concordar ou discordar da classificação.
Este estudo exploratório não foi submetido a Comitê de Ética em Pesquisa por se enquadrar na Resolução nº 510 de 7 de abril de 2016, Artigo 1º, incisos V e VII do Conselho Nacional de Saúde (Brasil, 2016), estando igualmente em conformidade com a Declaração de Helsinque (World Medical Association, 2020).
3. RESULTADOS
O Quadro 1 apresenta os indicadores e os respectivos critérios que identificam a condição do usuário no tratamento. Com base na experiência clínica dos autores foram catalogados 30 critérios e agrupados em quatro indicadores: Estável, Relativamente Estável, Instável e Sem Informação. O indicador Estável e o Relativamente Estável têm
Quadro 1 – Indicadores terapêuticos e os respectivos critérios de classificação.
Indicadores Critérios (Mínimo de três dos seguintes critérios para cada indicador)
EstávelCumprimento satisfatório ou regular do Projeto Terapêutico Singular (PTS); Resgate da função familiar; Retomada de atividades de vida normal como estudo, trabalho ou outra forma de reinserção social; Ampliação da rede de relacionamentos que ajudam a sustentar positivamente a vida sociofamiliar; Autonomia pessoal; Cooperação no ambiente em que vive; Autocuidado com a saúde; Redução significativa ou total de exposição a riscos à integridade física, psicológica e social; Abstinência ou redução significativa do uso de substâncias psicoativas.
Relativamente estávelCumprimento parcialmente satisfatório ou parcialmente regular do PTS; Resgate relativo da função familiar; Retomada parcial de atividades de vida normal como estudo, trabalho ou outra forma de reinserção social; Ampliação relativa da rede de relacionamentos que ajudam a sustentar positivamente a vida sociofamiliar; Relativa ou parcial autonomia; Relativa ou parcial cooperação no ambiente em que vive; Autocuidado parcial ou relativo com a saúde; Redução relativa de exposição a riscos à integridade física, psicológica e social; Redução relativa do uso de substância.
InstávelNão cumprimento ou cumprimento insatisfatório do PTS; Dependência sociofamiliar; Sem vinculação social por meio de estudo, trabalho ou outra atividade produtiva socialmente aceita; Rede de relacionamentos que promovem o transtorno; Dependente de cuidados de saúde; Exposição a riscos à integridade física, psicológica e social; Uso nocivo ou dependente de substâncias psicoativas.
Sem informaçãoAusente do tratamento nos últimos 60 dias; Sem notícias nos últimos 30 dias; Dificuldade de contato telefônico com usuário ou familiar; Dificuldade de contato domiciliar por meio de Agente Comunitário de Saúde; Visita domiciliar frustrada.
Fonte: Elaborado pelos autores.
nove critérios cada um; o indicador Instável sete critérios e o indicador Sem Informação cinco critérios. Três critérios no mínimo deveriam ser preenchidos para a classificação num determinado indicador.
Foram realizadas cinco classificações, a saber, no mês de fevereiro, maio, agosto e novembro de 2019 e fevereiro de 2020.
A Tabela 1 apresenta as somatórias das classificações por indicadores em frequências absolutas e frequências relativas. Nela verificamos que após um ano da aplicação dos critérios, as maiores frequências estão no indicador Estável: 47,6% (N = 101) em fevereiro de 2019; 47,6% (N = 115) em maio de 2019; 50,3% (N = 139) em agosto de 2019; 48,0% (N = 138) em novembro de 2019 e 50,9% (N = 141) em fevereiro de 2020.
Tabela 1 – Indicadores terapêuticos dos usuários em tratamento no CAPSad “Raineri Baiochi” em frequências absolutas (FA) e frequências relativas (FR).
Indicadores
Fevereiro 2019
FA FR
N %
Maio 2019
FA FR
N %
Agosto 2019
FA FR
N %
Novembro 2019
FA FR
N %
Fevereiro 2020
FA FR
N %
Estável
Relativamente Estável
Instável
Sem Informação
101 47,6
33 15,5
55 25,9
23 10,8
115 47,6
31 12,3
61 24,2
45 17,8
139 50,3
48 17,3
61 22,1
28 10,1
138 48,0
42 14,6
63 22,0
44 15,3
141 50,9
29 10,4
63 22,7
44 15,8
Total
212 99,8
252 99,9
276 99,8
287 99,9
277 99,8
Fonte: Elaborada pelos autores.
O indicador Instável aparece em segundo de maior frequência: 25,0 (N = 55) em fevereiro de 2019; 24,2% (N = 61) em maio de 2019; 22,1% (N = 61) em agosto de 2019; 22,0% (N = 63) em novembro e 22,7% (N = 63) em fevereiro de 2020.
A seguir, para o indicador Relativamente Estável, 15,5% (N = 33) em fevereiro de 2019; 12,3% em maio de 2019 (N = 31); 17,3% (N = 48) em agosto de 2019; 14,6% (N = 42) em novembro de 2019 e 10,4% (N = 29) em fevereiro de 2020.
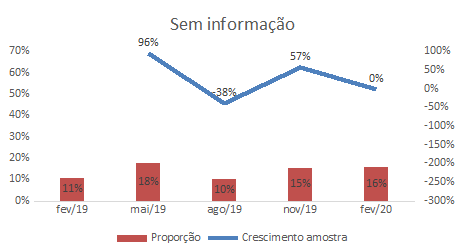
O indicador Sem Informação aponta 10,8% em fevereiro de 2019 (N = 23); 17,8% (N = 45) em maio de 2019; 10,1% (N = 28) em agosto de 2019; 15,3% (N = 44) em novembro e 2019 e 15,8% (N = 44) em fevereiro de 2020. A menor frequência absoluta da população em tratamento no CAPS foi registrada em fevereiro de 2019 (N = 212) e a maior em novembro de 2019 (N = 287). As frequências relativas das somatórias de cada indicador nos meses referentes da coleta de dados expostos na Tabela 1 estão comparativamente ilustradas na Figura 1, com arredondamento dos decimais para cima (> ou = 5) ou para baixo (< ou = 4).
De modo geral o indicador Estável mantém uma faixa entre a menor frequência relativa, 47,6%, e a maior frequência relativa, isto é, 50,9%, variação em torno de 3%, a qual indica que metade da população do CAPS está estável, ou seja, cumprindo no mínimo três critérios do referido indicador. No indicador Relativamente Estável a variação está entre 10,4%, fevereiro de 2020, e 17,3% em agosto de 2019, diferença de cerca de 7%. É a maior variação juntamente com o indicador Sem Informação: 10,8% em fevereiro de 2019 e 17,8% em maio de 2019. No indicador Instável a variação da menor para a maior frequência relativa é de 3,9% para 22,0% em novembro de 2019 e 25,9% em fevereiro de 2019. E as Figuras 2, 3, 4 e 5 comparam o crescimento proporcional do indicador ou da amostra dos extremos, ou seja, dos indicadores Estável, Relativamente Estável, Instável e Sem Informação, respectivamente, a partir das frequências relativas em relação ao período anterior.
Figura 1: Comparação das frequências relativas (FR) de cada indicador terapêutico.
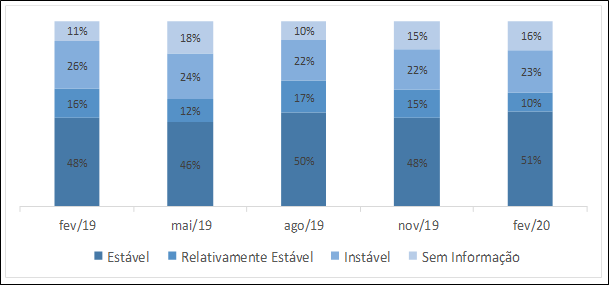
Figura 2: Crescimento proporcional do indicador Estável em frequências relativas (FR) em relação ao período anterior.
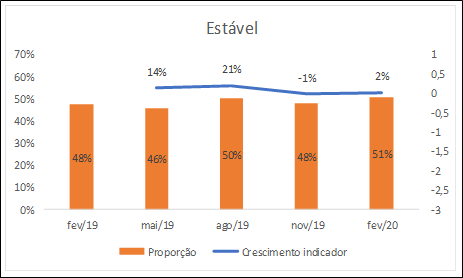
Figura 3: Crescimento proporcional do indicador Relativamente Estável em frequências relativas (FR) em relação ao período anterior.
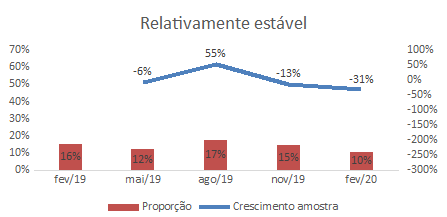
Figura 4: Crescimento proporcional do indicador Instável em frequências relativas (FR) em relação ao período anterior.
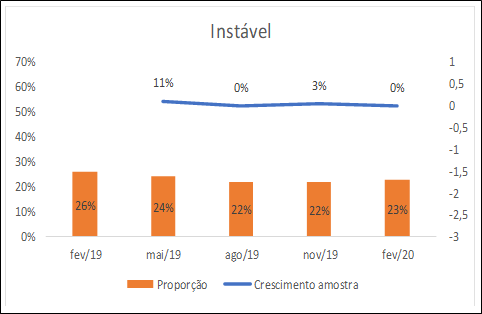
Figura 5: Crescimento proporcional do indicador Sem Informação em frequências relativas (FR) em relação ao período anterior.
5. DISCUSSÃO
A evolução do tratamento do usuário no CAPS é multidimensional. De um lado, refere-se a situações de vida como diminuição de dependência do serviço de saúde e da família, diminuição do uso de medicação, ampliação da rede de relacionamentos sociais saudáveis, melhora da condição física e de comorbidades e abstinência ou redução do consumo de substâncias psicoativas.
De outro, são consideradas as situações de vida como crises, lapsos, recaídas, redução da rede de relacionamentos sociais saudáveis e outros prejuízos sociais como desavenças ou separações familiares, desemprego, frustrações por falta de oportunidades, aumento do consumo de drogas, agravamento de condições clínicas, agravamento de comorbidades e ocasionalmente internações psiquiátricas. Levamos também em conta a ligação do usuário com o tratamento em critérios como não aderência, dificuldade de informação e visitas domiciliares frustradas.
Se observarmos os critérios expostos no Quadro 1 referentes ao indicador Estável, encontramos os critérios de superação tais como busca de uma vida mais significativa, melhora da autoestima, do otimismo, da cooperação. Da mesma forma com os critérios de reabilitação psicossocial, conforme Mateus (2013): busca pelo sentido à vida, autonomia, valorização à subjetividade, melhor adaptação frente ao desempenho de habilidades, conscientização dos direitos e do protagonismo. Deve-se destacar que os critérios são estabelecidos prioritariamente com a melhoria de vida pessoal e social da pessoa. Como pode ser observado, o consumo de substâncias psicoativas não é levado em conta como critério exclusivo ou radical, como um “tudo ou nada”, mas elencado como último dos critérios nos três indicadores. Tal vai ao encontro do conceito de clínica ampliada, ou seja, o transtorno é colocado entre parênteses, sem negar a gravidade da doença e sem ignorar o ponto vista clínico e psiquiátrico (Campos, 2003; Brasil, 2007b).
Quando um usuário chega ao serviço de saúde, em geral, sua rede de relacionamentos sociais saudáveis, isto é, no qual ele sustenta e é sustentado socialmente, está reduzida ou praticamente deteriorada. Então, o entendimento que uma boa evolução do usuário está relacionada com a ampliação dessa rede social, isto é, da rede social que lhe ajuda e no qual ele deve estar voltando a fazer parte e ao mesmo tempo contribuindo com a sua manutenção. Os critérios contemplam, assim, acima de tudo, após a melhora clínica, a valorização psicossocial. Assim, o CAPS pode melhor acolher e estimular o usuário a redimensionar a sua capacidade de “viver com”.
Consideramos que os indicadores Estável e Relativamente Estável são desejados por proporcionarem, dentro dos critérios desses indicadores, uma melhoria de vida, melhor reinserção do usuário na vida social e seu protagonismo. Nesse sentido, a somatória das médias desses dois indicadores, 48,8% a média das frequências relativas do indicador Estável e 14,0% a média das frequências relativas do Relativamente Estável, corresponde a 62% da população atendida. É um resultado que consideramos significativo frente as mais diversas dificuldades da superação ou estabilização do problema da dependência de drogas. Ao mesmo tempo, a atenção a ser dada para ampliar os resultados dos indicadores Estável e Relativamente Estável significa uma tentativa de redução do indicador Instável e Sem Informação. Cabe salientar que os casos que procuram ou são encaminhados ao CAPS são casos graves e na sua maioria com anos e anos de consumo de substâncias psicoativas e os problemas decorrentes.
Concordamos que a satisfação do usuário para com o serviço de saúde seja importante conforme os vários estudos apontados por Ribeiro (2010), já que possibilita uma maior adesão e com isso a continuidade do tratamento. A adesão ao tratamento é um passo de extrema importância, contudo em nosso ponto de vista não é o suficiente. Um usuário pode estar assíduo no CAPS apenas, por exemplo, para obter receita médica ou para obter outros ganhos secundários como evitar a pressão familiar, por questões relacionadas ao trabalho, previdência social, para evitar desdobramentos de processo judicial, entre outros. Entretanto, a questão é, sobretudo, considerar se os usuários satisfeitos com o serviço de saúde estão de fato desenvolvendo sua autonomia, sua reinserção social ou melhora de sua autoestima. Enfim, concordamos com Campos (2003) ao afirmar que o papel do profissional de saúde é também agir sobre o outro quando sob seus cuidados no sentido de estimular a capacidade dos outros a se ajudarem para, a partir de suas condições concretas de vida, enfrentarem seus problemas.
Este estudo exploratório evidenciou a preocupação de uma equipe de saúde mental que trabalha em um Centro de Atenção Psicossocial para pessoas com problemas decorrentes do uso, abuso ou dependência de substâncias psicoativas, não somente com a satisfação do usuário para com o serviço no qual está vinculado, como aponta a literatura especializada, mas também se esse usuário está evoluindo da dependência para a autonomia.
A ideia de desenvolver critérios que pudessem fornecer aos profissionais do CAPS indicações da condição do usuário no tratamento, além da preocupação com a satisfação do usuário, pareceu-nos uma promissora fonte de dados. Essa fonte de dados, como algo novo no trabalho em saúde mental, dimensiona trabalhar com mais segurança e estabelecer metas atingíveis. As mudanças de vida não são ocorrências simples, mas trabalho árduo e perseverante. Assim, esses dados podem trazer aos profissionais um quadro de como está o próprio trabalho desenvolvido pela equipe técnica do CAPS e também, de forma mais objetiva, em que condição determinado usuário se encontra em seu processo de reabilitação clínica e reinserção social. Isto é, se o usuário está caminhando da dependência para a autonomia respeitando o ritmo próprio de sua caminhada e, simultaneamente, se está ampliando sua rede de relações sociais saudáveis.
Os resultados deste estudo sugerem que a equipe técnica deve concentrar esforços para aumentar a frequência dos indicadores Estável e Relativamente Estável, visando dessa forma diminuir a frequência dos indicadores Instável e Sem Informação que representa neste estudo 37,3% dos usuários em tratamento.
Ao mesmo tempo, os resultados podem denotar que aqueles classificados no indicador Instável, somatória da média em frequência relativa 23,3%, que mantêm a frequência regular no serviço, podem estar satisfeitos com o atendimento que recebem. Porém, podem também ser a expressão de não estar havendo uma disposição do próprio usuário para melhorar sua condição e ampliar a sua rede saudável de relacionamentos. Portanto, os dados podem contribuir, sobretudo, para reorientar a equipe técnica no esforço da manutenção dos usuários que estão Estáveis e Relativamente Estáveis e melhorar a adesão e a evolução dos usuários Instáveis ou Sem Informações investindo em outras estratégias. Tais preocupações estão dentro do princípio de equidade, um dos pilares do Sistema Único de Saúde, qual seja tratar igualmente os iguais e desigualmente os desiguais (Brasil, 1990).
Por ser um estudo exploratório é necessário aprimorar a metodologia utilizada e os critérios dos indicadores terapêuticos devem ser aperfeiçoados conforme novas classificações e análises forem sendo feitas. Outra questão que deve ser vista com atenção, embora nossa prática seja mais de clínica que de pesquisa, se refere sobre a concordância dos profissionais sobre a utilização dos indicadores. Uma ideia é que no futuro no mínimo dois profissionais façam a classificação dos indicadores de forma independente e concomitantemente. Isso poderá adicionar uma maior rigorosidade ao método e consequentemente aos resultados.
Compreendemos que a proposta metodológica aqui exposta é exploratória, portanto inicial ou de sondagem, e necessita de avanços para aprofundar a possibilidade de se trabalhar na saúde mental de forma quantitativa sustentada pela forma qualitativa. Esperamos que seja uma tentativa possível de quantificar o trabalho de um Centro de Atenção Psicossocial sem abrir mão daquilo que mais o caracteriza: o acolhimento e o trabalho de apoio visando a reabilitação do humano.
AGRADECIMENTOS
Os autores agradecem a Ana Luiza Campos e Marco Resende Rapeli pelo apoio na construção dos gráficos.
REFERÊNCIAS
BRASIL. Presidência da República. Lei Nº 8.080 de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Disponível em: <http://www.planalto.gov.br/ccivil_03/leis/l8080.htm> Acesso em 13 jun 2020.
BRASIL. Presidência da República. Lei Nº 10.216 de 6 de abril de 2001. Dispõe sobre a proteção e os direitos das pessoas portadoras de transtornos mentais e redireciona o modelo assistencial em saúde mental. Disponível em: <http://www.planalto.gov.br/ccivil_03/leis/leis_2001/l10216.htm> Acesso em 03 jun 2020.
BRASIL. Ministério da Saúde. Portaria nº. 336, de 19 de fevereiro de 2002.Estabelece as modalidades de serviços nos Centros de Atenção Psicossocial (CAPS), definidas por ordem crescente de porte/complexidade e abrangência populacional.Disponível em: <http://www.saude.gov.br/portarias/2002> Acesso em 04 abr 2020.
BRASIL. Ministério da Saúde. Saúde Mental no SUS: acesso ao tratamento e mudança do modelo de atenção. Relatório de Gestão 2003-2006. Brasília, 2007a. Disponível em: <http://bvsms.saude.gov.br/bvs/publicacoes/relatorio_gestao_saude_mental_2003-2006.pdf> Acesso em 02 set 2020.
BRASIL. Ministério da Saúde. Clínica ampliada, equipe de referência e projeto terapêutico singular.2. ed. Brasília, 2007b. Disponível em: <https://cursosextensao.usp.br/pluginfile.php/48565/mod_resource/content/1/Texto%> Acesso 02 out 2020.
BRASIL. Ministério da Saúde. Resolução nº 510 de 7 de abril de 2016. Dispõe sobre a pesquisa em Ciências Humanas e Sociais. Disponível em: <http://www.conselho.saude.gov.br/resolucoes/2016/Reso510.pdf> Acesso em 04 abr 2020.
CAMPOS, G. W. S. Saúde Paideia. 3. ed. São Paulo: Hucitec, 2003.
MATEUS, M. D. A atenção psicossocial. In: MATEUS, M. D. (Org.). Políticas de saúde mental: baseado no curso Políticas Públicas de Saúde Mental, do CAPS Luiz R. Cerqueira. São Paulo: Instituto de Saúde, 2013, p. 290-305.
RIBEIRO, D. F. Qualidade em serviços públicos de saúde: a percepção dos usuários do hospital universitário em um município paraibano 2010. 88 f. Dissertação (Mestrado Profissional em Saúde Pública) – Centro de Pesquisas Aggeu Magalhães, Fundação Oswaldo Cruz, Recife, 2010.
SECRETARIA MUNICIPAL DE SAÚDE DE ITAPIRA. Projeto Técnico do Centro de Atenção Psicossocial “Raineri Baiochi”. Secretaria Municipal de Saúde de Itapira Estado de São Paulo, 2005.Disponível em: <https://www.itapira.sp.gov.br/saude/saude_mental/CAPSad/> Acesso em 04 abr 2020.
SILVA, S. N.; LIMA, M.G.; RUAS, C.M. Avaliação de Serviços de Saúde Mental Brasileiros: satisfação dos usuários e fatores associados. Ciênc. Saúde Coletiva [online], 23 (11): 2018, 3799-3810. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S141381232018001103799&lng=pt&nrm=iso> Acesso em 04 abr 2020.
WORLD MEDICAL ASSOCIATION. Declaration of Helsinki: Ethical principles for medical research involving human subjects. Disponível em: <https://www.wma.net/policies-post/wma-declaration-of-helsinki/> Acesso em 04 nov 2024.
Orcid:
https://orcid.org/0000-0001-9072-048X
Coordenador do Centro de Atenção Psicossocial “Raineri Baiochi” da Secretaria Municipal de Saúde de Itapira, Estado de São Paulo. Psicólogo e Mestre em Filosofia da Educação pela Universidade Metodista de Piracicaba. Pós Graduado em Saúde Pública com Especialização em Saúde Mental pela UNICAMP – Contato:
joseantoniozago@hotmail.com
Orcid:https://orcid.org/0000-0002-6634-6456 Psiquiatra do Centro de Atenção Psicossocial “Raineri Baiochi” da Secretaria Municipal de Saúde, Itapira, Estado de São Paulo. Psicanalista pela Sociedade Brasileira de Psicanálise do Rio de Janeiro e Sociedade Brasileira de Psicanálise de São Paulo.Contato: adrianarapeli@gmail.com
