PRESERVING THE FERTILITY OF ONCOLOGY PATIENTS
REGISTRO DOI: 10.69849/revistaft/cs10202411261752
Souza, Jéssica
Santos, Mirian
Amparo, Patrícia
Ferraz, João
RESUMO
As práticas que englobam a preservação da fertilidade em pacientes oncológicos, vem ganhando notoriedade e atenção no ramo da medicina, isso acontece devido aos grandes avanços tecnológicos que possibilitaram o aprimoramento de novas técnicas e tratamentos na área oncológica, aumentando a longo prazo, a cura e a sobrevivência desses pacientes, podendo oferecer uma alternativa promissora de elevar as probabilidades desses pacientes exercerem o desejo de serem pais. Essa revisão literária oferece como objetivo, focar e explorar as possíveis estratégias que possibilitem a preservação da fertilidade, avaliando e discutindo sobre seus métodos, suas indicações, a sua eficácia e possíveis implicações atreladas a cada técnica, correlacionando e identificando lacunas que possam surgir durante esse processo.
Palavras-chave: oncofertilidade, fertilidade, oncológicos, técnicas, preservação.
ABSTRACT
The process of preserving the fertility of oncology patients has been gaining notoriety and attention in the field of medicine, this is due to major technological advances that have enabled the improvement of techniques and treatments in the oncology area, increasing the long-term cure and survival of these patients. This literary review aims to focus and explore possible strategies that enable fertility preservation, evaluating and discussing methods, indications, efficacies and possible implications of each technique, correlating and identifying gaps that may arise during this process.
Keywords: oncofertility, fertility, oncology, tecniques, preservation.
INTRODUÇÃO
O crescimento descontrolado de células é comumente chamado de câncer. Essas células realizam sua divisão e sua multiplicação desordenadamente, podendo invadir tecidos, órgãos e até se alastrando por todo o corpo (metástase). O tratamento oncológico pode variar de acordo com suas técnicas, a quimioterapia utiliza de medicamentos para destruir ou evitar que as células cancerígenas sigam se desenvolvendo, a radioterapia utiliza de radiações ionizantes para aniquilar as células tumorais e a intervenção cirúrgica utiliza de meios cirúrgicos para a remoção da área afetada. Todo tratamento no combate ao câncer gera danos irreversíveis, por se tratar de formas abruptas e muitas vezes tóxicas. Com as grandes taxas de sobrevivência ao câncer, surge a necessidade de avaliar a qualidade de vida dos pacientes pós-tratamento oncológico, isso inclui compreender o desejo e a necessidade de pacientes em querer ter filhos. Essa vertente gerou e fermentou debates sobre essa importante preocupação, que segue sendo discutidos constantemente.
OBJETIVO
Abordar as estratégias de preservação da fertilidade que incluem grandes variedades de técnicas e métodos que visam principalmente, minimizar os danos causados pelo câncer e pelo seu tratamento agressivo, oferecendo a oportunidade e a possibilidade de reprodução. O melhor método ou técnica deverá ser avaliado por uma equipe médica que escolherá a abordagem mais eficaz para o caso do paciente, os critérios avaliados incluem: tipo de câncer, tratamento ou idade.
JUSTIFICATIVA
INCIDÊNCIA DE CÂNCER EM MULHERES E HOMENS (%) E OS MAIS RECORRENTES
O câncer é o principal problema de saúde pública no mundo, figurando como uma das principais causas de morte e, como consequência, uma das principais barreiras para o aumento da expectativa de vida. Na maioria dos países, corresponde à primeira ou à segunda causa de morte prematura, antes dos 70 anos. O impacto da incidência e da mortalidade por câncer está aumentando rapidamente no cenário mundial. Tal aumento resulta principalmente das transições demográfica e epidemiológica pelas quais o mundo está passando.¹ O envelhecimento, a mudança de comportamento e do ambiente, incluindo mudanças estruturais, que têm impacto na mobilidade, na recreação, na dieta e na exposição a poluentes ambientais, favorecem o aumento da incidência e da mortalidade por câncer.² Nos países com alto Índice de Desenvolvimento Humano (IDH), observa-se o impacto na redução das taxas de incidência e mortalidade por câncer pelas intervenções eficazes para prevenção, detecção precoce e tratamento. Já nos países em transição, essas taxas seguem aumentando ou estáveis. Sendo, portanto, o desafio para esses países a melhor utilização dos recursos e os esforços para tornar mais efetivo o controle de câncer.¹
Foram estimados, para o ano de 2023, no Brasil, 704 mil casos novos de câncer. Excluindo o câncer de pele não melanoma, espera-se a ocorrência de 483 mil casos novos, sendo 49,5% em homens (239 mil casos novos) e 50,5% (244 mil casos novos) em mulheres. O câncer infantojuvenil (de 0 a 19 anos) representará 7.900 casos, com discreto predomínio no sexo masculino com 4.200 (53,2%) casos novos e 3.700 (46,8%) no sexo feminino.³
Com exceção do câncer de pele não melanoma, os tipos de câncer mais incidentes corresponderão a cerca de 70,0% de todos os casos. Os cânceres de mama feminina e próstata representa aproximadamente 15,0% dos casos novos cada um, seguidos do câncer de cólon e reto (9,4%), traqueia, brônquio e pulmão (6,7%), estômago (4,4%) e colo do útero (3,5%). A análise por gênero mostra que o câncer de próstata é o mais frequente entre os homens (30,0%), seguido dos cânceres de cólon e reto (9,2%), traqueia, brônquio e pulmão (7,5%), estômago (5,6%) e cavidade oral (4,6%). O câncer de mama feminina é o que mais acomete as mulheres (30,1%) e o câncer de cólon e reto é o segundo mais frequente (9,7%). Na sequência, observam-se os cânceres do colo do útero (7,0%), traqueia, brônquio e pulmão (6,0%) e tireoide (5,8%) (Figura 1).³
Figura 1: Distribuição proporcional dos dez tipos de câncer mais incidentes estimados para 2023 por sexo, exceto pele não melanoma.
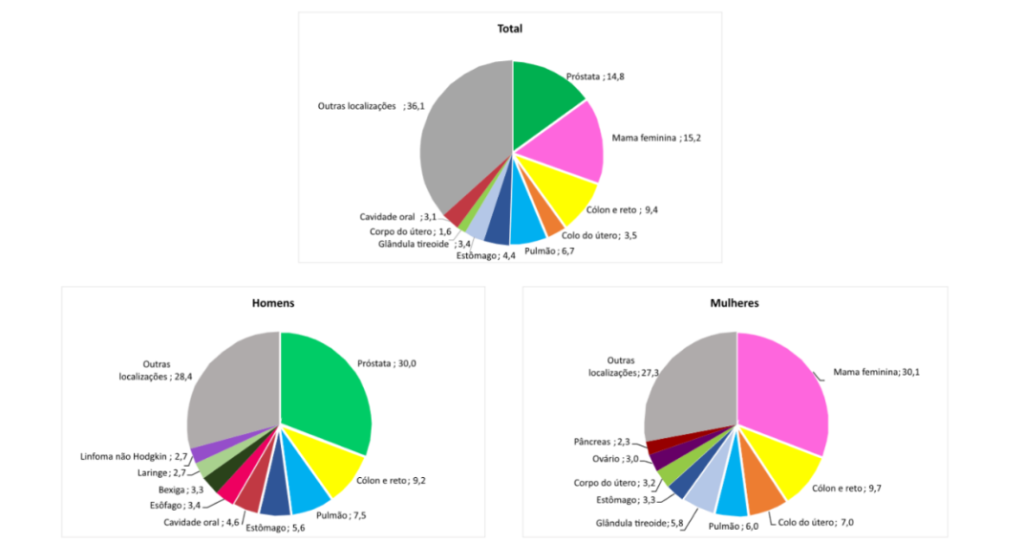
Fonte: Dados extraídos da Estimativa 2023: Incidência de Câncer no Brasil do INCA.
Para o Brasil, a estimativa para o triênio de 2023 a 2025 aponta que ocorrerão 704 mil casos novos de câncer, 483 mil se excluídos os casos de câncer de pele não melanoma. Este é estimado como o mais incidente, com 220 mil casos novos (31,3%), seguido pelos cânceres de mama, com 74 mil (10,5%); próstata, com 72 mil (10,2%); cólon e reto, com 46 mil (6,5%); pulmão, com 32 mil (4,6%); e estômago, com 21 mil (3,1%) casos novos. Estima-se que os tipos de câncer mais frequentes em homens serão pele não melanoma, com 102 mil (29,9%) casos novos; próstata, com 72 mil (21,0%); cólon e reto, com 22 mil (6,4%); pulmão, com 18 mil (5,3%); estômago, com 13 mil (3,9%); e cavidade oral, com 11 mil (3,2%). Nas mulheres, os cânceres de pele não melanoma, com 118 mil (32,7%); mama, com 74 mil (20,3%); cólon e reto, com 24 mil (6,5%); colo do útero, com 17 mil (4,7%); pulmão, com 15 mil (4,0%); e tireoide, com 14 mil (3,9%) casos novos figurarão entre os principais.4
TRATAMENTOS PARA O CÂNCER QUE PODEM PREJUDICAR A FERTILIDADE FEMININA E MASCULINA
Como já citado anteriormente, o câncer é o principal problema de saúde pública no mundo3 e quando o assunto é o tratamento, os médicos optam por fazer aquilo que é melhor para o paciente visando a cura, mas, deve-se destacar os efeitos colaterais deixados nos pacientes, que é o prejuízo do tratamento, principalmente se tratando da fertilidade. Além da cura, existe uma preocupação atual com a qualidade de vida após o tratamento do câncer, o que inclui a capacidade de conceber no futuro.5
FEMININA
Cirurgia
A cirurgia pode ser necessária para um tumor que está dentro ou perto de outro órgão reprodutor, como um ovário ou tuba uterina, ou o útero ou colo do útero, nesse caso, pode-se citar a histerectomia, ooforectomia e traqueletomia, para remoção do útero, dos ovários e o colo uterino, respectivamente. Algumas mulheres com alto risco de câncer de mama, útero e ovário, ou que têm uma síndrome de câncer hereditário podem optar por fazer uma histerectomia parcial ou total como um meio de ajudar a prevenir o início dos cânceres. Também pode ser necessário para um tumor que está em órgãos abdominais (barriga) ou pélvicos próximos, como cólon, reto ou ânus. Às vezes, outros tipos de cirurgia de câncer que é feita para tumores no abdômen ou pelve podem causar cicatrizes dentro e ao redor dos órgãos reprodutivos. São as chamadas aderências. Eles podem bloquear os ovários, as trompas de Falópio ou o útero, impedindo que os óvulos viajem para encontrar os espermatozoides. Isso significa que os óvulos não podem ser fertilizados e implantados no útero. Existem alguns tumores que acontecem perto do sistema nervoso, como o cérebro ou a medula espinhal. Essas cirurgias podem afetar a fertilidade da mulher.6
Radioterapia
Os tratamentos de radiação usam raios de alta energia para matar as células cancerosas. A radiação que é direcionada para ou em torno dos órgãos reprodutivos de uma mulher pode afetar a fertilidade.6
A radiação que é direcionada para ou ao redor dos ovários danifica-os o suficiente para afetar sua função. Mesmo que a radiação não seja direcionada diretamente para os ovários, os raios podem ser absorvidos e ainda podem danificar os ovários. Quando a radiação é direcionada para dentro da vagina, os ovários absorvem uma alta dose de radiação. Para uma mulher que recebe radioterapia no abdômen (barriga) ou pélvis, a quantidade de radiação absorvida pelos ovários determinará se ela se torna infértil. Altas doses podem destruir alguns ou todos os óvulos nos ovários e podem causar infertilidade ou menopausa precoce. A maioria das mulheres que recebem radiação pélvica perderá sua fertilidade. Mas, alguns óvulos podem sobreviver se os ovários forem movidos para mais longe da área alvo em uma pequena cirurgia para preservá-los que pode ser feita antes do início da radiação.6
A radiação para o útero pode causar cicatrizes, o que diminui a flexibilidade e o fluxo sanguíneo para o útero. Também torna o útero incapaz de esticar até o tamanho total durante a gravidez. Esses problemas podem limitar o crescimento e a expansão do útero durante a gravidez. Mulheres que tiveram radiação no útero têm um risco aumentado de aborto espontâneo, bebês de baixo peso ao nascer e nascimentos prematuros.6
Às vezes, a radiação para o cérebro afeta a glândula pituitária. A glândula pituitária normalmente sinaliza os ovários para fazer hormônios, então interferir com esses sinais pode afetar a ovulação (a liberação de óvulos dos ovários). Isso pode ou não afetar a fertilidade, dependendo do foco e da dose da radiação.6
Quimioterapia
A quimioterapia funciona matando as células do corpo que estão se dividindo rapidamente. Os hormônios, como o estrogênio, necessários para liberar óvulos a cada mês e preparar o útero para uma possível gravidez são feitos nas células dos ovários (ovócitos). Os ovócitos tendem a se dividir rapidamente, por isso muitas vezes são afetados pela quimioterapia. Isso pode levar à perda desses hormônios importantes e pode afetar a fertilidade. Às vezes, uma mulher entrará em menopausa prematura ou precoce. Os riscos de infertilidade permanente são ainda maiores quando as mulheres são tratadas com quimioterapia e radioterapia na barriga (abdômen) ou pelve6.
MASCULINA
Cirurgia
A cirurgia pode ser necessária para um tumor que está dentro ou perto de um órgão, como um testículo, ou o pênis, bexiga ou reto, nesse caso, pode-se citar a orquiectomia, para remoção de um testículo, orquiectomia bilaterial, quando há remoção dos dois testículos, muito recomendado em casos de câncer de próstata que se espalhou além da próstata para tecidos próximos e prostatectomia radical, é recomendada para os homens que têm câncer de próstata que não se espalhou além da próstata, a cirurgia remove a próstata e deixa os homens sem produção de sêmen e sem ejaculação de espermatozoides. A cirurgia para tratar alguns cânceres de bexiga é muito parecida com uma prostatectomia radical, exceto que a bexiga também é removida junto com a próstata e vesículas seminais. Este procedimento é chamado de cistectomia radical. Como essa cirurgia remove a bexiga e a próstata, não há produção de sêmen e nem ejaculação de espermatozoides após a cirurgia. Também pode ser necessário para um tumor que está dentro ou perto do sistema nervoso, como o cérebro ou a medula espinhal. Alguns tipos de cirurgia de câncer podem danificar os nervos que são necessários para ejacular o sêmen. Eles incluem a remoção de gânglios linfáticos na barriga (abdômen), que podem fazer parte da cirurgia para câncer de testículo e alguns cânceres colorretais. Os nervos podem ser danificados quando os gânglios linfáticos estão sendo removidos, e isso pode causar problemas com a ejaculação. Essas cirurgias podem afetar a fertilidade do homem.7
Radioterapia
Os tratamentos de radiação usam raios de alta energia para matar as células cancerosas. A radiação que é direcionada diretamente para os testículos, ou para áreas pélvicas próximas, pode afetar a fertilidade de um homem. Isso ocorre porque a radiação em altas doses mata as células-tronco que produzem espermatozoides.7
Radioterapia para câncer de testículo
A radiação é direcionada diretamente aos testículos para tratar alguns tipos de câncer testicular e pode ser usada para tratar leucemia infantil. Homens jovens com seminoma (um tipo de câncer do testículo) podem precisar de radiação para a área da virilha depois que um testículo foi removido. A radiação é direcionada muito perto do testículo restante, danificando-o. Mesmo quando um homem recebe radiação para tratar um tumor em seu abdômen (barriga) ou pélvis, seus testículos ainda podem acabar recebendo radiação suficiente para prejudicar a produção de espermatozoides.7
Às vezes, a radiação para o cérebro afeta o hipotálamo e a glândula pituitária. O hipotálamo e a hipófise trabalham juntos para produzir dois hormônios importantes chamados LH e FSH. Esses hormônios são liberados na corrente sanguínea e sinalizam os testículos para produzir testosterona e para produzir espermatozoides. Quando o câncer ou tratamentos de câncer interferem com esses sinais, a produção de espermatozoides pode ser diminuída e a infertilidade pode ocorrer.7
Quimioterapia
Certos medicamentos quimioterápicos administrados durante a infância podem danificar os testículos e afetar sua capacidade de produzir espermatozoides. Certos tipos de quimioterapia mais tarde na vida também podem afetar a produção de espermatozoides.7
A quimioterapia funciona matando as células do corpo que estão se dividindo rapidamente. Como os espermatozoides se dividem rapidamente, eles são um alvo fácil para danos causados pela quimioterapia. A infertilidade permanente pode resultar se todas as células imaturas nos testículos que se dividem para produzir novos espermatozoides (células-tronco espermatogoniais) forem danificadas a ponto de não conseguirem mais produzir espermatozoides em maturação. Após o tratamento quimioterápico, a produção de espermatozoides diminui ou pode parar completamente. Alguma produção de espermatozoides pode retornar, mas pode levar muitos anos e, às vezes, não retorna.7
Os riscos de infertilidade permanente são ainda maiores quando os homens são tratados com quimioterapia e radioterapia no abdômen (barriga) ou pelve.7.
Terapia alvo e imunoterapia
Homens que tomam talidomida ou lenalidomida têm um alto risco de causar defeitos congênitos em um feto exposto a essas drogas, que podem permanecer no sêmen por alguns meses após o término do tratamento. Os oncologistas recomendam que os homens e qualquer parceiro sexual que seja capaz de engravidar usem formas extremamente eficazes de controle de natalidade, por exemplo, um preservativo para o homem e um contraceptivo hormonal de longa duração ou DIU para a mulher.7
Terapia hormonal
Algumas terapias hormonais usadas para tratar a próstata ou outros tipos de câncer podem afetar hormônios que ajudam a desenvolver espermatozoides. A produção e o número de espermatozoides podem ser menores. Isso pode afetar sua capacidade de ter um filho. Essas drogas também podem causar efeitos colaterais sexuais, como um menor desejo sexual e problemas com ereções, enquanto os pacientes estão tomando-os. A diminuição na produção de espermatozoides e os efeitos colaterais sexuais tendem a melhorar uma vez que essas drogas são interrompidas.7
MÉTODOS
Após a realização de pesquisas em plataformas de dados nas bases de Scielo, PubMed, e American Cancer Society utilizando as palavras chaves, foi possível o acesso a artigos e revistas que mencionam e explicam as técnicas voltadas ao intuito de preservar a fertilidade em pacientes oncológicos. Nos métodos mais utilizados temos a Fertilização in vitro (FIV) que realiza a união de um óvulo e dos espermatozoides em uma placa de petri, e, cria- se o ambiente ideal para que haja interação e a junção de ambos8, e a Injeção Intracitoplasmática de Espermatozoides (ICSI) decorre através da administração do espermatozoide diretamente no ovulo, realizando a junção dos dois.8
PROCEDIMENTOS PARA PRESERVAÇÃO DA FERTILIDADE ANTES DO TRATAMENTO ONCOLÓGICO
Os tratamentos oncológicos podem afetar e causar danos irreparáveis nos tecidos dos órgãos reprodutores, gerando comprometimento em diferentes graus e interferindo na fertilidade9.
A oncofertilidade é uma área da medicina que busca preservar a fertilidade de pacientes oncológicos, nessa especialidade os médicos visam antecipar as técnicas de preservação, aumentando as taxas de sucesso e a capacidade reprodutiva de futuramente realizar a reprodução 9.
A escolha mais adequada do método a ser utilizado é avaliada pelo médico onde fatores como, a duração do tratamento, tipo, estágio e localização do câncer são considerados e avaliados.
FEMININA
Criopreservação de óvulos
É um dos métodos mais utilizados no Brasil e no mundo. De acordo com a Anvisa o SisEmbrio (Sistema Nacional de Produção de Embriões) registrou 56.578 ciclos realizados através de fertilização in vitro por meio de criopreservação de óvulos em 2023, observa-se um aumento de 9,45% comparado ao do ano anterior.10 A mulher produz somente um óvulo por período menstrual, essa técnica consiste em estimular a produção de óvulos durante o ciclo menstrual através de medicamentos administrados via oral ou injeções hormonais aplicadas no pé da barriga no intuito de aumentar a quantidade entre 10 e 15 óvulos. Após a estimulação a paciente deve aguardar um período de 12 dias para que a formação de novos óvulos seja produzida, durante esse período a paciente segue com acompanhamento diário com ultrassonografia para avaliação da quantidade de óvulos. Assim que uma quantidade adequada e suficiente mesmo considerando as possíveis perdas é identificada, ela pode retornar para realizar a coleta dos óvulos, que ocorre por meio de sedação e procedimento cirúrgico onde os óvulos são aspirados, retirados cuidadosamente e congelados em nitrogênio a cerca de 196º negativos e seguem preservados por tempo indeterminado até que seja possível a utilização. Essa técnica criou notoriedade rapidamente e atualmente é uma das técnicas preferidas entre mulheres com menos de 35 anos que pensam em ser mãe futuramente. Contudo, vale lembrar que nesses casos a idade da doadora dos oócitos é fundamental para esses resultados satisfatórios.11
Criopreservação de embriões
A criopreservação de embriões é um processo consagrado pela literatura médica. O primeiro caso relatado de nascimento vivo após a criopreservação e descongelamento de embriões foi em 1983.12 Esse método consiste na utilização de os óvulos frescos coletados após a estimulação ovariana, e realizar fertilização seja por meio de fertilização in vitro (FIV) ou por Injeção Intracitoplasmática de Espermatozoides (ICSI) gerando embriões que enfim serão criopreservados em nitrogênio por tempo indeterminado. Em 2023 o Brasil avaliou o número de embriões congelados e surpreendeu ao chegar à incrível marca de 115.318 registrados pela Anvisa10.
Criopreservação do tecido ovariano
Nesse método a paciente realiza uma laparoscopia onde se coleta fragmentos do córtex ovariano, esses fragmentos são congelados. Após finalizar o tratamento oncológico esse tecido é reimplantado possibilitando a restauração da função hormonal ovariana, e a gestação natural ou por estímulo ovariano13
Supressão da função ovariana
É utilizado medicamentos conhecidos como análogos do GnRH, que tem como função impedir a produção hormonal do ovário evitando assim o surgimento de oócitos que adotam um meio de repouso, dessa forma a paciente deixa de ovular, e seus folículos seguem protegidos durante todo o tratamento oncológico.
A eficácia dessa abordagem ainda gera dúvidas e assuntos e segue sendo questionada pela comunidade médica, sendo recomendada somente para pacientes jovens que não possuem grande intervalo de tempo antes de iniciar o tratamento oncológico, e quando as pacientes não tiveram a oportunidade de avaliar e de conhecer outras técnicas.14
Transposição ovariana
Através de técnicas cirúrgicas minimamente invasivas os ovários são afastados do local que ocorre a irradiação, evitando dessa forma a exposição direta a radioterapia. Ao término do tratamento oncológico a mesma cirurgia é realizada novamente retornando os ovários ao seu local original.13
MASCULINA
Criopreservação do sêmen
Esse método é o mais comum para os homens que manifestam o desejo de serem pais, é um método simples e fácil de executar, o sêmen é coletado através da masturbação ou por técnicas cirúrgicas (biópsia ou microdissecção testicular) na própria clínica, para que a amostra esteja fresca e seja possível avaliar o desempenho dos espermatozoides, sendo possível averiguar problemas, más formações e até infertilidade do paciente . Após a coleta, o material é congelado em nitrogênio e pode se manter assim por tempo indeterminado. Essa técnica é normalmente utilizada quando há urgência em iniciar o tratamento oncológico.
Criopreservação do tecido testicular
Assim como a criopreservação do tecido uterino, esse método também consiste na retirada de fragmentos do tecido testicular e seu congelamento. Após o tratamento oncológico e comprovado a cura, o tecido é reimplantado novamente possibilitando a formação de seus próprios espermatozoides. Essa técnica, no entanto, ainda está sob pesquisas e até o momento é recomendada para meninos pré-púberes15.
A FERTILIDADE APÓS O TRATAMENTO ONCOLÓGICO
Se tratando de uma doença agressiva como o câncer, muitas vezes o paciente e os médicos se preocupam unicamente com o tratamento oncológico, que, em sua maioria, têm efeitos colaterais e um desses efeitos pode ser a fertilidade. Há casos também em que o paciente não pode esperar para iniciar o tratamento oncológico, devido a severidade da doença, dificultando a preservação prévia da fertilidade.
Não se pode dizer que será impossível pensar na fertilidade após o tratamento oncológico, mas, evidentemente, o processo será mais difícil e as chances de sucesso serão menores. Primeiramente, é necessário que haja uma avaliação do caso pelo médico responsável, especializado em reprodução humana, que irá solicitar exames necessários para avaliar a funcionalidade dos órgãos reprodutivos. Essa avaliação mostrará o grau de agressividade do tratamento que foi utilizado visando a cura do paciente.
Os pacientes que permaneceram com as funções reprodutivas, após o tratamento oncológico, têm a possibilidade de ter filhos pela forma natural. Nos casos em que os pacientes tiveram danos na produção dos gametas apenas e não em todo o órgão reprodutivo, pode ser indicada uma doação de óvulos ou espermatozoides, seguida de fertilização in vitro (FIV). Já nos casos em que o paciente foi afetado em toda a funcionalidade reprodutiva, a adoção pode ser uma alternativa.
Gravidez de forma natural
Quando o tratamento oncológico não afeta a produção dos óvulos ou dos espermatozoides, é possível que a gravidez aconteça de forma natural, porém, em mulheres, a idade da paciente é um ponto importante a ser considerado, pois a partir dos 35 anos a taxa de fecundidade entra em declínio, se tornando uma gravidez com possíveis riscos, por ser tardia, diminuindo assim as chances de engravidar naturalmente e com maior probabilidade de complicações para a mãe e o bebê.
Para que a gravidez de forma natural aconteça, é necessário, primeiramente, que após o tratamento ser finalizado a/o paciente aguarde a margem de segurança. Essa margem se dá para que o paciente se recupere e aconteça uma gestação saudável. Com isso, procurar um médico especialista e verificar como está a fertilidade feminina e/ou masculina, é muito importante. Um fator favorável ao processo, é quando a paciente menstrua normalmente, pois será através da menstruação, que haverá acompanhamento de melhores condições do ciclo. Além disso, o especialista irá realizar exames de sangue e de imagem para analisar o órgão de reprodução.
Doação de gametas
A doação de gametas é realizada com o banco de óvulos ou espermatozoides, através de uma ovodoação compartilhada.
A FIV convencional consiste na retirada dos ovócitos, localizados no interior dos folículos ovarianos, e na coleta de sêmen do parceiro, para posterior interação entre os gametas masculino e feminino, possibilitando a fertilização entre estes. Essas interações ocorrem no laboratório, fora do corpo da mulher.16
Ovócitos de mulheres jovens possuem grande potencial de fertilização, e é esse potencial que é utilizado na ovodoação. Nesse tipo de terapia, ovócitos de uma mulher doadora são fertilizados com o sêmen do marido da paciente (receptora), e os embriões formados são transferidos para o útero da receptora. Os ovócitos da doadora são estimulados e recuperados utilizando a técnica de fertilização in vitro. A ovodoação costuma ser compartilhada, ou seja, a doadora também necessita realizar FIV para obter gestação, geralmente por fator masculino ou tubário, e doará metade dos seus ovócitos para uma receptora. Esse processo de doação é anônimo, não havendo conhecimento entre os casais.16
Trata-se de uma prática criada pela classe médica para auxiliar na obtenção de gametas femininas e beneficiar pacientes que desejam alcançar a gravidez com assistência profissional.17
Já a fecundação assistida por ICSI consiste na injeção de um único espermatozoide vivo, com mobilidade, no citoplasma do ovócito.18Isso ocorre quando o material genético é limitado, em casos mais graves.
Adoção
Embora a sociedade atual valoriza os laços consanguíneos, se tratando, principalmente em ter filhos, a adoção se torna uma grande aliada em casos em que há infertilidade. Com base nos estudos de Weber, em 2003, com 240 pais adotivos, observou-se que a principal motivação para adoção foi devido à infertilidade.19
O processo de habilitação à adoção ocorre a partir do atendimento a um conjunto de exigências do ponto de vista jurídico e de uma avaliação psicossocial dos pretendentes, que não abrange o restante da família. Segundo Dias, em 2006, a não aceitação da criança pelos demais familiares pode acarretar um fracasso na adoção. Uma criança só é verdadeiramente adotada quando é introduzida na tradição da família do pai e da família da mãe. Segundo Dolto, em 1989, “uma criança é adotada por uma família, e não por duas pessoas… A adoção é a família que cada um dos pais dá à criança, um lugar nas duas linhagens, um lugar simbólico”.20 É importante destacar, que, independentemente da questão biológica, quando a criação de filhos é um desejo, vale a pena tentar viabilizar a adoção.
CONSIDERAÇÕES GERAIS
A partir deste trabalho, foi possível concluir a importância dos tratamentos oncológicos, mesmo sendo essenciais na vida do paciente, possuem grande impacto podendo gerar danos e comprometimento nas estruturas responsáveis pela função reprodutiva. As técnicas apresentadas ao longo do trabalho mostram- se como opções para os danos causados pelo tratamento oncológico, a fim de maximizar a esperança dos pacientes de realizar o desejo da reprodução.
Importância da preservação da fertilidade
Preservar a fertilidade em pacientes com o diagnóstico de câncer se tornou uma pauta muito abordada, principalmente em pacientes com idade reprodutiva. A possibilidade de poder gerar após um tratamento delicado e agressivo como o do câncer, gera benefícios para uma qualidade de vida e bem-estar psicológico desses pacientes. O trabalho evidenciou a urgência de abordar essa pauta, de uma maneira responsável, sensível e empática.
Métodos de preservação da fertilidade
As técnicas de preservação da fertilidade para o sexo masculino e feminino foram discutidas durante a realização desse trabalho, sendo possível identificar que a eficácia de diversas metodologias varia de paciente para paciente, mas ao decorrer dos tempos vêm se mostrando um promissor auxiliar da restauração da fertilidade.
Implicações
A elaboração de métodos, técnicas e protocolos sobre a preservação da fertilidade deve ser integrada ao planejamento e a abordagem de tratamentos oncológicos. Para isso se faz necessário um comitê de profissionais especializados com oncologistas, ginecologistas e especialistas em fertilidade, atuando juntos para que seja possível oferecer uma solução viável priorizando a qualidade de vida dos pacientes oncológicos.
Limitações e desafio
Embora o avanço da medicina tenha proporcionado outras opções para que se preserve a fertilidade, existem desafios reais que ainda não foram superados, falta de informações, fatores socioeconômicos e o tempo limitado dificultam o planejamento prévio para o tratamento oncológico.
O futuro da preservação de fertilidade
Deve-se seguir com os estudos e pesquisas focadas no desenvolvimento de novas metodologias e técnicas que contribuem significativamente para a preservação da fertilidade. É essencial que sejam promovidas campanhas de conscientização sobre a importância da preservação da fertilidade e os métodos que possam garantir a realização da reprodução. Informações completas e acompanhamento psicológico também serão necessários.
CONSIDERAÇÕES FINAIS
Por fim, a preservação da fertilidade em pacientes oncológicos é um tema emergente que merece atenção contínua. As opções apresentadas proporcionam esperança e melhoram a qualidade de vida dos pacientes. A colaboração entre profissionais de saúde, governo e órgãos responsáveis são fundamentais.para.o.sucesso.dessa.prática.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A. Bray F Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2021. 71(3):209-49. Disponível em: https://doi.org/10.3322/caac.21660
2. Weiderpass E; Stewart BW; editors. World cancer report: cancer research for cancer prevention. Lyon (FR): International Agency for Research on Cancer. 2020 [cited 2022 July 3]. Disponível em: http://publications.iarc.fr/586
3. Santos MO; Lima FCS.; Martins LFL; Oliveira JFP.; Almeida LM; Cancela MC Estimativa de incidência de câncer no Brasil, 2023-2025. Revista Brasileira de Cancerologia. 2023. 69 (1):e-213700. Disponível em: https://rbc.inca.gov.br/index.php/revista/article/download/3700/2644/26217
4. Instituto Nacional De Câncer. Estimativa 2023-incidência de câncer No Brasil. INCA/ Ministério Da Saúde. 2022. Disponível em: https://bvsms.saude.gov.br/inca-lanca-a-estimativa-2023-incidencia-de cancer-no-brasil/#:~:text=S%C3%A3o%20esperados%20704%20mil%20casos,Nac ional%20de%20C%C3%A2ncer%20(INCA)
5. Silva CHM, Sabino SM, Cruzeiro IKDC. Reprodução assistida. Med Book; Sogimig.2018.184.
6. American Cancer Society. How Cancer And Cancer Treatment Can Affect Fertlity In Females. American Cancer Society. 2020. 8069.00.
7. American Cancer Society. How Cancer And Cancer Treatment Can Affect Fertility In Males. American Cancer Society. 2020.
8. Berntsen S, Nøhr B, Grøndahl ML. Fertilização in vitro (FIV) versus injeção intracitoplasmática de espermatozoides (ICSI) em pacientes sem infertilidade masculina grave: protocolo de estudo para o ensaio clínico randomizado, controlado e multicêntrico. BMJ Open 2021. 11. 05-58. doi: 10.1136/bmjopen-2021-051058
9. Wenzel L, Glanz K. Questões de fertilidade em sobreviventes de câncer: uma nova preocupação para os provedores de saúde. Am J Obstet Gynecol. 2006;194(1):4-10.
10.Agência Nacional de Vigilância Sanitária (ANVISA). SisEmbrio: Relatório do Sistema Nacional de Produção de Embriões. ANVISA; 2023. p. 1-7. Disponível em: https://www.gov.br/anvisa/pt br/centraisdeconteudo/publicacoes/sangue-tecidos-celulas-e orgaos/relatorios-de-producao-de-embrioes-sisembrio
11.Ferreira FP, Júnior JMS, Motta ELA. Preservação da fertilidade: a importância de oferecer esta possibilidade a pacientes com doenças neoplásicas. Revista Brasileira De Ginecologia E Obstetrícia. Scielo Brasil 2011.33.9. Scielo Brasil 2011.33.9. Disponível em: https://www.scielo.br/j/rbgo/a/VQs834cm5xQck7qcyxQk3mK/#
12.Trounson A, Mohr L. Gravidez humana após criopreservação, descongelamento e transferência de um embrião de oito células. Nature. 1983;305:707-9. Disponível em: https://www.nature.com/artigos /305707a0
13.Kuwayama M, Kato O, Hasegawa A, et al. Vitrification improves the survival of human ovarian tissue. Fertility and Sterility. 2005;83(1):193- 200.
14.Matushansky I, Dvorkin M, Chervoneva I, et al. Ovarian tissue transplantation: a successful option for fertility preservation. Journal of Assisted Reproduction and Genetics. 2015;32(5):673-80.
15.Nagano M, Avarbock MR, Leonida EB, Brinster CJ, Brinster RL. Culture of mouse spermatogonial stem cells. Tissue Cell.1998. 389-397. Disponível em: https://pubmed.ncbi.nlm.nih.gov/9787472/
16.Instituto Bioetica, Passos MG, Pithan LH. A doação compartilhada de óvulos no Brasil sob enfoque do Direito e da Bioética. Revista da AMRIGS.2015.59 (1):55. Disponível em: https://repositorio.pucrs.br/dspace/bitstream/10923/13015/2/A_doacao_compartilhada_de_ovulos_no_Brasil_sob_enfoque_do_Direito_e_da_Bioe tica.pdf
17.Passos MG, Pithan LH. A doação compartilhada de óvulos no Brasil sob enfoque do Direito e da Bioética / Compartilhamento de óvulos no Brasil do ponto de vista jurídico e bioético. Revista da AMRIGS 2015. 5 9(1): 55- 59. Disponível em: https://pesquisa.bvsalud.org/gim/resource/ru/biblio 846824.
18.Santos MFO. Injeção intracitoplasmática de espermatozóides: questões éticas e legais. Revista Brasileira Saúde Materno Infantil. 2010. 10 (Supl. 2): S289-S296. Disponível em: https://www.scielo.br/j/rbsmi/a/K3yjTNWWZ6J64kv8vWSJzVK/?format=pdf&lang=pt
19.Giacomozzi AI; Nicoletti M.; Godinho E.M. As representações sociais e as motivações para adoção de pretendentes brasileiros à adoção. Psychologica [Internet]. 2016. 58(1):41-64. Disponível em: https://impactum-journals.uc.pt/psychologica/article/view/1647-8606_58-1_3
20.Valério TAM, Lyra MCP. A construção cultural de significados sobre adoção: um processo semiótico. Psicol Soc. 2013. Disponível em: https://www.scielo.br/j/psoc/a/CK8s3BVSVH6qpVHQJm38Rhy/?lang=

