REGISTRO DOI: 10.69849/revistaft/ar10202411221529
Ana Gabriela Aparecida Ribeiro¹;
Angélica de Castro Jardim¹;
Lidiane Ferreira Portugal².
RESUMO
A mamoplastia é um dos procedimentos mais habituais e requisitados globalmente. Trata-se de uma cirurgia que é comumente realizada com a finalidade de aumentar, reduzir ou corrigir a ptose, podendo também ser solicitada baseada no desejo de melhorar a estética e a qualidade de vida. A fisioterapia possui diversos recursos capazes de ajudar na prevenção e diminuição das complicações pós-cirúrgicas, dentre eles, especificamente, a laserterapia, o qual é considerado indicado como intervenção terapêutica na cicatrização de feridas cirúrgicas e entre outros procedimentos. Foi realizada uma pesquisa quase experimental, duplo cego, qualitativa, quantitativa e descritiva, sendo este um estudo comparativo entre as mamas, onde o laser foi aplicado na mama que foi definida de acordo com a que a voluntária sentia maior desconforto. Contudo, dedicou-se analisar os benefícios da aplicabilidade do laser de baixa intensidade tendo como foco principal cirurgias plásticas de mamoplastia na fase inicial do reparo tecidual. Foram recrutadas seis participantes, destas, apenas uma apresentou deiscência da sutura. Em relação à caracterização da amostra, a idade média das participantes foi de 38 a 46 anos. Cabe ressaltar que, todas as participantes não possuíam comorbidades. A aplicação do laser de baixa intensidade demonstrou resultados estatísticos significativos em relação a dor e temperatura conforme a metodologia pré e pós-intervenção, quanto à temperatura da mama esquerda, o que sugere um efeito positivo do tratamento investigado neste estudo. Embora os resultados iniciais apresentaram-se promissores, a aplicação do laser terapêutico no pós-operatório ainda depende de mais investigações para estabelecer diretrizes claras e universalmente aplicáveis. Com o avanço da ciência e o aperfeiçoamento dos protocolos de tratamento, é possível que o laser se torne uma ferramenta cada vez mais eficaz e segura no manejo pós-operatório contribuindo na fase inicial do reparo tecidual, proporcionando benefícios duradouros para os pacientes.
Palavras-chave: Mamoplastia. Laserterapia. Fisioterapia.
ABSTRACT
Mammoplasty is one of the most common and requested procedures globally. It is a surgery that is commonly performed in order to increase, reduce or correct ptosis, and can also be requested based on the desire to improve aesthetics and quality of life. Physiotherapy has several resources capable of helping in the prevention and reduction of post-surgical complications, among them, specifically, laser therapy, which is considered indicated as a therapeutic intervention in the healing of surgical wounds and among other procedures. A quasi-experimental, double-blind, qualitative, quantitative and descriptive research was conducted, and this was a comparative study between the breasts, where the laser was applied to the breast that was defined according to which the volunteer felt greater discomfort. However, it was dedicated to analyzing the benefits of the applicability of the low-intensity laser with the main focus on mammoplasty plastic surgeries in the initial phase of tissue repair. Six participants were recruited, of these, only one presented suture dehiscence. Regarding the characterization of the sample, the average age of the participants was 38 to 46 years. It should be noted that all participants did not have comorbidities. The application of the low-intensity laser showed significant statistical results in relation to pain and temperature according to the pre- and post-intervention methodology, regarding the temperature of the left breast, which suggests a positive effect of the treatment investigated in this study. Although the initial results were promising, the application of the therapeutic laser in the postoperative period still depends on further investigations to establish clear and universally applicable guidelines. With the advancement of science and the improvement of treatment protocols, it is possible that the laser becomes an increasingly effective and safe tool in postoperative management, contributing to the initial phase of tissue repair, providing lasting benefits for patients.
Keywords: Mammoplasty. Laser therapy. Physiotherapy.
1 INTRODUÇÃO
A pele é um órgão de formação e estrutura complexa, definida por tecidos, tipos de células e estruturas específicas, possuindo funcionalidades diversas que irão depender da região corporal. A pele é a primeira defesa do corpo contra o meio externo e sua função primária está relacionada à interação do tecido com o meio ambiente. É formada por uma porção epitelial mais superficial, denominada epiderme, uma porção conjuntiva, mais central, denominada derme e uma porção mais profunda formada por tecido conjuntivo frouxo, denominada hipoderme (LOWE et al., 2015).
Após qualquer lesão ocasionada na pele, é estabelecido um complexo de eventos bioquímicos para restaurar o dano e levar à promoção a cura. Os eventos desencadeadores da cura são mediados e mantidos por mediadores bioquímicos, descritos em termos de diferentes fases, correspondendo às principais fases observadas durante um determinado período de tempo (DE ANDRADE; DO NASCIMENTO, 2021).
Por conseguinte, o processo de cicatrização é influenciado por vários fatores fisiológicos. Conhecemos inúmeras condições fisiológicas que contribuem para as deficiências na cicatrização, tais como a atuação reduzida dos macrófagos, menor produção de colágeno, diminuição na formação de novos vasos sanguíneos, menor divisão celular dos fibroblastos e células endoteliais, menor deposição da matriz extracelular (MEC), menor capacidade de reestruturação da camada externa da pele e também condições do paciente, como diabetes mellitus, hipertensão, obesidade, tabagismo e problemas de vascularização. Esses fatores devem ser considerados durante a cirurgia, pois podem causar alterações na cicatrização pós-operatória (GOMES et al., 2020).
A mamoplastia é um dos procedimentos mais habituais e requisitados globalmente. Esta intervenção plástica é reconhecida por seu fator de alteração e/ou correção no formato das mamas. Trata-se de uma cirurgia que é comumente realizada com a finalidade de aumentar, reduzir ou corrigir a ptose, podendo também ser solicitada baseada no desejo de melhorar a estética e a qualidade de vida (ROCHA, 2022).
Dessa maneira, o período seguinte após a cirurgia é considerado delicado e crucial, sendo fundamental ter atenção redobrada. Visto isso, a fisioterapia dermatofuncional tem se destacado e é hoje comumente recomendada pelos cirurgiões para o tratamento pós-operatório dos pacientes (CARVALHO, 2020).
A fisioterapia preocupa-se com a prevenção, melhoria e reabilitação do sistema tegumentar no que se refere às possíveis consequências que advêm da má cicatrização, além de questões associadas ao metabolismo, dermatológicas, circulatórias, osteoarticulares e neurológicas, que levam à recuperação estética e funcional, fazendo com que o paciente retorne às atividades de vida diária rapidamente e com mais qualidade (CARVALHO, 2020).
Sabe-se que a fisioterapia possui diversos recursos capazes de ajudar na prevenção e diminuição das complicações pós-cirúrgicas, dentre eles, especificamente, a laserterapia, o qual é considerado indicado como intervenção terapêutica na cicatrização de feridas cirúrgicas e entre outros procedimentos (CARVALHO, 2020).
De acordo com NUNES et al., 2022, a utilização do laser terapêutico no tratamento de feridas cutâneas associado ou não a outros métodos, favorece a potencialização do processo cicatricial com sua ação foto estimulante, acelerando eventos associados à cicatrização do tecido lesado, onde a luz gerada pelo aparelho perpassam o tegumento e é capturado pelo cromóforo. Em relação à aplicação, o laser pode ser usado de maneira focalizada ou abrangente.
Posto isso, este presente estudo tem como objetivo avaliar a aplicabilidade do laser terapêutico de baixa intensidade na fase inicial do processo de reparo tecidual, fase inflamatória, que se inicia no momento da lesão até sete (7) dias, de pacientes que se submeteram a cirurgias plásticas, especificamente, no pós operatório de mamoplastias, além de compreender o transcurso da cicatrização e evidenciar a importância da fisioterapia após procedimentos cirúrgicos.
2 REVISÃO DE LITERATURA
2.1 Anatomia da Pele
A pele é um órgão de formação e estrutura complexa, definida por tecidos, tipos de células e estruturas específicas. É o órgão de maior dimensão do corpo humano, com uma superfície que varia entre 1,5 e 2m² no adulto e um peso em torno de quinze (15)% do peso do corpo humano e dispõe de funcionalidades diversas que irão depender da região corporal (LOWE et al, 2015).
Este órgão é reconhecido como a primeira defesa do corpo contra o meio externo, e sua função primária está relacionada à interação do tecido com o meio ambiente. Esta age como uma proteção contra a entrada de patógenos externos e contra danos causados pela exposição solar, mantém a temperatura corporal adequada, livra a perda de fluidos corporais essenciais, e concomitantemente o suor excreta substâncias tóxicas e absorve líquidos e componentes que se conectam com a epiderme (GILABERTE, et al, 2016).
No entanto, a pele é estruturada por uma porção epitelial mais superficial, denominada epiderme, uma porção conjuntiva, mais central, denominada derme e uma porção mais profunda formada por tecido conjuntivo frouxo, denominada hipoderme (GILABERTE, 2016).
O epitélio da epiderme é composto principalmente por queratinócitos, mas também podem ser encontrados melanócitos, células de Langerhans e células de Merkel. Da derme à epiderme, é dividido nas seguintes camadas: estrato basal, estrato espinhoso, estrato granuloso, estrato lúcido e estrato córneo (GILABERTE, 2016).
A derme relaciona a epiderme ao tecido subcutâneo e é essencialmente composta por tecido conjuntivo. Consiste em duas camadas, a camada superficial denominada camada papilar e a camada mais profunda denominada camada reticular (GILABERTE, 2016).
A hipoderme é constituída de tecido conjuntivo frouxo e tem a função de permitir que a pele deslize sobre o tecido ou órgão onde está localizada. A principal característica dessa camada é a presença de tecido adiposo, cuja densidade varia em conformidade com a localização do corpo. Quando essa camada fica mais espessa e desenvolvida, forma-se um filme lipídico gorduroso, que é a reserva de energia do corpo e protege do frio e auxilia na modelagem corporal (GILABERTE, 2016).
A irrigação da pele é realizada através do plexo arterial localizado entre a derme e a camada mais profunda, a hipoderme, e entre as camadas reticular e papilar, a partir das quais os capilares entram na papila dérmica. Logo, o plexo arterial, seguido por dois plexos venosos se encontram com o plexo arterial e um adicional, o terceiro tipo é encontrado na derme. Dos vasos sanguíneos, existem várias terminações nervosas. Isso faz com que a pele seja o maior órgão sensorial do corpo (BROW et al., 2018).
Presos à pele se encontram pelos, glândulas e unhas. As estruturas queratinizadas que se projetam da epiderme e se originam do folículo piloso são conhecidas como pelos.As unhas são compostas por grupos de queratinócitos, células escamosas do corpo, e por fim, as glândulas podem ser divididas em glândulas sebáceas e glândulas sudoríparas. (HODGE et al., 2018).
Assim, a participação da pele no metabolismo energético está ligada à quebra de gorduras e à prevenção da perda de calor (isolamento térmico). Além disso, tem a função de proteger contra traumas devido à mobilidade que confere à pele (TASSINARY, 2019).
2.2 Processo Cicatricial em Pós Operatório
A cicatrização de feridas envolve uma sequência perfeitamente coordenada de eventos moleculares, celulares e bioquímicos que interatuam para estimular a regeneração tecidual. O reparo tecidual é ágil e eficiente e tem como objetivo principal atingir o local da hemorragia e reconstruir a barreira estrutural e funcional, evitando a dessecação e a invasão microbiana de organismos. Após a lesão, é estabelecido um complexo de eventos bioquímicos para restaurar o dano e levar à promoção a cura. Os eventos desencadeadores da cura são mediados e mantidos por mediadores bioquímicos, descritos em termos de diferentes fases, correspondendo às principais fases observadas durante um determinado período de tempo (DE ANDRADE; DO NASCIMENTO, 2021).
O processo de cicatrização é influenciado por vários fatores fisiológicos. Conhece-se inúmeras condições fisiológicas que contribuem para as deficiências na cicatrização, tais como a atuação reduzida dos macrófagos, menor produção de colágeno, diminuição na formação de novos vasos sanguíneos, menor divisão celular dos fibroblastos e células endoteliais, menor deposição da matriz extracelular (MEC), menor capacidade de reestruturação do revestimento externo da pele e também condições do paciente, como diabetes mellitus, hipertensão, obesidade, tabagismo e problemas de vascularização. Esses fatores devem ser considerados durante a cirurgia, pois podem causar alterações na cicatrização pós-operatória (GOMES et al., 2020).
Os fatores internos e externos podem interferir no processo de cicatrização, ocasionando efeitos indesejáveis, tanto locais quanto sistêmicos. Entre eles, destacam-se a exposição à radiação UV-B, o hábito de fumar, o abuso de álcool e as doenças de base. A presença desses fatores associada à cicatrização torna-se um desafio para a prática clínica, em especial nos procedimentos invasivos, como as cirurgias (GOMES et al., 2020). Além disso, fatores etiológicos constantemente prolongam o processo de cicatrização, deixando o indivíduo vulnerável a complicações graves, as principais incluem: infecção, dor, sofrimento, perda de autoestima, isolamento social, custos financeiros, afastamento do trabalho, alterações psicossociais, redução ou perda de mobilidade articular (DE ANDRADE; DO NASCIMENTO, 2021).
2.2.1 Fases cicatriciais
Entretanto, o processo cicatricial prossegue as seguintes fases: fase inflamatória, fase proliferativa (incluindo reepitelização, síntese de matriz e neovascularização) e fase de maturação (DE ANDRADE; DO NASCIMENTO, 2021).
Fase Inflamatória
No momento inicial após a lesão, ocorre a fase inflamatória, que consequentemente é iniciada com a hemostasia. Com isso, o Tromboxano A2 e a Prostaglandina são liberados pela membrana celular, onde estes elementos apresentam efeito vasoconstritor, que inibem a redução da perda de sangue. Sinais inflamatórios como calor e rubor aparecem devido à liberação de histamina, serotonina e bradicinina, que provocam vasodilatação e aumento do fluxo sanguíneo local. O processo inflamatório ocorre durante o período de três (3) dias devido à migração celular para o local da ferida (DE ANDRADE; DO NASCIMENTO, 2021).
A coagulação sanguínea é estimulada pelo endotélio e por plaquetas que estão danificadas, onde são fundamentais para a cicatrização. Para fins homeostáticos, esta cascata é iniciada e os grânulos são liberados das plaquetas, que contêm fatores de crescimento que atraem neutrófilos para a ferida. Os coágulos sanguíneos são formados a partir de colágeno, plaquetas e trombina, que servem como reservas proteicas para a síntese de citocinas e fatores de crescimento, aumentando assim seus efeitos (DE ANDRADE; DO NASCIMENTO, 2021).
Os neutrófilos, presentes em maiores concentrações na ferida vinte e quatro (24) horas após a lesão, são encarregados de produzir radicais livres que contribuem para a destruição bacteriana e são gradativamente substituídos por macrófagos. A partir de quarenta e oito (48) a noventa e seis (96) horas da lesão, os macrófagos se direcionam para a ferida, sendo contribuintes à secreção de citocinas e fatores de crescimento, além de contribuir para a angiogênese, fibrogênese e síntese de matriz extracelular, fundamental para a transição para a fase proliferativa (DE ANDRADE; DO NASCIMENTO, 2021).
Fase Proliferativa
Esta fase representa a formação da cicatriz. Seu início se dá após o terceiro dia da lesão e perdura de duas (2) a três (3) semanas. Distingue-se pela formação de tecido de granulação. Esta fase constitui-se de três eventos específicos: neoangiogênese, fibrogênese e epitelização. Neste processo, os fibroblastos proliferam, dando origem a um recurso denominado fibroblasto gênese através da ação de citocinas. Ao mesmo tempo, ocorre proliferação de células endoteliais, com formação de vasos sanguíneos abundantes (angiogênese) e infiltração densa de macrófagos, formando tecido de granulação (DE ANDRADE; DO NASCIMENTO, 2021).
Visto isso, a neoangiogênese corresponde ao processo de formação de novos vasos sanguíneos, necessários para manter a cicatrização de feridas. Ocorre nutrição dos tecidos e aumento do suprimento celular. Durante a fibrose, os fibroblastos aparecem após o terceiro dia da lesão e são atraídos pela inflamação, dividem-se e produzem componentes da matriz extracelular. São responsáveis pela síntese de colágeno, o qual é a proteína responsável pela durabilidade da cicatriz. Durante a epitelização, os fatores de crescimento epidérmico estimulam a proliferação de células epiteliais. Na pele, os queratinócitos têm a finalidade de sintetizar uma série de citocinas que estimulam o processo de cicatrização de feridas cutâneas (DE ANDRADE; DO NASCIMENTO, 2021).
Fase de Remodelamento
Neste estágio do processo de cicatrização, é necessário restaurar a estrutura normal do tecido. Ao decorrer da terceira (3ª) semana, ocorre a maturação da ferida, caracterizado pelo aumento da resistência, sem aumento na quantidade de colágeno. Nesta fase, há um equilíbrio na produção e destruição das fibras de colágeno, graças à ação da colagenase. O processo de amadurecimento dura ao longo da vida da ferida, embora a resistência à tração aumenta e estabiliza após um ano, atingindo de setenta (70) a oitenta (80)% da pele intacta (DE ANDRADE; DO NASCIMENTO. 2021).
2.3 Mamoplastia: principais complicações pós operatória
A mama é considerada um dos componentes estéticos da mulher e pode ser analisada sob uma perspectiva funcional, sendo um órgão relacionado à reprodução, por conter glândulas responsáveis pela lactação ( ROCHA, 2022).
Ademais, a busca incessante pela beleza e longevidade é um fator muito comum nos dias atuais, o que tem levado a uma intensa busca por procedimentos estéticos envolvendo este órgão (ROCHA, 2022). Dados comprovam que desde o ano 2000, as cirurgias que envolvem as mamas tornou-se uma das cirurgias estéticas mais realizadas no mundo, com um aumento de 64% no número de técnicas realizadas (LORENCETTI, 2017).
Visto isso, a mamoplastia é um dos procedimentos mais habituais e requisitados globalmente. Esta intervenção plástica é reconhecida por seu fator de alteração e/ou correção no formato das mamas. Trata-se de uma cirurgia que é comumente realizada com a finalidade de aumentar, reduzir ou corrigir a ptose, podendo também ser solicitada baseada no desejo de melhorar a estética e a qualidade de vida (ROCHA, 2022).
Dentre os tipos de cirurgias temos a mamoplastia redutora e a mamoplastia de aumento. A redutora oferece um recurso para os problemas funcionais e estéticos que o excesso do volume das mamas podem causar. A busca pela harmonização do volume levou ao desenvolvimento de diversas estratégias de mamoplastia redutora, com forte foco no pedículo responsável pela irrigação vascular do complexo areolopapilar. É realizada uma incisão na mama e o excesso de volume é removido (PACHECO LMS et al., 2009).
Já a mamoplastia de aumento é realizada através de um implante mamário, podendo ser implantado sob o tecido mamário ou submuscular através de uma incisão inframamária, axilar ou periareolar, logo após a inserção do implante no local correto se fecha a incisão (PARREIRA, 2022).
Assim como todas as cirurgias, a mamoplastia não se isenta das complicações e riscos. As complicações precoces pós- operatórias deste tipo de cirurgia em questão incluem hematoma, seroma, infecção, mau posicionamento do implante e dor. Já as complicações tardias incluem contratura capsular, animação, deformação ou visibilidade do implante, ondulação, enrugamento, ruptura, dormência, má cicatrização ou hipertrofia cicatricial (MARCANTE et al., 2023).
De fato, considerando as complicações que podem surgir a partir da cirurgia de modificação corporal, a fisioterapia dermatofuncional tornou-se uma recomendação para a reabilitação eficaz após procedimentos estéticos. É importante salientar que a segurança tanto no pré operatório como no pós irá depender de inúmeros fatores (ROCHA, 2022).
2.4 Importância da Fisioterapia no Pós Operatório
O período seguinte após a cirurgia é considerado delicado e crucial, sendo fundamental ter atenção redobrada nesse período. Esse procedimento é iniciado assim que o paciente retorna para casa e pode durar até seis meses. Durante este tempo, é considerado o período de recuperação do corpo (CARVALHO, 2020).
Visto isso, a fisioterapia dermatofuncional tem se destacado e é hoje comumente recomendada pelos cirurgiões para o tratamento pós-operatório dos pacientes, pois reconhece-se que este profissional possui um papel significativo e proporciona muitos benefícios nesta fase de recuperação pós cirúrgica (CARVALHO, 2020). Para reduzir as complicações da cirurgia plástica, a fisioterapia deve começar dentro de 72 horas a 15 dias após a cirurgia. Por outro lado, a quantidade de sessões está diretamente relacionada ao método cirúrgico utilizado (SILVA et al., 2020).
No entanto, esta área da fisioterapia atua nas complicações inerentes ao pós operatório de cirurgias plásticas, preocupa-se com a prevenção, melhoria e reabilitação do sistema tegumentar no que concerne às possíveis consequências que advêm da má cicatrização, além de questões associadas ao metabolismo, dermatológicas, circulatórias, osteoarticulares e neurológicas, que levam à recuperação estética e funcional, favorecendo o retorno do paciente às atividades de vida diária com mais qualidade e rapidamente (CARVALHO, 2020).
Nesse contexto, o objetivo do fisioterapeuta é evitar e/ou tratar problemas que podem ocorrer precocemente ou tardiamente, a fim de recuperar a funcionalidade, considerando também que os pacientes buscam por melhorias estéticas. A partir das técnicas fisioterapêuticas, é possível proporcionar ao paciente uma recuperação mais rápida e satisfatória, onde o planejamento do tratamento é realizado levando em consideração as particularidades de cada processo, baseando-se na individualidade, a condição clínica do paciente e outros fatores associados à cirurgia (CARVALHO, 2020).
Sabe-se que a fisioterapia possui diversos recursos capazes de ajudar na prevenção e diminuição das complicações pós cirúrgicas, dentre eles, especificamente, a laserterapia, o qual é indicado como intervenção terapêutica na cicatrização de feridas cirúrgicas e entre outros procedimentos (CARVALHO, 2020). Além disso, este método tem a finalidade de melhorar a textura da pele, eliminar protuberâncias fibrosas no tecido subcutâneo, diminuir o inchaço, aliviar a dor, reduzir possíveis aderências dos tecidos e acelerar o processo cicatricial e a recuperação das áreas com sensibilidade reduzida (SANTOS et al., 2013).
2.4 Laserterapia
O laser constitui uma inovação tecnológica de alta precisão e monitorização que resulta na captação energética pelas mitocôndrias, desencadeando fenômenos fotobiológicos na área específica do alvo. Esse processo ocorre através de reações bioquímicas, promovendo uma resposta celular e tecidual de extrema relevância ao final do procedimento (DE ANDRADE; DO NASCIMENTO, 2021).
De acordo com DE ANDRADE; DO NASCIMENTO (2021), a utilização do laser de baixa intensidade ou baixa potência é empregada com propósitos terapêuticos e bioestimulantes, tendo como função primordial acelerar os processos de cicatrização.
Segundo NUNES; SOUZA (2022), a utilização deste recurso no tratamento de feridas cutâneas associado ou não a outros métodos, favorece a potencialização do processo cicatricial com sua ação foto estimulante, uma vez que é capaz de inibir a apoptose, aumentar a produção de AT e promover a aceleração do ciclo celular. O laser, quando aplicado sobre lesões na pele, podem fornecer resultados fisiológicos essenciais como: respostas anti-inflamatória, neo-angiogênese, proliferação epitelial e de fibroblastos, síntese e deposição de colágeno e contração da ferida.
O processo de aplicação de lasers de baixa intensidade funcionam acelerando eventos associados à cicatrização do tecido lesado, onde a luz gerada pelo aparelho perpassam o tegumento e é capturado pelo cromóforo, estimulando assim o metabolismo local, promovem a expansão, maturação e a condução de fibroblastos e linfócitos, o que gera o aumento da reabsorção de fibrina e expande as medidas de tecido de granulação, ademais reduz a liberação de mediadores inflamatórios, acelerando então o processo de cicatrização (NUNES; SOUZA, 2022).
Em conformidade com LOPES et al., (2018), a fotoestimulação com laser de baixa potência teve efeito positivo nas feridas cirúrgicas pós-operatórias, promovendo menor e melhor regeneração tecidual. Contudo, consideraram que para efeitos analgésicos em pós operatório é estabelecido como parâmetros de dois (2) a quatro (4) joules/cm², para efeitos regenerativos de três (3) a seis (6) joules/cm², para efeitos circulatórios e anti-inflamatórios de um (1) a três (3) joules/cm², já para efeitos estimulatórios é utilizado menos que oito (8) joules/cm².
Em relação à aplicação, o laser pode ser usado de maneira focalizada ou abrangente. Na técnica focalizada, são escolhidos pontos estratégicos na área afetada para a aplicação do laser, enquanto na técnica abrangente, toda a extensão da lesão é coberta pela irradiação através de movimentos alternados (DE ANDRADE; DO NASCIMENTO, 2021).
Visto isso, segundo CARVALHO (2020) é importante salientar que ao realizar o procedimento tanto o paciente quanto o profissional, deverá fazer o uso de EPI’s, levando em conta que o tempo médio de exposição ao laser terapêutico é de quarenta (40) a quarenta e cinco (45) minutos, atentando-se também para que não desfavoreça e reduza a eficácia da radiação. Assim, preconiza-se um intervalo entre as sessões que discorra o tempo máximo de vinte e quatro (24) horas para evitar intercorrências e estímulos adversos.
3 MATERIAL E MÉTODOS
3.1 Tipo de Estudo
Trata-se de um estudo quase experimental duplo cego, onde houve cegamento estatístico e cegamento das participantes da pesquisa. Foi realizada uma pesquisa qualitativa, quantitativa e descritiva, sendo este um estudo comparativo entre as mamas, onde o laser foi aplicado na mama a qual foi definida de acordo com a que a voluntária sentia maior desconforto. Contudo, dedicou-se analisar os benefícios da aplicabilidade do laser de baixa intensidade tendo como foco principal cirurgias plásticas de mamoplastia na fase inicial do reparo tecidual.
Considerando então o início deste processo, foram avaliados os seguintes sinais e sintomas: dor, calor, rubor e edema. Para a dor foi utilizada a Escala Visual Analógica- EVA, para o edema a perimetria, para o calor foi utilizado o termômetro infravermelho digital e para análise de rubor a fotografia.
As metodologias de avaliação supracitadas, foram empregadas na primeira e última sessão onde foram realizadas a avaliação das mamas, a fim de realizar uma análise comparativa dos resultados de sua aplicação. A aplicação do laser iniciou-se a partir de setenta e duas (72) horas após o ato cirúrgico. As sessões ocorreram durante três (3) vezes na semana, correspondendo ao período de seis (6) dias.
3.2 Local de Estudo
A pesquisa foi realizada na Clínica Saint Paul Estética e Saúde localizada na cidade de Varginha- MG.
3.3 Critérios de Inclusão e Exclusão
Os critérios de inclusão foram mulheres, pacientes da Clínica Saint Paul Estética e Saúde, com idade superior a dezoito anos, que passaram por cirurgias plásticas de mamoplastia e se encontravam na fase inicial do reparo tecidual, além de não apresentarem contra indicações sobre a aplicação do laser.
Os critérios de exclusão foram qualquer cirurgia plástica que não envolveu a mamoplastia, neoplasia presente na região, mulheres que possuem algum tipo de lesão clínica sem diagnóstico e que fazem uso de medicamentos com substâncias fotossensíveis.
3.4 Amostra
Foram selecionadas seis (06) pacientes do sexo feminino submetidas a cirurgias plásticas de mamoplastia que estavam em processo de pós operatório e que frequentam a Clínica Saint Paul Estética e Saúde.
3.5 Aspectos éticos e esclarecimentos sobre o estudo
Os participantes do estudo foram convidados a participar voluntariamente da pesquisa. Para isso, foram submetidos ao Termo de Consentimento Livre e Esclarecido (TCLE) seguindo a normatização lei 466/12 (APÊNDICE A), no qual consta que não há nenhum risco para a realização do teste, contudo se houvesse o risco de desconforto, constrangimento, insegurança, cansaço, aborrecimento ou dor, seria solucionado com direcionamento para atendimento psicológico, e em casos de mal estar ou lesão de qualquer natureza, os riscos seriam revertidos com assistência de um profissional especializado para tais ocorrências. Ainda, quanto ao benefício à participante, se houvesse benefício direto seria de potencialização da fase inicial da cicatrização, e indireto de promoção de resultados fisiológicos essenciais à pele, como neovascularização, restabelecimento do fluxo sanguíneo, e também de recuperação da autoestima. Assinando este termo, a voluntário concordou com sua participação voluntária na pesquisa.
3.6 Avaliações
Para a coleta de dados foi utilizada uma ficha de anamnese conforme (APÊNDICE B) contendo indagações relacionadas a dados sociodemográficos e hábitos de vida diária.
Sequencialmente, foi utilizado a Escala Visual Analógica- EVA, de acordo com (ANEXO A), para aferição da intensidade de dor sentida pelo paciente.
Para análise do edema, foi realizada a perimetria (ANEXO B), utilizando fita métrica e lápis dermatográfico, em que consiste mensurar em centímetros os perímetros pré-determinados, onde foram avaliadas a região mamária. Para isso, foi ideal que a voluntária estivesse nu, em posição ortostática, estando o(a) pesquisador(a) posicionado anteriormente à paciente. Na avaliação da região mamária, foi medido entre a fossa infraclavicular até a região inframamária e da região axilar até o corpo do esterno.
Para identificar e quantificar o calor da região mamária, foi utilizado o termômetro infravermelho digital da linha Multilaser Saúde, modelo sem contato HC260 Health Care, que tem a finalidade de captar a amplitude térmica das superfícies corporais, de maneira precisa, sem a necessidade de contato direto com a pele. Tornou-se necessário que a voluntária estivesse em decúbito dorsal e com os membros superiores livres e sem roupas, o termômetro foi devidamente posicionado na região da mama, não necessariamente sobre a cicatriz. Em seguida aguardamos o tempo de um (1) segundo até que o aparelho indicasse a temperatura apresentada.
Foram realizadas fotografias da região mamária, a fim de avaliar a presença de rubor, ou seja, vermelhidão que ocorre devido a dilatação dos vasos sanguíneos. As fotografias foram executadas no início da primeira avaliação, correspondendo à primeira sessão e também na avaliação da última sessão do procedimento com o laser. A voluntária permaneceu em decúbito dorsal, com cabeceira elevada à quarenta e cinco graus (45º), onde o distanciamento entre a paciente e o equipamento foi de no máximo um (1) metro para melhor captação fotográfica, no qual as fotografias foram realizadas no plano frontal e lateral. Com isso, foi utilizado um aparelho celular da linha APPLE, cujo modelo trata-se de um IPHONE 11, número de modelo MHDC3LZ/A, evidenciando que o formato de captura da câmera foi no formato HEIF/HEVC de alta eficiência, visto que esta opção capta fotografias com exigência de 1080p a 240fps.
Contudo, para potencializar a fase inicial do reparo tecidual, a voluntária foi instruída quanto a utilização do laser de baixa intensidade com parâmetros pré estabelecidos de três (3) joules/cm2, aplicado de maneira abrangente, em toda a extensão da lesão através de movimentos alternados. As sessões ocorreram durante três (3) vezes na semana, com tempo médio de vinte (20) a trinta (30) minutos cada.
O laser de baixa intensidade utilizado para este procedimento recebe como nome técnico “Sistema a Laser para Terapia”, onde o nome comercial é “Laserterapia Portátil”, tem como modelo comercial “RECOVER”, e o seu cadastro na ANVISA segue a seguinte numeração: 80051420022. O modo de operação deste equipamento é contínuo, tendo como grau de penetração de acordo com IEC 60529, grau IP30. Além disso, a sua emissão de luz é do tipo Laser Semicondutor (GaAIAs e InGaAIP). Outra importante informação sobre este equipamento, é que a sua proteção contra choque elétrico de acordo com a IEC 60601-1 é do tipo B.
Cabe ressaltar que todos os envolvidos durante a realização do procedimento, utilizaram equipamentos de proteção individual (EPI).
3.7. Avaliação Estatística
Os dados coletados foram inseridos em uma planilha do Excel® do Windows. Utilizou-se o programa Statistical Package for the Social Sciences (SPSS), versão 20.0 (SPSS Inc., Chicago, IL, USA). Para as variáveis descritivas, foram calculadas a média, o desvio padrão, a porcentagem e a frequência absoluta. Inicialmente, o teste de Shapiro-Wilk foi aplicado para verificar se os dados seguiam uma distribuição normal (MIOT, 2017; SHAPIRO; FRANCIA, 1972). Para as análises de comparação foi aplicado o teste t pareado. Foi realizada a intenção de tratar a 10% da amostra.
O tamanho do efeito, calculado pelo de Cohen, também foi realizado de forma post-hoc, com intervalo de confiança (IC) de 95%. Os valores de referência para o efeito foram: 0,2 – 0,49 para efeito pequeno; 0,5 – 0,79 para efeito médio; e 0,8 – 1,29 para efeito grande (COHEN, 1988). Para esses cálculos, foi utilizado o software G*Power 3.1.9.2 (Franz Faul, Universidade de Kiel, Alemanha). O nível de significância considerado neste estudo foi de p<0,05. Cabe ressaltar que houve cegamento no processo estatístico.
4 RESULTADOS E DISCUSSÃO
Inicialmente foram recrutadas seis participantes, com deiscência de sutura apenas de uma paciente. Em relação à caracterização da amostra, a idade média das participantes foi de 38 a 46 anos. Cabe ressaltar que, todas as participantes não possuíam comorbidades. Os demais resultados relevantes à pesquisa, estão descritos na tabela 01.
Tabela 1.
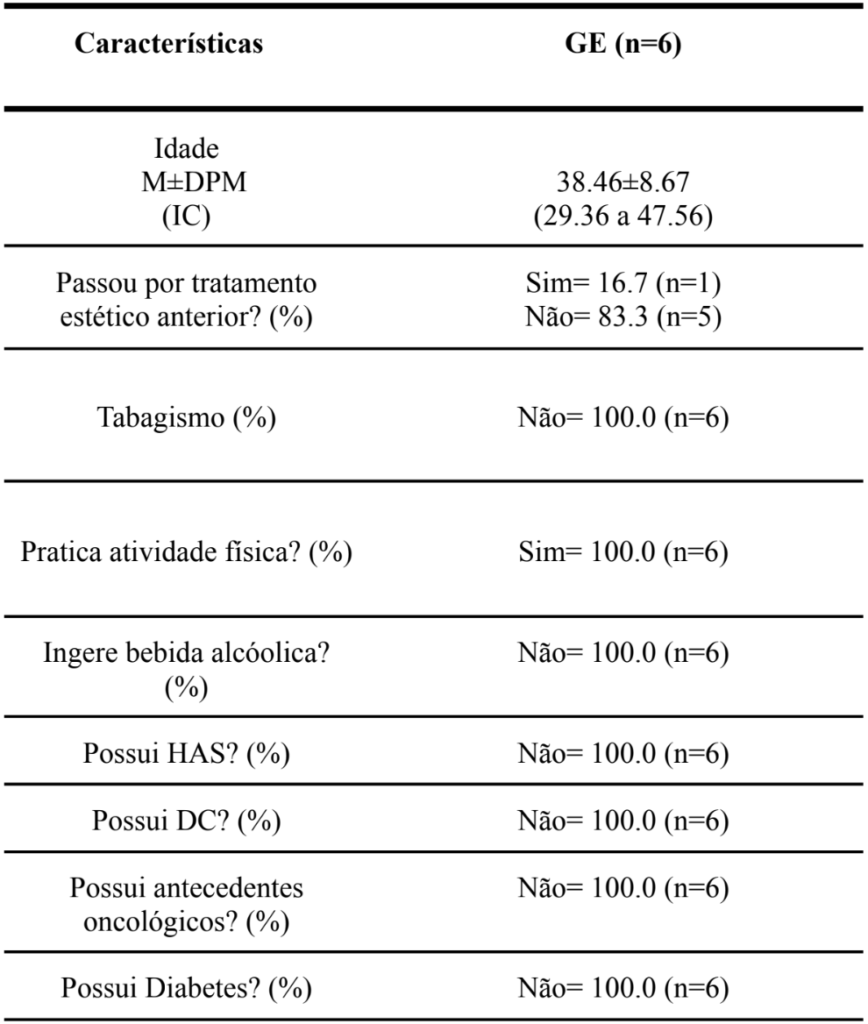
Fonte: Autores (2024). A variável dor e idade foi apresentada mediante média, desvio padrão e Intervalo de Confiança. As demais variáveis foram descritas mediante frequência e porcentagem. Legenda: M: Média; ± Desvio Padrão, IC: Intervalo de Confiança; HAS: Hipertensão Arterial Sistêmica; DC: Distúrbios Circulatórios.
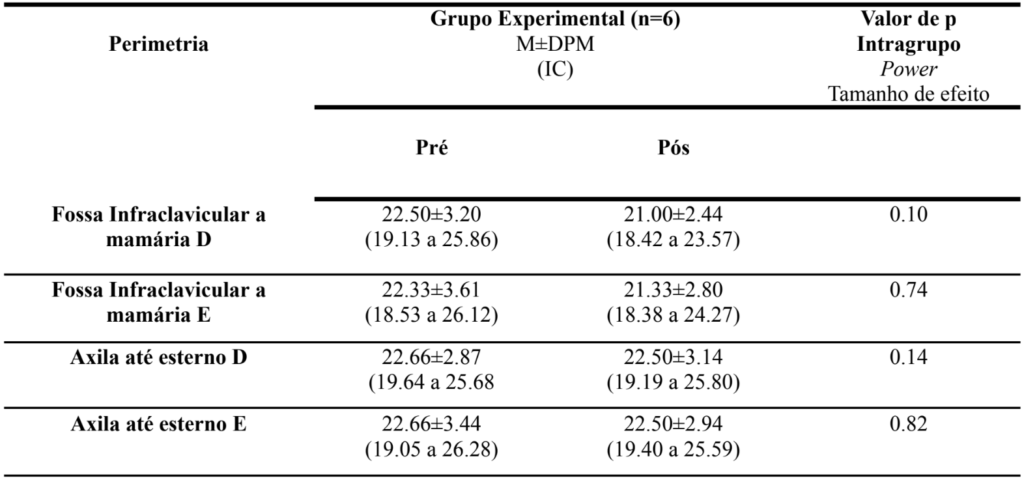
No que se refere à análise por perimetria, não houve diferença estatística nas comparações pré x pós intervenção. Entretanto, houve discreta diminuição dos valores descritivos no pós intervenção (tabela 02).
Tabela 2.
No que diz respeito à avaliação de dor e temperatura, houve diferença estatística na comparação pré x pós intervenção no item temperatura da mama esquerda. Tal diferença foi acompanhada por alto poder da amostra e tamanho de efeito (tabela 03).
Tabela 3.
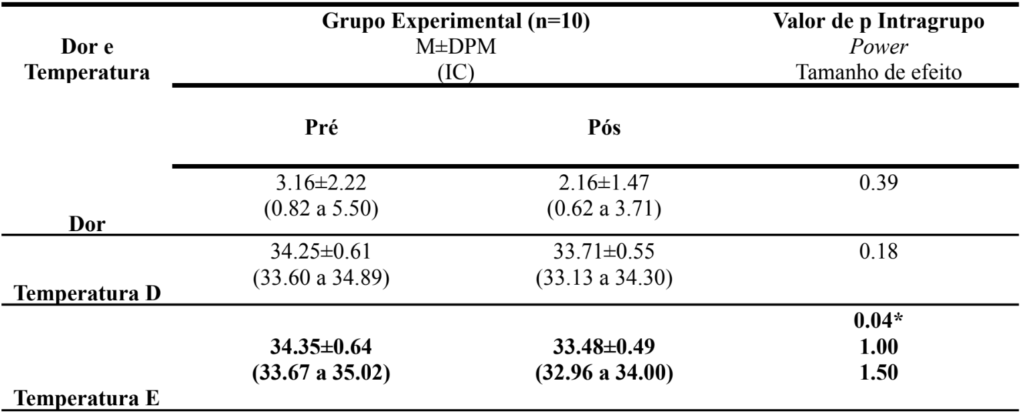
Confiança (IC). Para as análises de comparação foi aplicado o teste t pareado. (p<0,05)*.
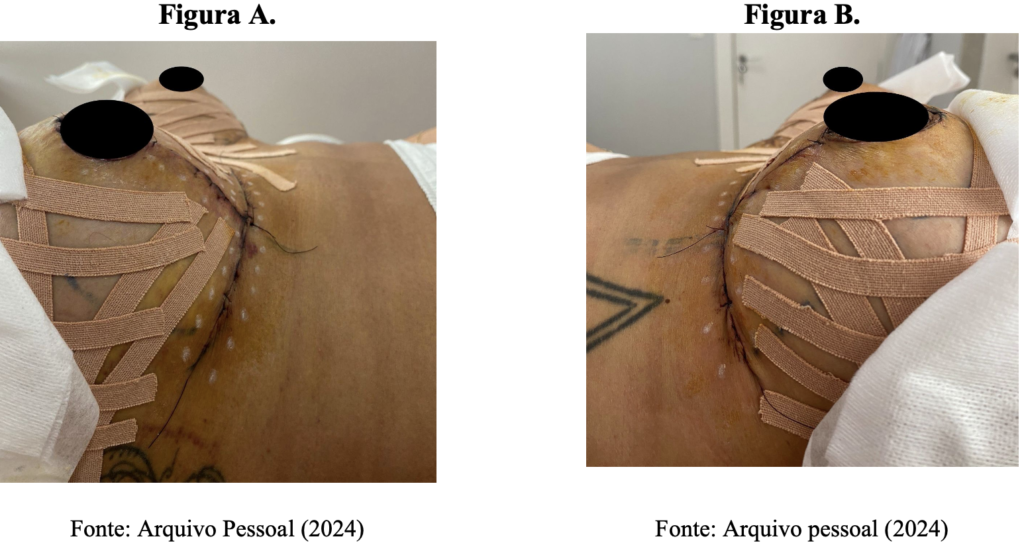
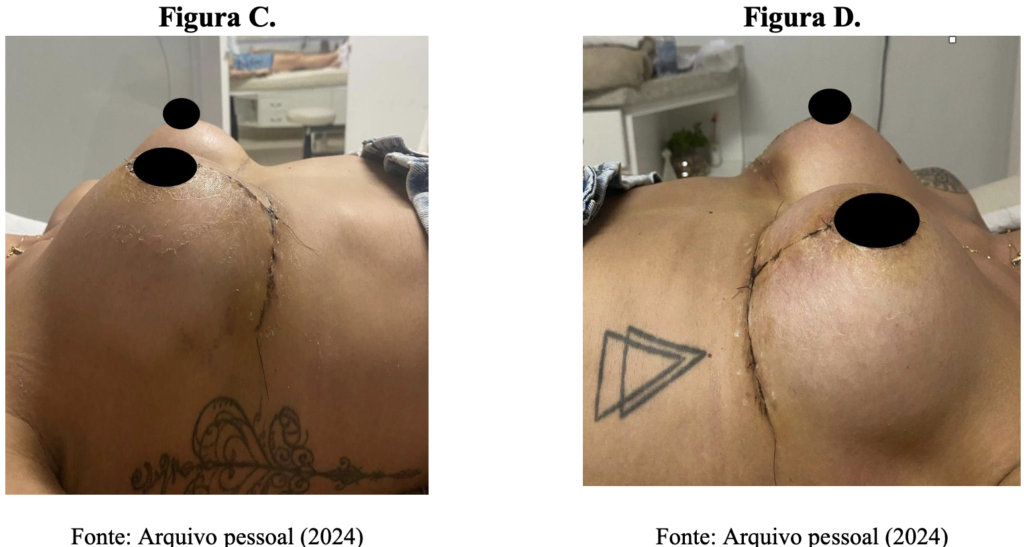
As fotografias a seguir ilustram a avaliação visual, metodologia adotada para verificar a presença de rubor em ambas as mamas, tanto nas condições pré quanto pós-intervenção. As figuras (A) e (B) correspondem ao período pré-intervenção, sendo que na figura (A) está representada a mama direita, onde foi aplicado o laser de baixa intensidade, e na figura (B), a mama esquerda, na qual o tratamento não foi realizado. Quanto ao período pós-intervenção, que corresponde à última sessão da paciente, as figuras (C) e (D) mostram, respectivamente, as mamas direita e esquerda.
As fotografias foram analisadas qualitativamente, e não foi observada alteração perceptível na intensidade do rubor nas comparações entre os grupos antes e após a intervenção.
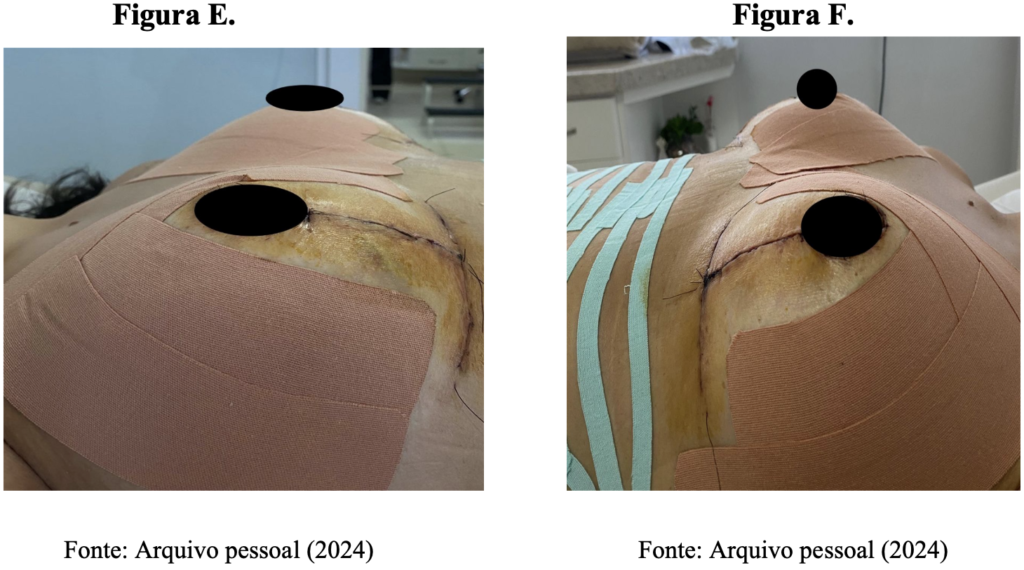
Nas fotografias (E) e (F), estão representadas as mamas direita e esquerda, respectivamente, durante o período pré-intervenção, sendo que, nesta paciente, o laser foi aplicado na mama esquerda. Já nas imagens (G) e (H), que compreendem ao período pós-intervenção, estão representadas, respectivamente, as mamas direita e esquerda.
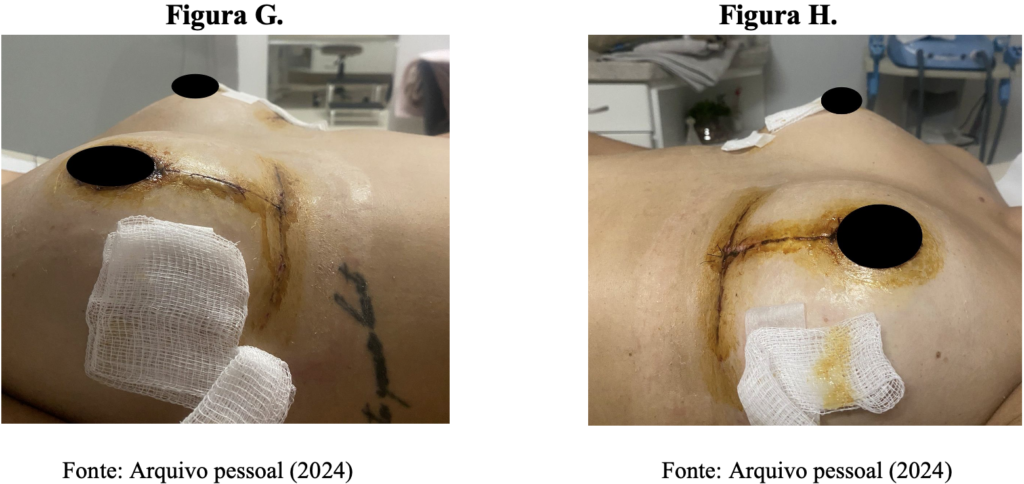
Considerando a fase inflamatória, caracterizada por sinais e sintomas como dor, calor, rubor e edema, esses aspectos foram avaliados para verificar a eficácia do laser de baixa intensidade na redução desses eventos durante a fase inicial do processo de reparo tecidual.
Com base nos resultados obtidos, embora a perimetria não tenha indicado uma diferença estatisticamente significativa entre os períodos pré e pós-intervenção, estudos anteriores apontam para uma tendência favorável, ressalvando que, tal metodologia foi empregada para avaliar e quantificar a presença de edema na região mamária, levando em consideração os perímetros previamente estabelecidos.
De acordo com Otsuka et al., (2022), os lasers terapêuticos são empregados para acelerar a regeneração dos tecidos, devido aos seus efeitos biomoduladores nas células. Eles têm a capacidade de ativar ou inibir diversos processos fisiológicos, bioquímicos e metabólicos. Contudo esses fenômenos biomodulatórios favorecem diversas ações terapêuticas, como morfodiferenciação e proliferação celular, formação de novo tecido, revascularização, aprimoramento da regeneração celular, e garantem a diminuição de edemas.
Schwuchow et al. (2008) indicam que o edema geralmente diminui gradualmente ao longo de três a quatro meses, mas podem ser reduzidos para em torno de sete semanas com a contribuição da fisioterapia, incluindo-se a laserterapia como método de tratamento.
Em contrapartida, a aplicação do laser de baixa intensidade demonstrou resultados estatísticos significativos em relação a dor e temperatura conforme a metodologia pré e pós-intervenção, quanto à temperatura da mama esquerda, o que sugere um efeito positivo do tratamento investigado neste estudo.
Segundo Ribeiro & Zezell (2004), em conformidade com outros estudos, consideram que a fototerapia com lasers de baixa intensidade atua principalmente por meio de efeitos não térmicos, como os fotoquímicos, fotofísicos e fotobiológicos. Esses efeitos estimulam processos celulares e bioquímicos, o que pode auxiliar na modulação da dor e, potencialmente, na normalização da temperatura local, sem provocar aquecimento significativo do tecido.
De acordo com Santos e Machado (2013) e outros estudos, o laser contribui para a redução da dor ao aumentar o limiar doloroso, interferindo na mensagem elétrica e inibindo a transmissão do estímulo doloroso. Isso ocorre porque o laser promove o bloqueio eletrolítico das fibras nervosas grossas, reduzindo a permeabilidade da membrana celular. Além disso, em um estudo antigo, Nussbaum (1999), aplicou uma dose de 4 J/cm² em uma paciente que havia passado por uma mamoplastia redutora complicada, e, após 11 dias, a paciente relatou não sentir mais dor.
Como já mencionado, em relação ao rubor, por meio de análise fotográfica, não obteve-se um resultado relevante que comprovasse efeito expressivo na aplicação do laser para esta finalidade. Contudo, em uma avaliação minuciosa, é possível identificar e comparar resultados expressivos em relação ao aspecto estético das mamas, atentando-se ao período pré e pós intervenção. Na prática clínica, observou-se que as voluntárias relataram uma melhora significativa no aspecto das cicatrizes após um mês de intervenção cirúrgica. Acredita-se que a melhora observada pelas mesmas, possa ser atribuída à aplicação do laser de baixa intensidade na fase inicial do reparo tecidual, e também ao acompanhamento contínuo e cuidados adequados indicados pela fisioterapeuta responsável, sendo então, fundamentais para uma potencialização e recuperação estética benéfica.
Não obstante, Santos e Machado (2013), afirma que com os efeitos do laser de baixa intensidade é possível estimular mais rapidamente uma cicatriz tornando-a mais resistente e com qualidade estética superior.
Considerando que diversos estudos, apontam a eficácia do laser terapêutico de baixa intensidade no processo de reparo tecidual, ainda há limitações no seu uso clínico, principalmente relacionadas à padronização de protocolos, tipo de laser e à falta de consenso sobre as melhores doses, frequências e parâmetros específicos a serem utilizados. Embora os resultados preliminares sejam promissores, a variabilidade nos estudos pode ser atribuída a esses fatores, o que dificulta a elaboração de diretrizes para a aplicação do laser terapêutico.
Além disso, o conhecimento sobre os mecanismos biológicos subjacentes à ação do laser ainda é limitado, o que contribui para a incerteza em relação à otimização do tratamento. A interação entre o laser e os diferentes tipos de tecidos, como por exemplo a pele, pode variar dependendo das características específicas do tecido lesado, o que exige um aprofundamento nas pesquisas sobre a eficácia do laser em diferentes contextos clínicos.
Outro ponto relevante é a necessidade de mais estudos clínicos controlados e randomizados, com amostras maiores e protocolos bem definidos, que possam fornecer evidências robustas sobre a segurança e os benefícios do laser terapêutico. Enquanto isso, muitos profissionais da área da saúde ainda adotam uma abordagem cautelosa, utilizando o laser como terapia complementar, ao invés de um tratamento de primeira linha.
No presente estudo, o número de sessões e os dias alternados de aplicação de laserterapia podem ter sido insuficientes para maximizar os efeitos terapêuticos, especialmente considerando que estudos prévios sugerem benefícios com protocolos mais longos. Além disso, o número de participantes foi limitado, reduzindo o poder estatístico do estudo e dificultando a generalização dos achados para uma população maior. Uma amostra mais ampla permitiria uma análise mais confiável e uma identificação mais precisa dos efeitos do laser.
A desistência de participantes durante o estudo reduz o tamanho da amostra final, o que pode comprometer a significância estatística e a interpretação dos resultados. Essa limitação ressalta a importância de estratégias para melhorar a adesão dos participantes, como um acompanhamento mais frequente e orientações claras sobre os benefícios da continuidade no tratamento.
Portanto, embora o laser terapêutico de baixa intensidade mostre grande potencial para melhorar o processo de cicatrização e regeneração tecidual, sua aplicação clínica depende da resolução dessas limitações, por meio de novas pesquisas e do desenvolvimento de protocolos mais claros e padronizados.
4 CONCLUSÕES
Diante do exposto, é importante também que os profissionais de saúde se mantenham atualizados quanto às novas pesquisas e avanços tecnológicos na área de laserterapia, a fim de garantir que as abordagens utilizadas sejam baseadas nas melhores evidências científicas disponíveis. O uso do laser terapêutico no pós-operatório de cirurgias plásticas, quando integrado a um protocolo de reabilitação abrangente, pode contribuir significativamente para a recuperação do paciente, reduzindo o tempo de recuperação, prevenindo complicações e promovendo um retorno positivo.
Em resumo, embora os resultados iniciais apresentaram-se promissores, a aplicação do laser terapêutico no pós-operatório ainda depende de mais investigações para estabelecer diretrizes claras e universalmente aplicáveis. Com o avanço da ciência e o aperfeiçoamento dos protocolos de tratamento, é possível que o laser se torne uma ferramenta cada vez mais eficaz e segura no manejo pós-operatório contribuindo na fase inicial do reparo tecidual, proporcionando benefícios duradouros para os pacientes.
5. REFERÊNCIAS BIBLIOGRÁFICAS
BROWN, T. M KRISHNAMURTHY, K. Histology, Dermis. StatPearls. Retrieved from. 2018
CARVALHO, C.C. Abordagem fisioterapêutica no pós operatório de abdominoplastia. Rondônia, 2020
DE ANDRADE, M.L.T.S; DO NASCIMENTO, R.O. Principais recursos utilizados na fisioterapia dermatofuncional no reparo tecidual: revisão integrativa.João Pessoa, 2021
GILABERTE, Y., PRIETO-TORRES, L., PASTUSHENKO, I., & JUARRANZ, Á. Anatomy and Function of the Skin. Nanoscience in Dermatology. Elsevier Inc. 2016
GOMES, B.S; BONFIM, F.R.C; FILHO, G.J.L. A fotobiomodulação no processo cicatricial da pele – revisão da literatura. São Paulo, 2020
HODGE, B. D., & BRODELL, R. T. Anatomy, Skin, Sweat Glands. StatPearls. Retrieved from. 2018
LOPES, J.C.; PEREIRA, L.P. BACELAR, I.A. Laser De Baixa Potência Na Estética-Revisão De Literatura. Revista Saúde em Foco, v. 10, p.429-437, 2018
LORENCETTI, E; MAXIMILIANO, J; OLIVEIRA, A.C.P; BOMBARDELLI, J; PORTINHO, C.P; DEGGERONE, D; HOYOS, J; COLLARES, M.V.M. Mamoplastia de aumento: correlação entre o planejamento cirúrgico e as taxas de complicações pós-operatórias. Revista Brasileira de Cirurgia Plástica. Porto Alegre, 2017
LOWE, J.S, PG. Stevens & Lowe’s human histology. 4th ed. Philadelphia: Elsevier/Mosby; 2015. p. 49, 363
MARCANTE, R.F.R; DARONCH, O.T; NETO, A.A.P. Fatores de risco consequentes a complicações no pós operatório da mastoplastia de aumento primária com implantes de silicone: Estudo retrospectivo. Revista Brasileira de Cirurgia Plástica. São Paulo, 2023
NUNES, J.C; SOUZA, L.C.C. Laserterapia de baixa potência no reparo tecidual pós operatório. Jataí, 2022
NUSSBAUM, E. L. 1999. Low-intensity laser therapy for benign fibrotic lumps in the breast following reduction mammaplasty. Phys Ther., vol. 79, nº 7, pp. 691-698.
OTSUKA, A. C. V. G. et al. Terapia a laser de baixa potência no manejo da cicatrização de feridas cutâneas. Revista Brasileira de Cirurgia Plástica, v. 37, n. 04, 2022.
PACHECO, L.M.S; PACHECO, A.T; BATISTA, K.T. Mamoplastia redutora com pedículo medial: modificação na técnica de Skoog. Revista Brasileira de Cirurgia Plástica. 2009; 24(3):321-7.
PARREIRA, C. Mamoplastia de aumento: atualização. PIAUÍ, 2022
RIBEIRO, Martha Simões; ZEZELL, Denise Maria. Laser de baixa intensidade. A Odontologia e o laser. São Paulo: Quintessense, 2004.
ROCHA, J.M.P. A importância da fisioterapia no pós operatório da mamoplastia. Repositório Institucional UNIPAC. Juiz de FORA, 2022
SANTOS, L.P; CANDIDO, R.C.P.G; DA SILVA, K.C.C. Fisioterapia dermatofuncional no pós- operatório de abdominoplastia: revisão de literatura. Revista Amazônia, 2013
SANTOS, P.C.S; MACHADO, M.I.M. A drenagem linfática manual e a laserterapia de baixa intensidade (HE-NE) no pós operatório de mamoplastia redutora estética. Caderno de Estudos e Pesquisas. V. 17, N.37, 2013.
SCHWUCHOW, L.S. et al. Estudo do uso da drenagem linfática manual no pós- operatório da lipoaspiração de tronco em mulheres. Revista de Graduação. V.1, n.1, p. 1-9, 2008.
SHAPIRO, S. S.; WILK, M. B. An analysis of variance test for normality (complete samples). Biometrika, v. 52, n. 3-4, p. 591–611, 1 dez. 1965.
TASSINARY, J. Raciocínio clínico aplicado à estética facial. Revista Saúde em Foco. n° 11. 2019
¹Discentes do curso de Fisioterapia do Centro Universitário do Sul de Minas – UNIS – MG. E-mails: ana.ribeiro8@alunos.unis.edu.br; angelica.jardim@alunos.unis.br
²Docente do Curso de Fisioterapia do Centro Universitário do Sul de Minas – UNIS – MG. E-mail: lidiane.portugal@professor.unis.edu.br
