REGISTRO DOI: 10.69849/revistaft/ar10202411221404
João Paulo Lavagnoli Manfrinato¹; Adriana Traczinski¹; Paulo Afonso Tassi Júnior¹; Wesly Mejia²; Erton Massamitsu Miyasawa³; Flávia Noemy Gasparini Kiatake Fontão⁴.
RESUMO
Objetivo: o objetivo deste relato de caso foi comparar os resultados clínicos e radiográficos de implantes cilíndricos Titamax® GM (Neodent, Curitiba, Brasil) e híbridos Helix® GM (Neodent), ambos de superfície Acqua, em reabilitação do tipo protocolo inferior. Materiais e Métodos: Foram instalados em modelo boca dividida 4 implantes paralelos e a 2 mm infraósseos. Os implantes foram submetidos a carregamento imediato e avaliados clinicamente (estabilidade por análise de frequência de ressonância) e radiograficamente (nível ósseo periimplantar). As tomadas radiográficas intrabucais padronizadas, foram realizadas no período baseline (instalação da prótese), 6, 12 e 24 meses após a instalação da prótese. Resultados: Na análise clínica dos implantes Titamax® GM e Helix® GM foram verificados torques de inserção utilizando a catraca (Neodent Brasil) em todos os implantes (60 N.cm), conferindo uma ótima estabilidade primária. A média da estabilidade para os implantes Titamax® GM, e Helix® GM nos tempos T0, T6, T12 e T 24 foram 75, 70,5, 76,3, 76,2 e 76,3, 71,3, 76,5, 76,3 respectivamente. A média de remodelação óssea dos 2 implantes Titamax® GM, foi de 0,54mm, enquanto a média dos 2 implantes Helix® GM, foi de 0,36mm. Conclusão: Todos os implantes apresentaram excelente estabilidade, alcançando valores semelhantes entre os dois tipos de design de implantes nos 4 tempos avaliados. Na análise radiográfica dos implantes Titamax® GM e Helix® GM foram verificados índices de remodelação cervical diferentes entre os tempos de aferição das medidas. Mais estudos a longo prazo são necessários para determinar diferenças significativas entre os grupos.
Palavras-chave: Implantes dentários; Carga imediata; Remodelação óssea; Radiografia dentária.
ABSTRACT
Objective: the objective of this case report was to compare the clinical and radiographic results of cylindrical implants Titamax® GM (Neodent, Curitiba, Brazil) and hybrid Helix® GM (Neodent), both with Acqua surface, in lower protocol rehabilitation. Materials and Methods: Four parallel implants and one 2 mm infrabony implant were installed in a split mouth model. The implants were subjected to immediate loading and evaluated clinically (stability by resonance frequency analysis) and radiographically (peri-implant bone level). Standardized intraoral radiographic views were performed at baseline (prosthesis installation), 6, 12 and 24 months after prosthesis installation. Results: In the clinical analysis of the Titamax® GM and Helix® GM implants, insertion torques were selected using a ratchet (Neodent Brasil) for all implants (60 N.cm), providing excellent primary stability. The average stability for the Titamax® GM and Helix® GM implants at times T0, T6, T12 and T 24 were 75, 70.5, 76.3, 76.2 and 76.3, 71.3, 76. 5, 76.3 respectively. The average bone remodeling of the 2 Titamax® GM implants was 0.54mm, while the average of the 2 Helix® GM implants was 0.36mm. Conclusion: All implants achieved excellent stability, reaching similar values between the two types of implant design in the 4 times evaluated. In the radiographic analysis of the Titamax® GM and Helix® GM implants, different cervical remodeling rates were found between the measurement times. More long-term studies are needed to determine significant differences between groups.
Keywords: Dental implants; Immediate Loading; Bone remodeling; Dental radiography.
INTRODUÇÃO
A descoberta do fenômeno da osseointegração permitiu uma revolução na odontologia reabilitadora com o advento dos implantes dentários. Atualmente, tem sido possível reabilitar previsivelmente pacientes com diferentes tipos de edentulismo e condições heterógenas com relação a qualidade óssea do sítio cirúrgico. A implantodontia tem desfrutado de muita inovação e desenvolvimento progressivos nos últimos anos, com a criação de novos sistemas de implantes, diagnósticos melhorados e introdução de novas técnicas cirúrgicas. Diferentes protocolos têm sido descritos na literatura para colocação cirúrgica e carregamento protético sobre os implantes. Algumas propostas de acelerar o processo de osseointegração quanto a modificação das macroestruturas e microestruturas dos implantes dentários têm sido indicadas. A associação de uma superfície hidrofílica modificada por jateamento e ataque ácido a diferentes tipos de macroestrutura com interface Grand Morse não foi avaliada até o momento. (1)(2)(3)(4)(5)(6)
A remodelação óssea marginal pode ser definida como uma resposta fisiológica normal e previsível em torno da plataforma protética e o implante dentário, representando uma resposta adaptativa do osso marginal do implante a longo prazo. Possui etiologia multifatorial e é observada em todos os implantes osseointegrados, independentemente de seu macro design, características da superfície e plataformas protéticas. Um grande desafio atual na terapia de implantes é minimizar a perda de osso crestal ao redor dos implantes, uma vez que isso provou ser essencial para a estabilidade dos tecidos moles e sucesso dos implantes a longo prazo.(7)(8)(9)(10)
Entre os fatores que influenciam no processo de osseointegração estão as condições de macroestrutura e microestrutura dos implantes, onde as alterações ao nível da macroestrutura alterariam a estabilidade dos implantes enquanto que as alterações de microestrutura influenciam no estabelecimento da estabilidade secundária dos implantes.(11)(12)(13) (14)
Um protocolo de carga imediata é igualmente eficaz quando comparado ao de carga tardia. No entanto, o sucesso clínico da técnica é altamente dependente de muitos fatores: seleção do paciente, qualidade e quantidade do osso, número e design do implante, estabilidade primária do implante, carga oclusal e habilidade cirúrgica do clínico. (15)(16)(17)(18)(19)(20)
De acordo com a revisão de literatura, implantes subcrestais colocados em um estágio, apresentaram melhores níveis ósseos do que os implantes colocados no nível crestal. Por outro lado, a grande maioria dos estudos relata que não há diferença de perda óssea entre os implantes colocados no nível crestal ou subcrestal. De acordo com os resultados de revisão de literatura, a posição vertical do implante em relação ao osso não parece ser a principal causa de perda óssea. Nos últimos anos, vários estudos investigaram a remodelação óssea em torno de implantes que apresentavam uma conexão de Cone Morse, sendo estudos histológicos e clínicos em humanos e animais, evidenciando que os defeitos no osso da crista eram menos pronunciados subcrestalmente quando comparados equicrestalmente. (21)(22)(23)(24)(25)
Neste relato de caso, será avaliado um implante híbrido com macroestrutura compactante e perfurante que em teoria poderá aumentar a estabilidade primária dos implantes em comparação aos implantes cilíndricos. Além disso, esse tipo de implante híbrido poderá ser utilizado em qualquer situação clínica óssea.
RELATO DE CASO
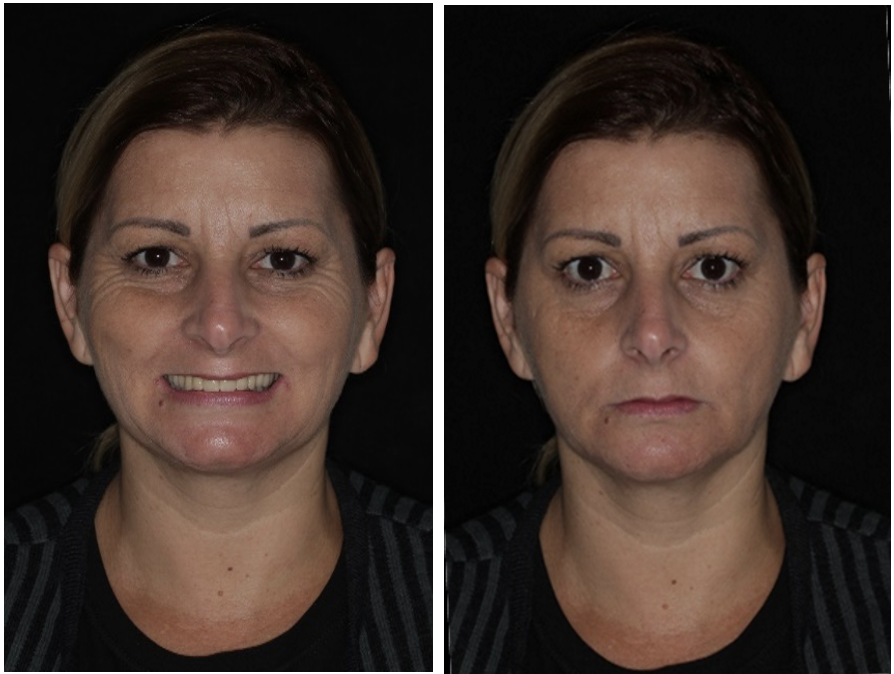
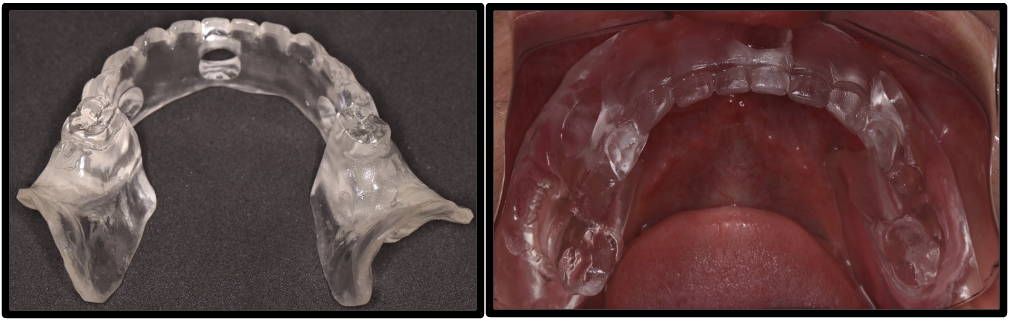
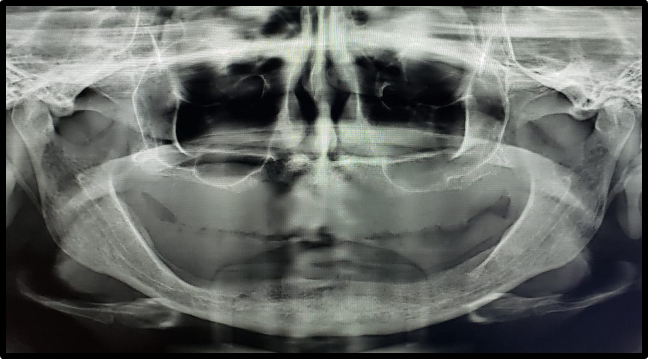
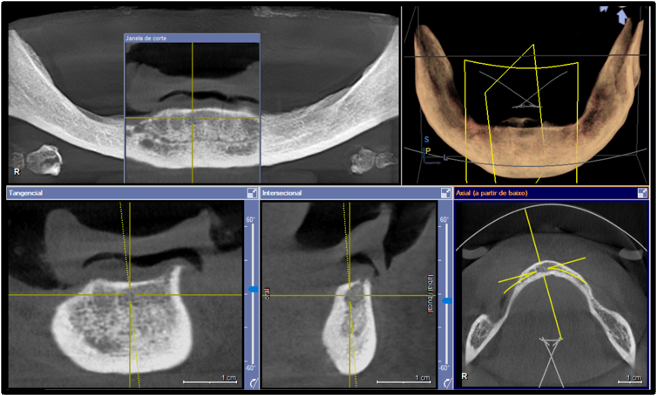
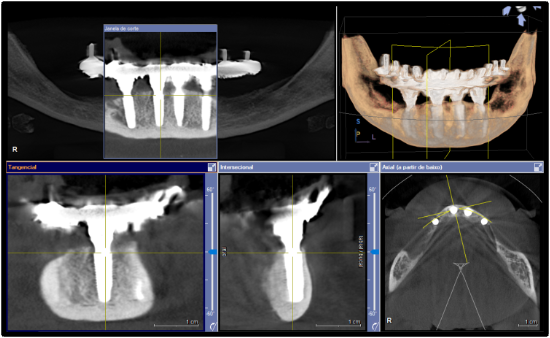
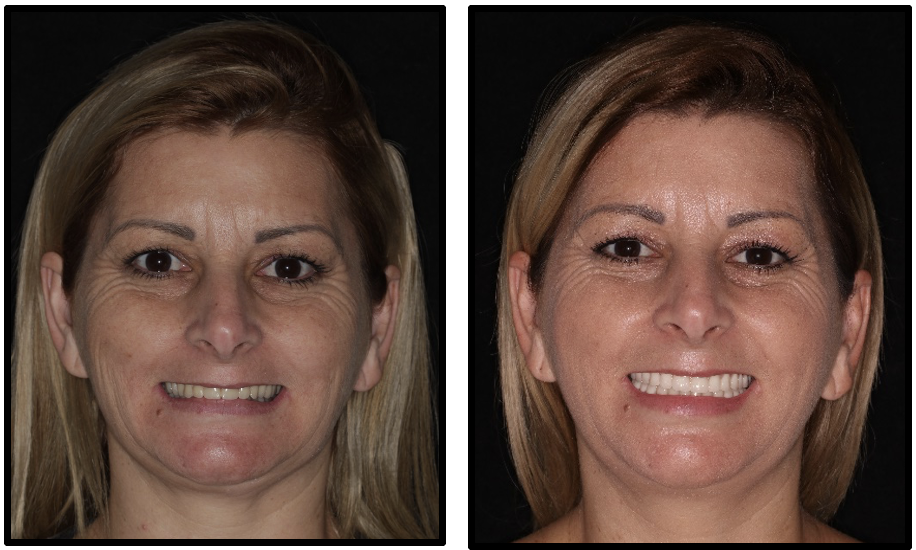
Paciente gênero feminino, 42 anos de idade, Asa II, edêntula total bimaxilar, procurou reabilitação oral com implantes dentários (figuras 1-2). Apresentava como queixa principal insatisfação das próteses totais utilizadas, procurando melhorar a função e a estética. Foi realizado preparo protético prévio da paciente com confecção de prova de dentes em prótese total superior e inferior. Foram solicitados exames laboratoriais e realizado previamente à cirurgia confecção de guia multifuncional inferior e prova de guia multifuncional inferior (figura 3). Solicitou-se Radiografia Panorâmica inicial (figura 4) e tomografia computadorizada de feixe cônico pré-operatória (figura 5) para avaliação de disponibilidade óssea na reabilitação com implantes dentários. Foi realizado planejamento virtual dos implantes so software Galaxis Sirona (figura 6) e proposto para a paciente reabilitação através de nova prótese total superior e instalação de 4 implantes na região anterior de mandíbula entre forames mentuais, modelo boca dividida e confecção de prótese fixa híbrida inferior. Para a análise clínica dos implantes foram utilizados a catraca (Neodent®) com aferição do torque de inserção dos implantes e análise de frequência de ressonância (Osstell®) com aferição da estabilidade dos implantes.
PROCEDIMENTO CIRÚRGICO
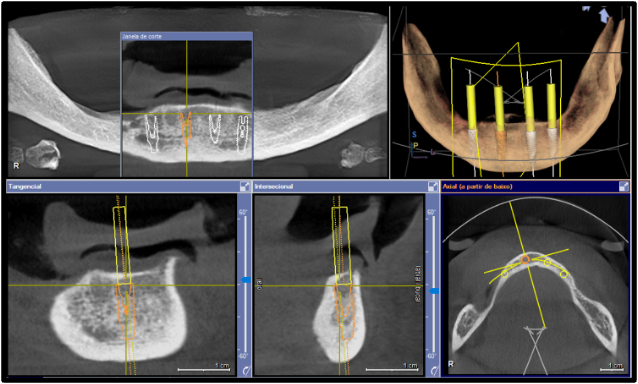
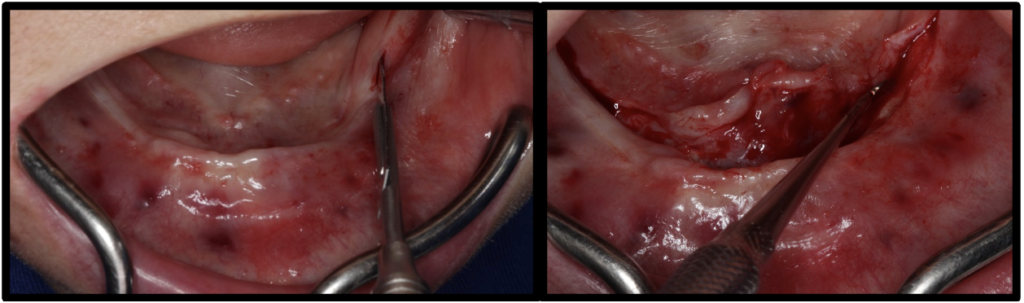
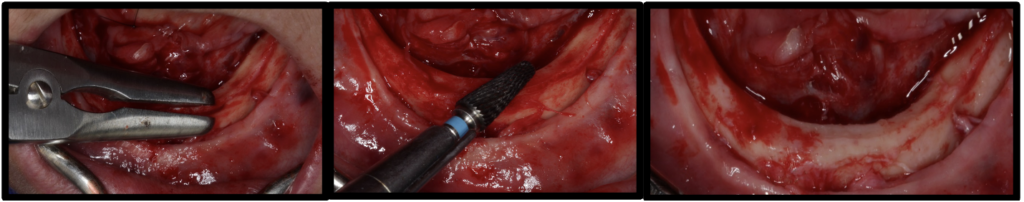
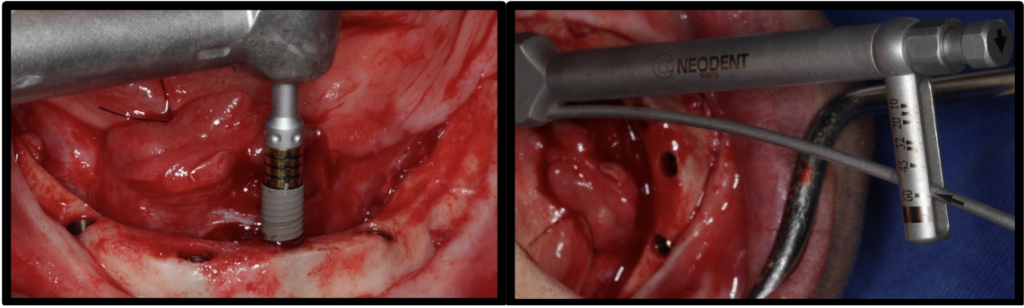
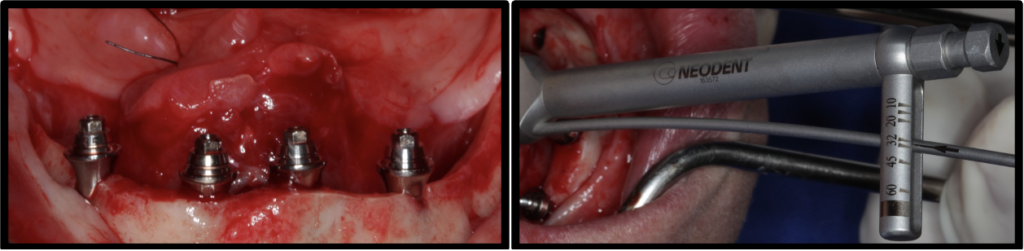
Após a execução da técnica de anestesia local, foi realizado incisão sobre o rebordo mandibular e aberto um retalho muco periósteo de espessura total para expor o rebordo (figura 7). Foi executado a regularização do rebordo mandibular (figura 8). Realizado a delimitação das perfurações distais dos implantes (figura 9). Foi verificado o paralelismo das perfurações para instalação dos implantes (figura 10). Foram instalados 2 implantes Titamax® GM 3.75x11mm (Neodent, Curitiba, Brasil) do lado direito, com aferição do torque de inserção utilizando a catraca (Neodent) (figura 11 ) e 2 implantes Helix® GM 3.75×11,5mm (Neodent) do lado esquerdo, com aferição do torque de inserção utilizando a catraca (Neodent) (figura 12) ambos com superfície Acqua®, sendo todos implantes instalados paralelos e a 2mm infraósseo.
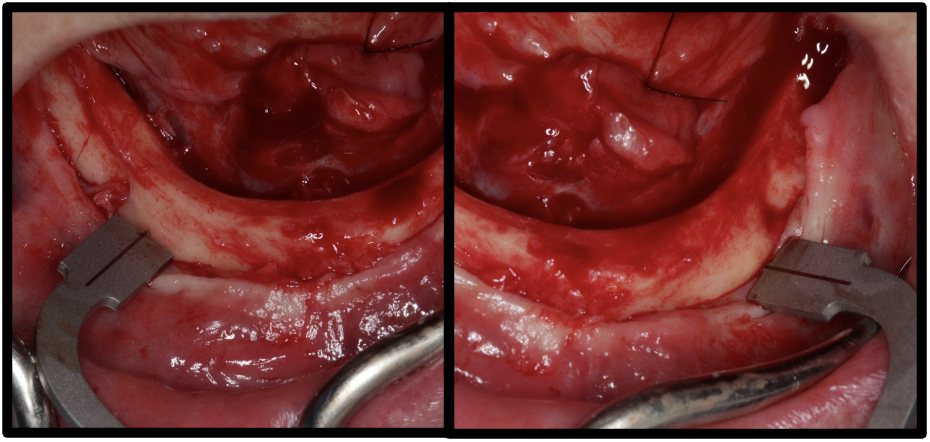
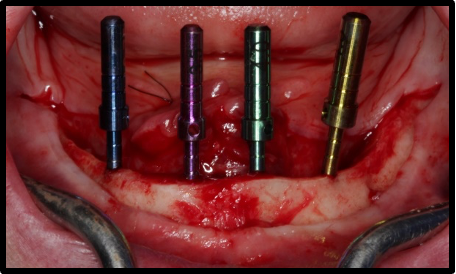
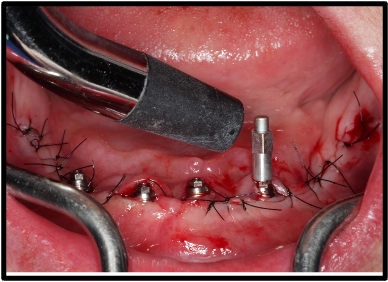
Após a instalação dos implantes, foram instalados 4 mini-pilares protéticos retos GM e aferição com a catraca (Neodent®) do torque dos mini-pilares protéticos (figura 13). Na sequência foi realizado a instalação do smart peg sobre o mini-pilar protético e medição da frequência de ressonância dos implantes com o aparelho Osstell®, sendo que todos os implantes atingiram alto nível de estabilidade primária (figura 14). Foi realizado tomografia pós-operatória para controle dos implantes (figura 15). Após as medições foi realizado a sutura do rebordo mandibular e realização da carga imediata, com instalação de prótese total superior e prótese híbrida inferior sobre os implantes dentários (figura 16).
SEQUÊNCIA DE FRESAGEM
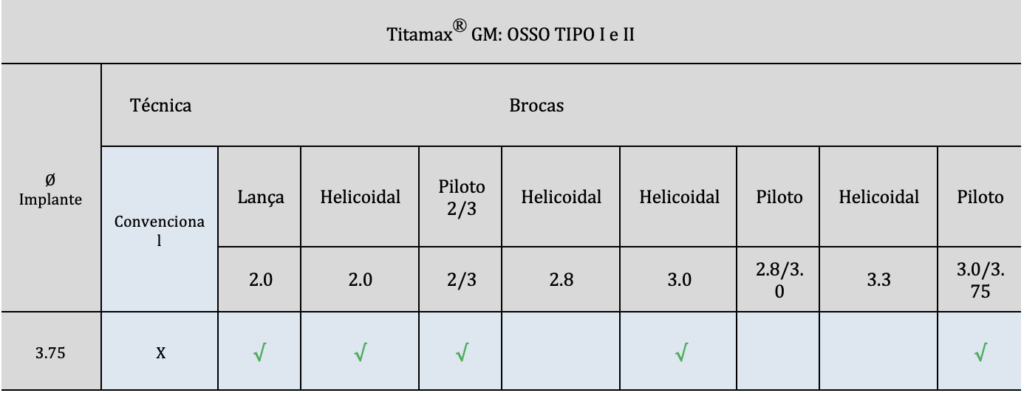
A sequência de fresagem dos implantes foi realizado, conforme as tabelas 1 e 2:
Tabela 1: sequência de fresagem Implante Helix® GM
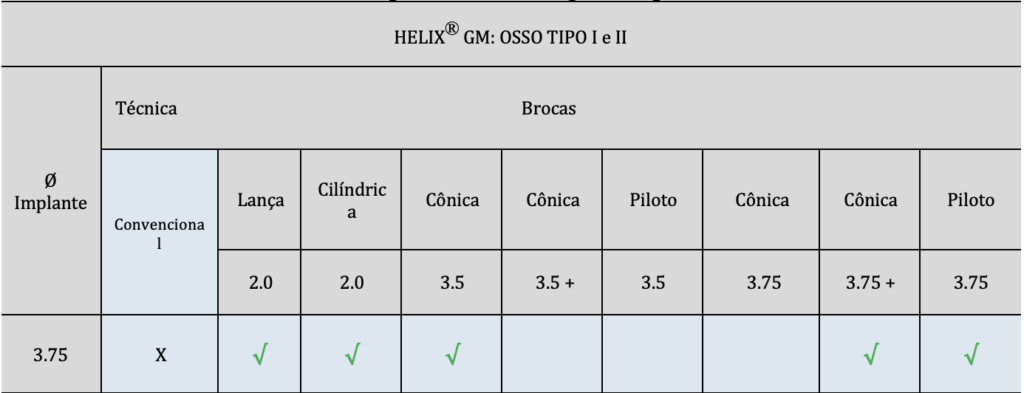
Tabela 2: sequência de fresagem Implante Titamax® GM
SEQUÊNCIA CIRÚRGICA:

PROTOCOLO DE CUIDADOS PÓS-OPERATÓRIOS
Após inserção dos implantes o leito cirúrgico foi suturado por meio de fio de nylon 5.0 (Ethicon, Johnson & Johnson, Brasil). Foi prescrito para o paciente durante no período pós-operatório amoxicilina (500mg) por 7 dias, Nimesulid (100mg) por 5 dias e dipirona sódica (500mg) por 3 dias para consumo por via oral. Adicionalmente será prescrito o colutório a base de digluconato de clorexidina a 0,12% por 14 dias. A sutura foi removida após 14 dias. Os implantes foram submetidos a carga imediata e apresentaram torque de inserção de 60 N.cm em todos os implantes.
ANÁLISE DA ESTABILIDADE DOS IMPLANTES
No momento da instalação dos implantes, foram mensurados a estabilidade primária dos implantes Titamax® GM e Helix® GM por meio do torque de inserção com a catraca (Neodent) e análise de frequência de ressonância por meio do aparelho Osstell® (Osstell AB, Göteborg, Suécia). O sistema Osstell® inclui a utilização de um SmartPegTM fixado ao implante através de um parafuso integrado. O SmartPegTM é orientado por um impulso magnético da sonda de medição (frequência de ressonância) do instrumento portátil e o coeficiente de estabilidade do implante (ISQ) é calculado a partir do sinal de resposta. Os resultados são exibidos no instrumento variando numa escala de 1 a 100, sendo que quanto maior o número de ISQ maior é a estabilidade do implante. As medidas de estabilidade foram obtidas em duas faces de cada implante (vestibular, palatina, mesial e distal) e a média dos resultados foi considerado o valor de estabilidade de cada implante. A mensuração da análise de ressonância (Osstell®) para avaliação da estabilidade secundária, foi repetida no momento de manutenção da prótese. Em resumo, as medições foram reallizadas após a cirurgia (baseline), 6, 12 e 24 meses após o procedimento cirúrgico. A média da estabilidade para os implantes Titamax® GM e Helix® GM nos tempos T0, T6, T12 e T 24 foram 75, 70,5, 76,3, 76,2 e 76,3 71,3, 76,5, 76,3 respectivamente. De acordo com as médias dos resultados observados neste estudo, foram encontrados excelentes índices de estabilidade entre os implantes.
ANÁLISE RADIOGRÁFICA
Para análise radiográfica dos implantes foi utilizado radiografias intrabucais, utilizando a técnica do paralelismo, sendo as verificações realizadas no período baseline (T1), 6 meses (T2), 12 meses (T3) e 24 meses T4 de pós-operatório (figuras 17-20).
AQUISIÇÃO DAS RADIOGRAFIAS INTRABUCAIS DIGITAIS
Os exames radiográficos intrabucais dos implantes Helix® GM e Titamax® GM foram realizados nos tempos de avaliação: baseline (T1)(instalação da prótese), 6 meses (T2), 12 meses (T3) e 24 meses T4(figura 17-20). A técnica periapical do paralelismo foi utilizada, com auxílio de um posicionador XCP-DS (Dentsply Rinn, Elgin, USA) que permite a obtenção das tomadas radiográficas em distância padronizada. As radiografias foram obtidas por meio do aparelho de raios X intrabucal Heliodent (Sirona, Bensheim, Alemanha), operando com 7 mA e 85 kVp, utilizando sensor CMOS (Xios Supreme, Sirona) e sistema de placa de fósforo (Dürr Dental, Bietigheim-Bissingen, Alemanha).
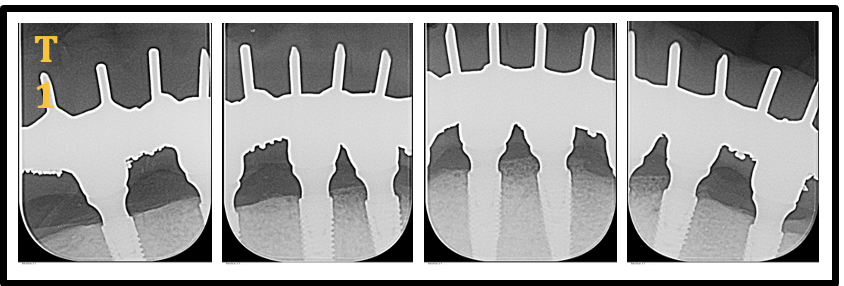
Figura 17 – Radiografias Periapicais Implantes Titamax® GM (lado direito) e Helix® GM (lado esquerdo) (T1: Baseline)
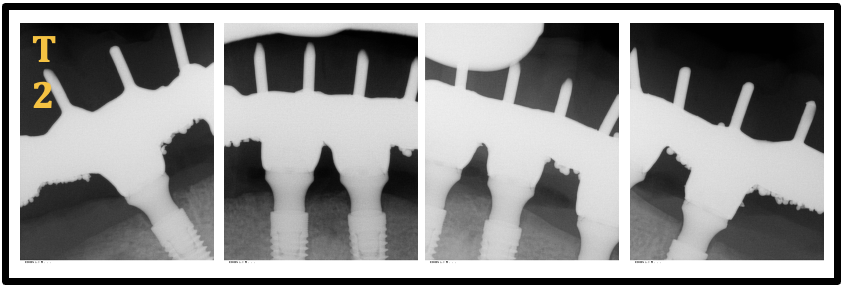
Figura 18- Radiografias Periapicais Implantes Titamax® GM (lado direito) e Helix® GM (lado esquerdo) (T2: 6 meses)
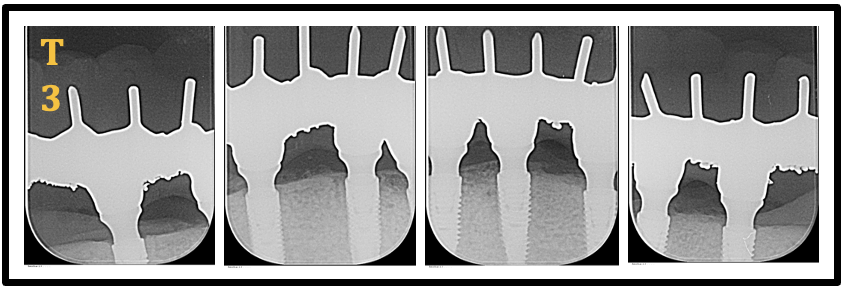
Figura 19- Radiografias Periapicais Implantes Titamax® GM (lado direito) e Helix® GM (lado esquerdo) (T3: 12 meses)
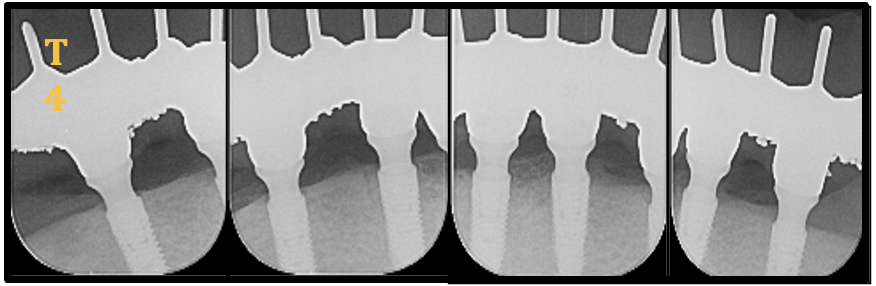
Figura 20- Radiografias Periapicais Implantes Titamax® GM (lado direito) e Helix® GM (lado esquerdo) (T4: 24 meses)
ANÁLISE DAS IMAGENS DIGITAIS
Inicialmente as imagens radiográficas foram calibradas por meio de ferramentas do software Sidexis (Sirona), tomando como referência o tamanho real do diâmetro do implante, para se proceder dom as medidas lineares verticais do lado mesial e distal.
Para obtenção do valor da perda óssea vertical, nos casos de implantes com nível ósseo abaixo da linha da porção cervical do implante, a mensuração foi realizada do ponto mais apical da imagem radiolúcida correspondente à perda óssea, na interface osso/implante até a linha da porção cervical do implante na (interface pilar/implante) formando um ângulo de 90 graus com a mesma. Nos implantes com nível ósseo acima da linha da porção cervical do implante, a mensuração foi realizada do ponto mais alto da crista alveolar até a linha da porção cervical do implante.
Após as mensurações radiográficas, observou-se que a média da perda óssea vertical dos 4 implantes, foi de 0,45 mm, na avalição radiográfica de 12 meses. Na análise individual, a média dos 2 implantes Titamax® GM, foi de 0,54mm, enquanto a média dos 2 implantes Helix® GM, foi de 0,36mm.
DISCUSSÃO
Os implantes dentários são amplamente utilizados no tratamento dentário para substituir dentes perdidos e podem ter várias características de superfície, comprimentos, formas e desenhos. Todos esses fatores podem influenciar a remodelação óssea crestal. Conforme dados da literatura, a quantidade de perda óssea crestal ao redor de um implante dentário é um critério para o sucesso, sendo que a forma do osso crestal muda verticalmente e horizontalmente. Ao contrário da perda óssea devido a um processo patológico, a remodelação óssea é um processo fisiológico para atingir a largura biológica.(26)(27)(28)(29)
Aspectos no desenho do implante, técnica cirúrgica e a qualidade óssea afetam o processo de osseointegração. Somente o design não garante o sucesso e a sobrevivência do implante, seu desempenho pode melhorar ou piorar devido a outros fatores, como quantidade e qualidade óssea, técnica cirúrgica e saúde do paciente. Dependendo do diâmetro da última broca em relação ao implante, design macro e micro design e densidade óssea, diferentes valores de torque de inserção podem ser obtidos. De acordo com dados de revisão de literatura, não há consenso nas alterações ósseas ao longo do tempo. Além disso, há uma tendência de maior alteração óssea nos implantes inseridos no nível tecidual, quando comparados aos implantes inseridos abaixo do nível ósseo.(12)(26)(30)(31)(32)
De acordo com a literatura, implantes imediatos podem reduzir a remodelação óssea. Estudos de análise histomorfométrica dos implantes foi evidenciado uma porcentagem média de BIC de 42,61% para implantes imediatos e 37,69% para implantes tardios. Além disso, a superfície lingual não mostrou diferença estatisticamente significante. A preservação do osso marginal é considerada crucial para a manutenção de implantes sendo um importante critério de sucesso.(33)(34)(35)
De acordo com estudos de revisão sistemática, a macrogeomentria dos implantes pode influenciar o nível ósseo marginal. Foi concluído que a ausência de um pescoço usinado ou a presença de microroscas poderia influenciar a perda óssea marginal. Estudos recentes também descreveram o papel da altura do pilar no estabelecimento da distância biológica peri-implantar como fator contribuinte para as alterações ósseas peri-implantes. Em estudos de diferentes profundidades de colocação do implante, a espessura vertical da mucosa não mostrou influência estatisticamente significante nas alterações do nível ósseo crestal e na recessão de tecidos moles após 5 anos de acompanhamento. No entanto, a colocação do implante subcrestal teve menos perda óssea e não resultou em exposição da rosca ao implante, enquanto que na colocação equicrestal, a exposição da rosca ocorreu após 5 anos de acompanhamento.(27)(26) (34)
Neste relato de caso, após as mensurações radiográficas, observou-se que a média da perda óssea vertical dos 4 implantes, foi de 0,45 mm, na avalição radiográfica de 24 meses. Na análise individual, a média dos 2 implantes Titamax® GM, foi de 0,54 mm, enquanto a média dos 2 implantes Helix® GM, foi de 0,36 mm. Estes resultados estão de acordo com os dados da literatura, que relatam que implantes após a inserção da prótese com uma perda óssea cervical de até 2mm no primeiro ano, pode ser considerado um fator de sucesso.(27)
CONCLUSÃO
Após as mensurações radiográficas, observou-se que a média da perda óssea vertical dos 4 implantes, foi de 0,45mm, na avaliação radiográfica de 24 meses. Na análise individual, a média dos 2 implantes Titamax ® GM, foi de 0,54mm, enquanto a média dos 2 implantes Helix ® GM foi de 0,36mm.
Mais estudos clínicos randomizados a longo prazo são necessários para determinar diferenças significativas entre os grupos.
REFERÊNCIAS
1. Branemark PI, Hansson BO, Adell R, Breine U, Lindström J, Hallén O OA. No TitleOsseointegrated implants in the treatment of the edentulous jaw. Experience from a 10-year period. Scand J Plast Reconstr Surg. 1977;16:1–132.
2. Papi P, Giardino R, Sassano P, Amodeo G, Pompa G CP. Oral health related quality of life in cleft lip and palate patients rehabilitated with conventional prostheses or dental implants. J Int Soc Prev Community Dent. 2015;5(482–7).
3. Kumar Y, Chand P, Arora V, Singh SV, Mishra N, Alvi HA VU. No TitleComparison of Rehabilitating Missing Mandibular First Molars with Implant- or Tooth-Supported Prostheses Using Masticatory Efficiency and Patient Satisfaction Outcomes. J Prosthodont. 2015;26:376–80.
4. Trullenque-Eriksson A G-MB. Retrospective long-term evaluation of dental implants in totally and partially edentulous patients. Part I: survival and marginal bone loss. Implant Dent. 2014;23(6):732–7.
5. . Raes S, Raes F, Cooper L, Giner Tarrida L, Vervaeke S, Cosyn J DBH. Oral health-related quality of life changes after placement of immediately loaded single implants in healed alveolar ridges or extraction sockets: a 5-year prospective follow-up study. Clin Oral Implant Res. 2017;28(6):662–7.
6. Urban IA, Monje A, Lozada JL WH. Long-term Evaluation of Peri-implant Bone Level after Reconstruction of Severely Atrophic Edentulous Maxilla via Vertical and Horizontal Guided Bone Regeneration in Combination with Sinus Augmentation: A Case Series with 1 to 15 Years of Loading. Clin Implant Dent. 2017;19(1):46–55.
7. Degidi M, Perrotti V, Shibli JA, Novaes AB, Piattelli A, Iezzi G. Equicrestal and Subcrestal Dental Implants: A Histologic and Histomorphometric Evaluation of Nine Retrieved Human Implants. J Periodontol. 2011;82(5):708–15.
8. de Siqueira RAC, Fontão FNGK, Sartori IA de M, Santos PGF, Bernardes SR, Tiossi R. Effect of different implant placement depths on crestal bone levels and soft tissue behavior: a randomized clinical trial. Clin Oral Implants Res [Internet]. 2017 Oct 1 [cited 2020 Nov 27];28(10):1227–33. Available from: http://doi.wiley.com/10.1111/clr.12946
9. Lombardi T, Berton F, Salgarello S, Barbalonga E, Rapani A, Piovesana F, et al. Factors Influencing Early Marginal Bone Loss around Dental Implants Positioned Subcrestally: A Multicenter Prospective Clinical Study. J Clin Med [Internet]. 2019 Aug 4 [cited 2019 Oct 10];8(8):1168. Available from: http://www.ncbi.nlm.nih.gov/pubmed/31382675
10. de Carvalho Barbara JG, Luz D, Vianna K, Porto Barboza E. The influence of abutment disconnections on peri-implant marginal bone: A systematic review. Int J oral Implantol (New Malden, London, England) [Internet]. 2019 [cited 2019 Oct 10];12(3):283–96. Available from: http://www.ncbi.nlm.nih.gov/pubmed/31535098
11. Toyoshima T, Tanaka H, Ayukawa Y, Howashi M, Masuzaki T, Kiyosue T, Koyano K NS. Primary Stability of a Hybrid Implant Compared with Tapered and Cylindrical Implants in an Ex Vivo Model. Clin Implant Dent Relat Res. 2015;17(5):950–6.
12. . Lozano-Carrascal N, Salomó-Coll O, Gilabert-Cerdà M, Farré-Pagés N, Gargallo-Albiol J H-AF. Effect of implant macro-design on primary stability: A prospective clinical study. Med Oral Patol Oral Cir Bucal. 2016;21(2):214–21.
13. Buser D, Broggini N, Wieland M, Schenk RK, Denzer AJ, Cochran DL, Hoffmann B, Lussi A SS. Enhanced bone apposition to a chemically modified SLA titanium surface. J Dent Res. 2004;83(7):529–33.
14. Karabuda ZC, Abdel-Haq J A V. Stability, marginal bone loss and survival of standard and modified sand-blasted, acid-etched implants in bilateral edentulous spaces: a prospective 15-month evaluation. Clin Oral Implant Res. 2011;22(8):840–9.
15. Zhang S, Wang S, Song Y. Immediate loading for implant restoration compared with early or conventional loading: A meta-analysis. J Cranio-Maxillofacial Surg [Internet]. 2017;45(6):793–803. Available from: http://dx.doi.org/10.1016/j.jcms.2016.05.002
16. Tettamanti L, Andrisani C, Bassi MA, Vinci R, Silvestre-Rangil J, Tagliabue A. Immediate loading implants: review of the critical aspects. Oral Implantol (Rome) [Internet]. 2017 [cited 2019 Jan 30];10(2):129–39. Available from: http://www.ncbi.nlm.nih.gov/pubmed/29876038
17. Siqueira RAC, De Mattias Sartori IA, Santos PGF, Thiesen MJ, Gonçalves MC, Fontão FNGK. Resonance frequency analysis of dental implants with 2 types of surface treatment submitted to immediate loading: A prospective clinical study. Implant Dent. 2018;27(3):282–7.
18. Kaneda K, Kondo Y, Masaki C, Mukaibo T, Tsuka S, Tamura A, et al. Ten-year survival of immediate-loading implants in fully edentulous mandibles in the Japanese population: a multilevel analysis. J Prosthodont Res [Internet]. 2019 Jan 1 [cited 2019 Mar 9];63(1):35–9. Available from: https://www.sciencedirect.com/science/article/pii/S1883195818300744?via%3Dihub
19. Windael S, Vervaeke S, Wijnen L, Jacquet W, De Bruyn H, Collaert B. Ten-year follow-up of dental implants used for immediate loading in the edentulous mandible: A prospective clinical study. Clin Implant Dent Relat Res [Internet]. 2018 Aug 1 [cited 2019 Mar 9];20(4):515–21. Available from: http://doi.wiley.com/10.1111/cid.12612
20. Horita S, Sugiura T, Yamamoto K, Murakami K, Imai Y, Kirita T. Biomechanical analysis of immediately loaded implants according to the “All-on-Four” concept. J Prosthodont Res. 2017;61(2):123–32.
21. Koutouzis T, Neiva R, Nair M, Nonhoff J, Lundgren T. Cone Beam Computed Tomographic Evaluation of Implants with Platform-Switched Morse Taper Connection with the Implant-Abutment Interface at Different Levels in Relation to the Alveolar Crest. Int J Oral Maxillofac Implants. 2014;29(5):1157–63.
22. Ramos Chrcanovic B, Albrektsson T, Wennerberg A. Immediate nonfunctional versus immediate functional loading and dental implant failure rates: A systematic review and meta-analysis. J Dent [Internet]. 2014 [cited 2019 Feb 22];42:1052–9. Available from: www.sciencedirect.com
23. de Souza Castro de Teive e Argollo L, Francischone C, Duarte L, Senna P, Assis N, Sotto-Maior B. Marginal Bone Remodeling Around Dental Implants with Hexagon External Connection After 10 Years: A Case Series with 10 to 19 Years of Function. Int J Periodontics Restorative Dent [Internet]. 2019 Oct [cited 2019 Oct 10];39(5):703–8. Available from: http://www.ncbi.nlm.nih.gov/pubmed/31449582
24. Valles C, Rodríguez-Ciurana X, Clementini M, Baglivo M, Paniagua B, Nart J. Influence of subcrestal implant placement compared with equicrestal position on the peri-implant hard and soft tissues around platform-switched implants: a systematic review and meta-analysis. Clin Oral Investig [Internet]. 2018 Mar 8 [cited 2019 Oct 10];22(2):555–70. Available from: http://link.springer.com/10.1007/s00784-017-2301-1
25. Kinaia BM, Shah M, Neely AL, Goodis HE. Crestal Bone Level Changes Around Immediately Placed Implants: A Systematic Review and Meta-Analyses With at Least 12 Months’ Follow-Up After Functional Loading. J Periodontol [Internet]. 2014 Nov 1 [cited 2019 Feb 22];85(11):1537–48. Available from: http://doi.wiley.com/10.1902/jop.2014.130722
26. van Eekeren P, Tahmaseb A, Wismeijer D. Crestal Bone Changes Around Implants with Implant-Abutment Connections at Epicrestal Level or Above: Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants [Internet]. 2016 Jan [cited 2019 Oct 10];31(1):119–24. Available from: http://www.ncbi.nlm.nih.gov/pubmed/26800168
27. Palacios-Garzón N, Velasco-Ortega E, López-López J. Bone loss in implants placed at subcrestal and crestal level: A systematic review and meta-analysis. Vol. 12, Materials. MDPI AG; 2019.
28. Spencer KR. Implant based rehabilitation options for the atrophic edentulous jaw. Aust Dent J. 2018;63:S100–7.
29. Radaelli MTB, Federizzi L, Nascimento GG, Leite FRM, Boscato N. Early‐predictors of marginal bone loss around morse taper connection implants loaded with single crowns: A prospective longitudinal study. J Periodontal Res [Internet]. 2019 Sep 21 [cited 2019 Oct 10];jre.12699. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1111/jre.12699
30. Valente ML da C, Castro DT de, Shimano AC, Reis AC Dos. Influence of an Alternative Implant Design and Surgical Protocol on Primary Stability. Braz Dent J. 2019;30(1):47–51.
31. Bedrossian EA, Bedrossian EA. Fundamental Principles for Immediate Implant Stability and Loading. Compend Contin Educ Dent [Internet]. 2019 Oct [cited 2020 Mar 13];40(9):i1–8. Available from: http://www.ncbi.nlm.nih.gov/pubmed/31738069
32. Valente ML da C, de Castro DT, Shimano AC, Lepri CP, dos Reis AC. Analysis of the influence of implant shape on primary stability using the correlation of multiple methods. Clin Oral Investig [Internet]. 2015 Nov 1 [cited 2019 Oct 10];19(8):1861–6. Available from: http://www.ncbi.nlm.nih.gov/pubmed/25677241
33. Rafael CF, Passoni B, Araújo C, de Araújo MA, Benfatti C, Volpato C, et al. Can time of implant placement influence bone remodeling? J Contemp Dent Pract [Internet]. 2016 Apr 1 [cited 2019 Oct 10];17(4):270–4. Available from: http://www.ncbi.nlm.nih.gov/pubmed/27340159
34. Siqueira RAC, Savaget Gonçalves Junior R, Santos PGF, Mattias Sartori IA, Wang H, Fontão FNGK. Effect of different implant placement depths on crestal bone levels and soft tissue behavior: A 5‐year randomized clinical trial. Clin Oral Implants Res [Internet]. 2020 Mar 22 [cited 2020 Nov 10];31(3):282–93. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1111/clr.13569
35. Ayub K, Ayub E, do Valle A, Bonfante G, Pegoraro T, Pegoraro L. Seven-Year Follow-up of Full-Arch Prostheses Supported by Four Implants: A Prospective Study. Int J Oral Maxillofac Implants. 2017 Nov;32(6):1351–8.
¹Doutorando em Implantodontia do Programa de Pós-Graduação da Faculdade ILAPEO.
²Aluna do Mestrado em Implantodontia do Programa de Pós-Graduação da Faculdade ILAPEO.
³Prof. Dr. do Programa de Pós-Graduação da Faculdade ILAPEO.
⁴Profa. Dra. do Programa de Pós-Graduação da Faculdade ILAPEO.
