REGISTRO DOI: 10.69849/revistaft/ni10202411130714
Karolina Martins de Souza1; Paula Nathane Lírio Alves2; Gilvandro Doretto Rosine3; Josiane dos Santos Amorim4
Resumo
A hipertensão arterial sistêmica (HAS) é uma doença crônica não transmissível (DCNT) com características multifatoriais e sua ocorrência depende de vários fatores. O objetivo desse estudo é verificar a adesão ao tratamento farmacológico da hipertensão arterial sistêmica. Tratou-se de um estudo com um desenho transversal e quantitativo que verificou os fatores intrínsecos e extrínsecos que interferem na adesão ao tratamento farmacológico da hipertensão arterial sistêmica (HAS) da população atendida em duas Unidades Básicas de Saúde (UBS) do município de Guanambi-Ba. Foi aplicado um questionário estruturado da Escala de Adesão Terapêutica de Morisky (MMAS) Modificada em 123 pacientes com HAS. A participação entre os entrevistados das duas unidades de saúde foi bem homogênea com 52,8% dos participantes na UBS A e 47,2% na UBS B. No perfil demográfico a maioria foi do sexo feminino com 65,9% dos entrevistados e na faixa etária acima de 60 anos com 52%. No que tange aos fatores intrínsecos, a maior parte dos participantes não esqueciam ou não paravam de tomar os seus medicamentos para HAS, todavia é válido mencionar o percentual de 7,4% de entrevistados que se esquecem de tomar o medicamento, 35,8% dos participantes possuem dificuldade para tomar a medicação, 12,2% dos participantes apresentam dificuldade na compra, devido o deslocamento e 13% dos entrevistados dessa pesquisa, os efeitos colaterais impediam de realizar o uso do medicamento. Diante disso, conclui-se que é imprescindível aprimorar a adesão desses pacientes ao tratamento medicamentoso, sendo recomendável o suporte de uma equipe multidisciplinar, destacando-se a supervisão farmacoterapêutica do médico.
Palavras-chave: Adesão à medicação. Hipertensão arterial sistêmica. Unidade básica de saúde.
1 INTRODUÇÃO
A hipertensão arterial sistêmica (HAS) é uma doença crônica não transmissível (DCNT) com características multifatoriais e sua ocorrência depende de fatores genéticos, epigenéticos, ambientais e sociais. O diagnóstico de HAS baseia-se na pressão arterial (PA) persistentemente elevada, definida como pressão arterial sistólica (PAS) maior ou igual a 140 mmHg e/ou pressão arterial diastólica (PAD) maior ou igual a 90 mmHg, medida com método adequado. A técnica diagnóstica correta implica a verificação dos níveis pressóricos em pelo menos duas ocasiões distintas, na ausência de medicamentos anti-hipertensivos. Quando possível, recomenda-se a avaliação da pressão arterial fora do consultório por meio da monitorização ambulatorial da pressão arterial (MAPA) e da monitorização domiciliar da pressão arterial (MRPA) para validar essas medidas (Barroso et al., 2020).
Embora a HAS seja uma doença muito discutida e estudada, existem vários aspectos que dificultam a eficácia e que levam ao fracasso terapêutico farmacológico e não farmacológico que permanecem pouco explorados. O controle da HAS pode ser um importante ponto de intervenção para prevenir eventos adversos à saúde, melhorar a qualidade de vida e promover a saúde em longo prazo, principalmente na população idosa, que está aumentando. Isso requer a colaboração entre pacientes e profissionais de saúde para desenvolver um plano de tratamento eficaz e aderir a ele consistentemente. (Leme et al., 2020).
A negligência no tratamento farmacológico da hipertensão arterial sistêmica (HAS) pode ter várias consequências graves. A hipertensão é frequentemente chamada de “assassina silenciosa”, pois muitas vezes não apresenta sintomas evidentes, mas pode levar a complicações graves, dentre elas doença cardíaca, acidente vascular encefálico (AVE), insuficiência cardíaca, doença renal e complicações potencialmente fatais quando não tratada ou mal gerenciada. Assim é crucial estabelecer estratégias inclusivas e direcionadas para a problemática de adesão junto às pessoas hipertensas, visando identificar os determinantes e necessidades de saúde que podem influenciar a adesão ao tratamento (Silva, 2023).
Diante disso, o presente trabalho tem como objetivo verificar a adesão ao tratamento farmacológico da hipertensão arterial sistêmica.
2 FUNDAMENTAÇÃO TEÓRICA OU REVISÃO DA LITERATURA
“Mais conhecida como pressão alta, a hipertensão arterial atinge cerca de 27,9% da população brasileira, de acordo com dados da Vigilância de Fatores de Risco e Proteção para Doenças Crônicas por Inquérito Telefônico (Vigitel) 2023.” (Brasil, 2024). Os principais fatores de risco para HAS são o envelhecimento, sexo masculino, etnia negra, excesso de peso, alto consumo de sal e bebida alcoólica, hábito de fumar, sedentarismo, genética e condições socioeconômicas.
Visando estratégias para prevenir o desenvolvimento da HAS, as políticas de saúde pública, através da implementação de atenção multidisciplinar e método clínico centrado na pessoa, corroboram para o diagnóstico precoce, o tratamento contínuo, o controle nos níveis pressóricos e, consequentemente, diminuição das complicações associadas. No Brasil, o desafio de controlar e prevenir a HAS e suas complicações são responsabilidade primordial da equipe da atenção primária. (Albuquerque; Borges; Rodrigues, 2024).
Pacientes com condições mórbidas concomitantes, especialmente aquelas relacionadas a fatores de risco cardiovascular, têm maior probabilidade de estar cientes de estarem em maior risco e, portanto, mais probabilidade de aderir a um regime terapêutico em equipes. (González, 2021). Não obstante, é de fundamental importância o comprometimento do indivíduo ao tratamento, através do uso da medicação corretamente, bem como a mudança nos hábitos de vida. De acordo, Barroso et al (2020) a maioria dos pacientes hipertensos necessitará de fármacos em adição às modificações do estilo de vida para alcançar a meta pressórica. Entretanto, essas modificações aliadas aos efeitos adversos que alguns fármacos desencadeiam, contribuem para que muitos indivíduos acabem desistindo do tratamento.
Diante dessas eventualidades, o médico sempre que possível faz associação entre classes medicamentosas com o intuito de diminuir os efeitos adversos e assegurar que o paciente continue aderido ao tratamento. As evidências sugerem que o tratamento inadequado da hipertensão arterial, combinado com a não adesão ao tratamento e o consequente descontrole pressórico, está associado a um risco aumentado de hospitalizações por causas cardiovasculares. (Albuquerque; Borges; Rodrigues, 2024).
Existem inúmeros fatores que interferem na adesão ao tratamento farmacológico anti-hipertensivo. Os efeitos colaterais desconfortáveis que alguns medicamentos podem causar, como tontura, náuseas, fadiga, impotência sexual, entre outros, podem levar o indivíduo a interromper o tratamento. Não obstante, o valor dos medicamentos pode ser um impeditivo importante na adesão ao tratamento, visto que nem todas as medicações são ofertadas pelo sistema único de saúde (Silva et al., 2020).
É válido ressaltar que pelo fato da hipertensão muitas vezes ser assintomática ou desencadear sintomas esporádicos, as pessoas tendem a não se importarem em seguir o tratamento corretamente, consequentemente, “a falta de adesão ao tratamento tem como principal consequência a falta de controle da HA e, portanto, o aumento de lesões em órgãos-alvo (LOA) e da morbimortalidade cardiovascular (CV)” (Barroso et al., 2020, pág 625). O tratamento com medicamentos é realizado com uma ou mais classes de fármacos e depende da necessidade do paciente, para que sejam obtidas as metas para o controle da pressão arterial (Lima et al., 2020). Além disso, sabe-se que tão importante quanto fazer o uso das medicações da forma correta é realizar as mudanças no estilo de vida, com a realização de dieta equilibrada associada a práticas de atividade física.
A adesão às medidas do tratamento não farmacológico depende em grande parte da disposição do indivíduo em concordar com mudança em hábitos e condições pessoais que carregam consigo há muitos anos e por isso mesmo são parâmetros onde existe uma grande resistência às interferências. Obter adesão neste campo trata-se de uma missão que requer uma dedicação persistente do médico, sendo recomendável que as metas planejadas sejam negociadas com cada paciente, pois modificações pessoais indicadas de forma consensual possibilitam uma maior chance de resultado positivo na adesão. (Spinelli, 2020, pag. 20).
Entre as causas comuns atreladas à inefetividade do processo terapêutico de não adesão ao tratamento medicamentoso está à descontinuidade de acesso, a falta de acompanhamento familiar ou profissional e uso de medicamentos muitas vezes ao dia, bem como a presença de barreiras culturais que levam o indivíduo a optar por abordagens alternativas em detrimento do uso de medicamentos. Sendo assim, a não adesão à medicação é multifatorial, e tem associação entre as crenças dos pacientes, status socioeconômico, alfabetização em saúde, raça/etnia. (Liu et al., 2023).
Nesse viés, a compreensão destas expectativas, medos e desejos é necessário para avaliar o comportamento e desenvolver estratégias de intervenção, citando também as complicações oriundas da doença, pois a não adesão ao tratamento é um aspecto que deve ser considerado no seu manejo. Dessa maneira, como forma de direcionar a assistência à saúde com repercussões clínicas efetivas no tratamento da HA em uma população, torna-se relevante a avaliação os indivíduos hipertensos acompanhados na atenção primária à saúde, na perspectiva da adesão medicamentosa anti-hipertensiva, do controle dos níveis pressóricos e dos fatores associados aos mesmos. (Silva; Pereira, 2023).
3 METODOLOGIA
Tratou-se de um estudo com um desenho transversal e quantitativo que verificou os fatores intrínsecos e extrínsecos que interferem na adesão ao tratamento farmacológico da hipertensão arterial sistêmica (HAS) da população atendida em duas Unidades Básicas de Saúde (UBS) do município de Guanambi-Ba.
A aplicação dos questionários ocorreu no mês de setembro desse ano, em duas UBSs, sendo a UBS A e B do município de Guanambi. O questionário estruturado e impresso da Escala de Adesão Terapêutica de Morisky De 12 Itens (MMAS) Modificada (Araújo et al., 2020; Dias et al., 2012) foi aplicada através de entrevistas individualmente aos pacientes cadastrados no programa Hiperdia, há mais de 6 meses e maiores de 18 anos para identificar os fatores intrínsecos, como crenças pessoais sobre a doença, tratamento e experiência com efeitos colaterais; e extrínsecos, como suporte familiar e acesso à medicação que interferem na adesão ao plano terapêutico.
Foram incluídos pacientes maiores de 18 anos, diagnosticados com HAS, há mais de 6 meses que receberam prescrição de tratamento farmacológico e que consentirem em participar do estudo. Foram excluídos pacientes que, por qualquer razão, não puderem dar consentimento informado ou que estiverem em tratamento para HAS por menos de seis meses.
Após a coleta dos dados, estes foram tabulados no Excel 2013 e geraram gráficos e tabelas, então realizou a análise estatística no software IBM SPSSS (Statistical Package for the Social Sciences) versão 24.0, onde aplicou o teste estatístico do Qui-quadrado, considerando significativo quando p≤0,05.
Este estudo foi submetido e aprovado pelo Comitê de Ética em Pesquisa (CEP) para seres humanos sob o Certificado de Apresentação para Apreciação Ética (CAAE) nº 76858723.8.0000.5109 e seguiu conforme as prerrogativas da Resolução de nº 466 de 2012, sendo garantida toda a privacidade e a confidencialidade dos dados dos participantes em todas as etapas do estudo.
4 RESULTADOS E DISCUSSÕES
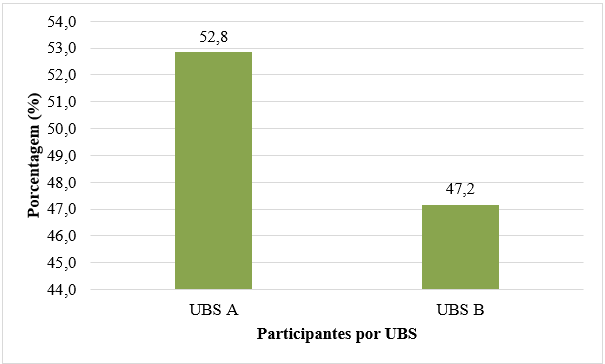
O questionário do MMAS Modificada foi aplicado a 123 pacientes com HAS em duas UBS do município de Guanambi-Ba. A participação entre os entrevistados das duas unidades de saúde foi bem homogênea com 52,8% dos participantes na UBS A e 47,2% na UBS B (figura 1).
Figura 1 – Porcentagem de participantes entrevistados na Unidade Básica de Saúde (UBS) A e B do município de Guanambi, Bahia, Brasil (n=123).
Levando em consideração os serviços de saúde, a Estratégia de Saúde da Família (ESF) prioriza ações voltadas para a promoção, proteção e recuperação da saúde das pessoas. Nesse contexto, o acompanhamento de idosos com HAS pela ESF permite um cuidado mais direcionado, favorecendo a adesão ao tratamento (Covalski et al., 2021). Em um estudo realizado na região sul do país identificou que os indivíduos que não realizavam consultas na atenção primária á saúde (APS) tiveram a maior possibilidade de não adesão ao tratamento medicamentoso e como resultado o descontrole da pressão (Barreto et al., 2018).
De acordo as características demográficas dos participantes do estudo, o sexo feminino predominou com 65,9% dos entrevistados com HAS, tendo significância estatística (p 0,00004). Na faixa etária, a maior frequência entre os participantes foi maior de 60 anos com 52%, apresentando significância estatística (p <0,0001) (tabela 1).
Tabela 1- Distribuição demográfica dos participantes com hipertensão arterial sistêmica do município de Guanambi, Bahia, Brasil (n=123).

*Teste do Qui-quadrado.
Em relação ao sexo, predominou o sexo feminino, resultado semelhante ao estudo realizado em duas Estratégias Saúde da Família (ESF) em um município da região Noroeste do estado do Rio Grande do Sul (Gewehr et al., 2018). Esse achado pode ser justificado devido às alterações características nas mulheres do climatério e da menopausa, além da rigidez presente nas artérias (Santana et al., 2019). Essas mudanças nos hormônios sexuais endógenos, juntamente com o processo natural de envelhecimento, têm o potencial de impactar a função cardíaca, a rigidez arterial, a resistência à insulina, o perfil lipídico, o aumento de peso e a adiposidade central (Ferreira-Campos et al., 2022). Além disso, um dos motivos que contribuem para a maior prevalência de hipertensão entre as mulheres é que elas tendem a procurar mais os serviços de saúde, o que resulta em mais oportunidades para diagnóstico e maior dedicação ao autocuidado (Oliveira et al., 2022a).
Acerca da faixa etária, a maioria dos participantes tinham >60 anos, resultado que apresentou consonância com o trabalho realizado na região sudeste do Brasil (Silva et al., 2024). Nota-se que a HAS encontra-se relacionada ao processo de envelhecimento, uma vez que na senescência, os indivíduos apresentam alterações metabólicas, vasculares e psíquicas que possibilitam a instalação dessa doença (Andrade et al., 2023; Oliveira et al., 2022b; Santana et al., 2019).
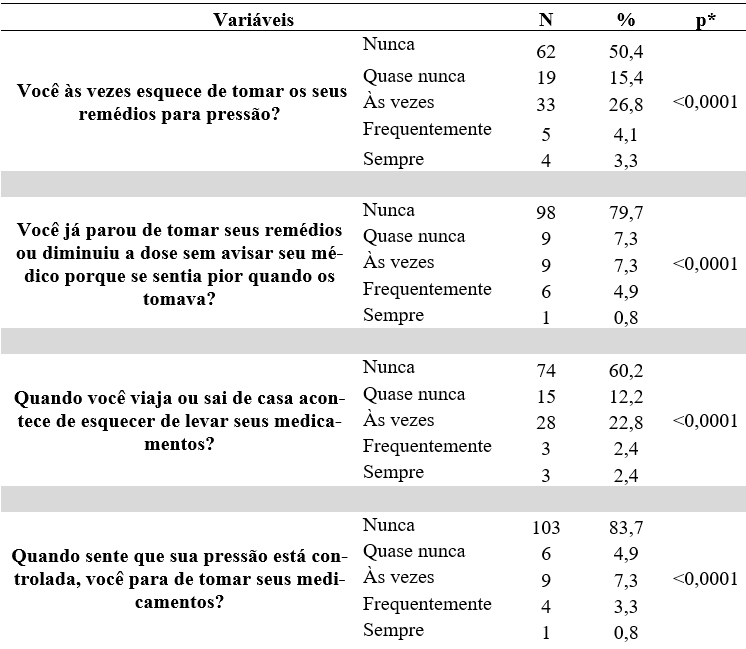
No que tange aos fatores intrínsecos, a maior parte dos participantes não esquecem de tomar os seus medicamentos para HAS (p <0,0001), todavia é válido mencionar o percentual de 7,4% (n=9) de entrevistados que frequentemente ou sempre esquecem de tomar o medicamento utilizado no tratamento da hipertensão. Sobre o uso da medicação ou a redução da dose sem avisar ao médico, devido sentir-se pior após o uso, 98% dos participantes relataram que nunca realizaram tal conduta (p <0,0001). Em relação ao esquecimento de levar os medicamentos para viagem ou quando sai de casa, 60,2% consideraram que nunca (p <0,0001) (tabela 2).
A respeito do controle da pressão arterial, quando esta apresenta controlada, 83,7% dos participantes nunca pararam o tratamento (p <0,0001). Sobre seguir o tratamento corretamente, 69,9% nunca sentiram incomodados por realizarem o tratamento adequadamente (p <0,0001). E, sobre a dificuldade de lembrar em tomar os fármacos para o tratamento da HAS, 47,2% nunca tiveram (<0,0001), sendo importante mencionar 35,8% dos participantes, às vezes, frequentemente ou sempre possuem dificuldade para tomar a medicação (tabela 2).
Tabela 2 – Fatores intrínsecos dos participantes com hipertensão arterial sistêmica do município de Guanambi, Bahia, Brasil (n=123).

*Teste do Qui-quadrado.
No tocante aos participantes se lembrarem de fazer o uso da medicação, a maior parte relatou que não esquece, tal resultado assemelha-se ao de um estudo executado em uma Unidade de Saúde Familiar (USF), na cidade de Cascavel-PR (Neder et al., 2021). Entretanto, é importante salientar que 7,4% frequentemente ou sempre não utilizam a medicação para o tratamento da hipertensão. Essa falta de adesão ao medicamento constitui um problema de saúde pública que influencia no tratamento, principalmente entre os indivíduos com mais de 65 anos, uma vez que estes possuem maior possibilidade de serem acometidos por doenças quando comparados aos mais jovens (Cardoso et al., 2021).
Sobre a não adesão a terapêutica medicamentosa, é provável que possa ocasionar complicações e piora do quadro de hipertensão, aumentando a demanda de internações e cuidados específicos, gerando assim uma carga excessiva para o sistema de saúde (Pereira et al., 2021). Além disso, promove o aparecimento de novas morbidades e geram gastos a saúde, podendo levar até a morte (Arruda et al., 2023). Assim, essa dificuldade da não adesão é complexa e que envolve múltiplos fatores, relaciona-se tanto o paciente quanto o profissional da saúde, uma vez que nenhuma intervenção isolada poderá melhorar a adesão ao tratamento (Pereira et al., 2021).
Em relação a parar a dose ou reduzi-la, devido sentir-se pior, e ainda não levar a medicação quando viaja, a maioria dos entrevistados referiu que não realizavam essa conduta, o que está condizente com o estudo realizado em três hospitais públicos em um município de porte médio e referência regional (Arruda et al., 2023).
Em um estudo realizado na Itália ficou evidente que a adesão ao tratamento medicamento e não medicamento possibilita um melhor controle e profilaxia das complicações da hipertensão, gerando melhor qualidade de vida ao indivíduo. Nesse estudo avaliou-se 8 parâmetros de saúde, onde notou-se que sete tiveram melhoria quando o paciente adere ao tratamento, sendo a cefaleia, bem-estar, insônia, sonolência, ansiedade, humor e atividade física normal, os parâmetros de melhora, contudo libido não teve alteração (Souza; Borges; Moreira, 2016).
A maioria dos participantes afirmou que não param o tratamento quando a pressão arterial está controlada e que não sentem incomodados em seguir o tratamento corretamente, um estudo realizado em três UBSs de um município de médio porte do Extremo Oeste de Santa Catarina revelou esse mesmo resultado (Covalski et al., 2021).
As estratégias de educação em saúde promovidas pelas UBS, quando executadas de forma adequada e levando em conta os diversos fatores que influenciam a adesão ao tratamento medicamentoso, impactam diretamente na compreensão da enfermidade e na aceitação do tratamento. Ademais, é crucial incentivar o autocuidado por meio de orientações, controle dos níveis glicêmicos, visitas regulares, cuidados sistemáticos e monitoramento da medicação (Barreto et al., 2017).
No que se refere à dificuldade de lembrar em tomar o medicamento de pressão, a maioria não tiveram, o que corrobora com a pesquisa realizada no Município de Massaranduba, Paraíba (Nascimento; Ferreira; Santos, 2022). Nesse contexto, deve-se destacar o percentual de 35,8% participantes que possuem dificuldade em fazer uso do medicamento. A utilização adequada do medicamento constitui uma condição importante para êxito do tratamento, onde os principais fatores que contribuem para a baixa adesão são a idade avançada, baixo nível de escolaridade, renda reduzida, percepção deturpada da doença e suas complicações, tanto por parte do paciente quanto de seus familiares, vínculo inadequado entre o paciente e a equipe multiprofissional (Julião; Souza; Guimarães, 2021), o alto custo dos medicamentos anti-hipertensivos, a diversidade de classes farmacológicas e a grande quantidade de comprimidos que precisam ser ingeridos diariamente, são elementos que também dificultam a adesão ao tratamento (Chaves; Dantas, 2022; Santana et al., 2019).
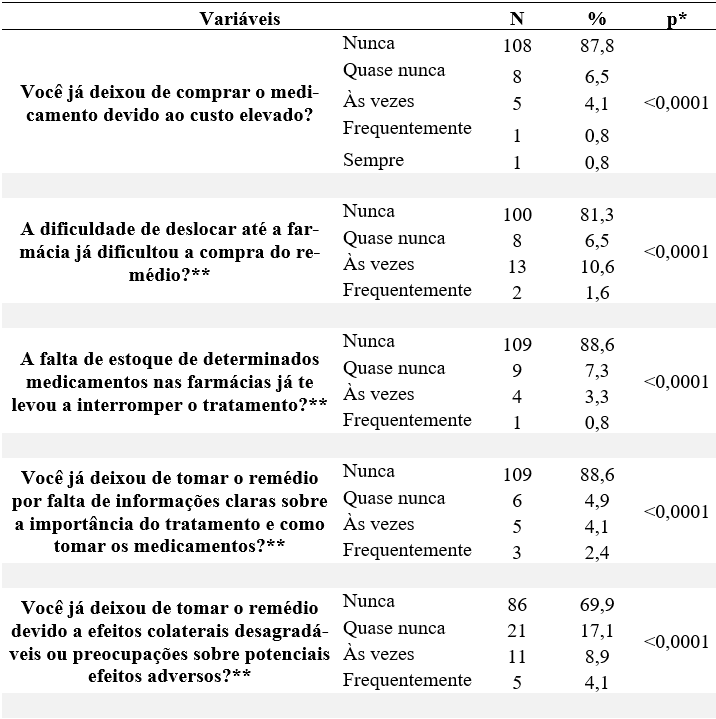
Nos fatores extrínsecos, sobre a compra do medicamento e o custo elevado, 87,8% sinalizaram que nunca deixaram de realizar a compra do medicamento (p <0,0001). O deslocamento até a farmácia para a compra do medicamento nunca teve dificuldade para 81,3% dos participantes (p <0,0001), entretanto 12,2% dos participantes às vezes ou frequentemente tiveram dificuldade na compra, devido o deslocamento. Em relação à falta de estoque de determinados medicamentos de hipertensão nas farmácias, nunca gerou interrupção no tratamento de 88,6% dos participantes (p <0,0001) (tabela 2).
A falta de informação e a importância do tratamento, nunca gerou impedimento para dar continuidade ao tratamento de 88,6% dos entrevistados (p <0,0001). Sobre os efeitos colaterais ou adversos dos medicamentos, nunca impediu que 69,9% dos participantes tomassem a medicação (p <0,0001), porém para 13% dos entrevistados dessa pesquisa, às vezes ou frequentemente, esses efeitos colaterais impedem de realizar o uso do medicamento. A respeito do uso do medicamento e os regimes de várias doses ao longo do dia, nunca impossibilitou seguir o tratamento de 85,4% dos entrevistados (p <0,0001) (tabela 2).
Tabela 2 – Fatores extrínsecos dos participantes com hipertensão arterial sistêmica do município de Guanambi, Bahia, Brasil (n=123).

*Teste do Qui-quadrado.
**Nenhum participante marcou a alternativa sempre.
A maior parte dos entrevistados tem acesso aos medicamentos para hipertensão nas drogarias, o que nunca gerou interrupção no tratamento, nesse contexto um estudo realizado na população brasileira teve resultado semelhante (Leal; Galvão; Roncalli, 2024). Atualmente, o Sistema Único de Saúde (SUS) garante o acesso a medicamentos para o tratamento de Doenças Crônicas não Transmissíveis (DCNT) na atenção primária à saúde (APS), nas farmácias básicas da Estratégia Saúde da Família (ESF). Isso se baseia em uma lista de medicamentos que é atualizada a cada dois anos pela Relação Nacional de Medicamentos Essenciais (Rename) (Mengue et al., 2022).
Desde 2011, o acesso a medicamentos anti-hipertensivos passou a ser gratuito no país, onde o acesso aos medicamentos pode ser realizado de três formas, sendo de maneira equitativa e gratuita através do SUS; por meio de pagamento direto nas farmácias privadas pelo próprio cidadão e na modalidade de copagamento pelo Programa Farmácia Popular do Brasil (PFPB) (Almeida et al., 2019).
O deslocamento foi um fator que dificultou o acesso ao medicamento em 12,2% dos entrevistados, isso pode ser devido 52,0% dos participantes com hipertensão serem idosos, o que gera muitas das vezes dificuldades para o deslocamento e, conforme a mobilidade de cada pessoa, pode se tornar um transtorno tanto para o próprio idoso hipertenso quanto para quem o está ajudando. Esse cenário é problemático e atrapalha a continuidade do tratamento, pois, em decorrência dessas dificuldades, o paciente pode acabar faltando às consultas e deixando de receber os medicamentos necessários, seja pela falta de recursos financeiros ou pela indisponibilidade de tempo para se deslocar da sua casa até a UBS, especialmente se o idoso reside longe do posto de saúde (Sousa et al., 2021).
No que tange aos efeitos colaterais ou adversos, 13% dos entrevistados dessa pesquisa declararam que esses efeitos impedem de utilizar o medicamento. É fundamental destacar que os efeitos colaterais estão associados às doses do medicamento; no entanto, a eficácia anti-hipertensiva não possui uma relação direta com a quantidade do fármaco administrado, ou seja, embora doses mais elevadas aumentem o risco de efeitos colaterais, o efeito anti-hipertensivo se mantém constante. Dessa forma, utilizar doses menores diminui o potencial de efeitos adversos, proporcionando uma relação risco-benefício mais favorável (Brunton et al., 2018). Assim, o tratamento medicamentoso deve ser iniciado de forma gradual, considerando que a redução repentina da pressão arterial pode acarretar efeitos colaterais, além de outros aspectos específicos de cada paciente (Machado et al., 2021).
5 CONCLUSÃO/CONSIDERAÇÕES FINAIS
Nesse estudo observou-se um predomínio de mulheres hipertensas, sendo em sua maioria acima de 60 anos. Em relação aos fatores intrínsecos e extrínsecos, salienta-se que a maioria dos participantes não esquecia ou não paravam de tomar a medicação, todavia muitos participantes tiveram dificuldades de aderir ao tratamento, devido ao esquecimento, ao deslocamento e/ou aos efeitos colaterais.
Apesar do grupo pequeno de participantes que não aderirem à terapêutica medicamentosa, é imprescindível aprimorar a adesão desses pacientes ao tratamento medicamentoso, sendo recomendável o suporte de uma equipe multidisciplinar, destacando-se a supervisão farmacoterapêutica do médico. Ademais, a condução de estudos longitudinais com monitoramento, orientações direcionadas e estratégias eficazes poderão contribuir para o progresso no tratamento e na melhoria da qualidade de vida desses pacientes.
Portanto, estudos sobre o entendimento desses fatores que interferem na adesão ao tratamento possibilitam identificar estratégias de melhoria dos processos de cuidado à saúde realizada pelos profissionais da APS. Isso torna possível ajustar as intervenções conforme os atributos e as demandas da comunidade analisada, além de reforçar abordagens relevantes e eficazes. Entre essas, destacam-se os grupos de atividades que promovam e estimulem essa adesão, a sala de espera, entre outras ações que também incluam a participação da equipe multiprofissional, visando um atendimento holístico e humanizado.
REFERÊNCIAS
ALMEIDA, A. T. C. et al. Impacto do Programa Farmácia Popular do Brasil sobre a saúde de pacientes crônicos. Revista de Saúde Pública, v. 53, n. 20, p. 1-11, 2019.
ANDRADE, L. M. N. et al. Análise epidemiológica da Hipertensão Arterial Sistêmica registrada no HIPERDIA, no município de Araguaína nos anos de 2002 a 2012. Revista Científica do ITPAC, Araguaína, v. 16, n. 1, p. 37-40, 2023.
ARAÚJO, N. et al. Adesão ao tratamento em doenças crônicas: instrumentos utilizados para avaliação. Brazilian Journal of Surgery and Clinical Research -BJSCR BJSCR, v. 32, n. 2, p. 2317–4404, 2020. Disponível em: https://www.mastereditora.com.br/periodico/20201004_093342.pdf. Acesso em: 14 nov 2023.
ARRUDA, B. C. V. et al. Estudo da adesão ao tratamento anti-hipertensivo em funcionários de uma instituição pública de saúde e educação. Revista Brasileira de Hipertensão, v. 30, n. 2, p. 45-52, 2023.
BARRETO, M. S. et al. Não utilização de consultas de rotina na Atenção Básica por pessoas com hipertensão arterial. Ciências e Saúde Coletiva, v. 23, n. 3, p. 795-804, 2018.
BARRETO, T. M. A. C. et al. Prevalência de adesão ao tratamento medicamentoso por diabéticos no norte do Brasil. Sobral: SANARE, v. 16, n. 2, p. 22- 30, 2017.
BARROSO, W. K. S. et al. Diretrizes Brasileiras de Hipertensão Arterial. Arquivos Brasileiros de cardiologia, v. 116, n. 3, p. 516-658, Mar. 2020. Disponível em: http://departamentos.cardiol.br/sbc-dha/profissional/pdf/Diretriz-HAS-2020.pdf. Acesso em: 19 set. 2023.
BRASIL. Ministério da Saúde. Hipertensão arterial: saúde alerta para a importância da prevenção e tratamento. 2024. Disponível em: https://www.gov.br/saude/pt-br/assuntos/noticias/2024/abril/hipertensao-arterial-saude-alerta-para-a-importancia-da-prevencao-e-tratamento#:~:text=Mais%20conhecida%20como%20press%C3%A3o%20alta,Inqu%C3%A9rito%20Telef%C3%B4nico%20(Vigitel)%202023. Acesso em: 29 out. 2024.
BRUNTON, L. L. et al. As Bases Farmacológicas da Terapêutica de Goodman e Gilman. 13. ed. Porto Alegre: AMGH, 2018.
CARDOSO, G. S. et al. Fatores que interferem na adesão ao tratamento farmacológico em idosos hipertensos. Research, Society and Development, v. 10, n. 2, p. 1-10, 2021.
CHAVES, R. M. S.; DANTAS, I. R. O. Perfil epidemiológico de pacientes com hipertensão arterial sistêmica em uma Unidade Básica de Saúde no interior de Minas Gerais. Revista Mineira de Ciências da Saúde, v. 9, p. 103-116, dez. 2022.
CORRÊA, N. B. et al. Não adesão ao tratamento farmacológico anti-hipertensivo como causa de controle inadequado da hipertensão arterial. Revista Brasileira de Hipertensão, v. 23, n. 3, p. 58–65, 2016. Disponível em: https://docs.bvsalud.org/biblioref/2018/03/880242/rbh-v23n3_58-65.pdf. Acesso em: 19 set. 2023.
COVALSKI, D. et al. Idosos com diabetes mellitus e/ou hipertensão arterial: adesão à medicação. Revista Científica de Enfermagem, v. 11, n. 33, p. 360-369, 2021.
DIAS, A. et al. Relação entre a Escala de Adesão Terapêutica de oito itens de Morisky (MMAS-8) e o controle da pressão arterial. Arquivos Brasileiros De Cardiologia, v. 99, n. 1, p. 649–658, 1 jul. 2012. Acesso em: 19 set. 2023.
FERREIRA-CAMPOS, L. et al. Terapia Hormonal e Hipertensão em Mulheres na PósMenopausa: resultados do estudo longitudinal de saúde do adulto (ELSA-Brasil). Arquivos Brasileiros de Cardiologia, v. 118, n. 5, p. 905-913, maio 2022.
GEWEHR, D. M. et al. Adesão ao tratamento farmacológico da hipertensão arterial na Atenção Primária à Saúde. Saúde Debate, v. 42, n. 116, p. 179-190, 2018.
JULIÃO, N. A.; SOUZA, A. de; GUIMARÃES, R. R. de M. Tendências na prevalência de hipertensão arterial sistêmica e na utilização de serviços de saúde no Brasil ao longo de uma década (2008-2019). Ciência & Saúde Coletiva, v. 26, n. 9, p. 4007-4019, set. 2021.
LEAL, A. A. F.; GALVÃO, M. H. R.; RONCALLI, A. G. Acesso a medicamentos para o tratamento de hipertensão arterial sistêmica e diabetes mellitus tipo 2 na população brasileira: dados da Pesquisa Nacional de Saúde de 2019. Caderno de Saúde Pública, v. 40, n. 8, p. 1-17, 2024.
LEME, C. M. et al. Fatores preditores da não adesão ao tratamento medicamentoso anti- hipertensivo: revisão integrativa. Revista Saúde em Foco, n. 12, p. 324-331, 2020. Disponível em: https://portal.unisepe.com.br/unifia/wp-content/uploads/sites/10001/2020/12/FATORES-PREDITORES-DA-N%C3%83O-ADES%C3%83O-AO-TRATAMENTO-MEDICAMENTOSO-ANTI-HIPERTENSIVO-324-%C3%A0-331.pdf. Acesso em: 14 nov 2023.
MACHADO, L. C. et al. Critérios de escolha de fármacos anti-hipertensivos em adultos. Brazilian Journal of Health Review, Curitiba, v.4, n.2, p. 6756-6775 mar./apr. 2021.
MENGUE, S. S. et al. Sources of medicines for hypertension and diabetes in Brazil: results from the National Health Survey. Caderno de Saúde Pública, v. 38, n. 1, p. 1-16, 2022.
NASCIMENTO, G.; FERREIRA, N.; SANTOS, R. Adesão ao tratamento farmacológico dos pacientes hipertensos cadastrados na farmácia básica de Massaranduba PB: aplicação da escala de MoriskyGreen. Acta Farmacêutica Portuguesa, vol. 11, n.2, pp.48-60, 2022.
NEDER, E. N. et al. Adesão medicamentosa de portadores de hipertensão arterial sistêmica em uma unidade de saúde da família de Cascavel-PR. FAG Journal of Health, v. 3, n. 2, p. 165-170, 2021.
OLIVEIRA, A. C. et al. Envelhecimento Vascular e Rigidez Arterial. Arquivos Brasileiros de Cardiologia, v. 119, n. 4, p. 604–15, 2022b.
OLIVEIRA, E. F. P. et al. Internamentos por hipertensão arterial e cobertura da Estratégia Saúde da Família: Brasil, 2010 a 2019. Revista de Enfermagem Referência, v. 6, n. 1, 2022a.
PEREIRA, I. S. et al. Avaliação da não adesão ao tratamento farmacológico da hipertensão arterial sistêmica em uma população de Salvador-BA. Brazilian Journal of Development, Curitiba, v.7, n.1, p153-174 jan. 2021.
SANTANA, B. de S. et al. Hipertensão arterial em idosos acompanhados na atenção primária: perfil e fatores associados. Escola Anna Nery, v. 23, n. 2, p. 1- 8, maio 2019.
SILVA, L. A. L. B. et al. Adesão, barreiras e facilitadores no tratamento de hipertensão arterial: revisão rápida de evidências. Revista Pan-americana de Salud Publica, v. 47, n. 67, 2023. Disponível em: https://doi. org/10.26633/RPSP.2023.67. Acesso em 30 out. 2024.
SILVA, Natiele Araújo da et al. Adesão ao tratamento em doenças crônicas: instrumentos utilizados para avaliação. Brazilian Journal of Surgery and Clinical Research -BJSCR BJSCR, v. 32, n. 2, p. 2317–4404, 2020. Disponível em: https://www.mastereditora.com.br/periodico/20201004_093342.pdf. Acesso em 14 nov 2023.
SILVA, N. C. et al. Análise do perfil epidemiológico de pacientes portadores de hipertensão arterial sistêmica na região sudeste brasileira entre 2019 a 2024. Brazilian Journal of Implantology and Health Sciences, v. 6, n. 6, p. 2122-2131, 2024.
SOUZA, A. C. C.; BORGES, J. W. P.; MOREIRA, T. M. M. Qualidade de vida e adesão ao tratamento em hipertensão: revisão sistemática com metanálise. Revista de Saúde Pública, v. 50, n. 71, p. 1-14, 2016.
SOUSA, F. G. A. et al. A adesão ao tratamento anti-hipertensivo pelo idoso: Facilitadores e dificultantes na visão do cuidador. Revista Cereus, v. 13, n. 1, p. 101-114, 2021.
1Discente do Curso Superior de medicina da Faculdade Integradas Padrão – FIP Guanambi. e-mail: karolmartinsgbi@gmail.com
2Discente do Curso Superior de medicina da Faculdade Integradas Padrão – FIP Guanambi. e-mail: paula.alves10@outlook.com
3Docente do Curso Superior de medicina da Faculdade Integradas Padrão – FIP Guanambi. Mestre em Saúde Coletiva. E-mail: gilvandro.rosine@fip-gbi.edu.br
4Docente do Curso Superior de medicina da Faculdade Integradas Padrão – FIP Guanambi. Mestre em Genética e Biologia molecular. E-mail: josiane.amorim@fip-gbi.edu.br
