REGISTRO DOI:10.69849/revistaft/ch10202411110745
Cleidiane Pedro Grinivald
Orientação: Dr.Leopoldo Fujii
RESUMO
O primeiro diagnóstico de diabetes surgiu na Índia por volta de 500 anos A.C. No Brasil, em 1989 dois alemães verificaram que a retirada do pâncreas levava à morte por diabetes, demonstrando que a origem da doença estava ligada ao pâncreas. Pacientes com diabetes apresentam alterações fisiológicas na saúde oral e tem grande risco de desenvolver doenças bucais devido ao descontrole da glicemia e interferência na produção de saliva. A presente pesquisa foi desenvolvida através de levantamento bibliográfico em artigos originais, monografias, dissertações, teses, livros e sites de caráter científico. Conclui-se com este trabalho que o atendimento odontológico deve ser realizado de forma multidisciplinar. Por sua vez, os cirurgiões dentistas precisam compreender e reconhecer as alterações bucais dos pacientes diabéticos formas de evitá-las e tratamentos.
Palavra-chave: Diabetes Mellitus, atendimento odontológico. Cirurgião dentista.
1. INTRODUÇÃO
A diabetes mellitus é uma condição crônica resultante de distúrbios no metabolismo dos carboidratos, caracterizada pela insuficiência parcial ou total de insulina e pela resposta inadequada dos tecidos periféricos à insulina, que pode ser resistente (Brandão, 2011). Essa doença se destaca como um dos principais problemas de saúde pública, impactando significativamente a qualidade de vida das pessoas afetadas e gerando repercussões econômicas e sociais consideráveis. Estima-se que, até 2030, mais de 550 milhões de pessoas em todo o mundo viverão com diabetes, o que impõe grandes desafios nas áreas de controle e prevenção (Oliveira et al., 2016).
A insulina desempenha um papel fundamental na regulação dos níveis de glicose no sangue, garantindo energia para o funcionamento adequado do organismo. A diabetes mellitus resulta de uma produção insuficiente desse hormônio ou de sua má absorção. A função primária da insulina é converter moléculas de glicose em energia, essencial para a manutenção das células do corpo (Muzzi et al., 2023).
Existem duas classificações principais de diabetes: tipo 1 e tipo 2, além de outras formas menos comuns. A diabetes tipo 1 ocorre devido à destruição das células beta das ilhotas de Langerhans, consequência de defeitos no sistema imunológico provocados por fatores genéticos, autoimunidade ou infecções virais. Essa forma, conhecida como insulino dependente, representa de 5% a 10% dos casos de diabetes. Por outro lado, a diabetes tipo 2 é caracterizada pela resistência periférica à insulina e pela deficiência na sua secreção, acompanhada por uma produção excessiva de glicose pelo fígado. Este tipo, que não é insulino dependente, ocorre em cerca de 90% dos indivíduos diabéticos e está frequentemente associado a condições como hipertensão, obesidade e dislipidemia, sendo mais prevalente em pessoas com mais de 40 anos. Uma parte significativa dos portadores de diabetes tipo 2 é assintomática, o que pode levar a diagnósticos tardios e ao surgimento de complicações microvasculares (Prado, 2013).
Outro aspecto importante é a diabetes gestacional, que se manifesta pela primeira vez durante a gravidez devido à diminuição da tolerância à glicose. Essa condição pode persistir ou não após o parto, sem uma causa claramente identificada (Prado, 2013). Segundo o que estabelece a ADA 10, os níveis normais de glicose plasmática em jejum devem estar entre 70 a 99 mg/dL. Valores superiores são classificados como pré-diabetes (100 a 125 mg/dL), enquanto níveis acima de 126 mg/dL indicam diabetes tipo 1 ou tipo 2. A glicose descontrolada é frequentemente referida como glicemia descompensada (Prado, 2013).
Os sintomas mais comuns em pacientes diabéticos incluem poliúria, polidipsia, xerostomia, hálito cetônico, polifagia, emagrecimento rápido e câimbras. Além disso, as alterações bucais são frequentes, sendo a doença periodontal a mais prevalente entre os portadores de diabetes. Outras manifestações orais incluem candidíase eritematosa, redução do fluxo salivar, boca seca, líquen plano, úlceras traumáticas, estomatite em pacientes que utilizam próteses, e diversas alterações linguais, como atrofia das papilas, glossite, língua geográfica e queilite angular (Yamashita, 2013).
Assim, a diabetes mellitus não apenas representa um desafio significativo em termos de saúde pública, mas também requer uma abordagem cuidadosa e multidisciplinar no seu manejo. É fundamental que profissionais de saúde, incluindo dentistas, estejam cientes das manifestações bucais associadas à doença e se empenhem em oferecer um atendimento adequado e eficaz, visando não apenas o controle da glicemia, mas também a promoção da saúde bucal dos pacientes.
2.REVISÃO DE LITERATURA
2.1 Aspectos gerais da Diabetes Mellitus
A diabetes mellitus é uma doença metabólica que se manifesta sistemicamente, causando desordens em todo o organismo, como também na cavidade bucal. Esse distúrbio metabólico é causado por uma falha na secreção e/ou atividade da insulina, que decorre do aumento de níveis de glicose no sangue como a hiperglicemia. Classificada como tipo 1, tipo 2 e outras acrescentadas especificamente (LABOLITA et al, 2020).
O tipo 1 é caracterizado por uma reação do sistema imunológico que ataca de forma equivocada as células-beta (B). Desta forma a insulina é liberada de pouco a nenhuma quantidade para o corpo, fazendo com que a glicose permaneça na corrente sanguínea, e não sendo utilizada como energia. Este tipo geralmente é tratado com insulina, planejamento alimentar, atividades físicas e medicamentos que por sua vez não curam, mas ajudam no controle do nível de glicose no sangue.
Citado por Smeltzer e Bare (2002) a diabetes tipo 1 se desenvolve como sendo a mais agressiva causando ao paciente emagrecimento de forma rápida, e destruição autoimune das células B das ilhotas de Langherans, gerando anticorpos contra insulina, tecidos glutâmicos, descarboxilase e contra tirosina fosfatase, desta forma o indivíduo não irá produzir insulina e como consequência, não entra glicose nas células e o ocorre o aumento do nível de glicose no sangue (CASARIN et al, 2022).
O paciente portador de diabetes tipo 1 deve ter uma rotina de vigilância glicêmica que é fundamental no acompanhamento do seu quadro de saúde, fornecendo informações diárias sobre os efeitos nos valores glicêmicos das doses de insulina, alimentares e exercícios físicos. Devendo assim medir os níveis glicêmicos, pelo menos, 4 vezes ao dia (NEVES et al, 2017).
A diabetes tipo 2 ocorre no aumento dos níveis de insulina plasmática, devido a resposta das células beta pancreáticas gerada pela limitação da sensibilidade dos tecidos-alvos, sendo a resistência à insulina. Processo que ocorre de forma gradual que é desenvolvida por uma modificação da glicose e da resistência à insulina, geralmente associada ao sobrepeso.
Geralmente a diabetes tipo 2 se apresenta como uma doença silenciosa, oligossintomática ou assintomática de longa duração. Seus principais sintomas de hiperglicemia são: poliúria, polidipsia, polifagia, perda de peso sem explicação, de evolução lenta o que pode gerar um diagnóstico tardio em muitos dos casos. (ANTUNES R. Y 2021).
A Diabetes mellitus gestacional é caracterizada pela intolerância aos carboidratos de diferentes graus e intensidade sendo diagnosticada inicialmente na gestação, podendo ou não ter continuidade após o nascimento do bebê.
O aumento dos hormônios contrarreguladores da insulina está associado a causa da diabetes mellitus gestacional. Esses hormônios se alteram devido ao estado de estresse, causado pelas mudanças que ocorrem no corpo da mulher durante a gestação. Fatores genéticos e ambientais também influenciam no surgimento da diabetes gestacional. Os hormônios que apresentam resistência à insulina na gestação são: o lactogênio placentário, hiperglicemiantes como o cortisol, estrógeno e progesterona e a prolactina (BATISTA M, 2021).
Na América Latina a diabetes afeta quase 19 milhões de pessoas, sendo reconhecida como um dos principais problemas de saúde. No Brasil a prevalência é de 7,6% na população com idade acima de 40 anos. Segundo a Organização Mundial da Saúde (OMS) , em 2025 a diabetes deve atingir 333 milhões de pessoas no mundo, podendo no Brasil chegar a 11,6 milhões de pessoas (PRADO, 2013).
A região norte obtém cerca de 72,8% dos 42,5% da população brasileira acometida pela doença. Conforme citado em Terra, existem evidências científicas que relacionam a doença periodontal como sendo o fator que impede que o paciente consiga o controle metabólico adequado. A infecção gerada pela doença periodontal causa estímulo a resposta inflamatória que gera situação de estresse, e acomete a um aumento na resistência dos tecidos à insulina, motivando uma piora no controle da diabetes (TERRA et al, 2011).
2.2 PRINCIPAIS ALTERAÇÕES BUCAIS EM PACIENTES PORTADORES DE DIABETES
A diabetes Mellitus está relacionada com várias manifestações na cavidade oral, como popularmente conhecida a condição de boca seca devido ao comprometimento de glândulas salivares e alterações da microbiota oral o que ocasiona o aparecimento de infecções fúngicas por candidíase.
Podemos citar as principais manifestações e complicações orais que estão relacionados a diabetes Mellitus incluem ausência ou perdas dentárias precoces, alteração do paladar, xerostomia, ardência bucal, lesões periapicais, doença cárie, periodontite, gengivite, hiperplasia papilar inflamatória, candidíase oral, língua fissurada, líquen plano, língua saburrosa, tendência aumentada às infecções e alterações no processo de cicatrização. A intensidade dessas alterações está diretamente relacionada ao grau, proporção e duração do quadro de hiperglicemia (VIEIRA P. L. 2022).
Os distúrbios na produção de saliva que ocorrem em pacientes portadores de Diabetes, pode gerar perdas de tecidos dentais afetando sua integridade, causando um aumento no número de lesões de cárie e da prevalência de cárie radicular, como também complicações no quadro da saúde gengival e alterações das funções digestivas, gustativas e piora na qualidade do hálito (NUNES S.P.F 2023).
2.3 ATENDIMENTO ODONTOLÓGICO DE PACIENTES PORTADORES DE DIABETES MELLITUS
Para um melhor atendimento odontológico o paciente diabético deve estar com o metabolismo estável e tendo um acompanhamento médico, evitando assim complicações durante o atendimento. Aconselha-se que o melhor horário para realizar o procedimento seja pela parte da manhã, pois é neste horário que a insulina alcança seu maior grau de secreção. Deve-se evitar realizar consultas longas para evitar que ocorra ansiedade ao paciente, que pode causar hiperglicemia (SOTO et al, 2022).
A hiperglicemia pode causar danos vasculares, através de alterações macrovasculares que são as responsáveis pela maior parte da morbidade, e mortalidade relacionada à doença. A ocorrência de hiperglicemia preordena a aterosclerose e a obstrução vascular, originando no aumento da probabilidade de desenvolver as doenças arterial coronária, arterial obstrutiva periférica e a doença cerebrovascular. Pacientes portadores de diabetes são três a cinco vezes mais propensos a sofrer infarto agudo do miocárdio e duas vezes mais probabilidade de ocorrer um acidente vascular cerebral (CAMPOS, 2021).
É importante que o cirurgião dentista tenha conhecimento que durante o atendimento de pacientes portadores de diabetes que estejam descompensados é contraindicado o uso de anestésicos vasoconstritores, como por exemplo: epinefrina; norepinefrina; fenilefrina e corbadrina. Tais anestésicos quebram o glicogênio em glicose e podem ocasionar ao paciente o quadro de hiperglicemia. Recomenda-se para esses pacientes o uso de anestésicos associados a felipressina, com a dosagem de 0,03 UI/mL, a exemplo da prilocaína 3%, ou composições sem vasoconstritor como a mepivacaina 3%, optando por utilizar a técnica de anestesia por bloqueio.
A literatura relata que anestésicos com adrenalina ou noradrenalina (lidocaína 2%) articaína 4%, e mepivacaina 2% com adrenalina na concentração de 1:100.00 podem ser utilizados, atentando-se que o paciente deve estar controlado (MAIA et al, 2022).
Pacientes de alto risco possuem várias complicações da diabetes, ocorrência frequente de hipoglicemia ou cetoacidose, e podem necessitar de uma rotina de ajustes na dosagem da insulina. Esses pacientes podem apresentar o nível de glicose acima de 250mg/dL em jejum. Sendo considerados de alto risco para procedimentos odontológicos, com exceção dos casos em que a infecção odontológica seja a responsável pelo descontrole. O paciente portador de diabetes descompensado tem maior chance de apresentar infecções, sendo importante a realização da profilaxia antibiótica antes da execução do tratamento cirúrgico. A hipoglicemia também pode gerar aumento no sangramento no momento pós-operatório, causado por uma dissolução em excesso do coágulo (TERRA et al, 2011).
3. METODOLOGIA
Trata-se de uma revisão integrativa de literatura (RIL) de caráter descritivo e exploratório conduzido por seis etapas distintas a saber, como observado no quadro abaixo para alcançar o objetivo do estudo através da pergunta norteadora: “Quais evidências científicas existem disponíveis na literatura nacional e internacional a respeito dos principais cuidados e adaptações necessários no atendimento odontológico de pacientes com diabetes mellitus para garantir a saúde bucal e o controle da doença?”
Quadro 2 – Etapas da RIL.
Etapa Característica 1ª etapa Identificação do tema e seleção da hipótese ou questão de pesquisa. 2º etapa Estabelecimento de critérios para inclusão e exclusão de estudos, amostragem ou busca na literatura. 3ª etapa Definição das informações a serem extraídas dos estudos selecionados ou categorizados dos estudos. 4ª etapa Avaliação dos estudos incluídos na revisão integrativa. 5ª etapa Interpretação dos resultados. 6ª etapa Apresentação da revisão e síntese do conhecimento.
Fonte: Mendes; Silveira; Galvão, 2008.
Serão utilizadas as seguintes bases de dados: Biblioteca virtual em saúde (BVS); Google acadêmico; SciELO e PubMed. Esta base de dados foi selecionada devido a sua abrangência e relevância na área da odontologia e das ciências biomédicas.
As buscas pelos artigos foram realizadas através dos seguintes descritores fornecidos pela base DECS: Diabetes mellitus; diabetes no atendimento odontológico; diabetes tipo 1; e hipoglicemia no atendimento odontológico. Foram incluídos artigos que apresentam estudo de caso, revisões sistemáticas e meta-análises relacionados ao atendimento de pacientes portadores de diabetes publicados a partir de 2006.
Foram excluídos artigos que não abordam diretamente o tema do tratamento odontológico dos portadores de diabetes mellitus. A inclusão foi baseada em critérios estritos de relevância, metodologia e qualidade científica.
Figura 1. Fluxograma de busca e seleção dos artigos científicos.
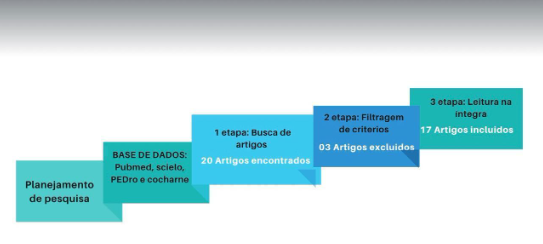
Fonte: Org. a autora.
Após os critérios de inclusão e exclusão conforme o fluxograma acima, foram utilizados neste trabalho 17 artigos que atendiam e respondiam à pergunta norteadora.
4. RESULTADO E DISCUSSÃO
O atendimento odontológico em pacientes com diabetes mellitus revelou que esses indivíduos enfrentam diversas complicações bucais associadas ao controle inadequado da glicemia. As manifestações mais recorrentes incluem a doença periodontal, xerostomia, candidíase e dificuldades na cicatrização de feridas, que podem complicar o processo pós-operatório (Yamashita, 2013; Vieira, 2022). A hiperglicemia crônica não apenas piora as condições bucais, mas também compromete a resposta inflamatória do organismo, aumentando o risco de infecções, especialmente nos tecidos periodontais (Brandão et al., 2011).
O controle glicêmico é, portanto, um aspecto crucial para assegurar tanto a segurança quanto a eficácia do tratamento odontológico. Pesquisas sugerem que a melhor hora para a realização de atendimentos odontológicos é durante a manhã, quando os níveis de insulina tendem a estar mais estáveis (Soto et al., 2022). Além disso, é aconselhável evitar procedimentos longos, já que o estresse pode desencadear hipoglicemia, complicando ainda mais a situação do paciente (Campos, 2021).
Outro ponto importante abordado na literatura é o uso de anestésicos. Para pacientes com diabetes descompensada, o uso de anestésicos vasoconstritores, como epinefrina e norepinefrina, deve ser evitado, pois podem elevar os níveis de glicose e levar a episódios de hiperglicemia. Como alternativas, recomenda-se o uso de prilocaína sem vasoconstritor ou anestésicos que contenham felipressina, que são considerados mais seguros (Maia et al., 2022). Em pacientes cujo diabetes está controlado, o uso de lidocaína ou mepivacaína com adrenalina pode ser realizado, contanto que haja um monitoramento rigoroso dos níveis de glicose (Terra et al., 2011).
Além das considerações práticas no atendimento, a revisão sublinha a necessidade de uma abordagem multidisciplinar para o cuidado desses pacientes. O cirurgião-dentista deve colaborar com endocrinologistas e outros profissionais da saúde para garantir que o diabetes do paciente esteja bem controlado antes do início de qualquer tratamento (Alves et al., 2006). Isso inclui estar ciente das manifestações bucais associadas à diabetes, como xerostomia e candidíase, e adaptar o tratamento para minimizar o risco de complicações (Fialho et al., 2012).
Em suma, os dados revisados ressaltam a importância de um conhecimento aprofundado sobre as complicações sistêmicas e bucais do diabetes mellitus para o manejo seguro e eficaz dos pacientes. A integração entre diferentes especialidades de saúde, junto à formação contínua dos cirurgiões-dentistas, é fundamental para melhorar os resultados clínicos e a qualidade de vida dos indivíduos com diabetes mellitus (Fernandes de Oliveira et al., 2016). Assim, um atendimento odontológico de qualidade não apenas aborda as necessidades imediatas dos pacientes, mas também contribui para o controle geral da condição, promovendo uma saúde integral.
Gráfico 1: Complicações bucais mais comuns em pacientes com diabetes mellitus
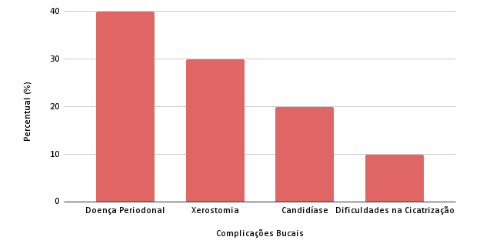
Fonte: Org. a autora.
A doença periodontal se destaca como a complicação mais comum entre os pacientes com diabetes mellitus, representando 40% das condições observadas. Essa inflamação das gengivas e dos tecidos de suporte dos dentes é intensificada pelo controle inadequado da glicemia, o que não apenas agrava a saúde bucal, mas também aumenta o risco de infecções sistêmicas. A presença de periodontite em pacientes diabéticos pode, ainda, dificultar o controle da glicemia, criando um ciclo vicioso que prejudica tanto a saúde bucal quanto a saúde geral.
Em segundo lugar, com uma incidência de 30%, encontra-se a xerostomia, conhecida popularmente como boca seca. Essa condição, causada pela diminuição do fluxo salivar, resulta em desconforto significativo para os pacientes e pode levar a uma série de complicações, incluindo um aumento na suscetibilidade a infecções bucais, como a candidíase, que ocupa a terceira posição com 20%. Essa infecção fúngica ocorre devido a um desequilíbrio na microbiota oral, frequentemente associado à hiperglicemia crônica, e pode se manifestar como placas brancas na boca, causando dor e dificuldade para comer.
Por último, as dificuldades na cicatrização aparecem com uma frequência de 10%. Essa complicação é particularmente importante no contexto odontológico, pois pode complicar a recuperação após intervenções cirúrgicas, aumentando o risco de infecções pós-operatórias. Pacientes com diabetes frequentemente apresentam uma resposta inflamatória prejudicada, o que atrasa a cicatrização e pode resultar em sérias complicações.
5. CONSIDERAÇÕES FINAIS
A partir da revisão bibliográfica realizada, conclui-se que o cirurgião-dentista deve estar devidamente preparado para realizar uma anamnese detalhada durante o atendimento odontológico, com o intuito de identificar doenças sistêmicas potenciais, como a diabetes mellitus. É importante ressaltar que aproximadamente 3 a 4% dos pacientes atendidos apresentam essa condição, o que torna essencial uma abordagem cuidadosa e informada.
Além disso, a colaboração com uma equipe multiprofissional é fundamental para o manejo eficaz dos pacientes diabéticos. Isso envolve não apenas o cirurgião-dentista, mas também endocrinologistas, nutricionistas e outros profissionais de saúde que podem contribuir para o controle da doença e para a promoção da saúde bucal. O dentista precisa ter um entendimento abrangente sobre a diabetes mellitus, suas classificações e as manifestações orais associadas, uma vez que a doença pode provocar alterações significativas na cavidade bucal, como xerostomia, candidíase e doenças periodontais.
A atuação em conjunto permite que as intervenções odontológicas sejam adaptadas às necessidades específicas de cada paciente, minimizando os riscos de complicações e melhorando os resultados dos tratamentos. Além disso, a educação contínua do cirurgião-dentista sobre as últimas diretrizes e evidências científicas relacionadas ao diabetes e suas implicações na saúde bucal é essencial. Isso capacita o profissional a oferecer cuidados mais eficazes e a implementar práticas preventivas que podem impactar positivamente a qualidade de vida dos pacientes diabéticos.
Assim, o papel do cirurgião-dentista vai além do tratamento odontológico convencional; ele se torna um agente importante na equipe de cuidados de saúde, contribuindo para o manejo da diabetes e promovendo um atendimento que considera as interações entre saúde bucal e saúde sistêmica.
REFERÊNCIAS
ANTUNES, Ygor Riquelme et al. Diabetes Mellitus Tipo 2: A importância do diagnóstico precoce da diabetes Type 2 Diabetes Mellitus: The importance of early diabetes diagnosis. Brazilian Journal of Development, v. 7, n. 12, p. 116526-116551, 2021.
ALVES, Crésio de Aragão Dantas et al. Atendimento odontológico do paciente com diabetes melito: recomendações para a prática clínica. 2006.
BRANDÃO, Dayse Francis LMO; SILVA, Ana Paula Guimarães; PENTEADO, Luiz Alexandre Moura. Relação bidirecional entre a doença periodontal e a diabetes mellitus. Odontologia Clínico-Científica (Online), v. 10, n. 2, p. 117-120, 2011.
CASARIN, Daniele Escudeiro et al. Diabetes mellitus: causas, tratamento e prevenção. Brazilian Journal of Development, v. 8, n. 2, p. 10062-10075, 2022.
CAMPOS, Vanessa da Silva Gomes. CUIDADOS EM PROCEDIMENTOS CIRÚRGICOS ORAIS EM PACIENTES DIABÉTICOS. Repositório de Trabalhos de Conclusão de Curso, 2021.
DE PINHO VIEIRA, Liliana et al. Prevalência e impacto das manifestações bucais na qualidade de vida de indivíduos com Diabetes Mellitus tipo 2. Research, Society and Development, v. 11, n. 8, p. e11711829621-e11711829621, 2022.
ESTEVES, César; NEVES, Celestino; CARVALHO, Davide. A hipoglicemia no diabético: controvérsia na avaliação, à procura das suas implicações. Acta Médica Portuguesa, v. 25, n. 6, p. 454-460, 2012.
FERNANDES DE OLIVEIRA, Thais et al. Conduta odontológica em pacientes diabéticos: considerações clínicas. Odontologia Clínico-Científica (Online), v. 15, n. 1, p. 1-5, 2016.
FIALHO, Pollyana Gladyna Vieira; ARAUJO, Marcio Antonio Rodrigues; ARAUJO, Patricia Helena Pereira Almeida. Cuidados no atendimento odontológico do paciente portador de diabetes mellitus. 2012.
JESUS BATISTA, M. H. et al. Diabetes Gestacional: Origem, Prevenção e Riscos/Gestational Diabetes: Origin, Prevention and Risks. Brazilian Journal of Development,[S. l.], v. 7, n. 1, p. 1981-1995, 2021.
LABOLITA, Karyne Andre et al. Assistência odontológica à pacientes diabéticos. Caderno de Graduação-Ciências Biológicas e da Saúde-UNIT-ALAGOAS, v. 6, n. 1, p. 89-89, 2020.
MAIA, Natalli Perez et al. Atendimento odontológico em pacientes diabéticos tipo 1 e tipo 2: noções gerais para o cirurgião-dentista. Research, Society and Development, v. 11, n. 16, p. e258111638348-e258111638348, 2022.
MUZY, Jéssica et al. Prevalência de diabetes mellitus e suas complicações e caracterização das lacunas na atenção à saúde a partir da triangulação de pesquisas. Cadernos de Saúde Pública, v. 37, p. e00076120, 2021.
NUNES, Fernanda de Paula et al. Alterações clínicas e microbiológicas após o manejo da hipossalivação usando métodos de estimulação física em Diabetes Mellitus. 2023.
PRADO, Bruno Nifossi; VACCAREZZA, Gabriela Furst. Alterações bucais em pacientes diabéticos. Revista de Odontologia da Universidade Cidade de São Paulo, v. 25, n. 2, p. 147-153, 2013.
SOTO, Hemmila Yaneth Lima et al. Cuidados odontológicos em pacientes portadores de Diabetes Mellitus tipo I e II: Revisão de literatura Dental Care in Patients with Diabetes Mellitus Type I and II: Literature Review. Brazilian Journal of Development, v. 8, n. 1, p. 2458-2468, 2022.
TERRA, Betina Garay; GOULART, Ricardo Rahal; BAVARESCO, Caren Serra. O cuidado odontológico do paciente portador de diabetes mellitus tipo 1 e 2 na Atenção Primária à Saúde. Revista de APS, v. 14, n. 2, 2011.
YAMASHITA, Joselene Martinelli et al. Manifestações bucais em pacientes portadores de Diabetes Mellitus: uma revisão sistemática. Revista de Odontologia da UNESP, v. 42, p. 211-220, 2013.
