EVALUATION OF LOWER LIMB FUNCTIONAL CAPACITY, BALANCE, RISK, AND FEAR OF FALLS IN ELDERLY AMBULATORY POST-STROKE
REGISTRO DOI: 10.69849/revistaft/cs10202410291858
Marina Ornelas Anastácia Pereira1
Vicente Donisete Ferreira Júnior2
Keity Cristina Bueno Perina3
Viviane Gontijo Augusto4
RESUMO
INTRODUÇÃO: O Acidente Vascular Cerebral resulta em diversas alterações, entre elas o comprometimento do equilíbrio e aumento do risco de queda, especialmente em idosos. Essa condição desencadeia o medo de cair, criando um ciclo vicioso. OBJETIVO: Avaliar a capacidade funcional de MMII, o equilíbrio, risco e medo de queda em idosos deambuladores pós-AVC. METODOLOGIA: Estudo observacional transversal realizado em idosos com AVC crônico. Para avaliar a capacidade funcional de MMII, foi utilizado o teste de sentar e levantar de 5 repetições (TSLCR). O risco de queda foi avaliado através do teste TUG, e o medo de cair pelo questionário FES-I BRASIL. O equilíbrio foi avaliado através da Escala de Berg. Os testes foram realizados no SPSS, e considerou-se um nível de significância de 0,05. RESULTADOS: Foram avaliados 21 voluntários, sendo 57,1% do sexo feminino, com média de idade de 72,5 ±8,9 anos. Na análise do perfil da amostra, 61,9% apresentaram alto nível de equilíbrio postural, 95,2% apresentaram capacidade funcional reduzida, 57,1% apresentaram risco elevado de queda e 71,4% relataram medo de cair. A análise de correlação de Pearson revelou correlações significativas (p< 0,01), com uma correlação inversa entre o tempo do TUG e a pontuação na Escala de equilíbrio de Berg, e uma correlação direta entre o tempo no TUG e no TSLCR. CONCLUSÃO: Os resultados indicam que os participantes apresentaram uma capacidade funcional reduzida, além de um aumento no risco e no medo de quedas. Também foi observado que um aumento no desequilíbrio e uma redução da capacidade funcional de membros inferiores estão correlacionados com aumento no risco de queda em idosos deambuladores pós Acidente vascular cerebral
Palavras-chave: Acidente Vascular Cerebral; Equilíbrio Postural; Envelhecimento; Acidentes por Quedas.
ABSTRACT
INTRODUCTION: Stroke results in several changes, including impaired balance and increased risk of falling, especially in the elderly. This condition triggers the fear of falling, creating a vicious cycle. OBJECTIVE: To evaluate the functional capacity of the lower limbs, balance, risk and fear of falling in elderly people who walk after a stroke. METHODOLOGY: Cross-sectional observational study carried out in elderly people with chronic stroke and aged ≥ 60 years. To assess the functional capacity of the lower limbs, the 5-repetition sit-to-stand test (TSLCR) was used. The risk of falling was assessed using the TUG test, while the fear of falling was assessed using the FES-I BRASIL questionnaire. Furthermore, balance was assessed using the Berg Scale. RESULTS: 21 volunteers were evaluated, 57.1% female, with an average age of 72.5 ±8.9 years. In analyzing the sample profile, 61.9% had a high level of postural balance, 95.2% had reduced functional capacity, 57.1% had a high risk of falling and 71.4% reported fear of falling. Pearson’s correlation analysis revealed significant correlations (p< 0.01), with an inverse correlation between the TUG time and the Berg Balance Scale score, and a direct correlation between the TUG time and the TSLCR. CONCLUSION: The results indicate that participants had reduced functional capacity, in addition to an increased risk and fear of falls. A correlation was also observed between the increased risk of falling and impaired postural balance, as well as reduced functional capacity.
Keywords: Stroke; Postural balance; Aged; Fall accidents.
Introdução
O Acidente Vascular Cerebral (AVC) é a terceira causa mais comum de incapacidade do mundo1. No Brasil, de acordo com o Sistema de Informações sobre Mortalidade, do Ministério da Saúde, a maior taxa de mortalidade por AVC se concentra na faixa etária de 60 a 90 anos2. Estima-se, segundo o JOINVASC (Registro de AVC de Joinville), que ocorra, praticamente, um AVC a cada 2 minutos na população brasileira, com uma taxa média de 13% de dependência funcional, seja ela moderada e/ou grave nos indivíduos acometidos3.
O AVC é caracterizado por uma alteração súbita do fluxo sanguíneo para o cérebro resultando em uma diminuição do suprimento de oxigênio e nutrientes para as células cerebrais4. Existem dois subtipos principais: o primeiro é o AVC isquêmico, que compreende 85% dos casos 5. Esse tipo é causado pela oclusão de vasos sanguíneos, seja por um trombo ou um êmbolo, levando à privação do suprimento sanguíneo cerebral. O segundo tipo é o AVC hemorrágico, que ocorre devido ao rompimento dos vasos sanguíneos, causando o acúmulo de sangue nas camadas intracranianas6 .
Segundo Bernhardt7, o AVC pode ser classificado em diferentes fases de acordo com o tempo de acometimento, iniciando nas primeiras 24 horas (fase hiperaguda), seguido da fase aguda (1° ao 7° dia), subaguda precoce (7 dias há 3 meses), subaguda tardia (3 meses há 6 meses) até a fase crônica (após 6 meses). O desenvolvimento dessa condição de saúde está relacionado à presença de múltiplas alterações, as quais podem resultar em prejuízos nas funções motoras, cognitivas e/ou sociais8. Dentre essas disfunções, o comprometimento do equilíbrio postural é uma queixa comum em pessoas que tiveram um AVC e está diretamente relacionado à ocorrência de quedas, especialmente em indivíduos idosos. Isso ocorre porque o organismo de uma pessoa idosa se torna mais suscetível a mudanças e fragilidades9. É importante ressaltar que as quedas são um problema significativo entre os idosos, sendo que aproximadamente um em cada três idosos sofre uma queda grave a cada ano10.
As quedas são classificadas de acordo com os fatores de riscos, sejam eles intrínsecos, relacionados à redução da função física decorrentes do processo de envelhecimento, ou extrínsecos, relacionados ao ambiente em que o indivíduo está inserido11. Contudo, as quedas não são causadas apenas por um fator de risco, mas pela associação de vários fatores que podem ocasionar consequências graves, como fraturas, traumas cranioencefálicos, diminuição da mobilidade, internações em instituições de longa permanência e até mesmo a morte12. Além disso, é importante ressaltar que as quedas podem desencadear o medo de cair, que é uma resposta emocional comum entre os indivíduos que sofreram um AVC. O medo de cair após um AVC pode ocorrer em uma proporção significativa de pacientes, com prevalência estimada entre 32% e 83% nos primeiros 6 meses até pouco mais de 4 anos após o evento13.
O medo de cair pode ser definido como a baixa confiança na capacidade de manter o equilíbrio durante as atividades de vida diária14. Este fenômeno é considerado um fator intrínseco de grande relevância na incidência de quedas na população idosa, sendo significativamente mais prevalente entre aqueles que já experimentaram quedas, em comparação aos que nunca caíram15. Em indivíduos com AVC crônico, o medo de cair e a recorrência de quedas estabelecem um ciclo vicioso. O medo de cair pode levar à imobilidade e, consequentemente, à redução da capacidade funcional, comprometendo a força dos membros inferiores (MMII) e provocando alterações no padrão de marcha, o que aumenta a frequência de quedas. Essas alterações funcionais aumentam o risco de novos episódios de queda, reforçando ainda mais o medo, o que está diretamente associado ao aumento de comorbidades e incapacidades nessa população16.
Portanto, é essencial mapear como as consequências do AVC se comportam e se alteram ao longo do tempo, a fim de identificar os indivíduos em risco e fornecer intervenções oportunas e direcionadas que garantam a manutenção da capacidade, funcionalidade e qualidade de vida. Dessa forma, o objetivo deste estudo foi avaliar o equilíbrio, capacidade funcional de MMII, risco e medo de queda de indivíduos idosos após AVC crônico e testar possíveis correlações entre estas variáveis.
Métodos
Caracterização da pesquisa
A pesquisa foi conduzida por meio de um estudo observacional transversal com caráter quantitativo para avaliar a capacidade funcional de MMII, equilíbrio, risco e medo de queda em idosos deambuladores pós-AVC crônico.
Composição da amostra
A amostra deste estudo foi composta por idosos, com idade igual ou superior a 60 anos, que foram acometidos por AVC, isquêmico ou hemorrágico, que estavam na fase crônica da doença (> 6 meses), residentes na zona urbana de uma cidade do interior do estado de Minas Gerais, Brasil. Além disso, os idosos eram capazes de deambular com e sem dispositivo de auxílio à marcha. Os critérios de exclusão dos participantes foram: pontuação inferior aos critérios estabelecidos no Mini Exame do Estado Mental (MEEM)17 de acordo com nível de escolaridade; a presença de crises vestibulares, como os sintomas clínicos de labirintite; e limitações motoras que impedissem a realização dos testes.
Os participantes foram selecionados por conveniência através da divulgação de material físico e digital na comunidade (redes sociais e em grupos de exercícios físicos promovidos para idosos pelos estagiários do curso de fisioterapia de uma Universidade do mesmo município da pesquisa).
Instrumentos
Os instrumentos utilizados na pesquisa foram: um questionário elaborado pelos pesquisadores com dados pessoais e clínicos, visando à caracterização da amostra.
O teste de Sentar e Levantar de Cinco Repetições (TSLCR), para avaliar a capacidade funcional de MMII. Este teste apresenta boa validade e confiabilidade para idosos com AVC crônico, e o ponto de corte é de até 12 segundos, sendo que um tempo superior a 12 segundos indica redução da capacidade funcional18.
Para avaliar o risco de queda em idosos deambuladores pós-AVC, foi utilizado o Timed Up and Go (TUG), uma ferramenta traduzida, adaptada e validada no Brasil19. Este teste é amplamente utilizado para avaliar o risco de queda, equilíbrio, mobilidade e capacidade funcional em diversas populações. Neste estudo, um tempo maior ou igual a 14 segundos no TUG foi adotado como indicador de risco aumentado de queda nesta população20.
O equilíbrio funcional foi mensurado pela Escala de Equilíbrio de Berg (BBS), um instrumento validado no Brasil e utilizado para a avaliação de equilíbrio funcional em idosos21. Composta por um questionário de 14 itens, ela aborda aspectos relacionados ao equilíbrio dinâmico e estático com dificuldades variadas. A pontuação máxima do BBS é de 56 pontos e, na análise dos dados dos indivíduos com AVC crônico, considera-se um risco aumentado de queda se o participante obtiver uma pontuação igual ou inferior a 44 pontos22.
Por fim, a Escala de Eficácia de Quedas (FES-I Brasil), validada e adaptada transculturalmente, foi aplicada para avaliar qualitativamente o medo de queda23. Ela é composta por 16 questões relativas a situações comuns de vida diária e questiona qual o nível de preocupação do participante em realizá-las. O escore da escala varia de 16 a 64 pontos, sendo que pontuações superiores a 23 pontos indicam um medo significativo de queda24.
Procedimentos de coleta de dados
Logo após a aprovação do Comitê de Ética em Pesquisa, com parecer nº 6.095.565, a coleta de dados ocorreu apenas em um momento, por meio de um encontro com o participante selecionado. Esse encontro ocorreu de forma individual, através de visita previamente agendada, nas nas residências dos participantes. Inicialmente foi aplicado uma anamnese através de uma ficha de avaliação elaborada pelos pesquisadores. Em seguida, foi realizado o MEEM e os testes físicos obedecendo a seguinte ordem: primeiro o TSLCR, segundo o TUG, terceiro o BBS e por último a aplicação do questionário FES-I Brasil. Todos os testes foram aplicados por um único pesquisador previamente treinado.
Ao final da pesquisa, todos os participantes receberam uma cartilha e orientações para prevenir futuras quedas. Essa ação visou beneficiar os participantes, fornecendo-lhes informações relevantes e práticas para melhorar sua saúde e reduzir o risco de queda.
Análise estatística
Para o processamento dos dados, foi elaborada uma planilha no programa computacional Microsoft Excel. Após a digitação e a validação, os dados foram exportados para o software estatístico Statistical Package for Social Sciences, SPSS versão 25.0® (Chicago, IL, USA), utilizado para realizar todas as análises estatísticas. Foi realizado o teste de normalidade de Shapiro-Wilk, a fim de determinar a presença ou não de normalidade dos dados. Os dados mostraram distribuição normal, portanto, realizou-se o teste de correlação de Pearson (r). A força da correlação foi determinada de acordo Dancey25 como r entre 0,10 à 0,30 (fraco); r entre 0,40 à 0,6 (moderado); r entre 0,70 à 1 (forte). O nível de significância adotado para todas as análises foi de 0,05. As variáveis categóricas foram expressas como frequência absoluta e relativa. As variáveis numéricas foram expressas como, média e desvio-padrão, conforme a distribuição dos dados.
Resultados
Este estudo incluiu 21 voluntários que atenderam aos critérios de inclusão do projeto, obtiveram pontuação suficiente em relação ao seu nível de escolaridade no MEEM e assinaram o TCLE, conforme ilustrado na FIGURA 1.
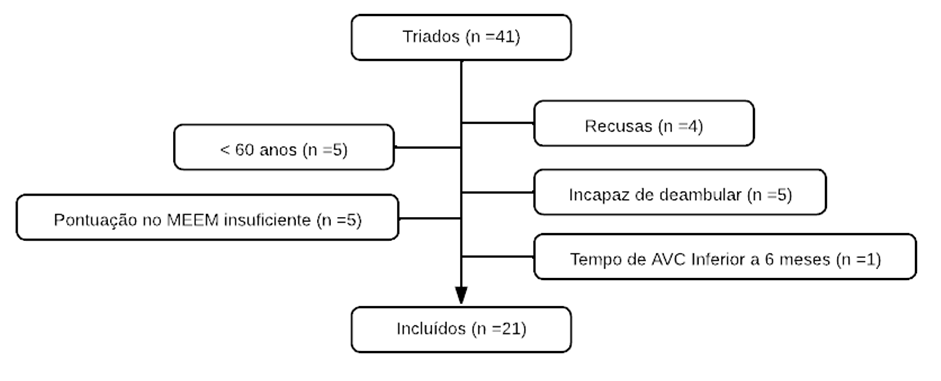
FIGURA 1 – Fluxograma da amostra.
Dentre os participantes avaliados, a média de idade foi de 72,5 ±8,9 anos, sendo 12 do sexo feminino (57,1%). Quanto aos demais dados demográficos e clínicos, 66,7% possuíam pelo menos oito anos de escolaridade, aproximadamente 62,0% relataram ter sofrido AVC há mais de 2 anos, 76,2% não faziam uso de dispositivo de auxílio à marcha. Além disso, 81% dos participantes já haviam passado ou estavam em tratamento fisioterapêutico, e 42,8% relataram ter sofrido pelo menos uma queda nos últimos seis meses, sendo que 23,8% experimentaram duas ou mais quedas durante esse período, conforme apresentado na TABELA 1.
Na avaliação funcional, a média dos resultados obtidos nos testes foi de 16,67 segundos no TSLCR (dp=3,93), 16,40 segundos no TUG (dp=8,66), 45,71 pontos no BBS (dp=6,26) e 27,57 pontos no FES-I Brasil dp=8,73).
TABELA 1 – Características sociodemográficas dos participantes
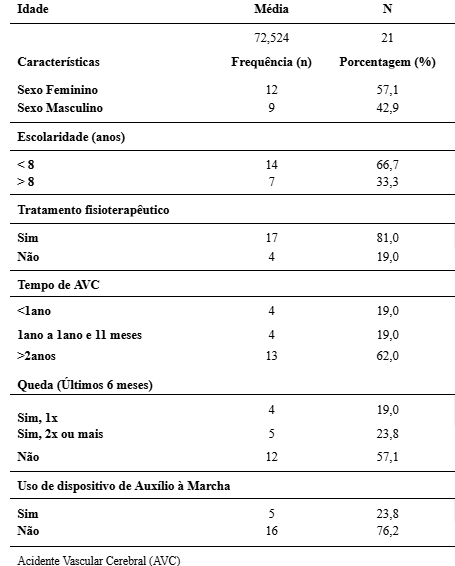
Fonte: dados da pesquisa.
Vale ressaltar que, em relação aos pontos de corte dos testes 38,1% dos participantes apresentaram pontuação inferior à 44 pontos no BBS, indicando um pior equilíbrio postural; 95,2% apresentaram tempo superior a 12 segundos no TSLCR, sugerindo uma baixa capacidade funcional de MMII; 57,1% apresentaram tempo superior a 14 segundos no TUG, o que indica um risco aumentado de queda. A prevalência do medo de cair foi de 71,4%, com uma média do escore total de 27,6 no FES-I BRASIL.
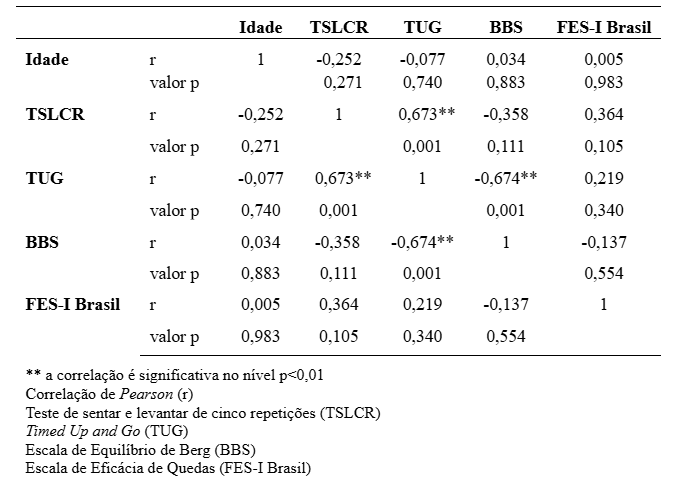
Adicionalmente, uma análise de associação entre as variáveis foi realizada utilizando a Correlação de Pearson, revelando duas correlações significativas. A primeira foi uma correlação moderada e inversa (r = -0,674; p=0,001) entre o tempo do TUG e a pontuação no BBS, indicando que quanto menor a pontuação no BBS, maior será o tempo para realizar o TUG, sugerindo que um pior equilíbrio postural está associado a um maior risco de queda. A segunda foi uma correlação moderada e direta (r = 0,673; p =0,001) entre o tempo do TUG e o TSLCR, indicando que um maior tempo no TUG está associado a um maior tempo no TSLCR, sugerindo que uma baixa capacidade funcional de MMII está relacionada a um aumento do risco de queda na amostra analisada. Esses resultados estão apresentados na TABELA 2.
TABELA 2 – Teste de Correlação de Pearson das variáveis incluídas no estudo
Discussão
Este estudo teve como principal objetivo avaliar o equilíbrio, capacidade funcional de MMII, risco e o medo de queda em idosos deambuladores que sofreram AVC e encontram-se na fase crônica da doença. Adicionalmente, buscou-se analisar as possíveis correlações entre estas variáveis. Nossos resultados demonstraram uma correlação moderada e inversa (r = -0,674; p = 0,001) entre risco de queda e o equilíbrio, conforme avaliado pelo TUG e pelo BSS, sugerindo que, quanto pior o equilíbrio postural do indivíduo, maior o risco de queda. Esse resultado está em concordância com o estudo de Roelofs et al.26, que investigou o impacto do AVC em 70 indivíduos na fase crônica de recuperação, com ênfase no equilíbrio, capacidade de marcha, incidência de quedas, confiança no equilíbrio e níveis de atividade física. O estudo demonstrou que o comprometimento no equilíbrio pós-AVC está diretamente associado a um aumento no risco de queda. Além disso, a revisão sistemática e meta-análise realizada por Xu et al.27 reforça esses achados. A revisão mostrou que sobreviventes de AVC com mobilidade e equilíbrio prejudicados apresentam um risco significativamente elevado de quedas. Esse risco foi consistentemente evidenciado quando foram utilizadas ferramentas validadas e amplamente reconhecidas na literatura, como o TUG e a BBS, consolidando a importância dessas avaliações no manejo de pacientes pós-AVC.
Observou-se também uma correlação direta entre o TUG e o TSLCR, sugerindo que uma baixa capacidade funcional de MMII está relacionada a um aumento do risco de queda. Esse achado é consistente com os resultados obtidos por Goto et al.28, que avaliaram sobreviventes de AVC em fase crônica, ainda deambulantes na comunidade. O estudo demonstrou que o risco de queda foi elevado nessa população, e que aqueles que sofreram quedas, especialmente múltiplas, apresentaram um tempo significativamente maior para completar o TSLCR em comparação com aqueles que não relataram quedas. Esses resultados destacam a importância da capacidade funcional dos MMII como um preditor de risco de quedas em indivíduos pós-AVC.
Adicionalmente, a pesquisa de Coelho et al.29 analisou a relação entre as capacidades físicas e o tempo de execução do TUG. Eles identificaram que a força de MMII tem uma contribuição mais significativa quando o tempo para realizar o TUG é inferior a 7,65 segundos. No entanto, para tempos superiores, outras capacidades físicas, como equilíbrio, potência muscular e capacidade aeróbica, tornam-se fatores predominantes. Esse achado reforça a conexão entre a capacidade funcional dos MMII e o desempenho em testes funcionais, como o TSLCR. Quando a capacidade funcional dos MMII está reduzida, o tempo necessário para realizar atividades como sentar e levantar aumenta. Além disso, o TUG permite o uso dos MMSS para auxiliar no movimento de levantar e sentar, o que pode explicar o papel secundário dos MMII em indivíduos com força muscular reduzida. Esse fator contribui para o maior tempo de execução em ambos os testes, corroborando nossos resultados e enfatizando a complexidade das interações entre diferentes capacidades físicas na avaliação do risco de queda.
Conforme os resultados obtidos, a média do tempo do TUG entre os indivíduos na fase crônica do AVC (16,4 ±8,6 segundos), foi superior ao ponto de corte para essa população, o que sugere um risco elevado de quedas. Esse achado é consistente com o estudo de Gangwani et al.30, que visou identificar medidas preditivas de risco de quedas em sobreviventes de AVC. Os autores destacam que essa alteração pode estar relacionada à natureza dos movimentos envolvidos no TUG, como virar, caminhar, sentar e levantar, atividades cotidianas que são frequentemente associadas a um maior risco de quedas nessa população.
Embora o presente estudo não tenha demonstrado uma correlação significativa entre o medo de cair e o número de quedas, a média de pontuação no FES-I Brasil foi próxima ao valor de 28 pontos, identificado por Fortini et al.31 como um ponto de corte sensível e específico para distinguir indivíduos que sofreram quedas. Essa relação entre o medo de cair e o risco de queda é explicada no estudo de Sayed et al.12, que descreve uma cascata de eventos, onde o medo de cair leva à redução da força muscular e do desempenho físico, culminando em fragilidade e impactando negativamente a qualidade de vida dos indivíduos.
Os dados da presente pesquisa não revelaram correlação entre o medo de cair e o sexo. Entretanto estudos indicam que o medo de queda parece ser mais prevalente entre os indivíduos do sexo feminino que sofreram AVC em relação aos homens13,14,32,33. O medo de cair também pode contribuir para a inatividade física e consequentemente para baixos níveis de capacidade aeróbia, além de representar um potencial agravante para as alterações motoras advindas do AVC. Conforme indicado por Botö34 em um estudo com 190 indivíduos que sobreviveram ao AVC, 4 em cada 10 participantes relataram inatividade física 1 ano após a ocorrência do AVC.
De acordo com Qin e colaboradores35, a avaliação do medo de cair, devido à sua simplicidade e rapidez, é uma ferramenta importante para os órgãos de saúde pública. Essa abordagem facilita a implementação precoce de intervenções, prevenindo o agravamento de outros fatores associados, como o sedentarismo e suas consequências negativas, o que, por sua vez, alivia a sobrecarga sobre os sistemas de saúde. Nesse contexto, a adoção de estratégias, como programas de educação em saúde e programas de exercícios físicos específicos é fundamental. Além de proporcionar benefícios físicos, essas iniciativas aumentam a confiança dos indivíduos na realização de suas atividades diárias, contribuindo para a redução do medo de queda36. A implementação precoce dessas medidas não apenas minimiza o risco de quedas, mas também pode reduzir os custos associados ao AVC. De acordo com o Global Burden of Disease Study de 2017, os custos relacionados ao AVC representam cerca de 0,3% do Produto Interno Bruto (PIB) mundial, demonstrando um impacto significativo na economia global37.
Embora este estudo tenha fornecido contribuições relevantes, é crucial reconhecer suas limitações. O tamanho reduzido da amostra limita a generalização dos resultados, o que exige cautela ao extrapolar as conclusões para a população geral. Portanto, pesquisas futuras com amostras mais amplas são necessárias para fornecer uma compreensão mais abrangente da funcionalidade dos idosos deambuladores após o AVC. Pesquisas com maior representatividade poderão contribuir para o desenvolvimento de intervenções mais eficazes e baseadas em evidências, visando melhorar a qualidade de vida dessa população e reduzir a incidência de quedas.
Conclusão
Este estudo evidenciou uma alta prevalência de risco de queda, medo de cair e baixa capacidade funcional dos membros inferiores (MMII) em idosos deambuladores na fase crônica do AVC, destacando a necessidade de uma abordagem ampla e multidimensional na avaliação e tratamento dessa população. As análises de correlação demonstraram uma associação direta entre a funcionalidade dos MMII e o risco de quedas, evidenciando que a redução na capacidade funcional dos membros inferiores está diretamente relacionada ao aumento do risco de quedas. Além disso, a correlação negativa observada entre o equilíbrio postural e o risco de queda reforça a necessidade de intervenções direcionadas à melhora do equilíbrio como estratégia central na prevenção de quedas. Esses achados fornecem insights valiosos para a implementação de estratégias de reabilitação e intervenções personalizadas, visando não apenas a recuperação física, mas também a redução do risco de quedas e a melhora da qualidade de vida, promovendo um envelhecimento mais saudável, funcional e independente para idosos na fase crônica do AVC.
Referências Bibliográficas
1 – Malek EG, Elbejjani M, Abbas R, Abed Al Ahad M, Isma’eel H, Makki A. TOAST classification and risk factors of ischemic stroke in Lebanon. Acta Neurologica Scandinavica. 2019 Dec 13; 141(4):294–300.
2 – DATASUS. Sistema de Informação sobre Mortalidade- SIM [acesso 2 nov 2023]. Disponível em: http://tabnet.datasus.gov.br/cgi/deftohtm.exe?sim/cnv/obt10uf.def.
3 – Miranda M, Rebello LC, Moro C, Magalhães P, Pedatella MT, Bezerra DC, Pinto R, Pontes-Neto, OM. Números do AVC no Brasil e no Mundo. Sociedade Brasileira de AVC. 2022 [acesso 7 nov 2023]. Disponível em: https://avc.org.br/numeros-do-avc/.
4 – Kuriakose D, Xiao Z. Pathophysiology and Treatment of stroke: Present Status and Future Perspectives. International Journal of Molecular Sciences [Internet]. 2020 Oct; 21(20):7609. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7589849/.
5 – Murphy SJX, Werring DJ. Stroke: Causes and clinical features. Medicine. 2020 Set; 48(9):561–6.
6 – Tadi P, Lui F. Acute stroke (cerebrovascular accident) [Internet]. Nih.gov. StatPearls Publishing; 2023 Ago. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK535369/.
7 – Bernhardt J, Hayward KS, Kwakkel G, Ward NS, Wolf SL, Borschmann K, et al. Agreed definitions and a shared vision for new standards in stroke recovery research: The Stroke Recovery and Rehabilitation Roundtable taskforce. International Journal of Stroke. 2017 Jul; 12(5):444–50.
8 – Vaishya R, Vaish A. Falls in older adults are serious. Indian Journal of Orthopaedics [Internet]. 2020; 54(1):69–74. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7093636/.
9 – Ang GC, Low SL, How CH. Approach to falls among the elderly in the community. Singapore Medical Journal [Internet]. 2020 Mar; 61(3):116–21. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7905119/.
10 -Larén A, Odqvist A, Hansson PO, Persson CU. Fear of falling in acute stroke: The Fall Study of Gothenburg (FallsGOT). Topics in Stroke Rehabilitation. 2018 Mar; 25(4):256–60.
11 – Xie Q, Pei J, Gou L, Zhang Y, Zhong J, Su Y, et al. Risk factors for fear of falling in stroke patients: a systematic review and meta-analysis. BMJ Open. 2022 Jun; 12(6):e056340.
12 – El Sayed AEHI, Said MT, Mohsen O, Abozied AM, Salama M. Falls and associated risk factors in a sample of old age population in Egyptian community. Frontiers in Public Health [Internet]. 2023; 11:1068314. Disponível em: https://pubmed.ncbi.nlm.nih.gov/36778572/.
13 – Liu TW, Ng GYF, Ng SSM. Effectiveness of a combination of cognitive behavioral therapy and task-oriented balance training in reducing the fear of falling in patients with chronic stroke: study protocol for a randomized controlled trial. Trials. 2018 Mar 7; 19(1).
14 – Lee JH, Kim EJ. The Effect of Diagonal Exercise Training for Neurorehabilitation on Functional Activity in Stroke Patients: A Pilot Study. Brain Sciences [Internet]. 2023 May 1; 13(5):799. Disponível em: https://www.mdpi.com/2076-3425/13/5/799.
15 – Khan KT, Hemati K, Donovan AL. Geriatric Physiology and the Frailty Syndrome. Anesthesiology Clinics. 2019 Set; 37(3):453–74.
16 – Gaspar AGM, Lapão LV. eHealth for addressing balance disorders in the elderly: A Systematic Review (Preprint). Journal of Medical Internet Research. 2020 Jul 8; 23(4).
17 – Bertolucci PHF, Brucki SMD, Campacci SR, Juliano Y. O mini exame do estado mental em uma população geral. Impacto da escolaridade. Arquivos de Neuropsiquiatria, São Paulo, v. 52, p. 1-7, 1994.
18 – Mong Y, Teo TW, Ng SS. 5-Repetition Sit-to-Stand Test in Subjects With Chronic Stroke: Reliability and Validity. Archives of Physical Medicine and Rehabilitation. 2010 Mar; 91(3):407–13.
19 – Dutra MC, Cabral ALT, Carvalho G. Tradução para o português e validação do teste Timed Up and Go. Interfaces. 2016, v. 3, n. 9, p. 81-88.
20 – Andersson Å, Kamwendo K, Seiger Å, Appelros P. How to identify potential fallers in a stroke unit: validity indexes of 4 test methods. Journal of Rehabilitation Medicine. 2006 May 1; 38(3):186–91.
21 – Miyamoto ST, Lombardi Junior I, Berg KO, Ramos LR, Natour J. Brazilian version of the Berg balance scale. Brazilian Journal of Medical and Biological Research. 2004 Set;37(9):1411–21.
22 – Alghadir AH, Al-Eisa ES, Anwer S, Sarkar B. Reliability, validity, and responsiveness of three scales for measuring balance in patients with chronic stroke. BMC Neurology. 2018 Set 13;18(1).
23 – Camargos FFO, Dias RC, Dias JMD, Freire MTF. Adaptação transcultural e avaliação das propriedades psicométricas da Falls Efficacy Scale – International em idosos Brasileiros (FES-I-BRASIL). Revista Brasileira de Fisioterapia [Internet]. 2010 Jun; 14(3):237–43. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1413-35552010000300010&lng=en&tlng=en.
24 – Silva KM da, Azevedo RC de S, Reiners AA de O, Oliveira AD de, Silva AMC da. Prevalência e fatores associados ao medo de cair em idosos sem histórico de quedas. Revista de Enfermagem da UFSM. 2021 Dec 22; 11:e80.
25 – Dancey CP, Christine P, Reidy J. Estatística sem matemática: para psicologia usando SPSS para Windows. Artmed. 2006; 608(8):143-177. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/biblio-939171.
26 – Jolanda, Zandvliet SB, Schut IM, Huisinga ACM, Schouten AC, Hendricks HT, et al. Mild Stroke, Serious Problems: Limitations in Balance and Gait Capacity and the Impact on Fall Rate, and Physical Activity. Neurorehabilitation and Neural Repair. 2023 Oct 25;37(11-12):786–98.
27 – Xu T, Clemson L, O’Loughlin K, Lannin NA, Dean C, Koh G. Risk Factors for Falls in Community Stroke Survivors: A Systematic Review and Meta-Analysis. Archives of Physical Medicine and Rehabilitation. 2018 Mar; 99(3):563-573.e5.
28 – Goto Y, Otaka Y, Suzuki K, Inoue S, Kondo K, Shimizu E. Incidence and circumstances of falls among community-dwelling ambulatory stroke survivors: A prospective study. Geriatrics & Gerontology International. 2019 Jan 8; 19(3):240–4.
29 – Coelho-Junior HJ, Rodrigues B, Gonçalves I de O, Asano RY, Uchida MC, Marzetti E. The physical capabilities underlying timed “Up and Go” test are time-dependent in community-dwelling older women. Experimental Gerontology [Internet]. 2018 Apr 1;104:138–46. Disponível em: https://pubmed.ncbi.nlm.nih.gov/29410234/.
30 – Gangwani R, Dusane S, Wang S, Kannan L, Wang E, Fung J, et al. Slip-Fall Predictors in Community-Dwelling, Ambulatory Stroke Survivors: A Cross-sectional Study. Journal of Neurologic Physical Therapy. 2020 Oct; 44(4):248–55.
31 – Faria-Fortini I, Polese JC, Faria CDCM, Scianni AA, Nascimento LR, Teixeira-Salmela LF. Fall Efficacy Scale–International cut-off score discriminates fallers and non-fallers individuals who have had stroke. Journal of Bodywork and Movement Therapies. 2021 Apr; 26:167–73. Disponível em: https://www.sciencedirect.com/science/article/abs/pii/S1360859220302394.
32 – Dhar M, Kaeley N, Mahala P, Saxena V, Pathania M. The Prevalence nad Associated Risk Factors of Fear of Fall in the Elderly: A Hospital-Based, Cross-Sectional Study. Cureus. 2022 Mar 25;14(3).
33 – Chen Y, Du H, Mi Ryeong Song, Liu T, Ge P, Xu Y, et al. Relationship between fear of falling and fall risk among older patients with stroke: a structural equation modeling. BMC Geriatrics. 2023 Oct 11; 23(1).
34 – Botö S, Buvarp D, Hansson P, Sunnerhagen K, Persson C. Physical inactivity after stroke: Incidence and early predictors based on 190 individuals in a 1-year follow-up of the Fall Study of Gothenburg. Journal of Rehabilitation Medicine. 2021; 53(9):jrm00224.
35 – Qin Y, Li J, McPhillips M, Lukkahatai N, Yu F, Li K. Association of fear of falling with frailty in community‐dwelling older adults: A cross‐sectional study. Nursing & Health Sciences. 2021 Apr 28; 23(2):516–24.
36 – Whipple MO, Hamel AV, Talley KMC. Fear of falling among community-dwelling older adults: A scoping review to identify effective evidence-based interventions. Geriatric Nursing [Internet]. 2018 Mar; 39(2):170–7. Disponível em: https://www.sciencedirect.com/science/article/pii/S0197457217302082.
37 – Sharrief A, Grotta JC. Stroke in the elderly. Handbook of Clinical Neurology. 2019; 393–418.
10009-0000-8121-2512, UEMG, Divinópolis, Minas Gerais, Brasil, marinaornelas.ft@gmail.com
20000-0002-1352-5231, UEMG, Divinópolis, Minas Gerais, Brasil.
30000-0002-0929-1639, UEMG, Divinópolis, Minas Gerais, Brasil.
40000-0001-8906-0875, UEMG, Divinópolis, Minas Gerais, Brasil.
